Probabilmente non esiste una persona del genere che non abbia provato mal di schiena almeno una volta nella vita. Con l'età, questo sintomo diventa un compagno quasi inevitabile, che devi sopportare o assumere costantemente antidolorifici.
Prendendo un appuntamento con diversi medici per il mal di schiena, una persona può ricevere una serie di diagnosi diverse, di cui molte vengono perse: osteocondrosi, sciatica, lombalgia, dorsalgia, radicolopatia, dorsopatia e altre. Molte persone pensano che si tratti di malattie diverse, che i medici siano confusi e non sappiano nulla. Questo non ci aggiunge ottimismo, entriamo in Internet, la confusione nella testa non fa che intensificarsi.
Tutti questi concetti sono i nomi dei sintomi di un processo come i cambiamenti degenerativi-distrofici nella colonna vertebrale e nei dischi intervertebrali con vari gradi di gravità. Sì, chi è più abituato può chiamarla osteocondrosi, anche se i medici si stanno gradualmente allontanando da questo termine. Una delle cause del mal di schiena è la protrusione dei dischi intervertebrali, il cui trattamento scriveremo di seguito.
Un po' di anatomia
La nostra colonna vertebrale è il supporto di tutto il corpo. Ma per piegarsi, inclinarsi, girarsi, deve essere mobile, quindi è costituito da molte (più precisamente, 33) vertebre collegate tra loro tramite articolazioni e legamenti. In medicina, tale connessione è chiamata semimobile: la colonna vertebrale è in grado di eseguire movimenti nel suo insieme, ma allo stesso tempo ciascuna vertebra rimane immobile rispetto all'asse principale.
Il fatto è che la nostra colonna vertebrale svolge un'altra importante funzione: protegge il midollo spinale dai danni che lo attraversano.
Una vertebra ha un corpo e un arco. Posizionati costantemente uno sopra l'altro, i corpi vertebrali formano la colonna vertebrale e i fori all'interno degli archi formano il canale spinale. Dagli archi partono i processi: due processi articolari superiori e due inferiori, i processi trasversali destro e sinistro e i processi spinosi (questi sono quelli che noi stessi possiamo sentire sulla schiena). Le aperture foraminali si trovano tra processi articolari adiacenti. Attraverso di loro, le radici spinali escono dal midollo spinale.
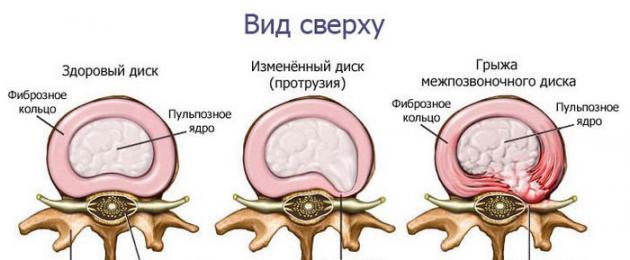
Il disco intervertebrale (IVD) si trova tra i corpi vertebrali. Svolge il ruolo di un'articolazione semimobile, nonché funzioni di assorbimento degli urti (ammorbidisce urti e shock).
Il disco è un anello fibroso cartilagineo, all'interno del quale è situato il nucleo polposo. Dall'alto e dal basso è ricoperto da sottili placche ialine attraverso le quali viene alimentato (l'IVD stesso non ha vasi propri).
Il nucleo ha una struttura gelatinosa, capace di contrarsi ed espandersi sotto carichi lungo l'asse verticale. Il nucleo viene nutrito attraverso i pori delle placche cartilaginee terminali con uno sforzo fisico più o meno uniforme. Pertanto, per il suo normale funzionamento, sia l'immobilità che l'eccessiva tensione sulla colonna vertebrale sono dannose.
L'anello fibroso è più denso, è costituito da fibre di collagene multidirezionali, assume carichi rotazionali (torsione attorno all'asse).
Normalmente l'anello fibroso avvolge uniformemente e trattiene il nucleo al centro del disco.
Meccanismo di sviluppo
Cosa sono i cambiamenti degenerativi del disco? Si ritiene che la nostra colonna vertebrale inizi a invecchiare dopo 20 anni. A questa età, i vasi che alimentano l'IVD si atrofizzano completamente e ricevono nutrienti solo attraverso la cartilagine ialina. Nelle persone di età superiore ai 45 anni, la degenerazione della colonna vertebrale si verifica nel 90%, oltre i 60 anni - nel 100%.
L'osteocondrosi è una punizione per camminare in posizione eretta. Ogni anno, il carico assiale sulla colonna vertebrale porta alla rottura delle singole fibre dell'anello fibroso. Alcune persone lo fanno più velocemente, altre più lentamente.
Con l'età la quantità di acqua nei nostri tessuti diminuisce, il disco diventa meno elastico. Microfessure e perdita di umidità ne provocano l'appiattimento. Il nucleo gelatinoso è una sostanza, sebbene morbida, ma elastica. Se premiamo la palla di gomma, la pressione al suo interno aumenterà e si espanderà leggermente ai lati.
Così è per il nucleo polposo: con la diminuzione dell'altezza del disco, comincia ad appiattirsi, e se trova un punto debole sotto forma di rottura delle fibre interne dell'anello fibroso, sporgerà principalmente in questa direzione. Anche l'anello cartilagineo sotto la pressione del nucleo sporgerà, andando oltre i confini della vertebra. Questo si chiama protrusione del disco della colonna vertebrale.
Se non si prendono provvedimenti in questa fase, la pressione all'interno del disco aumenterà e successivamente si verificheranno anche la rottura delle fibre marginali, cioè la rottura completa dell'anello fibroso. Il nucleo sporge oltre i suoi limiti: si forma un'ernia intervertebrale. Pertanto, la protrusione è lo stadio iniziale dell'ernia intervertebrale, è una protrusione del disco senza rottura dell'anello fibroso. Le protuberanze sono più comuni delle ernie, quindi la causa più comune di mal di schiena.
Le sporgenze si trovano principalmente nella zona lombare, cervicale, molto raramente - nel torace.
Ragioni per lo sviluppo
La causa principale della protrusione del disco sono i processi degenerativi legati all'età o, in altre parole, l'osteocondrosi. Ma i fattori provocanti sono:
- Lesione alla colonna vertebrale.
- Curvatura, scoliosi, che si formano durante l'infanzia.
- Debolezza congenita del tessuto connettivo.
- Peso in eccesso.
- Lavoro prevalentemente sedentario.
- Carico eccessivo sulla colonna vertebrale (duro lavoro fisico associato al sollevamento pesi).
- Struttura muscolare debole a causa di un'attività fisica insufficiente.
- Posizione del corpo errata durante il sollevamento pesi.
- Movimenti bruschi che vanno oltre il consueto (cadute, rialzi bruschi, rotazioni).
- Frequenti carichi di vibrazioni sulla colonna vertebrale (osteocondrosi nei conducenti).
- L’intervento chirurgico per rimuovere il disco è una discectomia. Successivamente, il carico sugli MTD vicini aumenta notevolmente.
- Infezioni.
Tipi
In base all’area di sporgenza si dividono in:
Diffuso (circolare)
La protrusione è diffusa ed occupa più del 50% della circonferenza del disco.
- Uniforme;
- Irregolare.
Locale
Il rigonfiamento ha un'area limitata (meno del 25% della circonferenza del disco).
- Posteriore (mediana, dorsale). Pericolosi perché possono esercitare pressione direttamente sul midollo spinale.
- Anteriore (ventrale). Di regola, sono asintomatici.
- Lato.
- Postero-laterale. Il più comune può comprimere le radici spinali.
- Foraminale. Direttamente nella zona di uscita della radice spinale, è quasi sempre accompagnato da sintomi di radicolopatia.
Queste sono dimensioni medie, il significato della sporgenza come grande o piccola dipende dalla localizzazione in un particolare dipartimento. Quindi, per la regione cervicale, una sporgenza di 4 mm è già considerata grande e si manifesta con sintomi, e nella regione lombare le sporgenze possono raggiungere fino a 8 mm e non si manifestano in alcun modo.
Principali sintomi
Le protrusioni del disco possono rimanere asintomatiche per lungo tempo. Si manifesterà quando la sporgenza inizierà a esercitare pressione sulle strutture nervose: il midollo spinale o le sue radici. I sintomi principali sono il dolore e la sindrome radicolare.
Il dolore può essere lieve, manifestandosi periodicamente dopo lo sforzo fisico, oppure può manifestarsi all'improvviso, con un attacco, come una "lombalgia". Un attacco può comparire una volta e non disturbare più, oppure ripresentarsi periodicamente, oppure il dolore che si è manifestato disturba costantemente e non scompare affatto. Il dolore è causato sia dalla pressione diretta sulle strutture nervose che dallo spasmo muscolare riflesso.
Sindromi radicolari dipendono dalla localizzazione della patologia, le manifestazioni principali sono una violazione della sensibilità e del tono muscolare. Nelle fasi iniziali, il paziente stesso potrebbe non sentire nulla, ma un esame neurologico mostrerà già un'asimmetria dei riflessi.
Protrusione nella zona lombare
La localizzazione più comune della protrusione è la regione lombare. Questa sezione della colonna vertebrale sopporta il carico di supporto principale, è costituita dalle cinque vertebre più massicce. Sono designati L1-L5. I dischi nella regione lombare sono indicati anche con le lettere latine delle vertebre tra le quali si trovano. Ad esempio, disco L3-L4.
La quinta vertebra lombare è collegata dall'ultimo IVD al sacro ed è designata come L5-S1. L'osso sacro è costituito da 5 vertebre fuse e i dischi non ci sono più.
La regione lombare è sottoposta al carico principale durante il sollevamento pesi e quando si è seduti. Molto spesso, le ernie si verificano nel disco L5-S1 (50%) e L4-L5 (nel 40%).
I principali sintomi della protrusione del disco nella regione lombare sono il dolore e la compressione delle radici nervose. Il nervo sciatico è quello più comunemente colpito.
Il dolore è localizzato nella parte bassa della schiena, ma può essere dato alla gamba, ai glutei, allo stomaco. Aumenta con il movimento, quando si cerca di sedersi o stare in piedi. Si verifica uno spasmo muscolare riflesso, si forma una posizione del corpo parsimoniosa: una schiena eccessivamente raddrizzata o, al contrario, piegata, una curvatura laterale.
Le radici nervose che escono dalla regione lombosacrale innervano l'intero arto inferiore, nonché gli organi pelvici. I sintomi della loro compressione dipendono dal tipo di sporgenza, dalla sua direzione, dimensione. Si presenta principalmente:
- Disegnare dolori alla gamba.
- Parestesia: sensazione di gattonare, intorpidimento, sensazione di bruciore sia agli arti inferiori, sia all'inguine e al perineo.
- Indebolimento della forza muscolare nella gamba.
- La scomparsa di alcuni riflessi.
La compressione della cauda equina con disfunzione degli organi pelvici durante le protrusioni è rara.
Protrusione nella colonna cervicale
La regione cervicale è colpita a causa della sua enorme mobilità in tutte le direzioni, in essa si verifica il 30% di tutte le sporgenze. È composto da 7 vertebre. Sono designati in ordine, a partire dal cranio, con la lettera latina C (C1-C7). 
Sintomi principali:
- Dolore doloroso, tirante o "lancinante" al collo, aggravato dal movimento.
- Spasmo dei muscoli del collo, talvolta a tal punto che il paziente non riesce a muovere la testa.
- Dolore lancinante all'occipite.
- Irradiazione del dolore al cingolo scapolare, al braccio.
- Bruciore, aumento della sensibilità del cuoio capelluto.
- Parestesia alle mani: intorpidimento, formicolio, sensazione che la mano sia "sdraiata".
- Indebolimento della forza nella mano.
- Mal di testa, vertigini.
Diagnostica
La protrusione dell'IVD può essere sospettata dai sintomi di cui sopra. L'esame da parte di un neurologo può rivelare perdita di riflessi, diminuzione della sensibilità e della forza muscolare. Questo darà un'idea approssimativa di quale unità è interessata.
raggi X
Lo studio più accessibile è la radiografia convenzionale. Con il suo aiuto, non puoi vedere la sporgenza, ma non dovresti trascurarla. La radiografia consente di avere un'idea generale della colonna vertebrale, della sua curvatura, delle condizioni delle vertebre, per escludere fratture. Il radiologo indicherà anche segni indiretti di protrusione o ernia del disco: una diminuzione della sua altezza.
TC e risonanza magnetica
Studi più accurati sullo stato dell'IVD sono la TC o la RM. I tessuti molli, compresi i dischi, si vedono meglio con la risonanza magnetica. Nei casi in cui questo metodo è controindicato o inaccessibile, viene prescritta la TC.
Sui tomogrammi, la protrusione è visibile come un rigonfiamento della placca cartilaginea oltre i confini della vertebra. La sua principale caratteristica distintiva dall'ernia: la larghezza tra i bordi della sporgenza è sempre inferiore alla larghezza alla base.
Il referto della risonanza magnetica riporta sempre:
- tipo di sporgenza (sporgenza o estrusione),
- localizzazione (designazione esatta del disco, ad esempio C5-C6),
- la sua direzione (dorsale, laterale, mediana), dimensioni,
- condizione del canale spinale.
Principi di base del trattamento
Come trattare le sporgenze del disco? Con il giusto stile di vita e un adeguato trattamento conservativo si può ottenere la scomparsa di tutti i sintomi e la remissione a lungo termine della malattia. Il secondo obiettivo è prevenire la progressione e la transizione della condizione allo stadio dell'ernia intervertebrale.
Esistono molti metodi per trattare la protrusione, sia tradizionali che non tradizionali, e talvolta anche esotici. Poiché questa patologia è molto comune, la domanda detta l’offerta e la pubblicità del “rimedio più efficace contro il mal di schiena” si trova ovunque, soprattutto su Internet.
tuttavia, anche gli studiosi a volte non sono d'accordo su una misura o sull'altra. Ad esempio, non esistono ancora raccomandazioni chiare sull'attività fisica durante una riacutizzazione: cosa è meglio: riposo a letto o esercizio fisico ancora moderato.
Ma i principi di base del trattamento sono ancora noti:
- Efficace sollievo dal dolore.
- Ridurre il carico sulla colonna vertebrale malata.
- Rafforzare la struttura muscolare della colonna vertebrale.
- Allevia lo spasmo muscolare.
- Miglioramento della conduzione nervosa.
- Rallentare la degenerazione della cartilagine.
Il trattamento durante una riacutizzazione è diverso dalla terapia durante il periodo di recupero. L'obiettivo principale durante una riacutizzazione è l'anestesia e il regime più parsimonioso.
Trattamento medico
Analgesici non narcotici
Questi sono farmaci come Paracetamolo, Analgin, Baralgin, Tempalgin. Vengono utilizzati meno frequentemente dei FANS, ma possono essere prescritti in presenza di controindicazioni ai non steroidei, in cicli brevi.
Farmaci antinfiammatori non steroidei (FANS)
Questo è un ampio gruppo di farmaci che hanno effetti sia analgesici che antinfiammatori. Sono prescritti più spesso. Questi includono:
- come i vecchi e conosciuti Ibuprofene, Ketoprofene, Diclofenac, Meloxicam,
- e farmaci di nuova generazione: Celecoxib (Celebrex), Dexalgin, Lornoxicam (Xefocam), Nimesulide (Nise).
Sono utilizzati in compresse, supposte e iniezioni. L'effetto collaterale principale è la capacità di causare ulcere ed erosione della mucosa gastrointestinale, quindi anche 1 compressa di farmaci non steroidei e suoi analoghi deve essere bevuta sotto copertura.
Confronto approssimativo dei principali FANS
| Una droga | Antidolorifici effetto ondulato |
Effetti collaterali effetti |
Modalità di applicazione | Appunti |
| Diclofenac | +++ | ++ |
|
Primo farmaco di scelta Con sindrome da dolore grave |
| Ibuprofene | ++ | + | Dentro 2-3 volte al giorno | Farmaco di scelta per il dolore moderato, bassa incidenza di effetti collaterali |
| Ketoprofene | +++ | ++ |
|
Spesso c'è diarrea, flatulenza, nausea |
| Ketorolac | +++ | +++ |
|
L'effetto è paragonabile agli analgesici narcotici Il rischio di effetti collaterali aumenta con il suo utilizzo per più di 7 giorni. |
| Xefocam | +++ | ++ |
|
Con cautela negli anziani, così come nelle malattie del fegato e dei reni |
| Meloxicam | ++ | + |
|
Stesso. Facile da prendere una volta al giorno |
| Piroxicam | ++ | ++ |
|
Inizio d'azione lento (dopo 3-4 ore) |
| Celecoxib | ++ | + | Dentro 2 volte al giorno | Farmaco di scelta nei pazienti con storia di ulcera peptica |
FANS di base in compresse
- Celebrex (cosa reale. Celecoxib 10 pezzi. 420 rubli)
- Arcoxia (etoricoxib 7 pz. 600 rubli)
- Texamen (tenoxicam 10 pz. 250 rubli)
- Nise, Nimulid, Nimika (prezzo nimesulide 20 pz. 80-150 rubli)
- Nalgezin (naprxen 10 pz. 110-150 rubli)
- Movalis, Artrozan, Meloxicam (Meloxicam prezzo 20 compresse 40 rubli, Movalis 20 compresse 250 rubli)
- Ketanov, Ketarol, Ketorolac Ketorolac prezzo 20 tab. 40-60 rubli.)
- Naprossene (120-260 rubli), Nalgezin
- Ketoprofene: Artrozilen, Bystrumcaps, Ketonal, Flexen (Ketoprofen 20 pezzi 150 rubli, Bysrumcaps 10 pezzi 250-270 rubli, Flexen 30 pezzi 170 rubli)
- Ibuprofene (prezzo dell'ibuprofene 20 pezzi. 15 rubli, Nurofen 12 pezzi. 110 rubli, Faspik 6 pezzi. 100 rubli, Burana 10 pezzi. 80 rubli)
- Diclofenac: prezzo Diclofenac 20 pz. 40 rubli, Voltaren 20 pezzi. 200 rubli, Ortofen 30 pezzi. 20 rubli, Diklak 10 pezzi. 70-100 rubli.
- Aertal 20 tab. 400 rubli. Aceclofenac.
- Ksefokam 10 pezzi 130-200 rubli. Lornoxicam.
Farmaci antidolorifici combinati
- diclofenac + vitamine del gruppo B: Neurodiclovit (30 pz. 300 rubli)
- paracetamolo e ibuprofene: Avanti (120-170 rubli)
diclofenac + paracetamolo: Dolaren, Panoxen (20 pz 120 rubli)
Medicinali per uso topico
Anche i farmaci topici danno un buon effetto - sotto forma di unguenti, gel o cerotti (vedi. Possono avere:
- Effetto rilassante e riscaldante. Si tratta di unguenti e balsami contenenti canfora, estratto di peperoncino, veleno di serpente, cerotto al pepe.
- Effetto antinfiammatorio: unguenti con ibuprofene, indometacina, gel voltaren, crema a lungo termine, cerotto con voltaren e altri.
- Solo effetto analgesico, ad esempio il cerotto alla lidocaina Versatis.
Antidolorifici narcotici
Per il dolore grave vengono talvolta utilizzati farmaci contenenti potenti sostanze narcotiche. Le droghe pesanti nel nostro Paese non sono una pratica di routine nel trattamento del mal di schiena. Ma i preparati contenenti analgesici oppioidi deboli possono essere prescritti per la sindrome del dolore che non viene alleviata con i mezzi convenzionali. Questi sono codeina, tramadolo e farmaci contenenti codeina combinati: Sedalgin Neo, Pentalgin N, Piralgin e altri. Disponibile in farmacia solo su prescrizione medica.
Rilassanti muscolari
Sirdalud, Mydocalm, Baclofene. Vengono aggiunti al trattamento in presenza di una componente miofasciale di dolore o in assenza dell'effetto degli antidolorifici per diversi giorni.
Anticonvulsivanti
Molti si stupiscono perché, nel trattamento della sciatica, vengono prescritti farmaci per l'epilessia. Non descriveremo il loro meccanismo d'azione, ma farmaci come Finlepsin e i più moderni Pregabalin e Gabapentin affrontano molto bene il dolore neuropatico e riducono anche parestesie, intorpidimento e crampi muscolari.
Condroprotettori
Si tratta di preparati contenenti glucosamina e condroitin solfato. Sono progettati per migliorare i processi metabolici nella cartilagine, compresi i dischi intervertebrali. Questi sono farmaci come DONA, Artra, Alflutop, Teraflex, Structum, Rumalon, Condroitina. Disponibile sia sotto forma di soluzioni iniettabili, sia sotto forma di compresse e capsule, nonché unguenti. Sono utilizzati per corsi lunghi nel periodo di attenuazione dell'esacerbazione.
Farmaci che migliorano la conduzione degli impulsi nervosi
Vengono prescritti quando la compressione delle radici nervose porta a disturbi sensoriali. Questi includono i farmaci del gruppo B (milgamma, combipen, neuromultivit), nonché i farmaci anticolinesterasici Prozerin, Neuromidin.
Trattamento non farmacologico
Modalità
Durante il periodo di esacerbazione, si raccomanda un regime parsimonioso con restrizioni sui carichi e movimenti eccessivi nella colonna vertebrale malata. Il riposo a letto è possibile per un breve periodo, 1-2 giorni, quindi i medici consigliano comunque di spostarsi. Si consiglia di indossare uno speciale corsetto lombare o un collare cervicale.
Fisioterapia

Un buon effetto è dato dall'applicatore di Kuznetsov
Si consiglia di iniziare la terapia fisica nel periodo in cui l'esacerbazione si attenua e di continuare più intensamente quando il dolore è completamente scomparso. Esistono molte serie di esercizi per la schiena, è meglio sceglierlo insieme a un medico o impegnarsi in gruppi di trattamento speciali. L'obiettivo principale degli esercizi nel trattamento delle protrusioni del disco è rafforzare la struttura muscolare che circonda la colonna vertebrale. In questo caso si dovrebbe evitare un carico eccessivo sulla colonna vertebrale stessa.
Se parliamo della regione cervicale, qui gli esercizi isometrici sono più accettabili, cioè la tensione muscolare statica senza movimenti della testa (appoggiando la testa contro le mani, tendiamo a turno tutti i gruppi dei muscoli cervicali).
Per la regione lombare, quasi tutti gli esercizi vengono eseguiti sdraiati o in piedi a quattro zampe, cioè senza carico assiale. Ottimi esercizi eseguiti in acqua o semplicemente nuoto libero.
È necessario stabilire come regola l'esecuzione quotidiana degli esercizi, anche quando si ottiene una remissione a lungo termine della malattia. Cm. .
Massaggio e terapia manuale
Con protrusioni discali il massaggio e le tecniche manuali non sono controindicate. Aiutano ad alleviare lo spasmo muscolare e ridurre il dolore, migliorare la circolazione sanguigna e i processi metabolici nell'area patologica. Ma devi fidarti di un maestro veramente esperto.
Il massaggio può essere iniziato già nel periodo di recupero dalla riacutizzazione, iniziando con tecniche rilassanti e passando gradualmente a quelle più intense.

"Ponte" - per allungare la colonna vertebrale.
Un buon chiropratico inizierà il trattamento solo dopo aver studiato tutte le immagini e i tomogrammi.
allungamento
Le tecniche di stretching sono efficaci anche per alleviare la pressione sulle radici nervose. Esistono tavoli speciali per allungare la colonna vertebrale. Esistono anche metodi di trazione subacquea.
Fisioterapia
La fisioterapia è molto popolare nel trattamento delle protrusioni. Può essere prescritto già nel periodo acuto. Vengono utilizzate correnti diadinamiche (DDT), elettroforesi e fonoforesi di vari farmaci antinfiammatori e analgesici, ultrasuoni, applicazioni di paraffina.
trattamento Spa
Il trattamento sanatorio è indicato al di fuori dell'esacerbazione della malattia. Di solito vengono utilizzati vari metodi: terapia fisica, massaggi, fisioterapia, fangoterapia, bagni di radon e idrogeno solforato e altre procedure.
Trattamenti invasivi
Trattare i punti trigger
In caso di dolore intenso è possibile la scheggiatura delle cosiddette zone trigger, ovvero le aree con la massima sensibilità durante la palpazione. I pazienti spesso li chiamano blocchi. Molto spesso, i blocchi vengono eseguiti nel trattamento delle sporgenze nella regione lombare. Di solito viene iniettata una miscela di farmaci anestetici, ormoni glucocorticoidi e vitamine del gruppo B. L'effetto è buono, ma di breve durata.
Anestesia epidurale
L'anestetico viene iniettato nello spazio subdurale del canale spinale. Con le protrusioni viene eseguito raramente, nei casi in cui il dolore non viene affatto rimosso. Eseguito da un anestesista.
Interventi chirurgici mini-invasivi
L'intervento chirurgico per le protrusioni è estremamente raro. Negli ultimi anni sono apparse tecniche minimamente invasive per influenzare il nucleo del disco al fine di ridurne le dimensioni. Il principio è chiaro: con l'aiuto di qualche fattore fisico, una parte del nucleo viene distrutta, la pressione all'interno del disco diminuisce e la sporgenza viene riportata nella sua posizione precedente grazie alle sue proprietà elastiche.
Questa operazione è chiamata nucleoplastica o discectomia percutanea. L'essenza dell'intervento: sotto il controllo dell'attrezzatura, una cannula speciale viene portata sul disco, attraverso di essa viene fatto passare un conduttore con una sorta di energia distruttiva.
Distinguere:
- Nucleoplastica al plasma freddo.
- Vaporizzazione laser.
- ablazione con radiofrequenza.
- Idroplastico (il nucleo viene distrutto da una forte pressione del liquido).
Tale operazione viene eseguita senza incisioni, in anestesia locale, può essere eseguita in regime ambulatoriale e non è richiesto un lungo periodo di recupero.
I principali errori nel trattamento del mal di schiena
- Per la prima volta il mal di schiena non è un motivo per correre immediatamente a un esame costoso. La maggior parte del dolore passa rapidamente ed è dovuta allo spasmo muscolare. E, in secondo luogo, il protocollo MRI non è una diagnosi. I cambiamenti rivelati potrebbero non essere affatto correlati a questo particolare dolore e aggiungeranno ansia ai volti sospettosi.
- Riposo a letto prolungato durante la riacutizzazione. La maggior parte dei ricercatori è giunta alla conclusione che il riposo completo riduce il trofismo dei tessuti spinali e non contribuisce ad un recupero più rapido. Molti addirittura raccomandano di continuare a lavorare durante il trattamento. Escluso, ovviamente, il lavoro fisico pesante.
- Ignorare il trattamento per il dolore prolungato. Il dolore prolungato e ricorrente è già motivo di esame.
- Autotrattamento. È consentito assumere antidolorifici da soli, ma se il dolore non scompare entro pochi giorni, è necessario consultare un medico. Non dovresti reagire alla pubblicità di rimedi rapidi ed efficaci e contattare un chiropratico senza una formazione medica.
- Opinione sbagliata secondo cui "solo le iniezioni aiuteranno". I preparati in compresse non sono meno efficaci e sono più comodi da assumere. Ma dovresti sempre considerare le controindicazioni.
Quale può essere un fattore nello sviluppo della protrusione? Ci sono diverse opzioni:
- lo sviluppo legato all'età dell'osteocondrosi è la ragione principale;
- lesioni traumatiche della colonna vertebrale;
- varie forme di curvatura della colonna vertebrale;
- fattore ereditario;
- la presenza di peso in eccesso;
- sovraccarico meccanico e fisico della colonna vertebrale.
La sporgenza si verifica a causa di un cambiamento nella struttura dell'anello fibroso di un determinato disco, una violazione della struttura del tessuto fibroso. L'integrità del guscio esterno dell'anello non viene violata (se il guscio esterno dell'anello è danneggiato, in questo caso si può già parlare di ernia intervertebrale). La protrusione visibile può raggiungere 1-5 mm e anche di più, e le dimensioni della protrusione fino a 3 mm sono considerate innocue e potrebbero non mostrare alcun sintomo.
Perché sentiamo dolore durante la protrusione? La risultante sporgenza del disco sporge nel canale del midollo spinale, comprimendo, irritando e violando le fibre nervose e i vasi sanguigni che vi passano. Inoltre, anche la funzione della vertebra stessa può essere compromessa.
Sintomi di dischi rigonfiati
Spesso la protrusione avviene senza segni e sintomi evidenti: una sporgenza dell'anello fino a 3 mm potrebbe non provocare una sufficiente irritazione delle terminazioni nervose. Inoltre, la presenza di segni di patologia dipende dalla localizzazione del disturbo e dal grado di protrusione del disco nel canale spinale.
La localizzazione della protrusione nella regione delle vertebre cervicali è considerata la più pericolosa per la salute del paziente.
Il dolore può manifestarsi sia nel collo, nell'occipite, nella zona intercostale, sia con l'irradiazione agli arti superiori e inferiori (a seconda del nervo che viene compresso). Possono verificarsi perdita di sensibilità in alcune parti degli arti (intorpidimento), debolezza muscolare, dolori muscolari e disturbi del nervo sciatico. Spesso è presente anche rigidità dell'ampiezza motoria degli arti e del collo, dolore bruciante nella zona interessata.
Quanto pronunciati questi o altri sintomi possono dipendere dalla malattia primaria che ha causato lo sviluppo della protrusione. Anche il grado di compressione delle terminazioni nervose è importante.
Le manifestazioni della malattia sono spesso di natura individuale, a volte il dolore può verificarsi solo con movimenti improvvisi, piegamenti, posizione prolungata o seduta.
Tipi di sporgenze del disco
Considera alcune delle varietà esistenti di sporgenze, che differiscono a seconda della posizione e della natura delle sporgenze.
Protrusioni del disco dorsale
La variante più pericolosa della patologia. È più comune nella regione lombare della colonna vertebrale. La differenza tra questa sporgenza e le sue altre varietà è che con una tale violazione la sporgenza è diretta verso il canale spinale. Ciò significa che, in determinate condizioni, la compressione del midollo spinale è possibile anche in caso di piccole protuberanze. Ciò è irto dello sviluppo di una sindrome dolorosa significativa, soprattutto dopo un'attività motoria eccessiva o una posizione della schiena scomoda e scorretta. Durante una ricaduta della patologia, anche un respiro profondo o un colpo di tosse possono causare dolore. I sintomi della protrusione dorsale non sono ancora globali: la patologia è curabile se intrapresa tempestivamente.
Protrusione del disco circolare
Questa opzione è la più comune ed è una sporgenza circolare uniforme del disco con concomitanti processi degenerativi e distrofici nella colonna vertebrale. La sporgenza può essere compresa tra 3 e 12 mm e la differenza nella sporgenza del disco non può essere superiore a 1 mm. Questa patologia è caratterizzata da un decorso cronico e, in assenza di una terapia adeguata, porta solitamente ad un aumento dei sintomi neurologici e all'insorgenza della disabilità.
protrusione mediana del disco
Sinonimi: mediana, mediana, centrale, dorsomediana, mediana posteriore). È una sporgenza dell'anello fibroso, diretta alla parte centrale del canale del midollo spinale. Le protrusioni del disco mediale sono un evento raro, la loro prevalenza non supera il 6% del numero totale di protrusioni. La protrusione del disco mediano viene raramente diagnosticata nelle fasi iniziali, la malattia può procedere senza segni e sintomi evidenti che costringano il paziente a consultare un medico. Tali patologie sono pericolose con sintomi relativamente nascosti e, in assenza di un trattamento adeguato, possono aumentare, provocando complicazioni più gravi, sequestro. La sporgenza mediana esercita una pressione sul midollo spinale, che in futuro può causare la formazione di paresi, una violazione del funzionamento degli organi addominali.
Protrusione discale paramediana
Questa variante della protrusione si osserva quando la protrusione si trova sia al centro della linea mediana che nella sua parte laterale. La sporgenza può essere diretta al foro spinale, il canale della colonna vertebrale. La protrusione paramediana può essere destra e sinistra. Tale differenziazione dipende da quale lato della colonna vertebrale avviene la compressione delle fibre nervose. Ciò è determinato anche dai sintomi della malattia: il paziente nota dolore, parestesia, debolezza muscolare, deterioramento delle funzioni visive e uditive in misura maggiore sul lato destro o sinistro.
Protrusione del disco foraminale
Una rara forma di protrusione, caratterizzata da una protrusione verso il bordo esterno o interno del canale spinale. Secondo questo principio, la protrusione foraminale è divisa in extraforaminale e intraforaminale. C'è anche una lesione lungo l'intera lunghezza del canale, come un percorso complicato delle forme di sporgenze elencate. Questa opzione è chiamata protrusione foraminale effettiva. Questa forma della malattia è più suscettibile alla colonna lombosacrale.
Protrusione del disco posteriore
Questo nome viene solitamente applicato ai segni di protrusione topica all'indietro nella direzione dall'addome alla schiena. Soprattutto spesso, tale localizzazione porta a uno stretto contatto dell'anello fibroso con il midollo spinale, che è irto di dolore, perdita di sensibilità in alcune aree, compromissione delle capacità motorie e funzionalità degli organi addominali.
Protrusione del disco posterolaterale (posterolaterale).
Un tipo di sporgenza molto comune. Il nome suggerisce che la formazione della protrusione corre posteriormente e lateralmente rispetto all'asse della colonna vertebrale. Questa localizzazione della patologia aumenta la possibilità di influenzare le terminazioni nervose di entrambi i lati, così come il resto dei segmenti strutturali del midollo spinale. Come il tipo laterale, la protrusione posterolaterale tende ad essere asintomatica finché non viene rilevato un effetto meccanico sulle fibre nervose.
Protrusione degenerativa del disco
Questo nome è applicabile a tutti i tipi di protrusioni, poiché l'insorgenza stessa della patologia è direttamente correlata allo sviluppo di un processo degenerativo nella struttura dell'anello fibroso che circonda il disco. Come risultato di questo processo, l'anello diventa più sottile, diventa anelastico, si formano microfessure in cui viene spostato il nucleo gelatinoso polposo. Si forma un elemento convesso, che chiamiamo sporgenza. Il processo degenerativo può attraversare diverse fasi:
- danno (rigonfiamento del nucleo polposo);
- protrusione (protrusione del nucleo nel canale spinale senza rottura dell'anello fibroso);
- ernia (violazione dell'integrità dell'anello fibroso peridiscale).
La degenerazione dei tessuti può essere il risultato di osteocondrosi, displasia, disturbi della postura, lesioni traumatiche della colonna vertebrale.
Protrusione del disco polisegmentale
Patologia in cui si osservano simultaneamente degenerazione e cambiamenti distrofici in diversi segmenti della colonna vertebrale. Di norma, è una conseguenza dell'osteocondrosi polisegmentale, può essere accompagnata da segni di insufficienza vertebrobasilare (dolore alla testa, vertigini). Si determina spesso nella regione cervicale della colonna vertebrale, meno spesso nella zona cervicotoracica e medio-toracica.
Protrusione diffusa dei dischi intervertebrali
Questo tipo di patologia è caratterizzato da una sporgenza irregolare e ripetuta del disco di una qualsiasi delle sezioni della colonna vertebrale. Una sporgenza diffusa indica che il disco è danneggiato del 25-50%: si tratta di una sporgenza abbastanza forte. La prognosi per tale danno dipende dalla sua dimensione e direzione di formazione.
Protrusione dei dischi cervicali
Quando si verifica una patologia nei dischi cervicali, si osserva una reazione di compressione delle strutture spinali. Ciò provoca la comparsa di dolore al collo, debolezza dei muscoli del cingolo scapolare, degli arti superiori, intorpidimento e dolore lungo il braccio.
La regione cervicale ha sette vertebre: tra di loro si trovano i dischi. L'usura di questi dischi contribuisce alla comparsa di sporgenze.
Protrusione del disco C3-C4
Con questo termine si indica che il danno si è verificato nella regione cervicale della colonna vertebrale, nella parte centrale del tratto cervicale tra la terza e la quarta vertebra cervicale. La patologia può essere confermata solo mediante risonanza magnetica della regione cervicale della colonna vertebrale. Molto spesso, tale patologia si verifica a causa di un effetto traumatico su quest'area.
Sporgenza del disco C5-C6
Una delle sporgenze più comuni della regione cervicale, situata tra la quinta e la sesta vertebra cervicale. Può verificarsi sullo sfondo di un'ernia, cifosi cervicale, lesioni di altri dischi intervertebrali. I sintomi di questa patologia sono mal di testa, intorpidimento delle dita, dolore lungo l'arto superiore, debolezza muscolare del polso e dei bicipiti, dolore al collo. La violazione della terminazione nervosa c6 può manifestarsi sotto forma di violazione della sensibilità del pollice e dell'indice. Le ragioni possono essere traumi o osteocondrosi della regione cervicale.
Protrusione del disco C7-C6
Una sporgenza del disco nella zona tra la settima e la sesta vertebra. Si manifesta con collo e mal di testa, rigidità dei movimenti della testa, ridotta sensibilità delle dita. La patologia è suscettibile di trattamento conservativo. In assenza delle misure terapeutiche necessarie, può portare allo sviluppo di un'ernia, radicolopatia vertebrogenica.
Protrusione dei dischi toracici
La sporgenza dei dischi della regione toracica della colonna vertebrale è rara. Ciò è spiegato dal fatto che l'attività motoria delle vertebre toraciche è un ordine di grandezza inferiore a quella della localizzazione lombare o cervicale, e quindi lo sviluppo dei dischi avviene meno frequentemente. Tuttavia, nonostante ciò, è ancora presente una certa mobilità e durante il processo distrofico si possono formare delle protuberanze nei dischi.
Il quadro clinico della malattia dipende direttamente dalla dislocazione della patologia e dal grado di compressione delle terminazioni nervose più vicine. Solitamente sono presenti i seguenti sintomi:
- dolore nella parte centrale della colonna vertebrale;
- nevralgia intercostale;
- limitazione della mobilità della schiena;
- indebolimento dei muscoli della parete addominale;
- sensazione di pressione nella zona epigastrica;
- cardialgia;
- violazioni delle funzioni respiratorie;
- sensazione di intorpidimento nella parte anteriore del corpo.
Le manifestazioni della patologia sono individuali, pertanto, per una diagnosi accurata, è necessario sottoporsi a una serie di esami aggiuntivi.
Protrusione del disco lombare
Forse la zona più vulnerabile della colonna vertebrale è la zona lombare. Il centro di gravità del corpo si trova qui, quindi quest'area rappresenta la maggior parte dell'attività fisica totale. Come sintomo della malattia si può individuare la comparsa di sciatica, dolore lombare, debolezza e intorpidimento degli arti inferiori. Nei casi più gravi è possibile un disturbo della funzionalità del sistema urinario.
- La protrusione del disco L2-L3 è un tipo raro di protrusione, che si verifica nell'1% dei casi. Accompagnato da dolori lancinanti nella parte bassa della schiena, perdita di sensibilità ai piedi o alle dita dei piedi. Protuberanze significative che provocano disturbi della minzione sono soggette a terapia chirurgica.
- Sporgenza del disco L5. Potrebbero esserci danni al disco della quinta vertebra lombare in tali combinazioni:
- La protrusione del disco L5-S1 è un difetto dell'anello fibroso tra la prima vertebra sacrale e la quinta vertebra lombare. Sede di coinvolgimento molto comune, si può osservare nella metà dei casi di protrusioni della regione lombare. Spesso combinato con antespondilolistesi, retrospondilolistesi, spondiloartrosi, incoartrosi, ernia intervertebrale. Può essere provocato principalmente dai cambiamenti dell'osteocondrosi. Come conseguenza di tale lesione, è possibile sviluppare una violazione delle terminazioni nervose lombari e sacrali o del fascio nervoso nel canale spinale.
- La protrusione del disco L4-L5 è un difetto tra la 4a e la 5a vertebra lombare. Può verificarsi nel 40% delle lesioni lombari. Nella maggior parte dei casi è accompagnato da un'ernia o da una protrusione di L5-S1. È provocato da lesioni traumatiche o da uno sforzo fisico costante e significativo. Di solito, il dolore si manifesta all'improvviso, sullo sfondo di una "lombalgia" - una sorta di crepitio che segue dopo aver sollevato un peso o inclinato.
- La protrusione del disco L3-L4 è un difetto tra la 3a e la 4a vertebra lombare. È osservato non così spesso, solo nel 5% delle situazioni. Raramente si manifesta separatamente, più spesso insieme alla sconfitta dei dischi o delle vertebre lombari e sacrali adiacenti.
Le conseguenze della sporgenza dei dischi
Per spiegare quali conseguenze possono esserci con la protrusione del disco, è necessario tracciarne l'aspetto in più fasi:
- il verificarsi della protrusione inizia con un cambiamento nella struttura del disco. Le sue fibre si indeboliscono, si verifica la distruzione degenerativa dei tessuti, l'anello attorno al disco si ricopre di microfessure. Durante questo periodo il paziente può avvertire indolenzimento e fastidio muscolare;
- nella fase successiva, si verifica la sporgenza dell'anello: sporgenza. Il dolore diventa più intenso, si possono osservare parestesie;
- la fase finale è la conseguenza. In assenza di un adeguato trattamento delle microfessure, gli anelli si formano in una fessura - in effetti, questo è già lo stadio di un'ernia intervertebrale. Il dolore diventa acuto, i movimenti della colonna vertebrale sono disturbati, si verifica una perdita di sensibilità negli arti.
Oltre all'ernia, il rischio della malattia può nascondersi nella possibile compressione delle fibre nervose. Ciò porta a una violazione dell'innervazione dei tessuti e, di conseguenza, alla paralisi parziale o completa.
D'accordo, le conseguenze di questa malattia sono tali che dovrebbero essere fatti i massimi sforzi per trattare la protrusione. Rivolgiti tempestivamente al tuo medico, senza attendere la comparsa di sintomi pericolosi.
Diagnosi della protrusione del disco
Una diagnosi qualificata di questa patologia si basa, innanzitutto, sulla presenza di sintomi clinici caratteristici della protrusione. Potrebbe essere necessario consultare un neurologo e un vertebrologo.
Tra i metodi di ricerca strumentale è necessario individuare la principale tecnica diagnostica: la risonanza magnetica (MRI) dell'area danneggiata della colonna vertebrale. Questo metodo fornisce informazioni quasi esaurienti sulla presenza, dimensione, grado di sviluppo della protrusione e dell'ernia, sullo stato della colonna vertebrale nel suo complesso, sulla formazione di focolai infiammatori.
A volte viene utilizzato uno studio che utilizza uno scanner per tomografia computerizzata, tuttavia questo non è un metodo molto informativo, che presenta un grosso errore nella diagnosi.
Anche metodi possibili, ma non informativi, includono l'esame a raggi X.
Possono essere prescritti numerosi studi aggiuntivi per chiarire la presenza di un processo infiammatorio nei tessuti: questo è l'uso di mielografia positiva, pneumomielografia, venovertebrografia, arteriografia vertebrale, discografia, epidurografia, pneumoepidurografia. Il medico prende la decisione su tali studi individualmente.
Trattamento della protrusione del disco
Il trattamento della patologia è complesso, conservativo, utilizzando la trazione in ambito ospedaliero e ambulatoriale.
Il trattamento della protrusione dei dischi lombari e di altre parti della colonna vertebrale dovrebbe mirare a prevenire la crescita di manifestazioni di osteocondrosi della colonna vertebrale: la modalità corretta della giornata lavorativa, l'esclusione di un carico significativo e prolungato, nonché come duro lavoro fisico.
La base delle misure terapeutiche volte a trattare la protrusione del disco L5-S1 e altri tipi di lesioni della regione lombosacrale è l'eliminazione del dolore e della sindrome da compressione delle fibre nervose, il ripristino del trofismo e dell'innervazione muscolare.
Il trattamento farmacologico della protrusione dei dischi intervertebrali può comprendere: - terapia sintomatica mirata ad alleviare il gonfiore della zona paravertebrale e ad arrestare il dolore. Questo può essere l'uso di farmaci antinfiammatori non steroidei (diclofenac, nimesil, ibuprofene, ortofen, movalis, ecc.), antispastici e miorilassanti (mydocalm, sirdalud), analgesici (analgin, butadione). I medicinali dovrebbero influenzare lo sviluppo dei processi distrofici nei tessuti e alleviare la reazione infiammatoria. Durante i primi giorni di trattamento vengono prescritte iniezioni per la protrusione del disco: la soluzione più comune è il diclofenac sodico 2,5% per iniezioni intramuscolari. Successivamente, passano all'uso di agenti orali. Se entro tre giorni dal trattamento il dolore non scompare, consultare immediatamente un medico.
È anche importante utilizzare preparati esterni sotto forma di unguenti e creme (viprosal, diclofenac-gel, diclak-gel, fastum-gel, espol). Tali fondi iniziano ad essere utilizzati il 3-4o giorno di trattamento sullo sfondo della terapia farmacologica generale.
- metodi di riabilitazione che accelerano il processo di rigenerazione e rafforzano il corsetto muscolare. Questo può essere l'uso della terapia fisica per la protrusione dei dischi (anche sott'acqua - in piscina), procedure di nuoto, il metodo di stretching su una sedia o superficie per trazione medica, il metodo di stretching con immersione in acqua calda su una superficie inclinata o posizione orizzontale, nonché estrazione verticale a galla in attrezzature speciali nella piscina. Il massaggio per la protrusione del disco può essere combinato con altre procedure fisioterapiche (elettroforesi, fototerapia, agopuntura, digitopressione). La combinazione di diverse procedure aiuta a rilassare i muscoli spasmodici, a fermare il dolore e a rafforzare i muscoli della schiena.
A volte praticano la correzione manuale della "protrusione". Tuttavia, tali manipolazioni dovrebbero essere eseguite solo da uno specialista qualificato che possieda determinate abilità e tecniche.
Ci sono situazioni in cui un metodo di trattamento conservativo non porta il risultato atteso. In tali casi, è possibile utilizzare interventi chirurgici minimamente invasivi mediante metodo di puntura. Tra queste procedure ci sono le seguenti:
- metodo del blocco osseo. Implica l'introduzione di un farmaco direttamente nella colonna vertebrale nel sito della patologia. Il paziente avverte l'effetto del metodo quasi istantaneamente: il dolore diminuisce, il gonfiore scompare, lo spasmo muscolare si indebolisce;
- metodo di vaporizzazione laser a disco. Una procedura abbastanza efficace, utilizzata però solo nelle fasi iniziali della patologia, quando il nucleo ha ancora consistenza ghiandolare. La procedura prevede l'impatto del laser sul nucleo polposo sporgente (la cosiddetta “cauterizzazione”).
- metodo idroplastico. La procedura più delicata. Sotto pressione, un fluido speciale viene iniettato al centro del disco danneggiato. Il liquido lava via le aree danneggiate del disco, idratando le aree non danneggiate. L'intera procedura (circa 20 minuti) viene monitorata mediante raggi X. Il metodo è riconosciuto come uno dei più efficaci.
- metodo della nucleoplastica al plasma freddo. Determina l'introduzione di plasma freddo nel disco danneggiato, che fa evaporare parti del nucleo, riducendo la pressione del disco. A causa di ciò, l'effetto sulle terminazioni nervose è ridotto al minimo e il dolore diminuisce.
Ginnastica con protrusione del disco
Vale la pena notare che gli esercizi per la protrusione del disco sono prescritti e controllati dal medico, poiché i movimenti eseguiti in modo improprio non solo non possono curare, ma anche aggravare il problema. Il complesso delle lezioni deve essere approvato e controllato da un medico.
- Primo esercizio. Ci sdraiamo sulla schiena, le braccia arbitrariamente, le gambe piegate alle ginocchia. Alziamo il bacino, appoggiandoci ai piedi e al cingolo scapolare. Eseguiamo con ripetizioni fino a 10 volte.
- Secondo esercizio. Ci accovacciamo, appoggiando le ginocchia e i palmi delle mani sul pavimento. Alza il braccio destro e la gamba sinistra contemporaneamente e viceversa. Ripetiamo più volte.
- Terzo esercizio. Sdraiati sulla schiena, le gambe dritte. Facciamo un movimento con il corpo in alto (come se stessimo facendo oscillare la pressa), soffermandoci nella posizione superiore per alcuni secondi. Ripeti il più possibile.
- Quarto esercizio. Sdraiati sulla schiena, braccia e gambe dritte. Alziamo le gambe dritte con un angolo di 30-45 gradi ed eseguiamo oscillazioni incrociate ("forbici"). Si ripete fino a 10 volte.
- Quinto esercizio. Ci sediamo sul pavimento, le gambe dritte. Cerchiamo di raggiungere le dita dei piedi con i palmi delle mani.
- Sesto esercizio. Sdraiati sullo stomaco, con le gambe e le braccia dritte. Sollevare la parte superiore del corpo senza sollevare le gambe e lo stomaco dal pavimento. Rimaniamo nella posizione superiore per alcuni secondi, ci abbassiamo. Il numero di ripetizioni è fino a 10.
Prima dell'attività fisica è consigliabile riscaldare i muscoli con esercizi fisici regolari o una corsetta leggera. La ginnastica sarà più efficace se abbinata al nuoto.
Trattamento della protrusione del disco con rimedi popolari
Come ausilio nella terapia farmacologica si utilizza l'azione analgesica, antinfiammatoria, tonica e battericida dei seguenti preparati medicinali:
- fiori di sambuco nero, foglie di betulla, corteccia di salice in rapporto 1:4:5. L'infuso viene assunto ½ tazza fino a 4 volte al giorno prima dei pasti;
- fiori di sambuco nero, foglie di ortica, radice di prezzemolo, corteccia di salice in proporzioni uguali. L'infuso viene assunto ½ tazza fino a 4 volte al giorno prima dei pasti;
- foglie di betulla, foglie di ortica, erba viola tricolore in dosi uguali. L'infuso viene assunto ½ tazza fino a 6 volte al giorno prima dei pasti.
Migliora l'effetto antinfiammatorio del tè vitaminico di foglie di ribes nero, mirtilli rossi e rosa canina, mescolati in parti uguali. Il tè si beve due tazze al giorno prima dei pasti.
Un buon effetto dà un bagno con un decotto di camomilla: questa procedura migliora la circolazione sanguigna nelle zone colpite, allevia i segni di infiammazione.
I rimedi popolari sono certamente buoni. Tuttavia, non usarli come metodo di trattamento indipendente. Solo in combinazione con la medicina tradizionale è possibile ottenere il risultato desiderato e curare la lesione spinale.
Dieta per la protrusione del disco
Qualsiasi patologia della colonna vertebrale associata allo sviluppo di processi degenerativi richiede alcuni cambiamenti nella nutrizione. Il cibo per le sporgenze dovrebbe essere ricco di minerali, vitamine e non dovrebbe contenere sostanze che distruggono il sistema scheletrico.
Nella produzione della cartilagine e dei tessuti connettivi, la presenza di condroprotettori e fibre di collagene gioca un ruolo speciale. Tali sostanze si trovano nel brodo di ossa e nella gelatina, quindi l'uso di dessert in gelatina, gelatina, carne in gelatina e pesce sarà molto utile.
Dovresti bere abbastanza liquidi per mantenere l'equilibrio elettrolitico e rimuovere le sostanze tossiche dal corpo derivanti dal processo infiammatorio.
È molto importante non mangiare troppo: con la protrusione non è assolutamente necessario un carico aggiuntivo sulla colonna vertebrale, creato da uno stomaco sovraffollato e da un peso in eccesso.
È necessario limitare la quantità giornaliera di sale. La cosiddetta "deposizione salina" è una compagna costante dell'osteocondrosi, la causa principale della protrusione. Per ridurre il carico sul sistema scheletrico e ridurre la quantità di sali nel corpo, non è sufficiente bere solo acqua. È anche necessario rifiutare il salato, l'affumicato, il piccante. È anche auspicabile ridurre la quantità di zucchero: abbiamo già parlato dell'eccesso di peso.
Tra i prodotti obbligatori che dovrebbero essere sulla tavola di un paziente con protrusione del disco, si può individuare una quantità sufficiente di latticini, legumi, verdure, erbe aromatiche e noci. Si tratta di prodotti contenenti calcio, magnesio, manganese e vitamine necessarie per il sistema scheletrico.
Cerca di sbarazzarti dell'abitudine di bere il caffè al mattino: il caffè rimuove il calcio dal corpo e può anche interferire con il suo assorbimento. Come ultima risorsa, se proprio non puoi rifiutare, bevi il caffè con latte o panna: questo aiuterà a mantenere l’equilibrio del calcio. Ma non più di una tazza al giorno!
Esistono molte varietà di effetti di massaggio: massaggio riflessologico, rilassante, curativo, shiatsu. Tutti portano non solo piacere, ma attivano anche i processi metabolici nella pelle e nel tessuto muscolare, migliorano i processi di rigenerazione.
Le lezioni di yoga hanno un buon effetto preventivo. La pratica dimostra che lo yoga guarisce e rafforza perfettamente i muscoli della schiena e migliora anche la mobilità della colonna vertebrale.
È importante monitorare la propria postura: stando in piedi, camminando e soprattutto durante una lunga posizione seduta. Non piegarti, non inarcare la schiena. Con una posizione posteriore lunga e monotona, prova a fare delle pause, alzarti, camminare, fare semplici esercizi fisici.
Al mattino fai esercizi fisici, nel pomeriggio nuota in piscina, pratica i tuoi sport preferiti.
Attenzione al peso: le persone obese sono più inclini alle malattie della colonna vertebrale e del sistema scheletrico.
Probabilmente, ognuno di noi almeno una volta ha sentito dolore al collo o alla parte bassa della schiena, spesso senza attribuirgli molta importanza. Il dolore è un segnale. Un segnale che non tutto va bene nel corpo è un invito all'azione.
Se senti dolore, non essere pigro, rivolgiti ad un buon specialista se non vuoi trovarti mai sul tavolo operatorio con una fase avanzata della malattia. La protrusione del disco è suscettibile di trattamento conservativo se avviato in tempo.
È importante saperlo!
Ernia della parete addominale - fuoriuscita del contenuto della cavità addominale attraverso debolezze o difetti acquisiti o congeniti nella parete addominale. La maggior parte delle ernie sono asintomatiche, ma in alcuni casi, con lo sviluppo di strangolamento o strangolamento, si verifica una sindrome da dolore grave che richiede un trattamento chirurgico di emergenza.
Questo cambiamento degenerativo si registra più spesso nella regione delle vertebre L2-L3, L5-S1, poiché sopporta il carico principale. Il trattamento tempestivo può prevenire l'ulteriore sviluppo della patologia e la formazione di un'ernia intervertebrale.
Cause
Gli esperti concordano sul fatto che la causa della protrusione dei dischi L2-L3, L5-S1 è l'osteocondrosi della colonna lombare.
Queste lesioni degenerative della cartilagine delle articolazioni possono essere innescate dai seguenti fattori:
- patologia della postura;
- stile di vita sedentario, seduta prolungata;
- corsetto muscolare debole della schiena;
- anomalie congenite nello sviluppo della colonna vertebrale;
- trauma;
- osteoporosi;
- grado estremo di esaurimento e cambiamenti distrofici nei muscoli;
- malattie infettive ed endocrine;
- sovrappeso;
- sforzo fisico intenso associato al sollevamento e al trasporto di carichi pesanti;
- processi infiammatori nelle articolazioni.
Parlando di questa patologia delle formazioni cartilaginee tra le vertebre L2-L3-L4-L5 della regione lombare, non si può escludere il fattore genetico, che viene preso in considerazione anche quando si raccoglie un'anamnesi della malattia.
Varietà
La sporgenza nella regione vertebrale è suddivisa a seconda delle dimensioni. Assegnare:
- piccolo, in cui la sporgenza non supera i 4 mm;
- media, quando la cartilagine sporge di 4-7 mm;
- grande, sporgente di 7-9 mm;
- gigante, la cui dimensione supera i 9 mm.
Tuttavia, oltre alle dimensioni, i sintomi della malattia sono influenzati in misura maggiore dalla localizzazione della patologia. Esistono le seguenti varietà:
- Sporgenza circolare L2-3, in cui la sporgenza avviene uniformemente su tutto il perimetro della circonferenza. Questo tipo è osservato nell'85% dei casi. In questo caso, le terminazioni nervose del midollo spinale vengono danneggiate, causando dolore, intorpidimento degli arti inferiori e altri segni clinici.
- Protrusione diffusa dei dischi L2-L5, causando una protrusione irregolare. Questa patologia è pericolosa perché in assenza di contatto tra la cartilagine e le radici nervose non si verificano sintomi clinici. Pertanto, una persona va dal medico solo dopo la formazione di un'ernia, che provoca un forte dolore.
- La protrusione dorsale del disco L2-L3 è caratterizzata dalla protrusione verso il canale spinale. In questo caso, c'è una sindrome dolorosa significativa, che si manifesta all'inizio dello sviluppo durante movimenti improvvisi, torsioni, salti o permanenza prolungata in una posizione seduta scomoda. La presenza di dolore consente la diagnosi precoce della malattia e il trattamento appropriato.
- La sporgenza mediana è diretta verso la parte centrale del canale spinale. Questa varietà si verifica solo nel 6% dei casi, ma in assenza di dolore può causare malfunzionamenti nel funzionamento degli organi addominali, nonché paresi e paralisi.
- Il paramediano L2-L3 è diretto sia al centro che al lato di una delle parti laterali del canale spinale. Provoca dolore, debolezza muscolare degli arti inferiori e della schiena.
- Le sporgenze foraminali dei dischi L2-S1 possono essere dirette verso il bordo esterno o interno del canale spinale. Esistono forme di questa patologia che colpiscono l'intera area interessata.
- La sporgenza posteriore è diretta dall'addome alla schiena. Porta alla compressione del midollo spinale, alla rottura degli organi interni, all'intorpidimento delle estremità. Manifestato da un forte dolore.
Segni di manifestazione di patologia
Le sporgenze dei dischi L2-3, L3-4 che non interessano le terminazioni nervose sono spesso asintomatiche. Tuttavia, molto spesso i pazienti si rivolgono al medico con i seguenti sintomi:
- dolore di varia intensità nella regione lombare;
- limitazione della mobilità del dipartimento interessato;
- lombalgia (attacco di improvvisa insorgenza di dolore acuto, che provoca un acuto stupore, che passa dopo pochi minuti);
- stitichezza, diminuzione del livello di motilità intestinale, problemi nel funzionamento degli organi del sistema genito-urinario;
- debolezza muscolare, intorpidimento o formicolio degli arti inferiori.
Diagnostica
È abbastanza facile per un neurologo esperto determinare che si tratta di una protrusione del disco L1-L2 o L2-L3, L3-L4 mediante segni clinici caratteristici.
Tuttavia, in alcune forme di patologia sono necessari ulteriori studi. Quasi il 100% di probabilità di rilevare la malattia dà la risonanza magnetica della colonna lombosacrale.
Assistenza sanitaria
Il trattamento della protrusione del disco L1-L2 deve essere prescritto solo da un medico dopo aver condotto gli studi necessari.
Nonostante il fatto che per ciascun paziente venga sviluppato un complesso speciale, esistono i principi fondamentali del trattamento. Questi includono:
- rimozione del dolore e dell'infiammazione durante la protrusione dei dischi L2, L4 e altri;
- rafforzamento e ripristino del tessuto cartilagineo;
- ginnastica terapeutica riparativa e massaggio;
- procedure fisioterapiche.
Il trattamento chirurgico della protrusione L1-L2 e altri viene utilizzato in casi eccezionali, quando si verifica una forte compressione del midollo spinale e viene creata una minaccia per la vita umana.
A proposito, ora puoi ottenere gratuitamente i miei e-book e i miei corsi che ti aiuteranno a migliorare la tua salute e il tuo benessere.
pomošnik
Ricevi GRATUITAMENTE le lezioni del corso di trattamento dell'osteocondrosi!
Sporgenza del disco L2-L3
Riepilogo: Dolore alla schiena, alla gamba, intorpidimento o formicolio possono essere il risultato della compressione di una radice nervosa vicina da parte di una protrusione. Nella maggior parte dei casi, il trattamento conservativo, compreso riposo, antidolorifici, terapia fisica, trazione spinale, terapia fisica, ecc., aiuterà a gestire i sintomi della protrusione intervertebrale e a ripristinare la mobilità spinale. Il sollievo di solito si verifica entro 6 settimane. Se si presentano segni di sindrome della cauda equina, può essere raccomandato un intervento chirurgico.
Cos'è la protrusione del disco intervertebrale?
La protrusione del disco intervertebrale è una delle fasi dello sviluppo di un'ernia intervertebrale. Con l’avanzare dell’età, i nostri dischi intervertebrali si indeboliscono naturalmente. In questa fase, una persona può provare disagio o lieve dolore. La fase successiva è la protrusione intervertebrale. Con la protrusione intervertebrale, il contenuto del disco intervertebrale, il nucleo polposo gelatinoso, inizia a esercitare pressione sulla membrana fibrosa indebolita, provocando un rigonfiamento. Se si forma una rottura nella membrana del disco, fuoriesce parte del nucleo polposo. Questo stato è chiamato estrusione. Lo stadio finale della degenerazione del disco è un'ernia sequestrata o semplicemente un sequestro. Un'ernia sequestrata è materiale erniario che si è staccato dal disco.
In un canale spinale normale, la protrusione intervertebrale potrebbe non causare alcun sintomo. Se il canale spinale è stretto, i sintomi della protrusione possono essere identici ai sintomi di un'ernia intervertebrale. La larghezza del canale spinale può essere dovuta a fattori anatomici: alcune persone nascono con un canale spinale stretto. Inoltre, il canale può restringersi a causa di processi degenerativi-distrofici nella colonna vertebrale. È importante capire che la protrusione intervertebrale è uno stadio nello sviluppo di un'ernia. Qualsiasi carico e leggero trauma alla colonna vertebrale può causare la rottura della membrana fibrosa indebolita del disco e un frammento del nucleo polposo fuoriuscirà nel canale spinale.
Anatomia dei dischi intervertebrali
Per capire cos'è la protrusione intervertebrale è utile sapere qualcosa su come funziona la nostra colonna vertebrale. La nostra colonna vertebrale è composta da 24 ossa o vertebre mobili. La zona lombare o lombare sostiene la maggior parte del peso corporeo. La regione lombare è composta da 5 vertebre, numerate da 1 a 5 (L1-L5). Le vertebre sono separate l'una dall'altra con l'aiuto di dischi intervertebrali, che svolgono la funzione di smorzamento dell'attrito e garantiscono la mobilità della colonna vertebrale. Il rivestimento del disco intervertebrale è chiamato anello fibroso. Questo guscio è piuttosto duro ed è composto da circa 60 anelli fibrosi. Ogni disco ha anche un centro gelatinoso chiamato nucleo polposo. A livello di ciascun disco emergono dal midollo spinale due nervi spinali, che poi si ramificano per trasportare informazioni ad altre zone del nostro corpo. Il nostro midollo spinale e i nervi spinali funzionano come un telefono, consentendo ai messaggi o agli impulsi di viaggiare avanti e indietro tra il cervello e il corpo, trasmettendo informazioni sensazionali e controllando i movimenti.
Qual è la differenza tra protrusione intervertebrale ed ernia intervertebrale?
Un'ernia del disco si verifica quando la parte centrale gelatinosa del disco si rompe attraverso una lacerazione nella dura parete fibrosa. Il materiale erniato irrita i nervi spinali, provocando una sorta di irritazione chimica. Il dolore nell'ernia del disco è il risultato dell'infiammazione e dell'irritazione del nervo causata dalla compressione dell'ernia del disco. Sfortunatamente, la rottura della membrana fibrosa guarisce molto lentamente, poiché il disco intervertebrale viene privato dell'afflusso di sangue. Nel tempo, al posto delle fibre fibrose strappate, appare il tessuto fibroso che non può svolgere la funzione assegnatagli. A causa della mancanza di afflusso di sangue, qualsiasi danno al disco intervertebrale è permanente.
Con la protrusione intervertebrale, l'anello fibroso rimane intatto, ma si verifica un rigonfiamento che può comprimere le radici nervose vicine. Una vera ernia intervertebrale è associata ad una rottura dell'anello fibroso, attraverso il quale passa un frammento del nucleo polposo. A volte il rigonfiamento è così grave che si forma un frammento erniario sciolto che migra nel canale spinale. Questa condizione è chiamata ernia del disco sequestrato.
Nella maggior parte dei casi, protuberanze ed ernie intervertebrali si formano nella colonna lombare, dove i nervi del midollo spinale escono tra le vertebre lombari e poi si uniscono nuovamente per formare il nervo sciatico che corre lungo la gamba.
Sintomi della protrusione L2-L3
Oltre al dolore lombare, la protrusione intervertebrale L2-L3 può portare a vari sintomi aggiuntivi che le persone non sempre associano alla colonna vertebrale. La ragione di ciò è che questo rigonfiamento può facilmente comprimere e irritare una radice nervosa vicina.
A seconda del livello di formazione del rigonfiamento, possono essere colpiti vari nervi che innervano varie parti del corpo. Il dolore radicolare, l'intorpidimento e il formicolio causati dal pizzicamento e dall'infiammazione della radice nervosa sono chiamati radicolopatia.
Radicolopatia L2 e L3
I segni tipici della radicolopatia L2 o L3 sono dolore, intorpidimento o formicolio alla coscia. Inoltre, il paziente può avere difficoltà a sollevare l’anca in posizione seduta.
La protrusione intervertebrale L2-L3 del lato sinistro o destro spesso colpisce i lati anteriore o laterale della coscia, poiché questa parte del corpo è servita dalla radice nervosa L3. Tuttavia, è importante notare che questi modelli di dolore non sono assoluti e ogni paziente con protrusione L3 può soffrire anche di altri sintomi.
Cause della protrusione intervertebrale
Protrusioni intervertebrali o ernie possono verificarsi spontaneamente a seguito di un trauma o del sollevamento di un oggetto pesante. Anche il processo di invecchiamento gioca un ruolo importante. Man mano che invecchiamo, i nostri dischi iniziano a perdere acqua e diventano più duri. La dura guaina fibrosa del disco potrebbe indebolirsi. In una situazione del genere, il materiale del disco gelatinoso può sporgere nel canale spinale (protrusione intervertebrale) o sfondare la membrana fibrosa (ernia intervertebrale), comprimendo le radici nervose. La genetica, il fumo, lo stile di vita e alcuni altri fattori possono portare alla degenerazione precoce del disco.
Diagnosi di protrusione intervertebrale
La diagnosi primaria della protrusione intervertebrale della colonna lombare viene effettuata da un neurologo. Durante la visita, il medico raccoglierà l'anamnesi della tua malattia ed effettuerà un esame neurologico, controllando i riflessi, la sensibilità e la forza muscolare. Dopo la consultazione, ordinerà uno o più test diagnostici.
Lo studio più informativo per la sospetta protrusione intervertebrale è la risonanza magnetica (MRI). La risonanza magnetica è un esame non invasivo che utilizza un campo magnetico e onde a radiofrequenza per ottenere un'immagine dettagliata dei tessuti molli della colonna vertebrale. A differenza dei raggi X, le immagini MRI mostrano chiaramente nervi e dischi. Una scansione MRI consentirà al medico di vedere la colonna vertebrale da tutti gli angoli.
I pazienti per i quali la risonanza magnetica è controindicata possono sottoporsi a una tomografia computerizzata (TC). Una scansione TC è un test sicuro e non invasivo che utilizza una radiografia e un computer per creare immagini bidimensionali della colonna vertebrale.
Le radiografie possono essere prescritte se si sospettano problemi al sistema scheletrico della colonna vertebrale: artrite, escrescenze ossee (osteofiti) o fratture. È impossibile diagnosticare la protrusione intervertebrale con una singola radiografia.
Trattamento della protrusione intervertebrale
Nella maggior parte dei casi, il trattamento conservativo aiuta a far fronte ai sintomi della protrusione intervertebrale. Di solito il miglioramento si verifica entro 6 settimane.
Il trattamento conservativo può includere:
- fisioterapia mirata a rafforzare i muscoli della schiena e del peritoneo, oltre a migliorare l'elasticità della colonna vertebrale;
- trazione della colonna vertebrale, che aumenta la distanza tra le vertebre, ripristinando la nutrizione dei dischi intervertebrali;
- esercizi di fisioterapia volti a sviluppare una colonna vertebrale bloccata;
- massaggio manuale;
- antidolorifici in quantità limitate per alleviare il dolore intenso.
Se si hanno segni di deficit neurologico, si può prendere in considerazione un intervento chirurgico.
Articolo aggiunto a Yandex Webmaster5, 14:30.
Quando copiamo materiali dal nostro sito e li inseriamo su altri siti, richiediamo che ciascun materiale sia accompagnato da un collegamento ipertestuale attivo al nostro sito:
Tutto sulla protrusione del disco della colonna lombare (l3-l4, l4-l5, l5-s1)
La classica protrusione del disco L3-L4 (prolasso del disco intervertebrale senza rottura dell'anello fibroso tra la 3a e la 4a vertebra lombare) porta ad un quadro clinico acuto della malattia. Secondo esso, non solo il medico, ma anche il paziente possono determinare la presenza di una patologia della colonna vertebrale. Tuttavia, nella maggior parte dei casi, questa condizione non presenta alcun sintomo, quindi è difficile identificarla.
Come si sviluppa la protrusione nella colonna lombare
La causa più comune di patologia sono i cambiamenti degenerativi-distrofici nella colonna vertebrale. In caso di apporto sanguigno compromesso e mancanza di nutrienti, il tessuto cartilagineo riceve meno dei componenti necessari per il normale funzionamento. In questo contesto, il disco intervertebrale inizia a rompersi e collassa gradualmente.
Una sporgenza inizia a formarsi quando circa ¾ del disco intervertebrale è danneggiato. In questo momento, l'anello fibroso, costituito da un tessuto connettivo più forte e situato lungo la periferia, non è ancora distrutto.
Poiché la colonna lombare subisce un notevole deprezzamento durante la deambulazione, anche un piccolo danno alle vertebre e alla cartilagine porta alla protrusione.
I medici di questa malattia comprendono il prolasso del disco intervertebrale non più di 5 mm al di fuori del segmento funzionale. Se la sporgenza supera i 5 mm si fa diagnosi di ernia intervertebrale (prolasso del contenuto del disco intervertebrale con rottura dell'anello fibroso).
Molto spesso, le sporgenze dei dischi L3-S1 si trasformano in un'ernia, poiché questi segmenti della colonna lombare hanno il carico massimo quando si cammina e si sollevano pesi. La localizzazione della protrusione nella regione delle vertebre lombari è sempre pericolosa con la comparsa di dolore acuto (lombalgia) e ridotta contrazione dei muscoli degli arti inferiori.
Per quali ragioni un disco cade nei segmenti L1-S1
Tomografia computerizzata della colonna lombare
Non solo le malattie degenerative-distrofiche (difficoltà di afflusso di sangue e trofismo) della colonna vertebrale portano alla protrusione dei dischi intervertebrali.
Ci sono anche altri motivi:
- Postura scorretta;
- Debole sviluppo del corsetto muscolare della schiena e degli addominali;
- Malattie infettive;
- Anomalie nello sviluppo delle vertebre;
- Malattia metabolica;
- Eccessiva attività fisica;
- Sottosviluppo ereditario del tessuto cartilagineo.
Tipi di dischi lombari prolassati
La formazione dei sintomi clinici della malattia è influenzata dal tipo di protrusione:
- Circolare: il disco cade quasi uniformemente lungo l'intera circonferenza del segmento. Questa patologia si osserva spesso nel segmento L5-S1;
- Dorsale: prolasso nella direzione del canale spinale. Molto spesso porta alla compressione delle radici nervose proprio nel midollo spinale, localizzate a livello di L4-L5 della colonna lombare;
- Diffuso: protrusione irregolare del disco, osservata a diversi livelli della colonna vertebrale;
- Laterale - posizione laterale della sporgenza. Si verifica nel 20% dei casi, viene rilevato rapidamente, poiché è quasi sempre accompagnato da un forte dolore.
La protrusione circolare di L5-S1 è la patologia più pericolosa. Con esso, il nervo sciatico, che corre nella regione glutea, viene spesso compresso. La designazione "L5-S1" determina la localizzazione della protrusione a livello tra la 5a vertebra lombare e 1 vertebra sacrale.
Allo stesso modo, la sporgenza del disco L4-L5 indicherà che esiste una sporgenza tra la 4a e la 5a vertebra lombare.
In rari casi (circa il 4-5%) si verifica un prolasso del disco intervertebrale L2-L3.
Sintomi di sviluppo e complicanze della protrusione
La classica protrusione del disco L5-S1 è accompagnata da sindromi dolorose acute negli arti inferiori, nella parte bassa della schiena e nei muscoli glutei. Indicano che la protrusione dorsale nella regione L5-S1 colpisce le radici nervose.
Altri segni di prolasso dei dischi intervertebrali nella zona lombare:
- La comparsa o l'intensificazione del dolore durante lo sforzo fisico;
- Sindrome dolorosa transitoria dai glutei alla coscia o dalla parte inferiore della gamba alla coscia;
- La presenza di crampi nei muscoli del polpaccio;
- Perdita di mobilità ed elasticità dei muscoli;
- Violazione della funzionalità della vescica (minzione frequente).
La parte dorsale (posteriore) della colonna vertebrale nella regione lombare è molto suscettibile alle lesioni, poiché sotto di essa si trova una "coda di cavallo". Si tratta di un accumulo di tronchi nervosi responsabili dell'innervazione degli arti inferiori e della piccola pelvi.
Se la sporgenza dorsale dei dischi intervertebrali è accompagnata dalla compressione della coda di cavallo, si verifica una perdita di sensibilità negli arti inferiori. Con esso, appare la "pelle d'oca" nella parte inferiore della gamba e nella coscia.
I neurologi spesso rilevano un sintomo di Lasegue con la protrusione della colonna lombosacrale. È caratterizzato da una violazione della sensibilità dei riflessi del ginocchio e da una debole innervazione del tendine di Achille (situato nella parte posteriore del tallone).
La sporgenza dei dischi intervertebrali nella colonna lombare è accompagnata da dolori che "si irradiano" agli arti inferiori e alla regione glutea a causa della compressione del nervo sciatico.
Complicanze della protrusione sacro-lombare
In termini di forza e intensità, le complicanze sono paragonabili a quelle che compaiono con un'ernia o una frattura da compressione delle vertebre:
- Mal di schiena (lombalgia) - dolore nella parte bassa della schiena, in cui una persona non riesce a raddrizzare la schiena. Si osserva più spesso nella posizione posteriore (dorsale) della protrusione. Anche una protrusione del disco di 3 mm nel segmento L5-S1 può portare alla lombalgia;
- Debolezza dei muscoli glutei, affaticamento degli arti inferiori si osserva con protrusione a livello di L4-L5. Allo stesso tempo può comparire parestesia (perdita di sensibilità) della pelle degli arti inferiori;
- La protrusione diffusa della colonna lombosacrale nei segmenti da L3 a S1 porta a minzione involontaria e incontrollata;
- Le sporgenze posteriori e laterali di L1-L5 nelle fasi iniziali raramente portano a complicazioni, ma quando le radici dei nervi spinali sono irritate, si verifica una sindrome dolorosa grave;
- Tra i disturbi neurologici in patologia si può notare il sintomo Lasegue, caratterizzato dall'assenza del riflesso del ginocchio e dalla contrattilità del tendine di Achille quando colpito con un martello di gomma sulla pelle sopra la proiezione dei tronchi nervosi.
Trattamento delle sporgenze della colonna vertebrale nella regione lombare
Il trattamento farmacologico della protrusione della colonna lombare è un metodo conservativo e comprende un intero elenco di procedure eseguite principalmente per eliminare i sintomi della malattia, alleviare il gonfiore e ripristinare la funzionalità della colonna vertebrale.
Tra i metodi conservativi più comuni per il trattamento della patologia, è possibile applicare:
- terapia manuale;
- Massaggio;
- Esercizio terapeutico;
- Trazione della colonna vertebrale.
Queste procedure vengono eseguite nelle fasi iniziali del prolasso del disco intervertebrale. Se la protrusione è persistente, ma non si manifesta come una forte sindrome dolorosa, è consigliabile sottoporsi a un ciclo di agopuntura, che aiuterà a migliorare la circolazione sanguigna e quindi a favorire il recupero del disco intervertebrale.
Con una leggera gravità della patologia, gli esercizi terapeutici aiuteranno anche a rafforzare la condizione dei segmenti danneggiati della colonna vertebrale. Naturalmente, è impossibile curare la malattia con l'aiuto di esercizi terapeutici, ma aiuterà a prevenire la comparsa del dolore e altre complicazioni della protrusione lombare (spostamento delle vertebre, sindrome da compressione).
Se gli esercizi terapeutici sono combinati con la fisioterapia, il gonfiore viene eliminato. Tuttavia, i medici in questa patologia prescrivono sempre decongestionanti per prevenire la compressione delle radici nervose.
Gli specialisti dei centri di riabilitazione traumatologica offrono il trattamento del prolasso del disco intervertebrale senza rottura dell'anello fibroso con esercizi speciali. Rafforzano il corsetto muscolare della schiena, che impedisce la progressione della patologia, la distruzione delle vertebre e della cartilagine.
La ginnastica terapeutica è una fase necessaria e importante nel trattamento di una malattia, poiché la formazione di crepe nella cartilagine intervertebrale e danni alle vertebre nella maggior parte delle situazioni è un segno di una violazione elementare delle "regole per il funzionamento del sistema muscolo-scheletrico".
Pertanto, la protrusione nella regione sacro-lombare è più facile da prevenire che da trattare. Per fare questo, non dimenticare lo sport e le regole elementari per sollevare carichi pesanti.
©, portale medico sulla salute della schiena SpinaZdorov.ru
Tutte le informazioni sul sito sono fornite solo a scopo informativo. Prima di utilizzare qualsiasi raccomandazione, assicurati di consultare il tuo medico.
È vietata la copia totale o parziale delle informazioni dal sito senza un collegamento attivo allo stesso.
Sporgenza disco l5 s1
La protrusione è una malattia in cui si verifica uno spostamento dei dischi intervertebrali.
Molti esperti lo considerano la fase iniziale dello sviluppo di un'ernia. Questo problema si verifica sullo sfondo dell'osteocondrosi e molto spesso colpisce la regione lombare. Uno dei dischi più vulnerabili è L5-S1, a causa dei carichi elevati e costanti su questa parte del corpo.
Fasi di sviluppo della protrusione
Secondo i medici, ci sono tre fasi principali nello sviluppo della protrusione:
- Sull'anello fibroso compaiono le crepe più piccole, che portano a cambiamenti nella struttura del disco intervertebrale. Il processo è molto veloce: in alcuni casi riesce a catturare immediatamente 2/3 dell'area dell'anello. In questa fase, il paziente avverte dolore nella regione lombare, che si manifesta sotto forma di attacchi acuti.
- Il disco viene spostato lateralmente, il delta può raggiungere i tre mm. Il dolore assume un carattere diverso: diventa irradiante, cioè si diffonde in tutta la parte bassa della schiena ed è espresso da un lieve disagio. In questa fase il problema può essere risolto senza intervento chirurgico e anche senza farmaci.
- Lo spostamento del disco diventa maggiore, l'anello fibroso si rompe e si forma un'ernia. Il paziente avverte un forte dolore.
Se la protrusione non è accompagnata da una rottura dell'anello fibroso e il prolasso del disco avviene nella direzione del midollo spinale, allora viene chiamato "mediano" ("centrale"). Può causare paralisi degli arti inferiori e disturbi pelvici.
Cause del problema
La protrusione del disco L5 S1 è una conseguenza logica dell'osteocondrosi. La riduzione del liquido nella colonna vertebrale porta ad una carenza di nutrienti necessari per il normale funzionamento dei tessuti. Il disco perde elasticità e diventa piatto. Inizia un processo distruttivo che porta alla rottura dell'anello fibroso e al progressivo essiccamento del disco.
Lo spostamento risultante comprime le fibre nervose e le irrita. Il paziente ha infiammazione e gonfiore, sono possibili spasmi muscolari. In alcuni casi, il dolore può irradiarsi agli arti inferiori.
Altre cause dello sviluppo della malattia sono la cifosi, la scoliosi e l'osteoporosi. Potrebbe essere associato a una lesione spinale.
I fattori che portano al disallineamento del disco includono:
Per la prevenzione e il trattamento delle ERNIE, il nostro lettore abituale utilizza il metodo di trattamento NON CHIRURGICO, che sta guadagnando popolarità, raccomandato dai principali ortopedici tedeschi e israeliani. Dopo averlo attentamente esaminato, abbiamo deciso di proporlo alla vostra attenzione.
- età (la probabilità di malattia aumenta ogni anno che passa);
- stile di vita sedentario e il suo compagno: l'osteocondrosi;
- rimanere a lungo nella stessa posizione (ad esempio, dietro lo schermo del monitor);
- sovrappeso;
- materasso e cuscino selezionati in modo improprio;
- cattive abitudini (ad esempio, fumare);
- eredità;
- piedi piatti, ecc.
L'elenco dei fattori che contribuiscono allo sviluppo della protrusione del disco può essere ampio, ma l'inattività fisica, le cattive abitudini e il lavoro sedentario giocano un ruolo chiave. Eliminando questi punti ridurrai la probabilità di sviluppare un disturbo del 90%.
Tipi di sporgenze
La malattia è divisa in diversi tipi, a seconda di come avviene la sporgenza del disco.
- Circolare: la sporgenza del disco avviene uniformemente attorno all'intero perimetro ed è localizzata nel segmento L4-L5. Questa malattia si sviluppa a lungo ed è cronica. Senza un trattamento adeguato, può portare alla disabilità. Se la rottura dell'anello fibroso non si verifica allora il problema si chiama “circolare-foraminale”.
- Locale: il disco sporge in qualsiasi direzione. A seconda della direzione del suo spostamento, la malattia è:
- Dorsale (diffuso o posteriore): il disco viene spostato nella direzione del canale spinale, dove si trovano le radici nervose. In questo caso, la più alta probabilità di sviluppare sintomi neurologici e l'insorgenza di forti dolori;
- Laterale: spostamento a destra o a sinistra del canale spinale. I sintomi della malattia sono praticamente assenti.
- Ventrale: la sporgenza del disco avviene in avanti. Questo è il tipo di disturbo più raro, che non implica alcuna complicazione o sintomo spiacevole.
Le sporgenze più pericolose sono circolari e dorsali. Richiedono un'attenta diagnosi e un trattamento attivo.
Sintomi della malattia
La protrusione porta alla compressione delle fibre nervose e al dolore. La natura del dolore dipende da dove si trova il disco danneggiato. Se il problema risiede nel segmento L5-S1, la persona avverte disagio al collo e allo spazio intercostale.
Se si verifica un prolasso del disco nella colonna cervicale (a livello C5-C6), si verifica una compressione dell'arteria vertebrale, che fornisce sangue al 25% delle strutture cerebrali. Quando si verifica tale compressione, la persona può perdere conoscenza.
Se il problema è localizzato nella regione toracica (Th9-Th10, Th11-Th12), è possibile la compressione del midollo spinale. La stessa conseguenza è una pericolosa protrusione nel collo (a livello di C5-C6 o C6-C7).
La sporgenza del disco l3 l4 cattura la zona lombare. I suoi sintomi caratteristici sono il mal di schiena che si irradia agli arti inferiori, una sensazione di intorpidimento e di movimento limitato. Se il problema è localizzato nella colonna cervicale (C5-C6 e C6-C7), una persona avverte dolore e disagio al collo, debolezza generale e vertigini.
Hai un'ernia intervertebrale?
- Hai provato di tutto e niente ha funzionato?
- Soffri costantemente di dolore?
- E ora sei pronto per sfruttare ogni opportunità che ti darà la tanto attesa buona salute!
Sporgenze del disco C4-C7, L2-S1
Ciao, ho 50 anni. Nel novembre dello scorso anno sono rimasto sorpreso dalla pioggia e ho subito avuto un forte dolore al petto, è diventato difficile respirare. Ho fatto il giro di tutti i medici, non sono riuscito a fare una diagnosi, ho fatto un cardiologo, una radiografia, un ecografo, un neurologo, ho fatto iniezioni forate per alleviare il dolore. Il dolore acuto è passato, ma il dolore alle costole è rimasto con un leggero carico sulle mani, senza prescrizione medica ha fatto una risonanza magnetica
Conclusione Segni RM-RM di osteocondrosi della colonna vertebrale con presenza di protuberanze del disco C4-C7, L2-S1, ernia del disco L4-L5 L4-L5. Cisti di Tarlov
Per favore dimmi come e dove posso ottenere aiuto?
Il medico che ha eseguito la risonanza magnetica ha detto che dobbiamo andare urgentemente a Kharkiv per vedere un neurochirurgo, possibilmente per un'operazione. L'ho letto qui: spunti per il trattamento dell'ernia intervertebrale.
Cordiali saluti, Irina
Consulente: Per quanto riguarda le protrusioni e le ernie potete rivolgervi a noi in Clinica. La cisti di Tarlov è un'anomalia benigna comune negli esseri umani e la fattibilità dell'intervento chirurgico non è stata dimostrata. Consulta un neurochirurgo.
KDI Kiev (riva sinistra, m. Osokorki, Poznyaki); Città di Mosca; Marbella. © 2018. Tutti i diritti riservati. Prima di utilizzare il sito leggere le Condizioni d'Uso del sito. Se soffri di mal di schiena (sordo, molto grave, acuto) a destra / sinistra, apparso dopo il sonno (notte) o durante la gravidanza, fissa un appuntamento con un medico.
Riepilogo:Mal di schiena, dolore alle gambe, intorpidimento o formicolio possono essere il risultato della compressione di una radice nervosa vicina da parte di una protrusione. Nella maggior parte dei casi, il trattamento conservativo, compreso riposo, antidolorifici, terapia fisica, trazione spinale, terapia fisica, ecc., aiuterà a gestire i sintomi della protrusione intervertebrale e a ripristinare la mobilità spinale. Il sollievo di solito si verifica entro 6 settimane. Se si presentano segni di sindrome della cauda equina, può essere raccomandato un intervento chirurgico.
Cos'è la protrusione del disco intervertebrale?
La sporgenza del disco intervertebrale è una delle fasi di sviluppo. Con l’avanzare dell’età, i nostri dischi intervertebrali si indeboliscono naturalmente. In questa fase, una persona può provare disagio o lieve dolore. La fase successiva è la protrusione intervertebrale. Con la protrusione intervertebrale, il contenuto del disco intervertebrale, il nucleo polposo gelatinoso, inizia a esercitare pressione sulla membrana fibrosa indebolita, provocando un rigonfiamento. Se si forma una rottura nella membrana del disco, fuoriesce parte del nucleo polposo. Tale stato è chiamato. Lo stadio finale della degenerazione del disco è semplicemente il sequestro. Un'ernia sequestrata è materiale erniario che si è staccato dal disco.
In un canale spinale normale, la protrusione intervertebrale potrebbe non causare alcun sintomo. Se il canale spinale è stretto, i sintomi della protrusione possono essere identici ai sintomi di un'ernia intervertebrale. La larghezza del canale spinale può essere dovuta a fattori anatomici: alcune persone nascono con un canale spinale stretto. Inoltre, il canale può restringersi a causa di processi degenerativi-distrofici nella colonna vertebrale. È importante capire che la protrusione intervertebrale è uno stadio nello sviluppo di un'ernia. Qualsiasi carico e leggero trauma alla colonna vertebrale può causare la rottura della membrana fibrosa indebolita del disco e un frammento del nucleo polposo fuoriuscirà nel canale spinale.
Anatomia dei dischi intervertebrali
Per capire cos'è la protrusione intervertebrale è utile sapere qualcosa su come funziona la nostra colonna vertebrale. La nostra colonna vertebrale è composta da 24 ossa o vertebre mobili. La zona lombare o lombare sostiene la maggior parte del peso corporeo. La regione lombare è composta da 5 vertebre, numerate da 1 a 5 (L1-L5). Le vertebre sono separate l'una dall'altra con l'aiuto di dischi intervertebrali, che svolgono la funzione di smorzamento dell'attrito e garantiscono la mobilità della colonna vertebrale. Il rivestimento del disco intervertebrale è chiamato anello fibroso. Questo guscio è piuttosto duro ed è composto da circa 60 anelli fibrosi. Ogni disco ha anche un centro gelatinoso chiamato nucleo polposo. A livello di ciascun disco emergono dal midollo spinale due nervi spinali, che poi si ramificano per trasportare informazioni ad altre zone del nostro corpo. Il nostro midollo spinale e i nervi spinali funzionano come un telefono, consentendo ai messaggi o agli impulsi di viaggiare avanti e indietro tra il cervello e il corpo, trasmettendo informazioni sensazionali e controllando i movimenti.
Qual è la differenza tra protrusione intervertebrale ed ernia intervertebrale?
Un'ernia del disco si verifica quando la parte centrale gelatinosa del disco si rompe attraverso una lacerazione nella dura parete fibrosa. Il materiale erniato irrita i nervi spinali, provocando una sorta di irritazione chimica. Il dolore nell'ernia del disco è il risultato dell'infiammazione e dell'irritazione del nervo causata dalla compressione dell'ernia del disco. Sfortunatamente, la rottura della membrana fibrosa guarisce molto lentamente, poiché il disco intervertebrale viene privato dell'afflusso di sangue. Nel tempo, al posto delle fibre fibrose strappate, appare il tessuto fibroso che non può svolgere la funzione assegnatagli. A causa della mancanza di afflusso di sangue, qualsiasi danno al disco intervertebrale è permanente.
Con la protrusione intervertebrale, l'anello fibroso rimane intatto, ma si verifica un rigonfiamento che può comprimere le radici nervose vicine. Una vera ernia intervertebrale è associata ad una rottura dell'anello fibroso, attraverso il quale passa un frammento del nucleo polposo. A volte il rigonfiamento è così grave che si forma un frammento erniario sciolto che migra nel canale spinale. Questa condizione è chiamata ernia del disco sequestrato.
Nella maggior parte dei casi, protuberanze ed ernie intervertebrali si formano nella colonna lombare, dove i nervi del midollo spinale escono tra le vertebre lombari e poi si uniscono nuovamente per formare il nervo sciatico che corre lungo la gamba.
Sintomi della protrusione L2-L3
Radicolopatia L2 e L3
I segni tipici della radicolopatia L2 o L3 sono dolore, intorpidimento o formicolio alla coscia. Inoltre, il paziente può avere difficoltà a sollevare l’anca in posizione seduta.
La protrusione intervertebrale L2-L3 del lato sinistro o destro spesso colpisce i lati anteriore o laterale della coscia, poiché questa parte del corpo è servita dalla radice nervosa L3. Tuttavia, è importante notare che questi modelli di dolore non sono assoluti e ogni paziente con protrusione L3 può soffrire anche di altri sintomi.
Cause della protrusione intervertebrale
Protrusioni intervertebrali o ernie possono verificarsi spontaneamente a seguito di un trauma o del sollevamento di un oggetto pesante. Anche il processo di invecchiamento gioca un ruolo importante. Man mano che invecchiamo, i nostri dischi iniziano a perdere acqua e diventano più duri. La dura guaina fibrosa del disco potrebbe indebolirsi. In una situazione del genere, il materiale del disco gelatinoso può sporgere nel canale spinale (protrusione intervertebrale) o sfondare la membrana fibrosa (ernia intervertebrale), comprimendo le radici nervose. La genetica, il fumo, lo stile di vita e alcuni altri fattori possono portare alla degenerazione precoce del disco.
Diagnosi di protrusione intervertebrale
La diagnosi primaria della protrusione intervertebrale della colonna lombare viene effettuata da un neurologo. Durante la visita, il medico raccoglierà l'anamnesi della tua malattia ed effettuerà un esame neurologico, controllando i riflessi, la sensibilità e la forza muscolare. Dopo la consultazione, ordinerà uno o più test diagnostici.
Lo studio più informativo per la sospetta protrusione intervertebrale è. La risonanza magnetica è un esame non invasivo che utilizza un campo magnetico e onde a radiofrequenza per ottenere un'immagine dettagliata dei tessuti molli della colonna vertebrale. A differenza dei raggi X, le immagini MRI mostrano chiaramente nervi e dischi. Una scansione MRI consentirà al medico di vedere la colonna vertebrale da tutti gli angoli.
I pazienti per i quali la risonanza magnetica è controindicata possono sottoporsi a una tomografia computerizzata (TC). Una scansione TC è un test sicuro e non invasivo che utilizza una radiografia e un computer per creare immagini bidimensionali della colonna vertebrale.
Le radiografie possono essere prescritte se si sospettano problemi al sistema scheletrico della colonna vertebrale: artrite, escrescenze ossee (osteofiti) o fratture. È impossibile diagnosticare la protrusione intervertebrale con una singola radiografia.
Trattamento della protrusione intervertebrale
Nella maggior parte dei casi, il trattamento conservativo aiuta a far fronte ai sintomi della protrusione intervertebrale. Di solito il miglioramento si verifica entro 6 settimane.
Il trattamento conservativo può includere:
- fisioterapia mirata a rafforzare i muscoli della schiena e del peritoneo, oltre a migliorare l'elasticità della colonna vertebrale;
- , che aumenta la distanza tra le vertebre, ripristinando la nutrizione dei dischi intervertebrali;
- esercizi di fisioterapia volti a sviluppare una colonna vertebrale bloccata;
- massaggio manuale;
- antidolorifici in quantità limitate per alleviare il dolore intenso.
Se si hanno segni di deficit neurologico, si può prendere in considerazione un intervento chirurgico.
La struttura delle vertebre lombari è maggiormente influenzata dai vari carichi quotidiani. Probabilmente hai avvertito affaticamento e dolore alle gambe dopo una giornata dura e attiva al lavoro. Quando ti corichi e senti letteralmente come ogni vertebra nella parte bassa della schiena fa male e si distribuisce con sensazioni dolorose in tutto il corpo.
A volte, in questo modo, si manifestano carichi eccessivi sulla colonna vertebrale, quando il carico sui dischi intervertebrali diventa eccessivo. Questi sono i primi segnali del possibile sviluppo di vari processi complicati.
Ma in altri casi, è così che inizia a manifestarsi la sporgenza delle vertebre della colonna assiale.
Le sporgenze nella regione lombare oggi non sono rare. Quasi ogni giorno gli specialisti si trovano ad affrontare questa insidiosa malattia della colonna vertebrale. Inoltre, la sporgenza dei dischi intervertebrali della colonna lombare è notevolmente più giovane rispetto alla pratica di dieci anni fa.
Cause di protrusione nella zona lombare
Come sapete, il carico su questa parte della colonna vertebrale è molto più elevato di quello osservato, ad esempio, nella zona cervicale o toracica. Questo è irto della comparsa di violazioni nella struttura delle vertebre. Sotto pressione e carico quotidiano, i dischi della colonna vertebrale collassano, perdono elasticità, flessibilità, il che porta alla formazione di sporgenza delle vertebre.
La comparsa di protrusione è un segno che una persona conduce uno stile di vita sedentario o ha subito un infortunio che ha portato ad un cambiamento distrofico nella struttura di questa colonna vertebrale.
A proposito, sono i cambiamenti distrofici il fattore principale e lo stadio iniziale dello sviluppo della protrusione. Inoltre, la protrusione, sia della regione lombare che di altre aree della colonna vertebrale, è uno stadio avanzato dell'osteocondrosi.
Molto spesso le malattie delle vertebre si verificano in età avanzata. Ciò suggerisce che con l’età la struttura dei dischi spinali cambia. Ciò è facilitato, ancora una volta, da una diminuzione dell'attività, da varie malattie che hanno lasciato un'impronta sulla struttura della colonna vertebrale, nonché dall'evaporazione dell'umidità, a causa della quale si verifica l'elasticità delle vertebre.
Con i cambiamenti degenerativi, l'acqua dalle vertebre scompare. Di conseguenza, l'anello fibroso è disseminato di crepe, che contribuiscono al suo spostamento oltre i limiti anatomici.
La protrusione del disco è, in sostanza, la fase iniziale di un problema più serio, cioè l'ernia del disco. La transizione dalla protrusione all'ernia è del tutto impercettibile. Se la sporgenza nell'ultima fase può avere una sporgenza fino a 3-4 millimetri, allora un'ernia è considerata una sporgenza dell'anello fibroso di 5 o più millimetri. In questo caso non è necessaria la rottura dell'anello fibroso.
Anche tra le cause popolari dell'insorgenza della malattia, gli esperti notano:
- postura scorretta;
- corsetto muscolare debole;
- metabolismo improprio;
- infezioni;
- eredità;
- lavoro fisico duro e costante.
Pericolo di sporgenza
Il problema principale con la protrusione del disco lombare è il fatto che i sintomi della malattia potrebbero non comparire finché la protrusione non raggiunge una certa dimensione. Una sporgenza relativamente grande viola le radici nervose, causando i primi sintomi.
Ecco perché per molto tempo una persona potrebbe non immaginare nemmeno di avere una violazione della struttura della colonna vertebrale. Solo le prime sensazioni di dolore ti permetteranno di sospettare che qualcosa non andasse.
Sintomi della manifestazione della malattia
 I sintomi di protrusione nella regione lombare si manifestano solitamente con dolore. A seconda dello stadio della malattia, anche la diffusione della manifestazione della malattia sarà diversa.
I sintomi di protrusione nella regione lombare si manifestano solitamente con dolore. A seconda dello stadio della malattia, anche la diffusione della manifestazione della malattia sarà diversa.
Tali malattie dei dischi spinali possono verificarsi in diversi segmenti. I sintomi differiranno anche dalle caratteristiche personali del corpo umano, dallo stadio di sviluppo della malattia e dal tipo di protrusione del disco.
Tra le manifestazioni più comuni della malattia, i medici notano i seguenti sintomi:
- dolore nella zona interessata che tormenta costantemente una persona;
- dolore irradiato all'arto, a seconda del segmento lombare interessato;
- dolore intenso temporaneo dopo lo sforzo fisico;
- crampi alle gambe;
- debolezza muscolare, particolarmente avvertita negli arti inferiori;
- violazione della sensibilità della pelle della parte esterna della gamba;
- formicolio alle gambe e ai piedi;
- radicolite del segmento lombosacrale;
- rigidità lombare.
In situazioni di emergenza di danni al disco, la funzione della minzione può essere compromessa. Questo è un brutto segno che richiede cure mediche immediate.
Statistiche sulla presenza di protrusioni in diverse parti della colonna vertebrale

Le sporgenze dei dischi spinali nella parte bassa della schiena colpiscono diversi segmenti. Tutto questo dipende da ogni singolo caso. Poiché le cause della malattia sono diverse, le caratteristiche individuali giocano un ruolo importante nella sconfitta dei dischi.
La colonna lombare è composta da cinque vertebre. Sono le dimensioni più grandi tra tutte quelle disponibili nel corpo umano, poiché sono costrette a sopportare il carico assiale principale.
Il segmento L4-L5 è più spesso interessato. Queste vertebre si trovano immediatamente sopra la regione lombosacrale quasi immobile. La malattia nella maggior parte dei casi colpisce due segmenti L4-L5 e L5-S1. Questi dischi intervertebrali inferiori disturbano una persona, perché possono sopportare un carico enorme e allo stesso tempo non sono così ben protetti dal corsetto muscolare come, ad esempio, le vertebre, che si trovano più vicine allo sterno.
Molto meno spesso la protrusione interessa i segmenti L1-L2, L3-L4, anche se possono verificarsi anche lesioni concomitanti. Ad esempio, la sporgenza si verifica tra L1-L2 e L3-L4 o L3-L4 e L4-L5.
La violazione delle radici nervose su diversi segmenti dei dischi lombari causerà diverse sensazioni di dolore che si estendono agli arti inferiori.
Ad esempio, se i segmenti sono danneggiati:
- L1-L2: si avvertirà dolore nella regione lombare e nei muscoli glutei;
- L2-L3 - provoca dolore alle cosce all'interno, colpendo i glutei;
- L3-L4: i dolori catturano la parte interna degli arti inferiori lungo l'intera lunghezza dei muscoli;
- L4-L5 - si avverte dolore ai muscoli del polpaccio sia dall'esterno che dall'interno;
- L5-S1: il dolore inizia nella parte bassa della schiena e si avverte lungo tutto il lato esterno della gamba.
Il trattamento di tale malattia viene effettuato in modo tradizionale. In alcuni casi è indicato l’intervento chirurgico.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0