Si effettua mediante fluoroscopia multiassiale e radiografia, contrasto dell'esofago, tomografia (lineare e computerizzata), pneumomediastino, pneumotorace diagnostico, angiografia, ecografia.
3.1 Esame radiografico
Brevi informazioni: il mediastino è una formazione volumetrica situata al centro del torace, delimitata lateralmente dalle cavità pleuriche, inferiormente dal diaframma e superiormente dall'ingresso del torace. Il mediastino è anatomicamente diviso in tre zone: 1) il mediastino anteriore, che si trova sopra il cuore e contiene la ghiandola del timo (timo) insieme ai tessuti linfoidi e adiposi; 2) il mediastino posteriore, che si trova dietro il cuore e comprende l'esofago, il dotto toracico, l'aorta discendente e le catene nervose autonome; 3) il mediastino medio, che contiene il cuore, il pericardio, l'aorta, la trachea, i bronchi del primo ordine ed i corrispondenti linfonodi.
Indicazioni per la ricerca: i sintomi più comuni delle lesioni mediastiniche sono aspecifici (dolore toracico, tosse, difficoltà respiratoria) e sono associati alla compressione della trachea e dell'esofago. Questi sintomi possono essere segni dello sviluppo delle seguenti malattie del mediastino: mediatinite, pleurite paramediastinica, lipomi mediastinici, linfonodi mediastinici ingrossati, tumori e cisti mediastiniche.
Preparazione allo studio: non richiesta.
L'interpretazione dei risultati dello studio deve essere effettuata da un radiologo qualificato, la conclusione finale sulla base di tutti i dati sulle condizioni del paziente viene fatta dal medico che ha inviato il paziente allo studio: terapista, pneumologo, allergologo, chirurgo , oncologo, cardiologo.
Nell'esame radiografico diventa spesso necessario stabilire una localizzazione più accurata della formazione patologica, soprattutto se si trova nel mediastino anteriore. In questi casi è pratico dividere il mediastino anteriore in due parti: la sezione anteriore, o spazio retrosternale, e la sezione posteriore, o, secondo Twining e altri autori stranieri, il mediastino medio (centrale). Diventa chiaro il significato pratico di tale divisione del mediastino anteriore, dato che una varietà di lesioni maligne dei linfonodi sono solitamente localizzate nel mediastino medio, dove si trovano i principali gruppi di linfonodi mediastinici, mentre le formazioni dermoidi e i tumori del il timo si trova nella maggior parte dei casi nello spazio retrosternale. Questa circostanza, come verrà mostrato di seguito, gioca un ruolo importante nella diagnosi differenziale dei tumori e delle cisti mediastiniche. In aggiunta a quanto sopra, in alcuni casi è possibile chiarirne la localizzazione determinando in quale sezione (superiore, media, inferiore) del mediastino anteriore o posteriore è localizzata la formazione patologica.
L'esperienza ha dimostrato che un approfondito esame radiografico multiassiale convenzionale del mediastino, le cosiddette immagini dure con sovraesposizione, tomografia, nonché contrasto artificiale (esame dell'esofago con sospensione acquosa di solfato di bario, pneumomediastinografia, angiocardiografia , broncografia) consentono ancora uno studio abbastanza completo dell'anatomia topografica del mediastino nell'immagine radiografica.
Le condizioni meno favorevoli per l'esame radiografico si creano con proiezioni dirette (anteriore e posteriore). In questo caso, come sapete, tutti gli organi del mediastino sono riassunti in un'unica intensa cosiddetta ombra mediana. Un'analisi della forma di questa ombra in varie proiezioni è fornita in molti manuali. 
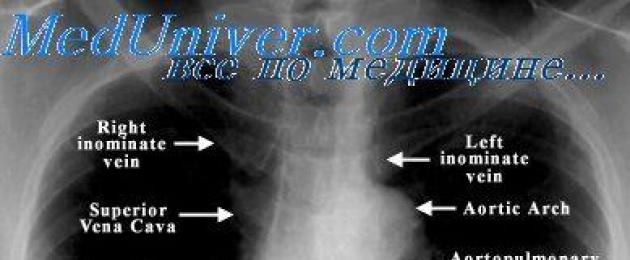
Nella proiezione diretta anteriore, il contorno destro dell'ombra mediana è formato nella sezione superiore dalla vena anonima destra, seguita da due archi: il primo è formato dall'aorta ascendente e parzialmente dalla vena cava superiore, il secondo dalla vena cava superiore. atrio destro. Lungo il contorno sinistro dell'ombra mediana si distinguono quattro archi, formati in sequenza dall'arco dell'aopta, che raggiungono in alto quasi il livello dell'articolazione sternoclavicolare, il cono dell'arteria polmonare, il padiglione auricolare dell'atrio sinistro e il ventricolo sinistro.
Le migliori condizioni per lo studio del mediastino si creano con proiezioni oblique e soprattutto laterali. Eseguiamo radiografie laterali con la direzione trasversale anteriore dei raggi X (secondo A. E. Prozorov), cioè il paziente non sta strettamente di lato dietro lo schermo, ma è leggermente girato verso il tubo a raggi X in modo che lo sterno abbia una posizione strettamente posizione del profilo. Questa proiezione garantisce la coincidenza delle sezioni anteriori simmetriche di entrambi i lati del torace.
Su una radiografia del torace in proiezione laterale è visibile un'ombra cardiovascolare, che occupa principalmente la sezione centrale dell'immagine del torace. Anteriormente e più in alto (fino al livello del primo spazio intercostale) da quest'ombra alla parete posteriore dello sterno si trova un campo chiaro, nettamente rastremato nella parte inferiore, o il cosiddetto spazio retrosternale, che è un riflesso della somma dei bordi polmonari anteriori dei lati opposti con uno stretto spazio del mediastino anteriore. Posteriormente dall'ombra cardiovascolare alla colonna vertebrale è visibile un altro illuminazione, più largo nella sua parte media e più stretto nei terzi superiore ed inferiore, di forma a striscia irregolare: il cosiddetto spazio retrocardiaco. In questo spazio sono visualizzate integralmente le sezioni posteriori dei polmoni e gli organi del mediastino posteriore. Negli anziani, l'ombra dell'aorta discendente è chiaramente visibile nello spazio retrocardico, sovrapponendosi per la maggior parte alla colonna vertebrale. Al di sopra del livello del primo spazio intercostale inizia un'ombra intensa, dovuta alla totale esposizione dei muscoli e delle ossa del cingolo scapolare superiore e dei rami dei grandi vasi sanguigni. Nel mediastino superiore, lungo il bordo posteriore dell'ombra vascolare, si trova verticalmente una striscia chiara larga fino a 2 cm: la trachea, che attraversa l'ombra dell'arco aortico ed è divisa da una forchetta direttamente sotto il suo contorno inferiore all'altezza livello delle vertebre DV-DVI in due bande più strette di illuminazione: i bronchi principali. Il bronco destro è una continuazione della trachea, il bronco sinistro si allontana posteriormente con una leggera angolazione. Il piano frontale, disegnato lungo il contorno posteriore della trachea, sarà il confine condizionale che separa il mediastino anteriore da quello posteriore. Il contorno inferiore dell'arco aortico funge da punto di identificazione mediante il quale è possibile determinare la posizione della biforcazione tracheale, le sezioni iniziali dei bronchi principali e la ramificazione dell'arteria polmonare comune. Anteriormente alla biforcazione e proiezione del bronco principale destro, è visibile l'ombra di entrambe le radici dei polmoni. La lunghezza dell'ombra delle radici occupa circa due spazi intercostali e la larghezza è di circa 2-3 cm, queste dimensioni nelle persone sane possono variare a seconda dell'età e della struttura del torace. Il polo superiore dell'ombra delle radici dei polmoni, formato dalle arterie polmonari destra e sinistra, confina con il contorno inferiore dell'arco aortico. Il bordo posteriore dell'ombra delle radici è limitato da una striscia chiara del bronco principale destro, e il bordo anteriore, irregolare e ramificato, è formato da ramificazioni delle arterie polmonari. Dal basso, il torace è delimitato dal diaframma, e nella proiezione laterale sinistra, la cupola sinistra del diaframma con la bolla di gas sotto di essa si trova sopra quella destra; nella proiezione laterale destra - al contrario. La parte centrale del diaframma, che costituisce il bordo inferiore del mediastino, non è differenziata. È inoltre necessario notare altre differenze nella visualizzazione radiologica del torace nelle proiezioni oblique destra e sinistra. Quindi, sulla radiografia laterale destra, si vede meglio il bronco principale destro e talvolta la sezione trasversale del bronco lobare superiore destro sotto forma di illuminazione arrotondata sotto l'arco aortico. Sulla radiografia laterale sinistra negli anziani, l'ombra dell'arco e dell'aorta discendente è meglio definita, e sotto di essa c'è l'ombra dell'arco dell'arteria polmonare sinistra. La scelta della proiezione destra o sinistra nella produzione di una radiografia del torace dipende dalla localizzazione del processo patologico nel mediastino secondo il noto principio: il lato interessato è più vicino al film. Altri organi del mediastino (esofago, linfonodi, nervi) solitamente non si differenziano in condizioni normali.
Di grande importanza nello studio dell'anatomia radiografica del mediastino sono, oltre alle proiezioni laterali, oblique, nonché la pneumomediastinografia, che consentono un esame più approfondito dell'arco aortico e della sua parte discendente, della trachea, dei bronchi principali, dell'apparato polmonare arterie, esofago e talvolta la ghiandola del timo.
Screpolatura. Nell'esame radiografico, come sapete, non tutti gli organi del mediastino anteriore e posteriore possono essere visti. Ciò è dovuto alla mancanza delle condizioni necessarie per il contrasto naturale tra gli organi del mediastino nella loro visualizzazione radiologica, il che crea grandi difficoltà nell'analisi radiologica dell'ombra mediana.
Pertanto, nonostante le notevoli difficoltà nell'analisi dell'immagine radiografica del mediastino, l'attenta esecuzione del consueto esame radiografico multiassiale, nonché una serie di metodi aggiuntivi (immagini dure con sovraesposizione, tomografia, broncografia, pneumomediastinografia, angiocardiografia) in nella maggior parte dei casi consente di avere idee abbastanza chiare al riguardo e di esprimere un giudizio corretto sullo stato dei singoli organi del mediastino.
Controindicazioni, conseguenze e complicanze. La radiografia del mediastino è solitamente controindicata nel primo trimestre di gravidanza. Se necessario, durante l'esposizione, l'addome e la zona pelvica del paziente devono essere protetti da uno schermo o da un grembiule in piombo. Le radiografie sono vietate ai pazienti in gravi condizioni, nonché ai pazienti con sanguinamento o pneumotorace aperto.
Lo studio è accompagnato da una certa esposizione alle radiazioni, quindi non è consigliabile sottoporsi a un'indagine radiografica del mediastino spesso per un breve periodo di tempo.
Il rilevamento di un cuore ingrossato alla fluorografia non significa che l'organo sia suscettibile alla malattia. Ciò è dovuto all'individualità del corpo umano.
L'articolo tratterà le cause dell'ingrossamento del cuore, che influenza l'insorgenza della malattia, nonché il modo in cui vengono eseguiti la rianimazione cardiopolmonare e i metodi di trattamento.
Per ulteriori informazioni è possibile contattare direttamente gli specialisti del portale.
Le consulenze on-line sono gratuite.
Caratteristiche della malattia
Spesso il meccanismo per lo sviluppo di un aumento del volume del cuore è associato a disfunzione ventricolare. Allo stesso tempo, uno o entrambi possono aumentare contemporaneamente. L'aumento colpisce anche gli atri. I fattori che influenzano i cambiamenti nella dimensione dei ventricoli comprendono una diminuzione della loro plasticità e l'accumulo di prodotti di decadimento nell'organo dopo lo scambio.
La cardiomegalia viene spesso diagnosticata nelle persone coinvolte nello sport professionistico. È possibile rivelare la vera ragione dell'espansione dei confini dell'ombra solo con il metodo dell'esame strumentale. L'espansione del cuore destro viene definita una falsa malattia, che spesso si verifica sullo sfondo di uno sforzo fisico sistematico. Questo viene diagnosticato anche durante la gravidanza.
Condizioni per lo sviluppo della malattia
La condizione, quando il cuore aumenta di diametro, viene spesso diagnosticata nella generazione adulta. I fattori che aumentano i confini dell'ombra degli atri e dei ventricoli sono diversi e spesso sono associati alla patologia del cuore e dei vasi sanguigni.
Molti dei nostri lettori utilizzano attivamente il noto metodo basato su ingredienti naturali, scoperto da Elena Malysheva, per il trattamento delle MALATTIE DEL CUORE. Consigliamo vivamente di verificarlo.
I motivi comuni includono:
Trattamento
I segni della crescita dell'ombra dell'organo nella composizione dei ventricoli e degli atri sono simili ad altre malattie del sistema cardiovascolare.
Si osservano i seguenti sintomi:
Puoi scoprire che il cuore ha ampliato i suoi confini durante un esame mediante ecografia, radiografia, ecocardiografia o risonanza magnetica. Ad esempio, la figura n. 1 viene presentata come un'immagine fluorografica. L'ombra segnata sull'immagine indica l'espansione dell'ombra dell'organo.
Fig. 1. Fluorografia di un cuore ingrossato.
La Figura n. 2 consente di confrontare visivamente lo stato normale degli atri e dei ventricoli e il momento in cui l'organo ha espanso i suoi confini.
Fig.2. Confronto tra cuore normale e ingrossato.
Il corso del trattamento farmacologico dipende dalla gravità della malattia:
- I diuretici riducono la pressione nei vasi sanguigni.
- Per evitare il rischio di coaguli di sangue nei vasi, vengono prescritti anticoagulanti.
- Per ripristinare il funzionamento del sistema cardiaco, vengono prescritti bloccanti dell'angiotensina. I farmaci "Warfarin" e "Eparina" sono efficaci nel trattamento della disfunzione atriale e ventricolare.
- I farmaci del gruppo beta-bloccante sono chiamati a normalizzare il polso.
L'espansione dell'ombra dell'organo porta a varie conseguenze: coaguli di sangue, arresto cardiaco, disturbi del ritmo, morte.
Il pericolo maggiore è l'aumento dei confini del ventricolo della camera sinistra. Questa patologia molto spesso porta alla morte.
Dopo aver studiato attentamente i metodi di Elena Malysheva nel trattamento della tachicardia, dell'aritmia, dell'insufficienza cardiaca, della stena cordia e della guarigione generale del corpo, abbiamo deciso di portarlo alla vostra attenzione.
Se i metodi di trattamento conservativi non hanno avuto effetto e le condizioni del paziente peggiorano, i medici consigliano di eseguire un'operazione. Il tipo di intervento viene considerato su base individuale. Ad esempio, possono prescrivere l'introduzione di un defibrillatore sottocutaneo per correggere il ritmo.
Rianimazione cardiopolmonare
In medicina esiste qualcosa come “il confine tra la vita e la morte”, il che significa che la morte può verificarsi nel momento tra i battiti del cuore. Durante questo periodo, se non viene fornito aiuto, possono verificarsi effetti irreversibili in tutto il corpo.
La rianimazione cardiopolmonare effettuata tempestivamente e secondo le regole consente di neutralizzare il processo patologico. La sequenza delle azioni è distinta dal tempo:
- Due minuti: rianimazione senza preparazione del defibrillatore.
- Da 2 minuti a 10 - massaggio chiuso e carica elettrica.
- Più di 10 minuti: un defibrillatore e tutti i mezzi di stimolazione cardiaca.
Dovrebbe essere chiaro che il primo soccorso è rilevante nei primi minuti. Altrimenti, anche dopo la rianimazione, potrebbero verificarsi conseguenze irreversibili, la cui ombra ti perseguiterà per tutta la vita.
Riassumendo la revisione, arriviamo alle ovvie conclusioni: la malattia non è indipendente e si verifica nelle malattie dei vasi e del cuore. Gli esperti raccomandano di sottoporsi ad un esame annuale, incl. radiografia, diagnostica dei ventricoli e degli atri, nonché del sistema vascolare. Il trattamento corretto è possibile solo con la diagnosi corretta, quindi scegli medici qualificati ed esperti.
- Provi spesso fastidio nella regione del cuore (dolore lancinante o schiacciante, sensazione di bruciore)?
- Potresti sentirti improvvisamente debole e stanco.
- La pressione continua a scendere.
- Non c'è niente da dire sulla mancanza di respiro dopo il minimo sforzo fisico...
- E hai preso un sacco di farmaci per molto tempo, sei a dieta e stai attento al tuo peso.
Leggi meglio cosa dice Elena Malysheva al riguardo. Per diversi anni ha sofferto di aritmia, malattia coronarica, angina pectoris: dolori costrittivi e lancinanti al cuore, disturbi del ritmo cardiaco, picchi di pressione, gonfiore, mancanza di respiro anche con il minimo sforzo fisico. Test infiniti, viaggi dai medici, pillole non hanno risolto i miei problemi. MA grazie ad una semplice prescrizione, dolori cardiaci, problemi di pressione, mancanza di respiro sono tutti cose del passato. Mi sento benissimo. Ora il mio medico si sta chiedendo come sta. Ecco un link all'articolo.
Ombra del cuore
Le radiografie del torace vengono utilizzate per valutare le dimensioni delle camere cardiache e le complicanze polmonari delle malattie cardiache. I cambiamenti nella dimensione delle camere si riflettono nel cambiamento della forma del cuore. Nella visione frontale di un adulto, l'ombra del cuore dovrebbe essere pari o inferiore al 50% della larghezza massima del torace misurata tra i bordi interni delle costole. Nei bambini, il diametro normale del cuore può raggiungere il 60% della dimensione del torace. Per monitorare le variazioni delle dimensioni del cuore, è conveniente utilizzare il rapporto cuore/torace anziché i valori delle dimensioni assolute.
Ci sono situazioni in cui la sagoma del cuore mostra erroneamente le sue dimensioni. Ad esempio, un diaframma sollevato o una parete toracica anteroposteriore stretta possono far apparire il cuore più largo. Di conseguenza, la larghezza dell'ombra del cuore può superare la metà della dimensione del torace, sebbene la dimensione effettiva del cuore sia normale. Pertanto, prima di trarre una conclusione sull'espansione del cuore dalla sua immagine frontale, è necessario scattare una foto in proiezione laterale. La presenza di un versamento nel pericardio può anche causare un allargamento dell'ombra del cuore, poiché il liquido e il miocardio trasmettono ugualmente i raggi X.
I raggi X rivelano cambiamenti associati all'espansione delle camere cardiache e dei grandi vasi. L'ipertrofia del cuore potrebbe non riflettersi nell'immagine, poiché l'ipertrofia di solito provoca una diminuzione delle dimensioni della cavità cardiaca in assenza di cambiamenti nel contorno esterno del cuore. L'ipertrofia cardiaca viene spesso determinata dal voltaggio QRS dell'elettrocardiogramma e lo spessore della parete può essere determinato utilizzando altri metodi, come l'ecocardiografia. Le cause principali della dilatazione delle camere cardiache e dei grandi vasi sono l’insufficienza cardiaca, i difetti cardiaci, gli shunt intra ed extra cardiaci anomali e alcune malattie polmonari. Poiché è necessario del tempo affinché il cuore si espanda, a volte possono verificarsi difetti cardiaci recenti come il rigurgito mitralico acuto senza che il cuore si espanda.
La natura dell'espansione delle camere del cuore può fornire informazioni sulla presenza di malattie specifiche. Ad esempio, l'espansione dell'atrio sinistro e del ventricolo destro, accompagnata da chiari segni di ipertensione polmonare, parla di stenosi mitralica (Fig. 3.2). Al contrario, la dilatazione dell'arteria polmonare e delle camere cardiache destre, ma l'assenza di dilatazione delle camere cardiache sinistre, suggerisce un'ostruzione vascolare polmonare o un aumento del flusso sanguigno attraverso l'arteria polmonare (p. es., a causa di un difetto del setto interatriale) (Figura 3.3).
La forma della camera allargata può anche indicare la causa della malattia. Ad esempio, quando il volume del ventricolo sinistro è troppo pieno a causa di un'insufficienza valvolare, il ventricolo tende ad espandersi principalmente lungo il suo asse maggiore, mentre l'apice del cuore si sposta verso il basso e verso sinistra. Al contrario, quando la dilatazione del ventricolo sinistro è dovuta a una disfunzione miocardica primaria, la lunghezza e la larghezza del ventricolo sinistro solitamente aumentano simultaneamente, con il cuore che diventa sferico.
La dilatazione dell'aorta e dell'arteria polmonare può essere evidenziata anche dalla radiografia del torace. Le cause della dilatazione aortica comprendono l'aneurisma, la dissezione e la malattia della valvola aortica (Figura 3.4). L'arteria polmonare può essere ingrandita nei pazienti con shunt da sinistra a destra, che aumenta il flusso sanguigno polmonare (Figura 3.3); lo stesso avviene nei pazienti con ipertensione polmonare dovuta a varie cause. Alcuni pazienti con stenosi polmonare presentano un ingrossamento isolato dell'arteria polmonare prossimale sinistra.
Riso. 3.2. Radiografia del torace di un paziente con stenosi mitralica grave e congestione polmonare secondaria (vista frontale). La radiografia mostra un rigonfiamento dell'appendice atriale sinistra (vedi frecce) seguito dal raddrizzamento del bordo cardiaco sinistro e una sospetta doppia densità del bordo cardiaco destro (frecce) causata da un atrio sinistro dilatato. L'ombra aortica è piccola, indicando una gittata cardiaca cronicamente bassa. L'evidenza radiografica della congestione vascolare polmonare comprende un aumento del diametro interno del sistema vascolare polmonare superiore e un diametro interno ridotto del sistema vascolare polmonare inferiore.
Riso. 3.3. Radiografia del torace di un paziente con ipertensione polmonare secondaria dovuta a un difetto del setto interatriale (vista frontale). L'evidenza radiografica dell'ipertensione polmonare comprende la dilatazione dell'arteria polmonare (frecce nere) (confrontare con l'aspetto dell'auricola sinistra dilatata nella Figura 3.2) e dei suoi grandi rami (frecce bianche), che è associata a vasi periferici ridotti (una forma che è nota come periferia stubbed). )
Cosa può essere se durante una fluorografia o una radiografia dei polmoni viene rivelato un oscuramento o un'intensificazione del modello polmonare?
La radiografia nelle realtà moderne della medicina rimane un metodo informativo e semplice. Viene utilizzato nella diagnosi di malattie dei polmoni, del cuore e di altri organi. La fluorografia nel rilevamento della patologia polmonare viene utilizzata più spesso. Questo metodo è considerato screening e pubblico.
Pazienti e medici incontrano spesso manifestazioni radiografiche come l'oscuramento dei polmoni durante la fluorografia. Qual è questa situazione clinica, a cosa può essere associata? L'articolo tratta anche questioni come l'aumento del pattern polmonare, la sclerosi dell'aorta e il suo arco.
Oscuramento dei polmoni alla fluorografia
Per prima cosa devi capire che una radiografia è un'immagine negativa. È più conveniente visualizzarlo e analizzarlo con l'aiuto di un negatoscopio, uno schermo speciale. Le strutture più dense sono chiare (bianche). Minore è la densità, più scura risulterà l'immagine.
I polmoni sono un organo accoppiato contenente aria e liquido interstiziale, nonché vasi sanguigni con sangue. Nella foto, questi sono campi scuri. Se nell'immagine vista con un negatoscopio c'è un'area più chiara, si parla di un fuoco o di un fuoco di oscuramento, non importa quanto possa sembrare paradossale.
Cosa potrebbe essere?
Tra tutte le situazioni cliniche e radiologiche emergenti, di particolare importanza è il fatto che uno studio sulla fluorografia abbia evidenziato un blackout. Esistono varie versioni di questo fenomeno.
Ampio oscuramento dei polmoni alla fluorografia. Di cosa si tratta potrà essere giudicato solo dopo un ulteriore esame. Un tale cambiamento nella proiezione dei campi polmonari può causare non solo malattie polmonari, ma anche danni ad altri organi del torace: mediastino, diaframma, esofago, collettori linfatici.
La prossima possibile patologia è un focus arrotondato o focus di blackout. Può assumere la forma di un cerchio, di una struttura ovale, di un'ellisse. È importante capire in dettaglio cosa significa l'oscuramento nei polmoni su una fluorografia di forma ovale. E ancora, il medico si trova di fronte alla questione della localizzazione della formazione o del processo patologico.
Cause
Esistono molti potenziali fattori eziologici del cambiamento radiologico descritto. Lo si potrà scoprire dopo ulteriori ricerche.
Quando alla fluorografia si riscontra un ampio oscuramento dei polmoni, le ragioni dovrebbero essere ricercate utilizzando una tecnica radiografica a proiezione multipla. Con lo spostamento delle strutture mediastiniche verso il fuoco dell'ombreggiatura, si sospetta il collasso del polmone, la sua assenza (dopo la polmonectomia) e la deformazione cirrotica del tessuto polmonare. Quest'ultima situazione differisce dalle prime due in quanto l'oscuramento stesso ha un carattere eterogeneo (non uniforme).
A volte il mediastino e le sue strutture sono spostati sul lato opposto. Se contemporaneamente alla fluorografia si rileva un oscuramento, è probabile che si tratti di una formazione tumorale di grandi dimensioni o di idrotorace totale, un accumulo di aria nelle cavità pleuriche.
Le seguenti condizioni e malattie possono essere i fattori causali per il verificarsi dell'oscuramento arrotondato:
Cosa significa un aumento del pattern polmonare ai raggi X?
I polmoni hanno una struttura eterogenea. Dopotutto, questo è un intero complesso di strutture:
È possibile ridurre e aumentare il pattern polmonare sulla radiografia. Che aspetto ha e quali malattie dovrebbero essere escluse?
Prima di tutto, i medici pensano ai cambiamenti infiammatori nei polmoni. Inoltre, nella maggior parte dei casi si tratta di effetti residui nella struttura polmonare dopo l'infiammazione. Questo accade dopo la polmonite, la tubercolosi.
Quando si esclude il meccanismo infiammatorio della comparsa di un quadro accentuato dei polmoni, è necessario ricercare le cause cardiache. Il diagnostico funzionale pensa in questo caso a difetti mitralici. Queste sono varie opzioni per interrompere il normale funzionamento di una valvola che fornisce il normale flusso sanguigno dall'atrio sinistro al ventricolo sinistro. Se la fluorografia rivela un aumento del pattern polmonare fin dalla tenera età, la probabilità di un'ipotesi corretta è piuttosto alta. Un tale cambiamento nel quadro polmonare può causare sia l'insufficienza che la stenosi (restringimento) della valvola mitrale.
Una causa meno probabile è un aumento della pressione nel sistema dell’arteria polmonare. L'ipertensione polmonare viene diagnosticata solo da un cardiologo e per confermarla è necessaria l'ecocardioscopia.
Cos'altro puoi vedere nella foto?
Alla radiografia o alla fluorografia, oltre all'oscuramento, viene rivelata l'illuminazione del campo polmonare. Allo stesso tempo, sembra più scuro del normale tessuto polmonare. È anche possibile la deformazione delle radici del polmone.
I raggi X sono importanti non solo per escludere patologie polmonari. Permettono di rilevare cambiamenti patologici nel cuore e nei grandi vasi.
Cuore ingrossato (dilatato a sinistra)
L’ipertrofia ventricolare sinistra si verifica in quasi tutti i pazienti con ipertensione arteriosa. I valori elevati della pressione sanguigna, a loro volta, sono rilevati nella metà della popolazione. Pertanto, viene spesso rilevato un cuore ingrandito in un'immagine fluorografica.
L'intero organo nel suo insieme, così come qualsiasi sua cavità separata, può aumentare. La configurazione dell'ombra del cuore dipenderà da questo. È lei che spingerà lo specialista all'idea giusta e gli permetterà di costruire la giusta ipotesi clinica.
Viene rilevato un cambiamento nell'angolo cardiodiaframmatico posteriore (tra il cuore e il diaframma). In condizioni normali, questo angolo è acuto. Con l'ipertrofia del ventricolo sinistro diventa opaco. L'identificazione del fenomeno indica che il cuore è dilatato a sinistra. La fluorografia non fornisce informazioni complete, quindi è necessario condurre un esame ecografico per determinare più in dettaglio la dimensione e il volume delle camere cardiache.
Sigillo aortico
L'ombra del cuore è composta da due contorni: destro e sinistro. Ciascuno di essi riflette la struttura delle cavità cardiache e dei vasi efferenti. La parte superiore del contorno destro e la metà maggiore di quello sinistro sono formate dall'aorta e dai suoi rami.
Stiamo parlando di una malattia metabolica, che si esprime nell'accumulo di grasso in eccesso nella parete dei vasi sanguigni. Può causare ictus e infarti quando la placca aterosclerotica è destabilizzata. La compattazione dell'arco aortico durante la fluorografia è un motivo per prescrivere un esame del sangue biochimico per determinare la concentrazione di colesterolo e le sue frazioni. Può essere integrato con tecniche ad ultrasuoni: ECHO-KG e dopplerografia ad ultrasuoni.
Sclerosi dell'arco aortico
Questo è un altro fenomeno comune dei raggi X. La sclerosi dell'arco aortico durante la fluorografia è considerata una manifestazione di aterosclerosi sistemica.
Se durante la fluorografia polmonare vengono rilevate placche di colesterolo, esiste un'alta probabilità di danni ai vasi di diversa localizzazione. Innanzitutto dovrebbero essere esclusi i cambiamenti aterosclerotici nelle arterie coronarie e renali.
La sclerosi dell'arco aortico può essere confermata mediante ecografia. Per questo viene utilizzata l'ecocardioscopia.
Video utile
Perché devi fare la fluorografia: puoi scoprirlo dal seguente video:
Conclusione
- L'oscuramento dei polmoni durante la fluorografia, come altri segni radiologici, è la ragione per espandere la ricerca diagnostica.
- Solo la corretta interpretazione dell'immagine consente al medico e al paziente di orientarsi con una diagnosi preliminare.
- Il rilevamento dell'oscuramento nel polmone durante la fluorografia, il rafforzamento del modello polmonare serve come motivo per un ulteriore esame aggiuntivo: un esame a raggi X o una tomografia a raggi X computerizzata.
Hai una domanda o un'esperienza su questo problema? Fai una domanda o raccontacelo nei commenti.
Risultati della fluoroscopia
1. La ghiandola del timo (o timo, si trova dietro lo sterno) è visibile all'occhio con segni di cambiamenti inversi (possibilmente senili) e nessun segno di ingrossamento (nessuna area infiammatoria o tumorale).
2. Strati pleuroapicali: questo è un ispessimento visibile dei fogli pleurici nell'area delle parti superiori dei polmoni. Di solito, ci sono segni di cambiamenti legati all'età o pleuropolmonite bilaterale trasferita. Non hanno bisogno di essere trattati, perché. è inutile e anche se la loro durata di vita è superiore a 1/2 anno, non sono suscettibili di trattamento. Salute a te.
Il terapeuta ha detto che non aveva mai incontrato una persona simile. L'ultimo studio di fluorografia è stato fatto 2 anni fa e tutto era normale. Dimmi, per favore, cosa può essere?
Due anni fa mi è stato diagnosticato un focolaio di tubercolosi
e per circa sei mesi sono stati trattati con rifampicina, isoniazide e piraziamide,
gli furono somministrate flebo di isoniazide.
Adesso sono stato cancellato sulla base dei risultati di un fluorogramma effettuato sei mesi fa, senza aver effettuato adesso un fluorogramma di controllo.
Ho deciso di farlo da solo, in una clinica a pagamento.
Di conseguenza, hanno scritto di nuovo:
Ombre focali a sinistra all'apice.
Consulta un tisiatra."
Cosa dovrei fare?
- “la radice è compattata e poco strutturata” - ciò significa che le strutture che compongono questa radice stessa (arteria, vena, bronco principale, vasi linfatici e nodi) sono infiammate o gonfie. Ciò può accadere in caso di polmonite, bronchite acuta, tubercolosi, neoplasie, fumo prolungato, esposizione costante a sostanze tossiche (prof. nocive), ecc. E, in effetti, è anche impossibile escludere il fatto che tale sigillo sia associato ad un aumento dei linfonodi intratoracici.;
- "il pattern polmonare non è bruscamente aumentato" - un aumento del pattern polmonare (e quindi un aumento dell'afflusso di sangue ai polmoni) è associato a malattie infiammatorie (specifiche e non specifiche) o sovraccarico cardiaco;
- "i seni sono liberi" e "l'ombra del mediastino non è espansa" - questa è la norma.
I risultati di tale studio richiedono uno studio più approfondito. Penso che il tuo medico ti invierà un esame aggiuntivo (radiografia, tomografia computerizzata, consultazione con un fisiatra, ecc.)
Cuore ingrossato alla fluorografia: è serio?
Se, dopo un esame preventivo di routine del torace, scopri che il cuore è ingrandito durante la fluorografia, non farti prendere dal panico in anticipo, ma vai a consultare un cardiologo e cerca di capire le ragioni della modifica dell'organo più importante per una persona.
Potrebbero esserci diverse ragioni per quello che è successo. Alcuni di essi indicano la presenza di gravi malattie nel corpo, quindi i risultati della fluorografia dovrebbero essere presi sul serio.
Cause di un cuore ingrossato
Il peso del cuore di un uomo medio è di 332 grammi, le donne - 253. È considerato normale se il peso dell'organo varia entro questi limiti.
Per quanto riguarda le dimensioni, è consuetudine correlarle al pugno umano. Affinché l'organo funzioni normalmente, è molto importante che tutte le sue parti (atri, ventricoli) siano normali, o meglio, lo spessore delle loro pareti, la lunghezza e la larghezza nel loro insieme.
Cosa fare se la fluorografia (raggi X, ultrasuoni) mostra che il cuore è ingrandito, espanso?
Quanto è pericoloso avere letteralmente un cuore grande? E di conseguenza il corpo può aumentare? Affrontiamo tutto in ordine.
I motivi più importanti per cui il cuore è più del normale nell'immagine fluorografica includono:
Nelle persone che svolgono quotidianamente un lavoro fisico pesante, così come negli atleti professionisti, anche il cuore funziona in modo potenziato: è costretto a battere più spesso e a distillare il sangue più velocemente.
Ciò porta al fatto che le cellule del muscolo cardiaco spesso diventano più grandi, crescono. Di conseguenza, il peso dell'organo e le sue dimensioni aumentano.
Se in futuro l’attività fisica sarà moderata, il cuore ingrossato per questo motivo non rappresenta un pericolo per la salute.
Se una persona espone il proprio corpo a uno stress eccessivo per un lungo periodo, può svilupparsi una patologia come un cuore ipertrofico, che è già irto di complicazioni gravi e persino pericolose per la vita.
Le malattie del sistema cardiovascolare (malattie coronariche: ad esempio ipertensione, malattia coronarica) e il cuore stesso (malattie virali, infiammatorie), nonché i difetti cardiaci, possono diventare la ragione dell'aumento di dimensioni del cuore.
Quindi, in caso di difetto e incapacità dell'organo di funzionare normalmente per fornire correttamente sangue a tutto il corpo, l'organo può aumentare.
Malattie coronariche
L’ipertensione è la causa più comune di ingrossamento del cuore.
Ciò è spiegato dal fatto che a causa dell'aumento della pressione sanguigna, il corpo è costretto a pomparne grandi quantità, per lavorare in modalità potenziata.
Ciò porta al fatto che i muscoli del cuore aumentano e l'organo stesso si espande.
Se una persona ha l'ischemia, le cellule del muscolo cardiaco ricevono costantemente meno nutrienti, a seguito delle quali degenerano e al loro posto appare il tessuto connettivo.
Quest'ultimo, a differenza del tessuto muscolare, non è in grado di contrarsi, di conseguenza le cavità degli organi si deformano, aumentando di dimensioni.
Cosa fare se la radiografia mostra che l'organo è ingrandito e la causa di questo fenomeno sono le malattie del sistema cardiovascolare?
La risposta a questa domanda è semplice e ovvia: trattare la causa principale e riportare l'organo alla normalità.
Nel caso in cui a un paziente venga diagnosticata l'ipertensione, di solito gli vengono prescritti agenti farmaceutici che riducono la pressione. Quest'ultimo contribuisce al ripristino delle dimensioni normali dell'organo.
È necessario assumere medicinali per un paziente con ipertensione o malattia coronarica che ha il cuore ingrossato.
Il fatto è che nonostante l'aumento delle dimensioni dell'organo, un cuore grande svolge la sua funzione più importante molto peggio: pompare il sangue, il che significa che gli organi e i sistemi umani non ricevono i nutrienti di cui hanno bisogno - si sviluppa insufficienza cardiaca, tutto il corpo soffre.
Cioè, il ritorno del corpo alle sue dimensioni normali aiuta a prevenire l'insufficienza cardiaca, che in alcuni casi può semplicemente salvare la vita di una persona.
Malattie non coronariche
Un'altra causa abbastanza comune di ingrossamento del cuore sono i processi infiammatori che colpiscono il tessuto muscolare (cardite), principalmente la malattia cardiaca reumatica.
Quindi, se una persona ha avuto difficoltà con malattie infettive come la tonsillite o la scarlattina, le complicazioni (reumatismi) possono colpire anche l'organo più importante che distilla il sangue.
In questo caso, il muscolo perde la sua elasticità e i ventricoli vengono allungati eccessivamente, a seguito dei quali la dimensione dell'organo può aumentare più volte e la sua funzionalità, di conseguenza, diminuirà più volte.
A questo proposito, il trattamento tempestivo della cardiopatia reumatica è molto importante. Ad oggi sono stati sviluppati farmaci in grado di eliminare completamente le infezioni da streptococco e prevenire la sovradistensione del cuore.
Se la terapia non viene seguita, la persona potrebbe morire. Inoltre, essendo portatore di streptococco, il paziente infetta gli altri.
L'endocardite è una malattia infiammatoria che colpisce la cavità interna del cuore e le sue valvole.
L'endocardite in stadio avanzato provoca l'espansione dell'organo, la perdita dell'elasticità muscolare e della capacità di contrarsi. La malattia richiede un trattamento immediato.
A questo proposito, un paziente affetto da miocardite necessita di cure mediche immediate e di una terapia di supporto.
L'uso costante di alcol può causare cardiomiopatia e distrofia cardiaca, a seguito della quale le cavità cardiache si espandono e il ritmo cardiaco cambia in modo significativo.
Inoltre, nei pazienti con alcolismo, di regola, c'è un aumento della pressione sanguigna, un altro fattore che contribuisce alla modifica del muscolo cardiaco.
Se una persona si riprende dall'alcolismo e smette di bere alcolici e, in caso di ipertensione, assume farmaci che riducono la pressione sanguigna, dopo un po 'il corpo ripristinerà le sue dimensioni normali.
Pertanto, se sull'immagine fluorografica viene rilevato un aumento delle dimensioni del cuore, è necessario contattare immediatamente uno specialista, scoprire la causa dei cambiamenti patologici e, se necessario, iniziare la terapia: il problema può essere risolto nella maggior parte dei casi.
Categorie
Informazioni sanitarie 2018. Le informazioni sul sito sono solo a scopo informativo e non devono essere utilizzate per l'autodiagnosi di problemi di salute o per scopi medicinali. Tutti i diritti d'autore sui materiali appartengono ai rispettivi proprietari
L'ombra del cuore viene espansa alla fluorografia sinistra
Come si può determinare quale delle camere del cuore è ingrandita?
Espansione dei ventricoli. In questo caso, di solito si verifica uno spostamento della parte inferiore del contorno del cuore a sinistra e posteriormente. È possibile distinguere la dilatazione del ventricolo destro dalla dilatazione del ventricolo sinistro valutando lo stato dei loro tratti in uscita. Quando il pancreas si espande, spesso anche le arterie polmonari risultano ingrandite, mentre l’aorta appare ridotta. L'espansione del ventricolo sinistro è solitamente accompagnata da un aumento dell'aorta, mentre le arterie polmonari rimangono normali.
LP. Nella foto scattata in proiezione frontale si nota una sporgenza dell'arco tra l'arteria polmonare sinistra e il ventricolo sinistro. Inoltre, si può osservare un'ombra a doppia densità verso il basso a partire dalla carena tracheale. Nella proiezione laterale, l'espansione del LA è accompagnata da uno spostamento posteriormente del bronco lobare inferiore sinistro discendente.
L'espansione del PP è accompagnata da uno spostamento della parte inferiore del contorno cardiaco destro verso destra.
Quali tra le più comuni condizioni patologiche accompagnate da dolore toracico possono essere rilevate mediante radiografia?
Pericardite (se le radiografie suggeriscono una grande quantità di liquido nella cavità pericardica)
ernia iatale
La radiografia del torace deve essere eseguita in tutti i pazienti che presentano dolore toracico, anche se la causa più probabile del dolore è l'ischemia miocardica.
Cosa causa l'allargamento dell'ombra del mediastino su una radiografia del torace?
Esistono molte potenziali cause di ingrossamento del mediastino. Può essere osservato con dissezione / rottura dell'aorta, nonché in presenza di ematoma mediastinico, che si è sviluppato a seguito di una lesione al torace o di un posizionamento improprio del catetere venoso centrale. Nei pazienti obesi l'espansione dell'ombra del mediastino può essere dovuta alla lipomatosi. Un'altra ragione di questo fenomeno potrebbe essere l'oncoprocesso, in particolare i tumori a cellule germinali, i linfomi e i timomi.
Infine, il mediastino può apparire ingrandito sulle radiografie effettuate con un'unità radiografica portatile (rispetto a quelle effettuate con un'unità fissa in una vista AP standard).
Accogliamo con favore le vostre domande e feedback:
Materiali per il posizionamento e desideri, si prega di inviare all'indirizzo
Inviando materiale per il posizionamento, accetti che tutti i diritti su di esso appartengano a te
Quando si citano informazioni, è richiesto un backlink a MedUniver.com
Tutte le informazioni fornite sono soggette a consultazione obbligatoria da parte del medico curante.
L'amministrazione si riserva il diritto di cancellare qualsiasi informazione fornita dall'utente
Ingrandimento dell'ombra del cuore. trattamento del cuore ingrossato
O in un altro modo viene chiamata cardiomegalia, c'è un'espansione di una o tutte e quattro le camere cardiache: questo è il ventricolo destro e l'atrio destro, il ventricolo sinistro e l'atrio sinistro. A seconda della gravità dell'ipertrofia dell'organo, si distinguono il grado di danno e la perdita delle caratteristiche funzionali, che possono portare allo sviluppo di varie complicanze.
Ipertrofia ventricolare destra
- rachiocampo;
- asma bronchiale;
- tubercolosi;
- bronchiectasie;
- Bronchite cronica;
- poliomielite, ecc.
Ipertrofia ventricolare sinistra
- malattia ipertonica;
- obesità.
Cause della cardiomegalia
- sport eccessivi;
- gravidanza;
- difetti cardiaci;
- anemia nelle forme gravi;
- ischemia o infarto miocardico;
- forti carichi di stress;
- cardiopatia reumatica ed endocardite;
- ipertensione, ecc.
Manifestazioni cliniche
- aumento della fatica;
Trattamento
Un cuore ingrossato può essere diagnosticato sia in un adulto che in un bambino. Tuttavia, non dimenticare che tale patologia nei bambini differisce nelle sue cause, sintomi e trattamento.
Se durante un esame preventivo di routine del torace si determina che il cuore è ingrandito dalla fluorografia, non dovresti farti prendere dal panico in anticipo. Si consiglia di consultare un cardiologo e comprendere le ragioni che hanno portato ai cambiamenti.
La causa dell'ingrossamento del cuore in un adulto è più spesso l'ipertrofia del ventricolo sinistro del cuore, a volte quello destro o entrambi contemporaneamente. In alcuni casi si verifica anche un'espansione di entrambi gli atri. In questo caso, l'organo è così deformato che non può funzionare normalmente.
L'espansione dei confini del cuore è chiamata cardiomegalia. Un aumento delle camere del cuore è spesso causato dall'accumulo di prodotti metabolici nel muscolo cardiaco, il che significa che si sviluppa una vera cardiomegalia.
A volte questo fenomeno si riscontra durante uno sforzo fisico eccessivo, nelle donne incinte, negli atleti. In questo caso l'espansione del cuore non è considerata pericolosa. Più spesso, sotto carico, le camere inferiori aumentano, in particolare il ventricolo sinistro, poiché è da esso che il sangue viene espulso nella circolazione sistemica.
L'eziologia esatta del problema viene stabilita dopo la diagnosi.
Importante! La patologia riscontrata in un neonato è molto pericolosa, poiché circa il 35% dei bambini affetti da essa muore nei primi tre mesi di vita e il 20% sviluppa insufficienza ventricolare sinistra cronica.
Disturbi cardiaci
Cause
- Periodo di gravidanza.
- Difetti cardiaci.
- Anemia.
- Insufficienza renale.
Muscolo cardiaco espanso
- distrofia muscolare.
Sintomi
- Ipertensione.
- Affaticabilità rapida.
Cuore ingrossato nei bambini
Cardiomegalia nei bambini
Diagnostica
- Elettrocardiografia (ECG).
- Ultrasuoni del muscolo cardiaco.
- Tomografia computerizzata (CT).
Trattamento
Importante .
Non ci sono segni separati dell'esistenza di questa malattia negli esseri umani. Tutti i sintomi elencati di seguito sono simili a quelli di altre patologie cardiache.
- Aumento della fatica.
- Mancanza di respiro durante lo sforzo o la lunga camminata.
- La comparsa di edema sulle gambe e sul corpo.
- Difficoltà nella tolleranza all'esercizio.
- Difficoltà a respirare durante la notte e tosse secca.
- Dolore al petto.
- Mal di testa, acufeni e pressione alta.
- Perdita di coscienza (raro).
È importante notare che la malattia può essere asintomatica. In questo caso solo un medico può accertarne la presenza.
Cause
Le cause più comuni di cardiomegalia sono malattie croniche, altre malattie cardiache, avvelenamento da alcol o farmaci:
- Diabete. La sua combinazione con l’ipertensione raddoppia il rischio di un ingrossamento dell’organo cardiaco.
- Reumatismi. Rumori e congestione nel cuore spesso portano ad un aumento delle sue dimensioni.
- Alcol. Naturalmente, il suo impatto influisce negativamente sul funzionamento dell'intero organismo. Ma l’abuso di alcol per più di 10 anni è un fattore di rischio.
- Ipertensione arteriosa. Si osserva più spesso negli anziani e contribuisce sempre alla cardiomegalia. In questa malattia, il cuore si dilata verso sinistra man mano che aumentano le dimensioni del ventricolo sinistro.
- Cardiomiopatia. Si sviluppa a causa di un'infezione virale, l'alcolismo. Con questa malattia, l'organo è leggermente ingrandito.
- Gli sport. Gli atleti coinvolti in sport che richiedono grande resistenza spesso hanno un cuore ingrossato. Ciò diventa un problema quando il cuore raggiunge dimensioni patologicamente grandi e non vengono seguiti i regimi di allenamento.
Come diagnosticare e curare la malattia?
Innanzitutto il medico deve raccogliere la storia del paziente: scoprire la presenza di malattie croniche, interventi chirurgici, possibili cattive abitudini. Successivamente, viene effettuata la ricerca.
La percussione determina le dimensioni e i confini dell'organo, che consente di identificare quali parti del cuore sono ingrandite e quindi giudicare le possibili cause della malattia. Il laboratorio effettua un esame del sangue biochimico, fluorografia, ultrasuoni, tomografia computerizzata.
Se il medico determina che le cause di un cuore grande sono malattie croniche o acute, allora queste malattie devono essere trattate senza fallo. Se viene avviato in tempo, l'organo diminuisce di dimensioni.
Se la causa è un difetto cardiaco, è necessario consultare un cardiochirurgo e, se necessario, sottoporsi a un'operazione. Ciò consentirà di mantenere a lungo l'efficienza dell'organo più importante per la vita. Dopo l'operazione viene prescritto un trattamento sintomatico.
È necessario rallentare il processo di ingrossamento del cuore nel paziente. Se una persona si muove poco, non segue la sua dieta, ha una serie di cattive abitudini, ha bisogno di riconsiderare il suo stile di vita per risolvere il problema. Ciò significa che inizi ad allenarti in modalità moderata, mangiando cibi ricchi di vitamine e minerali.
Se non si inizia il trattamento in modo tempestivo, le conseguenze possono essere molto gravi. Ecco perché non dovresti trascurare le raccomandazioni se il medico prescrive una dieta, uno sport o un intervento chirurgico.
Per qualsiasi causa della malattia viene prescritto un trattamento farmacologico che durerà per tutta la vita del paziente. Non tutti i corpi sono in grado di sopravvivere all'operazione a causa dell'età o delle caratteristiche individuali. Di conseguenza, l’intervento chirurgico è prescritto solo in casi eccezionali.
Conclusione
La cardiomegalia non è solo una malattia, è un segnale importante da parte del corpo sulla presenza di ulteriori problemi. Se la diagnosi ha mostrato che il cuore è ingrandito, è importante determinare il motivo per cui ciò è accaduto. Non puoi assumere farmaci in base alle tue conclusioni, cambiare drasticamente il tuo stile di vita o la tua dieta. È necessario contattare uno specialista per stabilire una diagnosi accurata e prescrivere metodi di trattamento.
Cardiomegalia o ingrossamento del cuore?
Centinaia di migliaia di persone muoiono ogni anno per patologie cardiovascolari. Nella maggior parte dei casi, la ragione di ciò è la visita prematura dal medico e il deterioramento dello stato dell'attività cardiaca.
Un aumento del corpo è associato allo sviluppo dell'ipertrofia ventricolare, all'accumulo di prodotti metabolici e ai processi neoplastici. La cardiomegalia si verifica spesso nelle persone sane, inclusi atleti e donne incinte.
Il volume del cuore varia da persona a persona. Se parliamo di differenze di genere, negli uomini questo organo è più grande che nelle donne. Quindi per la categoria di età dai 20 ai 30 anni, il volume approssimativo del cuore sarà pari ai seguenti valori:
Inoltre, questa cifra dipende dal peso corporeo. È necessario fare una diagnosi di cardiomegalia solo dopo un esame approfondito, perché in alcuni casi un piccolo cuore ingrossato è la norma, che è strettamente individuale per ogni persona.
Espansione del ventricolo destro o sinistro: cause
Un aumento delle pareti del ventricolo destro o sinistro è chiamato ipertrofia. In questo caso, si verifica una violazione del funzionamento del miocardio e, di conseguenza, la loro attività funzionale peggiora. A seconda della localizzazione dell'esaurimento del muscolo cardiaco, si distingue anche un'eziologia diversa.
Ipertrofia ventricolare destra
Un aumento delle pareti del ventricolo destro è più spesso osservato nei bambini con difetti congeniti nello sviluppo fetale. Inoltre, uno dei motivi principali è associato all'aumento della pressione nella circolazione polmonare e allo scarico del sangue nel ventricolo destro. In questo caso, c'è un aumento del carico del ventricolo destro.
Negli adulti, la causa dell'ipertrofia ventricolare destra sono più spesso le malattie che impediscono la normale respirazione. Questi includono le seguenti patologie:
- rachiocampo;
- malattie dei vasi polmonari (compressione, embolia, trombosi, ecc.);
- asma bronchiale;
- tubercolosi;
- bronchiectasie;
- Bronchite cronica;
- poliomielite, ecc.
Ipertrofia ventricolare sinistra
L'ipertrofia ventricolare sinistra è pericolosa con arresto cardiaco improvviso, causa di infarto miocardico e morte. L'ispessimento delle pareti del ventricolo sinistro può essere il risultato di tali patologie cardiache:
- sviluppare l'aterosclerosi dell'aorta;
- malattia ipertonica;
- difetti cardiaci congeniti o acquisiti;
- obesità.
Per prevenire lo sviluppo di malattie così gravi, è necessario seguire misure preventive, il che significa aderire a uno stile di vita sano ed essere osservati da un medico per diagnosticare tempestivamente tutte le violazioni.
Cause della cardiomegalia
Molto spesso, negli adulti viene diagnosticato un aumento del diametro del cuore. I fattori predisponenti che contribuiscono all'espansione dei confini dell'ombra dei ventricoli e degli atri sono piuttosto diversi, nella maggior parte dei casi questo è associato a patologie cardiovascolari. Quindi, i seguenti motivi possono essere attribuiti all'eziologia della comparsa della cardiomegalia:
- sport eccessivi;
- gravidanza;
- cardiomiopatia idiopatica;
- difetti cardiaci;
- anemia nelle forme gravi;
- malattie infettive, dove l'organo bersaglio è il muscolo cardiaco;
- complicazioni dopo malattie virali;
- ischemia o infarto miocardico;
- processi infiammatori nel cuore;
- forti carichi di stress;
- consumo eccessivo di alcol, tossicodipendenza, fumo;
- malattie renali e insufficienza renale;
- cardiopatia reumatica ed endocardite;
- ipertensione, ecc.
Se viene rilevato un aumento del muscolo cardiaco, il medico prescrive la diagnosi e il trattamento necessari.
Manifestazioni cliniche
Con l'espansione del diametro del cuore o in altri reparti, il paziente può manifestare sintomi spiacevoli. Ciò include le seguenti manifestazioni cliniche:
- aumento della fatica;
- mancanza di respiro a riposo o con sforzo fisico minore;
- aumento della pressione sanguigna;
- la comparsa di dolore nella regione del cuore;
- la formazione di edema negli arti inferiori;
- mal di testa e vertigini;
- perdita di coscienza a breve termine.
Possono aggiungersi anche altri segni caratteristici di una particolare patologia cardiaca, se presenti.
Trattamento
Durante il trattamento, è importante identificare il focus, ovvero determinare la malattia o il disturbo che ha provocato l'ingrossamento del cuore. Non appena viene diagnosticato, viene prescritto un trattamento per eliminare questa patologia.
Come terapia ausiliaria vengono prescritti farmaci il cui scopo è ridurre la barriera al normale deflusso del sangue scaricando l'aumento del lavoro dei ventricoli. Ciò eviterà il rischio di complicazioni sotto forma di infarto miocardico, angina pectoris, mancanza di respiro e aritmia.
Se le azioni terapeutiche sono inefficaci, il medico può prescrivere un intervento chirurgico per migliorare il flusso sanguigno. Tuttavia, vi ricorrono solo in casi estremi.
- Dovresti smettere di bere bevande alcoliche, che hanno un effetto tossico sul miocardio (muscolo cardiaco).
- Al fine di prevenire la deposizione di placche di colesterolo sulle pareti dei vasi sanguigni, gli alimenti ricchi di colesterolo dovrebbero essere esclusi dalla dieta quotidiana. Si consiglia di consumare olio di pesce, oliva, semi di lino, mais e soia almeno 2 volte a settimana.
- Per rafforzare e mantenere il muscolo cardiaco in normali condizioni di lavoro, è utile includere nella dieta quotidiana viburno, mirtilli rossi, cavoli, melanzane, pesche, albicocche secche, mele, melograno, noci, meloni, ecc.
- È necessario ridurre l'assunzione di sale ad almeno 2 grammi. al giorno, soprattutto per i pazienti con aumento del gonfiore.
- Con l'obesità fissa, è necessario elaborare una dieta equilibrata adeguata volta ad eliminare i chili di troppo.
- Dormi almeno 8 ore, non lavorare troppo fisicamente ed emotivamente.
- Cammina più spesso all'aria aperta.
L'ingrossamento del cuore non è una diagnosi, ma solo una condizione temporanea del muscolo cardiaco. Con le azioni giuste e tempestive, questa violazione può essere eliminata e alleviare significativamente la tua condizione.
Cause
Perché il cuore è ingrossato? Sono state identificate numerose ragioni che portano alla patologia:
- Periodo di gravidanza.
- Diabete mellito con pressione alta.
- Terapia antibiotica prolungata.
- Difetti cardiaci.
- Processi infiammatori nella regione del cuore.
- Reumatismi, soprattutto con congestione.
- Alcol: influisce negativamente sul muscolo cardiaco e sull'intero corpo. Con l'abuso di alcol per più di 10 anni, esiste il rischio di sviluppare cardiomiopatia alcolica.
- Pressione alta: le persone anziane hanno maggiori probabilità di soffrirne, mentre l'espansione del cuore a sinistra è fissa, mentre il ventricolo sinistro aumenta.
- Cardiomiopatia: la formazione avviene a causa della penetrazione dell'infezione nel muscolo cardiaco o dell'abuso di alcol, mentre l'aumento è piccolo.
- Anemia.
- Insufficienza renale.
- L’ipertensione polmonare è un ingrossamento della parte destra del cuore.
- Attività sportive: gli atleti spesso sperimentano un aumento del muscolo cardiaco, questo è considerato la norma. Violazioni pericolose si verificano quando il muscolo cardiaco diventa molto grande e l'allenamento è irregolare.
- Infarto miocardico: molto spesso l'intero miocardio aumenta, spesso si forma un aneurisma.
Un cuore ingrossato non viene osservato così spesso per i seguenti motivi:
- distrofia muscolare.
- Chiusura allentata dei lembi della valvola tricuspide durante la contrazione dei ventricoli, mentre si nota un aumento del diametro del muscolo cardiaco a destra.
- Malattie delle ghiandole endocrine.
- Cardiomiopatia ipertrofica: l'ispessimento delle pareti del ventricolo sinistro e la distrofia del muscolo cardiaco portano spesso al ristagno del sangue e quindi all'espansione del cuore a sinistra.
- La cardiomiopatia infiltrativa-restrittiva è caratterizzata da pareti ventricolari inestensibili che resistono al riempimento di sangue.
- Un tumore canceroso o metastasi che vanno al cuore.
- Infezioni batteriche nel cuore.
Sintomi
Un aumento del muscolo cardiaco si manifesta in relazione alle singole camere individuali, meno spesso si osserva in tutte le camere. La patologia di solito si sviluppa a causa del carico aggiuntivo sul corpo, che deve svolgere più lavoro del solito. Cioè, la massa muscolare viene acquisita con un aumento del pompaggio del sangue. Ciò è particolarmente evidente nelle malattie infiammatorie dei polmoni, che portano alla carenza di ossigeno.
Vale la pena ricordare che non esistono segni caratteristici della patologia, si manifesta con i sintomi delle malattie che hanno portato al suo sviluppo. Quanto segue è più spesso visto:
- Grave mancanza di respiro anche con poco sforzo fisico.
- Gonfiore degli arti inferiori e di altre parti del corpo.
- Sensazione di pesantezza sul lato destro sotto le costole.
- Dolore alla testa accompagnato da acufene.
- Ipertensione.
- Tosse secca e inspiegabile, aggravata dalla posizione sdraiata.
- Dolore nella regione retrosternale a sinistra.
- Affaticabilità rapida.
- Vertigini fino alla perdita di coscienza (il sintomo più raro).
Attenzione! Spesso ci sono casi di decorso asintomatico, quindi la patologia viene rilevata per caso durante un esame di routine.
Cuore ingrossato nei bambini
Un cuore ingrossato in un bambino si verifica più spesso con malformazioni congenite. In medicina sono stati identificati più di 90 difetti caratterizzati da restringimento e insufficienza delle valvole, deformazioni del cuore stesso o dei vasi che lo alimentano. Tutti portano a disturbi circolatori.
Alcune malformazioni congenite causano la morte del bambino, per questo è importante diagnosticarle il prima possibile (dai primi giorni di vita fino ai sei mesi) per poter effettuare un intervento di cardiochirurgia. Questo viene fatto da cardiologi e cardiochirurghi.
In un bambino, un aumento del muscolo cardiaco può provocare malattie come cardiomiopatia ipertrofica, reumatismi e miocardite di varia origine. L'endocardite e la pericardite nell'infanzia si verificano molto meno frequentemente. In tali situazioni, l'aumento non si osserva immediatamente dopo la nascita, ma si forma gradualmente.
Diagnostica
Nella medicina moderna sono stati sviluppati numerosi metodi diagnostici per rilevare le malattie cardiache. La diagnosi inizia con la raccolta di un'anamnesi, che si basa sui reclami e sull'esame del paziente. Il medico chiarisce la presenza di malattie croniche, cattive abitudini del paziente, interventi chirurgici sperimentati. Sono assegnati i seguenti metodi di ricerca:
- Radiografia del torace: l'ombra dell'espansione del cuore è ben osservata nell'immagine, viene rilevato un ristagno di sangue.
- Elettrocardiografia (ECG).
- L'ecocardiografia (EchoCG) determina i parametri fisici del muscolo cardiaco, comprese le dimensioni delle camere, la presenza di necrosi e ischemia del cuore.
- Ultrasuoni del muscolo cardiaco.
- Tomografia computerizzata (CT).
- Risonanza magnetica (MRI).
- Esame del sangue immunologico e biochimico, che determina il livello di emoglobina, bilirubina, urea, proteine e ormoni.
Importante! L'efficacia del trattamento dipende direttamente dalla correttezza della diagnosi e dalla causa della malattia. Pertanto, prima. oltre a trattare la patologia, il medico esamina attentamente i risultati di esami e studi strumentali.
Trattamento
Il trattamento dipende direttamente dalle cause della malattia. Tutte le attività mirano principalmente a organizzare uno stile di vita sano per il paziente e ad eliminare la causa della malattia. Al paziente viene consigliata una dieta speciale che escluda cibi grassi, salati e piccanti, il rifiuto delle cattive abitudini. Il medico prescrive esercizi speciali.
Possono essere prescritti i seguenti farmaci:
- Farmaci del gruppo dei diuretici, che rimuovono i liquidi in eccesso dal corpo, alleviando così il carico sul cuore.
- Gli anticoagulanti sono farmaci che bloccano la formazione di coaguli di sangue ed eliminano il rischio di ischemia o ne alleviano i sintomi.
- Mezzi per la normalizzazione dell'attività cardiaca.
L'intervento chirurgico è prescritto solo in casi di emergenza, quando la vita del paziente è in pericolo. La forma più pericolosa e trascurata è considerata il "cuore di toro", in questo caso solo un trapianto può aiutare.
Se si verificano violazioni sullo sfondo della patologia valvolare, vengono eseguite le protesi. Con gravi violazioni del ritmo cardiaco, viene installato un pacemaker sotto la pelle, che lo normalizza.
Importante ! Per la prevenzione e la terapia aggiuntiva, viene utilizzata la medicina tradizionale. .
Il cuore è l'organo umano più vulnerabile, le sue prestazioni sono influenzate da molti fattori interni ed esterni. Un cuore ingrossato indica che ci sono alcuni problemi nel corpo. Pertanto, se compaiono sintomi spiacevoli, si consiglia di consultare immediatamente un cardiologo che prescriverà il trattamento necessario, altrimenti le conseguenze possono essere disastrose.
L'allargamento (o ipertrofia) del ventricolo sinistro è l'espansione e l'ispessimento delle pareti della principale camera di pompaggio del cuore. L’ipertrofia può svilupparsi in risposta ad alcuni fattori negativi, come l’ipertensione o uno sforzo fisico significativo. Il muscolo cardiaco ingrossato perde elasticità e alla fine non riesce a pompare il sangue con la forza necessaria. L’allargamento del ventricolo sinistro è più comune nelle persone che soffrono di ipertensione incontrollata. Questa condizione è piuttosto pericolosa, perché nel tempo può portare allo sviluppo di infarto e ictus. Sono a rischio gli anziani con sovrappeso, ipertensione e diabete.
Sintomi dello sviluppo di una condizione anormale
L'espansione del ventricolo sinistro nella maggior parte dei casi si sviluppa molto lentamente. Il paziente potrebbe non avvertire segni o sintomi spiacevoli, soprattutto nelle prime fasi della malattia. Ma man mano che si sviluppa l’ipertrofia, potrebbero esserci:
- respirazione irregolare;
- stanchezza inspiegabile;
- dolore al petto, soprattutto dopo l'esercizio;
- sensazione di battiti cardiaci veloci e fluttuanti;
- vertigini o svenimenti.
È necessario consultare un medico se:
- c'è una sensazione di dolore al petto che dura più di qualche minuto;
- ci sono gravi difficoltà respiratorie che interferiscono con le attività della vita quotidiana;
- avere seri problemi di memoria ricorrenti;
- ci sono perdite di coscienza;
- preoccupato per la mancanza di respiro in combinazione con palpitazioni.
Ragioni per lo sviluppo dell'anomalia
Un aumento del ventricolo sinistro può verificarsi se qualche fattore sfavorevole fa lavorare il cuore più duramente del solito. Ciò significa che il muscolo cardiaco dovrà effettuare molte più contrazioni per pompare il sangue nel corpo.
Modello del cuore con ipertrofia ventricolare sinistra
Ragioni che possono provocare un significativo deterioramento del lavoro del cuore:
- La pressione alta (ipertensione) è considerata la causa più comune di ispessimento della parete ventricolare. Più di un terzo di tutti i pazienti si accorge di ipertrofia al momento della diagnosi di ipertensione.
- La stenosi della valvola aortica è un restringimento del tessuto muscolare che separa il ventricolo sinistro dall’aorta. Il restringimento della valvola aortica fa sì che il cuore si contragga molte volte più spesso per pompare il sangue nell'aorta.
- La cardiomiopatia ipertrofica è una malattia genetica che si verifica quando il muscolo cardiaco diventa anormalmente spesso e rigido.
- Sport professionistici. Un allenamento di forza intenso e prolungato, così come esercizi di resistenza irregolari, possono impedire al cuore di adattarsi rapidamente e di far fronte al carico aggiuntivo. Di conseguenza, il ventricolo sinistro potrebbe gonfiarsi (ingrossarsi).
A cosa può portare l’ipertrofia?
La malattia non può essere ignorata, perché un aumento significativo del ventricolo può modificare notevolmente la struttura e il funzionamento del cuore. Un ventricolo allargato può indebolirsi e perdere elasticità, il che aumenta la pressione nel cuore. Il tessuto ipertrofico può anche restringere i vasi sanguigni e limitare il flusso sanguigno direttamente al muscolo cardiaco.
Come risultato di questi cambiamenti, possono verificarsi le seguenti complicazioni:
- completa interruzione dell'afflusso di sangue al cuore;
- l’incapacità del cuore di pompare abbastanza sangue nell’organismo (insufficienza cardiaca);
- ritmo cardiaco anormale (aritmia);
- battito cardiaco irregolare (fibrillazione atriale);
- apporto insufficiente di ossigeno al cuore (cardiopatia ischemica);
- espansione dell'aorta (dilatazione della radice aortica);
- colpo;
- improvviso deterioramento della funzione cardiaca (arresto cardiaco improvviso);
- perdita improvvisa di coscienza.
Le conseguenze dell'ipertrofia possono essere definite catastrofiche per la salute, quindi se il paziente ha identificato le cause dello sviluppo della malattia, è necessario contattare un cardiologo.
Metodi diagnostici
Prima di fare una diagnosi, il medico raccoglierà un’anamnesi medica ed eseguirà un esame fisico approfondito, compresa la misurazione e il test della pressione arteriosa. Se gli studi preliminari indicano che il ventricolo può effettivamente essere ingrandito, vengono eseguiti una serie di test di screening aggiuntivi.
Elettrocardiogramma (ECG)
I segnali elettrici non saranno in grado di confermare l'allargamento del ventricolo. Ma i cardiologi possono identificare alcune difficoltà nel passaggio dell'impulso, che indicheranno una violazione della densità del tessuto muscolare del cuore.
Le immagini del cuore realizzate da uno speciale tomografo indicheranno direttamente l'ipertrofia ventricolare.
Trattamento dell'ipertrofia
Il trattamento dipende dalla causa alla base del ventricolo allargato e può includere farmaci e/o interventi chirurgici.
I farmaci più comuni prescritti per l'ipertrofia sono i seguenti.
Inibitori dell'enzima di conversione dell'angiotensina (ACE).
Questi farmaci dilatano i vasi sanguigni, abbassano la pressione sanguigna, migliorano il flusso sanguigno e aiutano a ridurre il carico di lavoro del cuore. Nomi commerciali dei farmaci: captopril, enalapril e lisinopril. L'effetto collaterale più comune è una tosse secca persistente e irritante.
Bloccanti dei recettori dell'angiotensina
Questi farmaci sono simili agli ACE inibitori ma non causano tosse persistente.
Betabloccanti
I beta-bloccanti aiutano a ridurre la frequenza cardiaca e a normalizzare la pressione sanguigna. I beta-bloccanti non sono solitamente prescritti come trattamento primario per l’ipertrofia.
Diuretici
I diuretici tiazidici aiutano a migliorare il flusso sanguigno al cuore e ad abbassare la pressione sanguigna. Nomi commerciali: clortalidone e idroclorotiazide.
Il trattamento chirurgico consiste nella riparazione o sostituzione completa della valvola aortica.
Prevenzione dell'ipertrofia
I cambiamenti nello stile di vita possono aiutare non solo a prevenire lo sviluppo dell'ipertrofia, ma anche a migliorare le condizioni di un ventricolo già ingrandito. Poiché l’ipertrofia è comune nelle persone che soffrono di obesità, il mantenimento di un indice di massa corporea ideale sarà la migliore prevenzione della malattia. Vale anche la pena limitare la quantità di sale nella dieta per normalizzare la pressione sanguigna. Se si sospetta l'ipertrofia, si consiglia di bere alcolici con moderazione e, se viene prescritto un trattamento, è meglio rifiutare del tutto le bevande forti.
Nonostante il fatto che uno dei motivi dell'aumento del ventricolo del cuore sia uno sforzo fisico intenso, non dovresti rinunciare allo sport. Esercizi fisici regolari, come camminare, pilates, yoga, non solo non danneggeranno, ma al contrario rafforzeranno il cuore. Se la diagnosi di ipertrofia è già stata fatta, è necessario chiedere al fisioterapista di selezionare i programmi di esercizio ottimali. 30 minuti di attività fisica moderata aiuteranno e preverranno il suo aumento.
Uno stile di vita sano e una corretta alimentazione ti permetteranno di dimenticare a lungo i problemi con il ventricolo sinistro.
Uno stato emotivo e fisico stabile porterà a una persona una pressione normale, a seconda di molti fattori. E la pressione sanguigna anche negli anziani può arrivare fino a più volte al giorno.
Nessuna malattia infettiva miete così tante vittime tra gli ucraini quanto la tubercolosi. L'influenza suina, la difterite e il tetano, presi insieme, non eguagliano la portata dell'epidemia di tubercolosi. Ogni giorno nel nostro paese la tubercolosi miete circa 25 vittime. E, nonostante il fatto che questo problema sia “statale”, non ci sono cambiamenti significativi in meglio. L'unica partecipazione significativa dello Stato alla risoluzione del problema della tubercolosi è l'introduzione della fluorografia di routine. E, nonostante le modeste possibilità della fluorografia, contribuisce senza dubbio all'identificazione di nuovi casi di malattia.
Oggi la tubercolosi ha cessato di essere una malattia dei poveri e degli affamati. Sì, ha davvero caratteristiche sociali, e il rischio di ammalarsi è maggiore per chi vive in povertà, ma spesso è sufficiente sopportare la malattia in piedi, sopportare un leggero stress, lasciarsi trasportare dal perdere peso in modo eccessivo - come un risultato, abbiamo un organismo “perfettamente preparato” per l’infezione da tubercolosi. Oggi, tra i pazienti del tisiatra, oltre agli ex detenuti e ai senzatetto, ci sono uomini d'affari e politici di successo, artisti e rappresentanti della "gioventù d'oro". Pertanto, non dovresti fare affidamento sul tuo status sociale, è meglio pensare alla prevenzione, in questo caso alla fluorografia annuale.
Dopo aver ricevuto il parere del radiologo, spesso ci troviamo di fronte a misteriose iscrizioni nella cartella clinica. E anche se siamo fortunati e riusciamo a leggere le singole parole, non tutti riescono a capirne il significato. Per aiutare a capire e non farsi prendere dal panico senza motivo, abbiamo scritto questo articolo.
Fluorografia. Dalla conoscenza generale
La fluorografia si basa sull'uso dei raggi X che, dopo aver attraversato i tessuti umani, vengono fissati su una pellicola. In effetti, la fluorografia è l'esame radiografico del torace più economico, il cui scopo è l'esame di massa e l'individuazione della patologia. Nell'ordinanza del Ministero della Salute ucraino c'è una frase: "rilevamento nelle fasi iniziali". Ma, sfortunatamente, la possibilità di una diagnosi precoce di qualsiasi malattia su un'immagine di 7x7 cm, anche se ingrandita al fluoroscopio, è molto dubbia. Sì, il metodo è tutt'altro che perfetto e molto spesso dà errori, ma oggi rimane indispensabile.
La fluorografia nel nostro paese viene eseguita ogni anno dall'età di 16 anni.
Risultati della fluoroscopia
I cambiamenti nel fluorogramma, come in qualsiasi radiografia, sono principalmente causati da cambiamenti nella densità degli organi del torace. Solo quando c'è una differenza netta tra la densità delle strutture il radiologo sarà in grado di vedere questi cambiamenti. Molto spesso, i cambiamenti radiologici sono causati dallo sviluppo del tessuto connettivo nei polmoni. A seconda della forma e della localizzazione, tali alterazioni possono essere descritte come sclerosi, fibrosi, pesantezza, luminosità, alterazioni cicatriziali, ombre, aderenze, stratificazioni. Tutti sono visibili a causa dell'aumento del contenuto di tessuto connettivo.
Possedendo una notevole forza, il tessuto connettivo aiuta a proteggere dall'eccessivo stiramento dei bronchi nell'asma o dei vasi sanguigni nell'ipertensione. In questi casi, verrà visualizzata l'immagine ispessimento delle pareti dei bronchi o dei vasi sanguigni.
Hanno un aspetto piuttosto caratteristico nella foto. cavità nei polmoni soprattutto contenenti liquidi. Nella foto si vedono ombre arrotondate con un livello di fluido a seconda della posizione del corpo (ascesso, cisti, cavità). Abbastanza spesso, il liquido si trova nella cavità pleurica e nei seni della pleura.
La differenza di densità è molto pronunciata in presenza di sigilli locali nei polmoni: ascessi, espansioni enfisematose, cisti, tumori, infiltrati, calcificazioni.
Ma non tutti i processi patologici si verificano con cambiamenti nella densità degli organi. Ad esempio, anche la polmonite non sarà sempre visibile e solo dopo aver raggiunto un certo stadio della malattia i segni diventeranno visibili nell'immagine. Pertanto, i dati radiologici non sono sempre una base indiscutibile per la diagnosi. L'ultima parola spetta tradizionalmente al medico curante che, combinando tutti i dati ottenuti, può stabilire la diagnosi corretta.
Con l'aiuto della fluorografia, si possono osservare cambiamenti nei seguenti casi:
- stadi tardivi dell'infiammazione
- sclerosi e fibrosi
- tumori
- cavità patologiche (caverna, ascesso, cisti)
- corpi stranieri
- la presenza di fluidi o aria negli spazi anatomici.
Le conclusioni più comuni basate sui risultati della fluorografia
Prima di tutto, vale la pena dire che se hai ricevuto un sigillo sulla fluorografia eseguita, ti è stato permesso di tornare a casa in pace, quindi il medico non ha trovato nulla di sospetto. Poiché, secondo la suddetta ordinanza del Ministero della Salute dell'Ucraina, un dipendente dell'ufficio di fluorografia deve avvisare te o il medico locale della necessità di ulteriori esami. In caso di dubbi, il medico si rivolge a una radiografia di indagine o a un dispensario per la tubercolosi per chiarire la diagnosi. Andiamo subito alle conclusioni.
Le radici sono compattate, espanse
Quelle che vengono chiamate radici dei polmoni sono in realtà un insieme di strutture che si trovano nelle cosiddette porte dei polmoni. La radice del polmone è formata dal bronco principale, dall'arteria e dalla vena polmonare, dalle arterie bronchiali, dai vasi linfatici e dai nodi.
Compattazione ed espansione delle radici dei polmoni il più delle volte si verificano nello stesso momento. La compattazione isolata (senza espansione) indica spesso un processo cronico, quando il contenuto di tessuto connettivo aumenta nelle strutture delle radici dei polmoni.
Le radici possono essere compattate ed espanse a causa dell'edema dei grandi vasi e dei bronchi o per l'aumento dei linfonodi. Questi processi possono verificarsi sia simultaneamente che isolatamente e possono essere osservati nella polmonite e nella bronchite acuta. Questo sintomo è descritto anche in malattie più gravi, ma poi ci sono altri segni tipici (focolai, carie e altri). In questi casi, il compattamento delle radici dei polmoni avviene principalmente a causa dell'aumento dei gruppi locali di linfonodi. Allo stesso tempo, anche in un'immagine panoramica (1: 1), non è sempre possibile distinguere i linfonodi da altre strutture, per non parlare del fluorogramma.
Quindi, se nella nostra conclusione è scritto "le radici sono espanse, compattate" e allo stesso tempo siamo praticamente sani, molto probabilmente questo indica bronchite, polmonite, ecc. Tuttavia, questo sintomo è abbastanza persistente nei fumatori, quando si osserva un significativo ispessimento della parete bronchiale e compattazione dei linfonodi, costantemente esposti alle particelle di fumo. Sono i linfonodi che assumono una parte significativa della funzione di pulizia. Allo stesso tempo, il fumatore non nota alcun reclamo.
Le radici sono pesanti
Un altro termine abbastanza comune nei risultati radiologici è pesantezza delle radici dei polmoni. Questo segno radiologico può essere rilevato in presenza di processi sia acuti che cronici nei polmoni. Più spesso pesantezza delle radici dei polmoni O pesantezza del pattern polmonare osservato nella bronchite cronica, in particolare nella bronchite del fumatore. Inoltre, questo sintomo, in combinazione con altri, può essere osservato nelle malattie polmonari professionali, nelle bronchiectasie e nelle malattie oncologiche.
Se nella descrizione del fluorogramma, oltre a pesantezza delle radici dei polmoni niente, allora possiamo tranquillamente affermare che il medico non ha sospetti. Ma è possibile che sia in atto un altro processo cronico. Ad esempio, bronchite cronica o malattia polmonare ostruttiva. Questa funzione, insieme a compattazione ed espansione delle radici tipico anche della bronchite cronica dei fumatori.
Pertanto, se ci sono reclami a carico del sistema respiratorio, non sarà superfluo consultare un terapista. Il fatto che alcune malattie croniche permettano di condurre una vita normale non significa che debbano essere ignorate. Sono le malattie croniche che sono più spesso la causa della morte, se non improvvisa, ma molto prevedibile, di una persona.
Rafforzamento del pattern polmonare (vascolare).
Disegno polmonare- una componente normale della fluorografia. È formato in maggior parte dalle ombre dei vasi: le arterie e le vene dei polmoni. Ecco perché alcune persone usano il termine pattern vascolare (non polmonare).. Più spesso visto su un fluorogramma rafforzamento del modello polmonare. Ciò è dovuto ad un apporto di sangue più intenso all’area polmonare. Rafforzamento del modello polmonare osservato nell'infiammazione acuta di qualsiasi origine, poiché l'infiammazione può essere osservata sia nella bronchite banale che nella polmonite (stadio del cancro), quando la malattia non presenta ancora alcun segno caratteristico. Ecco perché con la polmonite, molto simile alla polmonite da cancro, è necessaria una seconda iniezione. Questo non è solo il controllo del trattamento, ma anche l'esclusione del cancro.
Oltre alla banale infiammazione, rafforzamento del modello polmonare osservato nei difetti cardiaci congeniti con arricchimento del piccolo circolo, insufficienza cardiaca, stenosi mitralica. Ma è improbabile che queste malattie possano essere un riscontro accidentale in assenza di sintomi. Così, rafforzamento del modello polmonareè un sintomo aspecifico e in caso di infezioni virali respiratorie acute, bronchite, polmonite, non dovrebbe destare molta preoccupazione. Rafforzamento del modello polmonare nelle malattie infiammatorie, di regola, scompare entro poche settimane dalla malattia.
Fibrosi, tessuto fibroso
segni fibrosi e tessuto fibroso nella foto parlano di una malattia polmonare. Spesso può trattarsi di traumi penetranti, interventi chirurgici, processi infettivi acuti (polmonite, tubercolosi). tessuto fibrosoè una sorta di connettivo e serve come sostituto dello spazio libero nel corpo. Quindi, nei polmoni fibrosiè più un fenomeno positivo, sebbene indichi una zona persa del tessuto polmonare.
Ombra focale (fuochi)
Ombre focali, O fuochi- questa è una sorta di oscuramento del campo polmonare. Ombre focali sono un sintomo abbastanza comune. In base alle proprietà dei focolai, alla loro localizzazione, in combinazione con altri segni radiologici, è possibile stabilire una diagnosi con una certa precisione. A volte solo il metodo a raggi X può dare una risposta definitiva a favore di una particolare malattia.
Le ombre focali sono chiamate ombre di dimensioni fino a 1 cm e la posizione di tali ombre nella parte centrale e inferiore dei polmoni indica molto spesso la presenza di polmonite focale. Se si trovano tali ombre e nella conclusione si aggiungono "intensificazione del modello polmonare", "fusione delle ombre" e "bordi frastagliati", questo è un sicuro segno di un processo infiammatorio attivo. Se i focolai sono densi e più uniformi, l'infiammazione diminuisce.
Se ombre focali trovato nella parte superiore dei polmoni, è più tipico della tubercolosi, quindi una tale conclusione significa sempre che dovresti consultare un medico per chiarire la condizione.
Calcificazioni
Calcificazioni- ombre di forma arrotondata, paragonabili per densità al tessuto osseo. Spesso per calcificazione un callo della costola può essere accettato, ma qualunque sia la natura della formazione, non ha particolare importanza né per il medico né per il paziente. Il fatto è che il nostro corpo, con un'immunità normale, è in grado non solo di combattere l'infezione, ma anche di “isolarsi” da essa, e calcificazioni ne sono la prova.
Più spesso calcificazioni si formano nel sito del processo infiammatorio causato dal Mycobacterium tuberculosis. Pertanto, il batterio viene "sepolto" sotto strati di sali di calcio. Allo stesso modo, un focolaio può essere isolato in caso di polmonite, invasione elmintica, quando entra un corpo estraneo. Se sono presenti molte calcificazioni, è probabile che la persona abbia avuto un contatto abbastanza stretto con un paziente affetto da tubercolosi, ma la malattia non si è sviluppata. Quindi la presenza calcificazioni nei polmoni non dovrebbe destare preoccupazione.
Aderenze, strati pleuroapicali
Parlando di aderenze, ovvero lo stato della pleura, il rivestimento dei polmoni. picchi sono strutture del tessuto connettivo che si sono formate dopo l'infiammazione. picchi si verificano con lo stesso scopo delle calcificazioni (isolare il sito dell'infiammazione dai tessuti sani). Di norma, la presenza di aderenze non richiede alcun intervento e trattamento. Solo in alcuni casi, processo adesivo si osserva dolore, quindi, ovviamente, vale la pena cercare aiuto medico.
Strati pleuroapicali- si tratta di ispessimenti della pleura della parte superiore dei polmoni, che indicano un processo infiammatorio (spesso un'infezione da tubercolosi) nella pleura. E se il medico non è stato allertato da nulla, non c'è motivo di preoccuparsi.
Seno libero o sigillato
Seni della pleura- Sono cavità formate dalle pieghe della pleura. Di norma, nella descrizione completa dell'immagine, viene indicato anche lo stato dei seni. Normalmente sono gratuiti. In alcune condizioni, potrebbe esserci versamento(accumulo di liquido nei seni), la sua presenza richiede chiaramente attenzione. Se la descrizione indica che il seno è sigillato, allora stiamo parlando della presenza di aderenze, ne abbiamo parlato sopra. Molto spesso, un seno sigillato è una conseguenza di pleurite, trauma, ecc. In assenza di altri sintomi, la condizione non desta preoccupazione.
Modifiche al diaframma
Un altro reperto fluorografico comune è anomalia del diaframma (rilassamento della cupola, innalzamento della cupola, appiattimento della cupola del diaframma, ecc.). Le ragioni di questo cambiamento sono molteplici. Questi includono una caratteristica ereditaria della struttura del diaframma, obesità, deformazione del diaframma con aderenze pleuro-diaframmatiche, infiammazione della pleura (pleurite), malattie del fegato, malattie dello stomaco e dell'esofago, inclusa l'ernia diaframmatica (se la cupola sinistra del diaframma è alterato), malattie dell’intestino e di altri organi della cavità addominale, malattie polmonari (compreso il cancro ai polmoni). L'interpretazione di questo sintomo può essere effettuata solo in combinazione con altri cambiamenti nel fluorogramma e con i risultati di altri metodi di esame clinico del paziente. È impossibile fare una diagnosi solo sulla base della presenza di cambiamenti nel diaframma rivelati dalla fluorografia.
L'ombra del mediastino è espansa/spostata
Si richiama particolare attenzione ombra mediastinica. Mediastinoè lo spazio tra i polmoni. Gli organi mediastinici comprendono il cuore, l'aorta, la trachea, l'esofago, la ghiandola del timo, i linfonodi e i vasi sanguigni. Espansione dell'ombra del mediastino, di regola, si verifica a causa di un aumento del cuore. Questa espansione è molto spesso unilaterale, determinata da un aumento delle sezioni sinistra o destra del cuore.
È importante ricordare che secondo la fluorografia non si dovrebbe mai valutare seriamente le condizioni del cuore. La posizione normale del cuore può variare in modo significativo, a seconda del fisico della persona. Pertanto, quello che sembra essere uno spostamento del cuore a sinistra alla fluorografia può essere la norma per una persona bassa e in sovrappeso. Al contrario, un cuore verticale o addirittura "a goccia" è una possibile variante della norma per una persona alta e magra.
In presenza di ipertensione, nella maggior parte dei casi, nella descrizione del fluorogramma suonerà "allargamento mediastinico a sinistra", "allargamento cardiaco a sinistra" o semplicemente "estensione". Meno comune espansione uniforme del mediastino, ciò indica la possibile presenza di miocardite, insufficienza cardiaca o altre malattie. Ma vale la pena sottolineare che queste conclusioni non hanno alcun valore diagnostico significativo per i cardiologi.
Spostamento mediastinico sul fluorogramma si osserva un aumento della pressione su un lato. Molto spesso questo si osserva con un accumulo asimmetrico di liquido o aria nella cavità pleurica, con grandi neoplasie nel tessuto polmonare. Questa condizione richiede la correzione più rapida possibile, poiché il cuore è molto sensibile agli spostamenti grossolani, ovvero in questo caso è necessario rivolgersi urgentemente a uno specialista.
Conclusione
Nonostante il grado piuttosto elevato di errore della fluorografia, non si può non riconoscere l'efficacia di questo metodo nella diagnosi della tubercolosi e del cancro ai polmoni. E non importa quanto siano fastidiosi i requisiti, a volte inspiegabili, per sottoporsi alla fluorografia sul lavoro, in istituto o ovunque, non dovremmo rifiutarlo. Spesso, solo grazie alla fluorografia di massa è possibile identificare nuovi casi di tubercolosi, soprattutto perché l'esame è gratuito.
La fluorografia è di particolare rilevanza in Ucraina, dove è stata dichiarata dal 1995 epidemia di tubercolosi. In condizioni epidemiologiche così sfavorevoli siamo tutti a rischio, ma soprattutto si tratta di persone con immunodeficienze, malattie polmonari croniche, fumatori e, purtroppo, bambini. Inoltre, assumendo le posizioni di leader mondiale nel fumo di tabacco, raramente colleghiamo questo fatto alla tubercolosi, ma invano. Il fumo contribuisce indubbiamente al mantenimento e allo sviluppo dell'epidemia di tubercolosi, indebolendo innanzitutto il sistema respiratorio del nostro organismo.
Riassumendo, vogliamo attirare ancora una volta la vostra attenzione sul fatto che la fluorografia annuale può proteggervi da malattie mortali. Poiché la tubercolosi e il cancro ai polmoni rilevati in tempo a volte rappresentano l'unica possibilità di sopravvivenza in queste malattie. Prenditi cura della tua salute!
Spostamento della trachea o dell'ombra mediastinica
La trachea può essere retratta o spostata, di solito solo tre processi patologici ne sono la causa (con due è spostata, con uno è ritardata).
Con un versamento nella cavità pleurica destra, la trachea e il mediastino verranno spostati a sinistra, verso il lato sano (Fig. 2). Vedremo la stessa cosa con il pneumotorace tensivo del lato sinistro: il mediastino verrà spostato a destra, poiché l'aria aumenta bruscamente la pressione nella cavità pleurica sinistra (Fig. 3).
Figura 2. Versamento pleurico destro
Figura 3. Pneumotorace tensivo del lato sinistro con taglio
mediastino a destra (il polmone collassato è indicato dalla freccia)
Figura 4. Atelettasia del lobo inferiore del polmone sinistro (freccia)
con spostamento mediastinico a sinistra
Figura 5. Insufficienza ventricolare sinistra
- Le radici sono ingrandite e sembrano "ali di farfalla".
- Ridotta trasparenza del tessuto polmonare - nell'edema polmonare grave, il liquido non si trova solo nell'interstizio, ma anche negli alveoli, quindi vedrai un'ombreggiatura "a chiazze" e possibilmente un broncogramma aereo (cioè sullo sfondo dell'ombreggiatura del sono visibili il tessuto polmonare, i bronchi trasparenti pieni d'aria.
Questo può essere un segno della patologia di qualsiasi struttura situata nelle radici dei polmoni.
Figura 6. Ipertensione polmonare idiopatica.
Figura 7. Cancro del bronco principale sinistro (freccia)
Figura 8 Ingrossamento linfonodale bilaterale
radici polmonari (frecce) a causa della sarcoidosi
Spostamento mediastinico
Lo spostamento degli organi situati nel mediastino può verificarsi a causa del loro spostamento da parte di un tumore formato nel mediastino stesso. Più spesso, la miscelazione degli organi mediastinici avviene a causa di malattie degli organi vicini, principalmente con pneumotorace spontaneo (spontaneo) o artificiale: l'aria raccolta nella pleura spinge gli organi mediastinici sul lato opposto; lo stesso può accadere con l'accumulo di una grande quantità di essudato nella pleura.
Con il restringimento del polmone in caso di tubercolosi polmonare o dopo pleurite, gli organi mediastinici vengono attirati verso il lato malato. Lo spostamento mediastinico è solitamente riconosciuto dal movimento del cuore verso il lato sinistro o destro (destrocardia); nel primo caso il battito apicale è palpabile a sinistra della linea emiclaveare, il margine destro del cuore è spostato a sinistra; con la destrocardia, il bordo destro del cuore viene spostato a destra sulla linea emiclaveare, il battito apicale del cuore viene spostato sullo sterno, ma l'area di ottusità cardiaca non aumenta. Spesso vengono spostati anche la trachea e l’esofago. Quando il mediastino viene spostato, c'è una violazione dell'attività del cuore, c'è una violazione della respirazione e della deglutizione. Il modo più semplice per riconoscere lo spostamento degli organi mediastinici è con la fluoroscopia della cavità toracica.
Percussione del cuore e dei grandi vasi
La percussione del cuore e dei grandi vasi viene effettuata al fine di determinare i confini del cuore e la dimensione del fascio vascolare, consente di avere un'idea della loro dimensione, configurazione, posizione nel torace, chiarire le informazioni ottenute durante l'esame e la palpazione del cuore e dei grandi vasi.
Per determinare i confini del cuore viene utilizzata una percussione forte e silenziosa, mentre per determinare i confini del fascio vascolare viene utilizzata una percussione silenziosa. In questo caso, si ottengono due varianti del suono della percussione: smussato e smussato.
Un suono di percussione sordo viene rilevato sopra l'area di ottusità cardiaca relativa, sorda - assoluta. Nell'area del fascio vascolare si forma un suono di percussione sordo, poiché i vasi (a destra - l'aorta ascendente e la vena cava inferiore, a sinistra - il tronco principale dell'arteria polmonare) sono senz'aria e in forma piuttosto aderente alla parete toracica anteriore.
La formazione di relativa ottusità cardiaca è dovuta al fatto che nella sua zona tra il muscolo cardiaco e la parete toracica è presente uno strato di tessuto polmonare arioso. Nella zona di ottusità cardiaca assoluta, il muscolo cardiaco confina direttamente con la parete toracica anteriore.
I confini dell'ottusità cardiaca relativa sono determinati da percussioni forti, assolute e silenziose.
I confini dell'ottusità cardiaca relativa riflettono le reali dimensioni del cuore e sono una proiezione del contorno del cuore sulla parete toracica anteriore. Il confine destro dell'ottusità cardiaca relativa corrisponde al contorno destro del cuore, che è formato dal ventricolo destro (il RV entra nel contorno destro del cuore durante la sua dilatazione e ipertrofia), quello superiore è formato dal LA, il sinistro dal LV.
La determinazione del bordo destro del cuore viene effettuata lungo la IV m / r, quella superiore - lungo una linea verticale situata 1 cm lateralmente al bordo sinistro dello sterno, la sinistra - lungo la V m / r dal chiaro polmonare suono fino all'ottusità.
Quando si determina il bordo sinistro dell'ottusità cardiaca relativa, viene utilizzato un tipo speciale di percussione, chiamato taglio (ortopercussione). In questo caso, l'onda sonora è diretta perpendicolarmente al piano frontale e non alla superficie del torace.
La posizione dei confini dell'ottusità cardiaca relativa in una persona sana è determinata dalla posizione del cuore nel torace, che, a sua volta, dipende dall'altezza del diaframma, nonché (con un cuore mobile) dalla posizione del il corpo del soggetto al momento dell'auscultazione.
Nella normostenia del fisico corretto con peso corporeo normale, il cuore occupa una posizione intermedia nel torace, cioè il suo asse anatomico si trova lungo una linea tracciata dall'alto al basso, da sinistra a destra e da dietro in avanti, ad un livello angolo rispetto all'asse orizzontale di circa 45 0. Il margine destro di ottusità cardiaca relativa si trova a circa 1 cm a destra del bordo destro dello sterno, quello superiore è a livello del bordo superiore di III p, quello sinistro coincide con il battito apicale e si trova a 1,5 cm medialmente alla linea emiclaveare sinistra.
La dimensione trasversa del cuore a livello del quinto spazio intercostale è normalmente di cm (misurata a destra al livello III m/r dal bordo destro alla linea mediana, a sinistra al livello V m/r dal bordo sinistro alla linea mediana la linea mediana, è la somma di questi due segmenti).
Negli iperstenici, specialmente nelle persone con diaframma sovrappeso e alto, il cuore occupa una posizione quasi orizzontale nel torace, l'angolo tra l'asse anatomico del cuore e l'asse orizzontale diminuisce a 30 0 e inferiore. Allo stesso tempo, le dimensioni trasversali del cuore aumentano, il che porta ad un'espansione dei bordi destro e sinistro del cuore di circa 0,5-1 cm.
Negli astenici, soprattutto negli individui emaciati con diaframma basso, il cuore occupa una posizione verticale nel torace, l'angolo tra l'asse anatomico del cuore e la linea orizzontale aumenta fino a 70 0 e oltre. Ciò porta ad una diminuzione delle dimensioni trasversali del cuore e ad uno spostamento dei confini nella direzione mediale di circa 0,5-1 cm Il bordo superiore del cuore si sposta fino al livello del bordo inferiore del III p.
Con un cuore mobile (di solito in astenici con basso peso corporeo), si osserva un cambiamento nei confini della relativa ottusità cardiaca quando cambia la posizione del corpo: nella posizione sul lato destro, i confini si spostano a destra, sul lato destro sinistra - a sinistra. La variazione dei confini dell'ottusità cardiaca relativa è normalmente di 0,5-1 cm.
I confini dell'ottusità cardiaca assoluta: quello destro coincide con il bordo sinistro dello sterno, quello superiore è a livello della quarta costa lungo il suo bordo inferiore, quello sinistro coincide con il bordo sinistro dell'ottusità relativa. Non dipendono in modo significativo dalla posizione del cuore nel torace, cambiano solo in caso di grave patologia cardiaca ed extracardiaca, pertanto la determinazione dei confini dell'ottusità cardiaca assoluta non ha alcun valore diagnostico significativo e viene utilizzata molto raramente in clinica.
I confini del fascio vascolare sono determinati a livello dell'II m / r, normalmente quello destro coincide con quello destro, quello sinistro con il bordo sinistro dello sterno. In una persona sana, la larghezza del fascio vascolare è di 5-6 cm e non dipende dalla posizione del cuore nel torace.
Un cambiamento nei confini dell'ottusità cardiaca relativa si osserva nelle patologie extracardiache e cardiache.
Lo spostamento del confine destro del cuore verso destra si osserva quando:
Spostamento del mediastino e (o) del cuore verso destra (accumulo di liquido nella cavità pleurica sinistra, pneumotorace sinistro, processi sclerotici o cirrotici nel polmone destro, pleurofibrosi destra con aderenze pleuropericardiche grossolane, atelettasia ostruttiva del o lobo medio del polmone destro),
Dilatazione del ventricolo destro e del pancreas (insufficienza organica e relativa della tricuspide, inclusa la stenosi mitralica scompensata).
Lo spostamento del bordo sinistro del cuore a sinistra si osserva quando:
Spostamento del mediastino e/o del cuore a sinistra (accumulo di liquido o aria nella cavità pleurica destra, processi sclerotici o cirrotici nel polmone sinistro, pleurofibrosi del lato sinistro, atelettasia ostruttiva del lobo inferiore del polmone sinistro);
Dilatazione del ventricolo sinistro di varia origine (insufficienza della valvola mitrale, stenosi e insufficienza aortica, cardiopatia combinata aortica e mitralica, infarto miocardico acuto, cardiosclerosi postinfartuale a grande focale, aneurisma cronico del ventricolo sinistro postinfartuale);
Dilatazione del pancreas (insufficienza organica e relativa della tricuspide, cuore polmonare cronico).
Uno spostamento verso l'alto del limite superiore dell'ottusità cardiaca relativa si osserva con la dilatazione dell'AS (stenosi mitralica, grave insufficienza mitralica).
L'espansione totale dei confini del cuore si osserva quando:
diaframma elevato (ultimo trimestre di gravidanza, ascite, obesità con accumulo di una grande quantità di grasso nella cavità addominale, paresi intestinale, cisti ovarica gigante, tumore mediastinico),
dilatazione di tutte le camere del cuore (cardiomiopatia dilatativa primaria e secondaria, miocardite diffusa, difetti cardiaci scompensati congeniti e acquisiti),
Con una totale espansione dei confini della relativa ottusità cardiaca, il rapporto tra la posizione del bordo sinistro e l'apice del cuore acquisisce un importante valore diagnostico. Pridilatazione delle cavità del cuore, il bordo sinistro coincide con il battito apicale, con accumulo di liquido nella cavità pericardica (pericardite da versamento, idropericardio, emopericardio), si ha una dissociazione tra il confine dell'ottusità cardiaca e il battito apicale: il bordo sinistro si sposta a sinistra, l'apice batte a destra e in alto (di solito verso il bordo sinistro dello sterno nella IV m/r).
Un aumento dell'ottusità assoluta del cuore viene rilevato con un adattamento più stretto del cuore alla parete toracica anteriore in pazienti con tumori del mediastino, rughe dei bordi anteriori dei polmoni, pericardite essudativa, grave ipertrofia del ventricolo destro e sinistro, diminuzione della enfisema polmonare, pneumotorace
L'espansione del fascio vascolare viene rilevata con aneurisma dell'aorta e LA, un'espansione significativa della vena cava.
Parte 2. Spostamento della trachea o ombra del mediastino
La trachea può essere retratta o spostata, di solito solo tre processi patologici ne sono la causa (con due è spostata, con uno è ritardata). Con un versamento nella cavità pleurica destra, la trachea e il mediastino verranno spostati a sinistra, verso il lato sano (Fig. 2). Vedremo la stessa cosa con il pneumotorace tensivo del lato sinistro: il mediastino verrà spostato a destra, poiché l'aria aumenta bruscamente la pressione nella cavità pleurica sinistra (Fig. 3).
Figura 2. Versamento pleurico destro con spostamento mediastinico a sinistra
Figura 3. Pneumotorace tensivo del lato sinistro con spostamento del mediastino a destra (il polmone collassato è indicato dalla freccia)
Figura 4. Atelettasia del lobo inferiore del polmone sinistro (freccia) con spostamento del mediastino a sinistra
D'altra parte, se si verifica un collasso del tessuto polmonare, ad esempio a sinistra, il polmone collassato trascinerà con sé la trachea e il mediastino verso sinistra, cioè verso il lato malato (Fig. 4 ). Molti processi patologici (ad esempio, compattazione del tessuto polmonare, pneumotorace non teso e altri) non hanno praticamente alcun effetto sulla posizione del mediastino. Se vedi uno spostamento nel mediastino, devi pensare a tre condizioni (versamento pleurico, pneumotorace tensivo e atelettasia) e cercarne i segni.
Aumentare la dimensione dell'ombra del cuore
Figura 5. Insufficienza ventricolare sinistra
La causa più comune di un aumento delle dimensioni dell'ombra del cuore è l'insufficienza cardiaca congestizia, quindi cerca i segni di insufficienza ventricolare sinistra nell'immagine (Fig. 5):
Rafforzamento del pattern polmonare dovuto alle vene, soprattutto nelle sezioni superiori
Linee di Kerley di tipo B. Sono sottili linee orizzontali nelle regioni periferiche dei polmoni, tipiche del sovraccarico di volume dell'interstizio.
Le radici sono ingrandite e sembrano "ali di farfalla".
Ridotta trasparenza del tessuto polmonare - nell'edema polmonare grave, il liquido non si trova solo nell'interstizio, ma anche negli alveoli, quindi vedrai un'ombreggiatura "a chiazze" e possibilmente un broncogramma aereo (cioè sullo sfondo dell'ombreggiatura del sono visibili il tessuto polmonare, i bronchi trasparenti pieni d'aria.
L'insufficienza ventricolare sinistra con dimensioni cardiache normali si verifica in alcune condizioni: si tratta di infarto miocardico acuto (sviluppo improvviso di insufficienza ventricolare sinistra) o di linfangite cancerosa.
Ingrandimento delle radici dei polmoni
Figura 6. Ipertensione polmonare idiopatica.
Figura 7. Cancro del bronco principale sinistro (freccia)
Figura 8 Ingrossamento linfonodale ilare bilaterale (frecce) dovuto a sarcoidosi
Arteria polmonare - ad esempio, ipertensione arteriosa polmonare dovuta a malattia della valvola mitrale, embolia polmonare cronica o ipertensione polmonare primaria (Figura 6)
Il bronco principale è il cancro del polmone centrale (Fig. 7).
Linfonodi ingrossati - causati da infezioni, come tubercolosi, metastasi di tumori polmonari, linfoma o sarcoidosi (Figura 8).
Per continuare il download, è necessario raccogliere l'immagine:
Nozioni di base. WGC. Mediastino. Sindrome dello spostamento dell’ombra mediana.
"Sindrome da spostamento dell'ombra mediana".
"Diagnostica differenziale radiologica delle patologie respiratorie e mediastiniche",
Qui sono considerati vari tipi di spostamento degli organi mediastinici. Gli organi mediastinici, per la loro elasticità e l'assenza di un fissaggio rigido alla struttura toracica, spesso si spostano verso il lato malato quando diminuisce la pressione su questo lato, o verso il lato sano, se nell'emitorace, in cui si è sviluppato il processo patologico. , la pressione diventa più elevata che sul lato controlaterale.
Numerosi processi e condizioni patologici possono causare lo spostamento degli organi mediastinici in una direzione o nell'altra.
Il compito del radiologo, oltre a identificare lo spostamento dell'ombra mediana, è determinarne la causa e il meccanismo, il che contribuisce notevolmente alla diagnosi. Esistono spostamenti statici e dinamici dell'ombra mediana.
Compensazioni ombre mediane statiche
Questo termine si riferisce a quelle condizioni in cui gli spostamenti degli organi mediastinici non dipendono dalla respirazione, cioè sono stabili.
Spostamenti statici verso la sconfitta.
Una diminuzione della pressione in una metà del torace può essere dovuta a vari processi. Tra questi i più importanti sono: malformazioni, atelettasie, cirrosi, ancoraggi pleurici massicci, asportazione del polmone o di parte di esso, grave deformità del torace.
Agenesia e aplasia del polmone
Con l'agenesia polmonare, cioè con la sua completa assenza congenita senza segni della presenza di un bronco corrispondente, gli organi mediastinici vengono bruscamente spostati verso il lato malato. Ciò espone la colonna vertebrale, che solitamente è coperta dall'ombra mediana nelle immagini del sondaggio.
A. Zuppinger (1952) definì un'immagine simile scheletrizzazione della colonna vertebrale. La dimensione dell'emitorace sul lato del polmone mancante è ridotta a causa del restringimento degli spazi intercostali, dell'elevata posizione della cupola corrispondente del diaframma e della scoliosi della colonna vertebrale.
Invece della consueta trasparenza, si nota un intenso oscuramento, alla cui formazione prendono parte anche gli organi mediastinici spostati sul lato malato.
Su tomogrammi e broncogrammi viene rivelata l'assenza di biforcazione tracheale. Quest'ultimo passa nell'unico bronco principale, con il quale forma un angolo ottuso. L'unico polmone è un ingrossamento compensatorio, che si manifesta con una maggiore trasparenza del campo polmonare, una posizione bassa della cupola del diaframma, un'espansione degli spazi intercostali e un prolasso del polmone mediale nella direzione opposta.
Brusco spostamento dell'ombra mediana verso destra dovuto ad agenesia del polmone destro. Il broncogramma mostra la transizione della trachea spostata a destra nel bronco principale sinistro. Manca l'albero bronchiale di destra.
Un quadro simile si verifica con l'aplasia polmonare, che differisce dall'agenesia per la presenza di un rudimento del bronco principale che termina ciecamente in completa assenza di tessuto polmonare.
Con la fluoroscopia e le radiografie standard è impossibile distinguere l'agenesia dall'aplasia del polmone. Solo con la tomografia, e ancora più dimostrativamente con il contrasto dell'albero tracheobronchiale, è possibile rivelare un moncone di bronco corto, solitamente smussato, la cui lunghezza di solito non supera i 2-3 cm.
Un quadro diverso si osserva con l'ipoplasia polmonare. Con questo difetto, che si esprime in vari gradi di sottosviluppo delle strutture polmonari (parenchima polmonare, bronchi, vasi polmonari), lo spostamento dell'ombra mediana verso il lato malato è molto meno pronunciato. La maggior parte della colonna vertebrale rimane coperta, solitamente esposta, e anche in questo caso non completamente, solo uno dei suoi bordi. La trasparenza del campo polmonare sul lato dell'ipoplasia nella maggior parte dei casi è aumentata a causa della diminuzione del numero di vasi e bronchi e della presenza di bolle a pareti sottili e spesso di grandi cisti aeree. Il campo polmonare sul lato della lesione è ridotto.
La cupola del diaframma si trova più in alto del solito, ma non così in alto come nell'agenesia e nell'aplasia. A differenza di quest'ultimo, quando la cupola del diaframma sul lato del difetto è immobile, nell'ipoplasia il diaframma è mobile, ma l'ampiezza dei suoi movimenti è insignificante. Anche lo stato della radice polmonare sul lato dell'ipoplasia attira l'attenzione: è ridotto, accorciato, il numero di ombre lineari che si estendono dall'ombra della radice, causate da vasi e bronchi, è nettamente ridotto.
Caratteristica dell'ipoplasia polmonare è la combinazione di due sintomi radiologici come l'aumento della trasparenza del campo polmonare e la riduzione della sua area. Di solito, l'aumento della trasparenza del campo polmonare è combinato con un aumento dello stesso, in particolare con gonfiore valvolare o compensatorio del polmone, enfisema, ecc.
Tuttavia, la diagnosi definitiva di ipoplasia polmonare può essere stabilita solo utilizzando tecniche aggiuntive come la broncografia, l’angiopolmonografia e la broncoscopia.
Aplasia del polmone sinistro, che ha causato uno spostamento pronunciato dell'ombra mediana a destra. Il broncogramma mostra un moncone del bronco principale sinistro che termina alla cieca. Il campo polmonare sinistro è ridotto di dimensioni e oscurato.
La diagnosi urgente, che consente la rimozione dell'oggetto aspirato, è di grande importanza pratica, poiché, in primo luogo, un'improvvisa comparsa di atelettasia peggiora le condizioni del bambino e spesso gli provoca un sentimento di paura, e in secondo luogo, la rimozione prematura di un corpo estraneo porta allo sviluppo di un processo infiammatorio in un polmone collassato e, in futuro, cambiamenti irreversibili (cirrosi, bronchiectasie, carnificazione).
Negli adulti, il meccanismo con cui si formano le atelettasie e lo spostamento mediastinico dovuto all'aspirazione di corpi estranei è solitamente leggermente diverso. Oggetti appuntiti aspirati, molto spesso carne o lische di pesce, vengono introdotti nella parete di un grande bronco e, nel tempo, intorno a loro si sviluppano granulomi infiammatori, la cui dimensione consente loro di bloccare il lume del bronco.
Poiché questo processo di solito si sviluppa per un lungo periodo (diversi mesi o addirittura anni), si verificano cambiamenti irreversibili nel polmone corrispondente. Sui tomogrammi e soprattutto sui broncogrammi si riscontra un quadro che ricorda quello di un tumore intrabronchiale benigno, il più delle volte un adenoma. Solo una biopsia seguita da un esame istologico permette di distinguere queste formazioni patologiche.
La tattica terapeutica dei tumori e dei granulomi che ostruiscono per lungo tempo il grosso bronco e provocano cirrosi polmonare con presenza di brotacoectasie e formazione di ascessi è sostanzialmente la stessa: in entrambi i casi è necessaria la pneumonectomia o la lobectomia.
Radiografia semplice (a) e tomografia (b). Atelettasia del polmone destro con brusco spostamento dell'ombra mediana per adenoma, lume otturato del bronco principale destro. Nel lume del bronco viene determinato il polo prossimale del tumore.
Una diminuzione volumetrica del polmone o della sua parte può essere causata non solo dall'ostruzione del bronco principale o lobare, ma in alcuni casi è il risultato di un processo infiammatorio cronico, della proliferazione del tessuto connettivo e delle rughe da esso causate. Nella tubercolosi si osservano più spesso fenomeni di cirrosi nei lobi superiori, che portano ad uno spostamento parziale della parte superiore dell'ombra mediana verso il lato malato.
A volte anche l’ombra mediana si sposta verso l’alto, soprattutto se l’apice del polmone è corrugato. Con processi non specifici, la cirrosi si verifica spesso nel medio e nella lingua, così come nei lobi inferiori, a seguito dei quali si verifica uno spostamento nella parte inferiore dell'ombra mediana verso il lato malato.
Le rughe isolate del lobo superiore sinistro in un processo cronico non specifico sono rare. In caso di increspamento del tessuto polmonare dovuto ad un processo infiammatorio cronico, il lume dei grandi bronchi è spesso ristretto e deformato a causa di alterazioni cicatriziali, ma raramente completamente ostruito. La cirrosi dell'intero polmone porta ad uno spostamento stabile verso il lato malato dell'intera ombra mediana.
Un quadro simile di un evidente spostamento del mediastino verso il lato malato si osserva anche con massicci ancoraggi pleurici, che spesso si sviluppano dopo un esteso empiema pleurico. La potente trazione che si genera in questo caso può provocare, in alcuni casi, uno spostamento brusco ed irreversibile degli organi mediastinici nella direzione della lesione.
A causa del fatto che, di regola, in questo caso il polmone corrispondente collassa, si notano anche fenomeni di cirrosi, che aumentano la trazione degli organi mediastinici verso il lato interessato.
Tra le ragioni che causano uno spostamento stabile del mediastino verso il lato malato a causa della diminuzione della pressione nell'emitorace, è necessario menzionare gli aneurismi dei principali vasi, in particolare l'aorta. Ciò vale principalmente per l'aneurisma, situato nella regione dell'arco e nella parte iniziale dell'aorta discendente in prossimità del bronco principale sinistro.
La pressione sulle pareti di quest'ultimo si ottiene sovrapponendo il suo lume, il che porta all'atelettasia polmonare e ad un notevole spostamento dell'ombra mediana a sinistra. Determinare la causa del suo spostamento è particolarmente importante. In questo caso è controindicata la broncoscopia, che può contribuire alla rottura dell'aneurisma.
L'esame tomografico è il metodo di scelta per chiarire la patogenesi dell'atelettasia e le ragioni del movimento degli organi mediastinici. Su un'immagine stratificata, il moncone del bronco ha un aspetto caratteristico: il suo lume non è ristretto, come accade nel cancro centrale o nella cirrosi, ma ha la consueta larghezza; le pareti del ceppo sono regolari, non infiltrate; la linea di rottura del bronco, cioè il bordo distale del moncone, è diritta e si trova perpendicolare alla sua lunghezza. Nei tumori benigni, la linea di rottura è arcuata, con un rigonfiamento rivolto verso il moncone.
Nella maggior parte dei casi, uno studio strato per strato consente non solo di determinare la natura del moncone tipico di un aneurisma, ma anche di rivelare l'ombra dell'aneurisma stesso.
Spostamento regolarmente statico degli organi mediastinici verso il lato malato dopo pneumonectomia e resezione polmonare. Nel primo caso si verifica uno spostamento netto, nel secondo parziale dell'intera ombra mediana.
Dopo l'asportazione dell'intero polmone si notano elevazione e mancanza di mobilità della cupola del diaframma, soprattutto sul lato sinistro, dove talvolta può raggiungere la II costola, restringimento degli spazi intercostali, gonfiore compensatorio del polmone rimanente con prolasso della sua sezione mediale attraverso lo spazio retrosternale verso il lato malato.
Sui tomogrammi e sui broncogrammi è solitamente visibile un breve moncone del bronco principale. Le informazioni anamnestiche contribuiscono alla corretta valutazione della patogenesi dei cambiamenti.
Spostamenti statici verso il lato sano
A differenza degli spostamenti verso il lato malato, gli spostamenti statici degli organi mediastinici verso il lato sano sono raramente così pronunciati che l'ombra mediana si trova interamente nella metà opposta della cavità toracica e la colonna vertebrale è "nuda".
Le ragioni principali dello spostamento degli organi mediastinici verso il lato sano sono le seguenti: ampio versamento nella cavità pleurica, pneumotorace, grandi tumori dei polmoni e della pleura, cisti aeree tese, gonfiore polmonare, posizione alta della cupola del diaframma .
L'accumulo di una grande quantità di liquido in una delle cavità pleuriche porta al fatto che la pressione al suo interno diventa positiva e questo a sua volta contribuisce ad un aumento della pressione nell'emitorace corrispondente. In questo caso gli organi del mediastino, la cui posizione è normalmente fornita dalla stessa pressione in entrambe le metà della cavità toracica, vengono spostati nella direzione della pressione più bassa, cioè nella direzione sana.
Ciò si nota indipendentemente dalla natura del versamento accumulato (trasudato o essudato) e in presenza di essudato, sia che si tratti di versamento sieroso, sieroso-purulento, purulento o emorragico.
Perché uno spostamento evidente degli organi mediastinici nella direzione opposta devono essere presenti diverse condizioni. Innanzitutto, la quantità di liquido deve essere sufficientemente grande. Fino a 500 ml di liquido, e talvolta 800-1000 ml, si accumulano sopra il diaframma, tra la pleura viscerale e parietale. In questa fase di accumulo di liquidi, la sua influenza sulla posizione degli organi mediastinici è insignificante.
Solo nel caso in cui il versamento, a causa dell'aumento di volume, non diminuisce nella parte diaframmatica del sacco pleurico e passa nello spazio paracostale, che si manifesta radiologicamente con l'oscuramento della parte inferiore e inferiore esterna del campo polmonare con un bordo superiore obliquo, chiamato linea Ellis-Damuazo-Sokolov, e diventa insensibile anche nelle fessure interlobari, la pressione aumenta sufficientemente da riflettersi nella posizione degli organi mediastinici.
In secondo luogo, la cavità pleurica e gli organi mediastinici devono essere liberi da estese aderenze che ne impediscano il movimento. In terzo luogo, il polmone controlaterale deve essere elastico e mantenere la capacità di collassare.
In queste condizioni, gli organi mediastinici vengono spostati nella direzione opposta e l'entità dello spostamento è in una certa misura proporzionale alla quantità di liquido accumulato. Va aggiunto che l'ombra mediana è spostata in modo non uniforme; riguarda soprattutto la parte inferiore dello stesso.
Versamento pleurico (radiografia semplice in ortoposizione)
Spostamento dell'ombra mediana con versamento pleurico massiccio.
Il fenomeno descritto è rivelato in modo particolarmente dimostrativo nell'ortoposizione. Quando il paziente viene trasferito in posizione orizzontale sul trocoscopio, il liquido nella pleura si diffonde e la pressione sugli organi mediastinici diminuisce, il che influisce naturalmente sulla loro posizione.
Dopo il riassorbimento del versamento, l'ombra mediana ritorna completamente o parzialmente al suo posto.
Quando una grande quantità di aria o un altro gas, come l'ossigeno, entra nella cavità pleurica, qui si forma una pressione positiva, a seguito della quale il polmone omolaterale collassa e si sposta verso l'interno.
Le mutate condizioni della pressione intratoracica, in particolare la predominanza della pressione del lato malato su quello sano, portano ad uno spostamento degli organi mediastinici in direzione di quest'ultimo. In assenza di aderenze massicce, l'entità del loro spostamento è in una certa misura proporzionale alla quantità di gas accumulato nella cavità pleurica.
Tra le neoplasie che causano uno spostamento stabile degli organi mediastinici vi sono i tumori della pleura, dei polmoni e del mediastino.
Spostamento dell'ombra mediana nel pneumotorace spontaneo massiccio del lato sinistro.
I tumori benigni della pleura si osservano abbastanza raramente e raramente raggiungono grandi dimensioni. Secondo la classificazione proposta da R. Even e Ch. Sors (1960), sono neoplasie sottomesoteliali che crescono dagli strati profondi della pleura. Secondo la struttura istologica si distinguono fibromi, lipomi e angiomi. Radiologicamente si presentano come opacità semicircolari e semiovali, ben definite e non separate dalla parete toracica.
Durante la respirazione questi oscuramenti si spostano lungo il tipo costale, se i tumori provengono dallo strato parietale, e lungo il tipo polmonare, se i tumori crescono dallo strato viscerale della pleura. Quando raggiungono grandi dimensioni, provocano il collasso del polmone e, in alcuni casi, potrebbero non spingere bruscamente gli organi mediastinici nella direzione opposta.
I tumori maligni della pleura sono più comuni e possono raggiungere grandi dimensioni. Di solito originano dal rivestimento mesoteliale della pleura viscerale o parietale e vengono definiti mesotelioma secondo la classificazione sopra riportata. Occasionalmente sono principalmente benigni con un indice di malignità molto elevato, ma nella maggior parte dei casi hanno un carattere maligno pronunciato.
All'inizio della crescita, il mesotelioma si manifesta con un massiccio ispessimento tuberoso lamellare o irregolare della pleura, dopo di che compaiono più nodi di grandi dimensioni lungo la periferia del campo polmonare, a volte situati a distanza l'uno dall'altro, ma interconnessi da una pleura ispessita .
Il sintomo clinico più caratteristico del mesotelioma è il dolore localizzato, che successivamente si irradia lungo il decorso dei nervi intercostali.
Nelle immagini sovraesposte, a seconda della posizione dei nodi tumorali, si riscontra spesso la distruzione delle costole, la germinazione nel diaframma, nel tessuto polmonare e nel mediastino. Nella maggior parte dei casi, il mesotelioma pleurico è accompagnato da un accumulo di versamento nella cavità pleurica, spesso emorragico.
Dopo la rimozione del versamento, anche ripetuto, si accumula nuovamente rapidamente (il cosiddetto sintomo di inesauribilità).
Nonostante le grandi dimensioni raggiunte dal mesotelioma pleurico e la presenza di essudato nella cavità pleurica, lo spostamento degli organi mediastinici verso il lato sano in questi tumori è solitamente poco pronunciato o addirittura completamente assente.
Ciò è spiegato dal fatto che il ripetuto accumulo di versamento emorragico porta allo sviluppo dei legamenti pleurici e pleuropericardici, che fissano gli organi mediastinici alla parete toracica. Inoltre, il mesotelioma pleurico ha una pronunciata crescita infiltrativa, quindi, germogliando negli organi vicini (polmoni, diaframma, pericardio, organi mediastinici), non li respingono, ma, al contrario, li rendono immobili. Di conseguenza, anche nel mesotelioma pleurico gigante, raramente si osserva uno spostamento pronunciato dell’ombra mediana.
Il mesotelioma pleurico spesso deve essere differenziato dai tumori maligni dei polmoni, del diaframma e del mediastino.
Se nelle prime fasi dello sviluppo di questi tumori, la semiotica clinica e radiologica è abbastanza caratteristica e la diagnosi è possibile nella maggior parte dei casi, allora nelle fasi avanzate, quando si osserva un'ampia germinazione delle formazioni anatomiche vicine, è difficile determinare la localizzazione iniziale del tumore, e in alcuni casi è impossibile senza una biopsia puntura.
I tumori polmonari maligni portano molto raramente ad uno spostamento degli organi mediastinici verso il lato sano, poiché, raggiungendo grandi dimensioni e crescendo in grandi bronchi, portano all'ipoventilazione e all'atelettasia del tessuto polmonare, cioè ad una diminuzione volumetrica del polmone colpito .
La conseguenza di ciò è lo spostamento dell'ombra mediana verso il lato interessato. I tumori polmonari benigni a crescita lenta di solito non raggiungono dimensioni così grandi da spingere sensibilmente gli organi mediastinici nella direzione opposta.
A differenza dei tumori, le cisti polmonari giganti possono, in alcuni casi, causare lo spostamento degli organi mediastinici in direzione controlaterale. Questo vale sia per le cisti aeree che per le cisti contenenti fluido. Tra questi ultimi, il posto principale è occupato dalle cisti dell'idatidosi echinococcosi.
In questa malattia, il cui agente eziologico è la tenia Echinococcus granulosus Batsch, possono formarsi cisti a pareti sottili nel fegato, nei polmoni e in altri organi, che aumentano continuamente per diversi anni. Nei polmoni si formano cisti particolarmente grandi, che spingono e comprimono il tessuto polmonare elastico e flessibile durante la loro crescita.
Attorno al guscio della cisti stessa, detto cuticola, si forma un guscio fibroso che conferisce alla cisti una certa durezza. Il diametro delle cisti echinococciche nei polmoni può essere pari o superiore a 20 cm. In alcuni casi, le pareti delle cisti sono calcificate, il che conferisce loro una densità ancora maggiore.
L'accumulo di una grande quantità di liquido nella cisti e nelle pareti dense con un diametro superiore alla larghezza del campo polmonare, in alcuni casi, contribuisce allo spostamento degli organi mediastinici nella direzione opposta. Il grado di spostamento è solitamente lieve o moderato.
In una cisti aerea gigante si può talvolta osservare uno spostamento leggermente maggiore dell'ombra mediana verso il lato sano. Ciò è particolarmente evidente se nel bronco si crea un meccanismo a valvola che lo drena, in cui la quantità di aria che penetra nella cisti è maggiore della quantità rilasciata.
In cisti così tese si crea un'alta pressione, a seguito della quale gli organi vicini, compresi quelli mediastinici, vengono messi da parte.
Radiografie in proiezione diretta (a) e laterale (b). Una gigantesca cisti aerea tesa che spinge gli organi mediastinici verso il lato sano.
Cupola a diaframma alto
Se una delle cupole del diaframma si sposta notevolmente verso l'alto, gli organi mediastinici, a causa della pressione meccanica, si spostano nella direzione opposta. La cupola sinistra del diaframma può essere particolarmente alta, raggiungendo talvolta il livello della II costola. A destra, la disposizione del fegato di solito impedisce un aumento così pronunciato della cupola del diaframma.
Le cause dello spostamento unilaterale della cupola del diaframma sono diverse. Schematizzando un po' possiamo raggrupparli in tre categorie: alterazioni degli organi del torace, della cavità addominale e del diaframma stesso.
La prima categoria comprende numerosi processi e condizioni in cui la pressione nell'emitorio corrispondente diminuisce drasticamente: cirrosi e atelettasia polmonare, pieghe pleuriche massicce, una condizione dopo la rimozione completa o parziale del polmone, ecc.
Se in questi casi la cupola del diaframma si sposta verso l'alto a causa della trazione dall'alto, in caso di tumori e cisti estesi della cavità addominale o dello spazio retroperitoneale viene respinta nella stessa direzione a causa della pressione dal basso.
Infine, la debolezza del diaframma stesso può provocarne lo spostamento verso l'alto, poiché perde la capacità di resistere alla maggiore pressione che esiste nella cavità addominale. La debolezza del diaframma può essere congenita, ma più spesso è dovuta alla compressione o alla crescita del nervo frenico, come un tumore del mediastino o la sezione di questo nervo durante un intervento chirurgico.
Grandi ernie diaframmatiche, in cui gli organi addominali penetrano nel torace attraverso un foro nel diaframma e spingono gli organi mediastinici nella direzione opposta, si osservano molte volte più spesso a sinistra che a destra. Le ernie diaframmatiche sono congenite e acquisite.
Questi ultimi sono 2 volte più comuni. Di norma, sono il risultato di gravi lesioni traumatiche. I fori congeniti nel diaframma, che portano alla formazione di ernie, sono spesso combinati con altre malformazioni, ad esempio con un mesentere comune dell'intestino tenue e crasso, difetti cardiaci congeniti.
Come per altre localizzazioni, si distinguono le ernie diaframmatiche vere e false. Le prime sono ernie ricoperte da membrane sierose: peritoneo e pleura. Le false ernie sono prive di rivestimento sieroso. Entrambi possono essere congeniti o acquisiti.
Le vere ernie diaframmatiche di vecchia data possono trasformarsi in false quando, a causa della pressione, le sottili membrane sierose che ricoprono le ernie si atrofizzano e si rompono.
La differenza tra ernie vere e false ha un certo significato pratico. Quindi, se, dopo l'imposizione del pneumoperitoneo, nella cavità pleurica si trova aria o ossigeno, allora stiamo parlando di una falsa ernia, non ricoperta da membrane sierose che isolano la cavità addominale dalla cavità pleurica.
Se il gas non è penetrato nella cavità pleurica, allora c'è una vera ernia, o una specie di falsa, in cui sono presenti aderenze nell'area del cancello che impediscono l'uscita del gas dalla cavità addominale.
L'uscita degli organi addominali nella cavità toracica avviene più spesso attraverso i punti deboli del diaframma. Di fronte, questo è il cosiddetto triangolo sternocostale descritto da Larrey. A livello di questa sezione del diaframma, situata tra la sua parte costale e quella sternale, si formano più spesso le ernie del lato destro; nel sacco erniario si trova un segmento dell'intestino crasso, talvolta il fegato.
Un'altra parte debole del diaframma si trova dietro, a livello della costola XI: il triangolo costovertebrale di Bochdalek. Nelle ernie traumatiche, la rottura del diaframma può verificarsi ovunque, ma più spesso si verifica nell'area della cupola e non a livello del clivus.
Le manifestazioni cliniche delle ernie congenite si riferiscono inizialmente a disturbi respiratori e cardiovascolari; successivamente si manifestano segni di ostruzione intestinale parziale o completa. Le ernie traumatiche possono causare sintomi clinici in alcuni casi immediatamente dopo la lesione, in altri mesi o addirittura anni dopo. Una parte significativa delle ernie diaframmatiche del lato sinistro prima o poi viene violata. A destra, il danno al diaframma viene spesso tamponato dalla massa epatica, che impedisce la formazione di un'ernia.
Un esame radiografico senza contrasto permette di sospettare la presenza di un'ernia diaframmatica. Sullo sfondo del campo polmonare si rileva un oscuramento ben definito ed eterogeneo, spesso di forma rotonda o ovale irregolare con contorni uniformi o ondulati. Sullo sfondo dell'oscuramento sono visibili aree di illuminazione, a volte con un bordo inferiore orizzontale.
Se nel sacco erniario è presente lo stomaco vuoto, l'immagine radiografica può assomigliare a quella di una gigantesca cisti aerea. La diagnosi definitiva viene stabilita dopo il contrasto del tratto gastrointestinale, che consente anche di chiarire il contenuto del sacco erniario e la larghezza dell'orifizio erniario.
Contrariamente al rilassamento del diaframma, da cui spesso è necessario differenziare le grandi ernie diaframmatiche, queste ultime si spostano notevolmente in direzione verticale durante la respirazione. Il diverso livello del bordo superiore dell'ernia diaframmatica durante l'osservazione dinamica è un altro sintomo diagnostico differenziale che consente di distinguere tra queste condizioni, il cui quadro radiologico è molto simile. Con il rilassamento del diaframma è solitamente possibile individuare una linea continua della cupola corrispondente, soprattutto nella proiezione laterale; con un'ernia, questa linea è assente.
Nello studio di pazienti con rilassamento del diaframma nelle posizioni orto, troco e successive, viene conservata una linea continua della cupola del diaframma. In situazioni particolarmente difficili, il pneumoperitoneo viene utilizzato a scopo di diagnosi differenziale.
Deformità del torace
Con gravi deformità della colonna vertebrale, in particolare con scoliosi e cifoscoliosi, si osservano vari gradi e direzioni di spostamento degli organi mediastinici.
Dipendono dal tipo, dal livello, dalla profondità e dalla combinazione di queste deformazioni. Con un torace a forma di imbuto, caratterizzato dalla depressione dello sterno nella cavità toracica, il cuore è naturalmente spostato a sinistra e ruotato all'indietro. In questo caso, è esposto il bordo destro della colonna vertebrale.
Riassumendo quanto detto a proposito delle miscele statiche degli organi mediastinici è necessario sottolineare alcuni punti.
- Con gli spostamenti laterali totali, la parte inferiore dell'ombra mediana è la più mobile. Il grado di spostamento della sua parte superiore è nella maggior parte dei casi inferiore.
- Gli spostamenti a sinistra sono generalmente più pronunciati di quelli a destra.
- Con uno spostamento parziale della parte superiore dell'ombra mediana a destra dovuto alla cirrosi del lobo superiore destro, in alcuni casi si osserva una deformità cicatriziale della vena cava superiore.
- Lo spostamento del cuore è spesso accompagnato dalla sua rotazione attorno al proprio asse, per cui l'analisi a raggi X dello stato delle sue camere diventa difficile e spesso porta a errori diagnostici.
- Nei pazienti anziani e senili, la trachea inferiore si trova raramente sulla linea mediana. A causa della sclerosi e dell'espansione dell'aorta, questa sezione della trachea viene solitamente spostata a destra.
- La tomografia computerizzata trasversale è di grande aiuto nel determinare la natura e il grado di spostamento degli organi mediastinici.
Compensazioni dinamiche dell'ombra media
L'esame radiografico, insieme ai tipi statici di spostamenti degli organi mediastinici, rivela anche spostamenti strettamente correlati all'atto della respirazione. Con questi spostamenti, l'ombra mediana nella fase inspiratoria si sposta da un lato e nella fase espiratoria nella direzione opposta.
Prima di descrivere questi spostamenti dinamici o pendolari, è opportuno notare che i cosiddetti spostamenti statici sopra discussi in senso stretto non sono del tutto tali.
Nella maggior parte dei casi, e con loro, gli organi mediastinici non possono essere considerati completamente immobili, in una certa misura rispondono alle mutevoli condizioni di pressione nella cavità toracica durante le varie fasi della respirazione: durante l'inspirazione, l'espirazione e durante una pausa respiratoria.
Tuttavia, l’entità del loro spostamento respiratorio è solitamente insignificante e, soprattutto, queste piccole fluttuazioni dello spostamento non hanno un valore diagnostico significativo.
Al contrario, gli spostamenti, detti dinamici, sono molto dimostrativi all'esame radiografico e la corretta analisi può aiutare a stabilire una diagnosi.
Tra le ragioni che causano gli spostamenti dinamici degli organi mediastinici, le principali sono le violazioni della pervietà dei grandi bronchi e le fluttuazioni della pressione intrapleurica.
Nei tumori benigni e maligni che ostruiscono parzialmente il lume del bronco principale o lobare, si crea una situazione in cui nella fase inspiratoria entra meno aria attraverso il lume ristretto del bronco rispetto a condizioni normali. Naturalmente, nella fase di espirazione, la quantità di aria sarà inferiore al normale.
In questi casi si è soliti parlare di ventilazione ridotta, cioè ridotta. A causa del minore apporto di aria nel polmone malato, la pressione nell'emitorace corrispondente diminuisce, per cui le conseguenze di una ridotta ventilazione riguardano non solo il polmone stesso, ma la cupola omolaterale del diaframma e gli organi mediastinici.
Con una ventilazione ridotta nella fase di inspirazione profonda, gli organi mediastinici vengono spostati verso la lesione e quando espirano ritornano al loro posto.
Questo fenomeno fu scoperto agli albori dell'uso dei raggi X in medicina dai pionieri della radiologia G. Holzknecht (1899) e indipendentemente da lui O. Jacobson (1900) ed entrò in letteratura sotto il nome di sintomo Goltzknecht-Jacobson .
La comparsa di questo sintomo è spiegata dal fatto che nella fase di inspirazione una quantità di aria normale o addirittura maggiore entra in un polmone sano e una quantità ridotta di aria entra nel polmone attraverso un bronco ristretto sul lato opposto.
A causa della differenza di pressione, gli organi mediastinici vengono spostati verso il lato interessato. Nella fase di espirazione la situazione cambia. Entrambi i polmoni - sani e malati - collassano e viene confrontata la pressione in entrambe le metà della cavità toracica, il che porta al ripristino della normale posizione degli organi mediastinici.
Il sintomo di Goltzknecht-Jacobson appare già con un restringimento relativamente leggero dei bronchi, quindi è di grande importanza nella diagnosi precoce, in particolare di una malattia così pericolosa come il cancro centrale del polmone
Con la sconfitta del bronco principale, l'intera ombra mediana si sposta sul lato malato; il restringimento del bronco lobare porta ad uno spostamento della sua sezione superiore o inferiore, a seconda della posizione del tumore in un particolare lobo.
Per ottenere un sintomo completo di Goltzknecht-Jacobson, si consiglia di avvicinare le valvole verticali del diaframma all'ombra mediana in modo che la valvola sul lato della lesione passi esattamente lungo il suo bordo.
Il soggetto è posto in posizione diritta. Gli viene chiesto di fare un respiro profondo e profondo mentre osserva l'ombra mediana. Con un sintomo positivo, parte dell'ombra mediana è coperta dal diaframma. Con la massima espirazione, l'ombra del mediastino ritorna al suo posto abituale.
Sebbene il significato principale di questo sintomo si manifesti nella diagnosi del cancro del polmone, esso è utile ed efficace anche per i tumori benigni intrabronchiali (adenomi, fibromi, amartomi, ecc.), corpi estranei aspirati, granulomi, broncoliti, compressioni bronchiali dall'esterno .
Stenosi bronchiale della valvola (valvola).
Se un tumore intrabronchiale raggiunge un diametro grande, pari al diametro del lume del bronco, ma non germina sulla parete opposta, si verifica una sorta di meccanismo respiratorio, chiamato valvola o valvola.
Questo meccanismo è caratterizzato dal fatto che durante l'inspirazione, quando il lume del bronco si espande in media di un terzo, l'aria entra nel polmone e durante l'espirazione la maggior parte rimane nel polmone, che gradualmente si gonfia.
Allo stesso tempo, aumenta la trasparenza del campo polmonare, la sua area aumenta a causa della posizione bassa della cupola del diaframma e dell'espansione degli spazi intercostali. In questo caso, gli organi mediastinici eseguono spostamenti pendolari, la cui direzione e stadiazione sono opposte a quelle osservate con il restringimento parziale del grande bronco.
In effetti, la fluoroscopia rivela che l'ombra mediana si sposta non sul lato malato, ma su quello sano e, inoltre, non nella fase di inspirazione, ma durante l'espirazione. La natura dello spostamento degli organi mediastinici nella stenosi valvolare dei bronchi è spiegata dal fatto che nella fase di espirazione un polmone sano collassa e, di conseguenza, la pressione in questa metà della cavità toracica diminuisce, mentre in un polmone gonfio rimane alto.
Poiché la pressione nel polmone malato in questa fase supera significativamente la pressione nel controlaterale, gli organi mediastinici vengono spostati sul lato sano. Nella fase inspiratoria, il polmone sano si espande, la pressione al suo interno aumenta e si avvicina al livello di quella del polmone gonfio. Di conseguenza, l'ombra mediana ritorna al suo posto abituale. Affinché lo spostamento degli organi mediastinici nella stenosi valvolare dei bronchi sia sufficientemente dimostrativo, lo studio, così come nelle stenosi parziali, deve essere effettuato rispettando le semplici tecniche metodologiche sopra descritte.
Le cause del restringimento valvolare del bronco sono le stesse del restringimento parziale: molto spesso si tratta di tumori maligni e benigni. E in questo caso è possibile lo spostamento totale e parziale degli organi mediastinici, a seconda del calibro e della posizione del bronco ristretto. Sebbene il restringimento valvolare del bronco avvenga con formazioni piuttosto estese, lo spostamento mediastinico che lo accompagna ha un indubbio valore diagnostico, sebbene sia inferiore al valore del sintomo di Goltzknecht-Jacobson, che viene rilevato in una fase precedente nello sviluppo del bronco. processo patologico. L'esperienza dimostra che anche in presenza di tumori intrabronchiali piuttosto grandi che causano un restringimento valvolare dei bronchi, spesso la diagnosi non viene stabilita. Molto spesso ciò è dovuto al rifiuto di condurre test funzionali.
I movimenti pendolari degli organi mediastinici possono essere documentati utilizzando diplogrammi, chimogrammi e cinematografia a raggi X. Quando si fissa il movimento sulla pellicola, si può anche determinare il valore quantitativo dello spostamento dell'ombra mediana.
Se la diagnosi di un tumore (o di un'altra formazione patologica localizzata intrabronchialmente) che causa la stenosi valvolare non viene stabilita in questo stadio di sviluppo, la sua ulteriore crescita prima o poi porta alla completa ostruzione del bronco. La conseguenza di ciò è l'atelettasia del polmone (o del lobo), che porta ad uno spostamento stabile o statico del mediastino verso il lato interessato.
Questo termine poco accurato si riferisce alla presenza di gas, molto spesso aria, nella cavità pleurica, indipendentemente dal meccanismo della sua penetrazione. Il polmone collassa in misura maggiore o minore (a seconda della quantità di aria, della presenza di aderenze, dell'elasticità del tessuto polmonare) e gli organi mediastinici vengono spostati nella direzione opposta. Il loro spostamento dipende non solo dalla quantità di aria nella cavità pleurica e dalla fase della respirazione, ma anche dalla natura del pneumotorace, dalla presenza di una connessione con l'aria atmosferica, dall'albero bronchiale, ecc., nonché dallo stato del foro attraverso il quale l'aria è entrata o continua a penetrare nella cavità pleurica. Soffermiamoci sulle caratteristiche dello spostamento degli organi mediastinici in vari tipi di pneumotorace, poiché l'analisi di queste caratteristiche ci consente di chiarire la diagnosi e, in alcuni casi, aiuta a scegliere le giuste tattiche terapeutiche.
L'aria può entrare nella cavità pleurica dall'esterno o da un polmone danneggiato. Nel primo caso, con ferite aperte (da taglio, da taglio o inflitte da armi da fuoco), l'aria entra nella pleura attraverso una ferita aperta. Con lesioni chiuse, l'aria entra nella cavità pleurica a causa della rottura del polmone o del suo danneggiamento a causa dei bordi taglienti delle costole rotte. Nella maggior parte dei casi, a causa della presenza di un foro nella parete toracica, si crea un collegamento diretto con l'aria atmosferica.
Nella fase di inalazione, l'aria dall'esterno penetra attraverso l'apertura traumatica nella cavità pleurica, provocando un aumento della bolla d'aria. Nella fase inspiratoria, il polmone collassato collassa maggiormente. L'aria da esso in questa fase della respirazione si sposta nella trachea e nei grandi bronchi del polmone opposto, dove la pressione è inferiore. Nella fase di espirazione, parte dell'aria ritorna al polmone collassato, che allo stesso tempo si espande leggermente.
L'aria che entra nel polmone sano durante la fase di inspirazione e ritorna al polmone collassato durante la fase di espirazione è povera di ossigeno e sovrasatura di anidride carbonica. La sua penetrazione in un polmone sano contribuisce a ulteriori interruzioni della respirazione e della circolazione sanguigna.
In questo tipo di pneumotorace gli organi mediastinici vengono spostati sul lato sano sotto l'influenza della pressione atmosferica che si crea sul lato malato. Inoltre, durante la respirazione si verifica uno spostamento del mediastino. Durante l'inspirazione, quando ulteriore aria entra nella cavità pleurica, il mediastino viene spostato ancora di più nella direzione opposta e nella fase di espirazione ritorna al suo posto. Questi movimenti sono particolarmente evidenti quando si tossisce.
Alcuni modelli si osservano anche in relazione al diaframma. Nella fase della pausa respiratoria è leggermente inferiore al solito. Durante l'inspirazione, il diaframma si muove verso l'alto e resta leggermente indietro rispetto alla cupola controlaterale, mentre nella fase di espirazione si abbassa.
A causa dell'ampia comunicazione della cavità pleurica dal lato della lesione con l'ambiente esterno, la pressione nella cavità pleurica in queste condizioni è vicina alla pressione atmosferica con lievi fluttuazioni durante la respirazione.
Il cosiddetto pneumotorace spontaneo si verifica senza connessione visibile con alcuna influenza esterna, a seguito dello sfondamento della pleura viscerale e dello sviluppo di una comunicazione patologica tra l'albero bronchiale e la cavità pleurica. Solo in rari casi il pneumotorace spontaneo può essere causato dalla formazione di gas nel cavo pleurico stesso a seguito dell'attività vitale di alcuni agenti patogeni.
La questione della possibilità di insorgenza e frequenza del cosiddetto pneumotorace interstiziale, causato dalla penetrazione di aria nella cavità pleurica lungo le vie interetiziali, più spesso nella regione della radice, o più precisamente nell'ilo polmonare, senza violare l'integrità della pleura viscerale, non è stata ancora definitivamente risolta.
Le cause dello sviluppo del pneumotorace spontaneo possono essere qualsiasi cavità subpleurica nei polmoni, che irrompe nella pleura, molto spesso sotto l'influenza di un aumento della pressione intrapolmonare o intrabronchiale.
Tubercolosi cavernosa, polmonite ascessuale e ascesso polmonare, cisti aeree, gonfiori bollosi limitati, tumore primario o secondario in decomposizione, bronchiectasie purulente, asma bronchiale: questo è un elenco incompleto di processi che possono essere la base del pneumotorace spontaneo.
Il pneumotorace spontaneo è particolarmente comune negli adolescenti e nei giovani adulti. Allo stesso tempo, negli anziani si osserva più spesso il pneumotorace cronico, che è associato allo sviluppo dell'enfisema e alla diminuzione dell'elasticità polmonare.
Tra i momenti che provocano l'insorgenza di pneumotorace spontaneo, bisogna tenere presente lo stress fisico, come il sollevamento pesi, lo sport prolungato, ecc., una forte tosse, attacchi di asma bronchiale, fattori professionali che influenzano l'aumento della pressione intrabronchiale, ad esempio, in soffiatori di vetro, trombettisti, ecc. Vengono descritti casi di sviluppo di pneumotorace spontaneo durante voli ad alta quota, allenamento in una camera a pressione, sollevamento dopo una lunga permanenza sott'acqua. Insieme a questo, in un numero significativo di casi non è possibile associare il pneumotorace spontaneo ad alcun fattore provocante. Si verifica spesso durante il lavoro abituale, mangiando, camminando e persino durante il sonno.
Il pneumotorace spontaneo si verifica molto più frequentemente negli uomini che nelle donne (in un rapporto di 6:1). Il lato destro è colpito più spesso del sinistro.
Il quadro clinico del pneumotorace spontaneo è vario. In una percentuale significativa di casi si verifica un esordio acuto, talvolta drammatico, della malattia.
Tra la salute completa, c'è un dolore acuto, "a pugnale", al fianco, spesso irradiato alla cavità addominale, grave mancanza di respiro, cianosi, tachicardia, poi un aumento della temperatura corporea fino a 39 ° C e numeri più alti, una secchezza debilitante tosse che aumenta la mancanza di respiro ed esacerba il dolore. Tuttavia, la comparsa di pneumotorace spesso non è accompagnata da sensazioni soggettive e questa condizione viene rilevata mediante esame a raggi X.
Tra questi due estremi ci sono stati intermedi, la cui gravità dipende da una serie di fattori. Apparentemente, tra questi ultimi, la velocità di penetrazione dell'aria nella cavità pleurica e il volume della bolla d'aria formata in essa hanno la massima importanza.
La diagnosi clinica di pneumotorace spontaneo con un'anamnesi poco chiara e vaghe sensazioni soggettive è difficile. I sintomi fisici sono sufficientemente convincenti solo in caso di grandi accumuli d'aria nella cavità pleurica. Mediante percussione in questi casi viene determinata la zona del suono timpanico, il cui bordo inferiore raggiunge il bordo dell'arco costale.
Durante l'auscultazione viene determinata la respirazione fortemente indebolita; a volte non viene ascoltato. La metà corrispondente del torace con grandi bolle d'aria si espande, rimanendo indietro durante la respirazione. Non c'è retrazione inspiratoria.
Pneumotorace spontaneo (sintomi radiologici)
I sintomi radiografici del pneumotorace spontaneo sono abbastanza caratteristici. Il segno principale della presenza di gas nella cavità pleurica è un'area di illuminazione, priva di schema polmonare, situata alla periferia del campo polmonare e separata dal polmone collassato da un confine chiaro corrispondente all'immagine del pleura viscerale. Sullo sfondo del pneumotorace, i dettagli dello scheletro osseo del torace sono più chiaramente visibili del solito.
Con una quantità sufficientemente grande di gas nella cavità pleurica, l'immagine del pneumotorace diventa chiara ed è ben decifrata dall'esame ortoscopico. Nei casi in cui non sono presenti aderenze pleuriche nelle fessure interlobari, il gas separa i lobi dei polmoni, che sembrano collassare separatamente.
È da notare che in assenza di aderenze pleuriche, l'apice e le sezioni esterne del polmone si allontanano facilmente dalle pareti toraciche, mentre la base del lobo inferiore nella sezione mediale non si separa dal diaframma. Questo è il risultato della presenza del legamento polmonare, che fissa il polmone al mediastino e alla parte interna del diaframma. Spesso questo quadro si spiega con la presenza di aderenze pleurodiaframmatiche, infatti è un quadro normale nel pneumotorace.
In questi casi, anche in presenza di bolle di gas di grandi dimensioni, le porzioni mediali della base del polmone solitamente non sono separate dal diaframma.
Quando si studia l'immagine radiografica del pneumotorace, è importante chiarire una serie di questioni importanti per determinare il tipo, la natura e il grado del disturbo pleurico (lo stato del foro perforato nella pleura viscerale, la natura della pressione nel cavo pleurico, il rapporto tra i gas della pleura e l'albero bronchiale, ecc.). L'effetto del trattamento, e quindi la prognosi, dipende in gran parte dalla soluzione dei problemi menzionati in ogni singolo caso.
La maggior parte di questi problemi possono essere chiariti studiando la condizione del polmone collassato durante il pneumotorace, della vescica d'aria nella cavità pleurica, degli organi del mediastino e del diaframma nelle varie fasi dell'attività respiratoria.
Lo studio di questi dati ha mostrato che esistono diversi tipi di pneumotorace spontaneo, che differiscono nel meccanismo di formazione e nelle condizioni di sviluppo.
I principali tipi di pneumotorace spontaneo sono: pneumotorace aperto, valvolare o valvolare e chiuso (con pressione nella cavità pleurica sottostante, superiore a quella atmosferica e uguale ad essa).
Ciascuno di questi tipi di pneumotorace è caratterizzato da una serie di caratteristiche ad esso inerenti, relative ai polmoni, al mediastino e al diaframma, sia a riposo che durante la respirazione. Senza la conoscenza di queste caratteristiche e senza comprendere il meccanismo della loro comparsa e sviluppo, è impossibile diagnosticare correttamente i vari tipi e fasi di sviluppo del pneumotorace.
Con il termine "pneumotorace aperto" ci si riferisce a questo tipo di pneumotorace, in cui esiste una comunicazione passante tra il polmone (albero bronchiale) e la cavità pleurica nella fase inspiratoria e in quella espiratoria. Tale messaggio si forma molto spesso con una massiccia sfondamento di una formazione cavitaria polmonare nella pleura: con tubercolosi cavernosa, ascesso polmonare, tumore in decomposizione, ecc. Questo di solito è accompagnato dalla formazione di un'apertura più o meno ampia nella pleura viscerale .
Con questo tipo di pneumotorace, nella cavità pleurica si stabilisce una pressione positiva, che è uguale a quella atmosferica o vicina ad essa. Le fluttuazioni della pressione intrapleurica durante la respirazione sono insignificanti. Il polmone collassato quasi non cambia durante la respirazione, la sua configurazione e le sue dimensioni nelle fasi di inspirazione ed espirazione sono quasi le stesse.
A causa della predominanza della pressione intratoracica sul lato del pneumotorace, gli organi mediastinici vengono spostati verso il lato sano. Inoltre, la posizione del mediastino cambia nelle diverse fasi della respirazione: durante l'inspirazione si sposta sul lato sano, dove la pressione in questa fase diminuisce, e durante l'espirazione ritorna al suo posto. Più elastico è il mediastino, minori sono le aderenze che lo collegano alle formazioni anatomiche circostanti, più pronunciato è il suo spostamento.
Con il pneumotorace, che comunica ampiamente con l'albero bronchiale, la cavità pleurica è spesso infetta, il che porta alla comparsa di pneumopleurite. L'esistenza a lungo termine di questo tipo di pneumotorace è irta di gravi conseguenze fino alla morte. Questa circostanza richiede il riconoscimento precoce e la determinazione della natura del pneumotorace. In considerazione del fatto che un'apertura nella pleura viscerale, di regola, non viene rilevata durante un esame a raggi X, la diagnosi viene fatta tenendo conto dello stato del polmone collassato, degli organi mediastinici e del diaframma e i loro cambiamenti durante la respirazione.
Difficoltà nella diagnosi differenziale del pneumotorace spontaneo aperto e di altri tipi di questa condizione patologica, in particolare valvolare, nonché del pneumotorace chiuso con pressione nella cavità pleurica superiore alla pressione atmosferica; può essere superato confrontando i modelli di cambiamento negli organi del torace nelle diverse fasi della respirazione.
In caso di inefficacia del trattamento conservativo del pneumotorace aperto, nella maggior parte dei casi è indicato l’intervento chirurgico.
Pneumotorace valvolare (valvolare). Questo tipo di pneumotorace è caratterizzato dal flusso di aria dal polmone nella cavità pleurica attraverso il difetto della pleura viscerale ad opera del meccanismo valvolare: nella fase di inspirazione l'aria entra nella pleura, mentre nella fase di espirazione, grazie alla copertura della perforazione, non lascia la cavità pleurica.
Nella maggior parte dei casi, il meccanismo valvolare si crea quando bolle enfisematose localizzate superficialmente irrompono nella pleura, accompagnate dalla lacerazione della pleura viscerale, senza la formazione di un ampio foro perforato.
Quando si attiva un meccanismo valvolare, ad ogni respiro, la quantità di aria, e quindi la pressione intrapleurica, aumenta fino a quando la pressione nella cavità pleurica è uguale alla pressione atmosferica. Nella fase espiratoria la pressione intrapleurica diventa superiore alla pressione atmosferica.
Le dimensioni e la configurazione del polmone collassato durante la respirazione quasi non cambiano. In alcuni casi collassa ancora di più con un aumento espiratorio della pressione pleurica. Il grado di collasso del polmone in questo tipo di pneumotorace è massimo.
Il mediastino nel pneumotorace valvolare è spostato nella direzione della pressione più bassa, cioè verso il polmone sano. Nella fase inspiratoria, quando un polmone sano aumenta di volume, gli organi mediastinici si spostano verso il lato malato, mentre nella fase espiratoria verso quello sano. Ricordiamo che con un pneumotorace aperto, lo spostamento del mediastino durante la respirazione ha la direzione opposta: quando si inspira - verso il lato sano, mentre si espira - verso il lato malato. Questo segno aiuta a distinguere tra i due tipi di pneumotorace descritti.
A causa dello spostamento del mediastino con il meccanismo della valvola verso il polmone sano, quest'ultimo collassa, il che porta ad una diminuzione della sua superficie respiratoria e ad una ridotta circolazione sanguigna. Per compensare questi fenomeni, i movimenti inspiratori diventano più profondi, il che porta ad un aumento del flusso d'aria nella cavità pleurica e ad un ulteriore aumento della pressione intrapleurica. Si forma un circolo vizioso che può portare a gravi conseguenze se non vengono prese misure tempestive per rimuovere l'aria e ridurre la pressione nella cavità pleurica.
L'iniezione prolungata di aria nella cavità pleurica in caso di pneumotorace valvolare può portare alla formazione del cosiddetto pneumotorace tensivo, in cui il grado di collasso polmonare e lo spostamento mediastinico sono elevati. In questi casi si riscontra spesso un prolasso del tessuto polmonare nella metà opposta del torace attraverso le sezioni deboli del mediastino. Queste protuberanze, chiamate ernie mediastiniche, si osservano più spesso nel mediastino anteriore superiore (spazio retrosternale), dove è presente tessuto connettivo lasso che non impedisce questo fenomeno.
Il diaframma con pneumotorace valvolare si trova basso, appiattito e con un forte aumento della pressione intrapleurica può persino rigonfiarsi nella cavità addominale, formando un bordo convesso verso il basso. In tali casi si può osservare una mobilità paradossale della corrispondente cupola del diaframma. In realtà, questa mobilità è più spesso evidente, a causa del fatto che il bordo anteriore del diaframma, che si attacca alle costole e si muove verso l'alto durante l'inspirazione, diventa bordo-formante quando il diaframma si gonfia.
In questi casi, uno studio della proiezione laterale mostra che quasi tutta la cupola del diaframma, ad eccezione del bordo anteriore, durante l'inspirazione si muove verso il basso, cioè fa un'escursione nella direzione abituale. In alcuni casi si può notare una vera mobilità paradossale del diaframma, dovuta ad un aumento espiratorio della pressione intrapleurica e ad uno spostamento del diaframma verso il basso durante l'espirazione e verso l'alto durante l'inspirazione.
Con una diagnosi corretta e tempestiva, spesso danno indicazioni per la puntura pleurica di emergenza. Va tenuto presente che la pressione nella cavità pleurica deve essere ridotta gradualmente per evitare disturbi associati ad un forte calo della pressione intrapleurica.
Quando si fora l'aria fuori dalla cavità pleurica con un fischio. In alcuni casi una singola puntura apporta solo un sollievo temporaneo, poiché presto l'aria si accumula nuovamente nella cavità pleurica. In queste condizioni diventa necessario creare un drenaggio permanente della cavità pleurica, che trasforma uno pneumotorace valvolare chiuso in uno aperto.
Questo tipo di pneumotorace è caratterizzato dall'assenza di comunicazione con l'aria atmosferica sia direttamente attraverso la parete toracica che attraverso l'albero bronchiale. Nella maggior parte dei casi, il pneumotorace chiuso si verifica a seguito della perforazione della pleura viscerale o parietale, seguita dalla obliterazione della perforazione. Solo in una piccola percentuale di osservazioni in alcuni processi infettivi il gas può apparire direttamente nella cavità pleurica.
Lo stato del polmone collassato, del mediastino e del diaframma nel pneumotorace chiuso e i cambiamenti che si verificano durante la respirazione dipendono in gran parte dalla quantità di aria che si accumula nella cavità pleurica e dalla pressione intrapleurica associata.
In base al valore della pressione intrapleurica si distinguono tre tipi di pneumotorace chiuso: con pressione inferiore a quella atmosferica, superiore e uguale ad essa.
Pneumotorace chiuso con compressione nella cavità pleurica al di sotto della pressione atmosferica. In questo tipo di pneumotorace chiuso, la quantità di aria nella cavità pleurica varia da insignificante a moderata. La bolla d'aria si trova perifericamente. Il polmone collassa solo parzialmente: la forza retrattile del polmone contribuisce al suo collasso, mentre la bassa pressione pleurica tende a raddrizzarlo.
a - ad una pressione nella cavità pleurica inferiore a quella atmosferica; b - a una pressione superiore a quella atmosferica; c - a una pressione pari a quella atmosferica.
Le dimensioni del polmone collassato cambiano notevolmente durante la respirazione: nella fase di inspirazione, quando diminuisce la pressione nella cavità pleurica, il polmone si espande, mentre nella fase di espirazione collassa. In tali condizioni l'ampiezza delle escursioni polmonari spesso supera quella costale.
A causa del fatto che la pressione sul lato interessato della cavità toracica è inferiore alla pressione atmosferica, il mediastino viene spostato in direzione del pneumotorace. Nella fase di inspirazione, si sposta inoltre sul lato interessato e durante l'espirazione ritorna al suo posto.
Il diaframma a bassa pressione nella cavità pleurica è solo leggermente spostato verso il basso. Durante la respirazione si sposta in sincronia con la cupola del diaframma sul lato controlaterale, l'ampiezza dei suoi movimenti è spesso leggermente ridotta. In rari casi si osserva una mobilità paradossale del diaframma.
Pneumotorace chiuso con pressione nella cavità pleurica superiore alla pressione atmosferica. In queste condizioni, il polmone collassa fino alla radice e il grado di collasso è molto più elevato rispetto alla forma precedente. Le escursioni respiratorie del polmone collassato sono appena evidenti.
Durante l'inspirazione, l'elevata pressione nella cavità pleurica impedisce all'aria di entrare nel polmone collassato. Nella fase espiratoria la pressione intrapleurica aumenta ancora di più. Tuttavia, poiché il polmone collassa quasi fino al cedimento, l'aria nella fase di espirazione può essere “spremuta” fuori da esso solo ad altissima pressione nella cavità pleurica.
Il pneumotorace chiuso con aumento della pressione porta spesso a disturbi respiratori e circolatori. Spesso è accompagnato da un processo infiammatorio nella pleura. Il mediastino con questo tipo di pneumotorace viene spostato sul lato sano. Nella fase di inspirazione si sposta sul lato interessato e durante l'espirazione nella direzione del polmone sano.
Il diaframma è notevolmente spostato verso il basso, appiattito, in alcuni casi diventa convesso verso il basso. Allo stesso tempo si nota la mobilità paradossale apparente o reale del diaframma.
Pneumotorace chiuso per compressione nella cavità pleurica, pari a quello atmosferico. La dimensione della bolla d'aria in questo tipo di pneumotorace (più precisamente in questa fase) è generalmente nella media.
Il polmone è parzialmente collassato. Le sue escursioni durante la respirazione sono abbastanza chiaramente visibili. Il mediastino si trova nella sua posizione abituale, poiché la pressione in entrambe le metà della cavità toracica è approssimativamente la stessa; durante la respirazione non esegue movimenti laterali evidenti.
Il diaframma si trova in basso, leggermente appiattito, ma non si gonfia nella parte inferiore. I suoi movimenti sono sincroni su entrambi i lati.
Con vari tipi di pneumotorace a lungo termine, può esserci un cedimento predominante delle singole sezioni dei polmoni colpite da uno o un altro processo patologico. F. Fleischner (1927) chiamò questo fenomeno collasso selettivo. Corrisponde ad un pneumotorace selettivo.
Pneumotorace chiuso con pressione alta
La determinazione del collasso selettivo è spesso difficile a causa della presenza della cosiddetta atelettasia collaterale, o, più precisamente, collasso collaterale che si verifica nelle parti adiacenti del polmone e impedisce l'individuazione di alterazioni patologiche nel polmone collassato. Questi collassi collaterali sono piuttosto estesi e talvolta occupano interi lobi. Si raddrizzano rapidamente nel processo di raddrizzamento del polmone.
Le cavità che hanno causato il pneumotorace spontaneo spesso non possono essere rilevate sullo sfondo di un polmone collassato. In alcuni casi, queste cavità collassano, in altri sono deformate, sovrapposte da aree collassate del polmone, ecc. Questo compito diventa particolarmente difficile se un versamento si unisce al pneumotorace, la cui ombra talvolta si sovrappone a vaste aree del polmone. In alcuni casi, l’imaging può essere utile.
Un metodo valido è anche lo studio in lateroposizione sul lato sano, in cui il fluido scorre verso il mediastino e le parti laterali del polmone collassato sono abbastanza chiaramente visibili.
Con il pneumotorace nel polmone sano controlaterale, di norma, viene rilevato un pattern polmonare potenziato a causa dell'aumento dell'afflusso di sangue. I tempi di riassorbimento del pneumotorace sono diversi e dipendono dalla quantità di aria penetrata, dalle condizioni della pleura e da alcuni altri fattori. Oltre al riassorbimento molto rapido entro pochi giorni, si osservano anche bolle d'aria, che vengono rilevate per diversi mesi.
Nel pneumotorace complicato da pleurite, spesso si verificano prolasso e deposito di fibrina sia sulla pleura viscerale che parietale. Le foglie della pleura, su cui è depositata la fibrina, possono essere fortemente ispessite. Nei casi in cui la fibrina si deposita nelle fessure interlobari, l'interpretazione dell'immagine radiografica può essere difficile.
F. Fleischner ha descritto un oscuramento paradosso causato dalla deposizione di fibrina principalmente nelle sezioni laterali della cavità pleurica in presenza di ancoraggi planari posteriori, che ne impediscono la deposizione uniforme. In questi casi, nonostante il pneumotorace, la trasparenza delle parti esterne del campo polmonare non solo non aumenta, ma, al contrario, è notevolmente ridotta.
In alcuni casi si riscontrano corpi fibrinosi sferici o ovoidali, il più delle volte adiacenti a qualsiasi parete toracica.
Queste formazioni, soprattutto quando localizzate nelle scissure interlobari, possono causare notevoli difficoltà diagnostiche differenziali.
Circa l'autore
A proposito di pubblicazione
Pubblicazioni
Durata: 23:03
Mediastino nell'immagine a raggi X.
Seminario video del Professor I.E. Tyurin sulla diagnostica delle radiazioni per i terapisti: "Il mediastino nell'immagine a raggi X". Video dal programma "".
Trascrizione
Trascrizione di una conferenza video del professor Igor Evgenyevich Tyurin sul mediastino in un'immagine a raggi X della serie di radiologia Radiation Diagnostics for Therapists.
Igor Evgenievich Tyurin, dottore in scienze mediche, professore:
- Buon pomeriggio! Buona giornata, cari colleghi e coloro che ci ascoltano!
Siamo lieti di iniziare oggi un nuovo progetto, che viene annunciato come: "Diagnostica radiale per terapisti". Per i medici curanti, chiamerei questo argomento.
Oggi nello studio è presente Irina Alexandrovna Sokolina, candidata in scienze mediche. Capo del Dipartimento di Radiodiagnostica presso la Clinica Propedeutica Vasilenko della PMSMU.
Mi chiamo Igor Evgenievich Tyurin. Dirigo il Dipartimento di Radiologia presso l'Accademia russa di formazione post-laurea.
Oggi è il nostro primo seminario, la prima lezione, dedicata alla diagnostica delle radiazioni. Sarà dedicato alle malattie degli organi della cavità toracica, patologie degli organi della cavità toracica.
Abbiamo discusso a lungo in quale formato e in quale forma iniziare questo seminario, cosa può essere preso come primo argomento di discussione. Abbiamo deciso che la combinazione di domande di anatomia normale, domande di interpretazione delle immagini radiografiche con patologie abbastanza frequenti è l'opzione migliore per le lezioni iniziali.
Oggi parliamo della patologia del mediastino. Inoltre, ne parleremo sia dal punto di vista dell'anatomia radiografica, sia dal punto di vista della patologia del sistema linfatico della cavità toracica. In conclusione: una breve rassegna delle neoplasie del mediastino, poiché questa è una delle patologie più comuni in quest'area.
Inizieremo nel seguente ordine. Per prima cosa, molto brevemente, parlerò della normale anatomia radiografica del mediastino, dei principi generali di interpretazione delle immagini radiografiche. Questo è importante per tutti i medici, non solo per i radiologi, ma anche per i medici di tutte le specialità. Probabilmente vediamo le radiografie del torace ogni giorno.
Come ho detto, la terza (ultima) lezione sarà dedicata alle neoplasie del mediastino.
Iniziamo. Inizierò in questo caso: con domande di anatomia normale e principi di interpretazione delle patologie mediastiniche.
(Presentazione).
Naturalmente, iniziamo da cosa possiamo fare e come possiamo esplorare il mediastino.
È chiaro che lo studio iniziale nella stragrande maggioranza dei casi è uno studio a raggi X. Volume minimo: proiezione diretta anteriore e proiezione laterale destra. Se necessario, vengono scattate ulteriori immagini, anche se questo è ormai piuttosto raro. Ma in alcuni casi, devi ancora farlo.
(Presentazione).
Tuttavia, il modo principale per ottenere le informazioni primarie, ovviamente, sono due radiografie standard. In queste immagini vediamo un'immagine dell'ombra mediastinica (o ombra mediastinica). Ai lati dell'ombra centrale c'è un'immagine delle radici dei polmoni. E’ infatti l’oggetto della nostra discussione oggi.
(Presentazione).
Come possono i radiologi e i medici curanti interpretare lo stato del mediastino e identificare i cambiamenti patologici lì?
Due punti principali. Innanzitutto i contorni dell'ombra media, che sono formati dalle strutture vascolari e dalle camere del cuore. In secondo luogo, questa è la struttura dell'ombra mediana, che consente di rilevare cambiamenti patologici in questa regione anatomica.
È chiaro che la massa principale dell'ombra media è il cuore e i grandi vasi. Anteriormente, la parete toracica. Dietro: colonna vertebrale, segmenti posteriori delle costole, tessuti molli. Tutto questo è riassunto nella radiografia di rilievo. Tuttavia, la maggior parte è, ovviamente, un'immagine delle camere del cuore.
Come ben sapete, il cuore si trova simmetricamente nella cavità toracica. Costituisce la parte inferiore, più ampia, dell'ombra centrale. Sopra ci sono grandi vasi che escono dalle camere del cuore o portano il sangue nelle camere del cuore.
(Presentazione).
Se parliamo di ciò che forma i contorni del mediastino (contorni dell'ombra mediana), di solito i radiologi lo chiamano archi - secondo la tradizione che si è formata a metà del secolo scorso nei nostri manuali classici. Questi rigonfiamenti o contorni dell'ombra mediana sono formati da vari vasi e camere del cuore.
Se ci muoviamo da destra verso il basso e ulteriormente verso sinistra (anche dall'alto verso il basso), la parte più alta dell'ombra mediana a destra è formata dalla vena cava superiore. Un'ombra leggermente intensa che corre parallela alla colonna vertebrale toracica. Il prossimo è l'atrio destro. Tra di loro c'è l'angolo atriovasale destro, che normalmente, come puoi vedere, è un terzo dell'altezza del torace sulla radiografia.
Nella parte inferiore, a volte nelle radiografie semplici, vediamo un contorno leggermente intenso della vena cava inferiore, che sfocia nell'atrio destro.
Se parliamo del circuito sinistro, allora questa è l'arteria succlavia sinistra, proveniente dall'aorta. Sotto, infatti, l'arco aortico. Sotto c'è l'arteria polmonare. I contorni di questi due vasi creano una caratteristica decussazione tipica sulle radiografie standard (chiaramente visibile nella norma).
Sotto queste due linee è chiaramente visibile una striscia d'aria grigio chiaro, abbastanza chiaramente definita, del lume del bronco principale sinistro, che qui separa i vasi dalle camere del cuore.
Di seguito è riportato l'atrio sinistro (sotto il bronco principale sinistro).
Infine il ventricolo sinistro, che va oltre l'ombra del diaframma.
(Presentazione).
Ecco come si formano normalmente i contorni dell'ombra del mediastino (ombra media). Se lo descrivi su un diagramma... L'abbiamo lasciato deliberatamente come tale diapositiva in modo che rimanga e possa poi essere studiato e visualizzato in un'atmosfera tranquilla. Qui sono raffigurati tutti i cosiddetti archi o contorni dell'ombra del cuore o dell'ombra mediale. Formano un'immagine radiografica normale.
(Presentazione).
Ma oltre a questo esiste anche la cosiddetta struttura dell'ombra media. Ciò è dovuto al fatto che il cuore e i grandi vasi che formano un'ombra al centro della cavità toracica non costituiscono un cilindro arrotondato ideale, ma piuttosto una struttura piuttosto complessa sul piano assiale. Confina con il tessuto polmonare contenente aria. Dove l'una o l'altra struttura anatomica entra in contatto con l'aria che riempie il tessuto polmonare, vediamo il contorno di questa struttura.
Qui puoi vedere chiaramente, ad esempio, il contorno della parte discendente dell'aorta. O il contorno delle vertebre toraciche.
Il tessuto polmonare adiacente ad essi è arioso. Pertanto, poiché l'aria è un agente di contrasto naturale, crea una struttura peculiare della mezz'ombra.
Naturalmente al centro (nella parte superiore) si vedono la fascia aerea della trachea e i due bronchi principali, che attraversano dall'alto in basso la parte superiore dell'ombra mediana.
Considereremo ora in modo più mirato quelle strutture anatomiche che potrebbero interessare quando parliamo di patologia - il confine tra normale e patologia.
(Presentazione).
Cosa sono queste linee?
Possono essere linee, possono essere contorni, possono essere strisce. Si formeranno a seconda di cosa confina esattamente, come ho detto, con il tessuto polmonare contenente aria.
Potrebbe essere una connessione della pleura mediastinica. Questi possono essere contorni dell'aorta discendente, linee paravertebrali, contorni della vena spaiata. Tutto questo ora può essere mostrato su diapositive separate per renderlo più chiaro.
(Presentazione).
L'esempio più semplice. Uno dei componenti tipici della struttura mediastinica è, ovviamente, la striscia paratracheale destra. Attraversa il mediastino dall'alto verso il basso (le frecce lo mostrano).
Perché sorge?
All'interno della trachea c'è l'aria come agente di contrasto naturale. Nella parte superiore si vede la riforma TC sul piano frontale. I bronchi principali della trachea sono pieni d'aria. Dall'esterno, se si osservano le sezioni assiali, la parete tracheale destra è sempre normalmente delimitata da tessuto polmonare contenente aria, che si trova nel lobo superiore del polmone destro.
Finché il tessuto polmonare rimane arioso e si trova vicino alla trachea, vediamo la parete di questa trachea nella sua forma naturale - sotto forma di una striscia, che si trova dall'alto verso il basso nella metà destra del mediastino.
Un altro esempio dalla stessa zona.
Perché questo è di fondamentale importanza?
(Presentazione).
Dove si verificano cambiamenti patologici, la normale struttura anatomica cambia. Sul lato destro della diapositiva c'è un paziente che ha un gruppo linfonodale paratracheale ingrandito. Ciò è indicato da una freccia nella sezione assiale.
Vedete bene: l'espansione del mediastino a destra, naturalmente, porta alla scomparsa, sostituzione della fascia paratracheale destra per il fatto che in questo punto al mediastino, alla parete destra della trachea, non arriva più aria linfonodi attaccati ma ingrossati.
(Presentazione).
Un'altra struttura anatomica è la cosiddetta linea o striscia dell'articolazione mediastinica anteriore. Sulle sezioni assiali, la freccia mostra come la pleura mediastinica anteriormente dall'arco aortico è collegata in un'unica struttura e si trova perpendicolare allo sterno e alla parete toracica anteriore.
L'rappresentazione radiografica di questa struttura è una tipica linea perfetta che attraversa obliquamente la regione della biforcazione tracheale. Se è presente possiamo quasi certamente affermare che non sono presenti formazioni patologiche nel mediastino né alterazioni in questa zona.
D'altra parte, oltre a tali strisce o linee che si trovano nel mediastino, ci sono anche i contorni delle strutture anatomiche naturali. I più comprensibili e semplici a questo proposito sono i contorni dell'arco aortico discendente (qui sono mostrati con frecce rosse - vedi sui tomogrammi assiali).
Poiché l'arco nella sua parte distale e la parte discendente dell'aorta confinano con il tessuto polmonare contenente aria per tutta la sua lunghezza, principalmente nel lobo inferiore del polmone sinistro, vediamo sempre chiaramente il contorno sinistro dell'aorta discendente contro il sfondo delle strutture vascolari del mediastino, sullo sfondo del cuore.
D'altra parte, accanto al contorno dell'aorta discendente, possiamo sempre vedere i contorni delle vertebre toraciche (le cosiddette linee paravertebrali). Qui sono indicati dalle frecce rosa. Poiché le vertebre toraciche entrano in contatto anche con il tessuto polmonare contenente aria, normalmente sono molto ben visibili anche alle radiografie.
D'altra parte, una linea verticale lunga e abbastanza intensa che attraversa la colonna vertebrale quasi al centro è una linea che si forma dalla retrazione della sagoma cardiaca dietro il cuore. Dove si trova la vena spaiata. C'è un esofago da qualche parte. Da qui il nome - (impercettibile, 12:27) - tasca esofagea.
Il tessuto polmonare qui va oltre l'atrio destro in profondità nel mediastino e forma una sorta di inversione. Possiamo vederlo chiaramente sulla radiografia di rilievo sotto forma di una striscia. Molti per inerzia lo percepiscono come la parete destra dell'aorta, sperando di vedere un aneurisma aortico o altri cambiamenti patologici in questo luogo.
Ma se guardi le sezioni assiali, puoi vedere chiaramente che la parete sinistra dell'aorta discendente confina con il tessuto polmonare e la parete destra dell'aorta si trova nello spessore del mediastino, al confine con il tessuto adiposo. Pertanto, naturalmente, non possiamo vederlo in alcun modo su una semplice radiografia.
A sinistra, lungo il contorno destro dell'ombra mediana, si vedono i contorni delle vertebre toraciche. Sono contrassegnati dalle stesse frecce rosa. I corpi vertebrali a destra confinano allo stesso modo con il tessuto polmonare.
(Presentazione).
Qual è il significato pratico di ciò?
Si tratta di un giovane la cui configurazione mediastinica è quasi normale, diremmo. Non c'è niente di speciale qui, forse in termini di larghezza dell'ombra centrale o dell'immagine degli archi dell'ombra centrale. Tuttavia, a destra sopra il diaframma vediamo un doppio contorno chiaro e perfettamente definito. Come se ci fossero due camere del cuore.
Da dove viene questo schema?
Ovviamente qui sono presenti alcune formazioni aggiuntive, oltre alle normali strutture vascolari. Nella vista laterale vediamo che quest'ombra aggiuntiva viene proiettata sullo spazio retrocardico vicino alla colonna vertebrale.
Se ora osserviamo la stessa cosa nelle sezioni assiali di un'immagine tomografica, vediamo chiaramente che dietro il cuore (vicino alla colonna vertebrale), nella regione paravertebrale, c'è una grande formazione cistica - una cisti enterogenica.
L'aggiunta di due contorni - il contorno dell'atrio destro e il contorno della cisti - forma due contorni nell'immagine panoramica. Dalle radiografie di rilievo possiamo supporre immediatamente con certezza e con certezza che questa formazione aggiuntiva si trovi nella parte posteriore del mediastino, vicino alla colonna vertebrale.
(Presentazione).
Un altro esempio. Espansione completa esplicita del mediastino (ombra media) a destra in una donna di 60 anni.
Potrebbe essere una malattia cardiaca?
Sì forse. Sulla radiografia in proiezione laterale vedete che questa piccola ombra intensa è proiettata sulla parte anteriore, sulla regione del cuore, sull'ombra del cuore.
Attira immediatamente l'attenzione il fatto che non vediamo il contorno del cuore, separatamente il contorno dell'atrio destro, come dovremmo vedere normalmente. L'immagine che vedi sul piano assiale sulla TAC è la stessa cisti. La stessa formazione cistica. In questo caso si tratta di una cisti pericardica, ma localizzata solo nel mediastino anteriore.
Poiché entra in contatto con le camere cardiache, naturalmente qui non possiamo più vedere i contorni delle camere cardiache.
(Presentazione).
Questa è una tecnica radiografica comune per riconoscere i cambiamenti patologici nel mediastino. I cambiamenti polmonari possono anche apportare cambiamenti particolari nella struttura abituale del mediastino. Vedete qui una linea intensa, netta, netta che attraversa l'ombra del mediastino quasi dalla biforcazione e verso il diaframma, verso la parete toracica.
(Presentazione).
Nella foto in proiezione laterale tutto questo è localizzato nella parte posteriore. Un quadro tipico di atelettasia del lobo inferiore del polmone destro con corrispondenti cambiamenti nella configurazione e configurazione della struttura dell'ombra mediastinica.
(Presentazione).
Lo stesso è sotto forma di riforma della tomografia computerizzata. In questo paziente vediamo un lobo inferiore collassato e senz'aria del polmone destro e una massa patologica che occlude completamente il lume del bronco intermedio.
(Presentazione).
Nella proiezione laterale, l'ombra mediana si scompone in diversi elementi costitutivi: l'aorta, il cuore, gli elementi dell'arteria polmonare e la radice del polmone. L'immagine del mediastino (ombra media) qui, ovviamente, è completamente diversa.
Partendo dal basso e in avanti e muovendosi in cerchio, la parte inferiore più anteriore del contorno mediastinico è il ventricolo destro. Leggermente più alta è l'aorta ascendente. Al di là c'è l'arco aortico. Più in basso c'è l'aorta discendente.
Nella proiezione laterale vediamo quasi l'intero arco aortico per tutta la sua lunghezza.
Il contorno posteriore del cuore è formato nella parte superiore dall'atrio sinistro e nella parte inferiore dal ventricolo sinistro. Come ricorderete bene, l'esofago corre lungo questa superficie posteriore, quindi il contrasto esofageo è stato utilizzato in molti casi in passato ed è ancora utilizzato per valutare indirettamente le condizioni delle camere sinistre del cuore.
Infine, nella parte più bassa, c'è il contorno della vena cava inferiore, che qui sfocia nell'atrio destro e attraversa il contorno del ventricolo sinistro.
(Presentazione).
Ecco come appare l'ombra centrale nella proiezione laterale. In radiologia si distinguono diversi dipartimenti dell'ombra media e del mediastino.
Uno di questi è la finestra aortopolmonare. Poiché stiamo parlando di immagini a proiezione laterale, è chiaramente visibile nelle immagini a proiezione laterale. Questo è lo spazio che si trova tra l'arco aortico e il tronco comune dell'arteria polmonare ed è pieno d'aria.
Perché è importante?
L'illuminazione tra due grandi vasi è riempita nel mediastino con tessuto adiposo. Può essere ben rilevato mediante esame tomografico tra l'aorta ascendente e discendente e la trachea.
In questo luogo si verificano spesso processi patologici quando scompare l'immagine normale della finestra aortopolmonare. La riformazione mostra bene il rapporto tra l'arteria polmonare e l'arco aortico, causa della comparsa di tale finestra nella radiografia in proiezione laterale.
(Presentazione).
Patologia.
- Linfonodi ingrossati.
- Neoplasia bronchiale.
- Aneurisma dell'arco aortico.
- Cisti pericardiche.
- Le opzioni per l'ubicazione delle navi si trovano qui.
(Presentazione).
Tutto questo può essere rilevato già su una radiografia convenzionale. Qui si vede chiaramente che esiste una formazione aggiuntiva nella proiezione della finestra aortopolmonare. Qui il tessuto polmonare contenente aria è praticamente invisibile. Questa è un'indicazione per fare ulteriori ricerche: in questo caso, la tomografia computerizzata.
(Presentazione).
Puoi vedere che tra la parte ascendente e quella discendente dell'aorta c'è un'enorme formazione patologica proveniente dal bronco del lobo superiore del polmone sinistro.
(Presentazione).
Altri dipartimenti tradizionalmente distinti dall'esame radiografico.
Di solito questo è lo spazio retrosternale. Illuminismo, dicono i radiologi. La parte piena d'aria dietro lo sterno, che di solito è chiaramente visibile nell'immagine panoramica.
Questo è lo spazio retrocardico. La stessa area contenente aria dietro il cuore.
Infine, dietro la colonna d'aria della trachea, c'è lo spazio retrotracheale.
Tutte queste aree sono piene, in un modo o nell'altro, di tessuto polmonare arioso. Se ci sono formazioni patologiche...
(Presentazione).
Ad esempio, lo spazio riparativo. Gozzo intratoracico o qualche tipo di tumore del mediastino anteriore, aneurismi dell'aorta ascendente e così via. In questo caso, naturalmente, vediamo i cambiamenti patologici sulla radiografia standard.
(Presentazione).
In questa situazione, lo spazio retrocardiaco: vediamo nell'immagine in proiezione frontale un'ombra aggiuntiva, che è adiacente alla parte discendente dell'aorta. In questo caso, il contorno dell'aorta discendente scompare. Nella proiezione laterale, questa formazione si trova sullo sfondo dell'ombra delle vertebre, nello spazio retrocardico, diremmo.
Naturalmente, ciò richiede l'uso di ulteriori metodi di ricerca per identificare la stessa formazione che si trova a sinistra della parte discendente dell'aorta e richiede un trattamento adeguato.
(Presentazione).
spazio retrotracheale. La colonna d'aria al centro della cavità toracica è chiaramente visibile. Parete anteriore della trachea e parete posteriore della trachea. Ecco l'immagine della scapola nella proiezione laterale. Ma tutto ciò che si trova dietro la parete posteriore della trachea (naturalmente, normalmente questa è l'aria che splende attraverso il mediastino) - qui non dovrebbero esserci cambiamenti patologici.
(Presentazione).
Se vediamo un'immagine del genere, quando dietro la trachea - è spinta in avanti, curva - si trova una tale formazione, ovviamente, questi sono cambiamenti patologici che richiedono l'uso di ulteriori metodi di ricerca.
In questo caso si tratta di un gozzo intratoracico, chiaramente visibile durante l'esame tomografico.
(Presentazione).
Naturalmente il giusto spazio paratracheale, di cui abbiamo già parlato oggi. Molto spesso questi sono i linfonodi del mediastino, di cui parleremo oggi. Aumentano e portano ad una modificazione di quest'area, alla scomparsa della fascia paratracheale, all'espansione dell'ombra del mediastino a destra, come in questo paziente con sarcoidosi e linfonodi paratracheali ingrossati.
Ecco per quanto riguarda l'anatomia normale, l'analisi iniziale dello stato del mediastino, che solitamente viene effettuata dai radiologi. È molto utile per tutti gli specialisti che in un modo o nell'altro si occupano della patologia degli organi della cavità toracica.
Ciò è dovuto al fatto che anche una radiografia panoramica (a volte anche in una proiezione, quando si tratta di esami in terapia intensiva nel reparto di terapia intensiva) in molti casi consente di determinare in modo molto accurato e affidabile, in primo luogo, il presenza o assenza di patologia. Secondo, indovina dove si trova e cosa potrebbe essere.
Nelle nostre condizioni, ovviamente, è di fondamentale importanza decidere se è necessario fare qualcos'altro per questo paziente (alcune ricerche aggiuntive). Se sì, di che tipo.
È qui che vorrei fermarmi.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0