La tenolisi è un'operazione per liberare il tendine da cicatrici e aderenze con i tessuti circostanti, come muscoli, guaine tendinee. L'intervento garantisce la mobilità dei tendini dopo lesioni o processi infiammatori e ripristina l'apparato di scorrimento. Successivamente, la limitazione dei movimenti e il dolore vengono eliminati. Dopo l'operazione, viene applicata una benda fissante per diversi giorni, quindi iniziano i primi movimenti attivi e le procedure fisioterapeutiche.
Tipicamente, la tenolisi viene utilizzata per cambiamenti cicatriziali nell'apparato legamentoso delle dita dopo lesioni e per processi infiammatori (ascessi, flemmone). La possibilità dell'intervento chirurgico e la sua portata sono determinate dopo un esame obiettivo da parte di un traumatologo ortopedico e lo studio dei dati radiografici o ecografici.
Nella nostra Clinica la tenolisi viene eseguita in regime ambulatoriale, in anestesia locale e regionale (Novocaina, Lidocaina, Marcaina, ecc.), utilizzando strumenti microchirurgici e tecnologia laser. La sutura del tendine è realizzata con uno speciale materiale di sutura.
Negli arti inferiori, questa operazione viene utilizzata per le modifiche cicatriziali del tendine di Achille al fine di ripristinare l'apparato di scorrimento negli atleti che hanno subito diversi infortuni ("strappi", distorsioni), ma tale operazione viene eseguita in ambiente ospedaliero e anche richiede un trattamento postoperatorio speciale.
Se dopo danno ai tessuti molli oppure dopo la sutura del tendine si nota che la flessione attiva è inferiore a quella passiva, allora è indicato l'intervento chirurgico. Tuttavia, per garantire il grado di miglioramento funzionale raggiunto con la terapia funzionale, è necessario attendere un periodo di tempo sufficiente, nella maggior parte dei casi 2-3 mesi.
Operazione tenolisi eseguita solo nei casi in cui la terapia funzionale non offre più speranza. L'operazione è difficile e richiede molta cura e grande pazienza. Il tessuto cicatriziale peritendineo viene sottoposto a completa asportazione, mentre l'apparato legamentoso viene sottoposto a ricostruzione. La fonte del paratenone in queste operazioni può essere la capsula del tendine del tricipite.
Schema di sinovectomia e rimozione del tendine flessore superficiale secondo VerdunDopo l'operazione tenolisiÈ necessaria la somministrazione locale di idrocortisone o prednisolone, poiché senza di essa i tessuti che scivolano ricresceranno insieme ai tessuti circostanti. In 12 casi abbiamo somministrato cortisone insieme ad antibiotici subito dopo l'intervento chirurgico, poi è stato iniettato cortisone nella ferita ogni quattro giorni, per un totale di due settimane, e non abbiamo notato alcuna complicanza.
In cui trattamento Abbiamo ottenuto risultati migliori rispetto al cortisone. Alcuni autori iniziano la somministrazione locale o generale di idrocortisone solo 48 ore dopo l'intervento.
Karstem ne studiò l'influenza cortisone sulla guarigione dei tendini e sulla loro fusione con i tessuti circostanti. Ha condotto un lavoro sperimentale su 341 conigli, ai quali è stato somministrato cortisone acetato (5-10 mg) per 1-3 settimane. Questa dose ha ridotto significativamente la reazione del tessuto connettivo e la comparsa di aderenze. I risultati della tenolisi sono migliorati anche con la somministrazione preliminare del farmaco tre giorni prima dell'intervento.
Discrepanze che vengono dopo sutura del tendine con filo di nylon, con l'introduzione del cortisone sono diventati più pronunciati e i ponti del tessuto connettivo tra le estremità dei tendini si sono indeboliti. Nella letteratura nazionale, le questioni relative all'uso topico del cortisone e del prednisolone, nonché le condizioni per il loro utilizzo, sono trattate nei lavori di de Chatel, Bozok, Kosh e Vatin. Il cortisone topico è particolarmente indicato per la tenolisi dopo sutura tendinea non riuscita. Secondo la nostra esperienza in questi casi l'uso del cortisone dà buoni risultati. Tuttavia, dopo suture tendinee, fratture ossee e infezioni, il cortisone è controindicato.
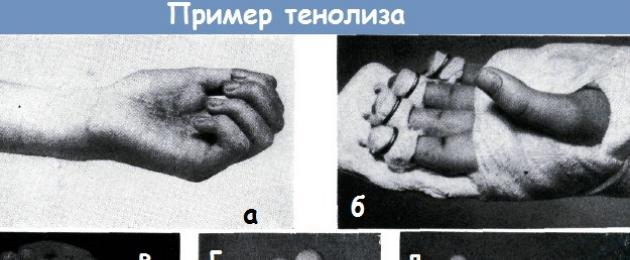
 Una ragazza di 15 anni si è tagliata il palmo della mano con del vetro.
Una ragazza di 15 anni si è tagliata il palmo della mano con del vetro. Durante l'operazione eseguita immediatamente dopo l'infortunio, viene posizionata una sutura sui nervi digitali comuni delle 3-4 dita all'interno del palmo, nonché sui tendini flessori profondi tagliati delle 2-4 dita.
I tendini flessori superficiali probabilmente non erano collegati, ma i loro monconi distali non erano stati rimossi. Questi ultimi si fondevano con i tendini flessori profondi e con le guaine tendinee, determinando una contrattura in flessione delle dita, che riduceva al minimo la capacità funzionale della mano.
Sei mesi dopo l'intervento, la flessione o l'estensione di 2-5 dita rispetto alla posizione originale mostrata nella foto a era impossibile.
Durante interventi chirurgici ripetuti, i monconi dei tendini flessori superficiali sono stati rimossi, dopo di che è diventata possibile la flessione delle dita, ma a causa della contrattura artrogenica nell'articolazione centrale e dell'accorciamento dei tendini delle dita, si è verificata una pronunciata tendenza alla flessione. Pertanto, dopo l'intervento è stata utilizzata una steccatura elastica (b).
La trazione con anelli di gomma ha migliorato la funzione estensore e, flettendo attivamente le dita, sono state eliminate le fusioni dei tendini con i tessuti circostanti. Dopo l'intervento è stato utilizzato l'idrocortisone e è stato somministrato un trattamento funzionale per diversi mesi.
Solo grazie a questo trattamento combinato è stato possibile ottenere un buon risultato dopo che il paziente non ha utilizzato lo spazzolino per sei mesi prima dell'intervento.
Le foto c, d, e mostrano l'esito del trattamento
 Un bracciante agricolo di 27 anni si è tagliato il palmo della mano con una falce. Inizialmente è stata applicata solo una sutura cutanea. Due anni dopo l'infortunio, la flessione e l'estensione delle dita lunghe erano limitate (a).
Un bracciante agricolo di 27 anni si è tagliato il palmo della mano con una falce. Inizialmente è stata applicata solo una sutura cutanea. Due anni dopo l'infortunio, la flessione e l'estensione delle dita lunghe erano limitate (a). I tendini flessori dell'indice e del mignolo dovevano essere liberati da cicatrici ruvide. Sono stati rimossi i monconi distali dei tendini flessori superficiali del medio e dell'anulare, quindi è stata aperta la guaina tendinea ed è stata realizzata un'anastomosi tra i tendini flessori profondi e superficiali. Il risultato è mostrato nella fotografia (b)
 Un artista decorativo di 19 anni ha tagliato il pennello con una bottiglia di soda. Tre mesi dopo la sutura primaria del tendine, è stata eseguita la flessione di 2-3 dita solo nella misura mostrata nella fotografia a.
Un artista decorativo di 19 anni ha tagliato il pennello con una bottiglia di soda. Tre mesi dopo la sutura primaria del tendine, è stata eseguita la flessione di 2-3 dita solo nella misura mostrata nella fotografia a. Sulla superficie flessoria dell'indice e del medio la sensibilità della pelle è completamente scomparsa. La funzione 6 mesi dopo la tenolisi e la sutura dei nervi danneggiati è mostrata nelle fotografie b e c.
Liberare il muscolo da cicatrici e aderenze è un intervento chirurgico che consente di ripristinare la funzione motoria nell'area interessata.
Le indicazioni per tale intervento sono cicatrici e aderenze di tendini e muscoli formate a seguito di lesioni o come conseguenza di una precedente operazione.
Descrizione dell'operazione
Gli interventi vengono eseguiti in anestesia locale o in anestesia generale. In alcuni casi viene eseguito un blocco nervoso che blocca la trasmissione degli impulsi nervosi. La scelta del metodo per alleviare il dolore dipende dalle condizioni del paziente, dalla posizione della lesione e dall’entità degli interventi futuri. Questa operazione viene eseguita con un laccio emostatico, che rallenta il flusso di sangue nella zona interessata. Un chirurgo traumatologo esegue un'incisione nel sito del danno tendineo e muscolare, quindi effettua un'ispezione e identifica l'area con cambiamenti patologici. Successivamente, libera con cura i muscoli da aderenze e cicatrici, rimuovendo il tessuto in eccesso se necessario. Durante l'intervento il chirurgo controlla immediatamente la funzionalità della zona danneggiata. Al termine dell'intervento, l'approccio chirurgico viene suturato. La durata dell'intervento è di circa 40-60 minuti.
Periodo postoperatorio
La durata della degenza ospedaliera dopo l’intervento chirurgico può essere di 1-2 giorni. Pochi giorni dopo l'intervento si iniziano ad eseguire esercizi particolari per ripristinare la funzionalità della zona interessata. Dopo 2-3 settimane i punti vengono rimossi. Il periodo di recupero stesso potrebbe richiedere circa un mese.
Il Centro di Chirurgia Scientifica e Pratica dispone di moderne attrezzature diagnostiche e chirurgiche, che consentono di eseguire alcuni degli interventi più complessi su muscoli e tendini. I nostri chirurghi traumatologici hanno una vasta esperienza nell’esecuzione di tali interventi e nel ripristino dell’intera gamma di movimento nei pazienti presso il centro chirurgico.
Tutti i materiali presenti sul sito sono stati preparati da specialisti nel campo della chirurgia, dell'anatomia e delle discipline specialistiche.
Tutte le raccomandazioni sono di natura indicativa e non sono applicabili senza consultare un medico.
L'intervento chirurgico sul tendine della mano e delle dita è indicato per i pazienti con lesioni che hanno provocato la rottura del tendine e la ridotta mobilità delle dita. Tali interventi sono considerati complessi, hanno le loro specificità, richiedono una riabilitazione adeguata ea lungo termine, da cui dipende la possibilità di ripristino totale o parziale della gamma originale di movimenti, capacità motorie e scrittura.
 Gli interventi sui tendini vengono spesso effettuati, perché le mani sono costantemente utilizzate nella vita quotidiana e nelle attività professionali, e quindi sono suscettibili a danni di vario tipo. Secondo le statistiche, quasi un terzo di tutti gli infortuni alle mani si verifica con una violazione dell'integrità del tendine.
Gli interventi sui tendini vengono spesso effettuati, perché le mani sono costantemente utilizzate nella vita quotidiana e nelle attività professionali, e quindi sono suscettibili a danni di vario tipo. Secondo le statistiche, quasi un terzo di tutti gli infortuni alle mani si verifica con una violazione dell'integrità del tendine.
Eventuali lesioni ai tendini delle dita o della mano richiedono una correzione chirurgica, V a differenza, ad esempio, delle lesioni all'articolazione della spalla. L'intervento chirurgico al tendine della spalla viene eseguito solo in casi particolarmente gravi e per la maggior parte dei pazienti sono sufficienti l'immobilizzazione e la terapia farmacologica.
In pratica, i chirurghi riscontrano molto spesso lesioni ai tendini flessori, che si trovano relativamente superficialmente. Meno frequentemente sono coinvolti i nervi delle dita, e al terzo posto in termini di frequenza ci sono le lesioni ai tendini estensori, e questi ultimi possono rompersi dalla punta delle dita fino al livello del terzo medio dell'avambraccio.
I tendini delle dita hanno la stessa struttura, la differenza sta solo nello spessore e nella forma a diversi livelli, e quindi i chirurghi convenzionalmente distinguono cinque zone di infortunio, in base al quale le operazioni acquisiscono determinate caratteristiche tecniche.

Grandissime difficoltà nel trattamento sorgono quando i tendini sono danneggiati, che si combinano con una violazione dell'integrità dei vasi sanguigni e dei nervi e, soprattutto, con le fratture delle falangi delle dita. Tali lesioni richiedono interventi di chirurgia plastica complessi, che possono essere eseguiti solo da un chirurgo altamente qualificato specializzato in patologia chirurgica delle mani.
Indicazioni e controindicazioni all'intervento chirurgico sui tendini delle mani
L'intervento chirurgico sul tendine della mano è indicato per qualsiasi lesione accompagnata da una violazione della sua integrità: ferita da taglio causata da un coltello, da un pezzo di vetro, ecc., ferita da arma da fuoco, schiacciamento dei tessuti molli con fratture delle dita e distruzione delle i tendini, uso imprudente di articoli pirotecnici.
L'intervento di emergenza è necessario quando le dita o le singole falangi vengono strappate. L’intervento chirurgico programmato viene eseguito quando:
- Cisti sinoviali;
- Sindrome del tunnel;
- Cambiamenti nella contrattura della mano;
- Lesioni guarite dei tendini flessori o estensori del dito;
- Deformità cicatriziali.
I tendini sono molto forti grazie al collagene orientato longitudinalmente e alle fibre elastiche, e il loro punto più vulnerabile è la zona di transizione verso il ventre muscolare o il punto di attacco all'osso. Non saranno in grado di crescere insieme da soli, poiché la contrazione delle fibre muscolari porta ad una forte divergenza dei suoi bordi, che non può essere paragonata senza un intervento chirurgico.
Le cellule che formano il tessuto tendineo non sono in grado di riprodursi attivamente, quindi la rigenerazione avviene attraverso cicatrici. Se l'operazione non viene eseguita, entro la fine della prima settimana dopo l'infortunio, tra le estremità del tendine apparirà tessuto connettivo lasso con numerosi vasi, nella seconda settimana appariranno fibre e dopo un mese una densa cicatrice apparirà.
Il tendine restaurato a causa della cicatrice non è in grado di fornire pienamente la funzione motoria delle dita, il che riduce la forza muscolare e il lavoro coordinato dei flessori ed estensori delle dita.
La contrazione prolungata dei muscoli che non sono trattenuti da un tendine intatto porta ai loro cambiamenti atrofici, che dopo 6 settimane diventano irreversibili, e dopo tre mesi o più sarà estremamente difficile per il chirurgo isolare le estremità libere del tendine.
Controindicazione l'intervento chirurgico sul tendine di un dito o di una mano può provocare una ferita estesa con suppurazione, contaminazione microbica dei tessuti molli, gravi condizioni del paziente - shock, coma, gravi disturbi emorragici. In tali casi, il trattamento chirurgico dovrà essere ritardato, rinviandolo fino a quando le condizioni del paziente non si saranno stabilizzate.
Preparazione all'intervento chirurgico e metodi di riduzione del dolore
 L’intervento chirurgico al tendine del braccio viene solitamente eseguito in anestesia locale. o in anestesia di conduzione, ma in tutti i casi è importante che l'anestesia sia sufficientemente forte e duratura e non influenzi la coscienza del paziente con cui il chirurgo comunica durante l'intervento. I farmaci utilizzati non dovrebbero causare complicazioni né generali né locali.
L’intervento chirurgico al tendine del braccio viene solitamente eseguito in anestesia locale. o in anestesia di conduzione, ma in tutti i casi è importante che l'anestesia sia sufficientemente forte e duratura e non influenzi la coscienza del paziente con cui il chirurgo comunica durante l'intervento. I farmaci utilizzati non dovrebbero causare complicazioni né generali né locali.
Durante un'operazione pianificata, il paziente si presenta in clinica all'orario stabilito con i risultati degli esami del sangue e delle urine, un coagulogramma e, se si assumono farmaci anticoagulanti, questi ultimi devono essere annullati in anticipo. La preparazione specifica può includere la terapia fisica.
Se si verifica un danno traumatico ai tessuti delle dita e le condizioni del paziente sono aggravate da altre lesioni o malattie concomitanti, l'operazione viene rinviata fino a quando il funzionamento degli organi vitali non si sarà stabilizzato. Vengono eseguite terapie anti-shock, reintegro del sangue perso, prevenzione o trattamento dei processi infettivi.
Se vi è una grave contaminazione microbica della ferita della mano e si sviluppa suppurazione, prima dell'intervento vengono somministrati antibiotici, il cui trattamento continua nel periodo postoperatorio.
La fase preparatoria prima di ripristinare l'integrità del tendine può essere trattamento chirurgico primario della ferita, che è necessario per i pazienti con lesioni aperte e profonde ai tessuti della mano, accompagnate da fratture ossee, schiacciamenti, separazione delle falangi o dell'intero dito.
Se il chirurgo che opera non ha sufficiente esperienza negli interventi manuali, sarebbe ottimale lavare la ferita, fermare l'emorragia e applicare dei punti di sutura in caso di ferita incisa. Successivamente, il paziente deve essere indirizzato a un reparto specializzato. Senza il trattamento iniziale della ferita, i tendini possono staccarsi e fissarsi a causa del tessuto connettivo nella posizione sbagliata, il che creerà notevoli difficoltà nella fase del trattamento ricostruttivo.
In caso di operazioni pianificate sui tendini delle dita e della mano, viene eseguita una preparazione speciale:
- Esercizio terapeutico delle aree colpite e sane;
- Applicazioni di paraffina sulla mano o sulle dita;
- Preparazione della pelle nel sito delle incisioni proposte;
- Ripristino dei movimenti passivi delle dita, quando il dito danneggiato viene fissato a uno sano con un cerotto e fa movimenti insieme ad esso;
- Per le contratture formate si raccomandano esercizi terapeutici per mezz'ora al giorno ed è importante prevenire l'insorgenza del dolore.
Tecnica e tempistica degli interventi sui tendini delle dita
I tipi più comuni di operazioni sui tendini della mano sono:
- Suturare;
- Tenolisi: dissezione delle aderenze;
- Tenodesi: fissazione del tendine all'osso;
- Trasferimento in un altro letto da uno guarito;
- Trapianto.
L'intervento chirurgico per la rottura del tendine della mano consiste nell'applicazione di una sutura e quanto prima viene eseguita, maggiori sono le possibilità di successo della riabilitazione. Un adeguato debridement chirurgico primario facilita notevolmente il posizionamento della sutura e la fusione delle fibre.
Una regola importante che il chirurgo deve seguire durante la sutura dei tendini è quella di eseguire il minor numero possibile di tagli longitudinali, che feriscono ulteriormente la mano già danneggiata.
Regole per la sutura delle lesioni al tendine flessore digitale:
- L'estremità del tendine più vicina al polso viene isolata dai tessuti molli attraverso un'incisione trasversale separata lungo la piega palmare distale;
- Se possibile, è garantito un danno minimo al canale osteofibroso della mano;
- Per la cucitura si consiglia di utilizzare fili sottili e resistenti; è necessario posizionare un'ulteriore sutura riassorbibile sui bordi del tendine lacerato.
Dopo aver trattato la ferita con antisettici, il chirurgo esegue il numero richiesto di tagli nella direzione trasversale, rimuove le estremità del tendine e le cuce rispettando le regole sopra descritte. La sutura del tendine dovrebbe essere semplice dal punto di vista della tecnica chirurgica, le estremità del tendine da suturare non dovrebbero essere attorcigliate e non dovrebbe esserci spazio tra loro, in cui successivamente crescerà una cicatrice. I nodi sono immersi all'interno del tendine, impedendone la disintegrazione, e la sutura principale è situata all'interno del tronco.

tipi di sutura del tendine
Oggi vengono utilizzati più di 70 tipi di suture tendinee, ma l'opzione ideale non è stata trovata e gli svantaggi sono inerenti a ciascun tipo di sutura. La più comune è la cosiddetta spirale, il cui unico inconveniente può essere considerato la necessità di un'attenta esecuzione. Eventuali errori tecnici nella sutura a spirale porteranno a gravi complicazioni e cicatrici.
L'intervento chirurgico al dito viene solitamente eseguito in posizione piegata. Per le lesioni del tendine flessore profondo, la tecnica di sutura dipende dal livello della lesione:
- Quando il tendine viene strappato nella sua parte più lontana, se ne fissa l'estremità alla falange distale oppure si passa un filo di cucitura attraverso il chiodo e lì si fissa mediante un apposito bottone, che viene rimosso dopo 4-5 settimane; se il fissaggio è impossibile, sulla falange viene applicata una sutura tendinea ed un'ulteriore sutura avvolgente;
- La zona più difficile va dalla metà della falange media alla base del dito; in caso di lesioni tendinee in questa zona è possibile applicare suture intratronco, fissare le suture sulla pelle sul lato della falange mediante bottoni, escissione del tendine superficiale in caso di lesione combinata per suturare quello profondo e preservare il movimento del dito;
- L'intervento chirurgico al tendine della mano è indicato per la rottura dei tendini nella zona dalla base del dito al polso; sono necessarie suture su ciascun tronco tendineo danneggiato e il tessuto adiposo o i muscoli vengono utilizzati come cuscinetti per garantire lo scorrimento;
- La lesione dei tendini a livello del legamento del polso richiede la sutura e l'escissione obbligatoria del legamento stesso in modo che l'inevitabile aumento del volume del tessuto suturato durante la guarigione non porti alla compressione e fusione cicatriziale di tessuti, vasi e nervi intatti;
- Nelle lesioni al di sopra del bordo prossimale del legamento del polso, il chirurgo agisce con estrema cautela a causa della vicinanza di grandi vasi e nervi, nonché della difficoltà di abbinare correttamente le estremità corrispondenti in caso di rottura simultanea di più tronchi tendinei. Il chirurgo posiziona una sutura intratroncale separata su ciascun tendine, ripristinando l'integrità dei vasi e dei nervi, un lavoro estremamente laborioso e scrupoloso.

tendoplastica
Se non è possibile suturare il tendine a causa della significativa divergenza dei suoi bordi, è indicato chirurgia plastica con materiali sintetici (tendoplastica) o i tendini della vittima.
Oltre a suturare i tendini e ripristinare l'integrità di altre strutture durante un'unica operazione, è possibile farlo due stadi trattamento, che è rilevante in caso di massicce escrescenze cicatriziali sulla mano. Nella prima fase del trattamento, il chirurgo crea con cura un canale da un tubo sintetico, asportando cicatrici e suturando vasi sanguigni e nervi. Dopo due mesi, al posto del tubo, viene installato un innesto di tendine prelevato dal paziente stesso da un'altra area (gamba, per esempio).
L'uso di tecniche microchirurgiche migliora significativamente il risultato finale dell'intervento sul tendine di un dito o di una mano. Durante l'intervento vengono rimosse le cicatrici, viene eseguita la chirurgia plastica dei tessuti molli o vengono trapiantati i componenti mancanti da altre parti del corpo.
In caso di forti aderenze è indicato tenolisi- dissezione delle aderenze del tessuto connettivo e isolamento dei fasci tendinei da esse. L'operazione può essere eseguita per via endoscopica, il che dà un buon risultato estetico.
Video: intervento chirurgico per tendini danneggiati delle dita
Periodo postoperatorio e recupero
Dopo l'intervento ai tendini della mano, il paziente può essere dimesso il giorno successivo, ma per le manipolazioni microchirurgiche il ricovero viene effettuato per 10 giorni. In caso di forte dolore, vengono prescritti analgesici e vengono prescritti antibiotici per prevenire la suppurazione della ferita. È possibile integrare il trattamento con procedure fisioterapeutiche.
La riabilitazione dopo interventi sui tendini è finalizzata principalmente al ripristino della funzione motoria della mano e delle dita ed è determinata dal tipo di intervento e dalla profondità della lesione. I primi giorni l'arto necessita di riposo completo.
Quando il gonfiore diminuisce (da 3-4 giorni), è necessario iniziare i movimenti di flessione attivi con la massima ampiezza possibile. La prima massima flessione viene mantenuta per un giorno utilizzando una stecca di gesso, poi il dito viene esteso e mantenuto nella posizione desiderata anche con un cerotto per un altro giorno. Questo cambiamento quotidiano di posizione porta al fatto che le aderenze cicatriziali risultanti non si rompono, ma si allungano.
Tra circa tre settimane il dito acquisisce una mobilità soddisfacente e inizia il primo periodo postoperatorio. Un ulteriore recupero avviene con l'uso di espansori e simulatori speciali, e i movimenti devono essere indolori e attenti, poiché un'attività e una nitidezza eccessive possono provocare la rottura della sutura del tendine.
Dopo il 35° giorno inizia la fase di sviluppo attivo delle dita, che dura fino a sei mesi. Durante questo periodo, il paziente deve essere sotto stretto controllo, poiché qualsiasi deviazione dal piano pianificato, una diligenza eccessiva o insufficiente può portare al ripristino incompleto della mobilità. Solo uno specialista in riabilitazione dovrebbe determinare il tempo di aumento del carico e la sua intensità, la necessità di misure aggiuntive (miostimolazione) e la sicurezza del ritorno al lavoro.
Il risultato dell'intervento chirurgico al tendine viene valutato non prima di sei mesi dal trattamento. Fino a un anno, il paziente continua l'allenamento attivo delle dita e della mano, poiché la gamma di movimenti aumenta. Un aspetto importante nella riabilitazione dopo la sutura del tendine è la partecipazione e l'interesse personale della persona operata, dalla cui perseveranza, livello di intelligenza e pazienza dipende l'efficacia del recupero.
La riabilitazione dura generalmente diverse settimane, durante le quali non è possibile iniziare a lavorare, altrimenti tutti gli sforzi saranno inutili. Naturalmente, il momento del ritorno al lavoro è determinato dalle responsabilità professionali, poiché alcune professioni non richiedono la partecipazione attiva di almeno una mano al processo lavorativo. Se è necessario svolgere un lavoro fisico pesante che coinvolga sia le mani che le dita, il paziente ha diritto ad essere liberato da esso o trasferito temporaneamente ad altro lavoro.
Un'ernia appare nell'area delle aree muscolari indebolite e patologicamente ingrossate. Con questa malattia, gli organi interni emergono sotto la pelle e nell'area del difetto appare una caratteristica protuberanza. Un tipo di questa malattia sarebbe l'ernia femorale, che si verifica nella zona dell'anello formato tra la vena femorale e la zona lacunare.
Questa patologia ha diverse tipologie, presenta sintomi tipici della protrusione e viene trattata esclusivamente chirurgicamente. L'ernia femorale si verifica più spesso nelle donne e i prerequisiti esistono fin dalla nascita. Negli uomini, questa forma di patologia viene diagnosticata relativamente raramente.
Come si forma un'ernia?
La formazione di ernie femorali può essere causata da diversi fattori, ma ciò avviene secondo uno schema standard. Le ossa pelviche e il legamento inguinale sono separati da uno spazio riempito da una lacuna vascolare e muscolare. Quest'ultimo è costituito dai muscoli e dal nervo femorale, tra i quali si trovano i linfonodi e il tessuto connettivo. Questa zona è chiamata anello femorale, attraverso il quale escono gli organi addominali a causa di vari fattori patologici interni ed esterni.

Un'ernia femorale negli uomini e nelle donne è una formazione rotonda o ovale nell'area del triangolo femorale. Il sacco erniario spesso comprende le anse intestinali e l'omento, quindi un'ernia femorale strangolata minaccia l'ostruzione intestinale.
Se si sospetta questa patologia, la diagnosi viene confermata mediante ecografia, erniografia, irrigoscopia e altre tecniche aggiuntive.
Nella gastroenterologia chirurgica, questa malattia si verifica nel 5-7% dei casi di tutti i tipi di protrusioni della parete addominale anteriore. Le ernie nelle donne vengono diagnosticate più spesso, a causa delle peculiarità dell'anatomia del bacino e della debolezza fisiologica del tessuto connettivo. La formazione di una protrusione è caratterizzata dall'uscita degli organi oltre i confini della parete addominale attraverso il canale femorale, e tale processo può essere imprevedibile in termini di sviluppo di complicanze.
Cause della malattia
Si identificano i seguenti fattori per la comparsa di un'ernia sulla coscia:
- Forte perdita di peso.
- Lesione traumatica al peritoneo.
- Intervento chirurgico precedente.
- Lussazione congenita dell'anca.
- Seconda e successive gravidanze.
- Debolezza muscolare nei bambini di età inferiore a un anno.

Le cause immediate della patologia includono condizioni in cui la pressione intra-addominale aumenta bruscamente. Potrebbe trattarsi di fare sport, mangiare troppo, una tosse isterica, un parto difficile o stitichezza.
Tipi di ernie femorali
La classificazione della patologia si basa sulla posizione della protrusione e sulla gravità del decorso. Esistono difetti unilaterali e bilaterali. A seconda delle manifestazioni cliniche si distinguono ernie femorali non complicate e strozzate.
I principali tipi di ernie saranno:
- Riducibile- la formazione scompare da sola in posizione sdraiata, nonché con una leggera pressione.
- Irreversibile- fisso e non arretra, aumenta leggermente di dimensioni.
- Svantaggiato- il contenuto del sacco erniario viene compresso nell'area dell'ilo, inizia l'ischemia, si verificano processi necrotici, che già minacciano la vita.

Un'ernia muscolare è una condizione acuta, una protrusione di organi dovuta alla rottura del muscolo. Questa malattia è comune tra gli atleti professionisti. Questa forma della malattia si manifesta con un forte dolore e richiede un intervento chirurgico immediato.
Fasi
Un'ernia nell'area dell'anca si sviluppa in tre fasi:
- Iniziale- localizzato dietro l'anello femorale, la diagnosi in questa fase è difficile, i sintomi sono offuscati, il che porta al passaggio a un processo avanzato. Nella prima fase della formazione di un'ernia con segni nascosti esiste un alto rischio di strangolamento.
- Canale o incompleto - scende nel canale femorale, la protrusione passa nella zona tra tessuto connettivo e muscoli.
- Pieno- localizzato nel tessuto sottocutaneo, negli uomini la sporgenza si estende nello scroto, nelle donne nella zona delle labbra.
Come si manifesta
Nella fase iniziale della patologia è visibile una piccola formazione rotonda nell'area della piega femoro-inguinale. I sintomi di un'ernia femorale potrebbero non comparire immediatamente, ed è anche possibile un esordio acuto della malattia, quando gli organi vengono pizzicati già al momento della formazione del sacco erniario. Più spesso, le anse intestinali e l'omento vengono violati, come evidenziato da segni pronunciati sotto forma di intossicazione, mancanza di feci e forte dolore nell'addome inferiore.
Un'ernia femorale dà sintomi anche nel caso di un decorso non complicato, ma sono vaghi e non sempre costringono il paziente a chiedere aiuto a un medico.

Le principali manifestazioni della malattia:
- formazione simile a un tumore nell'area della piega femoro-inguinale;
- intorpidimento della pelle delle gambe e del perineo;
- brontolio quando si preme sull'ernia;
- disturbo della circolazione locale dovuto alla compressione della vena femorale;
- aumento della formazione durante la tosse e l'esercizio fisico.
Il pizzicamento può verificarsi in qualsiasi fase del processo patologico. Più spesso, le complicazioni si verificano quando la malattia è asintomatica, quando la diagnosi di ernia femorale è possibile solo mediante ecografia, poiché i segni esterni sono simili ad alcune altre anomalie, inclusi tumori benigni e maligni.
Nelle fasi iniziali della patologia, la formazione rotonda non supera i 3 cm, è liscia al tatto e facilmente riducibile. Il difetto può essere rilevato per la prima volta durante il lavoro fisico, con tosse sforzata o forte.

Quando una parte dell'intestino entra nel sacco erniario, il paziente avverte gonfiore, accumulo di gas e ritenzione fecale. Quando la vescica esce sotto la pelle nella zona della coscia, ciò sarà accompagnato da una minzione dolorosa e frequente.
Corso complicato
Un'ernia nella zona dell'anca può infiammarsi e il processo patologico inizia nell'area del sacco erniario. L'infiammazione purulenta o sierosa si diffonde rapidamente ai tessuti adiacenti, quindi il trattamento dell'ernia femorale includerà non solo la rimozione della formazione, ma anche l'escissione delle aree di necrosi, e questa fa parte dell'intestino o della vescica.
Quando viene rilevata un'ernia muscolare, viene effettuato un ulteriore esame degli organi gastrointestinali e pelvici per la diagnosi differenziale con oncologia, cisti e infiammazione dei tendini. In questo caso verrà eseguita immediatamente l'erniotomia con sutura dell'aponeurosi danneggiata.
Viene immediatamente identificata un'ernia muscolare, si avverte un forte dolore muscolare e appare una formazione che sembra dura al tatto e aumenta gradualmente di dimensioni.

Un'ernia complicata è caratterizzata dalle seguenti manifestazioni:
- dolore diffuso insopportabile lungo l'interno coscia e il basso addome;
- mancanza di feci, gonfiore, durezza della parete addominale;
- diminuzione della pressione sanguigna, aumento della temperatura, tachicardia;
- aumento dell’istruzione, la sua irriducibilità.
Un'ernia strozzata richiede un intervento chirurgico urgente, perché iniziano i processi necrotici, avvelenando il corpo con prodotti di decomposizione dei tessuti. Senza assistenza tempestiva, le condizioni del paziente sono critiche e la morte è possibile.
Opzioni di trattamento
L'unico modo per sbarazzarsi di un'ernia è rimuovere la formazione, riportare gli organi al loro posto e suturare il difetto. In caso di patologia muscolare può essere prescritta la chirurgia plastica Bassini: questo è un metodo classico di riparazione dell'ernia con tensione sui tessuti del paziente. Esistono diverse modifiche a questa operazione e la tecnica viene selezionata in base alle condizioni del paziente.
Prima di scegliere una tecnica chirurgica, vengono prescritti i seguenti studi: Ecografia, irrigoscopia, TC. La diagnosi differenziale viene effettuata con ascesso, tromboflebite, linfoadenite, vene varicose, metastasi e neoplasie.

Gli interventi chirurgici per l'ernia femorale hanno gli stessi obiettivi: creare l'accesso alla protrusione con un trauma tissutale minimo, riportare gli organi al loro posto e chiudere il difetto muscolare.
L'ernioplastica standard viene eseguita secondo il seguente algoritmo:
- Viene praticata un'incisione del sacco erniario lungo la superficie anteriore dal fondo al collo.
- Separare il contenuto e ispezionarlo.
- Riportare gli organi al loro posto.
- Sutura del collo del sacco erniario con filo sintetico.
- Rimozione del sacco erniario.
- Chirurgia plastica del difetto utilizzando i propri tessuti.
Conseguenze e prognosi
Il primo segnale d’allarme sarà l’irriducibilità dell’istruzione. Da questo momento in poi, puoi aspettarti un pizzicamento dovuto a movimenti improvvisi, aumento della pressione intra-addominale e attività fisica. Ma un'ernia riducibile può anche essere complicata da infiammazione, peritonite e ostruzione intestinale, che precederanno lo strangolamento.

La prognosi della malattia in un decorso non complicato è favorevole.
Esiste sempre il rischio di complicanze e, in assenza di trattamento, lo strangolamento si verifica in circa l'85% dei pazienti. Dopo l'intervento chirurgico, è importante osservare la prevenzione della riprotrusione e delle complicanze. A questo scopo, il medico prescrive l'uso di una benda, una dieta, un'attività fisica moderata e procedure fisioterapeutiche.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0