I medici ottengono informazioni importanti sullo stato del cuore utilizzando un ECG (elettrocardiografia). Questo semplice studio consente di identificare malattie pericolose del sistema cardiovascolare negli adulti e nei bambini e prevenirne l'ulteriore sviluppo.
L’elettrocardiografia fornisce informazioni dettagliate sullo stato del cuore
ECG: che cos'è?
L'elettrocardiografia (cardiogramma) è la determinazione dell'attività elettrica del cuore.
Con l'aiuto della procedura puoi scoprire:
- frequenza cardiaca e conduzione;
- la presenza di blocchi;
- la dimensione dei ventricoli e degli atri;
- afflusso di sangue al muscolo cardiaco.
Il cardiogramma è lo studio principale in grado di rilevare una serie di malattie pericolose: infarto miocardico, difetti cardiaci, insufficienza cardiaca, aritmia.
Il cardiogramma aiuta a identificare anomalie nel lavoro del cuore
Grazie all'ECG è possibile rilevare non solo disturbi cardiaci, ma anche patologie ai polmoni, al sistema endocrino (diabete mellito), ai vasi sanguigni (colesterolo alto, pressione alta).
Per sottoporsi ad un esame cardiaco non è necessaria alcuna preparazione particolare. Negli ospedali pubblici l'ECG richiede l'impegnativa del medico curante e la procedura è gratuita.
Le cliniche private non hanno bisogno di un rinvio, ma qui lo studio viene pagato:
- il prezzo per la registrazione di un cardiogramma senza decodifica è di 520–580 rubli;
- il costo della decrittazione stessa - da 430 rubli;
- ECG a casa - da 1270 a 1900 rubli.
Il costo della procedura dipende dalla tecnica e dal livello di qualificazione dell'ospedale.
Metodi ECG
Per una diagnosi completa dell'attività cardiaca, esistono diversi metodi per condurre un elettrocardiogramma: un classico cardiogramma del cuore, un ECG Holter e un ECG da sforzo.
Cardiogramma classico
Il modo più comune e semplice per studiare la forza e la direzione delle correnti elettriche che compaiono durante ogni spinta del muscolo cardiaco. La durata della procedura non supera i 5 minuti.
Durante questo periodo, gli specialisti riescono a:
- studiare la conduttività elettrica del cuore;
- rilevare la pericardite da infarto;
- esaminare le camere del cuore, identificare l'ispessimento delle loro pareti;
- determinare l'efficacia della terapia prescritta (come funziona il cuore dopo l'assunzione di determinati farmaci).
Il cardiogramma classico è un metodo semplice ed economico per esaminare il cuore.
Lo svantaggio di questo metodo è che viene eseguito a riposo. Pertanto, le patologie che si manifestano durante lo stress (emotivo, fisico) o durante il sonno, questo metodo di diagnosi non sarà in grado di risolvere. In questi casi, il medico fa affidamento sui reclami del paziente, sui principali segni e può prescrivere altri tipi di ricerche.
La tecnica consente di identificare patologie che non compaiono in uno stato calmo. L'apparecchio registra l'attività cardiaca durante l'arco della giornata e permette di determinare il momento del guasto nelle condizioni abituali del paziente (durante lo sforzo fisico, durante lo stress, nel sonno, mentre cammina o corre).
Grazie allo studio Holter è possibile:
- determinare in quali momenti appare un ritmo cardiaco irregolare e cosa lo provoca;
- identificare la fonte di una sensazione di pressione o bruciore al petto, svenimento o vertigini.
I ritmi cardiaci secondo il metodo Holter vengono misurati per almeno un giorno
L'ECG da sforzo è un monitoraggio del lavoro del cuore durante l'esercizio (esercizi su tapis roulant, esercizi su cyclette). Viene eseguito nel caso in cui il paziente presenti disturbi periodici dell'attività cardiaca, che l'elettrocardiografia non può rilevare a riposo.
Un ECG da sforzo consente di:
- identificare i fattori che provocano il deterioramento nel periodo di sforzo fisico;
- trovare la causa di improvvisi sbalzi di pressione o battiti cardiaci irregolari;
- monitorare l'attività fisica dopo un infarto o un intervento chirurgico.
Lo studio consente di scegliere la terapia più appropriata e di monitorare l'effetto dei farmaci.
L'ECG da sforzo viene eseguito per studiare il lavoro del cuore sotto stress
Indicazioni per l'elettrocardiografia
Di solito, viene prescritto un cardiogramma cardiaco in base ai reclami del paziente e alla presenza di sintomi spiacevoli:
- picchi di pressione, più spesso verso l'alto;
- difficoltà di respirazione, che si trasforma in mancanza di respiro anche a riposo;
- dolore nella regione del cuore;
- mormorii nel cuore;
- diabete;
- distruzione di articolazioni e muscoli con danni ai vasi sanguigni e al cuore (reumatismi);
- disturbo senza causa del polso.
Un cardiogramma viene sempre prescritto dopo un ictus, svenimenti frequenti e anche prima di qualsiasi intervento chirurgico.
Con frequenti dolori al cuore, è necessario fare un cardiogramma
Preparazione allo studio
L'elettrocardiografia non richiede una preparazione speciale. Per indicatori più affidabili, gli esperti raccomandano di aderire a semplici regole alla vigilia dello studio.
- Riposo. Devi dormire bene, evitare scoppi emotivi e situazioni stressanti, non sovraccaricare il corpo con uno sforzo fisico.
- Cibo. Non mangiare troppo prima della procedura. I medici a volte raccomandano il monitoraggio del cuore a digiuno.
- Bere. Alcune ore prima del cardiogramma, si consiglia di consumare meno liquidi per ridurre il carico sul cuore.
- Meditazione. Prima della procedura stessa, devi calmarti, fare un respiro profondo, quindi espirare. La normalizzazione della respirazione ha un effetto positivo sul funzionamento del sistema cardiovascolare.
Dormi bene la notte prima di un ECG
Come viene eseguito un ECG?
Molti si sono imbattuti in un cardiogramma del cuore e sanno che la procedura richiede 5-7 minuti e consiste in diverse fasi.
- Il paziente deve esporre il torace, gli avambracci, i polsi e gli stinchi. Sdraiati sul divano.
- Lo specialista tratta le aree in cui si adatteranno gli elettrodi con alcool e un gel speciale, che contribuisce ad un migliore adattamento dei fili.
- Dopo aver fissato i polsini e le ventose, il cardiografo viene acceso. Il principio del suo funzionamento è che legge il ritmo delle contrazioni cardiache con l'aiuto di elettrodi e corregge eventuali disturbi nel funzionamento di un organo vitale sotto forma di dati grafici.
Il cardiogramma risultante richiede la decodifica, che viene eseguita da un cardiologo.
Speciali ventose vengono posizionate nella regione del cuore per misurare la frequenza cardiaca
Controindicazioni all'elettrocardiografia
Un ECG regolare non danneggia il corpo. L'apparecchiatura legge solo le correnti cardiache e non influisce sugli altri organi. Pertanto, può essere fatto durante la gravidanza, i bambini e gli adulti.
Ma l'elettrocardiografia a carico presenta gravi controindicazioni:
- ipertensione del terzo stadio;
- gravi disturbi circolatori;
- tromboflebite in esacerbazione;
- infarto miocardico nel periodo acuto;
- allargamento delle pareti del cuore;
- gravi malattie infettive.
Non puoi fare un cardiogramma con tromboflebite
Decifrare i risultati
I dati cardiografici riflettono il lavoro di un organo vitale e costituiscono la base per fare una diagnosi.
Algoritmo di analisi dell'ECG
La sequenza di studio dell'attività cardiaca consiste in diverse fasi:
- Valutazione del lavoro del muscolo cardiaco: ritmo e contrazione dell'organo. Lo studio degli intervalli e l'identificazione dei blocchi.
- Valutazione dei segmenti ST e identificazione delle onde Q anomale.
- Lo studio dei denti R.
- Esame del ventricolo sinistro e destro per identificare la loro ipertrofia.
- Lo studio della posizione del cuore e la determinazione del suo asse elettrico.
- Studio dell'onda T e altre variazioni.
L'analisi elettrocardiografica è composta da 3 indicatori principali, che sono schematicamente rappresentati sul nastro cardiografico:
- denti (elevazioni o depressioni con estremità affilate sopra una linea retta);
- segmenti (segmenti che collegano i denti);
- intervallo (distanza costituita da un dente e un segmento).
Quando si decifra un cardiogramma, parametri come:
- indicatore sistolico: la quantità di sangue espulsa dal ventricolo per 1 contrazione;
- indicatore dei minuti: il volume di sangue passato attraverso il ventricolo in 1 minuto;
- frequenza cardiaca (FC): il numero di battiti cardiaci in 60 secondi.
Dopo aver analizzato tutte le caratteristiche, è possibile visualizzare il quadro clinico complessivo dell'attività cardiaca.
Norma ECG negli adulti
Non sarà possibile per una persona inesperta decifrare autonomamente lo schema risultante, ma è comunque possibile avere un'idea generale dello stato. Per fare ciò, è necessario comprendere le caratteristiche principali di tale monitoraggio entro l'intervallo normale.
Tabella "Indicatori di un buon ECG"
| Indice | La norma negli adulti | Simboli e descrizione |
| Complesso QRS | 0,06–0,1 secondi | Mostra l'eccitazione dei ventricoli. Il QRS in un ECG normale è la larghezza dall'onda R all'onda S, che non supera i 100 ms. La durata dell'attività cardiaca elettrica non è superiore a 2,6 mV. L'ampiezza dei denti nelle derivazioni toraciche è sempre maggiore (fino a 0,8 cm) e in quelle standard è inferiore (fino a 0,5 cm) |
| Onda P | 0,07–0,12 secondi | Visualizza il ritmo atriale di eccitazione atriale, che normalmente dovrebbe essere sinusale. |
| Onda Q | 0,04 secondi | Mostra l'eccitazione della metà sinistra del setto tra i ventricoli |
| Onda T | 0,12–0,28 secondi | Visualizza i processi di recupero nel miocardio. L'intervallo normale dell'onda T varia tra 100-250 ms |
| Polo PQ | 0,12–0,2 secondi | Indica il tempo di passaggio dell'eccitazione attraverso gli atri al miocardio del ventricolo |
| frequenza cardiaca | 65–90 bpm | Visualizza la frequenza cardiaca |
Nella foto viene mostrato come appaiono i principali indicatori dell'attività del cuore nel cardiogramma.
La norma del cardiogramma nei bambini
Alcuni parametri dell'ECG in un bambino differiscono dagli indicatori degli adulti e dipendono dall'età:
- Frequenza cardiaca: da 135 (in un neonato) a 75-80 (in un adolescente).
- EOS (asse elettrico del cuore): normalmente, l'angolo totale del vettore forza elettrica non deve superare i 45–70 gradi. Nel neonato, il cuore è deviato a destra, nei bambini sotto i 14 anni l'asse è verticale.
- Il ritmo del cuore è sinusale.
La posizione e la durata dei denti corrispondono al normale cardiogramma di un adulto.
Frequenza cardiaca normale in un bambino
Eventuali deviazioni dalla norma nella decifrazione del cardiogramma sono la ragione per un esame più dettagliato della persona.
Esistono diversi risultati finali dell'ECG:
- ECG a bassa ampiezza - diminuzione dell'altezza dei denti (complesso QRS) in tutte le derivazioni - un segno comune di distrofia miocardica;
- ECG borderline o atipico: alcuni parametri non corrispondono alle norme, ma non appartengono a patologie gravi.
- ECG patologico: gravi anomalie dell'attività cardiaca che richiedono cure mediche immediate.
Cardiogramma con deviazioni
Non tutti i cambiamenti nel cardiogramma dovrebbero essere presi come indicatori di gravi problemi cardiaci. I disturbi del ritmo o la riduzione della larghezza dei segmenti tra i denti in una persona sana possono essere il risultato di sovraccarico emotivo, stress e attività fisica. In questo caso, è meglio ripetere il monitoraggio e ricontrollare i risultati.
Tabella "Disturbi patologici dell'attività cardiaca"
| Tipo di deviazioni | Nome della malattia | Decrittazione |
| Disturbo del ritmo cardiaco | Aritmia sinusale (si riferisce all'ECG borderline) | L'ampiezza R-R varia entro il 10% della norma (non è una patologia nei bambini e negli adolescenti). |
| Bradicardia sinusale | Frequenza cardiaca inferiore a 63 battiti al minuto, onde PQ superiori a 0,12 s, onda P normale | |
| Tachicardia | Polso 120-185 battiti. L'onda P tende verso l'alto - tachicardia sinusale; Complesso QRS più lungo di 0,12 s - tachicardia ventricolare | |
| Cambiamento della posizione dell'EOS (cardiomiopatia) | Il suo blocco, cambiamenti patologici nel ventricolo destro | Dente S molto rialzato rispetto a R, spostamento dell'asse verso destra di oltre 90 gradi |
| Ipertrofia ventricolare sinistra (si verifica con infarto, edema polmonare) | Asse sfalsato a sinistra di 40-90 gradi, denti S e R molto alti | |
| Cambiamenti nel sistema di conduzione | Blocco atrioventricolare (AV) 1 grado | La durata del PQ supera 0,20 s, l'onda T cambia con il complesso QRS |
| Blocco atrioventricolare di 2° grado | Graduale aumento del PQ che porta alla completa sostituzione del QRS | |
| Blocco completo del nodo AV | Cambiamento nella frequenza delle contrazioni negli atri (più alta che nei ventricoli). I denti PP e RR sono uguali, i segmenti PG sono diversi | |
| Altre malattie cardiache | stenosi mitralica | Aumento delle dimensioni del ventricolo destro e dell'atrio sinistro, deviazione dell'asse a destra |
| Prolasso della valvola mitrale | L'onda T è diretta verso il basso, il segmento ST è depresso, il QT è allungato | |
| Ipotiroidismo | Frequenza cardiaca lenta, equazione dell'onda T diritta (onda piatta), segmento PQ lungo, complesso QRS basso | |
| Patologie dell'infarto miocardico | Stadio ischemico | L'angolo dell'onda T diventa più alto e più acuto mezz'ora prima dell'inizio della morte del muscolo cardiaco |
| Fase del danno | Formazione a forma di cupola del segmento ST e dell'onda T, aumento dell'altezza R, Q poco profondo (gli indicatori riflettono lo stato del cuore immediatamente dopo un infarto e fino a 3 giorni dopo) | |
| Forma acuta (cardiogramma molto scarso) | Ovale del segmento ST, depressione T, diminuzione R e anomalia dell'onda Q | |
| grado subacuto | Le onde T e Q rimangono patologicamente alterate, assenza del tratto ST (smussato con una linea retta) | |
| Formazione di cicatrici | L’onda T si normalizza, Q rimane patologica, R è profonda (negativa) |
Questa interpretazione dell'ECG consente a una persona inesperta di orientarsi approssimativamente nello schema generale dell'ECG. È importante ricordare che solo uno specialista può leggere l'elettrocardiografia e trarre conclusioni appropriate. Pertanto, non dovresti provare a diagnosticare te stesso.
È pericoloso fare un ECG?
Un classico cardiogramma cardiaco legge semplicemente gli impulsi cardiaci e li trasferisce su carta. Il dispositivo non influisce sul cuore o su altri organi. Pertanto, l'ECG non rappresenta un pericolo per bambini e adulti. Può essere fatto tranquillamente anche ai neonati e alle donne durante la gravidanza.
Il monitoraggio dell'attività cardiaca tramite ECG consente di ottenere in modo rapido e affidabile un'analisi dello stato del cuore. Grazie a questo metodo è possibile individuare in breve tempo gravi malattie del sistema cardiovascolare, verificare l'efficacia del trattamento farmacologico e identificare le malattie di altri organi. La cardiografia è completamente sicura per la salute umana (solo l'ECG da sforzo ha controindicazioni).
L'interpretazione dell'ECG viene eseguita da uno specialista qualificato. Questo metodo di diagnostica funzionale verifica:
- Frequenza cardiaca: qual è lo stato dei generatori dell'impulso elettrico e dei sistemi cardiaci che conducono questi impulsi.
- Muscolo cardiaco: sue condizioni e prestazioni, danni, infiammazioni e altri processi patologici che potrebbero influenzare le condizioni del cuore.
- Controllo dell'ECG;
- Holter (monitoraggio del lavoro del cuore durante il giorno);
- Ultrasuoni del muscolo cardiaco;
- Tapis roulant (un test per la prestazione del cuore durante l'esercizio).
- funzionale (manifestato sullo sfondo di panico e nervi);
- organico (se una persona ha difetti cardiaci, miocardite e problemi congeniti al sistema cardiovascolare).
- 1. Casi isolati di manifestazione della malattia fino a 60 volte ogni ora, uniti da un focus (monotopico).
- 2. Cambiamenti monotopici costanti, manifestati in un numero superiore a 5-6 volte al minuto.
- 3. Cambiamenti polimorfici permanenti (hanno una forma diversa) e politopici (hanno un diverso focus di occorrenza).
- 4. In coppia o in gruppo, accompagnati da attacchi episodici di tachicardia parossistica.
- 5. Prima manifestazione di ekstrasistola.
- 1. Blocco senoatriale: il passaggio dell'impulso direttamente dal nodo senoatriale è difficile. Quindi questo blocco si sviluppa in una sindrome di debolezza del nodo senoatriale, porta ad una diminuzione del numero di contrazioni fino a un nuovo blocco, interruzione dell'afflusso di sangue alla sezione periferica, mancanza di respiro, debolezza, vertigini e perdita di coscienza.
- 2. Blocco di Samoilov-Wenckebach - il secondo grado del blocco senoatriale.
- 3. Il blocco atrioventricolare consiste nell'eccitazione ritardata del nodo atrioventricolare per più di 0,09 secondi. Esistono 3 gradi di blocco di questo tipo. Al grado più alto della malattia, i ventricoli hanno maggiori probabilità di contrarsi. Pertanto, negli stadi più elevati, i disturbi circolatori diventano più gravi.
Mostra tutto
Battito cardiaco
I pazienti raccolgono l'elettrocardiogramma insieme ai suoi risultati. Non può essere decifrato da solo. Per leggere il diagramma, avrai bisogno di un'educazione medica speciale. Non c'è bisogno di essere nervoso prima di incontrare un diagnostico funzionale. All'appuntamento vi racconterà tutti i rischi della diagnosi, prescrivendovi una cura efficace. Ma se al paziente viene diagnosticata una malattia grave, sarà necessaria una consultazione con un cardiologo.
Quando la decodifica dell'ECG non ha dato risultati chiari, il medico può prescrivere ulteriori studi:
I risultati delle misurazioni utilizzando questi studi sono un indicatore accurato del lavoro del cuore. Se non ci sono fallimenti nel lavoro del miocardio, i test avranno buoni risultati.
Sull'ECG di una persona sana si trova la scritta "Ritmo sinusale". Se a questa iscrizione si aggiunge la frequenza dei battiti al minuto fino a 90, i risultati sono buoni, il cuore funziona senza interruzioni. Il ritmo sinusale è una misura del ritmo del nodo del seno, che è il principale produttore di ritmo per la regolazione e la generazione degli impulsi elettrici con cui si contrae il muscolo cardiaco. La descrizione dell'elettrocardiogramma, che include il ritmo sinusale, è la norma, indicando la salute del nodo senoatriale e del muscolo cardiaco stesso.

Se il cardiogramma del cuore non contiene altre note nella sua descrizione, indica la salute generale del cuore. Il ritmo sinusale può essere sostituito da atriale, atrioventricolare o ventricolare. Questi tipi di ritmi indicano che le contrazioni vengono effettuate proprio da queste parti del cuore, il che è considerato una patologia.

Cos'è un lipidogramma e uno spettro lipidico del sangue: decodifica dell'analisi
Cos'è l'aritmia sinusale?
L’aritmia sinusale è una diagnosi comune nell’infanzia e nell’adolescenza. È caratterizzato da diversi intervalli di tempo tra le contrazioni sinusali del muscolo cardiaco. Gli esperti dicono che questa patologia può essere causata da cambiamenti a livello fisiologico. Fino al 40% delle aritmie sinusali dovrebbe essere monitorato da un cardiologo. I pazienti devono essere esaminati e riesaminati ogni 3-4 mesi. Tali precauzioni ti proteggeranno il più possibile dallo sviluppo di malattie cardiache più gravi.

La bradicardia sinusale è il ritmo delle contrazioni cardiache fino a 50 volte al minuto. Questo fenomeno è possibile anche nelle persone sane durante il sonno o negli atleti professionisti. La bradicardia patologica può essere un segno della sindrome del seno malato. Questo caso implica una grave bradicardia, che raggiunge fino a 35 battiti cardiaci al minuto. Puoi osservare una tale patologia in ogni momento e non solo di notte.
Se la bradicardia consiste in pause tra le contrazioni fino a 3 secondi durante il giorno e fino a 5 secondi durante la notte, potrebbe esserci una violazione dell'apporto di ossigeno ai tessuti, che di solito porta allo svenimento. Solo un pacemaker di origine elettrica, che viene posizionato direttamente sul cuore durante l'intervento chirurgico, aiuterà a eliminare questo problema. L'installazione avviene nel sito del nodo senoatriale, che consente inoltre al cuore di funzionare senza guasti.
Le cause di un cardiogramma inadeguato possono essere correlate alla tachicardia sinusale, ovvero una contrazione della frequenza cardiaca superiore a 90 volte al minuto. Si divide in tachicardia fisiologica e patologica. Le persone sane possono sperimentare tachicardia sinusale durante stress fisico ed emotivo, bevendo caffè o tè forte, bevande contenenti alcol e bevande energetiche. La tachicardia sinusale dopo un passatempo attivo è una manifestazione breve. Dopo la manifestazione di un numero maggiore di colpi, il ritmo ritorna al suo stato normale in un tempo abbastanza breve dopo una diminuzione dell'intensità dell'attività fisica.

Con la tachicardia patologica, un battito cardiaco accelerato preoccupa continuamente il paziente. Le cause dell'aumento della frequenza cardiaca possono essere: febbre, infezioni, perdita di sangue, disidratazione, anemia e altro. Tratta la causa sottostante che causa la tachicardia. Il sollievo della tachicardia sinusale si verifica solo in caso di infarto miocardico o sindrome coronarica acuta.

Come si manifesta l'extrasistole?
Lo specialista può determinare immediatamente questa patologia, poiché si tratta di un cambiamento nel ritmo, la cui natura è il focolaio dietro il ritmo sinusale. Danno contrazioni extra al muscolo cardiaco. Dopo questo processo appare una pausa raddoppiata nel tempo, il cui nome è compensativo. I pazienti credono che un tale cambiamento nel battito cardiaco avvenga sulla base dello stress nervoso. Il ritmo può essere sia rapido che lento, a volte caotico. Il paziente stesso può notare i cali che si verificano nel ritmo del battito cardiaco.
Un esempio di decodifica di un ECG con extrasistole è un esempio con una patologia visibile anche ai non specialisti. Alcuni pazienti lamentano non solo cambiamenti nel ritmo, ma anche sensazioni spiacevoli e dolorose nella zona del torace. Provano sussulti, formicolio, una sensazione di costrizione di paura che sale nell'addome.

Tali manifestazioni non sono sempre patologiche e pericolose per la vita.
Molti tipi di extrasistoli non deprimono la circolazione sanguigna e non riducono l’efficienza del cuore.
Le extrasistoli sono divise in 2 tipi:
Nel 20% dei casi la causa della malattia è l'intossicazione o un intervento chirurgico nella zona del cuore. Una singola manifestazione di extrasistole si verifica raramente (fino a 5 volte in 1 ora). Tali cali sono di natura funzionale e non costituiscono un ostacolo al normale afflusso di sangue. Ci sono momenti in cui si verificano extrasistoli accoppiate. Appaiono dopo una serie di contrazioni normali. È questo ritmo che costituisce un ostacolo al normale funzionamento del muscolo cardiaco. Per una diagnosi accurata di questa manifestazione, vengono prescritte un'ulteriore analisi ECG e Holter con un'impostazione per un giorno.

Le principali classi di patologia
Le extrasistoli hanno anche l'aspetto di alloritmia. Quando appare un'extrasistole ogni seconda contrazione, gli specialisti diagnosticano la bigeminia, ogni terza la trigeminia, ogni quarta la quadrigeminia. Secondo la classificazione di Laum, le extrasistoli ventricolari sono divise in 5 classi a seconda degli indicatori dell'esame quotidiano:
Per il trattamento, i farmaci non sono prescritti. Con la manifestazione della malattia meno di 200 volte al giorno (il monitoraggio Holter aiuterà a stabilire il numero esatto), le extrasistoli sono considerate sicure, quindi non dovresti preoccuparti delle loro manifestazioni. Sono necessari esami regolari da parte di un cardiologo ogni 3 mesi.
Se l'elettrocardiogramma del paziente rivela contrazioni patologiche più di 200 volte al giorno, vengono prescritti ulteriori esami. Gli specialisti prescrivono l'ecografia del cuore e la risonanza magnetica (MRI) del muscolo cardiaco. Il trattamento della manifestazione è specifico e richiede un approccio speciale, poiché non vengono trattate le extrasistoli, ma le cause profonde della loro insorgenza.

Tachicardia parossistica
Il parossismo è una manifestazione di un attacco. Un processo simile di aumento della frequenza cardiaca può durare diverse ore o diversi giorni. L'elettrocardiogramma mostra gli stessi intervalli tra le contrazioni muscolari. Ma il ritmo cambia e può raggiungere più di 100 battiti in 1 minuto (la media è di 120-250 volte).

I medici distinguono i tipi di tachicardia sopraventricolare e ventricolare. La base di questa patologia risiede nella circolazione anomala di un impulso elettrico nel sistema cardiovascolare. Puoi sbarazzarti di questa manifestazione a casa, ma per un po ': devi trattenere il respiro, iniziare a tossire con rabbia o immergere il viso in acqua fredda. Ma tali metodi sono inefficaci. Pertanto, esiste un metodo medico per il trattamento della tachicardia parossistica.
Una delle varietà di tachicardia sopraventricolare è la sindrome di Wolff-Parkinson-White. Nel titolo sono riportati i nomi di tutti i medici che lo descrissero. La ragione di questo tipo di tachicardia è la comparsa tra gli atri e i ventricoli di un fascio di nervi aggiuntivo che conduce il ritmo più velocemente del motore principale. Di conseguenza, si verifica un tempo extra di contrazione del cuore. Tale patologia può essere curata in modo conservativo o chirurgico. L'intervento è prescritto solo in caso di scarsa efficienza o allergia del paziente ai componenti attivi del trattamento, con fibrillazione atriale o difetti cardiaci di diversa natura.
La sindrome di Clerk-Levy-Christesco è una manifestazione simile alla patologia precedente, ma è caratterizzata da una stimolazione dei ventricoli precedente al normale con l'aiuto di un fascio aggiuntivo attraverso il quale passa l'impulso nervoso. La sindrome è una patologia congenita. Se decifri il cardiogramma del cuore, la sua manifestazione può essere vista immediatamente da attacchi di battito cardiaco accelerato.

Fibrillazione atriale
Durante la fibrillazione si osservano contrazioni irregolari del muscolo cardiaco con intervalli di durata variabile tra le contrazioni. Ciò è spiegato dal fatto che il ritmo non è fissato dal nodo senoatriale, ma da altre cellule degli atri. La frequenza delle contrazioni può raggiungere anche i 700 battiti in 1 minuto. Una contrazione atriale a tutti gli effetti è semplicemente assente, ricade sulle fibre muscolari che non consentono ai ventricoli di riempirsi completamente di sangue. La conseguenza di questo processo è il deterioramento dell'eiezione del sangue da parte del cuore, che porta alla carenza di ossigeno negli organi e nei tessuti di tutti i sistemi corporei.
La fibrillazione atriale ha un altro nome: fibrillazione atriale. Infatti, non tutte le contrazioni atriali vanno direttamente ai ventricoli. Ciò si traduce in una diminuzione della frequenza cardiaca normale (bradisistolia, che ha una frequenza inferiore a 60 battiti al minuto). Ma la contrazione del cuore può essere normale (normosistole, 60-90 volte al minuto) e aumentata (tachisistole, più di 90 volte al minuto).

Determinare la fibrillazione atriale su un elettrocardiogramma è facile, poiché gli attacchi sono difficili da perdere. L'inizio di un attacco nel 90% dei casi è una forte spinta del muscolo cardiaco. Poi si sviluppa una serie di fluttuazioni non ritmiche del cuore con frequenza aumentata o normale. Anche le condizioni del paziente peggiorano: diventa debole, sudato, stordito. Il paziente si sveglia con una pronunciata paura della morte. Potrebbero esserci mancanza di respiro e uno stato eccitato. A volte c'è una perdita di coscienza. È anche facile leggere il cardiogramma nella fase finale dell'attacco: il ritmo ritorna normale. Ma il paziente avverte un forte desiderio di urinare, durante il quale esce una quantità sufficientemente grande di liquido.
Il sollievo della malattia viene effettuato utilizzando metodi riflessi, farmaci sotto forma di compresse o iniezioni. Meno comunemente, gli specialisti eseguono la cardioversione, ovvero la stimolazione del muscolo cardiaco utilizzando un defibrillatore elettrico. Se gli attacchi di fibrillazione ventricolare non vengono eliminati entro 2 giorni, possono verificarsi complicazioni. Può verificarsi embolia polmonare, ictus.
Una forma costante di sfarfallio, in cui né i farmaci né la stimolazione elettrica del cuore aiutano, diventa comune nella vita del paziente e si avverte solo durante la tachisistole (aumento della frequenza cardiaca). Se l'elettrocardiogramma rivela tachisistolia e fibrillazione atriale, è necessario ridurre il numero delle contrazioni cardiache alla normalità senza cercare di renderle ritmate. La fibrillazione atriale può comparire sullo sfondo di malattia coronarica, tireotossicosi, difetti cardiaci di varia natura, diabete mellito, sindrome del seno malato, intossicazione dopo avvelenamento da alcol.

flutter atriale
Flutter atriale: contrazioni costanti e frequenti degli atri (più di 200 volte al minuto) e dei ventricoli (meno di 200 volte). Il flutter nel 90% dei casi ha una forma acuta, ma è molto meglio tollerato e più facile della fibrillazione, poiché i cambiamenti nella circolazione sanguigna sono meno pronunciati. Lo sviluppo del flutter è possibile sullo sfondo di malattie cardiache (cardiomiopatia, insufficienza cardiaca), dopo un intervento chirurgico sul muscolo cardiaco. Con la malattia polmonare ostruttiva, praticamente non si manifesta. Leggere un ECG con questa malattia è facile, poiché si manifesta con frequenti battiti cardiaci ritmici, vene gonfie nel collo, mancanza di respiro, aumento della sudorazione e debolezza.

Nello stato normale si forma un'eccitazione elettrica nel nodo del seno, che passa attraverso il sistema di conduzione. Si verifica un ritardo di natura fisiologica letteralmente per una frazione di secondo nella regione del nodo atrioventricolare. Gli atri e i ventricoli, la cui funzione è pompare il sangue, vengono stimolati da questo impulso. Se l'impulso viene ritardato in una parte del sistema, raggiunge più tardi altre aree del cuore, il che porta a disturbi nel normale funzionamento del sistema di pompaggio. I cambiamenti nella conduzione sono chiamati blocco.
Il verificarsi di blocchi è un disturbo funzionale. Ma la ragione della loro insorgenza nel 75% dei casi è l'intossicazione da alcol o droghe e le malattie organiche del muscolo cardiaco. Esistono diversi tipi di blocchi:
Disturbi della conduzione nei ventricoli
Il segnale elettrico viaggia all'interno dei ventricoli verso cellule speciali costituite da tessuto muscolare. La propagazione di questo segnale avviene attraverso sistemi come il fascio di His, le sue gambe e i loro rami. La causa di un cardiogramma difettoso è la comparsa di disturbi nella conduzione del segnale elettrico. Gli specialisti diagnosticano facilmente questa deviazione dalla norma sull'ECG. Allo stesso tempo, il diagramma mostra chiaramente che uno dei ventricoli viene stimolato più tardi del secondo, poiché la segnalazione viene effettuata con ritardo, passando lungo percorsi bypass a causa del blocco dell'area desiderata.

Il blocco è classificato non solo in base al luogo in cui si è verificato, ma anche in base al tipo. Esistono blocchi completi e incompleti, permanenti e non permanenti. Le cause profonde dei blocchi all'interno dei ventricoli sono le stesse di altre malattie con scarsa conduttività: malattia ischemica, cardiomiopatia, difetti di diversa natura, fibrosi, cancro al cuore. Il consumo di farmaci antiaritmici, un aumento del livello di potassio nel sangue, la carenza di ossigeno e altro possono influenzare l'insorgenza della malattia.
Molto spesso c'è un blocco del ramo superiore sulla gamba sinistra del fascio di His. Il secondo posto è occupato dal blocco dell'intera area della gamba destra. Non si verifica sulla base di altre malattie cardiache. Il blocco della gamba sinistra si verifica con lesioni miocardiche in numerose malattie. Il ramo inferiore della gamba sinistra soffre di cambiamenti patologici nella struttura del torace umano. Può verificarsi anche in caso di sovraccarico del ventricolo destro.
L'elettrocardiografia è il metodo più antico e collaudato per valutare l'attività cardiaca, motivo per cui molti pazienti credono erroneamente che non sia difficile decifrare un elettrocardiogramma da soli. Tuttavia, i risultati dello studio sono così variabili e dipendenti dalle caratteristiche individuali del paziente che solo uno specialista può interpretarli correttamente. Per una persona comune, un cardiogramma è un insieme di denti e linee, ma in realtà è necessario guardare ogni tratto, poiché tutti hanno il loro significato.
Esecuzione di elettrocardiografia
I pazienti che si chiedono come decifrare un ECG cardiaco potrebbero non fidarsi del proprio medico o essere semplicemente curiosi. E, anche se un cardiologo non funzionerà da una persona senza un'educazione medica, puoi conoscere i principi dell'elettrocardiografia e imparare a comprendere correttamente i risultati dell'ECG.
Perché ci sono così tante linee sull'ECG e cosa significano?
L'elettrocardiografo, come sapete, registra i potenziali elettrici del cuore che si verificano durante la sua contrazione. Se conti il numero di curve sul foglio ECG, ne ottieni dodici. Tutti mostrano il passaggio degli impulsi elettrici in diverse parti del cuore. Ciascuna curva è etichettata I, II, III, aVR, aVL, aVF, V1 e V2, V3, V4, V5, V6. Molti pazienti, guardando la guida alla decodifica dell'ECG, si spaventano anche in questa fase, ma qui non c'è nulla di complicato. Ogni derivazione corrisponde ad una regione del cuore. Il primo - la parete anteriore del cuore, il secondo - le pareti anteriore e posteriore contemporaneamente, il terzo - la parete posteriore, aVR - la superficie laterale destra, aVL - la parete antero-laterale sinistra, aVF la parete postero- parete inferiore, V1 e V2 - il ventricolo destro, V3 - il setto tra i ventricoli, V4 - l'apice del cuore, V5 la parete antero-laterale del ventricolo sinistro, V6 la parete laterale del ventricolo sinistro.
Pertanto, se sul nastro elettrocardiografico si registra una deviazione dalla norma della derivazione V1, si potrà pensare che la patologia sia localizzata nel ventricolo destro. Un tale numero di piste è necessario per determinare la posizione esatta dei "malfunzionamenti" nel lavoro del cuore.
Denti, segmenti, intervalli e loro interpretazioni

L'ECG è costituito da diversi denti, intervalli e segmenti
Ogni piombo è una linea curva con denti e rientranze. I denti sono chiamati rigonfiamenti diretti verso il basso o verso l'alto, cioè queste sono tutte deviazioni da una linea retta. Ogni dente è indicato con lettere latine e ce ne sono sei in totale. La prima è l'onda P, simile ad un tubercolo, riflette il lavoro degli atri. È seguito dal complesso QRS, il picco più alto sulla linea ECG, e solitamente viene disegnato dai bambini, raffigurando la linea del cuore. Il QRS illustra il lavoro dei ventricoli. La collinetta che segue il QRS è un'onda T, che riflette il modo in cui il miocardio viene ripristinato dopo la contrazione (cioè dopo un battito cardiaco).
I segmenti sono le distanze tra i denti. I medici li misurano con un righello o direttamente su carta millimetrata, anche se i cardiologi particolarmente esperti notano a colpo d'occhio l'accorciamento o l'allungamento di un segmento. I cambiamenti nella lunghezza degli intervalli S-T e P-Q sono considerati particolarmente importanti. Esistono anche intervalli: segmenti sulla linea cardiografica, che includono sia un'onda che un segmento, ad esempio gli intervalli Q-T.
Come viene decodificato un ECG?
Per comprendere correttamente i risultati di un ECG, è necessaria pratica nel confrontare diversi tipi di cardiogrammi. È impossibile determinare esattamente quanto tempo impiega una persona media ad acquisire la capacità di trascrivere un ECG a casa. Il successo in questo, a prima vista, una questione facile, si ottiene con la pratica e la presenza di una vasta conoscenza medica. Poiché è necessario considerare non solo le sfumature elettrocardiografiche: intervalli, segmenti, denti, ma anche varie combinazioni di questi componenti, che possono indicare una malattia specifica.
Il medico inizia a guardare il cardiogramma determinando il ritmo cardiaco. Le distanze tra le onde R dovrebbero essere le stesse, se sono diverse ciò indica un'aritmia. Quindi la frequenza cardiaca viene calcolata contando le cellule millimetriche tra le stesse onde R. Calcolare la frequenza è facile, conoscendo la velocità di registrazione dell'ECG. Sappiamo tutti che la frequenza cardiaca varia normalmente dai 60 ai 90 battiti al minuto (a seconda del sesso, dell'età, della forma fisica). Un battito cardiaco troppo veloce può indicare tachicardia, mentre un rallentamento del ritmo può indicare bradicardia.
Un altro indicatore da considerare nella conclusione dell'ECG è l'asse elettrico del cuore (EOS). La posizione corretta dell'asse elettrico normalmente non è deviata, il che significa che in una persona sana e piena l'asse occupa una posizione orizzontale, in una persona magra è verticale e solo con una malattia cardiaca devia a destra o a sinistra. L'asse elettrico determina la posizione del cuore nello spazio del torace.

Posizione orizzontale dell'asse elettrico del cuore
Lo specialista è costretto a esaminare tutti i componenti dell'ECG: denti, segmenti, intervalli. Una serie di numeri incomprensibili e lettere latine sul cardiogramma significa quanti secondi dura ciascuno di essi. Alcuni medici li scrivono a mano, ma i moderni elettrocardiografi lo misurano automaticamente.
È possibile imparare a "leggere" un ECG senza essere un medico?
Le possibilità umane sono infinite, il che significa che puoi imparare qualsiasi cosa. Naturalmente, l'abilità di decifrare correttamente i risultati di un ECG nella vita moderna non sarà superflua, perché noi e i nostri parenti riceviamo un ECG almeno una volta all'anno. Tuttavia, devi essere pronto a trascorrere più di un'ora e più di una settimana dietro i libri di testo, memorizzando i segni dei cambiamenti dei denti e guardando un gran numero di cardiogrammi per varie malattie cardiache. Forse, avendo acquisito una conoscenza di base dei fondamenti dell'elettrocardiografia, dovresti fermarti e lasciare il resto ai medici.
L'elettrocardiogramma riflette solo processi elettrici nel miocardio: depolarizzazione (eccitazione) e ripolarizzazione (recupero) delle cellule miocardiche.
Rapporto Intervalli ECG Con fasi del ciclo cardiaco(sistole e diastole ventricolare).
Normalmente, la depolarizzazione porta alla contrazione della cellula muscolare e la ripolarizzazione porta al rilassamento. Per semplificare ulteriormente, a volte userò “contrazione-rilassamento” invece di “depolarizzazione-ripolarizzazione”, anche se questo non è del tutto esatto: esiste un concetto “ dissociazione elettromeccanica“, in cui la depolarizzazione e la ripolarizzazione del miocardio non portano alla sua contrazione e rilassamento visibili. Ho scritto qualcosa in più su questo fenomeno prima .
Elementi di un elettrocardiogramma normale
Prima di procedere alla decifrazione dell'ECG, è necessario capire in quali elementi è composto.

Onde e intervalli sull'ECG. È curioso che all'estero venga solitamente chiamato l'intervallo P-Q P-R.
Ogni ECG è composto da denti, segmenti E intervalli.
DENTI sono convessità e concavità sull'elettrocardiogramma. Nell'ECG si distinguono i seguenti denti:
P(contrazione atriale)
Q, R, S(tutti e 3 i denti caratterizzano la contrazione dei ventricoli),
T(rilassamento ventricolare)
U(dente non permanente, raramente registrato).
SEGMENTI Viene chiamato un segmento su un elettrocardiogramma segmento di retta(isolinee) tra due denti adiacenti. I segmenti PQ e S-T sono della massima importanza. Ad esempio, il segmento PQ si forma a causa di un ritardo nella conduzione dell'eccitazione nel nodo atrioventricolare (AV-).
INTERVALLI L'intervallo è composto da dente (complesso di denti) e segmento. Quindi intervallo = dente + segmento. I più importanti sono gli intervalli P-Q e Q-T.

Denti, segmenti e intervalli sull'ecg. Presta attenzione alle celle grandi e piccole (su di loro di seguito).
Onde del complesso QRS
Poiché il miocardio ventricolare è più massiccio del miocardio atriale e non ha solo pareti, ma anche un massiccio setto interventricolare, la diffusione dell'eccitazione in esso è caratterizzata dalla comparsa di un complesso complesso QRS sull'ECG. Come scegliere i denti?
Prima di tutto valutare ampiezza (dimensioni) dei singoli denti Complesso QRS. Se l'ampiezza supera 5 mm, il polo denota lettera maiuscola (grande). Q, R o S; se l'ampiezza è inferiore a 5 mm, allora minuscolo (piccolo): q, r o s.
Il dente R (r) si chiama qualsiasi positivo(verso l'alto) onda che fa parte del complesso QRS. Se ci sono più denti, vengono indicati i denti successivi colpi: R, R’, R”, ecc. L'onda negativa (verso il basso) del complesso QRS localizzato prima dell'onda R, indicato come Q (q), e dopo - come S(S). Se non ci sono onde positive nel complesso QRS, il complesso ventricolare viene designato come QS.

Varianti del complesso qrs.
Dente normale. Q riflette la depolarizzazione del setto interventricolare R- la maggior parte del miocardio dei ventricoli, dente S- sezioni basali (cioè vicino agli atri) del setto interventricolare. L'onda R V1, V2 riflette l'eccitazione del setto interventricolare e R V4, V5, V6 - l'eccitazione dei muscoli dei ventricoli sinistro e destro. necrosi di aree del miocardio (ad esempio, con infarto miocardico ) provoca l'allargamento e l'approfondimento dell'onda Q, quindi a questa onda si presta sempre molta attenzione.
Analisi dell'ECG
Generale Schema di decodifica dell'ECG
Verifica della correttezza della registrazione dell'ECG.
Analisi della frequenza cardiaca e della conduzione:
valutazione della regolarità delle contrazioni cardiache,
conteggio della frequenza cardiaca (HR),
determinazione della fonte di eccitazione,
valutazione della conduttività.
Determinazione dell'asse elettrico del cuore.
Analisi dell'onda P atriale e dell'intervallo P-Q.
Analisi del complesso QRST ventricolare:
analisi del complesso QRS,
analisi del segmento RS-T,
Analisi dell'onda T,
analisi dell'intervallo Q - T.
Conclusione elettrocardiografica.

Elettrocardiogramma normale.
1) Verifica della correttezza della registrazione dell'ECG
All'inizio di ogni nastro ECG dovrebbe esserci segnale di calibrazione- cosiddetto controllo millivolt. Per fare ciò, all'inizio della registrazione, viene applicata una tensione standard di 1 millivolt, che dovrebbe mostrare sul nastro una deviazione di 10 mm. Senza un segnale di calibrazione, la registrazione ECG è considerata non valida. Normalmente, in almeno una delle derivazioni dell'arto standard o aumentata, l'ampiezza dovrebbe superare 5 mm, e nel petto conduce - 8 mm. Se l'ampiezza è inferiore, viene chiamato tensione ECG ridotta che si verifica in alcune condizioni patologiche.

Millvolt di riferimento sull'ECG (all'inizio della registrazione).
2) Analisi della frequenza cardiaca e della conduzione:
valutazione della regolarità della frequenza cardiaca
Viene valutata la regolarità del ritmo da intervalli R-R. Se i denti sono equidistanti tra loro, il ritmo si dice regolare o corretto. La variazione della durata dei singoli intervalli R-R non è consentita oltre ±10% dalla loro durata media. Se il ritmo è sinusale, solitamente è corretto.
conteggio della frequenza cardiaca(risorse umane)
Sulla pellicola ECG sono stampati dei quadrati grandi, ciascuno dei quali comprende 25 quadrati piccoli (5 verticali x 5 orizzontali). Per un rapido calcolo della frequenza cardiaca con il ritmo corretto, viene contato il numero di quadrati grandi tra due denti R-R adiacenti.
A una velocità del nastro di 50 mm/s: HR = 600 / (numero di quadrati grandi). A una velocità del nastro di 25 mm/s: HR = 300 / (numero di quadrati grandi).
Sull'ECG sovrastante, l'intervallo R-R è di circa 4,8 cellule grandi, che ad una velocità di 25 mm/s dà 300/4,8 = 62,5 bpm
Ad una velocità di 25 mm/s ciascuno piccola cellulaè uguale a 0,04 secondi, e ad una velocità di 50 mm/s - 0,02 secondi. Questo viene utilizzato per determinare la durata dei denti e degli intervalli.
Con un ritmo sbagliato, di solito pensano frequenza cardiaca massima e minima rispettivamente in base alla durata dell'intervallo R-R più piccolo e più grande.
Le malattie cardiovascolari rappresentano la causa di morte più comune nelle società postindustriali. La diagnosi tempestiva e la terapia degli organi del sistema cardiovascolare aiutano a ridurre il rischio di sviluppare patologie cardiache nella popolazione.
Un elettrocardiogramma (ECG) è uno dei metodi più semplici e informativi per studiare l'attività cardiaca. L'ECG registra l'attività elettrica del muscolo cardiaco e visualizza le informazioni sotto forma di onde su un nastro di carta.
I risultati dell'ECG vengono utilizzati in cardiologia per diagnosticare varie malattie. L'auto-cuore non è raccomandato, è meglio consultare uno specialista. Tuttavia, per avere un'idea generale, vale la pena sapere cosa mostra il cardiogramma.
Indicazioni per un elettrocardiogramma
Nella pratica clinica, ci sono diverse indicazioni per l'elettrocardiografia:
- forte dolore al petto;
- svenimento costante;
- dispnea;
- intolleranza all'attività fisica;
- vertigini;
- soffi nel cuore.
Con un esame pianificato, l'ECG è un metodo diagnostico obbligatorio. Possono esserci altre indicazioni, che vengono stabilite dal medico curante. Se avverti altri sintomi allarmanti, consulta immediatamente un medico per identificarne la causa.
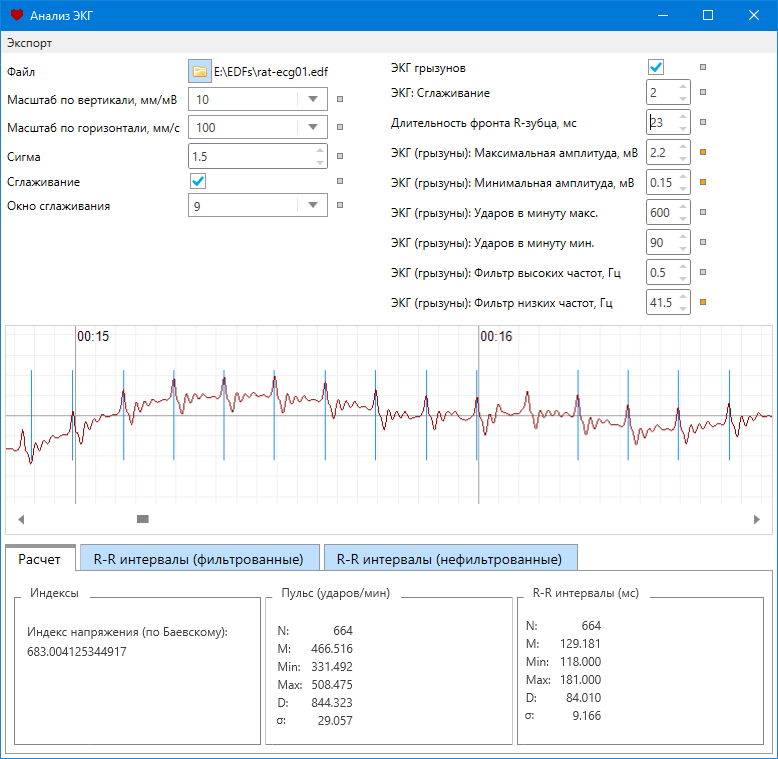
Come decifrare il cardiogramma del cuore?
Un rigoroso piano di decodifica dell'ECG consiste nell'analizzare il grafico risultante. In pratica viene utilizzato solo il vettore totale del complesso QRS. Il lavoro del muscolo cardiaco è presentato come una linea continua con segni e designazioni alfanumeriche. Chiunque può decifrare l'ECG con una certa preparazione, ma solo un medico può fare la diagnosi corretta. L'analisi dell'ECG richiede la conoscenza dell'algebra, della geometria e la comprensione dei simboli delle lettere.
Indicatori ECG a cui è necessario prestare attenzione quando si decifrano i risultati:
- intervalli;
- segmenti;
- denti.
Ci sono indicatori rigorosi della norma sull'ECG e qualsiasi deviazione è già un segno di anomalie nel funzionamento del muscolo cardiaco. La patologia può essere esclusa solo da uno specialista qualificato, un cardiologo.
Interpretazione dell'ECG negli adulti: la norma nella tabella
Analisi dell'ECG
L'ECG registra l'attività cardiaca in dodici derivazioni: 6 derivazioni degli arti (aVR, aVL, aVF, I, II, III) e sei derivazioni toraciche (V1-V6). L'onda P rappresenta il processo di eccitazione e rilassamento atriale. Le onde Q,S mostrano la fase di depolarizzazione del setto interventricolare. L'onda R indica la depolarizzazione delle camere inferiori del cuore, mentre l'onda T indica il rilassamento del miocardio.
 Analisi dell'elettrocardiogramma
Analisi dell'elettrocardiogramma Il complesso QRS mostra il tempo di depolarizzazione dei ventricoli. Il tempo impiegato da un impulso elettrico per viaggiare dal nodo SA al nodo AV è misurato dall'intervallo PR.
I computer integrati nella maggior parte dei dispositivi ECG sono in grado di misurare il tempo impiegato da un impulso elettrico per viaggiare dal nodo SA ai ventricoli. Queste misurazioni possono aiutare il medico a valutare la frequenza cardiaca e alcuni tipi di blocco cardiaco.
I programmi per computer possono anche interpretare i risultati dell'ECG. E man mano che l’intelligenza artificiale e la programmazione migliorano, spesso diventano più precise. Tuttavia, l'interpretazione dell'ECG presenta molte sottigliezze, quindi il fattore umano è ancora una parte importante della valutazione.
Nell'elettrocardiogramma possono esserci deviazioni dalla norma che non influiscono sulla qualità della vita del paziente. Tuttavia, esistono standard per la normale prestazione cardiaca accettati dalla comunità cardiologica internazionale.
Sulla base di questi standard, un elettrocardiogramma normale in una persona sana è il seguente:
- Intervallo RR - 0,6-1,2 secondi;
- Onda P: 80 millisecondi;
- Intervallo PR: 120-200 millisecondi;
- segmento PR - 50-120 millisecondi;
- Complesso QRS: 80-100 millisecondi;
- Polo J: assente;
- Segmento ST: 80-120 millisecondi;
- Polo a T: 160 millisecondi;
- Intervallo ST: 320 millisecondi;
- l'intervallo QT è di 420 millisecondi o meno se la frequenza cardiaca è di sessanta battiti al minuto.
- succo ind – 17.3.
 ECG normale
ECG normale Parametri patologici dell'ECG
L'ECG in condizioni normali e patologiche è significativamente diverso. Pertanto, è necessario avvicinarsi con attenzione alla decodifica del cardiogramma del cuore.
Complesso QRS
Qualsiasi anomalia nel sistema elettrico del cuore provoca un allungamento del complesso QRS. I ventricoli hanno più massa muscolare degli atri, quindi il complesso QRS è significativamente più lungo dell'onda P. La durata, l'ampiezza e la morfologia del complesso QRS sono utili per rilevare aritmie cardiache, anomalie di conduzione, ipertrofia ventricolare, infarto miocardico, livelli elettrolitici anomalie e altri stati patologici.
Denti Q, R, T, P, U
Le onde Q patologiche si verificano quando un segnale elettrico viaggia attraverso il muscolo cardiaco danneggiato. Sono considerati marcatori di un precedente infarto miocardico.
La depressione dell'onda R è solitamente associata anche all'infarto del miocardio, ma può anche essere causata dal blocco di branca sinistra, dalla sindrome di WPW o dall'ipertrofia delle camere inferiori del muscolo cardiaco.
 La tabella degli indicatori ECG è normale
La tabella degli indicatori ECG è normale L'inversione dell'onda T è sempre considerata anomala sul nastro ECG. Tale onda può essere un segno di ischemia coronarica, sindrome di Wellens, ipertrofia delle camere cardiache inferiori o di un disturbo del sistema nervoso centrale.
Un'onda P allargata può indicare ipokaliemia e ipertrofia atriale destra. Al contrario, un’onda P ridotta può indicare iperkaliemia.
Le onde U sono più comunemente osservate in caso di ipokaliemia, ma possono anche essere presenti in caso di ipercalcemia, tireotossicosi o farmaci antiaritmici con epinefrina, classe 1A e classe 3. Non sono rare nella sindrome congenita del QT lungo e nell'emorragia intracranica.
Un'onda U invertita può indicare cambiamenti patologici nel miocardio. A volte è possibile vedere un'altra onda U sull'ECG negli atleti.
Intervalli QT, ST, PR
Il prolungamento del QTc provoca potenziali d’azione prematuri durante le fasi tardive della depolarizzazione. Ciò aumenta il rischio di sviluppare aritmie ventricolari o fibrillazione ventricolare fatale. Tassi più elevati di allungamento dell’intervallo QTc si osservano nelle donne, nei pazienti anziani, nei pazienti ipertesi e nelle persone di bassa statura.
Le cause più comuni del prolungamento dell’intervallo QT sono l’ipertensione e alcuni farmaci. Il calcolo della durata dell'intervallo viene effettuato secondo la formula di Bazett. Con questo segno, l'interpretazione dell'elettrocardiogramma dovrebbe essere eseguita tenendo conto della storia della malattia. Tale misura è necessaria per escludere l'influenza ereditaria.
La depressione dell'intervallo ST può indicare ischemia dell'arteria coronaria, infarto miocardico transmurale o ipokaliemia.
 Caratteristiche di tutti gli indicatori di uno studio elettrocardiografico
Caratteristiche di tutti gli indicatori di uno studio elettrocardiografico Un intervallo PR prolungato (maggiore di 200 ms) può indicare un blocco cardiaco di primo grado. L'allungamento può essere associato a ipokaliemia, febbre reumatica acuta o malattia di Lyme. Un breve intervallo PR (meno di 120 ms) può essere associato alla sindrome di Wolff-Parkinson-White o alla sindrome di Lown-Ganong-Levine. La depressione del segmento PR può indicare un danno atriale o una pericardite.
Esempi di descrizione del ritmo cardiaco e interpretazione dell'ECG
Ritmo sinusale normale
Il ritmo sinusale è qualsiasi ritmo cardiaco in cui l'eccitazione del muscolo cardiaco inizia dal nodo senoatriale. È caratterizzato da onde P orientate correttamente sull'ECG. Per convenzione, il termine "ritmo sinusale normale" comprende non solo le onde P normali, ma tutte le altre misurazioni ECG.
 Norma dell'ECG e interpretazione di tutti gli indicatori
Norma dell'ECG e interpretazione di tutti gli indicatori Norma ECG negli adulti:
- frequenza cardiaca da 55 a 90 battiti al minuto;
- ritmo regolare;
- intervallo PR, complesso QT e QRS normali;
- Il complesso QRS è positivo in quasi tutte le derivazioni (I, II, AVF e V3-V6) e negativo in aVR.
Bradicardia sinusale
Una frequenza cardiaca inferiore a 55 nel ritmo sinusale è chiamata bradicardia. La decodifica dell'ECG negli adulti dovrebbe tenere conto di tutti i parametri: sport, fumo, anamnesi. Perché in alcuni casi la bradicardia è una variante della norma, soprattutto negli atleti.
La bradicardia patologica si verifica con la sindrome del nodo senoatriale debole e viene registrata sull'ECG in qualsiasi momento della giornata. Questa condizione è accompagnata da svenimenti costanti, pallore e iperidrosi. In casi estremi, con bradicardia maligna, vengono prescritti pacemaker.
 Bradicardia sinusale
Bradicardia sinusale Segni di bradicardia patologica:
- frequenza cardiaca inferiore a 55 battiti al minuto;
- ritmo sinusale;
- Le onde P sono verticali, coerenti e normali nella morfologia e nella durata;
- Intervallo PR da 0,12 a 0,20 secondi;
Tachicardia sinusale
Il ritmo corretto con una frequenza cardiaca elevata (superiore a 100 battiti al minuto) è chiamato tachicardia sinusale. Tieni presente che la frequenza cardiaca normale varia con l'età, ad esempio nei neonati la frequenza cardiaca può raggiungere i 150 battiti al minuto, che è considerata normale.
Consiglio! A casa, in caso di tachicardia grave, può essere d'aiuto una forte tosse o una pressione sui bulbi oculari. Queste azioni stimolano il nervo vago, che attiva il sistema nervoso parasimpatico, facendo battere il cuore più lentamente.
 Tachicardia sinusale
Tachicardia sinusale Segni di tachicardia patologica:
- Frequenza cardiaca superiore a 100 battiti al minuto
- ritmo sinusale;
- Le onde P sono verticali, coerenti e normali nella morfologia;
- l'intervallo PR oscilla tra 0,12-0,20 secondi e diminuisce con l'aumentare della frequenza cardiaca;
- Complesso QRS inferiore a 0,12 secondi.
Fibrillazione atriale
La fibrillazione atriale è un ritmo cardiaco anomalo caratterizzato da una contrazione atriale rapida e irregolare. La maggior parte degli episodi sono asintomatici. A volte un attacco è accompagnato dai seguenti sintomi: tachicardia, svenimento, vertigini, mancanza di respiro o dolore al petto. La malattia è associata ad un aumentato rischio di insufficienza cardiaca, demenza e ictus.
 Fibrillazione atriale
Fibrillazione atriale Segni di fibrillazione atriale:
- Frequenza cardiaca invariata o accelerata;
- Onde P assenti;
- l'attività elettrica è caotica;
- Gli intervalli RR sono irregolari;
- Complesso QRS inferiore a 0,12 secondi (in rari casi, il complesso QRS è allungato).
Importante! Nonostante le spiegazioni di cui sopra riguardo all'interpretazione dei dati, la conclusione sull'ECG dovrebbe essere fatta solo da uno specialista qualificato: un cardiologo o un medico di medicina generale. Decifrare l'elettrocardiogramma e la diagnosi differenziale richiede un'istruzione medica superiore.
Come "leggere" l'infarto miocardico su un ECG?
Per gli studenti che iniziano lo studio di cardiologia, spesso sorge la domanda: come imparare a leggere correttamente un cardiogramma e identificare l'infarto del miocardio (IM)? Puoi "leggere" un attacco di cuore su un nastro di carta con diversi segni:
- elevazione del segmento ST;
- onda T con picco;
- onda Q profonda o sua assenza.
Nell'analisi dei risultati dell'elettrocardiografia, questi indicatori vengono prima identificati e poi trattati con altri. A volte il primo segno di infarto miocardico acuto è solo un picco dell’onda T. In pratica, questo è piuttosto raro, poiché appare solo 3-28 minuti dopo l'inizio di un infarto.
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0








