La scoperta del metodo di vaccinazione ha lanciato una nuova era nel controllo delle malattie.
La composizione del materiale da innesto comprende microrganismi uccisi o gravemente indeboliti o i loro componenti (parti). Fungono come una sorta di ciuccio che insegna al sistema immunitario a dare la giusta risposta agli attacchi infettivi. Le sostanze che compongono il vaccino (vaccinazione) non sono in grado di provocare una malattia a tutti gli effetti, ma possono consentire al sistema immunitario di ricordare i segni caratteristici dei microbi e, incontrando un vero agente patogeno, identificarlo e distruggerlo rapidamente.
La produzione di vaccini si è diffusa su larga scala all’inizio del XX secolo, dopo che i farmacisti hanno imparato a neutralizzare le tossine batteriche. Il processo di indebolimento di potenziali agenti infettivi è chiamato attenuazione.
Oggi la medicina dispone di più di 100 tipi di vaccini contro decine di infezioni.
I preparativi per l'immunizzazione in base alle caratteristiche principali sono divisi in tre classi principali.
- vaccini vivi. Protegge da poliomielite, morbillo, rosolia, influenza, parotite, varicella, tubercolosi, infezione da rotavirus. La base del farmaco sono i microrganismi indeboliti: i patogeni. La loro forza non è sufficiente per sviluppare un malessere significativo nel paziente, ma sufficiente per sviluppare un’adeguata risposta immunitaria.
- vaccini inattivati. Vaccinazioni contro l'influenza, la febbre tifoide, l'encefalite trasmessa dalle zecche, la rabbia, l'epatite A, l'infezione da meningococco, ecc. Contiene batteri morti (uccisi) o loro frammenti.
- Anatossine (tossoidi). Tossine batteriche appositamente elaborate. Sulla base di essi viene realizzato materiale da innesto contro la pertosse, il tetano, la difterite.
Negli ultimi anni è apparso un altro tipo di vaccino: molecolare. Il materiale per loro sono proteine ricombinanti o i loro frammenti sintetizzati in laboratorio utilizzando metodi di ingegneria genetica (vaccino ricombinante contro l'epatite virale B).
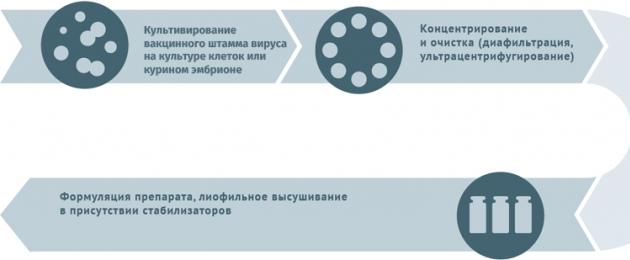
Schemi per la produzione di alcuni tipi di vaccini
Batteri vivi
Lo schema è adatto per il vaccino BCG, BCG-M.
Antivirale vivo

Lo schema è adatto per la produzione di vaccini contro l'influenza, il rotavirus, l'herpes I e II grado, la rosolia, la varicella.
I substrati per la coltivazione di ceppi virali nella produzione di vaccini possono essere:
- embrioni di pollo;
- fibroblasti embrionali di quaglia;
- colture cellulari primarie (fibroblasti embrionali di pollo, cellule renali di criceto siriano);
- colture cellulari trapiantabili (MDCK, Vero, MRC-5, BHK, 293).
La materia prima primaria viene pulita dai detriti cellulari in centrifughe e filtri complessi.
Vaccini antibatterici inattivati
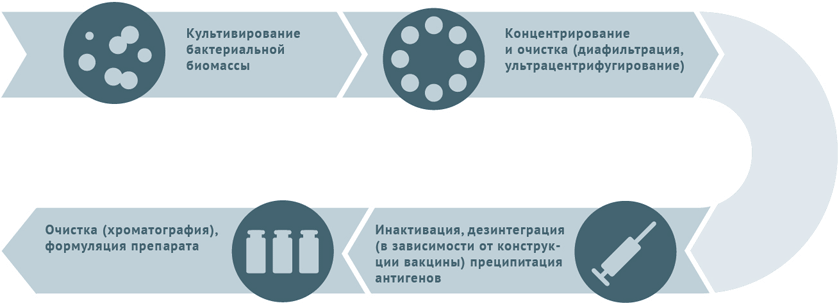
- Coltivazione e purificazione di ceppi batterici.
- inattivazione della biomassa.
- Per i vaccini frazionati, le cellule microbiche si disintegrano e fanno precipitare gli antigeni, seguito dal loro isolamento cromatografico.
- Nei vaccini coniugati gli antigeni (generalmente polisaccaridi) ottenuti dal trattamento precedente vengono avvicinati alla proteina trasportatrice (coniugazione).
Vaccini antivirali inattivati

- Embrioni di pollo, fibroblasti embrionali di quaglia, colture cellulari primarie (fibroblasti embrionali di pollo, cellule renali di criceto siriano), colture cellulari continue (MDCK, Vero, MRC-5, BHK, 293) possono diventare substrati per la crescita di ceppi virali nella produzione di vaccini. La purificazione primaria per rimuovere i detriti cellulari viene effettuata mediante ultracentrifugazione e diafiltrazione.
- Per l'inattivazione vengono utilizzati ultravioletti, formalina, beta-propiolattone.
- Nel caso della preparazione di vaccini frazionati o a subunità, l'intermedio viene sottoposto all'azione di un detergente per distruggere le particelle virali, quindi gli antigeni specifici vengono isolati mediante cromatografia fine.
- L'albumina sierica umana viene utilizzata per stabilizzare la sostanza risultante.
- Crioprotettori (nei liofilizzati): saccarosio, polivinilpirrolidone, gelatina.
Lo schema è adatto alla produzione di materiale di inoculazione contro l'epatite A, la febbre gialla, la rabbia, l'influenza, la poliomielite, l'encefalite trasmessa dalle zecche e l'encefalite giapponese.
Anatossine

Per disattivare gli effetti dannosi delle tossine, vengono utilizzati metodi:
- chimico (trattamento con alcool, acetone o formaldeide);
- fisico (riscaldamento).
Lo schema è adatto per la produzione di vaccini contro il tetano e la difterite.
Secondo l’Organizzazione Mondiale della Sanità (OMS), le malattie infettive rappresentano ogni anno il 25% del numero totale di decessi sul pianeta. Cioè, le infezioni rimangono ancora nell'elenco delle principali cause che mettono fine alla vita di una persona.
Uno dei fattori che contribuiscono alla diffusione delle malattie infettive e virali è la migrazione dei flussi di popolazione e del turismo. Il movimento delle masse umane in tutto il pianeta influisce sul livello di salute della nazione, anche in paesi altamente sviluppati come gli Stati Uniti, gli Emirati Arabi Uniti e gli Stati dell'UE.
Basato su materiali: "Scienza e vita" n. 3, 2006, "Vaccini: da Jenner e Pasteur ai giorni nostri", accademico dell'Accademia russa delle scienze mediche V.V. Zverev, direttore dell'Istituto di ricerca su vaccini e sieri intitolato a . I. I. Mechnikov RAMS.
Fai una domanda ad uno specialista
Una domanda per gli esperti di vaccini
Domande e risposte
Il vaccino Menugate è registrato in Russia? Da che età è consentito l'uso?
Sì, il vaccino è registrato contro il meningococco C, ora esiste anche un vaccino coniugato, ma contro 4 tipi di meningococco - A, C, Y, W135 - Menactra. Le vaccinazioni si effettuano a partire dai 9 mesi di vita.
Il marito ha trasportato il vaccino RotaTeq in un'altra città e, al momento dell'acquisto in farmacia, gli è stato consigliato di acquistare un contenitore refrigerante e di congelarlo nel congelatore prima del viaggio, quindi legare il vaccino e trasportarlo così. Il tempo di viaggio è durato 5 ore. È possibile somministrare un vaccino del genere a un bambino? Mi sembra che se leghi il vaccino a un contenitore congelato, il vaccino si congelerà!
Harit Susanna Mikhailovna risponde
Hai assolutamente ragione se ci fosse del ghiaccio nel contenitore. Ma se ci fosse una miscela di acqua e ghiaccio, il vaccino non dovrebbe congelare. Tuttavia, i vaccini vivi, che includono il rotavirus, non aumentano la reattogenicità a temperature inferiori a 0, a differenza di quelli non vivi, e, ad esempio, per la polio viva, è consentito il congelamento a -20 gradi C.
Mio figlio ora ha 7 mesi.
All'età di 3 mesi, aveva l'edema di Quincke sulla formula del latte Malyutka.
L'epatite è stata vaccinata al maternità, la seconda a due mesi e la terza ieri a sette mesi. La reazione è normale, anche senza temperatura.
Ma per la vaccinazione DPT ci è stata concessa un'esenzione medica per via orale.
Sono assolutamente a favore delle vaccinazioni!! E voglio vaccinarmi con il DTP. Ma voglio fare INFANRIX GEXA. Viviamo in Crimea!!! In Crimea non si trova da nessuna parte. Si prega di avvisare come affrontare questa situazione. Forse c'è un equivalente straniero? Non voglio farlo gratuitamente. Ne voglio uno pulito di alta qualità, in modo che ci siano meno rischi possibili !!!
Infanrix Hexa contiene un componente contro l'epatite B. Il bambino è completamente vaccinato contro l'epatite. Pertanto, come analogo straniero del DTP, è possibile produrre il vaccino Pentaxim. Inoltre, va detto che l'edema di Quincke sulla miscela di latte non è una controindicazione al vaccino DTP.
Dimmi, per favore, su chi e come vengono testati i vaccini?
Risponde Polibin Roman Vladimirovich
Come tutti i farmaci, i vaccini vengono sottoposti a studi preclinici (in laboratorio, su animali), e poi a studi clinici su volontari (su adulti, e poi su adolescenti, bambini con il permesso e il consenso dei genitori). Prima di essere approvato per l’uso nel programma di immunizzazione nazionale, vengono condotti studi su un gran numero di volontari; ad esempio, il vaccino contro il rotavirus è stato testato su quasi 70.000 persone in tutto il mondo.
Perché la composizione dei vaccini non è presentata sul sito? Perché viene ancora eseguita la reazione annuale di Mantoux (spesso non informativa) e non un esame del sangue, ad esempio un test del quantiferone? Come si può far valere le reazioni immunitarie ad un vaccino somministrato se nessuno sa in linea di principio cos'è l'immunità e come funziona, soprattutto se consideriamo ogni singola persona?
Risponde Polibin Roman Vladimirovich
La composizione dei vaccini è stabilita nelle istruzioni per la preparazione.
Prova di Mantoux. Secondo l'ordinanza n. 109 "Sul miglioramento delle misure antitubercolari nella Federazione Russa" e le norme sanitarie SP 3.1.2.3114-13 "Prevenzione della tubercolosi", nonostante la disponibilità di nuovi test, i bambini devono sottoporsi al test di Mantoux ogni anno, ma poiché questo test può dare risultati falsi positivi, se si sospetta la tubercolosi e l'infezione da tubercolosi attiva, viene eseguito un test Diaskin. Il test Diaskin è altamente sensibile (efficace) per rilevare l'infezione tubercolare attiva (quando i micobatteri si stanno moltiplicando). Tuttavia, i medici di medicina generale sconsigliano di passare completamente al test Diaskin e di non eseguire il test di Mantoux, poiché non "cattura" l'infezione precoce, e questo è importante, soprattutto per i bambini, poiché la prevenzione dello sviluppo di forme locali di tubercolosi è efficace nel primo periodo dell’infezione. Inoltre, per risolvere il problema della rivaccinazione con BCG è necessario accertare l'infezione da Mycobacterium tuberculosis. Sfortunatamente, non esiste un singolo test che possa rispondere con una precisione del 100% alla domanda se si tratta di un'infezione da micobatterio o di una malattia. Il test del quantiferone rileva anche solo le forme attive di tubercolosi. Pertanto, se si sospetta un'infezione o una malattia (reazione di Mantoux positiva, contatto con il paziente, reclami, ecc.), vengono utilizzati metodi complessi (test del diaskin, test del quantiferone, radiografia, ecc.).
Per quanto riguarda "l'immunità e come funziona", l'immunologia è oggi una scienza altamente sviluppata e molto, in particolare, per quanto riguarda i processi sullo sfondo della vaccinazione, è apertamente e ben studiato.
Il bambino ha 1 anno e 8 mesi, tutte le vaccinazioni sono state somministrate secondo il programma di vaccinazione. Compresi 3 pentaxim e rivaccinazioni in un anno e mezzo anche pentaxim. A 20 mesi è necessario liberarsi dalla poliomielite. Mi preoccupo sempre e sto molto attento a scegliere le vaccinazioni giuste, e ora ho cercato su tutta Internet, ma non riesco ancora a decidere. Abbiamo sempre fatto un'iniezione (in Pentaxime). E ora dicono gocce. Ma le gocce sono un vaccino vivo, ho paura di vari effetti collaterali e penso che sia meglio andare sul sicuro. Ma ho letto che le gocce antipolio producono più anticorpi, anche nello stomaco, cioè più efficaci di un'iniezione. Non ho capito bene. Spiegare se l'iniezione è meno efficace (imovax-polio, ad esempio)? Perché ci sono tali conversazioni? Ho paura di un calo, anche se minimo, ma del rischio di complicazioni sotto forma di malattia.
Risponde Polibin Roman Vladimirovich
Al momento, il programma di immunizzazione nazionale russo suggerisce un programma combinato di vaccinazione antipolio, vale a dire solo 2 prime iniezioni con vaccino inattivato e il resto con vaccino antipolio orale. Ciò è dovuto al fatto che eliminano completamente il rischio di sviluppare poliomielite associata al vaccino, che è possibile solo per la prima e in una percentuale minima di casi per la seconda. Di conseguenza, in presenza di 2 o più vaccinazioni contro la poliomielite con un vaccino inattivato, sono escluse complicazioni per il vaccino antipolio vivo. Infatti, alcuni esperti hanno ritenuto e riconosciuto che il vaccino orale presenta dei vantaggi, poiché forma un'immunità locale sulla mucosa intestinale, a differenza dell'IPV. Tuttavia, è ormai noto che il vaccino inattivato, in misura minore, forma anche un'immunità locale. Inoltre, 5 iniezioni del vaccino antipolio, sia orale vivo che inattivato, indipendentemente dal livello di immunità locale sulla mucosa intestinale, proteggono completamente il bambino dalle forme paralitiche di poliomielite. Per quanto sopra, tuo figlio ha bisogno di una quinta iniezione OPV o IPV.
Va anche detto che oggi viene attuato il piano globale dell'Organizzazione Mondiale della Sanità per eradicare la poliomielite nel mondo, il che implica la transizione completa di tutti i paesi al vaccino inattivato entro il 2019.
Nel nostro Paese esiste già una storia molto lunga nell'uso di molti vaccini: esistono studi a lungo termine sulla loro sicurezza ed è possibile conoscere i risultati dell'impatto dei vaccini su generazioni di persone?
Shamsheva Olga Vasilievna risponde
Nel corso dell’ultimo secolo, l’aspettativa di vita umana è aumentata di 30 anni, di cui 25 anni di vita aggiuntivi ricevuti attraverso la vaccinazione. Più persone sopravvivono, vivono più a lungo e meglio grazie al fatto che l’invalidità dovuta alle malattie infettive è diminuita. Questa è una risposta generale al modo in cui i vaccini influenzano generazioni di persone.
Il sito web dell’Organizzazione Mondiale della Sanità (OMS) contiene ampio materiale fattuale sugli effetti benefici della vaccinazione sulla salute degli individui e dell’umanità nel suo complesso. Prendo atto che la vaccinazione non è un sistema di credenze, è un'area di attività basata su un sistema di fatti e dati scientifici.
In base a cosa possiamo giudicare la sicurezza della vaccinazione? In primo luogo vengono registrati e registrati gli effetti collaterali e gli eventi avversi e viene chiarita la loro relazione causale con l’uso dei vaccini (farmacovigilanza). In secondo luogo, un ruolo importante nel monitoraggio delle reazioni avverse è svolto dagli studi post-marketing (possibili effetti avversi ritardati dei vaccini sull'organismo), condotti dalle aziende titolari dei certificati di registrazione. Infine, nel corso di studi epidemiologici viene valutata l’efficacia epidemiologica, clinica e socioeconomica della vaccinazione.
Per quanto riguarda la farmacovigilanza, in Russia il sistema di farmacovigilanza è appena in fase di formazione, ma mostra tassi di sviluppo molto elevati. In soli 5 anni il numero delle segnalazioni registrate di reazioni avverse ai farmaci nel sottosistema Farmacovigilanza dell'AIS di Roszdravnadzor è aumentato di 159 volte. 17.033 reclami nel 2013 contro 107 nel 2008. Per fare un confronto, negli Stati Uniti, vengono elaborati circa 1 milione di casi all'anno. Il sistema di farmacovigilanza consente di monitorare la sicurezza dei farmaci, accumulare dati statistici, sulla base dei quali le istruzioni per l'uso medico del farmaco possono cambiare, il farmaco può essere ritirato dal mercato, ecc. Pertanto, la sicurezza del paziente è garantita.
E ai sensi della legge sulla circolazione dei medicinali del 2010, i medici sono tenuti a riferire alle autorità federali di regolamentazione tutti i casi di effetti collaterali dei medicinali.
Grazie alla vaccinazione, l'umanità ha iniziato a sopravvivere e moltiplicarsi rapidamente. Gli oppositori dei vaccini non muoiono di peste, morbillo, vaiolo, epatite, pertosse, tetano e altri flagelli solo perché le persone civili hanno praticamente eliminato queste malattie sul nascere con i vaccini. Ma questo non significa che non ci sia più il rischio di ammalarsi e di morire. Leggi quali vaccini ti servono.
La storia conosce molti esempi di malattie che hanno causato danni devastanti. La peste del XIV secolo distrusse un terzo della popolazione europea, l'"influenza spagnola" del 1918-1920 costò la vita a circa 40 milioni di persone e l'epidemia di vaiolo lasciò meno di 3 milioni di persone sui 30 milioni di abitanti dell'Europa. gli Inca.
Ovviamente, l'avvento dei vaccini salverà milioni di vite in futuro - lo si può vedere semplicemente dal tasso di crescita della popolazione mondiale. Edward Jenner è considerato un pioniere nel campo della prevenzione dei vaccini. Nel 1796 notò che le persone che lavoravano nelle fattorie con mucche infette dal vaiolo bovino non si ammalavano di vaiolo. Per confermare, ha vaccinato il ragazzo con il vaiolo bovino e ha dimostrato che non era più suscettibile all'infezione. Ciò in seguito divenne la base per l’eradicazione del vaiolo in tutto il mondo.
Quali vaccini sono disponibili?
La composizione del vaccino comprende microrganismi uccisi o gravemente indeboliti in una piccola quantità o i loro componenti. Non possono causare una malattia a tutti gli effetti, ma consentono al corpo di riconoscere e ricordare le loro caratteristiche, in modo che in seguito, quando si incontra un agente patogeno a tutti gli effetti, possa essere rapidamente identificato e distrutto.
I vaccini sono suddivisi in diversi gruppi principali:
vaccini vivi. Per la loro produzione vengono utilizzati microrganismi indeboliti che non possono causare malattie, ma aiutano a sviluppare la corretta risposta immunitaria. Utilizzato per proteggere contro la poliomielite, l'influenza, il morbillo, la rosolia, la parotite, la varicella, la tubercolosi, l'infezione da rotavirus, la febbre gialla, ecc.
Vaccini inattivati . Prodotto da microrganismi uccisi. In questa forma non possono riprodursi, ma provocano lo sviluppo dell'immunità contro la malattia. Esempi sono il vaccino antipolio inattivato e il vaccino contro la pertosse a cellule intere.
Vaccini a subunità . La composizione comprende solo quei componenti del microrganismo che causano la produzione dell'immunità. Un esempio sono i vaccini contro le infezioni da meningococco, emofilia e pneumococco.
Anatossine . Tossine neutralizzate di microrganismi con l'aggiunta di speciali potenziatori - coadiuvanti (sali di alluminio, calcio). Un esempio sono i vaccini contro la difterite e il tetano.
Vaccini ricombinanti . Vengono creati utilizzando metodi di ingegneria genetica, che includono proteine ricombinanti sintetizzate in ceppi di laboratorio di batteri e lieviti. Un esempio è il vaccino contro l’epatite B.
Si raccomanda di effettuare la vaccinazione secondo il Programma nazionale di immunizzazione. Ogni Paese ha le sue, poiché la situazione epidemiologica può variare notevolmente, e in alcuni Paesi le vaccinazioni utilizzate in altri non sono sempre necessarie.
Ecco il calendario nazionale delle vaccinazioni preventive in Russia:

Puoi anche conoscere il calendario delle vaccinazioni degli Stati Uniti e il calendario delle vaccinazioni dei paesi europei: sono per molti versi molto simili al calendario nazionale:
- Calendario delle vaccinazioni nell'Unione Europea (puoi selezionare qualsiasi paese nel menu e visualizzare le raccomandazioni).
Tubercolosi
Vaccini – BCG, BCG-M. Non riducono il rischio di contrarre la tubercolosi, ma prevengono fino all’80% delle forme gravi di infezione nei bambini. È incluso nel calendario nazionale di oltre 100 paesi del mondo.
Epatite B
Vaccini - Euvax B, vaccino ricombinante contro l'epatite B, Regevak B, Engerix B, vaccino Bubo-Kok, Bubo-M, Shanvak-B, Infanrix Hexa, DTP-HEP B.
Con l’aiuto di questi vaccini è stato possibile ridurre il numero di bambini affetti da epatite B cronica dall’8-15% al<1%. Является важным средством профилактики, защищает от развития первичного рака печени. Предотвращает 85-90% смертей, происходящих вследствие этого заболевания. Входит в календарь 183 стран.
infezione da pneumococco
Vaccini - "Pneumo-23", 13-valente "Prevenar 13", 10-valente "Synflorix".
Riduce dell'80% l'incidenza della meningite pneumococcica. Incluso nel calendario di 153 paesi del mondo.
Difterite, pertosse, tetano
Vaccini - combinati (contengono 2-3 vaccini in 1 preparazione) - ADS, ADS-M, AD-M, DTP, Bubo-M, Bubo-Kok, Infanrix, Pentaxim, Tetraxim, Infanrix Penta, Infanrix Hexa
Difterite: l'efficacia dei vaccini moderni è del 95-100%. Ad esempio, il rischio di contrarre l'encefalopatia nei non vaccinati è 1:1200, mentre nei vaccinati è inferiore a 1:300000.
Pertosse: l'efficacia del vaccino è superiore al 90%.
Tetano: efficienza 95-100%. L'immunità persistente dura 5 anni, poi svanisce gradualmente, per questo motivo è necessaria la rivaccinazione ogni 10 anni.
Nel calendario sono inclusi 194 paesi del mondo.
Polio
Vaccini: Infanrix Hexa, Pentaxim, vaccino antipolio orale 1, 3 tipi, Imovax Polio, Poliorix, Tetraxim.
La poliomielite è incurabile, può solo essere prevenuta. Dall’introduzione della vaccinazione, il numero di casi è sceso da 350.000 casi dal 1988 a 406 casi nel 2013.
Infezione da emofilo
Vaccini: "Act-HIB", "Hiberix Pentaxim", emofilico di tipo B coniugato, "Infanrix Hexa".
I bambini sotto i 5 anni non possono sviluppare adeguatamente l’immunità a questa infezione, che è altamente resistente ai farmaci antibatterici. L'efficacia della vaccinazione è del 95-100%. Incluso nel calendario di 189 paesi del mondo.
Morbillo, rosolia, parotite
Vaccini: Priorix, MMP-II.
Morbillo: la vaccinazione ha prevenuto 15,6 milioni di morti tra il 2000 e il 2013. La mortalità globale è diminuita del 75%.
Rosolia: i bambini la tollerano senza problemi, ma nelle donne in gravidanza può causare malformazioni fetali. La vaccinazione di massa in Russia ha ridotto l’incidenza a 0,67 ogni 100.000 persone. (2012).
Parotite: può causare un gran numero di complicazioni, come sordità, idrocefalo, infertilità maschile. L'efficacia della vaccinazione è del 95%. Casi di morbilità per il 2014 In Russia: 0,18 ogni 100.000 persone.
Influenza
Vaccini: Ultravac, Ultrix, Microflu, Fluvaxin, Vaxigrip, Fluarix, Begrivak, Influvac, Agrippal S1, Grippol Plus, Grippol, Inflexal V", "Sovigripp".
Il vaccino funziona nel 50-70% dei casi. È indicato per le persone a rischio (anziani, con patologie respiratorie concomitanti, sistema immunitario indebolito, ecc.).
Nota: i vaccini russi "Grippol" e "Grippol +" hanno una quantità insufficiente di antigeni (5 μg invece dei 15 prescritti), giustificando ciò con la presenza di poliossidonio, che dovrebbe stimolare l'immunità e potenziare l'effetto del vaccino, ma esiste nessun dato lo conferma.
Quali sono gli effetti negativi dei vaccini?
Le conseguenze negative possono essere suddivise in effetti collaterali e complicazioni post-vaccinazione.
Gli effetti collaterali sono reazioni alla somministrazione del farmaco che non richiedono trattamento. Il loro rischio è inferiore al 30%, come con la maggior parte dei farmaci.
L’elenco degli “effetti collaterali”, se riassunti per tutti i vaccini:
- Un aumento della temperatura corporea per diversi giorni (l'interruzione con Ibuprofene e Paracetamolo non è raccomandata a causa di una possibile diminuzione dell'effetto della vaccinazione).
- Dolore nel sito di iniezione per 1-10 giorni.
- Mal di testa.
- Reazioni allergiche.
Tuttavia, ci sono manifestazioni più pericolose, anche se estremamente rare, che il medico curante dovrebbe trattare:
- Poliomielite associata al vaccino. Si è verificato 1 caso ogni 1-2 milioni di vaccinazioni. Al momento, grazie al nuovo vaccino inattivato, non si verifica affatto.
- Infezione generalizzata da BCG: la stessa probabilità. Manifestato nei neonati con immunodeficienza.
- Ascesso freddo - da BCG, circa 150 casi all'anno. Si verifica a causa di una somministrazione impropria del vaccino.
- Linfoadenite - BCG, circa 150 casi all'anno. Infiammazione dei linfonodi regionali.
- Ostite – lesione ossea BCG, prevalentemente nelle costole. Meno di 70 casi all'anno.
- Infiltrati: sigilli nel sito di iniezione, da 20 a 50 casi all'anno.
- L'encefalite - da vaccini vivi come morbillo, rosolia, parotite, è estremamente rara.
Come ogni farmaco funzionante, i vaccini possono avere un effetto negativo sul corpo. Tuttavia, questi effetti sono inimmaginabilmente piccoli rispetto ai benefici.
Non automedicare e prenditi cura della tua salute.
campi_testo
campi_testo
freccia_verso l'alto
Nell'arsenale della moderna immunoprofilassi ci sono diverse dozzine di agenti immunoprofilattici.
Attualmente esistono due tipi di vaccini:
- tradizionale (prima e seconda generazione) e
- vaccini di terza generazione progettati sulla base di metodi biotecnologici.
Vaccini di prima e seconda generazione
campi_testo
campi_testo
freccia_verso l'alto
Tra vaccini di prima e seconda generazione distinguere:
- vivere,
- inattivato (ucciso) e
- vaccini chimici.
Vaccini vivi
campi_testo
campi_testo
freccia_verso l'alto
Per creare vaccini vivi, vengono utilizzati microrganismi (batteri, virus, rickettsie) con una virulenza indebolita che si è formata naturalmente o artificialmente nel processo di selezione del ceppo. L'efficacia di un vaccino vivo fu dimostrata per la prima volta dallo scienziato inglese E. Jenner (1798), che propose per l'immunizzazione contro il vaiolo un vaccino contenente un agente patogeno vaccinico a bassa virulenza per l'uomo, dalla parola latina vasca - mucca e il nome "vaccino " venire da. Nel 1885, L. Pasteur propose un vaccino vivo contro la rabbia ottenuto da un ceppo vaccinale indebolito (attenuato). I ricercatori francesi A. Calmette e C. Guerin, per indebolire la virulenza, hanno coltivato a lungo su un terreno sfavorevole al microbo, il micobatterio bovino della tubercolosi, da cui si ricava un vaccino vivo BCG.
In Russia vengono utilizzati vaccini vivi attenuati sia nazionali che esteri. Questi includono i vaccini contro la poliomielite, il morbillo, la parotite, la rosolia e la tubercolosi, che sono inclusi nel programma di vaccinazione preventiva.
Vengono utilizzati anche vaccini contro la tularemia, la brucellosi, l'antrace, la peste, la febbre gialla, l'influenza. I vaccini vivi creano un’immunità intensa e duratura.
Vaccini inattivati
campi_testo
campi_testo
freccia_verso l'alto
I vaccini inattivati (uccisi) sono preparati preparati utilizzando ceppi industriali di agenti patogeni delle infezioni interessate e preservando la struttura corpuscolare del microrganismo. (I ceppi hanno proprietà antigeniche complete.) Esistono vari metodi di inattivazione, i cui requisiti principali sono l'affidabilità dell'inattivazione e il minimo effetto dannoso sugli antigeni di batteri e virus.
Storicamente il riscaldamento era considerato il primo metodo di inattivazione. (“vaccini riscaldati”).
L'idea dei "vaccini riscaldati" appartiene a V. Kolle e R. Pfeiffer. L'inattivazione dei microrganismi si ottiene anche sotto l'azione di formalina, formaldeide, fenolo, fenossietanolo, alcool, ecc.
Il calendario vaccinale russo prevede la vaccinazione con vaccino antipertosse ucciso. Attualmente, il paese utilizza (insieme al vaccino vivo) la poliomielite inattivato.
Nella pratica sanitaria, oltre a quelli vivi, vengono utilizzati anche vaccini uccisi contro l'influenza, l'encefalite da zecche, la febbre tifoide, la febbre paratifoide, la brucellosi, la rabbia, l'epatite A, l'infezione da meningococco, l'infezione da herpes, la febbre Q, il colera e altre infezioni.
Vaccini chimici
campi_testo
campi_testo
freccia_verso l'alto
I vaccini chimici contengono componenti antigenici specifici estratti da cellule batteriche o tossine con vari metodi (estrazione con acido tricloroacetico, idrolisi, digestione enzimatica).
L'effetto immunogenico più elevato si osserva con l'introduzione di complessi antigenici ottenuti dalle strutture del guscio dei batteri, ad esempio l'antigene Vi degli agenti causali della febbre tifoide e della febbre paratifoide, l'antigene capsulare del microrganismo della peste, gli antigeni dei gusci degli agenti patogeni della pertosse, della tularemia, ecc.
I vaccini chimici hanno effetti collaterali meno pronunciati, sono actogenici e mantengono la loro attività per lungo tempo. Tra i farmaci di questo gruppo nella pratica medica viene utilizzato il colerogeno: anatossina, antigeni altamente purificati di meningococchi e pneumococchi.
Anatossine
campi_testo
campi_testo
freccia_verso l'alto
Per creare un'immunità attiva artificiale contro le malattie infettive causate da microrganismi che producono esotossine, vengono utilizzati i tossoidi.
Le anatossine sono tossine neutralizzate che hanno mantenuto proprietà antigeniche e immunogeniche. La neutralizzazione della tossina si ottiene mediante esposizione alla formalina e esposizione prolungata in un termostato a una temperatura di 39–40 °C. L'idea di neutralizzare la tossina con formalina appartiene a G. Ramon (1923), che propose il tossoide difterico per l'immunizzazione. Attualmente vengono utilizzati i tossoidi difterico, tetanico, botulinico e stafilococcico.
In Giappone è stato creato ed è in fase di studio un vaccino contro la pertosse purificato precipitato e senza cellule. Contiene il fattore stimolante la linfocitosi e l'emoagglutinina come tossoidi ed è significativamente meno reattivo e almeno altrettanto efficace del vaccino antipertosse particolato ucciso (che è la parte più reattivo del vaccino DTP ampiamente utilizzato).
Vaccini di terza generazione
campi_testo
campi_testo
freccia_verso l'alto
Attualmente continua il miglioramento delle tecnologie tradizionali per la produzione di vaccini e i vaccini vengono sviluppati con successo tenendo conto dei risultati della biologia molecolare e dell’ingegneria genetica.
L'impulso per lo sviluppo e la creazione di vaccini di terza generazione è stato la ragione dell'uso limitato dei vaccini tradizionali per la prevenzione di una serie di malattie infettive. Innanzitutto, ciò è dovuto agli agenti patogeni che sono scarsamente coltivati nei sistemi in vitro e in vivo (virus dell'epatite, HIV, agenti patogeni della malaria) o che presentano una pronunciata variabilità antigenica (influenza).
I vaccini di terza generazione includono:
- vaccini sintetici,
- Ingegneria genetica E
- vaccini anti-idiotipici.
Vaccini artificiali (sintetici).
campi_testo
campi_testo
freccia_verso l'alto
I vaccini artificiali (sintetici) sono un complesso di macromolecole che trasportano diversi determinanti antigenici di vari microrganismi e sono in grado di immunizzare contro diverse infezioni, e un trasportatore polimerico è un immunostimolante.
L’uso di polielettroliti sintetici come immunostimolante può aumentare significativamente l’effetto immunogenico del vaccino, anche in individui portatori di geni Ir a bassa risposta e geni Is a forte soppressione, cioè nei casi in cui i vaccini tradizionali sono inefficaci.
Vaccini geneticamente modificati
campi_testo
campi_testo
freccia_verso l'alto
I vaccini geneticamente modificati vengono sviluppati sulla base di antigeni sintetizzati in sistemi batterici ricombinanti (E. coli), lieviti (Candida) o virus (virus vaccinia). Questo tipo di vaccino può essere efficace nell'immunoprofilassi dell'epatite virale B, dell'influenza, dell'infezione da herpes, della malaria, del colera, dell'infezione da meningococco, delle infezioni opportunistiche.
Vaccini antiidiotipici
campi_testo
campi_testo
freccia_verso l'alto
Tra le infezioni per le quali esistono già vaccini o è prevista l'applicazione di una nuova generazione di vaccini, va segnalata innanzitutto l'epatite B (la vaccinazione è stata introdotta in conformità con l'ordinanza del Ministero della Salute della Federazione Russa n. 226 del 08.06.96 nel calendario vaccinale).
I vaccini promettenti includono vaccini contro l’infezione pneumococcica, la malaria, l’infezione da HIV, le febbri emorragiche, le infezioni virali respiratorie acute (adenovirus, infezione da virus respiratorio sinciziale), infezioni intestinali (rotavirus, elicobatteriosi), ecc.
Monovaccini e vaccini combinati
campi_testo
campi_testo
freccia_verso l'alto
I vaccini possono contenere antigeni di uno o più agenti patogeni.
Vengono chiamati i vaccini contenenti gli antigeni dell'agente eziologico di un'infezione monovaccini(colera, monovaccino contro il morbillo).
Sono stati ampiamente utilizzati vaccini associati, costituito da più antigeni e che consente la vaccinazione contro più infezioni contemporaneamente, di- E trivaccini. Questi includono il vaccino adsorbito pertosse-difterite-tetano (DTP), il vaccino tifo-paratifo-tetano. Viene utilizzato il vaccino adsorbito contro la difterite-tetano (ADS), che viene vaccinato nei bambini dopo i 6 anni di vita e negli adulti (al posto della vaccinazione DTP).
I vaccini vivi associati includono il vaccino contro il morbillo, la parotite e la rosolia (MTC). È in preparazione la registrazione di un vaccino combinato TTK e varicella.
Ideologia della creazione combinato I vaccini fanno parte della World Vaccine Initiative, il cui obiettivo finale è creare un vaccino che possa proteggere da 25-30 infezioni, essere somministrato una volta per via orale in tenera età e non provochi effetti collaterali.
requisiti del vaccino.
La sicurezza è la proprietà più importante di un vaccino ed è attentamente ricercata e controllata
produzione e utilizzo dei vaccini. Un vaccino è sicuro se somministrato agli esseri umani
non provoca lo sviluppo di gravi complicazioni e malattie;
Protettività: la capacità di indurre una difesa specifica del corpo contro
alcune malattie infettive;
Durata della conservazione della protettività;
Stimolazione della formazione di anticorpi neutralizzanti;
Stimolazione dei linfociti T effettori;
Durata della conservazione della memoria immunologica;
Basso costo;
Stabilità biologica durante il trasporto e lo stoccaggio;
Bassa reattogenicità;
Facilità di introduzione.
Tipi di vaccini:
I vaccini vivi vengono prodotti sulla base di ceppi attenuati di un microrganismo con avirulenza geneticamente fissata. Il ceppo vaccinale, dopo la somministrazione, si moltiplica nell'organismo della persona vaccinata e provoca un processo infettivo vaccinale. Nella maggior parte dei vaccinati, l'infezione da vaccino procede senza sintomi clinici pronunciati e porta alla formazione, di regola, di un'immunità stabile. Esempi di vaccini vivi sono i vaccini per la prevenzione della poliomielite (vaccino vivo Sabin), della tubercolosi (BCG), della parotite, della peste, dell'antrace, della tularemia. I vaccini vivi sono disponibili in forma liofilizzata (in polvere)
forma (ad eccezione della poliomielite). I vaccini uccisi sono batteri o virus inattivati dall’esposizione chimica (formalina, alcool, fenolo) o fisica (calore, radiazioni ultraviolette). Esempi di vaccini inattivati sono: la pertosse (come componente del DTP), la leptospirosi, il vaccino contro il virus intero dell'influenza, il vaccino contro l'encefalite trasmessa dalle zecche e il vaccino antipolio inattivato (vaccino Salk).
I vaccini chimici si ottengono mediante distruzione meccanica o chimica di microrganismi e isolamento di antigeni protettivi, cioè che causano la formazione di risposte immunitarie protettive. Ad esempio, il vaccino contro la febbre tifoide, il vaccino contro il meningococco.
Anatossine. Questi farmaci sono tossine batteriche rese innocue
esposizione alla formalina a temperatura elevata (400) per 30 giorni, seguita da purificazione e concentrazione. Le anatossine vengono assorbite su vari adsorbenti minerali, come l'idrossido di alluminio (adiuvanti). L'adsorbimento aumenta significativamente l'attività immunogenica dei tossoidi. Ciò è dovuto sia alla creazione di un “deposito” del farmaco nel sito di iniezione, sia all'azione adiuvante
dall'azione di un assorbente che provoca infiammazione locale, un aumento della reazione plasmocitaria nei linfonodi regionali.Le anatossine sono utilizzate per prevenire il tetano, la difterite e le infezioni da stafilococco.
I vaccini sintetici sono determinanti antigenici di microrganismi creati artificialmente.
I vaccini associati comprendono farmaci dei gruppi precedenti e contro diverse infezioni. Esempio: DPT - è costituito da tossoidi difterici e tetanici adsorbiti su idrossido di alluminio e vaccino antipertosse ucciso.
Vaccini ottenuti mediante ingegneria genetica. L'essenza del metodo: i geni di un microrganismo virulento responsabile della sintesi di antigeni protettivi vengono inseriti nel genoma di un microrganismo innocuo che, una volta coltivato, produce e accumula l'antigene corrispondente. Un esempio è il vaccino ricombinante contro l’epatite B, il vaccino contro il rotavirus.
In futuro, si prevede di utilizzare vettori in cui sono incorporati non solo i geni,
che controllano la sintesi degli antigeni patogeni, ma anche geni che codificano vari mediatori (proteine) della risposta immunitaria (interferoni, interleuchine, ecc.
Attualmente, i vaccini vengono sviluppati in modo intensivo a partire dal DNA plasmidico (extranucleare) che codifica antigeni di agenti patogeni di malattie infettive. L'idea di tali vaccini è quella di inserire nel genoma umano i geni del microrganismo responsabile della sintesi proteica microbica. Allo stesso tempo, le cellule umane smettono di produrre questa proteina a loro estranea e il sistema immunitario inizierà a produrre anticorpi contro di essa. Questi anticorpi neutralizzeranno l'agente patogeno se entra nel corpo.
Indice dell'argomento "Immunodeficienze. Vaccini. Sieri. Immunoglobuline":Vaccini. Tipi di antigeni vaccinali. classificazione dei vaccini. Tipi di vaccini. vaccini vivi. Vaccini indeboliti (attenuati). vaccini divergenti.
Vaccini- preparati immunobiologici destinati all'immunoprofilassi attiva, cioè alla creazione di un'immunità specifica attiva del corpo verso uno specifico agente patogeno. Vaccinazione riconosciuto dall’OMS come metodo ideale per la prevenzione delle malattie infettive umane. L’elevata efficienza, la semplicità e la possibilità di un’ampia copertura delle persone vaccinate per prevenire la malattia su larga scala hanno portato l’immunoprofilassi attiva nella categoria delle priorità statali nella maggior parte dei paesi del mondo. Una serie di misure per la vaccinazione comprende la selezione delle persone da vaccinare, la scelta della preparazione del vaccino e la determinazione dello schema per il suo utilizzo, nonché (se necessario) il monitoraggio dell'efficacia, l'arresto di possibili reazioni patologiche e complicanze. Come antigene nelle preparazioni vaccinali sono:
Corpi microbici interi (vivi o uccisi);
antigeni individuali di microrganismi (il più delle volte antigeni protettivi);
tossine di microrganismi;
microrganismi Ag creati artificialmente;
Ag ottenuto mediante ingegneria genetica.
La maggior parte dei vaccini si dividono in viventi, inattivati (uccisi, non viventi), molecolari (tossoidi), geneticamente modificati e chimici; dalla presenza di un insieme completo o incompleto di antigeni - in corpuscolari e componenti, e dalla capacità di sviluppare l'immunità verso uno o più agenti patogeni - in mono- e associati.
Vaccini vivi
Vaccini vivi- preparati di microrganismi patogeni attenuati (indeboliti) o geneticamente modificati, nonché microbi strettamente correlati in grado di indurre l'immunità a una specie patogena (in quest'ultimo caso si tratta dei cosiddetti vaccini divergenti). Dal momento che tutto vaccini vivi contengono corpi microbici, sono classificati come preparati vaccinali corpuscolari.
Immunizzazione con vaccino vivo porta allo sviluppo del processo di vaccinazione, che avviene nella maggior parte dei vaccinati senza manifestazioni cliniche visibili. Il vantaggio principale dei vaccini vivi è un set di antigeni dell'agente patogeno completamente conservato, che garantisce lo sviluppo di un'immunità a lungo termine anche dopo una singola immunizzazione. I vaccini vivi presentano anche una serie di svantaggi. Il più caratteristico è il rischio di sviluppare un'infezione manifesta a seguito della diminuzione dell'attenuazione del ceppo vaccinale. Fenomeni simili sono più tipici per i vaccini antivirali (ad esempio, il vaccino antipolio vivo può raramente causare poliomielite fino allo sviluppo di lesioni del midollo spinale e paralisi).
Vaccini attenuati (attenuati).
Indebolito ( attenuato) vaccini sono costituiti da microrganismi con patogenicità ridotta, ma immunogenicità pronunciata. L'introduzione di un ceppo vaccinale nell'organismo imita il processo infettivo: il microrganismo si moltiplica, provocando lo sviluppo di risposte immunitarie. I vaccini più conosciuti sono quelli per la prevenzione dell’antrace, della brucellosi, della febbre Q e della febbre tifoide. Tuttavia, la maggior parte vaccini vivi- antivirale. I più conosciuti sono il vaccino contro la febbre gialla, il vaccino antipolio di Sabin, i vaccini contro l'influenza, il morbillo, la rosolia, la parotite e le infezioni da adenovirus.
Vaccini divergenti
COME vaccino I ceppi utilizzano microrganismi strettamente correlati agli agenti patogeni delle malattie infettive. L'Ag di tali microrganismi induce una risposta immunitaria incrociata all'Ag dell'agente patogeno. Il vaccino più conosciuto e utilizzato da più tempo è contro il vaiolo (dal virus vaccinia) e il BCG per la prevenzione della tubercolosi (da Mycobacterium bovine tuberculosis).
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0