13.1. Trauma cranico
La rilevanza dello studio della lesione cerebrale traumatica (TBI) è determinata dai seguenti fattori:
I trauma cranici sono al primo posto tra tutti gli infortuni infantili che richiedono il ricovero ospedaliero e rappresentano fino al 37,6% di tutti gli infortuni infantili;
Secondo l'OMS si registra un aumento costante dell'incidenza del trauma cranico pari all'1-2% annuo;
Il trauma cranico è al primo posto nella struttura della mortalità infantile;
I TBI sono una delle principali cause di disabilità e perdita temporanea della capacità lavorativa.
Nella lesione cerebrale traumatica, l'energia meccanica danneggia non solo il cranio, ma anche il suo contenuto (cervello, meningi, nervi cranici). Il danno che interessa solo i tessuti molli senza coinvolgere le ossa del cranio e la materia cerebrale è chiamato contusione cranica. Le sue conseguenze sono meno gravi di quelle di una lesione cerebrale traumatica.
Anche una lieve lesione cerebrale traumatica subita durante l'infanzia lascia un'impronta sull'intero periodo successivo della vita del bambino. Allo stesso tempo, i bambini hanno maggiori probabilità rispetto agli adulti di avere un esito favorevole dopo una grave lesione cerebrale traumatica a causa delle elevate capacità compensatorie del cervello del bambino.
Le caratteristiche del corpo di un bambino in via di sviluppo contribuiscono all'unicità delle lesioni traumatiche e delle manifestazioni cliniche delle lesioni cerebrali traumatiche. Per i bambini, soprattutto in tenera età, le fratture del cranio sotto forma di palla di celluloide lineare o concava, di regola, non sono accompagnate da sintomi di danno al sistema nervoso, il che, a sua volta, complica la diagnosi tempestiva del danno cerebrale e può portare a gravi conseguenze.
Il diverso comportamento dei bambini porta a una distribuzione della frequenza degli infortuni per genere: i ragazzi subiscono lesioni cerebrali traumatiche 3 volte più spesso delle ragazze. Esistono poi caratteristiche legate all'età: la maggior parte dei danni si verifica in età prescolare e primaria; più della metà - per 7-12 anni. Questa distribuzione per età si spiega con l'indipendenza dei bambini quando iniziano a frequentare la scuola. Frequenza dei casi di infortuni infantili in età
si scioglie in primavera e in estate, quando la durata delle ore diurne aumenta e i bambini restano fuori senza la supervisione di un adulto. I diretti colpevoli degli infortuni ai bambini piccoli (sotto i 3 anni di età) sono gli adulti, il cui comportamento imprudente può portare alla tragedia. Sono frequenti i casi di cadute di bambini da fasciatoi, divani, culle, passeggini e perfino dalle finestre delle case.
Nei bambini, oltre agli infortuni domestici e stradali, si verificano lesioni scolastiche.
La patogenesi della lesione comprende un impatto di tipo impulsivo (accelerazione o decelerazione di una testa in movimento), quando non vi è alcun contatto diretto della testa con l'agente traumatico. La tipologia dell'impatto è provocata dal contatto dell'agente traumatico con la testa o il busto, mentre i fattori patogenetici sono sia l'accelerazione della testa che il contatto. Gli impatti da contatto solitamente causano deformazioni e fratture delle ossa del cranio, ematomi epidurali e contusioni cerebrali focali nel sito dell'impatto e del controimpatto. Quando esposti a impulsi dovuti ad accelerazione-decelerazione lineare o angolare della testa, si osserva più spesso un danno cerebrale diffuso: commozioni cerebrali, danno assonale diffuso, contusioni cerebrali focali ed ematomi subdurali.
L’impatto statico è meno comune e può causare la compressione della testa con danni estesi al cuoio capelluto e al cranio. Gli impatti da contatto possono causare danni sia nel punto di impatto che più lontano.
L'effetto biomeccanico sul cervello si basa su: 1) un'onda d'urto che si propaga dal sito di applicazione dell'agente traumatico alla testa attraverso il cervello fino al polo opposto con rapidi cambiamenti di pressione nei siti di impatto e controshock; cavitazione risonante; effetto shock della deformazione del cranio; impatto idrodinamico del liquido cerebrospinale; 2) spostamento e rotazione degli emisferi cerebrali massicci rispetto al tronco cerebrale più fisso durante un trauma di accelerazione-decelerazione.
L'impatto dell'energia meccanica e dell'onda del liquido cerebrospinale sul cervello porta all'avvio di successivi processi fisiopatologici: asinapsia funzionale, reazioni vasomotorie riflesse (spasmo e paresi dei capillari), ridotta permeabilità della barriera ematoencefalica e disturbi liquorodinamici. Il loro risultato è ischemia ed edema cerebrale.
Classificazione delle lesioni cerebrali traumatiche
I. Per tipologia:
Isolata: non sono presenti lesioni extracraniche;
Combinato: contemporaneamente a una lesione cerebrale traumatica si verificano lesioni extracraniche alle ossa scheletriche e agli organi interni;
Combinato: lesioni derivanti dall'esposizione simultanea a diversi tipi di energia (meccanica, termica, radiazioni, chimica).
II. A seconda del rischio di infezione:
Lesioni craniocerebrali aperte, caratterizzate dalla rottura dell'integrità delle coperture molli della testa, inclusa l'aponeurosi, e delle ossa del cranio in condizioni di danno cerebrale. Esistono lesioni aperte: non penetranti (con danni alle ossa, ma preservando l'integrità della dura madre) e penetranti (con danni alle ossa, alla dura madre e al cervello);
Lesioni craniocerebrali chiuse, caratterizzate da danni al cranio e al cervello senza danneggiare l'integrità della testa, o con contusioni e ferite dei tessuti molli della testa senza danno all'aponeurosi. Le lesioni chiuse comprendono anche le fratture della volta cranica che non sono accompagnate da lesioni ai tessuti molli adiacenti e all'aponeurosi.
III. Secondo le caratteristiche dell'evento:
Primario: l'esposizione all'energia meccanica non è associata a una precedente catastrofe cerebrale;
Secondario: l'impatto dell'energia meccanica è avvenuto a seguito di una catastrofe cerebrale che ha causato una caduta, ad esempio durante un attacco epilettico o un ictus.
IV. Forme cliniche:
Commozione cerebrale;
Contusione cerebrale:
a) lieve
b) grado medio,
c) grave;
Compressione cerebrale:
a) sullo sfondo del suo infortunio,
b) senza lesioni concomitanti.
Le principali forme cliniche di lesione cerebrale traumatica: commozione cerebrale, contusione e compressione del cervello sono note da più di 200 anni. Negli ultimi anni sono stati isolati anche danni assonali diffusi e compressione.
teste. Sulla base di questa classificazione, è stato riscontrato che il trauma cranico lieve è osservato nel 60-80%, moderato - nel 10-20%, grave - nel 10% dei casi.
V. Per gravità:
Lieve: commozione cerebrale e lieve contusione;
Moderato: livido di moderata gravità;
Grave: grave contusione, compressione cerebrale, lesione assonale diffusa e compressione della testa.
La Glasgow Coma Scale viene utilizzata per prevedere e determinare la gravità della lesione. La somma dei punti per una valutazione quantitativa dello stato di coscienza in una vittima con una lesione cerebrale traumatica varia da 15 a 3. Con un punteggio di 3-8, il paziente ha una lesione cerebrale traumatica grave, con 9-12 - moderata , 13-15 - lieve lesione craniocerebrale.
VI. Periodi di flusso:
Il periodo acuto va da 2 a 10 settimane, a seconda della forma clinica della lesione cerebrale traumatica: per una commozione cerebrale - 1-2 settimane; per un leggero livido - 2-3 settimane; per contusione cerebrale moderata - 4-5 settimane; per grave contusione cerebrale - 6-8 settimane; per danno assonale diffuso - 8-10 settimane; con compressione - 3-10 settimane;
Periodo intermedio: per lesioni cerebrali traumatiche lievi - fino a 2 mesi; per lesione cerebrale traumatica moderata - 4 mesi; per gravi lesioni cerebrali traumatiche - fino a 6 mesi;
Periodo a lungo termine (indipendentemente dalla forma clinica): con recupero clinico - fino a 2 anni; con un decorso progressivo di lesione cerebrale traumatica - non limitato.
Quadro clinico e patologico
Commozione cerebrale - Questa è una forma lieve di danno cerebrale diffuso, in cui non sono presenti cambiamenti macrostrutturali. Attualmente, le commozioni cerebrali non sono suddivise in livelli di gravità.
Clinicamente si verifica una perdita di coscienza che dura da alcuni secondi a diversi minuti. Nei bambini, la perdita di coscienza potrebbe non verificarsi o passare inosservata. È caratteristica l'amnesia retrograda e anterograda a breve termine che, date le diverse età dei bambini, non è sempre un criterio affidabile. I bambini nei primi mesi di vita possono manifestare vomito o spontaneità
rigurgito dopo l'infortunio. Dopo il ripristino della coscienza i disturbi tipici sono mal di testa, vertigini, debolezza, acufeni, vampate di calore, sudorazione e disturbi del sonno. Può verificarsi dolore nel movimento dei bulbi oculari, diplopia nel tentativo di leggere, iperestesia vestibolare. Le funzioni vitali non sono influenzate.
Non ci sono sintomi focali chiari nello stato neurologico. Si può osservare una leggera asimmetria transitoria dei riflessi tendinei e cutanei e un nistagmo su piccola scala a breve termine, che scompare entro i primi 3-7 giorni. Nei bambini piccoli è necessario ottenere informazioni sulla reazione ad una caduta (congelamento, fiacchezza, trattenimento del respiro a breve termine, urla), pallore, rigurgito, rifiuto di mangiare, disturbi del sonno sotto forma di sonnolenza o dissonnia , agitazione o letargia, precedentemente non caratteristiche di questo bambino. Non ci sono lesioni alle ossa del cranio. Il liquido cerebrospinale è invariato. Una TAC del cervello non rivela alcun cambiamento nella sostanza cerebrale o nel tratto del liquido cerebrospinale. La condizione generale dei pazienti di solito migliora entro la prima settimana.
Patologicamente, la microscopia ottica rivela cambiamenti a livello cellulare (tigrolisi perinucleare, spostamento dei nuclei neuronali, rigonfiamento delle neurofibrille); con microscopia elettronica - danno alle membrane cellulari, ai mitocondri e ad altri organelli.
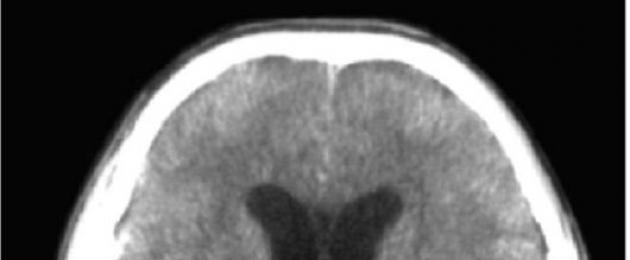
Per contusione cerebralecaratterizzato da danni macrostrutturali al midollo di vario grado (emorragia, distruzione), nonché emorragie subaracnoidee, fratture delle ossa della volta e della base del cranio. Il danno può essere locale o diffuso. Il danno cerebrale diffuso differisce dalla commozione cerebrale per rotture assonali nella sostanza bianca, gangli della base e tronco encefalico, emorragie focali piccole nelle strutture della linea mediana (Fig. 13.1).
Lieve contusione cerebrale caratterizzato da perdita di coscienza dopo l'infortunio che varia da alcuni minuti a diverse decine di minuti. Dopo il ripristino della coscienza, sono tipici disturbi di mal di testa, vertigini e nausea. Di regola si nota amnesia retro, con e anterograda. Il vomito è spesso ripetuto. Le funzioni vitali non sono influenzate. Possono verificarsi bradietà o tachicardia moderate e talvolta ipertensione arteriosa.
I sintomi neurologici sono generalmente lievi (nistagmo, lieve anisocoria, insufficienza piramidale, sintomi meningei, ecc.) e regrediscono entro 2-3 settimane dopo l'infortunio. A differenza delle commozioni cerebrali,
Riso. 13.1.Scansione TC del cervello. Grave contusione cerebrale, ematomi intracerebrali di entrambi i lobi frontali
sono possibili fratture delle ossa del cranio ed emorragia subaracnoidea.
Le scansioni TC rivelano spesso un'area di ridotta densità cerebrale compatibile con l'edema. L'edema cerebrale può essere locale, lobare, emisferico; si manifesta anche sotto forma di restringimento degli spazi liquorali. Questi cambiamenti vengono rilevati già nelle prime ore dopo l'infortunio, di solito raggiungono il massimo il terzo giorno e scompaiono dopo 2 settimane. Dal punto di vista patomorfologico, una lieve contusione cerebrale è caratterizzata da aree di rigonfiamento locale della sostanza cerebrale, emorragie diapedetiche localizzate e rotture limitate di piccoli vasi piali.
Contusione cerebrale moderata È caratterizzata da una perdita di coscienza dopo un infortunio che dura da alcune decine di minuti a diverse ore. L'amnesia con-, retro-, anterograda è espressa. Il mal di testa è forte; Si osservano vomito ripetuto e talvolta disturbi mentali. Sono possibili disturbi transitori delle funzioni vitali: bradicardia o tachicardia, aumento della pressione sanguigna, tachipnea senza disturbi del ritmo respiratorio e pervietà dell'albero tracheobronchiale, condizione subfebrillare. I sintomi meningei sono spesso prominenti. Ci sono sintomi staminali: nistagmo, disturbi pupillari e oculomotori, alterazioni del tono muscolare e dei riflessi tendinei, sintomi patologici bilaterali, paresi delle estremità, disturbi della sensibilità, della parola. Questi sintomi scompaiono gradualmente nell’arco di 3-5 settimane, ma possono durare più a lungo. Spesso si verificano fratture delle ossa della volta cranica e una significativa emorragia subaracnoidea.
La TC rivela cambiamenti focali sotto forma di piccole inclusioni ad alta densità che non sono posizionate in modo compatto nella zona di bassa densità o un moderato aumento omogeneo della densità, che corrisponde a piccole emorragie nell'area contusa o moderate
impregnazione emorragica del tessuto cerebrale senza la sua distruzione grossolana. Patologicamente, la contusione cerebrale moderata è caratterizzata da emorragie focali di piccole dimensioni, aree di impregnazione emorragica del tessuto cerebrale con piccoli focolai di rammollimento, mentre sono preservate la configurazione dei solchi e delle convoluzioni e la connessione con la pia madre.
Grave contusione cerebrale caratterizzato da perdita di coscienza dopo un infortunio che dura da alcune ore a diverse settimane. L'agitazione motoria è spesso pronunciata. Si osservano gravi disturbi delle funzioni vitali: ipertensione o ipotensione arteriosa, bradi o tachicardia, disturbi della frequenza e del ritmo della respirazione, che possono essere accompagnati da disturbi della pervietà delle vie respiratorie superiori. Caratterizzato da ipertermia. Si rilevano sintomi persistenti del tronco encefalico: movimenti fluttuanti dei bulbi oculari, paresi dello sguardo, midriasi o miosi bilaterale, sintomo di Hertwig-Magendie, strabismo divergente o convergente, nistagmo, disfonia, disfagia, alterazione del tono muscolare, rigidità decerebrata, soppressione o aumento dei riflessi tendinei e riflessi dalle mucose e dalla pelle, sintomi patologici bilaterali. Possono essere rilevati paresi o paralisi degli arti, disturbi sottocorticali del tono muscolare e riflessi dell'automatismo orale. Talvolta si osservano crisi epilettiche focali o generalizzate. I sintomi cerebrali generali e soprattutto focali regrediscono lentamente; spesso si formano grossi effetti residui, soprattutto nella sfera motoria e mentale. Si osservano fratture della volta e della base del cranio, nonché massiccia emorragia subaracnoidea.
In caso di contusioni gravi, la TC rivela lesioni cerebrali focali sotto forma di una zona di aumento eterogeneo di densità in 1/3 dei casi. In dinamica, si osserva una graduale diminuzione del volume delle aree di compattazione, la loro fusione e trasformazione in una massa omogenea, che diventa isodense e può “scomparire” nel 10-14° giorno. L'effetto volumetrico del substrato patologico regredisce più lentamente e scompare entro il 30-40° giorno dopo la lesione e indica il riassorbimento del substrato patologico e la formazione di zone di atrofia o cavità cistiche al suo posto. Nella metà dei casi ci sono sacche di intenso aumento omogeneo della densità con confini poco chiari. La dinamica mostra una graduale e simultanea diminuzione delle dimensioni dell'area di distruzione, della sua densità e del difetto volumetrico da essa causato nell'arco di 4-5 settimane.

Riso. 13.2.Scansione TC del cervello. Ematoma epidurale acuto nella regione occipitale sinistra con lussazione e compressione cerebrale. Prestare attenzione alla forma dell'ematoma: “corto e largo”, spiegazioni nel testo

Riso. 13.3.Scansione TC dell'ematoma intracranico del lobo parietale, eseguita 20 minuti dopo l'infortunio
Dal punto di vista patomorfologico, la contusione cerebrale grave è un'area di distruzione traumatica del tessuto cerebrale con formazione di detriti, emorragie multiple (sangue liquido e coaguli) con perdita della configurazione dei solchi e delle circonvoluzioni e la rottura delle connessioni con la pia madre (Fig. 13.2-13.6).
Compressione cerebraleprovoca un aumento potenzialmente letale dei sintomi cerebrali generali (comparsa o approfondimento di disturbi di coscienza, aumento del mal di testa, vomito ripetuto, agitazione psicomotoria), focali (comparsa o approfondimento di emiparesi, midriasi unilaterale, crisi epilettiche focali) e del tronco encefalico (comparsa o approfondimento di bradicardia, aumento della pressione arteriosa, limitazione dello sguardo verso l'alto, nistagmo spontaneo tonico, sintomi patologici bilaterali) dopo un certo periodo di tempo dopo l'infortunio o immediatamente dopo lo stesso.
Tra le cause di compressione, gli ematomi intracranici (epidurale, subdurale, intracerebrale, intra-

Riso. 13.4.Scansione TC del cervello. Ematomi subdurali cronici bilaterali

Riso. 13.5.Scansione TC del cervello. Ematoma subdurale acuto nella regione fronto-parieto-temporale destra con lussazione e compressione cerebrale. Prestare attenzione alla forma dell'ematoma: “lungo e stretto”, spiegazioni nel testo
ventricolare). Seguono fratture depresse delle ossa del cranio, aree di schiacciamento del cervello, igromi subdurali e pneumocefalo. Pertanto, la compressione del cervello è caratterizzata da un decorso periodico: il momento della lesione, un intervallo chiaro, un aumento o un'intensificazione dei sintomi cerebrali e focali generali.
ematoma epidurale - Emorragia traumatica localizzata tra la superficie interna delle ossa del cranio e la dura madre e che causa una compressione locale e generale del cervello. Il volume dell'ematoma epidurale varia tra 30-250 ml, il diametro è 7-8 cm Le fonti più comuni di sanguinamento nell'ematoma epidurale sono l'arteria meningea media danneggiata e i suoi rami, le vene meningee, i seni e i vasi diploetici.
La diagnosi di ematoma epidurale è confermata dalla presenza di un leggero gap, midriasi omolaterale, emiparesi controlaterale, bradicardia e ipertensione arteriosa e cefalea localizzata, anche durante la percussione. Cranio obbligatorio

Riso. 13.6.TAC di un bambino di 2 anni, ricostruzione 3D. Condizione dopo craniotomia per evacuazione di ematoma del lobo parietale sinistro
grafica per identificare le fratture delle ossa del calvario che attraversano i solchi dei vasi meningei. La diagnosi è confermata dall'angiografia (zona avascolare). Alla TC, un ematoma epidurale è caratterizzato da una zona biconvessa, meno spesso piano-convessa, di maggiore densità adiacente al calvario; è di natura limitata entro 1-2 lobi (vedi Fig. 13.2). La risonanza magnetica è efficace anche nel riconoscere l'ematoma epidurale. Se non è possibile eseguire una TC o una risonanza magnetica per chiarire la presenza e la posizione di un ematoma epidurale, vengono utilizzati i fori di ricerca.
Ematoma sub durale sulla tomografia computerizzata è caratterizzato da una zona a forma di mezzaluna di maggiore densità (Fig. 13.4, 13.5).
Ematomi intracerebrali alle scansioni TC si rilevano sotto forma di zone arrotondate o allungate di intenso aumento omogeneo di densità con bordi definiti. Si formano più spesso in aree di lesioni da schiacciamento dovute a danni diretti ai vasi sanguigni (vedi Fig. 13.3).
Ematomi intraventricolari alla TC rappresentano una zona di intenso aumento omogeneo di densità, nella sua materia e forma corrispondente ad un particolare ventricolo del cervello.
Con la risonanza magnetica, gli ematomi intracranici traumatici sono sempre chiaramente identificati.
Dal punto di vista patomorfologico la compressione dell'encefalo si presenta come un accumulo volumetrico di sangue liquido e/o coagulato (nadili intratecali, intracerebrali o intraventricolari) o di liquido cerebrospinale (subdurale) o di aria (infratecale), provocando una compressione locale e generale della sostanza cerebrale con spostamento della strutture della linea mediana, deformazione e compressione dei vasi cerebrospinali, liquido, lussazione e pizzicamento del tronco.
Sono incluse anche gravi lesioni cerebrali traumatiche danno cerebrale assonale diffuso, che è caratterizzato
coma a lungo termine dal momento dell'infortunio. Una caratteristica del decorso clinico del danno assonale diffuso è la frequente transizione dal coma a uno stato vegetativo persistente o transitorio, la cui insorgenza è indicata dall'apertura degli occhi spontaneamente o in risposta a varie irritazioni, ma senza segni di tracciamento, fissando lo sguardo o seguendo le istruzioni di base. Lo stato vegetativo con danno assonale diffuso dura da alcuni giorni a diversi mesi ed è caratterizzato dallo sviluppo di una nuova classe di sintomi neurologici. In assenza di funzionamento della corteccia cerebrale intatta, i meccanismi sottocorticali, del tronco encefalico e spinali vengono disinibiti. Provocano la comparsa di insoliti e vari fenomeni oculomotori, pupillari, orali, bulbari, piramidali ed extrapiramidali. Quando emerge lo stato vegetativo, i sintomi neurologici di dissociazione vengono sostituiti prevalentemente da sintomi di perdita. La sindrome extrapiramidale è caratterizzata da grave rigidità, incoordinazione, lentezza dei movimenti, ipomimia e ipercinesia. I cambiamenti caratteristici nella psiche si presentano sotto forma di indifferenza verso l'ambiente, disordine, mancanza di motivazione all'attività, confusione amnestica e demenza. Allo stesso tempo, si notano disturbi affettivi sotto forma di rabbia, aggressività e irritabilità.
La TC per il danno assonale diffuso è caratterizzata da un aumento generale del volume del cervello (a causa dell'edema e del gonfiore), restringimento dei ventricoli laterali e del terzo, degli spazi subaracnoidei e delle cisterne della base del cervello. In questo contesto, si possono rilevare piccole emorragie focali nella sostanza bianca degli emisferi cerebrali, nel corpo calloso, nonché nelle strutture sottocorticali e del tronco cerebrale. 2-3 settimane dopo la lesione, i fenomeni di edema e gonfiore del cervello regrediscono, piccoli focolai di aumentata densità (emorragie) non vengono rilevati o diventano ipodensi, le cisterne e le fessure subaracnoidee sono chiaramente visibili, il sistema ventricolare precedentemente ristretto si espande; Clinicamente, in questo momento, i pazienti passano dal coma allo stato vegetativo.
Dal punto di vista patomorfologico, il danno assonale diffuso si presenta come rotture assonali primarie e secondarie diffuse nel centro semiovale, formazioni sottocorticali, corpo calloso, tronco encefalico, nonché piccole emorragie focali puntiformi nelle stesse strutture.
Il trattamento delle lesioni cerebrali traumatiche può essere conservativo o chirurgico.
In caso di commozione cerebrale è indicato: 1) aderenza al riposo a letto per 1 settimana; 2) l'uso di farmaci sedativi, desensibilizzanti, vegetotropi. La questione della prescrizione di agenti disidratanti per la commozione cerebrale viene decisa individualmente, poiché non è sempre accompagnata da edema cerebrale e sintomi di ipertensione endocranica. Dopo il periodo acuto, una settimana dopo, è consigliabile utilizzare farmaci neurometabolici. La permanenza in ospedale per 7-10 giorni consente non solo di effettuare un ciclo di trattamento, ma anche di effettuare il monitoraggio dinamico del paziente, per escludere la fase compensata di compressione traumatica del cervello (“light gap”). È questa circostanza che determina la necessità di ricovero in ospedale di pazienti (soprattutto bambini) con commozione cerebrale.
Per contusioni cerebrali da lievi a moderate il trattamento viene effettuato, come con una commozione cerebrale, con l'aggiunta di agenti che migliorano il flusso sanguigno cerebrale (reopoliglucina, cavinton, eufillin, teonikol), apporto di energia al cervello (glucosio sotto forma di miscela polarizzante), ripristino della funzione di barriera ematoencefalica (eufillina, papaverina), nonché disidratanti e normotensivi, antinfiammatori (in presenza di emorragia subaracnoidea e di ferite della testa, con liquorrea), terapia metabolica. Con l'emorragia subaracnoidea, il complesso terapeutico comprende la terapia emostatica (soluzione al 5% di acido aminocaproico, contrykal, trasilol, Gordox).
Per una grave contusione cerebrale È indicata la terapia intensiva. Un apporto energetico sufficiente al cervello (glucosio con preparati di insulina e potassio), miglioramento del flusso sanguigno cerebrale (reopoliglucina, aminofillina), terapia di disidratazione per eliminare l'edema perivascolare e gonfiore degli astrociti (saluretici - lasix, osmodiuretici - mannitolo, soluzione di albumina al 10%). ) sono necessari. Corretta ipertermia, che aumenta il bisogno del cervello di substrato energetico e ossigeno (miscele litiche, raffreddamento fisico). Combattono l'ipossia cerebrale (barbiturici, acido gamma-aminobutirrico, citocromo C, riboxina). Vengono prescritti glucocorticoidi, vitamine del gruppo B, farmaci desensibilizzanti e antiepilettici. A causa del fatto che si verifica una grave contusione cerebrale con disturbi della coscienza e disturbi bulbari, è necessaria la nutrizione parenterale dei pazienti.
Indicazioni per il trattamento chirurgico delle lesioni cerebrali traumatiche: ematomi traumatici epidurali, subdurali, intracerebrali, igromi, alcune forme di contusione cerebrale, fratture depresse del cranio, ferite dei seni venosi, corpi estranei del cranio. Nella lesione cerebrale traumatica acuta, soprattutto con ematomi intracranici, è importante un intervento chirurgico tempestivo. Gli interventi chirurgici comprendono l'applicazione di fori di fresatura seguita dall'evacuazione degli ematomi e dall'elettrocoagulazione dei vasi sanguinanti o dalla trapanazione decompressiva (resezione con conservazione di un lembo osseo per successiva chirurgia plastica o morso osseo), senza sutura della dura madre, che, con l'aumento dell'edema cerebrale , contribuisce all'effetto decompressivo.
Le conseguenze di lesioni cerebrali traumatiche della stessa gravità e natura in relazione all'attività sociale e alla capacità lavorativa sono diverse. I bambini guariscono meglio degli adulti. Nella pratica mondiale, la scala dei risultati di Glasgow viene utilizzata per valutare la condizione 1 anno dopo l'infortunio: 1) recupero completo; 2) disabilità moderata; 3) disabilità grave; 4) stato vegetativo; 5) morte.
Conseguenze del trauma cranico
Sindrome post-commozione cerebrale è un complesso di disturbi quali mal di testa, vertigini, diminuzione della memoria, dell'attenzione, cambiamenti della personalità, disturbi del sonno, affaticamento, diminuzione delle prestazioni. La gravità dei disturbi non è correlata alla gravità della commozione cerebrale e allo stato neurologico. Di solito, le funzioni compromesse vengono ripristinate entro 3 mesi.
Dopo un trauma cranico moderato e grave, con persistenza di disturbi cerebrali generali in combinazione con l'identificazione di disturbi delle funzioni neuropsicologiche, rilevamento di cambiamenti focali residui su TC, MRI, viene fatta una diagnosi di "malattia cerebrale traumatica (encefalopatia post-traumatica)". Commozioni cerebrali ripetute in un breve periodo di tempo possono anche portare allo sviluppo della "encefalopatia del pugile" - parkinsonismo progressivo.
Encefalopatia post-traumatica rappresentato da una combinazione delle seguenti sindromi.
1. L'ipertensione intracranica post-traumatica è spesso causata da danni alle membrane e ai plessi coroidei con compromissione della produzione di liquido cerebrospinale e della dinamica del liquido cerebrospinale. Manifestato da mal di testa, vomito, parossismi parossistici vegetativi.
2. L'epilessia post-traumatica è il risultato di alterazioni adesive nelle membrane o danni focali al cervello con formazione di loci di epilettogenesi. Le crisi epilettiche sono spesso di natura parziale (con aura) con generalizzazione secondaria.
3. Parkinsonismo post-traumatico - sindrome extrapiramidale dopo infortunio, accompagnata da prolungata ipossia cerebrale con danno ai gangli sottocorticali, manifestata da acinesia, rigidità muscolare e tremore.
4. La vestibolopatia post-traumatica, che si manifesta clinicamente con disturbi di vertigini, statica compromessa, deambulazione, nausea, vomito, è dovuta a cambiamenti neurodinamici nelle strutture vestibolari del tronco a seguito di un aumento della pressione intracranica e distonia vascolare o insufficienza vertebrobasilare come conseguenza dell'instabilità del rachide cervicale in una lesione craniovertebrale.
5. La distonia vegetativa è una manifestazione frequente di encefalopatia post-traumatica, poiché le strutture limbico-ipotalamo-reticolari sono coinvolte nel trauma cranico di qualsiasi tipo e localizzazione fino alla formazione della sindrome ipotalamica post-traumatica.
6. I disturbi nella sfera psico-emotiva comprendono sintomi astenonevrotici, ipocondriaci e depressivi, disturbi del sonno.
7. Il declino intellettivo-mnestico causa disadattamento sociale e disabilità dopo un trauma cranico e può essere rilevato durante i test neuropsicologici.
8. I sintomi neurologici focali possono essere una manifestazione di danno locale alle strutture cerebrali dovuto a schiacciamento, emorragia con formazione di alterazioni cistico-cicatriziali nel tessuto cerebrale che coinvolgono le meningi (aracnoidite post-traumatica) o il risultato di un danno diffuso di piccole dimensioni ai neuroni a causa di ipossia prolungata, gonfiore delle strutture cerebrali. In clinica, a seconda della zona interessata, verrà rilevata la sindrome piramidale di varia gravità (dalla paresi spastica profonda alla lieve anisoreflessia), disturbi atattici, disturbi dell'innervazione craniocerebrale (le coppie I, III, VI, VII, XII sono più spesso colpite ).
9. La sindrome cefalgica molto spesso accompagna la PTE. Il mal di testa può essere causato da tre fattori:
cambiamenti nella liquorodinamica (ipertensione intracranica, meno spesso ipotensione), fenomeni di angiodistonia cerebrale e tensione muscolare patologica dei tegumenti molli della testa e del collo.
13.2. Lesioni del midollo spinale
Le lesioni del midollo spinale rappresentano il 20% di tutte le lesioni traumatiche del sistema nervoso. Le cause più comuni sono gli infortuni stradali (quando i bambini vengono trasportati senza seggiolini speciali), gli infortuni sportivi, lo slittino con il busto piegato e la caduta da grande altezza. Le ferite da coltello e da arma da fuoco sono meno comuni nei bambini che negli adulti. Possibile contusione e shock spinale dovuti alla lesione da esplosione di una mina. Includono commozione cerebrale, contusione e compressione del midollo spinale. La compressione traumatica del midollo spinale è sempre associata al danno delle vertebre e alla loro lussazione; Le lussazioni si verificano più spesso nella colonna cervicale. Lesioni gravi sono accompagnate da sanguinamento dovuto alla rottura delle vene epidurali, il più delle volte nei luoghi di maggiore mobilità della colonna vertebrale - le regioni cervicale e toracica, o emorragia nel cervello con formazione di un ematoma intramidollare (ematomielia). L'ematomielia di solito coinvolge diversi segmenti.
Quadro clinico. Nella “paralisi del subacqueo”, il danno al midollo spinale si verifica a livello delle vertebre C VI-C VII. Questa patologia è caratterizzata da tetraplegia con posizione pronatrice delle braccia e paraplegia inferiore con perdita di sensibilità a livello delle clavicole, respirazione toracica alterata con diaframma alto, ritenzione urinaria acuta e ostruzione intestinale paralitica.
Con l'ematomielia conseguente a contusione, la diplegia si verifica al di sotto del livello della lesione con ridotta sensibilità alla temperatura e al dolore e, se l'arteria spinale anteriore è danneggiata, la tetraplegia si verifica con ridotta sensibilità al dolore e alla temperatura al di sotto del livello della lesione e disturbi pelvici .
Quando il midollo spinale e l'arteria spinale anteriore vengono compressi a livello cervicale, possono verificarsi la sindrome di Horner e disturbi sensoriali al viso dovuti al coinvolgimento del nervo trigemino.
Con una contusione si verifica uno stato di shock spinale, quando per diversi giorni si verificano disturbi sensoriali al di sotto del livello della lesione e disturbi pelvici, atonia vescicale e ritenzione urinaria.
Una lesione più lieve al midollo spinale è una commozione cerebrale, in cui si osservano disturbi funzionali reversibili (paresi, ipostesia) con recupero entro pochi giorni dal momento della lesione.
Trattamento.È necessario prestare la massima attenzione durante il trasporto di pazienti con sospetta lesione spinale. Durante il trasporto in ospedale, attorno al collo viene posizionato uno speciale collare di sostegno Shants. Per le fratture della colonna vertebrale toracica inferiore e lombare è necessario posizionarla in una posizione di leggera iperestensione. Per fare questo, posiziona un cuscino sotto la parte bassa della schiena. Per eliminare l'edema cerebrale, il metypred viene somministrato almeno 25 mg/die per via endovenosa o intramuscolare per 4-5 giorni. Si effettua l'ossigenazione. Gli antibiotici vengono utilizzati per prevenire le infezioni polmonari. In caso di ostruzione intestinale paralitica, è necessario mantenere l'equilibrio salino. È importante prevenire le infezioni del tratto urinario. Per prevenire le contratture in flessione, vengono applicate delle stecche sugli arti inferiori e vengono prescritti farmaci che riducono il tono muscolare: baclofene. Il programma riabilitativo è delineato nel capitolo corrispondente.
Il trauma del sistema nervoso centrale rappresenta quasi la metà di tutte le morti per trauma quando la mortalità viene analizzata nella popolazione o dopo il ricovero in un centro traumatologico. Inoltre, ogni anno più di 90.000 americani rimangono disabili a causa di un trauma cranico e da 8.000 a 10.000 a causa di lesioni del midollo spinale cervicale. Come nello shock emorragico, la lesione del sistema nervoso centrale consiste in una lesione primaria, in cui il tessuto viene danneggiato dalla forza meccanica, e una lesione secondaria, in cui la risposta del corpo alla lesione gioca un ruolo principale. La mitigazione del danno secondario dipende dalla diagnosi tempestiva e dalla terapia mirata precoce. Sebbene non esistano modi per ridurre al minimo il danno primario al sistema nervoso centrale oltre alle strategie di prevenzione, il danno secondario è associato a più morte e disabilità rispetto al danno primario. La gestione primaria di tali pazienti può influenzare significativamente l’esito. L'attenzione all'approccio ABCDE è di fondamentale importanza nella rianimazione iniziale e l'anestesista traumatologo dovrebbe essere strettamente coinvolto in questo processo. Il trattamento intensivo dei pazienti con trauma cranico è descritto altrove in questo libro. Questa sezione fornisce una breve discussione sulla gestione iniziale di questi pazienti.
La lesione è causata da forze di taglio che portano a danni primari ai corpi cellulari neuronali e assoni e al sistema vascolare. La fisiopatologia del danno secondario comprende il fallimento metabolico, lo stress ossidativo e una cascata di eventi biochimici e molecolari che portano alla morte cellulare ritardata simultanea attraverso necrosi e apoptosi. Il danno secondario è spesso esacerbato dall’ipossia/ischemia tissutale e dalla risposta infiammatoria, e molteplici fattori interagenti influenzano l’esito del trauma cranico. Singoli farmaci come gli scavenger dei radicali liberi, gli agenti antinfiammatori e i bloccanti dei canali ionici si sono rivelati efficaci negli animali ma non hanno avuto alcun effetto o hanno avuto risultati deludenti negli studi sull’uomo.
È improbabile che i pazienti con trauma cranico lieve che raggiungono un GCS stabile entro 24 ore dalla lesione peggiorino ulteriormente, sebbene siano a rischio di sviluppare una serie di effetti "post-traumatici", tra cui:
mal di testa;
perdita di memoria;
labilità emotiva;
disordini del sonno.
Un trauma cranico moderato può essere accompagnato dalla formazione di massa intracranica che richiede la rimozione chirurgica; pertanto, in questi pazienti sarà indicata una scansione TC precoce. Quando si trattano pazienti con trauma cranico moderato, possono essere necessarie l'intubazione precoce, la ventilazione meccanica e un'attenta valutazione a causa del comportamento aggressivo e agitato e delle conseguenze potenzialmente catastrofiche della depressione respiratoria o dell'aspirazione polmonare che si verificano durante la ricerca diagnostica. L'estubazione tracheale può essere tentata se il paziente è emodinamicamente stabile e responsivo. Il trattamento del danno secondario si ottiene mediante la correzione precoce e la successiva prevenzione dell'ipossia, l'infusione immediata e la correzione delle lesioni associate. La tempistica della chirurgia extracranica quando indicata in questi pazienti è altamente controversa, poiché la chirurgia precoce è associata ad un aumento degli episodi di ipossia e ipotensione. Nonostante ciò, numerosi studi hanno dimostrato una riduzione delle sequele neurologiche dopo un intervento chirurgico precoce, mentre altri hanno evidenziato un aumento dell’incidenza di complicanze polmonari e settiche con ritardo nella chirurgia ortopedica e dei tessuti molli. Recenti revisioni riguardanti i tempi dell'intervento chirurgico non forniscono prove sufficienti di un aumento del rischio di un intervento chirurgico precoce, sebbene non siano stati ancora pubblicati studi prospettici definitivi.
Il monitoraggio neurologico di un paziente con trauma cranico moderato consiste in una serie di manipolazioni per valutare la coscienza e le funzioni motorie e sensoriali. Il peggioramento della GCS è un'indicazione per la tomografia computerizzata immediata per determinare l'indicazione alla craniotomia o al monitoraggio invasivo della pressione intracranica. Se il monitoraggio neurologico frequente non è possibile a causa della durata dell'anestesia generale e della necessità di un'analgesia aggressiva o di una profilassi del delirio, sarà indicato il monitoraggio invasivo della pressione intracranica. Sebbene il tasso di mortalità per trauma cranico moderato sia basso, la maggior parte dei pazienti avrà una malattia a lungo termine.
Il trauma cranico grave è definito sulla base di un livello GCS pari o inferiore a 8 punti al momento del ricovero ed è associato a un aumento significativo del rischio di mortalità. Il ripristino precoce e rapido dell’omeostasi sistemica e le terapie mirate alla perfusione cerebrale possono fornire risultati ottimali in questa popolazione difficile. Le linee guida per tutti gli aspetti della gestione dei pazienti con trauma cranico grave, nella loro terza edizione, sono state pubblicate dall'American Association of Neurological Surgeons.

Un singolo episodio di ipossiemia che si verifica in un paziente con trauma cranico grave è associato a un raddoppio della mortalità. I dati sull’intubazione preospedaliera sono contrastanti. In passato, l'intubazione preospedaliera, per stabilire la pervietà delle vie aeree e un adeguato apporto di ossigeno al cervello, si è rivelata ottimale per i pazienti. Tuttavia, non esistono dati prospettici che valutino l’impatto dell’intubazione preospedaliera nei pazienti adulti traumatizzati. Due studi retrospettivi hanno mostrato esiti neurologici peggiori. Il gruppo di esperti che ha esaminato la questione ha concluso che la letteratura esistente relativa alle intubazioni paramediche non è conclusiva e che le apparenti differenze nei risultati possono essere spiegate da:
l'uso di metodologie diverse e la differenza tra i gruppi confrontati;
l'uso del solo Glasgow Coma Score per identificare i pazienti con trauma cranico che necessitano di intubazione è limitato e saranno necessarie ulteriori ricerche per affinare i criteri di screening;
la tecnica di intubazione ottimale, nonché la successiva iperventilazione, possono essere considerate motivo di aumento della mortalità;
per migliorare la procedura di intubazione sono necessari formazione iniziale e continua, nonché esperienza in intubazione;
Il successo di un programma di intubazione paramedico dipende da varie caratteristiche del servizio medico di emergenza e del sistema di cura dei traumi.
Il paziente deve essere trasportato il più rapidamente possibile in una struttura in grado di trattare un trauma cranico grave o nella struttura più vicina in grado di intubare il paziente e fornire terapia intensiva. Un prerequisito è l’adeguatezza dell’ossigenazione sistemica.

Un paziente con lesioni craniche isolate può essere gestito utilizzando le strategie ventilatorie tradizionali, ma i pazienti con trauma toracico, aspirazione o rianimazione intensiva con liquidi dopo lo shock sono ad alto rischio di sviluppare lesioni polmonari acute. I principi classici che prevedono l’utilizzo di livelli pari a zero o bassi di pressione positiva di fine espirazione per prevenire un aumento della pressione intracranica sono inefficaci a causa della correzione inadeguata dell’ipossiemia. Con un'adeguata rianimazione con liquidi, la PEEP non aumenta l'ICP né diminuisce la pressione di perfusione cerebrale 150. Infatti, la PEEP può ridurre l'ICP come risultato di una migliore ossigenazione cerebrale. L’iperventilazione, che è stata per lungo tempo il pilastro della gestione dei pazienti con trauma cranico, non è più raccomandata. Le linee guida moderne implicano un intervallo di PaCO 2 compreso tra 30 e 35 mmHg. Art., con iperventilazione fino a 30 mm Hg. Arte. solo per episodi con aumento della pressione intracranica che non possono essere corretti con sedativi, farmaci osmotici o coma barbiturico. L'iperventilazione durante le prime 24 ore è particolarmente preoccupante a causa della riduzione critica della perfusione. Tuttavia, queste raccomandazioni devono essere contestualizzate e modificate di fronte a circostanze cliniche in continua evoluzione, come l’aumento del volume delle lesioni cerebrali e i segni di un’ernia imminente.
I pazienti più difficili sono quelli che presentano una combinazione di trauma cranico grave e concomitante shock emorragico. Un episodio di ipotensione, definito come pressione arteriosa sistolica inferiore a 90 mm Hg. Art. sono associati ad un aumento della morbilità e al raddoppio della mortalità nel trauma cranico grave. L’ipotensione e l’ipossia sono associate ad un aumento di tre volte della mortalità. Dovrebbe essere evitata una pressione arteriosa sistolica inferiore a 90 mm Hg. Art., con raggiungimento di un livello target di pressione arteriosa media superiore a 70 mm Hg. Art., finché non è iniziato il monitoraggio ICP e il livello CPP non può essere raggiunto. Contrariamente alla pratica passata, le attuali raccomandazioni sono di raggiungere lo stato volemico nel paziente con trauma cranico grave. Pertanto, la rianimazione volemica rimane il cardine della terapia, accompagnata da terapia vasoattiva secondo necessità. La soluzione ideale non è stata ancora stabilita, ma evidenze crescenti suggeriscono che le soluzioni saline ipertoniche sono ottimali. La correzione dell'anemia dopo la perdita di sangue è la prima priorità per raggiungere un ematocrito superiore al 30%. Dopo la gestione iniziale di un paziente con trauma cranico grave utilizzando il protocollo ABCDE, la terapia graduale inizia a raggiungere una pressione di perfusione cerebrale nell'intervallo raccomandato compreso tra 50 e 70 mm Hg. Arte. La craniotomia decompressiva è una procedura chirurgica utilizzata oggi non solo per controllare aumenti significativi della pressione intracranica e prevenire l'ernia dopo un ictus, ma anche nella gestione del trauma cranico. La craniotomia decompressiva è indicata per alcune caratteristiche anatomiche del trauma cranico in cui non è possibile raggiungere livelli ottimali di pressione intracranica nonostante l'uso vigoroso delle terapie precedentemente descritte, compreso il coma con barbiturici. Prove recenti suggeriscono che la riduzione dell’ICP rimuovendo parte del cranio e utilizzando cerotti durali può ridurre la morbilità e la mortalità in pazienti precedentemente non trattati. La laparotomia decompressiva può essere indicata anche nei pazienti con trauma cranico grave se lesioni concomitanti o un'infusione vigorosa hanno aumentato la pressione intra-addominale superiore a 20 mmHg. Arte. L’aumento della pressione intra-addominale compromette la meccanica polmonare, richiedendo pressioni medie delle vie aeree più elevate per aumentare la saturazione arteriosa. L’aumento della pressione inspiratoria aumenterà la pressione intratoracica e comprometterà il drenaggio venoso dal cranio, riducendo quindi la CPP. Recentemente, un nuovo concetto di “sindrome multicompartimentale” è stato proposto in pazienti con trauma cranico grave. La terapia con fluidi o il danno polmonare acuto possono aumentare la pressione intra-addominale e intratoracica, aumentando così la pressione intracranica. Un'ulteriore somministrazione di liquidi per supportare la perfusione cerebrale o un maggiore supporto ventilatorio per trattare il danno polmonare acuto aggravano questo problema. Tutto ciò crea un circolo vizioso tra la formazione della sindrome multicompartimentale e la necessità di decompressione addominale, anche in assenza di trauma addominale. Il trauma cranico isolato diventa una malattia multisistemica.

Similmente alla terapia dell’iperventilazione, c’è stato un cambiamento nell’atteggiamento nei confronti dell’ipotermia nel trattamento del trauma cranico grave. I primi studi hanno dimostrato che una lieve ipotermia sistemica riduce l’incidenza di edema cerebrale e mortalità dopo lesione corticale negli animali da laboratorio. L'analisi di piccoli casi di studio ha anche suggerito risultati migliori nei pazienti con trauma cranico se l'ipotermia veniva somministrata entro 24-48 ore. Tuttavia, studi multicentrici randomizzati recentemente pubblicati sull'efficacia dell'ipotermia rispetto alla normotermia non hanno dimostrato alcun effetto sull'esito nella popolazione di pazienti con grave TBI. Da notare che i pazienti ricoverati in ipotermia e poi randomizzati a normotermia hanno avuto un esito peggiore rispetto a quelli rimasti in ipotermia. Pertanto, le linee guida raccomandano che i pazienti con trauma cranico grave che sono ipotermici al momento del ricovero non debbano essere sottoposti a riscaldamento attivo.
Correzione della pressione intracranica in sala operatoria
Sebbene la maggior parte degli interventi per la gestione dei pazienti con trauma cranico grave avverranno in terapia intensiva, è spesso indicata la chirurgia intracranica o extracranica. Tutte le terapie precedenti descritte dovrebbero essere continuate durante il periodo perioperatorio, inclusa la terapia posizionale, il monitoraggio emodinamico aggressivo e la rianimazione, la somministrazione di agenti osmotici e livelli profondi di analgesia e sedazione. La scelta appropriata degli anestetici comprende narcotici e basse concentrazioni di anestetici volatili.
Lesioni del midollo spinale
Ogni anno circa 100.000 americani subiscono una lesione midollare a seguito di un infortunio. Il trauma contusivo rappresenta la maggior parte dei casi di PSM:
40% - dopo una collisione automobilistica;
20% - dopo cadute;
il resto è dovuto a traumi penetranti.
Il deficit neurologico irreversibile si verifica in circa 3500 pazienti all'anno, parziale - in 4500.
La maggior parte delle lesioni spinali si localizzano a livello del midollo spinale inferiore o della regione lombare superiore. La lesione contundente del midollo spinale si verifica più spesso nelle parti più mobili del midollo spinale, soprattutto a livello tra i segmenti mobili e immobili. La PSM a livello medio-toracico è meno comune a causa della stabilizzazione della rotazione dovuta al torace e ai muscoli intercostali.

La PSM è solitamente accompagnata da danni radiografici alle ossa della colonna vertebrale e danni concomitanti ai muscoli, ai legamenti e ai tessuti molli che li sostengono. Tuttavia, possono verificarsi lesioni clinicamente significative al midollo spinale cervicale in assenza di traumi scheletrici visibili. Questa caratteristica, nota come SCIWORA, è più comune nei bambini e si ritiene che sia il risultato di una temporanea iperestensione o rotazione del collo che non è sufficiente a causare una rottura scheletrica.
Il danno primario al midollo spinale subito al momento della lesione può essere aggravato da una serie di fattori secondari. La PSM comprende deficit sensoriali, deficit motori o tutto quanto sopra. I deficit incompleti possono essere peggiori da un lato rispetto all’altro e possono migliorare rapidamente entro pochi minuti dall’infortunio. I deficit complessi, rappresentati dalla completa distruzione del midollo spinale a un livello, sono molto più pericolosi, di solito con scarsi miglioramenti nel tempo. Le lesioni del midollo spinale cervicale che causano tetraplegia sono accompagnate da una significativa ipotensione dovuta alla vasodilatazione e alla perdita della contrattilità cardiaca. Il funzionamento del midollo spinale inferiore viene gradualmente ripristinato insieme al ripristino del normale tono vascolare. La diagnosi dell’instabilità della colonna cervicale può essere difficile. L'Eastern Association for the Surgery of Trauma ha pubblicato linee guida contenenti i requisiti per i pazienti che necessitano di radiografie della colonna cervicale, spiegando la possibile mancanza di prove di lesioni legamentose nel paziente incosciente.
La tecnica ABC è spesso integrata con un bolo di glucocorticosteroidi in pazienti con LM aperta e deficit neurologico completo o parziale. Se non sono trascorse più di 8 ore dall'infortunio, viene prescritta una dose in bolo di 30 mg/kg di metilprednisolone, accompagnata da un'infusione di mantenimento di 5,4 mg/kg/h. L'infusione continua per 24 ore se iniziata entro 3 ore dall'infortunio. infortunio e 48 ore se decorre da 3 a 8 ore dal momento del danno. La terapia con glucocorticoidi ad alte dosi ha portato a miglioramenti piccoli ma significativi dello stato neurologico dopo SCI in due studi multicentrici. Il metilprednisolone ha dimostrato un miglioramento della circolazione sanguigna del midollo spinale, una diminuzione del flusso di calcio intracellulare e un’attenuazione della formazione di radicali liberi nel tessuto ischemico del midollo spinale. I risultati del NASCIS sono stati messi in discussione per una serie di ragioni. I benefici ottenuti con il metilprednisolone ad alte dosi si sono dimostrati efficaci in alcune popolazioni ma non sono stati raggiunti nella maggior parte dei pazienti. La modifica del livello di lesione del midollo spinale dopo la somministrazione di steroidi non ha migliorato la sopravvivenza o la qualità della vita e i risultati non sono stati replicati in altri studi sulla LM acuta.

I pazienti con lesioni del midollo spinale osseo richiederanno un intervento chirurgico in base ai sintomi neurologici e alla stabilità anatomica della lesione. La risonanza magnetica è indicata per valutare il danno dei legamenti e dei tessuti molli in ogni paziente con fratture vertebrali o deficit neurologici. La chirurgia è spesso indicata per le lesioni al collo, mentre un tutore o un tutore può essere utilizzato per le fratture toraciche e lombari. L'intubazione precoce è quasi universalmente necessaria nei pazienti con fratture cervicali e tetraplegia. Il supporto ventilatorio è assolutamente indicato nei pazienti con deficit a livello vertebrale C4 dovuto alla perdita della funzione diaframmatica. I pazienti con livelli di lesione da C6 a C7 possono anche richiedere supporto a causa della perdita di innervazione della parete toracica, della respirazione paradossa e dell'incapacità di eliminare le secrezioni. Si raccomanda l'intubazione precoce utilizzando la broncoscopia a fibre ottiche da sveglio o il sistema GlideScope e spesso viene eseguita prima che l'ipossia renda il paziente agitato e non collaborativo. La ventilazione spontanea e l'estubazione sono possibili dopo la stabilizzazione chirurgica e la risoluzione dello shock neurogeno, sebbene la polmonite sia una complicanza comune e ricorrente che richiede la tracheostomia per facilitare la pulizia dell'albero tracheobronchiale.
Gestione intraoperatoria della PSM
Un paziente sottoposto a intervento chirurgico di fissazione spinale presenta una serie di sfide per l'anestesista. Il primo e più importante è la necessità di intubazione tracheale in un paziente con una lesione nota al rachide cervicale. La laringoscopia diretta con stabilizzazione della linea è consigliabile in casi di emergenza in pazienti incoscienti, aggressivi o ipossiemici con condizioni spinali non chiare. In sala operatoria, il paziente lucido e collaborativo può essere intubato utilizzando una varietà di tecniche diverse caratterizzate da uno spostamento minimo del rachide cervicale. La tecnica più comune nella pratica clinica moderna è l'intubazione con fibre ottiche durante la veglia. Sebbene la via di intubazione nasale sia associata a un processo di intubazione più semplice, può comportare un aumento del rischio di sinusite in terapia intensiva se il paziente non viene estubato al termine della procedura. L'intubazione orale è tecnicamente più difficile, ma è preferibile per la ventilazione meccanica prolungata. Sono accettabili l'intubazione nasale cieca, l'uso di uno stiletto illuminato e l'uso di qualsiasi variante del sistema di strumentazione per la laringoscopia indiretta. Si consiglia al medico di utilizzare apparecchiature e tecniche con le quali ha maggiore familiarità. Il concetto attuale è quello di ottenere con successo l'intubazione tracheale riducendo al minimo il movimento della colonna cervicale e preservando la probabilità di valutare la funzione neurologica dopo il posizionamento.

3protezione del rachide cervicale
La pratica standard prevede che tutte le vittime di traumi contusivi siano trattate come aventi una colonna cervicale instabile fino a quando la condizione non può essere esclusa. La gestione delle vie aeree richiede maggiore attenzione da parte degli anestesisti poiché la laringoscopia diretta provoca movimenti del collo con potenziale esacerbazione della lesione del midollo spinale. La stabilizzazione del rachide cervicale con un collare cervicale rigido avviene solitamente in ambito preospedaliero. Questo collare può rimanere in sede per diversi giorni fino al completamento di una serie di test per escludere l'instabilità cervicale. La presenza di una colonna cervicale poco chiara richiede l'uso della stabilizzazione manuale durante qualsiasi tentativo di intubazione. Questo approccio consente la rimozione della superficie anteriore del colletto per facilitare l'ampia apertura della bocca e il movimento della mascella. La stabilizzazione è stata testata in una pratica clinica significativa ed è uno standard nel curriculum ATLS. L'intubazione a fibre ottiche d'emergenza in stato di veglia, sebbene richieda una minore manipolazione del collo, è solitamente molto difficile a causa della presenza di secrezioni e sangue nelle vie aeree, della rapida desaturazione, della mancanza di collaborazione del paziente, ed è meglio eseguita in pazienti collaboranti con nota instabilità cervicale. La videolaringoscopia indiretta con i laringoscopi Bullard o GlideScope offre il meglio di sé: paziente anestetizzato e movimento minimo della colonna cervicale. Tuttavia, ci vorranno anni di esperienza clinica per verificare questa ipotesi.
Personale
L'intubazione di emergenza richiede più assistenti rispetto all'intubazione eseguita in condizioni controllate. Sono necessari tre operatori per ventilare il paziente, applicare pressione sulla cartilagine cricoide e fornire stabilizzazione della colonna cervicale; il quarto interprete somministra farmaci anestetici e monitora continuamente il paziente. Potrebbe essere necessaria ulteriore assistenza per trattenere un paziente agitato a causa di intossicazione o lesione cerebrale traumatica.
È consigliabile la presenza di un chirurgo o di un altro medico che possa eseguire rapidamente la cricotiroidotomia. Anche se la gestione chirurgica delle vie aeree non è necessaria, mani esperte aggiuntive possono essere utili durante l’intubazione difficile. Il chirurgo potrebbe anche voler esaminare le vie aeree superiori durante la laringoscopia se si è verificato un trauma al viso o al collo. In alcuni pazienti può essere necessario un drenaggio toracico urgente per alleviare un pneumotorace tensivo che si sviluppa quando viene iniziata la ventilazione a pressione positiva.

Anestesie e induzione dell'anestesia
Qualsiasi anestetico endovenoso somministrato a un paziente con trauma e shock emorragico può potenziare una profonda ipotensione fino al punto di arresto cardiaco come risultato dell'inibizione delle catecolamine circolanti. Sebbene il propofol e il tiopentale sodico siano il pilastro dell’induzione endovenosa in sala operatoria, il loro uso nei pazienti traumatizzati è particolarmente problematico perché entrambi i farmaci sono vasodilatatori ed entrambi hanno effetti inotropi negativi. Inoltre, gli effetti dello shock emorragico sul cervello sembrano potenziare gli effetti di questi anestetici, con il propofol a basse dosi pari a un decimo della dose che produce un'anestesia profonda negli animali sotto shock. L'etomidate è spesso considerato un'alternativa a causa della sua maggiore stabilità emodinamica rispetto ad altri ipnotici endovenosi nei pazienti traumatizzati, sebbene l'inibizione delle catecolamine possa comunque causare una profonda ipotensione.
La ketamina nei traumi rimane popolare per indurre l'anestesia poiché il farmaco è uno stimolante del sistema nervoso centrale. Tuttavia, può anche causare depressione miocardica diretta. Nei pazienti normali, gli effetti del rilascio di catecolamine mascherano la depressione cardiaca e causano ipertensione e tachicardia. Nei pazienti emodinamicamente instabili la depressione cardiaca può portare al collasso.
L'ipotensione si svilupperà nei pazienti ipovolemici quando viene somministrato qualsiasi anestetico, poiché gli impulsi simpatici vengono interrotti e si verifica un improvviso passaggio alla ventilazione a pressione positiva. I pazienti giovani, inizialmente sani, possono perdere fino al 40% del volume sanguigno circolante prima che la pressione sanguigna diminuisca, portando a una catastrofica insufficienza vascolare all'inizio dell'induzione dell'anestesia, indipendentemente dalla scelta dell'agente anestetico. La dose anestetica deve essere ridotta in presenza di sanguinamento, al minimo nei pazienti con ipovolemia pericolosa per la vita. L'induzione sequenziale rapida e l'intubazione tracheale possono essere trasformate solo nella somministrazione di miorilassanti. Le esigenze di intubazione e procedure immediate del paziente sono variabili e dipendono da:
presenza di trauma cranico;
intossicazione;
gravità dello shock emorragico.

La ridotta perfusione cerebrale sopprime la formazione della memoria patologica, ma non può essere associata alla pressione sanguigna e ai marcatori chimici. In questa situazione la somministrazione di 0,2 mg di scopolamina può inibire la formazione di memoria patologica in assenza di anestetico, il che può interferire con il successivo esame neurologico a causa della lunga emivita del farmaco. Basse dosi di midazolam riducono la probabilità di flashback nel paziente, ma possono anche contribuire all'ipotensione. Sebbene le revisioni del pronto soccorso o della sala operatoria non siano insolite, le responsabilità dell'anestesista possono essere limitate. Una recente analisi delle richieste di risveglio intraoperatorio ha mostrato un numero basso nel database ASA.
Le principali malattie del sistema nervoso centrale negli atleti sono le malattie funzionali, vale a dire le nevrosi.
Neurosi. La nevrosi è una rottura dell'attività nervosa superiore, che si basa sul sovraccarico dei processi nervosi di base: eccitazione e inibizione (I.P. Pavlov). La causa di tale esaurimento è un trauma mentale acuto o persistente o uno stress mentale. Questi termini non significano necessariamente alcun tipo di shock (emozioni negative eccezionalmente forti). Pertanto, lo stress mentale può sorgere sia a causa di emozioni forti ed eccessivamente frequenti, causate, ad esempio, da una serie di competizioni importanti, sia a seguito di allenamenti monotoni, che richiedono sempre più sforzi interni per continuare.
In altre parole, qualsiasi situazione in cui per un periodo piuttosto lungo vengono poste alla psiche richieste che superano le sue riserve in relazione alla forza e alla mobilità dei processi nervosi di base, può diventare un fattore eziologico nello sviluppo della nevrosi. Particolarmente sfavorevole è l'impatto simultaneo di diversi fattori negativi, ad esempio un'attività sportiva eccessiva, ansia e sovraccarico mentale durante gli esami, conflitti familiari e lavorativi, ecc. Se si verifica un trauma mentale sullo sfondo di ripetuti sforzi fisici, intossicazione da focolai di infezione cronica , malnutrizione e alimentazione insufficiente, abuso di nicotina e alcol, quindi le nevrosi si manifestano più spesso e più facilmente. Esistono i seguenti tipi principali di nevrosi: nevrastenia, che, con adeguate influenze negative, si sviluppa principalmente in individui con uno stato equilibrato di entrambi i sistemi di segnalazione; la psicostenia, che, nelle stesse condizioni, si sviluppa in individui che hanno una predominanza del secondo sistema di segnalazione sul primo (il cosiddetto tipo di pensiero, secondo I.P. Pavlov), e l'isteria, che, sotto l'influenza di fattori sfavorevoli, si sviluppa soprattutto negli individui in cui il primo sistema di segnalazione prevale sul secondo (il cosiddetto tipo artistico). Esistono anche alcuni tipi di nevrosi che non sono legati ai sistemi di segnalazione: nevrosi ossessivo-compulsiva, nevrosi da paura, ecc. Come già accennato, anche uno stato di sovrallenamento, caratterizzato principalmente da una rottura dell'attività nervosa superiore, è una nevrosi. La forma specifica della nevrosi è determinata dalle caratteristiche individuali della psiche dell'atleta e dalla natura delle circostanze traumatiche.
Gli atleti molto spesso devono affrontare la nevrastenia e la nevrosi ossessivo-compulsiva.
Nevrastenia (dal greco neurone - nervo, astenia - esaurimento). Esistono due forme di nevrastenia: iperstenica e ipostenica.
La forma iperstenica nasce principalmente a causa della debolezza del processo di inibizione interna attiva causata dal suo sovraccarico. Ciò influenza principalmente le reazioni del paziente all'ambiente: impazienza, mancanza di moderazione, rabbia, tendenza alle lacrime, disturbi del sonno (addormentarsi è difficile, il sonno è superficiale, con frequenti interruzioni, che provoca sonnolenza e sensazione di debolezza durante la veglia). . Non diminuisce solo la prestazione mentale ma anche quella fisica, soprattutto se associata all’esecuzione di movimenti precisi. Per un atleta, ciò può essere associato a una distorsione della tecnica di un esercizio complesso, che aveva precedentemente padroneggiato bene; Difficoltà nel padroneggiare nuove abilità tecniche che non corrispondono alle qualifiche dell’atleta.
Nella forma ipostenica della nevrastenia, la manifestazione di una maggiore eccitabilità è meno pronunciata e il quadro clinico è dominato da debolezza, esaurimento e letargia.
Nevrosi ossessivo-compulsiva. È caratterizzato da varie manifestazioni di ossessione: l'atleta è perseguitato da pensieri di inevitabile fallimento nello sport, nella scuola o nel lavoro. Spesso ci sono sospetti infondati che abbia qualche malattia grave, ad esempio il cancro (cancerofobia), ecc. Una caratteristica degli stati ossessivo-compulsivi è l'atteggiamento ambivalente del paziente nei confronti delle sue paure: da un lato ne comprende l'infondatezza, dall'altro mano, non può superarli.
I sintomi delle nevrosi sopra descritti sono caratteristici di un quadro sviluppato della malattia, che è relativamente raramente osservato negli atleti. In essi spesso si manifesta in forme più cancellate. Tuttavia, la nevrosi, che è sempre fonte di significative esperienze interne e situazioni di conflitto in una squadra sportiva, non dovrebbe essere considerata una malattia lieve.
Nella prevenzione delle nevrosi negli atleti, il corretto dosaggio dello stress fisico e soprattutto emotivo è di grande importanza. Le attività sportive che suscitano interesse, entusiasmo ed eccitazione servono come una fonte inesauribile di emozioni positive che proteggono il sistema nervoso dal sovraccarico. Al contrario, l'allenamento monotono esaurisce relativamente rapidamente il sistema nervoso. Una reazione positiva da parte dell'atleta è facilitata da una chiara comprensione dei compiti e degli obiettivi specifici che deve affrontare. Tuttavia, quando si analizzano le cause della nevrosi, non ci si può limitare a considerare solo le condizioni legate al campo dello sport: la causa della nevrosi manifestata nel campo dell'attività sportiva può essere, ad esempio, un ambiente familiare o lavorativo sfavorevole.
Nel trattamento delle nevrosi vengono utilizzati farmaci e fisioterapia. Ma spesso basta una sola riduzione del carico e,
la cosa principale è che cambiare il suo carattere con l'inclusione di attività ricreative attive dà un buon effetto. In alcuni casi è necessaria una pausa dall'allenamento, solitamente per un breve periodo di tempo (2-3 settimane).
A lesioni del sistema nervoso centrale comprendono danni al cervello e al midollo spinale.
Il danno cerebrale si verifica con una lesione cerebrale traumatica. Può essere il risultato di colpi in varie parti del cranio, o cadute sulla testa, così come contusioni sulla testa contro oggetti circostanti.
La lesione cerebrale traumatica può essere chiusa o aperta. Una lesione cerebrale traumatica chiusa è quella in cui, indipendentemente dal fatto che il tegumento e i tessuti molli siano danneggiati o meno, le ossa del cranio rimangono intatte.
La lesione cerebrale traumatica è più comune nel pugilato, nel ciclismo e negli sport motoristici, nel calcio, nell'hockey, nello sci alpino, ma si osserva anche durante la ginnastica, le acrobazie, le immersioni, l'atletica, ecc.
La maggior parte delle lesioni al cranio sono accompagnate da lesioni cerebrali, che si dividono in commozione cerebrale, contusione cerebrale e compressione cerebrale. Possono essere isolati o combinati tra loro.
Ognuna di queste lesioni provoca danni più o meno pronunciati alla materia cerebrale, gonfiore e danni alle cellule nervose con interruzione della loro funzione, che si manifesta con disturbi vascolari (rottura di capillari, arterie e vene), talvolta con emorragia cerebrale, portando ad ipossia, ischemia e necrosi delle sue aree, nei disturbi dell'apparato vestibolare, del tronco encefalico e della corteccia.
Il sintomo più caratteristico di una commozione cerebrale è la perdita di coscienza. Può essere di brevissimo termine, solo pochi secondi, o durare a lungo, molte ore e giorni. Quanto più lunga è la perdita di coscienza, tanto più grave è il grado di commozione cerebrale (vedi sotto). Dopo aver ripreso conoscenza, i pazienti lamentano pesantezza alla testa, vertigini, mal di testa, nausea e debolezza. Hanno un linguaggio lento e lento.
Con lesioni più gravi si identificano anche altri sintomi di commozione cerebrale: grave pallore, sguardo fisso, pupille dilatate e mancanza di reazione alla luce, respiro raro e superficiale, polso raro e debole, sudore, vomito e convulsioni. Nei casi estremamente gravi di commozione cerebrale, la vittima, senza riprendere conoscenza, può morire per arresto respiratorio a causa di un danno al midollo allungato, nel quale, come è noto, si trova il centro respiratorio.
Molto raramente, con le commozioni cerebrali, vengono alla ribalta disturbi mentali: grave agitazione, confusione, allucinazioni. Questi disturbi solitamente si risolvono completamente in pochi giorni o settimane.
Dopo una commozione cerebrale si può osservare la cosiddetta amnesia retrograda (la vittima non ricorda cosa gli è successo prima dell'infortunio), possono persistere a lungo mal di testa, vertigini e disturbi vascolari, manifestati, in particolare, nell'ipertensione arteriosa persistente , disturbi del ritmo cardiaco, sudorazione, brividi e nella sfera mentale - irritabilità, forte eccitabilità emotiva, disturbi della memoria.
È consuetudine distinguere tra gradi di commozione cerebrale lieve, moderata e grave, a seconda della durata della perdita di coscienza: con il primo grado dura minuti, con il secondo ore e con il terzo - molti giorni. La gravità degli altri sintomi dipende dalla durata della perdita di coscienza.
Tutti i sintomi osservati durante una commozione cerebrale sono una conseguenza di disturbi circolatori e cambiamenti biochimici molecolari nelle cellule della corteccia cerebrale e nei centri del tronco diencefalico, accompagnati da inibizione in varie parti del sistema nervoso centrale, e quindi da un'interruzione della relazione tra la corteccia cerebrale e le formazioni sottocorticali. Le manifestazioni di quest'ultimo comprendono la disfunzione dello stelo e delle formazioni sottocorticali, i cui sintomi sono il nistagmo (movimenti oscillatori e involontari dei bulbi oculari), disturbi respiratori, difficoltà di deglutizione, ecc.
Una contusione cerebrale è una lesione cranica chiusa in cui si verifica un danno alla sostanza cerebrale. Un colpo alla testa può causare lesioni cerebrali dirette o indirette. Trauma diretto significa un livido del cervello nell'area di applicazione della forza, ad esempio un colpo alla tempia ferisce il lobo temporale. La lesione indiretta è una contusione cerebrale in un'area distante dal punto di impatto, ad esempio, con un colpo alla mascella inferiore, una contusione cerebrale nell'area dell'osso occipitale. Ciò è dovuto al fatto che l'energia cinetica viene trasferita dal luogo dell'impatto al cranio, al liquido cerebrospinale e al cervello, che viene spostato dalla fonte dell'impatto e colpisce la superficie interna delle ossa del cranio. L'ondata di liquido cerebrospinale risultante nei ventricoli del cervello può anche danneggiare il tessuto cerebrale nell'area delle loro pareti. A causa dello spostamento del cervello possono verificarsi anche rotture vascolari. Quindi si verificano emorragia, gonfiore del cervello e delle meningi molli e disturbi vascolari riflessi.
Una contusione cerebrale, oltre ai sintomi caratteristici di una commozione cerebrale (ma più pronunciati), è caratterizzata dalla presenza di segni di lesioni cerebrali focali sotto forma di paresi, paralisi, convulsioni, disturbi della sensibilità sul lato opposto alla contusione, e disturbi del linguaggio. Se l'emorragia che si verifica durante un livido è una conseguenza del danno a un grande vaso, si forma un grande ematoma che comprime alcune aree del cervello, causando corrispondenti cambiamenti patologici nel corpo. L'entità dei disturbi cerebrali in caso di contusione cerebrale di solito diminuisce in modo significativo già nei primi giorni, poiché si basano non solo sulla morte del tessuto nervoso, ma anche su alcuni dei suoi cambiamenti reversibili (gonfiore dei tessuti, ecc.). Tuttavia, alcuni disturbi possono persistere per sempre. Tali disturbi sono chiamati residui.
Con la compressione del cervello si verifica un aumento costante dei sintomi di cui sopra. Al momento dell'infortunio possono verificarsi sintomi simili a quelli di una lieve commozione cerebrale. Tuttavia, poco dopo, iniziano ad aumentare mal di testa, nausea, vomito e stupore, che portano alla perdita di coscienza; Si verifica la paresi del lato destro o sinistro del corpo e si verificano aumenti, bradicardia, insufficienza respiratoria e circolatoria.
Molto caratteristico degli ematomi è uno stato relativamente favorevole nel periodo di tempo tra la lesione e lo sviluppo dei sintomi sopra descritti. La salute soddisfacente, che può verificarsi dopo aver ripulito la coscienza, a volte funge da motivo per indebolire il controllo medico della vittima. I sintomi di compressione cerebrale, che spesso portano alla morte, possono comparire diverse ore dopo la lesione.
La lesione cerebrale traumatica nella boxe richiede un'attenzione speciale. Se in altri sport un tale infortunio è un evento casuale, un incidente, allora nella boxe le regole della competizione consentono di colpire con un guanto alla mascella inferiore, al viso, alla fronte e alle tempie.
La lesione cerebrale traumatica comprende il knockout, l'atterramento e la condizione di "intontimento" (atterramento in piedi) a causa di un colpo alla testa (boxe).
Molto spesso nella pratica della boxe, un knockout avviene con un colpo alla mascella inferiore. Provoca vertigini, disorientamento spaziale, cadute e spesso perdita di coscienza. La causa del knockout in questo caso è una commozione cerebrale, così come gli otoliti dell'apparato vestibolare, che portano all'irritazione del cervelletto e, quindi, alla perdita di equilibrio. Un knockout con un colpo alla regione temporale avviene secondo il meccanismo di una tipica commozione cerebrale.
Un certo effetto traumatico sul cervello è causato dai frequenti colpi alla testa nei pugili, che non finiscono in uno stato di knockout, atterramento o "intontimento". Tali shock possono portare a cambiamenti organici nelle cellule cerebrali e nei vasi che le alimentano.
Nella maggior parte dei casi, la perdita di coscienza dei pugili in caso di colpo alla testa è di breve durata e successivamente non causa alcun disturbo nella funzione del sistema nervoso. Tuttavia, anche in caso di perdita di coscienza a breve termine, non si può escludere completamente un danno cerebrale più grave: contusioni ed formazione di ematomi con successiva compressione del cervello. Ci sono casi in cui un pugile è morto poche ore dopo un knockout per compressione del cervello da parte di un ematoma in graduale aumento.
Quando si presta il primo soccorso in caso di lesioni cerebrali traumatiche, è necessario posizionare la vittima in posizione con la testa leggermente sollevata e applicare un raffreddore sulla testa e, in caso di problemi respiratori e circolatori, utilizzare farmaci (cordiamina, caffeina, canfora, lobelina , eccetera.).
In tutti i casi di danno cerebrale, è indicato il ricovero urgente delle vittime per un periodo compreso tra 2 settimane e 2 mesi. Il trasporto dovrebbe essere il più delicato possibile. L'esame della vittima e la prescrizione delle misure terapeutiche devono essere effettuati da un neurologo o neurochirurgo. Il primo giorno è necessario un attento monitoraggio della vittima (questo vale soprattutto per coloro che hanno ricevuto un knockout). In caso di ematomi, in caso di fenomeni crescenti di compressione cerebrale, si esegue l'intervento chirurgico.
Spesso, subito dopo un trauma cranico, soprattutto se ripetuto, gli atleti sperimentano vari disturbi post-traumatici: mal di testa, vertigini, aumento della stanchezza, disturbi del sonno, ecc.
Un certo numero di anni (5-10-15 o più) dopo una lesione cerebrale traumatica, possono comparire gravi cambiamenti patologici nel cervello. Si tratta della cosiddetta sindrome da encefalopatia post-traumatica, che può manifestarsi in varie forme. Questo danno cerebrale si verifica particolarmente spesso nei pugili esperti che hanno ricevuto un gran numero di colpi alla testa, knockout e knockdown (la cosiddetta "malattia del pugilato").
L'encefalopatia può comparire diversi anni dopo l'interruzione della boxe. I suoi segni sono vari sintomi di disturbi mentali e danni cerebrali organici. I disturbi mentali possono inizialmente esprimersi nel pugile con la comparsa di uno stato di euforia (eccitazione, allegria innaturale), seguito da apatia e letargia. Successivamente, si verifica un graduale cambiamento nel carattere: appare l'arroganza, un senso di superiorità, poi irascibilità, arroganza, risentimento e sospetto, e poi disturbi della memoria, diminuzione dell'intelligenza e persino demenza. Il termine psichiatrico per questa condizione è “demenza pugilistica”, che significa “demenza da scazzottata”. Insieme al disturbo mentale compaiono vari sintomi che indicano danni organici al cervello: disturbi del movimento, tremori in varie parti del corpo, faccia a maschera, aumento del tono muscolare, disturbi del linguaggio, paresi, ecc. In questi pugili, con il con l'aiuto dell'elettroencefalografia e della pneumoencefalografia, si rivelano cambiamenti pronunciati che indicano un'atrofia diffusa della corteccia cerebrale. La ragione di ciò, a quanto pare, sono le ripetute commozioni cerebrali, anche minori, accompagnate da emorragie e successivi cambiamenti cicatriziali.
La ripresa dell'attività sportiva dopo un trauma cranico è consentita solo dopo il completo recupero, accertato sulla base di un'accurata visita medica eseguita da un neurologo.
I pugili adulti (maestri dello sport e scaricatori) dopo un knockout possono allenarsi non prima di un mese dopo, i ragazzi più grandi - non prima di 4 mesi, i junior - non prima di 6 mesi. I pugili adulti che hanno subito due knockout possono iniziare l'allenamento non prima di 3 mesi dopo, e quelli che hanno subito tre knockout - non prima di un anno dopo l'ultimo knockout (a condizione che non vi siano sintomi neurologici).
Per prevenire i knockout nella boxe, sono di grande importanza una buona preparazione tecnica del pugile, una perfetta padronanza delle tecniche difensive, nonché un chiaro arbitraggio e una tempestiva conclusione del combattimento quando uno dei pugili ha un chiaro vantaggio.
Per prevenire lesioni cerebrali in tutti gli sport, è necessario tenere registri rigorosi e un'analisi approfondita delle cause delle lesioni al sistema nervoso centrale e rispettare rigorosamente i tempi di inizio dell'allenamento e della partecipazione alle competizioni. È inaccettabile allenare pugili, giocatori di hockey, ciclisti, motociclisti, saltatori con gli sci e sciatori alpini senza casco protettivo.
Le lesioni del midollo spinale negli atleti si osservano sotto forma di commozioni cerebrali, contusioni, compressioni, rotture parziali e complete della sostanza cerebrale o delle sue membrane. I meccanismi di lesione sono i seguenti: allungamento eccessivo del midollo spinale dovuto all'eccessiva flessione ed estensione del rachide cervicale; compressione o sezione del midollo spinale a causa di fratture e lussazioni delle vertebre cervicali, toraciche o lombari (quando si colpisce la testa sul fondo di una piscina o di un bacino idrico, quando si cade sulla testa, quando si eseguono varie tecniche di lotta); danno ai vasi del midollo spinale o alle sue membrane quando la colonna vertebrale colpisce il suolo o la colonna vertebrale, ad esempio con uno stivale o un proiettile. Molto spesso, le lesioni spinali si verificano durante la lotta, la ginnastica, le acrobazie, il sollevamento pesi, gli sport equestri, le immersioni, lo sci, il calcio e l'hockey.
Con una commozione cerebrale del midollo spinale non si verificano cambiamenti anatomici grossolani, ci sono solo piccole emorragie e gonfiore dei tessuti. I sintomi caratteristici sono disturbi temporanei della conduzione, lieve debolezza dei muscoli degli arti, lievi alterazioni della sensibilità e disfunzione degli organi pelvici. Questi sintomi compaiono immediatamente dopo l'infortunio, ma regrediscono rapidamente e scompaiono dopo 1-3 settimane.
Quando il midollo spinale è contuso, si verificano emorragia, gonfiore e rammollimento di singole aree del tessuto nervoso, causando gravi disfunzioni. Immediatamente dopo l'infortunio, la conduttività del midollo spinale viene interrotta, il che persiste a lungo. Nei primi giorni si osserva solitamente una sindrome di completa interruzione della conduzione del midollo spinale: paralisi al di sotto del livello della lesione, anestesia, ritenzione di minzione e defecazione. Quindi possono sorgere complicazioni: piaghe da decubito, polmonite, ecc. Successivamente, a seconda della gravità della lesione, in alcuni casi può esserci un completo ripristino della funzione del midollo spinale, in altri i cambiamenti patologici rimangono per tutta la vita.
La compressione del midollo spinale può verificarsi a causa della pressione esercitata su di esso da frammenti ossei durante una frattura spinale o come risultato di un aumento dell'ematoma intratecale quando i vasi di quest'area si rompono. In quest'ultimo caso, la compressione progredisce con l'aumento dell'ematoma, che è caratterizzato da un aumento dei disturbi motori e sensoriali al di sotto del livello della lesione, nonché da un aumento dei disturbi degli organi pelvici. La compressione a lungo termine del midollo spinale può portare a cambiamenti irreversibili.
Con fratture chiuse e lussazioni della colonna vertebrale, può esserci una rottura parziale o completa del midollo spinale con disturbo completo della conduzione trasversale, caratterizzato dalla paralisi di entrambe le braccia o di entrambe le gambe o di tutti gli arti. Al di sotto del sito della lesione sono assenti tutti i tipi di sensibilità (ad esempio, la vittima non avverte nemmeno il passaggio di urina e feci), si sviluppano rapidamente piaghe da decubito, gonfiore degli arti inferiori, ecc.
Il primo soccorso per le lesioni spinali è il seguente: la vittima deve essere posizionata con cura a faccia in su su qualsiasi superficie dura e piana e trasportata in una struttura medica. In nessun caso dovreste imprigionarlo o permettergli di farlo da solo, poiché esiste il pericolo di danni al midollo spinale.
Nella maggior parte dei casi, le lesioni del midollo spinale portano a A disabilità.
Il sistema nervoso umano ha una struttura complessa: cervello e midollo spinale, i loro rami lungo la periferia del corpo.
Cervello, forse una delle creazioni più uniche della natura. Regola le funzioni vitali dell'intero organismo, elaborando, analizzando, coordinando e confrontando continuamente informazioni provenienti dall'esterno, nonché da vari organi e tessuti.
Il cervello è diviso in una parte evolutivamente più antica - il tronco cerebrale e il cervelletto, e una formazione relativamente successiva - gli emisferi cerebrali.
Il tronco encefalico è costituito da numerosi gruppi di cellule nervose: nuclei che regolano le funzioni della respirazione, della vista, dell'udito; metabolismo, ecc.
Il cervelletto è coinvolto nell'organizzazione degli atti motori. Quando è danneggiato, la coordinazione dei movimenti viene interrotta e la persona perde la capacità di mantenere l'equilibrio.
Il cervello è costituito da due emisferi: destro e sinistro. La loro superficie, come un mantello, è ricoperta di corteccia, una sostanza grigia spessa da uno a cinque millimetri, contenente più di 15 miliardi di cellule nervose: i neuroni. Il giro profondo divide ciascun emisfero in lobi: frontale, temporale, parietale, occipitale e insulare. I neuroni di questi lobi effettuano la più alta analisi di tutte le informazioni interne ed esterne. I. P. Pavlov chiamava la corteccia "il gestore e il distributore di tutte le attività del corpo".
Sotto la corteccia ci sono formazioni sottocorticali: complessi gruppi nervosi.
I processi più complessi si svolgono nella corteccia e nella sottocorteccia, la cui “collisione” in un modo o nell'altro si riflette in alcune parti del corpo umano. Di seguito parleremo di alcune condizioni acute causate da un disturbo delle formazioni cerebrali superiori.
Crollo- come abbiamo già notato, una forma grave di insufficienza vascolare, pericolosa per la vita e che si sviluppa a causa dell'inibizione del centro vascolare-motore, che si trova nel cervello. Allo stesso tempo, la pressione sanguigna diminuisce, il sangue viene ridistribuito nei vasi: si accumula negli organi addominali in quantità molto maggiori rispetto al cervello. Pertanto, si verifica la carenza di ossigeno nei tessuti e negli organi del cervello e del cuore. Il collasso può verificarsi con improvvisa perdita di sangue, carenza di ossigeno, malnutrizione, trauma, avvelenamento, ecc.
Sintomi Appare un forte pallore della pelle, sudore freddo e appiccicoso, gli occhi affondano, i lineamenti del viso si affinano. Si sviluppa una grave adinamia. La respirazione è superficiale, rapida, il polso è rapido, filiforme. La coscienza è oscurata, a volte assente.
Primo soccorso. Chiama urgentemente un medico. Il paziente viene posto in posizione orizzontale senza cuscino, la parte inferiore del corpo e gli arti sono leggermente sollevati. Ti danno l'ammoniaca da annusare su un batuffolo di cotone. Dare un'abbondante inalazione di ossigeno. Ai piedi vengono applicati cuscinetti riscaldanti caldi. Ti danno bevande calde. Dopo la normalizzazione delle condizioni del paziente, vengono ricoverati in ospedale nell'unità di terapia intensiva (reparto). Trasporto in barella, attento, in posizione sdraiata.
Accidente cerebrovascolare acuto. Il termine “accidente cerebrovascolare” unisce tutti i tipi di patologie vascolari del cervello e, principalmente, crisi cerebrali e ictus. Le loro cause sono principalmente l'ipertensione e la sclerosi vascolare cerebrale. La forma più grave di incidente cerebrovascolare è l'ictus cerebrale, accompagnato da danni al tessuto cerebrale e interruzione delle sue funzioni. Esistono ictus ischemico, emorragico e ictus causato da trombosi ed embolia dei vasi cerebrali. Nei primi minuti è difficile stabilire la natura dell'ictus, perché i sintomi possono essere i più diversi, ma nelle ore e nei giorni successivi il quadro clinico acquisisce segni più caratteristici.
Sintomi Con l'ictus ischemico (anemia), i pazienti lamentano forti mal di testa, vertigini, nausea, vomito e acufeni. All'esame si nota il pallore della pelle. La pressione sanguigna è normale o leggermente ridotta. Si sviluppano paresi e paralisi degli arti e la pronuncia del suono diventa disordinata.
In caso di ictus emorragico (sanguinamento nel cervello), la parola e il movimento sono compromessi nei primi secondi. La cosa principale che attira l’attenzione è che la testa e gli occhi del paziente sono girati nella direzione opposta a quella paralizzata. La respirazione diventa difficile, la lingua affonda. Il polso è raro, la pressione sanguigna è alta. C'è una violazione della sensibilità della pelle, minzione e defecazione involontaria e perdita di coscienza. Questo stato dura 1-3 giorni, poi la coscienza ritorna, ma rimangono paresi e paralisi.
Con trombosi dei vasi cerebrali (precursori: mal di testa, vertigini), sensazione di intorpidimento al braccio o alla gamba gradualmente, senza perdita di coscienza. In alcuni casi, il quadro della trombosi si manifesta rapidamente, con perdita di coscienza e della parola. Il viso è pallido, le pupille sono strette, il polso è debole.
Con l'embolia, l'incidente cerebrovascolare si sviluppa improvvisamente. Il danno ai grandi vasi porta al coma.
La compromissione della circolazione cerebrale è spesso accompagnata da indebolimento dell'attività cardiaca, respirazione, edema polmonare e coma.
Primo soccorso. I pazienti con forme gravi di accidente cerebrovascolare necessitano di terapia intensiva e talvolta di trattamento cardiaco, quindi chiamano immediatamente assistenza medica specializzata di emergenza. Prima dell'arrivo del medico, il paziente viene sdraiato, la testa viene girata su un lato per evitare che muco e vomito entrino nelle vie respiratorie, la lingua viene girata su un lato e la cavità orale viene pulita con un tovagliolo. Una profonda compromissione delle funzioni vitali dà luogo a misure di rianimazione. Dare l'inalazione di ossigeno. Tuttavia, un trattamento efficace è possibile solo in un reparto neurologico. Quasi tutti i pazienti sono soggetti a ricovero ospedaliero, ad eccezione dei pazienti con gravi complicanze dell'attività cardiaca, edema polmonare e condizioni agoniche.
Stati comatosi, pericolosi per la vita, sono caratterizzati da un profondo disturbo della coscienza, dall'assenza o da un forte indebolimento delle reazioni del corpo, dalla graduale estinzione dei riflessi fino alla loro completa scomparsa. Il coma si verifica con un crescente deterioramento della respirazione e della circolazione, è accompagnato da mal di testa ed è spesso causato dall'esacerbazione di molte malattie croniche (accidente cerebrovascolare, diabete mellito), nonché avvelenamento da monossido di carbonio, alcol, ecc. Le seguenti forme di coma sono trovati principalmente: stati.
Coma iperglicemico (diabetico).- una complicanza grave e pericolosa del diabete mellito. Si sviluppa quando c'è una carenza di insulina nel corpo e un aumento dello zucchero nel sangue. Si verifica spesso dopo infezioni respiratorie acute, quando a causa della diminuzione dell'appetito, i pazienti smettono di iniettarsi l'insulina.
Sintomi L'esordio è lento, nell'arco di 2-3 giorni. L'appetito peggiora, appare la nausea; vomito, secchezza delle fauci, sete. La pelle e le mucose del paziente sono secche, il suo viso è rosso, il suo respiro è rumoroso e superficiale. Contemporaneamente alla mancanza di respiro, si manifesta la debolezza, quindi la sonnolenza si trasforma in sonno. C'è un forte odore di acetone nell'aria espirata. Gli occhi si abbassano, le pupille si restringono. Il polso è piccolo e frequente. La pressione sanguigna è ridotta. Il lento sviluppo del coma rende inizialmente difficile la diagnosi, dalla quale, di fatto, dipende la vita del paziente. Spesso una nota che attesti che il paziente soffre di diabete mellito, o dei farmaci in tasca, aiuta a fare la diagnosi corretta.
Primo soccorso. Chiama urgentemente un medico. La testa del paziente viene girata di lato per evitare l'asfissia da vomito. Il principale aiuto di emergenza è l'introduzione dell'insulina sotto la pelle (nel caso in cui la siringa e i medicinali siano con il paziente). È indicato il ricovero d'urgenza in un reparto terapeutico o endocrinologico. Trasporto su barella in posizione sdraiata. In viaggio si presta attenzione affinché non si verifichi asfissia dovuta alla retrazione della lingua (tra i denti viene inserito un cucchiaino o un altro oggetto metallico piatto).
Coma ipoglicemico- si sviluppa anche in pazienti con diabete. Uno dei motivi principali della sua insorgenza è un sovradosaggio di insulina o la mancata alimentazione dopo aver somministrato la dose abituale di farmaci.
Sintomi L'inizio è acuto. Il paziente sviluppa una sensazione di paura e si sente affamato. Freddo pungente. Vertigini. Aumentano la debolezza generale e le palpitazioni. Le pupille sono dilatate, il polso è frequente e aritmico. La pelle è umida (sudorazione eccessiva). Tutto ciò è accompagnato da tremori muscolari ed eccitazione (il paziente urla, fa smorfie, ride, piange e talvolta è aggressivo). Dopo le convulsioni, la respirazione diventa superficiale, le pupille non reagiscono alla luce e la pressione sanguigna diminuisce. Il paziente perde conoscenza.
Primo soccorso. Il paziente viene coricato, la testa è girata di lato per evitare l'asfissia. Viene chiamata urgentemente un'ambulanza. Prima del suo arrivo, alla paziente vengono posti dei pezzetti di zucchero nella bocca.
I farmaci cardiovascolari vengono utilizzati solo su prescrizione medica. Ricovero nel reparto terapeutico. Trasporto su barella in posizione sdraiata.
Coma surrenale si verifica nell'insufficienza surrenalica acuta, che può essere causata da un'infezione acuta o da un'emorragia nel tessuto della corteccia surrenale.
Sintomi Debolezza generale, vomito abbondante, diarrea, dolore addominale. La pressione sanguigna è ridotta. Il polso è frequente, la riempitura debole. Durante l'esame del paziente si rivela una pigmentazione brillante della pelle e una colorazione scura delle linee palmari. I bulbi oculari stanno cadendo.
Primo soccorso. Chiama urgentemente un medico. Al paziente viene concesso un riposo completo, la testa è girata di lato. Posizione: supina. Dare l'inalazione di ossigeno. Ricovero nel reparto terapeutico. Trasporto su barella in posizione sdraiata.
Coma epatico- una forma grave di insufficienza epatica derivante da lesioni degenerative dei suoi tessuti dovute a epatite epidemica, cirrosi epatica, avvelenamento con funghi o composti di piombo.
Sintomi L'appetito scompare, compaiono vomito e diarrea. Aumenta la grave debolezza. Il paziente cade in uno stato di incoscienza. In futuro: delirio, irrequietezza motoria. La temperatura corporea raggiunge i 40 gradi. La pelle e la sclera sono di colore giallo. Il polso è frequente: fino a 120 battiti al minuto. La pressione sanguigna è ridotta. L'alito odora di fegato o acetone. Potrebbe esserci sanguinamento dalle gengive. Non c'è coscienza, nessuna reazione alla luce o al dolore.
Primo soccorso. Chiama urgentemente un medico. Il paziente viene sdraiato e la sua testa viene girata di lato in caso di vomito. Inalazione di ossigeno. È indicato il ricovero in terapia intensiva (reparto). Trasporto in barella, dolce, in posizione sdraiata.
Coma uremico- una grave complicazione delle malattie renali croniche (nefrite, pielonefrite, amiloidosi), che provoca l'avvelenamento del corpo con rifiuti azotati.
Sintomi Mal di testa, debolezza generale, nausea, vomito, visione offuscata, sudorazione profusa. La pressione sanguigna è ridotta. Un'ulteriore soppressione delle funzioni vitali porta alla perdita di coscienza: il viso diventa pallido, le pupille si restringono, spesso si verificano convulsioni, la respirazione è rapida e superficiale.
Primo soccorso. Chiama urgentemente un medico. Il paziente viene posto in posizione orizzontale. Dare l'inalazione di ossigeno. È indicato il ricovero nel reparto terapeutico. Il trasporto avviene dolcemente, su barella, in posizione sdraiata.
Coma isterico- un disturbo della coscienza causato da disturbi neuropsichici, nonché tratti caratteriali umani. Si sviluppa nelle persone con un sistema nervoso indebolito sotto l'influenza di un trauma mentale ed è una reazione peculiare a una situazione che non sono in grado di sopportare. Di norma, si verifica dopo litigi o conversazioni offensive, più spesso nelle donne.
Sintomi La persona cade involontariamente, perdendo parzialmente conoscenza. Dopo piccoli crampi si verifica un completo rilassamento muscolare. Il viso si copre di macchie rosse e si gonfia. A differenza di una crisi convulsiva, dopo il coma non si verifica il sonno, non si osserva il morso della lingua e la coscienza viene ripristinata rapidamente.
Primo soccorso. Gli estranei vengono allontanati dai locali. Il paziente viene calmato e posto in posizione orizzontale. Ti danno spruzzi di ammoniaca su un batuffolo di cotone. Lavare il viso con acqua fredda ha un effetto positivo, dopo di che ti viene offerto di bere 20 gocce di tintura di valeriana.
Coma per ictus cerebrale si sviluppa a seguito di emorragia nel cervello a causa di trombosi o embolia dei suoi vasi dovuta a ipertensione, aterosclerosi, reumatismi, ecc.
Sintomi Il quadro clinico della malattia dipende dalla natura del danno ai vasi sanguigni e alla materia cerebrale.
Con l'emorragia (ictus emorragico), il coma si sviluppa improvvisamente. Il paziente, avendo perso conoscenza, cade, spesso subendo un trauma cranico. Appare il vomito. Il viso diventa viola. La bocca è semiaperta, la saliva esce, la guancia “vela” durante la respirazione. La pelle è umida e ricoperta di sudore appiccicoso. Polso teso, lento. La respirazione è rapida, a volte sibilante. Minzione e defecazione involontaria. Sono possibili paralisi e paresi degli arti.
Con la trombosi dei vasi cerebrali (ictus trombotico), il coma inizia lentamente: mal di testa, sbadigli, sonnolenza, intorpidimento degli arti superiori e inferiori, assenza o limitazione dei movimenti in essi. Il viso è pallido. Basso impulso di riempimento.
Con l'embolia (blocco) dei vasi cerebrali, il quadro clinico del coma è caratterizzato da un'improvvisa paresi degli arti e dalla perdita della parola. La coscienza è compromessa per un breve periodo. Crampi.
Primo soccorso. Viene chiamata urgentemente una squadra di ambulanze. Il paziente viene posto in posizione orizzontale. Per evitare di ingoiare il vomito, girare la testa da un lato e posizionarvi sopra un impacco di ghiaccio. Scaldapiedi. Gli indumenti in eccesso vengono rimossi, i bottoni vengono sbottonati.
Il ricovero nel reparto neurologico è possibile a condizione che la respirazione sia normale e l'attività cardiovascolare stabile. Trasporto in barella, dolce, in posizione sdraiata. Controindicazioni al trasporto sono lo stato agonico, la disfunzione respiratoria e cardiaca.
Crisi. Una crisi è una complicanza acuta e grave di una serie di malattie, che rappresentano una seria minaccia per la vita e sono caratterizzate da un disturbo delle funzioni cerebrali superiori ed endocrine del corpo. Ci sono crisi surrenali e tireotossiche. Condizioni di lavoro e di vita sfavorevoli, emozioni negative, mancato rispetto della dieta e condizioni meteorologiche giocano un ruolo importante nella loro formazione.
A differenza del coma, le crisi sono meno gravi.
Crisi surrenale- insufficienza acuta che si verifica quando emorragie nel tessuto della corteccia surrenale durante la tubercolosi di questi organi e malattie infettive acute.
Sintomi L'inizio è lento. I pazienti lamentano debolezza generale, nausea, vertigini. Successivamente compaiono dolore addominale, diarrea e disidratazione. La pelle si ricopre di pigmento scuro, la sua elasticità diminuisce. I tratti del viso diventano più nitidi, i bulbi oculari si abbassano. La pressione sanguigna è bassa, il polso è frequente e debole.
Primo soccorso. Chiama urgentemente un medico. Il paziente è disteso. Prima dell'arrivo del medico non viene presa alcuna misura oltre all'effetto sedativo. Ricovero nel reparto terapeutico. Trasporto su barella in posizione sdraiata.
Crisi tireotossica- grave complicazione della malattia di Graves (ingrossamento patologico della ghiandola tiroidea).
Sintomi L'inizio è acuto. La temperatura aumenta bruscamente (fino a 40 gradi), il polso è frequente: 120-140 battiti al minuto. Irrequietezza motoria. I pazienti lamentano dolore addominale, nausea, vomito e diarrea. C'è disidratazione del corpo. In assenza di assistenza di emergenza, si sviluppano coma ed edema polmonare.
Primo soccorso. Chiama urgentemente un medico. Al paziente viene garantito un completo riposo fisico e mentale. Dare l'inalazione di ossigeno. È indicato il ricovero immediato in un reparto di endocrinologia o terapeutico. Trasporto in barella, dolce, in posizione sdraiata.
Svenimento- Perdita di coscienza improvvisa e di breve durata dovuta ad un insufficiente apporto di sangue al cervello. Cause: stress fisico o mentale, affaticamento, cattiva alimentazione, trauma mentale, surriscaldamento, perdita di sangue.
Sintomi Grave pallore della pelle, polso debole e rapido, respiro superficiale. Gli occhi del paziente vagano e si chiudono, le pupille prima si restringono, poi si dilatano e non reagiscono alla luce. Le estremità sono fredde. La pelle è spesso ricoperta di sudore freddo e appiccicoso. Non c'è coscienza, a volte ci sono convulsioni. Lo svenimento si conclude felicemente: la coscienza ritorna, la respirazione e il polso ritornano normali, ma debolezza e malessere possono persistere per diversi giorni.
Primo soccorso. La persona viene posta in posizione orizzontale. In questo caso la testa è posizionata sotto il livello delle gambe, il colletto è sbottonato. Le finestre sono aperte per consentire l'ingresso di aria fresca. Usa un batuffolo di cotone per annusare l'ammoniaca o lava il viso con acqua fredda. Ai piedi vengono applicati cuscinetti riscaldanti. Dopo che il paziente ha ripreso conoscenza, è bene bere tè o caffè forte.
Prevenzione. Indurire il corpo. Eliminazione delle cause che causano l'indebolimento del tono neuropsichico.
Disturbi mentali acuti. Le persone con varie forme di disturbi della coscienza (sindrome dello stordimento, sindrome del delirio, sindrome amentiva, stato crepuscolare, stato epilettico) necessitano di cure mediche di emergenza.
Sindrome (condizione) di sordità il più comune tra i vari tipi di disturbi della coscienza ed è caratterizzato da un rallentamento delle operazioni mentali, completa indifferenza verso l'ambiente e percezione inadeguata dell'ambiente. I pazienti sono confusi e non rispondono immediatamente alle domande e agli eventi che accadono intorno a loro.
Sindrome delirante (delirio), in altre parole, la confusione della coscienza è caratterizzata da una violazione dell'orientamento nel tempo e nello spazio, dalla presenza di allucinazioni e illusioni che causano ansia e paura. La gravità dei sintomi dipende dalla causa del delirio (tossicodipendenza, intossicazione, avvelenamento da farmaci, malattie croniche e infettive). Una delle sue forme è il delirium tremens.
Sindrome amentiva (amenia)– profonda compromissione della coscienza rispetto al delirio.
È caratterizzato da linguaggio incoerente, agitazione motoria e il volto del paziente esprime paura e confusione.
Caratteristiche principali stato di coscienza crepuscolare- improvviso disturbo dell'orientamento nello spazio e nel tempo, allucinazioni. I pazienti diventano aggressivi, amareggiati, cercano di scappare, schiacciando tutti gli ostacoli sulla strada e possono causare gravi danni a se stessi e agli altri.
Stato epilettico- crisi convulsive in pazienti affetti da epilessia.
Sintomi Durante una crisi si verificano spasmi nei muscoli del viso, delle braccia, del collo e delle gambe. Una forte contrazione dei muscoli masticatori porta al morso della lingua. Dalla bocca viene rilasciato espettorato schiumoso, a volte sanguinante. La respirazione è intermittente, rauca. Il polso è frequente. Le pupille sono larghe. Sono possibili minzione e defecazione involontarie. In seguito all'attacco inizia un periodo di prostrazione: la coscienza è confusa, lo sguardo è indifferente, le pupille sono dilatate, la bocca è semiaperta, il viso è pallido, non ci sono movimenti involontari. Le cicatrici sulla testa derivanti da ferite precedentemente riportate a seguito di una caduta improvvisa hanno valore diagnostico. Lo stato epilettico è una condizione pericolosa che nei casi più gravi porta alla morte: la morte si verifica a causa di edema cerebrale, insufficienza cardiovascolare e paralisi respiratoria.
Pronto soccorso per malattie mentali. Gli estranei vengono allontanati dai locali e vengono rimossi gli oggetti che potrebbero diventare mezzi di attacco. Successivamente, viene stabilito il contatto con il paziente. Il tono del discorso è importante: in alcuni casi dovrebbe essere fermo, imperativo, in altri morbido, persuasivo. Se il paziente rappresenta un pericolo per gli altri, vengono prese misure obbligatorie contro di lui: due persone si avvicinano al paziente da dietro, gli prendono le mani e, piegandole ai gomiti, gliele mettono dietro la schiena. Non è consigliabile avvicinarsi frontalmente perché potresti essere attaccato.
In caso di stato epilettico, il paziente viene posto in posizione orizzontale, la testa viene girata di lato, il colletto e la cintura vengono slacciati e viene inserito un cucchiaino tra i denti per evitare di mordersi la lingua e le labbra. Le abrasioni vengono trattate con tintura di iodio. Chiama urgentemente un medico.
I pazienti con disturbi mentali sono soggetti a ricovero in un ospedale psichiatrico.
Radicolite acuta- una malattia caratterizzata dall'infiammazione delle radici nervose che si estendono dal midollo spinale nella zona dell'articolazione lombosacrale. La radicolite, di regola, è causata dall'ipotermia, ma la ragione principale risiede nella patologia della colonna vertebrale, i cui dischi intervertebrali perdono elasticità e forza. Nei luoghi in cui i dischi sono deformati, appaiono delle crepe, i sali si depositano, il tessuto connettivo cresce, di conseguenza le radici nervose che passano qui vengono compresse e infiammate.
Sintomi Dolore acuto nella regione lombosacrale, aggravato dal movimento. La posizione a letto è forzata, con la gamba avvicinata al corpo.
Primo soccorso. L'insorgenza del dolore serve come segnale per la consultazione obbligatoria con un medico, che prescrive il riposo a letto per 3-5 giorni e il trattamento farmacologico. L'automedicazione è esclusa, poiché sono possibili complicazioni gravi e persistenti. I pazienti il cui lavoro comporta stress fisico ed esposizione a condizioni climatiche sfavorevoli vengono dimessi solo dopo la completa scomparsa del dolore. Se il trattamento ambulatoriale non aiuta, è indicato il ricovero in ospedale per cure mediche più approfondite, compreso l'intervento chirurgico.
Prevenzione. Le misure di prevenzione primaria (quando la malattia non si è ancora sviluppata) riguardano l'educazione fisica e lo sport, in particolare la ginnastica ritmica, il turismo e lo sci. Le procedure di indurimento sono estremamente importanti: nuotare, bagnare, in una parola, tutto ciò che aumenta la resistenza del corpo all'ipotermia e allo stress fisico. Dovresti fare attenzione ai raffreddori e alle malattie infettive, all'intossicazione da alcol e nicotina. Le misure di prevenzione secondaria sono necessarie per chi già soffre di sciatica, mentre gli sforzi sono mirati a prevenire le ricadute frequenti. Innanzitutto evitare l'ipotermia, le correnti d'aria, l'esposizione alle vibrazioni e il sollevamento di carichi pesanti. Per proteggere la regione lombosacrale dall'ipotermia, dovresti indossare una cintura di tessuto di cotone.
Colpo di sole. La malattia è causata dall'intensa e prolungata esposizione ai raggi solari diretti sulla zona della testa ed è il risultato di uno squilibrio tra la quantità di calore ricevuta dal corpo dall'esterno e il suo rilascio verso l'ambiente esterno.
Sintomi Forte mal di testa, vertigini, nausea, vomito, debolezza. Arrossamento della pelle, sudorazione profusa, a volte sangue dal naso. Il polso e la respirazione sono accelerati, la pressione sanguigna si riduce. Nei casi più gravi, la temperatura corporea sale a 41 gradi. Il paziente perde conoscenza, l'attività cardiaca si indebolisce e si sviluppano convulsioni.
Primo soccorso. La vittima viene trasferita in un luogo fresco dove c'è accesso all'aria fresca, vengono somministrati molti liquidi e sulla testa viene applicato un impacco freddo. Una doccia o un bagno fresco, così come avvolgersi in un lenzuolo umido, hanno un buon effetto. Viene somministrata l'ossigenoterapia. Se perdi conoscenza, somministra l'ammoniaca da annusare. Nei casi più gravi (morte clinica), si ricorre alle compressioni toraciche e alla respirazione artificiale bocca a bocca. Chiama urgentemente un medico. Ricovero nel reparto terapeutico. Trasporto su barella in posizione sdraiata.
In caso di colpo di sole, oltre al surriscaldamento del corpo, possono verificarsi ustioni. In questo caso, la pelle viene lubrificata con qualsiasi olio vegetale e si astiene dall'esposizione al sole per 3-4 giorni.
Prevenzione. Innanzitutto evitare l'esposizione prolungata al sole con la testa scoperta, rinunciare ai cibi ipercalorici (la preferenza è data ai latticini fermentati). I vestiti dovrebbero essere leggeri, larghi e di colori chiari. In spiaggia è meglio prendere il sole in movimento.
Colpo di calore. Si verifica a causa dell'esposizione prolungata al calore quando si lavora in ambienti con elevata temperatura e umidità, scarsamente ventilati. Anche gli indumenti stretti e poco traspiranti contribuiscono al surriscaldamento. Gli anziani, i bambini e le persone con la pelle chiara sono particolarmente inclini al colpo di calore.
Sintomi Mal di testa, vertigini, nausea, vomito, tinnito, sete. La pelle è pallida e fredda. Il polso e la respirazione aumentano, la pressione sanguigna diminuisce. Con ulteriore surriscaldamento, la temperatura corporea sale a 40 gradi e possono verificarsi svenimenti.
Primo soccorso. La vittima viene portata in un luogo fresco, liberata dagli indumenti restrittivi, somministrata con abbondanti liquidi e sulla testa viene applicato un impacco freddo. Le docce fredde sono efficaci. In caso di svenimento, si somministra ammoniaca da annusare e si inala ossigeno. Chiamano un dottore.
Prevenzione. L'attenta osservanza dell'orario di lavoro nei negozi caldi e al sole funge da prevenzione affidabile della malattia.
Tags: Malattie del sistema nervoso, collasso, accidente cerebrovascolare acuto, coma, trombosi vascolare cerebrale, crisi, svenimento, sindrome dello stordimento, epilessia, radicolite acuta, insolazione, prevenzione
Pronto soccorso per lesioni alla testa. Le lesioni alla testa richiedono un'attenzione speciale a causa dei possibili danni al cervello, che spesso si verificano durante gli attacchi, l'esposizione alle onde d'urto, quando la testa viene colpita da oggetti che cadono, ecc.
In caso di fratture esposte delle ossa della volta cranica (violazione della forma della testa, presenza di frammenti ossei nella ferita, ecc.), per proteggere la sostanza cerebrale dalla compressione, la benda non viene applicata saldamente, avendo posizionare precedentemente un rullo da una seconda confezione individuale lungo i bordi della ferita. La vittima viene posizionata con cura sulla schiena, sostenendo la testa allo stesso livello del corpo. Per evitare movimenti della testa, attorno ad essa viene posizionato un cuscino di indumenti. In una vittima incosciente, per evitare che sangue e vomito penetrino nelle vie respiratorie, la testa viene girata di lato o posta in posizione sdraiata su un fianco.
Fratture delle ossa nasali e mascellari spesso accompagnato da sanguinamento. Tali vittime vengono evacuate in posizione seduta su una barella con una leggera inclinazione della testa in avanti. Posizionare freddo (impacco di ghiaccio) sopra la benda. Se la vittima è incosciente, l'evacuazione viene effettuata in posizione prona con indumenti protettivi posizionati sotto la fronte e il petto, che aiutano a prevenire il soffocamento con sangue o con la lingua infossata. Prima dell'evacuazione, le mascelle vengono temporaneamente fissate applicando una benda a forma di fionda. La vittima richiede un monitoraggio costante.
Frattura della mascella. Per l'immobilizzazione temporanea viene applicata una benda simile a una fionda. Un'immobilizzazione più affidabile si ottiene applicando un'imbracatura per il mento standard (stecca), che consiste in una benda indossata sulla testa e un'imbracatura per il mento in plastica. L'imbracatura è fissata alla fascia con elastici. Per evitare dolore e piaghe da decubito, prima dell'applicazione, il sottogola viene riempito con un tampone di garza di cotone, che dovrebbe estendersi oltre i bordi dell'imbracatura.
SHOCK TRAUMATICO- reazione generale grave del corpo con grave trauma tissutale e perdita di sangue. Le cause dello shock sono: gravi fratture chiuse e aperte, lesioni agli organi interni, ferite estese. I principali fattori nello sviluppo dello shock sono traumi a elementi del sistema nervoso, perdita di sangue e intossicazione, che portano a disturbi emodinamici, diminuzione del volume sanguigno circolante e ipossia dei tessuti periferici.
Il sintomo principale che attraversa l'intera patologia dello shock è un calo della pressione sanguigna. I fattori shockogenici, soprattutto quelli dolorosi, possono aumentare solo leggermente la pressione sanguigna per un tempo molto breve, ma poi diminuisce costantemente, raggiungendo numeri minacciosamente piccoli - 60 mm Hg e inferiori, e proprio questo calo può causare la morte nei casi gravi di shock.
L'anello principale nella patogenesi dello shock traumatico è l'ipossia, la carenza di ossigeno nei tessuti.
Di conseguenza, la funzione dei centri vasomotori viene bruscamente interrotta, l'attività cardiaca viene interrotta, il sistema arterioso si svuota e la circolazione sanguigna viene interrotta e, di conseguenza, la nutrizione dei centri vitali viene fortemente influenzata. Il motivo per cui la pressione sanguigna nelle arterie scende così bruscamente è perché il sangue viene drenato dalle arterie. Durante il sanguinamento una parte del sangue fuoriesce, una parte del plasma sanguigno va in parte nei tessuti, provocando un ispessimento del sangue nei capillari, una parte del sangue viene trattenuta nei cosiddetti depositi sanguigni di riserva, cioè nel fegato, milza e plessi vascolari sottocapillari della pelle e di altri organi.
Prevenzione dello shock nella fase di primo soccorso. Ricovero precoce e accurato per lesioni gravi senza shock, immobilizzazione rapida e affidabile,
Trauma cranico. Le lesioni cerebrali traumatiche possono essere aperto e chiuso. I più comuni sono gli infortuni chiusi, che a loro volta sono suddivisi in commozione cerebrale, contusioni cerebrali e compressione cerebrale.
Manifestazioni:
Perdita di coscienza di durata e profondità variabili a seconda della gravità della lesione;
Sintomi cerebrali generali - sotto forma di mal di testa, nausea, vomito, vertigini;
I sintomi focali si presentano sotto forma di disturbi motori, sensoriali e di coordinazione.
Commozione cerebrale caratterizzato da perdita di coscienza a breve termine, mal di testa, vertigini, nausea, vomito. I disturbi vegetativi si osservano spesso sotto forma di pallore della pelle, aumento della frequenza cardiaca, fluttuazioni della pressione sanguigna.
Contusione cerebrale Può essere lieve, moderato, grave ed è caratterizzato da una perdita di coscienza più prolungata, dopo la quale si verifica una perdita di memoria per l'evento che ha preceduto la lesione. Con un grave grado di lividi, vengono rilevate violazioni della funzione motoria degli arti e disturbi del linguaggio. Possibile agitazione psicomotoria, crisi epilettiche, disturbi del sistema cardiovascolare e respiratorio. Sono caratteristici anche il vomito e il diverso diametro delle pupille.
Compressione cerebrale a causa del sangue che fuoriesce dai vasi danneggiati, nonché da frammenti ossei con fratture del cranio depresse. Con la compressione, le stesse manifestazioni sono caratteristiche della commozione cerebrale e della contusione cerebrale, che aumentano solo nel tempo.
Le vittime con una lesione cerebrale traumatica dovrebbero essere immediatamente portate in una struttura medica!
Prima dell'arrivo dell'ambulanza, è necessario liberare la vittima dagli indumenti restrittivi e garantirgli un riposo completo. Trasportare solo in posizione supina. A casa: mettiti il raffreddore in testa. In caso di vomito, girare la testa della vittima di lato per evitare che il vomito penetri nelle vie respiratorie. In caso di arresto respiratorio e cardiaco, iniziare immediatamente a rianimare il corpo. In caso di agitazione psicomotoria è necessario immobilizzare la vittima fino all'arrivo del medico.
Contusione – una condizione patologica che si verifica a seguito di un forte impatto meccanico sull'intera superficie del corpo o sulla maggior parte di esso, indipendentemente dalla presenza o dall'assenza di violazioni visibili dell'integrità dei tessuti. Le onde d'urto esplosive, dell'aria o dell'acqua, un improvviso cambiamento di accelerazione (una caduta da una grande altezza nell'acqua, l'impatto di una grande massa di corpi sciolti, ecc.) provocano la compressione del corpo, dei suoi vasi e cavità, uno shock idraulico del sangue e del liquido cerebrospinale contro il tessuto; flussi insoliti e potenti di impulsi dai recettori al sistema nervoso centrale.
Un brusco cambiamento della pressione atmosferica porta al barotrauma: danni all'orecchio medio e ai vasi sanguigni, manifestati da emorragie, rottura dei timpani, sanguinamento dal naso e dalle orecchie. L'esposizione alla porzione sonora dell'onda d'urto provoca traumi acustici. Un suono potente in una frazione di secondo porta a cambiamenti distrofici e atrofici nell'organo uditivo. Ai tipici disturbi contusivi generali si aggiungono spesso ulteriori danni meccanici locali agli organi e ai tessuti.
La contusione grave è caratterizzata da una perdita di coscienza prolungata (fino a diversi giorni), talvolta con disturbi respiratori e cardiovascolari, con minzione e defecazione involontarie. All'uscita dallo stato di incoscienza si osservano amnesia retrograda, forti vertigini con vomito ripetuto, mal di testa lancinante, grave adinamia, letargia profonda, sonnolenza e significativi disturbi autonomici. È caratteristica una sindrome da danno all'analizzatore uditivo (orecchio interno, nervo uditivo), che può essere integrata da un disturbo del linguaggio. Si notano diminuzione temporanea o persistente (più spesso) dell'acuità uditiva e sordità. Astenia significativa, labilità vegetativa e psico-emotiva persistono a lungo.
Dopo una grave contusione, soprattutto accompagnata da una lesione cerebrale traumatica, sono possibili disturbi mentali persistenti (inclusa la demenza), epilessia post-traumatica e parkinsonismo. Con un'esposizione estremamente forte a fattori dannosi, può verificarsi la morte improvvisa per arresto circolatorio e respiratorio.
Il danno al sistema nervoso centrale è di grande importanza clinica. - Sindrome da commozione cerebrale, che può verificarsi anche in caso di lesione cerebrale traumatica. Il quadro clinico è caratterizzato, oltre ai sintomi cerebrali e meningei generali, da sintomi focali di varia gravità a seconda dei focolai di distruzione del tessuto cerebrale.
In caso di commozione cerebrale, è indicato il ricovero urgente della vittima (il trasporto deve essere effettuato con attenzione - in posizione sdraiata in una posizione sicura). Occorre tenere conto del pericolo di aspirazione del vomito. Il primo soccorso per la sindrome da compressione-commozione cerebrale viene effettuato secondo i principi generali del trattamento della lesione cerebrale traumatica.
Schiacciamento prolungato di parti del corpo– gravi lesioni ai tessuti molli a seguito della compressione prolungata da parte di oggetti pesanti. Questa lesione porta a una grave complicanza chiamata sindrome da schiacciamento lungo .
Sindrome da schiacciamento a lungo termine - sindrome da incidente la tossicosi traumatica è una grave condizione simile a uno shock dopo una compressione prolungata di parti del corpo da parte di oggetti pesanti, manifestata da oligo- o anuria a causa della compromissione della funzionalità renale da parte dei prodotti di decomposizione del tessuto schiacciato (ad esempio, mioglobina muscolare).
In tempo di pace, i casi di sindrome da schiacciamento a lungo termine si osservano principalmente durante i crolli delle miniere e i forti terremoti, soprattutto quelli che si verificano vicino alle grandi città (fino al 24% del numero totale delle vittime).
In base alla gravità della condizione si distinguono:
Il grado lieve si verifica quando la compressione dei segmenti degli arti dura fino a 4 ore
Il grado medio si sviluppa con la compressione dell'intero arto per 6 ore
La forma grave si verifica quando l'intero arto viene compresso per 7-8 ore.I sintomi di insufficienza renale acuta e disturbi emodinamici sono chiaramente manifestati
Una forma estremamente grave si sviluppa quando entrambi gli arti vengono compressi per più di 6 ore.
La patogenesi della sindrome da schiacciamento a lungo termine si basa sull'assorbimento di prodotti tossici di decomposizione dei tessuti formati nei tessuti schiacciati a seguito dell'interruzione del flusso sanguigno in essi. Si sviluppa una grave sindrome da coagulazione intravascolare disseminata che, insieme alla deposizione di mioglobina nei tubuli renali, porta ad insufficienza renale acuta.
Quando un arto ferito viene rilasciato senza prima applicare un laccio emostatico, i prodotti di decomposizione dei tessuti iniziano a entrare nel flusso sanguigno, che è accompagnato da un forte deterioramento delle condizioni della vittima, un calo della pressione sanguigna, perdita di coscienza, defecazione e minzione involontarie (tornello shock).
La prognosi per un simile infortunio è sfavorevole. Nei pazienti con lesioni da schiacciamento di entrambi gli arti che durano più di 8 ore, le probabilità sono basse. Dopo essere stati liberati dalle macerie, si sviluppa rapidamente uno shock grave, difficile da curare. Le vittime, di regola, muoiono entro 1-2 giorni per insufficienza renale acuta.
Pronto soccorso per la frantumazione prolungata.
Innanzitutto è necessario liberare la testa e la parte superiore del corpo della vittima da sotto le macerie, liberare la bocca e il naso da corpi estranei per consentire l’ingresso dell’aria. Se la respirazione è compromessa è necessario eseguire la ventilazione artificiale utilizzando il metodo “bocca a bocca” o “bocca a naso”. Le ferite e le abrasioni devono essere coperte con medicazioni asettiche (tovaglioli sterili). Dopo essere stato liberato dagli oggetti schiaccianti, l'arto ferito viene bendato strettamente, iniziando dalla mano o dal piede. Successivamente, l'arto viene immobilizzato secondo le regole per il trattamento delle fratture. Sopra la benda si mettono impacchi con ghiaccio o neve (se non disponibili, con acqua fredda).
Per salvare la vita delle vittime di schiacciamento prolungato sono necessarie cure specialistiche mediante l'uso di un apparato renale artificiale e amputazioni precoci dell'arto. Per prevenire l'assorbimento di prodotti tossici dai tessuti frantumati, viene applicato un laccio emostatico prima di liberare l'arto dall'ostruzione. Questa operazione viene eseguita da squadre di soccorso specializzate e addestrate. Dopodiché l’arto viene amputato d’urgenza per salvare la vita della vittima.
A livello di primo soccorso non viene applicato il laccio emostatico all'arto. A meno che, ovviamente, l'emorragia non metta in pericolo la vita della vittima. Poiché un non specialista non può e non ha il diritto di valutare l'entità del danno all'arto. Può verificarsi una situazione in cui l'applicazione stessa di un laccio emostatico può portare alla necessità di amputare un arto che non è gravemente e brevemente ferito.
Nota. La sindrome da compressione posizionale si verifica quando la vittima rimane ferma per lungo tempo (più di 8 ore) su una superficie dura. Si sviluppa più spesso nelle persone sotto l'influenza di alcol o droghe o in caso di avvelenamento con sonniferi. Di solito sono colpiti gli arti superiori nascosti sotto il corpo. In termini di patogenesi, quadro clinico e metodi di trattamento, è simile alla sindrome da compressione a lungo termine, ma il rigore muscolare, i gravi sintomi di intossicazione e l'insufficienza renale acuta si verificano molto meno frequentemente.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0