30.10.2018
Il leiomioma è una crescita atipica delle cellule muscolari uterine benigne.
L'educazione è unica e multipla, cresce in direzioni diverse, il che determina la classificazione.Se il nodo miomato cresce sotto la membrana sierosa sul corpo dell'utero nello spazio della piccola pelvi, allora questo è un leiomioma uterino sottosieroso. Tale neoplasia si trova su un gambo della membrana sierosa, dotato di fibre nervose e vasi sanguigni.
Il leiomioma si forma sotto l'influenza di tre fattori:
- violazione della produzione di ormoni femminili, a seguito della quale si verifica uno squilibrio ormonale;
- eredità;
- risposta inadeguata dell'utero a determinati ormoni.
Considerati questi fattori, esistono diverse condizioni di salute che predispongono allo sviluppo del leiomioma:
- pubertà prematura (prima o dopo);
- infiammazione patologica degli organi genitali femminili;
- permanenza prolungata in una situazione stressante, scarsa ecologia, irregolarità o inferiorità della vita sessuale;
- aborti, aborti;
- malattie del sistema endocrino (diabete mellito, obesità, ipotiroidismo, ecc.);
- fallimento del ciclo mestruale, come segnale di disfunzione del sistema ipofisario o ipotalamico;
- malattie dei reni, del fegato, del sistema cardiovascolare.
Sintomi del leiomioma sottosieroso
I sintomi della malattia dipenderanno dal periodo di sviluppo della patologia e dalla localizzazione delle neoplasie miomatose. I sintomi possono essere subdoli o piuttosto gravi. All'esame, il ginecologo rivela un aumento delle dimensioni dell'utero, un cambiamento nella sua forma e superficie.
Per identificare l'esatta localizzazione dei nodi miomatosi, vengono prescritti ultrasuoni, risonanza magnetica, laparoscopia ed endoscopia. Per identificare la causa dell'insufficienza ormonale, al paziente viene prescritta un'analisi del livello degli ormoni tiroidei, degli estrogeni, delle ghiandole surrenali, ecc. Secondo le statistiche, metà delle donne non si rende conto di avere il leiomioma finché non viene scoperto accidentalmente durante l'esame.
Con una piccola dimensione del nodo, il leiomioma non si rivela in alcun modo e solo quando cresce e influenza gli organi vicini può causare determinati sintomi. Spesso ci sono tali segni:
- si avverte dolore nell'addome inferiore e se il tumore è cresciuto nel peritoneo o comprime i fasci nervosi, il dolore si irradia nella parte bassa della schiena;
- se il tumore è cresciuto a tal punto da premere sul retto o sulla vescica, c'è un problema con lo svuotamento della vescica o dell'intestino;
- se il nodo miomato comprime la tuba di Falloppio, è possibile l'infertilità.
La complicazione più grave del leiomioma sottosieroso è la torsione della gamba, a seguito della quale il tumore non riceve nutrimento, si sviluppa la necrosi. Allo stesso tempo, la donna lamenta dolori acuti all'addome, aumento della temperatura e viene rilevata intossicazione. In una situazione del genere è necessario un intervento chirurgico urgente.
Trattamento del leiomioma di localizzazione sottosierosa
 Il medico sceglierà il metodo di trattamento in base alla localizzazione della formazione miomatosa, alla velocità della sua crescita e alla presenza di altre indicazioni. Relativamente recentemente, in relazione al leiomioma, i medici hanno optato per tattiche di attesa e, se si presentano indicazioni, ricorrono a un'operazione chirurgica.
Il medico sceglierà il metodo di trattamento in base alla localizzazione della formazione miomatosa, alla velocità della sua crescita e alla presenza di altre indicazioni. Relativamente recentemente, in relazione al leiomioma, i medici hanno optato per tattiche di attesa e, se si presentano indicazioni, ricorrono a un'operazione chirurgica.
Oggi i medici iniziano a curare la malattia non appena viene rilevata. La scelta di un medico presenta opzioni di trattamento: farmacologico (conservativo), combinato, chirurgico. Ogni tipo di trattamento è selezionato in base alle indicazioni.
Per il trattamento farmacologico, la medicina offre una scelta di farmaci che possono influenzare la produzione di ormoni. Vengono prescritti progestinici ad azione locale o prolungata, antigonadotropine, agonisti degli ormoni rilascianti gonadotropici, ecc .. Per scegliere il medicinale giusto, il medico esamina lo stato ormonale della donna, la sensibilità dell'apparato recettoriale dell'utero.
Il trattamento conservativo è prescritto nelle situazioni:
- controindicazioni all'intervento chirurgico;
- l'assenza di sintomi o la loro piccola manifestazione;
- il desiderio di una donna di avere figli in futuro;
- posizionamento sottosieroso dei nodi sullo sfondo di 10-12 settimane di dimensioni uterine.
Le principali direzioni del trattamento sono l'eliminazione del dolore, del disagio. Prima di tutto, il medico cerca di salvare una donna da manifestazioni come mestruazioni prolungate, anemia, sanguinamento tra un ciclo e l'altro, dolori lancinanti all'addome inferiore, disagio durante i rapporti sessuali, dolore alla colonna vertebrale e alle gambe e frequente bisogno di urinare. Tutti questi segni all'inizio appaiono molto debolmente, tuttavia causano disagio psicologico, impedendo loro di condurre una vita normale.
Come accennato in precedenza, il trattamento con compresse è prescritto per la localizzazione subsierosa e intramurale del nodo miomato, e anche se il leiomioma si verifica sullo sfondo di malattie extragenitali.
Le compresse vengono prescritte in preparazione all'intervento chirurgico, durante il periodo di riabilitazione dopo la miomectomia. Durante la terapia, il paziente deve essere osservato da un medico, visitando esami preventivi ogni tre mesi. Ciò consentirà alla crescita del tumore di arrestare il suo progresso nel tempo.
Farmaci per il leiomioma sottosieroso
I termini del trattamento del leiomioma sono determinati dai medici in modo abbastanza chiaro e se un particolare farmaco non dà l'effetto atteso durante le prime settimane, è necessario annullarlo e prescriverne un altro. Il ruolo principale nel corso del trattamento è svolto dalla terapia ormonale, che dura fino a 6 mesi.
Ad esempio, se non ci sono fallimenti del ciclo mestruale, la malattia si sviluppa non più di 5 anni e la paziente stessa non ha ancora 45 anni, il trattamento verrà prescritto con i seguenti progestinici: orgametril, norkolut, progesterone, pregnin, duphaston, utrozhestan.
Se il paziente ha un ciclo mestruale interrotto o si verifica sanguinamento tra le mestruazioni, alle donne in età riproduttiva vengono prescritti farmaci estroprogestinici: non-ovlon, rigevidon, yarina, microgeinon, norinil. Parallelamente prescrivo agonisti: goserelin, holadeks, dinazol, decapeptyl.
Alle donne che hanno superato la soglia dei 45 anni vengono prescritti androgeni che interrompono le mestruazioni: testosterone propionato, sustanon. Circa 3 mesi dopo l'assunzione del farmaco, i farmaci ormonali opportunamente prescritti riducono di quasi la metà le dimensioni dei fibromi nodulari. Il trattamento ormonale dura non più di sei mesi, altrimenti può causare complicazioni, ad esempio malattie come patologie cardiovascolari, osteoporosi. Non appena i farmaci elencati verranno cancellati, il leiomioma tornerà al suo stato precedente.
La terapia ormonale è controindicata in caso di leiomiomi a rapida crescita che possono mutare in sarcomi. Inoltre, i farmaci ormonali non sono prescritti per malattie concomitanti (cancro ovarico, endometriosi), patologie somatiche (diabete mellito, vene varicose), tumori di grandi dimensioni. Pertanto, se l'utero ha raggiunto grandi dimensioni a causa dei fibromi e la formazione cresce rapidamente, il paziente lamenta dolore, la terapia è inefficace fino alla violazione delle funzioni degli organi nella piccola pelvi, allora è opportuno un'operazione prescritta.
Trattamento del leiomioma con ricette di medicina tradizionale
 I metodi di medicina alternativa vengono utilizzati per trattare e prevenire un'ampia varietà di malattie, comprese quelle ginecologiche.
I metodi di medicina alternativa vengono utilizzati per trattare e prevenire un'ampia varietà di malattie, comprese quelle ginecologiche.
Tuttavia, non dovresti usare i farmaci da solo, anche la loro origine naturale non protegge dalle reazioni allergiche e se il dosaggio non è corretto puoi danneggiare la tua salute.
Pertanto, prima di iniziare a utilizzare questa o quella ricetta magica, è necessario consultare un medico che verificherà la compatibilità dei farmaci, la presenza di controindicazioni e selezionerà il regime terapeutico corretto. Le erbe medicinali non possono essere utilizzate come metodo principale di trattamento dei tumori uterini e, come effetto aggiuntivo che migliora l'effetto terapeutico, si mostreranno perfettamente.
Il leiomioma può essere trattato con tinture di alcol e acqua. Ad esempio, un rimedio popolare è la pianta dell'utero di montagna. Per preparare la tintura, prendi 50 g di erba secca, riempila con vodka o alcool in un volume di 500 ml. Infondere il medicinale per 10 giorni al buio, talvolta agitando. Devi prendere la tintura secondo lo schema: nei primi 10 giorni - 1 cucchiaino ciascuno, il decennio successivo - 1 cucchiaio ciascuno, lavato con acqua zuccherata. Successivamente, è necessaria anche una pausa per 10 giorni, quindi il corso viene ripetuto fino a quando i sintomi non migliorano.
Un altro rimedio per i fibromi sono le fragole. Dovrebbe essere preparato e bevuto come tè più volte al giorno. Vengono prodotte sia le foglie che i frutti secchi.
Un altro ottimo rimedio è la calendula, che ha un effetto antibatterico ed è ottima per cicatrizzare le ferite. Tutto ciò che serve è versare 1 cucchiaio. calendula secca con un bicchiere di acqua bollita. Il medicinale viene infuso durante la notte. Preso 30 minuti prima dei pasti. Il corso dura più di un mese, dopodiché 14 giorni di interruzione e ripetizione del corso.
La radice di bardana funziona bene contro tumori di vario tipo. Raccogli la radice in primavera. La radice essiccata deve essere frantumata prima dell'uso, dopodiché 1 cucchiaio. versare un bicchiere di acqua bollente e insistere per 12 ore. Prendi il medicinale 100 ml 4 volte al giorno. La durata del corso è di 1 mese, dopodiché è necessario valutare con l'ecografia se è cambiato qualcosa nella dimensione dei fibromi o meno. Ci sono stati casi in cui dopo 2 settimane il tumore era notevolmente ridotto.
Achillea e ortica aiutano con nodi miomatosi di diverse dimensioni. Entrambe le erbe vengono prese in proporzioni uguali, mescolate, quindi è necessario prendere 1 cucchiaio dalla materia prima risultante. e versare un bicchiere di acqua bollente. Le erbe vengono infuse per 2 ore, è necessario assumerle 3 volte al giorno, 100 ml prima dei pasti.
Se il paziente ha sanguinamento uterino, il nodo miomato può essere trattato raccogliendo erbe. Avrai bisogno di calendula, adone, ortica, arnica, borsa da pastore. Per ciascuna delle piante devi prendere 1 cucchiaio, versare il tutto in un contenitore e versare un litro di acqua bollente. Le erbe vengono infuse in un contenitore chiuso per 2 ore. Se l'emorragia è grave, assumere l'infuso tre volte al giorno dopo i pasti, 100 ml. Se il volume dell'escrezione diminuisce, il medicinale può essere assunto 2 volte al giorno.
Le erbe possono essere assunte non solo all'interno, ma utilizzate localmente sotto forma di tamponi imbevuti di decotto. Un tale strumento ha un effetto più efficace se prendi parallelamente un decotto di erbe all'interno. Ricetta per una buona raccolta: assumere dosi uguali di erba di San Giovanni, succo di radice di bardana, olio di olivello spinoso, miele naturale. Tutti gli ingredienti vengono mescolati bene, quindi un tampone viene attorcigliato dalla garza, inumidito con un medicinale e lasciato nella vagina durante la notte.
I fibromi di varie dimensioni, compresi i fibromi sottosierosi, possono essere trattati con setti di noce. Per preparare la medicina, devi prendere partizioni asciutte nella quantità di 2 cucchiai. e versare la vodka in un volume di 250 ml. Per circa 10 giorni la tintura va tenuta al buio, dopodiché va filtrata e assunta tre volte al giorno, 30 gocce ciascuna.
Puoi chiedere al tuo medico una specifica raccolta uterina dei seguenti ingredienti: borsa del pastore, biancospino in bacche e origano, trifoglio dolce, poligono, achillea e piantaggine, foglie di betulla, aneto, calendula e spago, rosa canina, celidonia, ginepro.
Tutti gli ingredienti elencati vengono assunti in dosi uguali, frantumati e miscelati, dopo di che si dovrebbero prendere 2 cucchiai dal farmaco risultante. e versare 0,5 litri di acqua bollente. Insistere sul medicinale per 10 ore e assumere 50 ml prima dei pasti tre volte al giorno. La durata della terapia è di 2 mesi, dopodiché, se necessario, viene effettuata una pausa di 2 settimane.
Le ricette di medicina tradizionale elencate sono buone quando il leiomioma è in una fase iniziale. Una donna deve seguire tutte le raccomandazioni del medico, incluso il regime terapeutico, le procedure, l'alimentazione e gli aggiustamenti dello stile di vita.
Non stiamo parlando di cattive abitudini, bisogna liberarsene una volta per tutte. Dopo il successo del trattamento, il medico fornirà raccomandazioni su come prevenire i fibromi e altre malattie ginecologiche.
Contenuto
I pazienti in età adulta si trovano spesso ad affrontare una malattia così spiacevole come il leiomioma nodulare uterino. Quando compaiono i primi segni, iniziano a preoccuparsi per la propria salute e cercano risposte alle loro domande. Per determinare i cambiamenti patologici e prescrivere un trattamento efficace, è necessario sottoporsi a una diagnosi completa. La forma nodulare del leiomioma uterino non viene trattata in modo indipendente a casa. Dopo aver contattato un medico, studierà la natura dell'origine dell'istruzione e determinerà il modo più sicuro per eliminarla.
Cos'è il leiomioma
Il leiomioma dell'utero è un tumore benigno. Le caratteristiche caratteristiche includono la formazione di nodi singoli o multipli, costituiti da fibre muscolari lisce.
Le neoplasie presentate colpiscono lo strato muscolare dell'utero, del miometrio e del tessuto connettivo.
Il tumore ha una forma arrotondata e le sue dimensioni variano da pochi millimetri a dieci o più centimetri. Nella maggior parte dei casi, la patologia si sviluppa nelle donne di età superiore ai trent'anni. Fu in questo momento che si osservarono le prime violazioni del background ormonale nel corpo.

La forma nodulare del leiomioma uterino viene diagnosticata in molti pazienti. Questa è una malattia ginecologica abbastanza comune. Si verifica nel 30% delle donne in tarda età riproduttiva e nei pazienti in menopausa. Per quanto riguarda la prognosi di questa malattia, ci sono dubbi. Se il problema viene rilevato in modo tempestivo, viene effettuato un esame completo e viene prescritto un trattamento, la malattia può essere rapidamente curata. Ma il rischio di recidiva è elevato, quindi è importante visitare regolarmente un ginecologo.
Con la forma avanzata del leiomioma uterino nodulare, la formazione può diventare maligna, a questo proposito, è possibile anche un esito letale.
Ragioni per lo sviluppo
Gli scienziati non hanno ancora compreso appieno le possibili cause dello sviluppo del leiomioma uterino nodulare. Ma su questo erano d'accordo la comparsa della patologia è preceduta dalla presenza di insufficienza ormonale nel corpo. Sono stati individuati i seguenti fatti che supportano questa ipotesi:
- all'interno del tumore c'è un gran numero di recettori e ormoni sessuali;
- il tumore inizia ad aumentare di dimensioni solo in età riproduttiva, quando il livello normale di estrogeni nel corpo aumenta intensamente;
- durante la menopausa la formazione diminuisce di dimensioni a causa della lenta produzione di estrogeni;
- se le donne usano farmaci per alleviare la condizione durante la menopausa, allora c'è una crescita attiva di neoplasie (questo è dovuto al fatto che tali farmaci contengono estrogeni).
E gli scienziati hanno anche avanzato una seconda teoria per lo sviluppo del leiomioma uterino nodulare: questo è un fattore ereditario.
Ci sono diverse ragioni principali per lo sviluppo della patologia presentata:
- mestruazioni tardive;
- interruzioni del ciclo mestruale;
- aborto medico;
- età riproduttiva;
- frequenti processi infiammatori della vagina e dell'utero;
- cattive abitudini (fumare, bere alcolici o droghe);
- eccesso di peso corporeo;
- malattie endocrinologiche croniche;
- mantenere uno stile di vita inattivo;
- stress e tensione regolari.
Classificazione comune
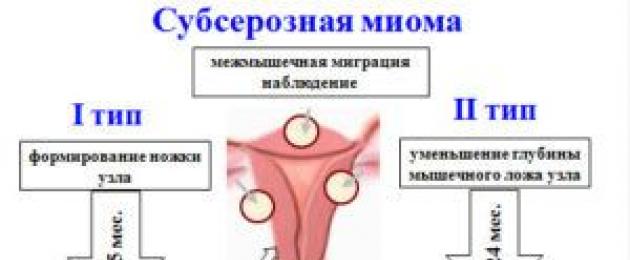
Il leiomioma dell'utero è classificato in base alla posizione dei nodi miomatosi.
- Nodo sottomucoso. Le neoplasie sono localizzate sul confine della membrana muscolare e sullo strato mucoso della cavità uterina. Si trovano nell'utero e possono raggiungere grandi dimensioni. Ci sono casi in cui scendono nella vagina. I grandi fibromi nodulari sottomucosi sono anche chiamati nodi miomatosi nascenti.
- Nodo intermuscolare. Si trova nello spesso strato del miometrio.
- Nodo sottoperitoneale. La sua posizione è segnata sul confine del miometrio e sul rivestimento dell'utero. La principale caratteristica distintiva è la presenza di una piccola base, che assomiglia più a una gamba.

Manifestazioni cliniche
Nella fase iniziale dello sviluppo della malattia, la formazione del tumore è piccola, quindi il leiomioma nodulare procede senza manifestazioni cliniche. Nella maggior parte dei casi, viene diagnosticato al successivo esame preventivo da parte di un ginecologo. È per questo motivo che i medici raccomandano alle donne di presentarsi regolarmente all'appuntamento, soprattutto in età riproduttiva e in menopausa.
Si possono distinguere i seguenti sintomi comuni che compaiono nelle fasi successive della malattia:
- scarico abbondante e prolungato durante le mestruazioni;
- bisogno frequente di defecare o urinare;
- lo scarico diventa imbrattante più vicino alla metà del ciclo mestruale;
- dolore, gonfiore o sensazione di pesantezza al basso ventre;
- c'è gonfiore dei piedi;
- la parete addominale anteriore diventa asimmetrica;
- malessere generale e sonnolenza;
- nausea;
- vertigini;
- infertilità;
- mancanza di appetito;
- la pelle del viso e del corpo diventa più pallida.
Metodi diagnostici
Esistono diversi metodi per diagnosticare i pazienti con sospetto di leiomioma uterino nodulare. Solo dopo un esame approfondito il medico sarà in grado di confermare la diagnosi e prescrivere un trattamento efficace.
Leiomioma nodulare dell'uteroè vietato trattare a casa senza la supervisione di uno specialista.
Esame dal ginecologo
Questa è la prima fase nella diagnosi del leiomioma nodulare nella cavità uterina. Il ginecologo intervisterà il paziente, ascolterà tutti i reclami, studierà l'anamnesi e condurrà un esame ginecologico interno utilizzando specchi speciali. Se il leiomioma nodulare ha raggiunto una dimensione grande o media, ciò può essere determinato mediante palpazione dell'addome inferiore. L'esame ginecologico interno determinerà la presenza di un grande nodo sottomucoso.
Per confermare la diagnosi e per escludere la presenza di una formazione maligna, è necessario condurre una serie di esami di laboratorio e strumentali.
Ricerca di laboratorio
 Per fare ciò, i pazienti eseguono esami del sangue e delle urine in forma estesa. Un esame del sangue aiuta a determinare il numero di globuli rossi, la velocità di eritrosedimentazione, i reticolociti, l'emoglobina, i leucociti e le piastrine.
Per fare ciò, i pazienti eseguono esami del sangue e delle urine in forma estesa. Un esame del sangue aiuta a determinare il numero di globuli rossi, la velocità di eritrosedimentazione, i reticolociti, l'emoglobina, i leucociti e le piastrine.
In un test generale delle urine, si attira l'attenzione su indicatori quali proteine, gravità specifica, epitelio, leucociti ed eritrociti.
Ricerca strumentale
Questo metodo diagnostico include.
- Esame ecografico dell'utero. I medici determinano la presenza di un leiomioma nodulare nella cavità uterina, ne studiano le dimensioni e lo differenziano da una formazione maligna. Questo è un metodo abbastanza informativo ed economico per esaminare i pazienti.
- Risonanza magnetica. È estremamente accurato nel determinare il leiomioma uterino nodulare, la sua struttura e dimensione.
- TAC. Se ai pazienti è vietato eseguire la risonanza magnetica, questo è un modo eccellente per determinare i cambiamenti patologici nell'utero. Le principali controindicazioni alla risonanza magnetica includono la presenza di strutture metalliche o placche nello scheletro dopo una frattura, un pacemaker, protesi valvolari nel cuore e impianti nell'orecchio interno.
- Isteroscopia. La cavità uterina viene controllata per la presenza di leiomioma nodulare utilizzando un tubo in fibra ottica e un'ulteriore fonte di luce alla sua estremità. La tecnica di esame presentata aiuterà a determinare con precisione i nodi intermuscolari o sottomucosi.
- Laparoscopia diagnostica. L'endoscopio consente di determinare con precisione le condizioni del corpo dell'utero e della cavità pelvica. Il tubo è costituito da una speciale fibra ottica su cui è montata la telecamera. Visualizza l'immagine sullo schermo del monitor LCD. Per una definizione più accurata del leiomioma nodulare nella cavità uterina, è presente un'ulteriore fonte di luce vicino alla telecamera. Il ginecologo pratica una piccola incisione nella parte inferiore dell'addome e inserisce un laparoscopio. Durante questo metodo di ricerca vengono determinate la forma nodulare del leiomioma, la sua dimensione e posizione. E anche i medici saranno in grado di determinare le possibili complicazioni che più spesso si verificano con la forma avanzata della malattia.
Trattamento conservativo
Se i medici trovassero l'utero nel corpo linfonodi intermuscolari o addominali di piccole dimensioni, quindi ai pazienti viene raccomandato un trattamento in attesa, in cui è necessario sottoporsi regolarmente ad un esame ecografico per qualche tempo.
Tali cambiamenti patologici si verificano con caratteristici forti sanguinamenti durante le mestruazioni. Le donne possono notare i primi sintomi di anemia in se stesse, quindi i ginecologi prescriveranno l'uso di una maggiore quantità di vitamine. Questi includono integratori di ferro, vitamine C e B e acido folico.
L'efficacia del trattamento viene monitorata mediante esami del sangue regolari. I pazienti dovrebbero recarsi in laboratorio una volta alla settimana per i test. Dopo aver ricevuto i risultati, il medico decide se aggiustare il dosaggio e la durata dell'uso dei farmaci prescritti.
Se la forma nodulare del leiomioma uterino aumenta rapidamente di dimensioni, il ginecologo prescrive l'uso dei seguenti farmaci.
- Antagonisti del rilascio delle gonadotropine: gli ormoni aiutano a sopprimere l'intensa produzione di un ormone come gli estrogeni. Successivamente, il leiomioma nodulare nella cavità uterina smetterà di crescere o inizierà a diminuire di dimensioni.
- Acido tranexamico. Questo è un farmaco abbastanza efficace ed efficiente che aiuta a distruggere le piastrine e riduce al minimo la perdita di sangue durante la formazione di un nodo sottomucoso.
Dosaggio e durata accurati della somministrazione questi farmaci possono essere prescritti esclusivamente su base individuale dopo un esame completo.
Altrimenti, i pazienti potrebbero dover affrontare conseguenze negative, cattiva salute e un aumento significativo del leiomioma nodulare nella cavità uterina.
Se si verifica un forte sanguinamento durante le mestruazioni e si verifica una grave anemia, la massa eritrocitaria e il plasma sanguigno vengono iniettati per via endovenosa.
Chirurgia
 Il trattamento chirurgico della forma nodulare del leiomioma uterino è radicale o funzionale. Nel primo caso, i medici rimuovono la formazione insieme all'utero e nella chirurgia funzionale gli specialisti rimuovono solo le neoplasie.
Il trattamento chirurgico della forma nodulare del leiomioma uterino è radicale o funzionale. Nel primo caso, i medici rimuovono la formazione insieme all'utero e nella chirurgia funzionale gli specialisti rimuovono solo le neoplasie.
Esistono diverse indicazioni per il trattamento chirurgico del leiomioma uterino nodulare:
- diagnosi dei linfonodi sottomucosi e auricolari di grande diametro;
- grave grado di anemia;
- crescita intensiva del leiomioma;
- diagnosi di complicanze gravi.
Per prevenire la formazione di una forma nodulare di leiomioma nella cavità uterina, è necessario recarsi ogni anno dal ginecologo per un esame preventivo. E si consiglia anche di monitorare la propria dieta, impegnarsi in attività fisica, combattere il sovrappeso e abbandonare le cattive abitudini.
Il leiomioma uterino sottomucoso è abbastanza comune nelle donne. Questo è un tumore che colpisce lo strato sottomucoso dell'utero. Anche il leiomioma uterino intramurale è un tipo di fibroma. È noto che l'utero è l'organo principale del sistema riproduttivo femminile. La sua funzione principale è garantire la crescita e lo sviluppo del feto. L'utero è costituito da diversi strati: mucoso, muscolare e sieroso. A differenza del cancro, i tumori benigni non metastatizzano, quindi la prognosi per la vita è favorevole. Tuttavia, il leiomioma può portare a gravi complicazioni. Considera quali sono l'eziologia, la clinica e il trattamento della malattia.
Caratteristiche del leiomioma uterino
Il leiomioma sottosieroso, come quello sottomucoso, può verificarsi a qualsiasi età. Il picco di incidenza si verifica all’età di 35-50 anni. Oggi le ragazze soffrono sempre più di questa malattia. Questa è una delle patologie ginecologiche più frequentemente rilevate. La sua quota nella struttura complessiva della morbilità raggiunge il 25%. Il leiomioma è anche chiamato fibromioma o semplicemente mioma uterino. Il tumore è un nodo situato vicino alla cavità dell'organo. In alcuni casi, il tumore può invadere la cervice o la vagina. Il leiomioma sottomucoso si verifica a seguito di una violazione della divisione delle cellule muscolari lisce. Il fibroma ha le seguenti caratteristiche:
- dipende dal background ormonale della donna;
- regredisce dopo la menopausa;
- non capace di metastasi;
- è semplice e proliferativo.
Inoltre si distinguono i seguenti tipi di fibromiomi: leiomioma uterino intramurale, sottoseroso, mioma cervicale, interstiziosottoseroso e localizzato nell'apparato legamentoso.
Il leiomioma sottomucoso è così chiamato perché il tumore inizia a crescere dallo strato muscolare esterno dell'organo, diffondendosi ad altri strati. Durante l'esame del paziente, vengono spesso rilevati più nodi. Le singole neoplasie possono essere separate dai tessuti circostanti mediante una capsula. Le dimensioni del tumore raramente superano i 10 cm In presenza di un tumore proliferativo si osserva la sua crescita intensiva, mentre le neoplasie semplici crescono molto lentamente.
Fattori eziologici
Il leiomioma sottomucoso si sviluppa per vari motivi. Loro includono:
- cambiamenti ormonali;
- predisposizione genetica;
- violazione dei processi metabolici;
- insorgenza tardiva delle mestruazioni;
- disfunzione delle ovaie, ghiandola pituitaria;
- assumere farmaci ormonali;
- contatti sessuali irregolari;
- la presenza di patologie concomitanti (obesità, diabete, ipertensione);
- malattie ginecologiche;
- trauma durante il parto;
- manipolazioni mediche (curettage diagnostico, aborto).
 La causa esatta dello sviluppo del tumore non è del tutto chiara. Il più importante è il cambiamento nel background ormonale, quando la produzione di estrogeni e progesterone viene interrotta. Esiste un legame tra lo sviluppo della malattia e l'attività sessuale. È stato accertato che le ragazze che hanno difficoltà a trarre piacere dai rapporti sessuali hanno maggiori probabilità di soffrire di leiomioma uterino.
La causa esatta dello sviluppo del tumore non è del tutto chiara. Il più importante è il cambiamento nel background ormonale, quando la produzione di estrogeni e progesterone viene interrotta. Esiste un legame tra lo sviluppo della malattia e l'attività sessuale. È stato accertato che le ragazze che hanno difficoltà a trarre piacere dai rapporti sessuali hanno maggiori probabilità di soffrire di leiomioma uterino.
Avere un partner sessuale regolare di età superiore ai 25 anni riduce il rischio della malattia. I fattori predisponenti svolgono un ruolo importante nello sviluppo di un tumore sottomucoso. Questi includono stress, fumo, scarsa ecologia, superlavoro, inattività fisica.
Manifestazioni cliniche
I fibromi sottomucosi sono molto meno comuni rispetto ad altre forme di questo tumore. Si distingue per la gravità dei sintomi clinici e il decorso grave. I possibili sintomi includono:
- sanguinamento uterino;
- violazione del ciclo mestruale (menorragia, algomenorrea);
- dolore al basso addome o alla parte bassa della schiena;
- debolezza;
- malessere;
- lo sviluppo dell'anemia sullo sfondo della perdita di sangue;
- violazione della funzione dell'intestino e del sistema genito-urinario.
Le mestruazioni abbondanti e prolungate sono la manifestazione più comune del leiomioma.
 In una donna sana, la perdita di sangue durante le mestruazioni è piccola (100-150 ml). Con un tumore, la secrezione di sangue può diventare molto abbondante. Inoltre è possibile la cosiddetta metrorragia. Non sono legati al ciclo mestruale. Sullo sfondo di sanguinamento abbondante e prolungato, spesso si sviluppa anemia. Si manifesta con pallore della pelle, debolezza, svenimento è possibile. L'anemia si sviluppa a causa di una diminuzione della concentrazione di emoglobina nel sangue.
In una donna sana, la perdita di sangue durante le mestruazioni è piccola (100-150 ml). Con un tumore, la secrezione di sangue può diventare molto abbondante. Inoltre è possibile la cosiddetta metrorragia. Non sono legati al ciclo mestruale. Sullo sfondo di sanguinamento abbondante e prolungato, spesso si sviluppa anemia. Si manifesta con pallore della pelle, debolezza, svenimento è possibile. L'anemia si sviluppa a causa di una diminuzione della concentrazione di emoglobina nel sangue.
Un tumore di grandi dimensioni può comprimere gli organi circostanti (intestino, vescica). Ciò porta ad un aumento o una diminuzione della minzione, allo sviluppo di stitichezza cronica. Quando si schiaccia il retto, può comparire il tenesmo (voglia di andare in bagno). Anche i vasi sanguigni possono essere compressi. In questa situazione c'è il rischio di sviluppare vene varicose, trombosi ed edema. Sono possibili un aumento della temperatura corporea e la comparsa di sintomi neurologici.
Il dolore è la lamentela più comune delle donne malate al momento del ricovero dal medico. Il dolore con un tumore è localizzato nell'addome inferiore. Nella maggior parte dei casi, è di natura noiosa e pressante. In caso di violazione del flusso sanguigno nel nodo del mioma, il dolore può essere acuto. Ciò accade nel processo di torsione delle gambe del nodo. Questa condizione può causare lo sviluppo di un "addome acuto". Questa condizione può essere accompagnata da un aumento della temperatura corporea del paziente. Tutti questi richiedono cure mediche di emergenza. Alcune donne avvertono dolore durante le mestruazioni. Sono grippanti.
Misure diagnostiche
La diagnosi della malattia prevede:

- interrogare il paziente;
- ispezione visuale;
- visita ginecologica completa;
- ricerche di laboratorio (analisi del sangue e delle urine);
- Ultrasuoni degli organi pelvici;
- isteroscopia;
- Laparoscopia;
- imaging a risonanza magnetica o computerizzata.
L'ecografia è la più preziosa. Con il suo aiuto viene rilevata una diminuzione dell'ecogenicità dei tessuti dell'utero. Queste tasche sono di forma rotonda. L'ecografia consente di determinare la dimensione dei nodi, chiarirne la localizzazione. Un esame del sangue con un quadro pronunciato della malattia può rivelare un aumento della VES, anemia. Viene effettuata la diagnosi differenziale. In questa situazione è necessario escludere un tumore ovarico. A questo scopo viene organizzata la laparoscopia. Viene praticata una piccola puntura e la condizione degli organi pelvici viene valutata visivamente.
Trattamento del leiomioma sottomucoso
Il compito principale del trattamento è prevenire possibili complicazioni, eliminare i sintomi della malattia e ridurre le dimensioni della neoplasia. La terapia conservativa viene utilizzata nel caso di piccole dimensioni del tumore e di condizioni soddisfacenti del paziente o se vi sono controindicazioni all'intervento chirurgico. Il trattamento conservativo prevede l'uso di farmaci ormonali, dieta. In presenza di sanguinamento sono indicati l'acido tranexamico, gli antifibrinolitici. Il trattamento dell'anemia da carenza di ferro che si è verificata viene effettuato con preparati di ferro ferroso ("Ferroplex"). Con la sindrome del dolore grave, il medico può prescrivere antidolorifici del gruppo FANS.
I farmaci ormonali sono di fondamentale importanza. Questi possono essere derivati degli androgeni o gestageni. Molto spesso, per trattare i fibromiomi vengono utilizzati i seguenti farmaci ormonali: Duphaston, Norkolut, Utrozhestan, Danazol. La durata del ciclo di trattamento è determinata dal medico. Di solito sono diversi mesi. Esistono anche speciali bobine ormonali che possono essere inserite nella cavità uterina. Con una posizione sottomucosa dei nodi, il trattamento conservativo è inefficace. In questa situazione è necessario un intervento chirurgico.
Le indicazioni per l'intervento chirurgico comprendono un rapido aumento delle dimensioni del tumore, la presenza di concomitante patologia ovarica, infertilità, aborto spontaneo, grave anemia sullo sfondo della menorragia. L'operazione più moderna per il leiomioma uterino è l'embolizzazione dell'arteria uterina. Inoltre, è possibile eseguire l'isterectomia, l'isteroresectoscopia e la chirurgia laparoscopica.
L’isteroresectoscopia è il trattamento più efficace per i noduli sottomucosi.
In questo caso, il medico rimuove i nodi dalla superficie interna dell'organo. Pertanto, il leiomioma sottomucoso richiede un trattamento radicale.
Durante un taglio cesareo per mioma uterino, le donne vengono sottoposte a miomectomia conservativa, amputazione sopravaginale dell'utero senza appendici a causa di più nodi, quelle che hanno avuto embolizzazione dei vasi dei nodi prima della gravidanza - taglio cesareo con miomectomia conservativa. Inoltre, viene eseguito un taglio cesareo in connessione con il distacco prematuro della placenta.
Durante il parto, la minaccia di ipossia intrauterina si verifica in circa il 45% dei casi. Quasi tutti i bambini nascono vivi.
Nel periodo postpartum, particolare attenzione è rivolta alle donne in travaglio ad alto rischio. Si consiglia un regime attivo, una dieta equilibrata (ricca di vitamine, grassi, proteine). Per prevenire i disturbi circolatori dei nodi del mioma, vengono utilizzati antispastici (no-shpa 0,04 g due volte al giorno per quattro giorni alla settimana per le prime sei settimane dopo la nascita). Per il trattamento dell'ipogalassia si consiglia la lattina, il retinolo acetato, la terapia UHF, gli ultrasuoni e i rimedi omeopatici.
Nella dinamica del primo anno dopo il parto nelle donne con leiomioma uterino si determinano iperestrogenismo assoluto e relativo e ipoprogesteronemia, che presenta un potenziale pericolo di stimolare la crescita dei nodi leiomatosi e richiede misure correttive tempestive.  Esiste un complesso di misure terapeutiche e preventive per le donne con leiomioma uterino durante il primo anno dopo il parto. Il complesso comprende una dieta corretta, arricchita con proteine e vitamine, frutti di mare, normalizzazione dello stato psico-emotivo di una donna (valeriana, ecc.), L'allattamento al seno è decisamente consigliato. Per purificare il corpo dalle sostanze tossiche si consiglia la profilassi con la pectina (quattro compresse tre volte al giorno per tre settimane). Inoltre, è necessario assumere integratori di calcio. In presenza di vaginite batterica, la vagina viene disinfettata e l'immunità locale viene corretta. Durante l'allattamento al seno si raccomanda la contraccezione con metodi di barriera e spermicidi. L'esame dovrebbe essere effettuato tre, sei e dodici mesi dopo la nascita.
Esiste un complesso di misure terapeutiche e preventive per le donne con leiomioma uterino durante il primo anno dopo il parto. Il complesso comprende una dieta corretta, arricchita con proteine e vitamine, frutti di mare, normalizzazione dello stato psico-emotivo di una donna (valeriana, ecc.), L'allattamento al seno è decisamente consigliato. Per purificare il corpo dalle sostanze tossiche si consiglia la profilassi con la pectina (quattro compresse tre volte al giorno per tre settimane). Inoltre, è necessario assumere integratori di calcio. In presenza di vaginite batterica, la vagina viene disinfettata e l'immunità locale viene corretta. Durante l'allattamento al seno si raccomanda la contraccezione con metodi di barriera e spermicidi. L'esame dovrebbe essere effettuato tre, sei e dodici mesi dopo la nascita.
In presenza di linfonodi di grandi dimensioni dopo la cessazione dell'allattamento, viene effettuato un trattamento preoperatorio con agonisti dell'ormone di rilascio delle gonadotropine, seguito da miomectomia e proseguimento del trattamento con ormone di rilascio delle gonadotropine per tre mesi dopo l'intervento.
L'introduzione del complesso sviluppato di misure terapeutiche e preventive consente di ridurre la frequenza delle complicanze ostetriche sia durante la gravidanza che durante il parto, ridurre il numero di parti operativi e dare alla luce bambini sani, mantenere la salute riproduttiva delle donne con leiomioma uterino .
 Per determinare i gruppi a rischio per lo sviluppo di possibili complicanze nel leiomioma uterino, gli specialisti hanno sviluppato determinati criteri. Questi criteri sono relativi e richiedono una decisione individuale sulla necessità di mantenere la gravidanza in una donna che appartiene ad un gruppo ad alto rischio.
Per determinare i gruppi a rischio per lo sviluppo di possibili complicanze nel leiomioma uterino, gli specialisti hanno sviluppato determinati criteri. Questi criteri sono relativi e richiedono una decisione individuale sulla necessità di mantenere la gravidanza in una donna che appartiene ad un gruppo ad alto rischio.
Gruppo a basso rischio: 1) età fino a 35 anni, 2) storia ostetrica e ginecologica non complicata, 3) durata della malattia fino a 5 anni; 4) rispetto della dimensione iniziale dell'utero: 8 settimane di gravidanza; 5) localizzazione del tumore: prevalentemente sottoperitoneale, intermuscolare (piccolo); 6) nessun segno di disturbi circolatori del tumore; 7) assenza di malattie extragenitali.
Gruppo ad alto rischio: 1) età superiore a 35 anni; 2) storia ostetrica e ginecologica complicata, 3) la durata della malattia è superiore a 5 anni; 4) rispetto della dimensione iniziale dell'utero: 12 settimane di gravidanza; 5) localizzazione del tumore: intermuscolare (grande), sottomucosa, cervicale; 6) segni di disturbi circolatori del tumore; 7) utero "operato"; 8) la presenza di malattie extragenitali.
L'impianto, l'organogenesi e la placentazione sono i componenti più importanti del primo trimestre, che si verificano sullo sfondo di complessi cambiamenti ormonali nel corpo di una donna. Durante l'impianto, un segno sfavorevole è la posizione dell'uovo fetale:
- Nella zona sopra il nodo miomato intermuscolare;
- Vicino al nodo miomato sottomucoso;
- Nelle parti inferiori dell'utero;
- In condizioni di una cavità uterina deformata.
 In futuro, ciò può causare una violazione della placenta, un'insufficienza della funzione del trofoblasto (placenta). La violazione dell'utilità strutturale, morfologica e funzionale della placenta influisce direttamente sulla riduzione delle sue funzioni principali. Questi fattori interrompono l'organogenesi, che spesso porta all'aborto spontaneo o a segni clinicamente pronunciati di minaccia di aborto spontaneo.
In futuro, ciò può causare una violazione della placenta, un'insufficienza della funzione del trofoblasto (placenta). La violazione dell'utilità strutturale, morfologica e funzionale della placenta influisce direttamente sulla riduzione delle sue funzioni principali. Questi fattori interrompono l'organogenesi, che spesso porta all'aborto spontaneo o a segni clinicamente pronunciati di minaccia di aborto spontaneo.
L'individuazione dei fibromi uterini nel primo trimestre di gravidanza non è difficile: con un aumento generale e un ammorbidimento dell'utero, alla palpazione si determina la deformazione della sua forma, la gobba e i singoli nodi miomatosi di consistenza più densa. Nelle donne incinte intervistate con leiomioma uterino nel primo trimestre, la complicanza più comune è la minaccia di interruzione della gravidanza (quasi il 75% delle donne), a causa della formazione insufficiente del tessuto deciduo e del corion, della deformazione della cavità uterina, della compromissione della funzione ormonale delle ovaie. L'emergere di una minaccia di interruzione della gravidanza è facilitato anche dalle violazioni dell'attività contrattile dell'utero dovute a cambiamenti significativi nella circolazione capillare, processi degenerativi nelle strutture nervose che interrompono la microcircolazione nel miometrio, nonché un aumento del livello dei composti del fosforo, l'actomiosina e l'attività delle proteine contrattili dell'utero, che porta alla formazione di aree muscolari molli tessuto uterino con maggiore eccitabilità. Sullo sfondo di un aumento dell'attività contrattile e di una maggiore eccitabilità dell'utero, si osserva spesso il suo rilassamento insufficiente. Un decorso sfavorevole si osserva più spesso nelle donne che appartengono a un gruppo ad alto rischio.
 Il calo del tasso di natalità e l'elevata mortalità della popolazione, un gran numero di complicazioni durante la gravidanza e il parto: tutto ciò rende necessario lottare per ogni nascituro. Preoccupano l’aumento del numero di donne in età fertile con tumori benigni dell’utero senza tendenza a diminuire e la presenza di un numero significativo di malattie pregresse nelle donne in gravidanza. Durante la gravidanza, di regola, i nodi leiomatosi tendono a crescere, ed è piuttosto difficile prevederne le conseguenze sia per la madre che per il feto, poiché l'organo patologicamente interessato deve svolgere una funzione fisiologica. Non esiste un'opinione inequivocabile su quali raccomandazioni dare a una donna incinta con leiomioma uterino.
Il calo del tasso di natalità e l'elevata mortalità della popolazione, un gran numero di complicazioni durante la gravidanza e il parto: tutto ciò rende necessario lottare per ogni nascituro. Preoccupano l’aumento del numero di donne in età fertile con tumori benigni dell’utero senza tendenza a diminuire e la presenza di un numero significativo di malattie pregresse nelle donne in gravidanza. Durante la gravidanza, di regola, i nodi leiomatosi tendono a crescere, ed è piuttosto difficile prevederne le conseguenze sia per la madre che per il feto, poiché l'organo patologicamente interessato deve svolgere una funzione fisiologica. Non esiste un'opinione inequivocabile su quali raccomandazioni dare a una donna incinta con leiomioma uterino.
I risultati ottenuti negli studi hanno permesso di sviluppare metodi per la gestione della gravidanza e del parto nelle donne con leiomioma, di determinare i criteri per prevedere la possibilità di portare a termine una gravidanza, di comprovare una serie di misure terapeutiche e preventive per queste donne sia durante la gravidanza e dopo il parto.
È stato condotto uno studio sulle dinamiche della gravidanza su 190 donne incinte con leiomioma uterino e 30 donne incinte sane (gruppo di confronto). C'erano 138 donne incinte con un nodo leiomatoso e 52 con nodi multipli.
Nelle donne in gravidanza con leiomioma uterino, di regola, la storia ostetrica e ginecologica è difficile, esiste un numero significativo di malattie extragenitali, processi infiammatori cronici, disturbi funzionali vegetativi-vascolari. Tutto questo, insieme alle possibili manifestazioni cliniche del tumore, fa da sfondo allo sviluppo di varie complicanze della gravidanza, a partire dal momento dell'impianto, durante l'intero processo di gestazione, parto e periodo postpartum.
Possibili complicanze del leiomioma uterino nella madre:
1. Durante la gravidanza: a) aborto spontaneo; b) insufficienza fetoplacentare; c) distacco prematuro della placenta; d) cambiamenti distrofici nel tumore; e) violazione del nodo miomato; e) pizzicamento o torsione dell'utero; g) preeclampsia tardiva; h) anemia; e) sanguinamento.
2. Durante il parto: a) rilascio prematuro di liquido amniotico; b) anomalie dell'attività lavorativa; c) rottura uterina; d) distacco prematuro della placenta; d) sanguinamento.
3. Nel periodo postpartum: a) sanguinamento; b) subinvoluzione dell'utero; c) endomiometrite; d) necrosi linfonodale; d) ipogalassia.
Possibili complicanze del leiomioma uterino nel feto:
1. Durante la gravidanza: a) posizione errata; b) sindrome da ritardo dello sviluppo; c) morte fetale prenatale.
2. Durante il parto: a) è difficile o impossibile passare attraverso il canale naturale del parto; b) ipossia intrauterina; c) asfissia.
3. Nel periodo postpartum: violazione dei meccanismi di adattamento.
MGMSU, NCAGIP RAMS
Il leiomioma uterino è la neoplasia più comune della piccola pelvi nelle donne e si verifica in circa il 30% dei pazienti di età superiore ai 35 anni, tuttavia, l'analisi del materiale sezionale suggerisce che l'incidenza di questa malattia è molto più elevata.
Sanguinamento uterino, dolore addominale, ritenzione urinaria, stitichezza, infertilità, aborti spontanei e parto prematuro: tutti questi sintomi del leiomioma uterino compromettono significativamente la qualità della vita di una donna. L'indicazione più comune (nel 30-40% dei casi) per l'isterectomia è il leiomioma uterino, un'operazione che elimina il dolore e il sanguinamento anemico, ma non risolve i problemi riproduttivi, al contrario, rende una donna irreversibilmente sterile.
Ad oggi, non ci sono idee chiare sull'eziologia e sulla patogenesi del leiomioma uterino, ma è stato accumulato materiale di ricerca sufficiente per riconsiderare le opinioni precedenti.
I. Fatti che possono ridurre significativamente la vigilanza oncologica nelle pazienti con leiomioma uterino.
1. Secondo numerosi autori, la frequenza di malignità del leiomioma uterino varia dallo 0,18 al 3,1% dei casi. Tale probabilità di sviluppare un processo maligno può essere considerata estremamente bassa, dato che il leiomiosarcoma uterino stesso è un tumore molto raro, che si verifica 30 volte meno spesso di qualsiasi altra neoplasia maligna.
2. Solo il 30-50% dei leiomiomi presenta aberrazioni cromosomiche. Come si può vedere dalle figure, questa caratteristica del leiomioma è contraddittoria, molto probabilmente a causa dei diversi protocolli di ricerca. È stato determinato in modo più accurato che le aberrazioni cromosomiche si trovano più spesso nei cromosomi 7,12 e 14, includono delezioni e traslocazioni. Esistono anche aberrazioni in altri cromosomi, compreso il cromosoma X, ma sono singole e, molto probabilmente, casuali. I tentativi di identificare la relazione delle suddette aberrazioni cromosomiche con i difetti nei geni da loro codificati nel leiomioma sono estremamente controversi e non del tutto compresi. È anche importante notare che esiste uno studio che suggerisce una natura secondaria delle aberrazioni citogenetiche nello sviluppo del leiomioma, basato sull'analisi dei nodi del mioma contenenti cellule con cariotipo sia normale che alterato.
3. Lo studio dei tumori borderline della muscolatura liscia dell'utero, come leiomioma cellulare, leiomioma "bizzarro", leiomioma mitoticamente attivo, leiomioma atipico e leiomioma con un potenziale di malignità non chiaro, ha rivelato che la loro presentazione clinica e la prognosi sono simili al leiomioma tipico . Tuttavia, è necessaria una diagnosi istologica approfondita, basata su tre caratteristiche principali: densità cellulare, atipia cellulare e presenza di figure mitotiche nei nuclei cellulari. Oltre alle caratteristiche di cui sopra, un indicatore importante nella diagnosi differenziale può essere il numero di mastociti in un ampio campo visivo rappresentativo. Pertanto, 16 mastociti in un ampio campo visivo consentono la differenziazione del leiomiosarcoma dal leiomioma cellulare e dal leiomioma "fantasioso", e questa caratteristica ha una sensibilità del 100% e una specificità del 96%.
4. Un certo numero di tumori maligni sovrasintetizzano l'IGF-II (fattore di crescita simile all'insulina), un fattore di crescita con un meccanismo d'azione autocrino-paracrino che supporta e migliora la crescita del tumore. Normalmente la trascrizione del gene che codifica per IGF-II viene effettuata solo dall'allele paterno, in modo monoallelico, cioè si ha il cosiddetto imprinting del gene IGF-I. Nel leiomiosarcoma, a differenza del leiomioma, l'IGF-II è espresso in quantità molto maggiore, il che, come mostrato, è dovuto alla perdita dell'imprinting del gene IGF-II, cioè della sua espressione biallelica, che non si osserva nel leiomioma.
5. Lo studio dell'espressione di vari proto-oncogeni nel tessuto del miometrio normale e nel leiomioma ha rivelato che il livello del proto-oncogene c-fos nel leiomioma è significativamente inferiore rispetto al miometrio circostante. Esistono prove che il c-fos svolge un ruolo importante nella malignità dei tumori benigni. Pertanto, il basso livello di c-fos riscontrato nel leiomioma probabilmente lo protegge dalla trasformazione maligna. Nel leiomioma è stato rilevato anche un basso livello del proto-oncogene c-myc, un aumento della sua espressione è associato a malignità. Inoltre, è stato dimostrato che l'espressione del proto-oncogene nel leiomioma e nel miometrio normale è indipendente dagli ormoni sessuali.
6. Il modello di espressione delle integrine e delle caderine (molecole di adesione cellulare) nel leiomioma corrisponde a quello del normale tessuto muscolare liscio, mentre nel leiomiosarcoma si rileva un danno all'espressione di varie molecole di adesione cellulare. Pertanto, a differenza dei processi in cui la proliferazione e la differenziazione sono strettamente associate ai cambiamenti nell'espressione delle molecole di adesione cellulare (tumori maligni), la crescita e lo sviluppo del leiomioma uterino non sono accompagnati da tali cambiamenti ed è simile in questa caratteristica al miometrio normale. D'altra parte, si può presumere che il mantenimento di un fenotipo benigno da parte del leiomioma sia una conseguenza del normale modello di espressione delle molecole di adesione cellulare sulle cellule muscolari lisce del leiomioma.
Studi immunoistochimici, immunocitochimici, immunochimici e morfologici condotti per confrontare leiomioma e leiomiosarcoma hanno mostrato una differenza significativa tra queste neoplasie.
Il mioma è privo del mutante p53
L'indice dell'etichetta per PCNA e Ki-67 nel leiomiosarcoma è significativamente più alto che nel mioma
Il livello di PCNA/Ki-67 è correlato al livello di apoptosi nel miometrio normale e nel mioma, ma non nel leiomiosarcoma
il rapporto SM1/SM2 delle isoforme della miosina corrisponde a diversi stadi di sviluppo del mioma e si correla con la dinamica di proliferazione/apoptosi, mentre nei leiomiosarcomi uterini, gastrici e intestinali esiste uno specifico rapporto SM1/SM2 e/o non muscolare miosina, che non è parallela alla proliferazione e all'apoptosi in questi tumori.
Pertanto, il leiomioma uterino è una formazione con un potenziale di malignità estremamente basso. Questo è importante, poiché alle donne viene ancora offerto un trattamento chirurgico, giustificato da un'elevata probabilità di sviluppare un tumore maligno.
II. Fisiopatologia
È stato recentemente stabilito che il leiomioma uterino è monoclonale, cioè il suo sviluppo avviene da una singola cellula. Al momento ci sono due teorie sull'origine della cellula progenitrice. Il primo è ontogenetico, il secondo si basa sul fatto che una mutazione somatica secondaria avviene in una cellula miometriale normale sotto l'influenza di fattori non identificati. Vorrei soffermarmi sulla prima teoria in modo più dettagliato.
Lo sviluppo ontogenetico delle cellule muscolari lisce di origine endodermica (sistemi digestivo ed escretore) procede più velocemente delle cellule muscolari lisce di origine mesodermica (sistema riproduttivo); rispettivamente 12 e 30 settimane. Le cellule indifferenziate che si differenziano ulteriormente in cellule muscolari lisce uterine hanno un periodo instabile più lungo durante il quale sono esposte a vari fattori materni come ormoni sessuali e/o fattori di crescita, virus, tossine e altri. È probabile che alcune di queste cellule diventino difettose, diventando così cellule progenitrici dei leiomiomi. Prima dell'inizio del menarca, queste cellule non si manifestano in alcun modo. Dopo il menarca, queste cellule possono iniziare a crescere, ma molto probabilmente ciò richiede un fattore scatenante.
Indipendentemente da come e quando si è formata la cellula progenitrice, le mutazioni in questa cellula portano al fatto che diventa ipersensibile a vari fattori che ne stimolano la proliferazione, mentre le normali cellule del miometrio non mostrano attività proliferativa. È importante notare che si tratta di un processo locale e, come verrà descritto di seguito, la maggior parte dei suoi partecipanti sono sintetizzati nell'utero stesso. Un effetto sistemico, ad esempio uno stato iperestrogenico, non può provocare un processo locale nell'organo bersaglio senza influenzare l'intero organo.
La patogenesi del leiomioma uterino, come la maggior parte delle malattie, coinvolge molti fattori che, interagendo tra loro, realizzano un meccanismo complesso per lo sviluppo del processo patologico. Nella patogenesi del leiomioma uterino si possono distinguere i seguenti fattori: ormoni sessuali, fattori di crescita e un gruppo di fattori la cui relazione con lo sviluppo del leiomioma è stata identificata, ma rispetto ad altri fattori non è stata sufficientemente studiata.
ormoni sessuali
Un aumento dell'incidenza del leiomioma dopo il menarca, un aumento delle dimensioni del leiomioma durante la gravidanza e la sua regressione dopo la menopausa indicano la dipendenza della crescita del leiomioma dagli ormoni sessuali.
Tradizionalmente, gli estrogeni sono stati considerati i principali promotori della crescita dei leiomiomi. Questo fatto dimostra l'esistenza di un gran numero di studi che hanno rivelato un aumento degli estrogeni e dei loro recettori nel leiomioma rispetto al miometrio normale, una diminuzione significativa delle dimensioni del nodo del mioma con ipoestrogenemia creata artificialmente (terapia con agonisti del GRH), come pure così come una significativa diminuzione della conversione dell'estradiolo in estrone nel leiomioma. Sebbene queste osservazioni indichino un ambiente iperestrogenico all’interno del nodulo del mioma, non dimostrano allo stesso tempo la stimolazione diretta della crescita del leiomioma da parte degli estrogeni.
È anche interessante notare che nel miometrio e nell'endometrio che circondano il nodo leiomiomatoso vi è una produzione locale di estrogeni dovuta alla conversione dell'estrone solfato da parte dell'estrone solfatasi in estrone. A sua volta, nel nodo miomato, aumenta l'attività dell'estrone sulfotransferasi, che converte l'estrone nella forma meno attiva: estrone solfato. Inoltre, nel nodo miomato, l'androstenedione è in grado di trasformarsi in estrone. Nel 91% dei casi nel leiomioma e nel 75% dei casi nel miometrio adiacente è stata rilevata l'attività del citocromo P450, responsabile della conversione degli steroidi C19, mentre nel miometrio dell'utero senza nodi miomatosi l'attività di questo enzima non è stato rilevato.
È stato ora scoperto che gli estrogeni stimolano l'espressione dei recettori del progesterone e dell'EGF, la sintesi di IGF-I e IGF-II, aumentano il contenuto di mRNA di collagene di tipo I e III nella cellula e stimolano la produzione locale di ormone paratiroideo simile peptide. L'espressione di questi geni regolati dagli estrogeni è significativamente maggiore nel leiomioma rispetto al miometrio adiacente. Sulla base di queste osservazioni, è stato suggerito che la sensibilità agli estrogeni sia un fattore importante nella patogenesi del leiomioma uterino.
Tuttavia, analogamente agli estrogeni, i livelli di progesterone hanno un ciclo durante gli anni riproduttivi, aumentano significativamente durante la gravidanza e diminuiscono anche durante la menopausa e la terapia con agonisti dell'HGH. Pertanto, è stato piuttosto difficile individuare il ruolo principale di qualcuno nella patogenesi del leiomioma, tenendo conto solo di queste osservazioni.
Nel 1949 Segaloff et al. hanno pubblicato dati sull'aumento della cellularità e dell'attività mitotica dei fibromi in 6 pazienti trattati con progesterone. Successivamente, sono emerse ulteriori prove che suggeriscono un ruolo centrale del progesterone nella crescita del leiomioma uterino. Pertanto, Tiltmam ha dimostrato un aumento significativo del numero di mitosi in un campo visivo nelle preparazioni istologiche del nodo miomato nei pazienti trattati con medrossiprogesterone acetato rispetto al gruppo di controllo. Kawaguchi et al. studiando il ruolo dell'influenza delle fasi del ciclo mestruale sul livello dei mitosi nel leiomioma, ha rivelato che nella fase secretoria il numero di mitosi era significativamente più alto rispetto alla fase proliferativa o durante le mestruazioni, rispettivamente 12,7/3,8/8,3 per 100 campi visivi.
Lo stesso gruppo di autori, studiando le proprietà ultrastrutturali delle cellule di leiomioma in coltura e del miometrio normale, ha scoperto che il mioma e le cellule miometriali in un mezzo contenente estrogeni e progesterone erano più attivi al microscopio elettronico che in un mezzo di controllo e in un mezzo contenente solo estrogeni. . Nelle cellule di leiomioma, sotto l'influenza di estrogeni e progesterone, il numero di miofilamenti e corpi densi aumenta.
Branon et al. ha rivelato un aumento dei recettori del progesterone nel leiomioma rispetto al miometrio normale. Nel miometrio, i recettori del progesterone di tipo A e B sono espressi in quantità uguali. Il progesterone si lega prevalentemente al recettore di tipo B, il tipo A, a sua volta, inibisce l'espressione del recettore di tipo B. Nel 40%, sulla superficie dei linfonodi miomatosi, il recettore di tipo B è sovraespresso.
Si nota inoltre che il progesterone inibisce l'espressione dei recettori degli estrogeni, mentre gli estrogeni aumentano l'espressione dei recettori del progesterone sia nel miometrio che nel leiomioma. Pertanto, il progesterone è in grado di avere un duplice effetto sul leiomioma: in primo luogo, bloccando l'azione degli estrogeni, inibendo l'espressione dei loro recettori, e in secondo luogo, esercitando il suo effetto direttamente attraverso i suoi recettori.
È anche importante evidenziare le osservazioni cliniche che dimostrano il ruolo chiave del progesterone nella crescita del leiomioma uterino.
Nel 1961, Mixson e Hammond descrissero 16 pazienti con leiomioma uterino che assumevano il progestinico sintetico norethinodrel ad una dose sufficiente a mantenere l'amenorrea. In 15 di questi pazienti si è verificato un aumento significativo delle dimensioni dell'utero. 12 settimane dopo la sospensione del farmaco in tutti i pazienti, la dimensione dell'utero è diminuita, nel 70% dei pazienti l'utero è tornato alle sue dimensioni originali. Gli autori hanno concluso che il noretinodrel provoca un aumento rapido ma reversibile dei leiomiomi.
Studi più recenti di Friedman et al. ha dimostrato che la combinazione di agonisti dell'HRH con medrossiprogesterone acetato non porta ad una diminuzione delle dimensioni del nodo del mioma, come si osserva quando si assumono solo agonisti dell'HRH.
L'uso del farmaco antiprogesterone RU-486 in pazienti con leiomioma uterino ha causato una riduzione del 49% delle dimensioni del leiomioma 12 settimane dopo l'inizio del trattamento. Il livello sierico di estradiolo, estrone e progesterone nella fase follicolare iniziale non è cambiato. Studi immunoistochimici hanno rivelato una diminuzione significativa del numero di recettori del progesterone nel leiomioma, mentre il livello dei recettori degli estrogeni non è cambiato, suggerendo la possibilità di regressione del nodo del mioma attraverso l'azione diretta antiprogesterone.
In uno studio recente, utilizzando il marcatore di proliferazione cellulare PCNA, è stato dimostrato che l'estradiolo e il progesterone stimolano la proliferazione delle cellule di leiomioma, mentre le cellule miometriali normali proliferano solo in risposta all'aggiunta di estradiolo. Inoltre, è stato riscontrato che i valori massimi dell'indice dell'etichetta PCNA si osservano nella fase secretoria del ciclo mestruale, in cui domina il progesterone. Si è inoltre scoperto che il progesterone è in grado di aumentare significativamente l'espressione dell'EGF nel leiomioma, che è il suo principale mitogeno, mentre l'estradiolo non ha alcun effetto sull'espressione di questo fattore di crescita. Tuttavia, a differenza del progesterone, l’estradiolo aumenta significativamente l’espressione dei recettori dell’EGF e dei recettori del progesterone.
Pertanto, il progesterone e i progestinici promuovono la crescita dei leiomiomi. Le prove biochimiche, morfologiche e cliniche sopra delineate supportano fortemente questa ipotesi.
Gli estrogeni e il progesterone, insieme o separatamente, sopprimono anche la produzione del fattore di chemiotassi dei monociti - 1 (PCM-1), che è responsabile della chemiotassi e dell'attivazione dei monociti, prodotto da vari tumori e ha un effetto antitumorale, cioè E2 e P sono in grado di stimolare la crescita del nodo miomato attraverso la soppressione della produzione di PCM-1
Fattori di crescita
Come è stato dimostrato in molti studi, il funzionamento del miometrio come tessuto ormono-dipendente è mediato da fattori di crescita che regolano la proliferazione e l’apoptosi delle cellule muscolari lisce, mediano l’azione degli estrogeni e del progesterone e regolano lo stato funzionale delle cellule muscolari lisce. cellule muscolari (secrezione di componenti della matrice extracellulare, espressione di vari recettori, attività contrattile, contatti intercellulari, ecc.). Sulla base di questi dati è stata formulata la teoria dell'estromedina, che consiste nel fatto che gli estrogeni che agiscono sul tessuto del miometrio e del leiomioma provocano la produzione locale di fattori di crescita, che a loro volta manifestano tutti gli effetti degli estrogeni in questi tessuti.
Il principale meccanismo d’azione dei fattori di crescita è autocrino/paracrino; pertanto, questi fattori svolgono un ruolo chiave anche nel processo patologico locale.
I seguenti fattori di crescita svolgono un ruolo chiave nella patogenesi del leiomioma uterino: EGF (fattore di crescita epidermico), IGF-I (fattore di crescita simile all'insulina e le sue proteine leganti che svolgono un ruolo regolatore), TGF beta (fattore di crescita trasformante). Altri due fattori di crescita: bFGF (fattore di crescita basico dei fibroblasti) e PDGF (fattore di crescita piastrinico) sono coinvolti nella patogenesi del leiomioma uterino, ma, a quanto pare, il loro ruolo è secondario o non del tutto compreso. EGF e IGF-I sono strettamente correlati agli ormoni sessuali e sono mediatori della loro azione nell'utero e in altri organi.
I fattori di crescita insulino-simili sono proteine a basso peso molecolare strutturalmente simili alla proinsulina, che stimolano la proliferazione e la differenziazione delle cellule in vari tessuti. L'attività di questi fattori di crescita è modulata da 6 proteine leganti (IGFBP1-6), che hanno un'affinità maggiore rispetto ai recettori dell'IGF. Le proteine leganti circolanti nel sangue proteggono l'IGF dalla distruzione e dalla fuoriuscita dal sistema circolatorio. Nello spazio extravascolare, le proteine leganti trasportano l'IGF alle cellule bersaglio e sono anche in grado di stimolare o inibire il legame dell'IGF ai loro recettori specifici. Ciò è dovuto alla presenza di speciali proteasi che possono scindere il complesso fattore di crescita + proteina legante in frammenti con effetti diversi.
Nel leiomioma uterino e nel miometrio normale sono stati riscontrati IGF I e II, nonché le proteine leganti IGFBP 2,3,4 e 5. L'IGF-I e, in misura minore, l'IGF-II mediano l'azione degli estrogeni sul miometrio e sul miometrio. leiomioma, causando la proliferazione di questi tessuti. Inoltre, questi fattori di crescita sono in grado di stimolare la mitosi delle cellule di leiomioma in assenza di ormoni sessuali.
Dati abbastanza contraddittori riguardanti la concentrazione di IGF-I e IGF-II nel tessuto del leiomioma e nel miometrio circostante. Alcuni autori affermano che la concentrazione di IGF-I e II è aumentata nel leiomioma rispetto al miometrio normale, altri rivelano il rapporto opposto, alcuni autori ottengono dati su un rapporto uguale tra le concentrazioni di queste proteine. Molto probabilmente, ciò è dovuto ai diversi metodi utilizzati da questi ricercatori, nonché alle differenze nella qualità e nel numero dei pazienti selezionati. Tuttavia, i risultati della maggior parte degli autori concordano su un’espressione significativamente maggiore dei recettori dell’IGF-I nel leiomioma e nel miometrio. Nonostante il fatto che la concentrazione di IGF-I nel leiomioma non possa essere modificata, il fatto di aumentare la sensibilità del leiomioma all’IGF-I gioca un ruolo importante, poiché l’IGF-I sintetizzato dal miometrio o dall’endometrio circostante (questo tessuto ha anche un contenuto significativo di questo fattore di crescita), è in grado di stimolare il tessuto del leiomioma eccessivamente sensibile, provocandone la crescita. Negli studi in vitro, la risposta mitotica delle cellule di leiomioma all’integrazione di IGF-I è sempre stata significativamente più alta di quella delle cellule miometriali normali.
Proteina legante 3 (IGFBP-3), che è il principale modificatore dell'attività dei fattori IGF. Formando un complesso IGF+IGFBP-3, previene o potenzia il legame dei fattori IGF ai suoi recettori, inibendo o stimolando così la loro azione sulla cellula bersaglio. Inoltre, IGFBP-3 è anche in grado di inibire in modo indipendente la proliferazione cellulare legandosi ai suoi recettori specifici sulla superficie cellulare.
Un'altra caratteristica dell'IGF-I è la sua capacità di alterare la secrezione di prolattina da parte dei leiomiomi. La prolattina è anche in grado di stimolare la proliferazione delle cellule di leiomioma. È stato precedentemente dimostrato che il miometrio normale e il leiomioma secernono prolattina, tuttavia, l'IGF-I è in grado di aumentare in modo dose-dipendente la produzione di prolattina da parte del leiomioma rispetto al miometrio circostante.
L'EGF, a differenza dei fattori IGF, non ha un sistema proteico legante, tuttavia è un mitogeno più forte per il leiomioma e il miometrio normale rispetto ai fattori IGF. Come notato sopra, la sua produzione nel leiomioma e nel miometrio è stimolata dal progesterone e l'espressione dei recettori aumenta sotto l'influenza degli estrogeni.
Un altro fattore di crescita coinvolto nella patogenesi del leiomioma uterino è il bFGF. Questo fattore di crescita svolge un ruolo centrale nella regolazione della proliferazione, della motilità e della differenziazione cellulare dei tessuti di origine mesodermica. Il bFGF è stato identificato nei tumori benigni e maligni del sistema nervoso centrale, nonché nell'adenocarcinoma endometriale, dove la sua produzione è regolata dagli estrogeni. In quanto fattore angiogenico, il bFGF svolge un ruolo importante nella crescita del tumore mantenendone l'apporto sanguigno.
bFGF è anche un mitogeno per il miometrio e il leiomioma. Nel leiomioma è stato rilevato un contenuto più elevato di questo fattore di crescita rispetto al miometrio circostante. Molto probabilmente, ciò è dovuto al contenuto in eccesso della matrice extracellulare (ECM) nel nodo miomato, mentre il bFGF è localizzato principalmente nell'ECM. bFGF regola la produzione di enzimi responsabili del rimodellamento dell'ECM, come l'attivatore della collagenasi e del plasminogeno, e influenza anche l'espressione delle integrine e di altre molecole di adesione cellulare. La ricerca recente su questo fattore di crescita si è concentrata sulle proprietà uniche di una forma del suo recettore. Si è scoperto che il tipo 1 di questo recettore può essere secreto, cioè esistere senza un dominio transmembrana. È stato dimostrato che questa forma del recettore è coinvolta nel sanguinamento uterino associato al leiomioma, a causa della ridotta angiogenesi nell'endometrio. Una diminuzione del contenuto di questo recettore nello stroma endometriale nelle donne sane si osserva nella fase luteale del ciclo, mentre nelle donne con leiomioma uterino non sono stati rilevati tali cambiamenti e il livello dei recettori bFGF rimane lo stesso. Probabilmente questo fenomeno è in un certo senso collegato al progesterone, che domina in questa fase del ciclo.
Il fattore di crescita trasformante beta (TGFbeta), come descritto sopra, è stato rilevato anche nel miometrio e nel leiomioma, tuttavia la sua particolarità sta nel fatto che nel miometrio, a differenza del leiomioma, questo fattore di crescita presenta un effetto a due fasi. Cioè, a basse concentrazioni, il TGFbeta stimola la proliferazione delle cellule miometriali e ad alte concentrazioni la inibisce. Un effetto simile era assente nel leiomioma. Il TGF beta svolge probabilmente un ruolo regolatore nella regolazione della crescita autocrina, essendo un collegamento inibitorio in contrasto con l'effetto di stimolazione della proliferazione di altri fattori di crescita. Da ciò possiamo concludere che è possibile che nel leiomioma questa regolazione negativa della crescita sia disturbata, che è un altro anello della sua patogenesi.
Per quanto riguarda il fattore di crescita derivato dalle piastrine (PDGF), si sa soltanto che è in grado di stimolare la proliferazione delle cellule del leiomioma e del miometrio. Sono necessarie ulteriori ricerche per determinare il suo posto nella patogenesi del leiomioma, mentre gli viene assegnato un ruolo secondario.
Altri fattori
Altri fattori includono l’ormone della crescita ipofisario.
Nel 1963, gli scienziati francesi scoprirono che nelle donne affette da acromegalia, la frequenza di rilevamento del leiomioma uterino è superiore rispetto al resto della popolazione e, come sapete, con questa malattia, il contenuto dell'ormone della crescita (GH) nel sangue aumenta . L'ormone della crescita regola la crescita e la differenziazione di vari organi bersaglio legandosi al suo recettore specifico. Il maggior numero di recettori del GH si trova nel fegato. È anche noto che il GH stimola la produzione di IGF-I da parte del fegato, che a sua volta media l'effetto del GH sugli organi bersaglio.
I recettori dell'ormone della crescita sono stati identificati nel miometrio e nel leiomioma e non è stata riscontrata alcuna differenza nell'espressione di questo recettore tra i due tessuti. La terapia con agonisti del GRH non modifica l'espressione dei recettori GH nel leiomioma e nel miometrio, da cui si può concludere che i recettori GH non sono regolati dagli estrogeni. È stato inoltre osservato che nelle donne affette da leiomioma il livello stimolato di GH nel sangue è più elevato rispetto ai controlli di età.
Apoptosi nel leiomioma
La crescita del tumore è il risultato di un equilibrio dinamico tra proliferazione cellulare e morte cellulare. Pertanto, la crescita può essere associata sia ad un’eccessiva proliferazione cellulare che a un basso indice di morte cellulare. Relativamente di recente sono stati ottenuti dati secondo cui la cellula è in grado di ricevere segnali sia per la divisione che per la morte, innescando una cascata di processi complessi che portano alla condensazione della cromatina, al cambiamento della permeabilità della membrana, all'increspamento e, di conseguenza, alla frammentazione cellulare con la formazione di cellule circondate da una membrana, i cosiddetti corpi apoptotici. Questo processo è chiamato apoptosi - morte cellulare programmata e, come è stato rivelato, il proto-oncogene Bcl-2, riscontrato per la prima volta nei linfomi a cellule B, svolge un ruolo importante nella regolazione di questo fenomeno. Un aumento dell'espressione di Bcl-2 in una cellula modifica il normale corso dell'apoptosi e quindi aumenta la durata della vita di questa cellula. Pertanto, Bcl-2 svolge un ruolo importante nella crescita del tumore, agendo come uno dei regolatori dell'equilibrio tra proliferazione e morte cellulare; pertanto, l'analisi dell'espressione di questo proto-oncogene e la dipendenza della sua espressione da vari fattori in qualsiasi la neoplasia è una caratteristica fisiopatologica importante.
Studi immunoistochimici hanno rivelato un contenuto più elevato di Bcl-2 nel leiomioma rispetto al miometrio circostante, con la massima espressione osservata nella fase secretoria del progesterone del ciclo mestruale. Non sono stati riscontrati cambiamenti ciclici nell'espressione di Bcl-2 nel miometrio circostante.
In uno studio in vitro, il trattamento di cellule di leiomioma in coltura con progesterone ha causato un rapido aumento dell'espressione di Bcl-2, mentre l'aggiunta di estradiolo ha comportato un leggero aumento dell'espressione di questo proto-oncogene. Sulla base di ciò si può supporre che il progesterone sia coinvolto anche nella crescita dei leiomiomi inducendo l'espressione di Bcl-2, che blocca l'apoptosi e quindi aumenta la durata della vita della cellula.
Quindi, la patogenesi del leiomioma uterino può essere rappresentata come segue: una cellula precursore, che successivamente darà un clone di cellule di leiomioma, può essere formata in due modi. Il primo è associato a disturbi ontogenetici, il secondo implica il verificarsi di una mutazione somatica di un miocita già maturo. Di conseguenza, il miocita mutante è esposto a una complessa cascata di fattori che causano la mitosi della cellula mutante, che a sua volta probabilmente contribuisce alla diffusione delle mutazioni somatiche.
I principali fattori coinvolti nell’avvio e nel mantenimento della crescita dei leiomiomi comprendono estrogeni, progesterone e fattori di crescita. Esiste una sinergia tra estrogeni e progesterone. Il ruolo degli estrogeni può essere approssimativamente etichettato come "ausiliario", mentre il progesterone è probabilmente il mitogeno chiave del leiomioma. Inoltre, il progesterone sembra promuovere la crescita del leiomioma allungando la durata della vita della cellula proteggendola dall'apoptosi.
I fattori di crescita sono mediatori dell'azione degli ormoni sessuali, stimolano la proliferazione delle cellule di leiomioma e causano anche la produzione e la ristrutturazione della matrice extracellulare. I fattori di crescita chiave nella patogenesi del leiomioma uterino sono EGF e IGF-I. Il loro meccanismo d’azione è autocrino/paracrino. I fattori di crescita sono in grado di esercitare il loro effetto indipendentemente dagli ormoni sessuali, che in determinate fasi dello sviluppo del leiomioma possono indicare la possibilità di autonomia di questa formazione.
Anche la possibilità di produzione locale di estrogeni nel leiomioma e nel miometrio circostante è un fattore importante per mantenere la crescita del leiomioma.
Pertanto, sebbene non vi sia ancora un’idea esatta dell’eziologia e della patogenesi del leiomioma uterino, è già stato accumulato materiale sufficiente per modificare l’approccio clinico e diagnostico a questa malattia. Al momento, è in fase di sperimentazione clinica un farmaco (pirfenidone) che può influenzare direttamente i fattori di crescita nel leiomioma uterino, portando alla regressione del nodo miomato, e questo farmaco non si applica agli agenti ormonali. Il compito più importante è identificare l’evidenza di un’associazione tra lo sviluppo del leiomioma uterino e le condizioni spesso associate a questa malattia, come traumi ostetrico-ginecologici, infezioni ed endometriosi.
Riso. 1. Schema presuntivo della patogenesi del leiomioma uterino. (secondo Mitchell S. Rein con modifiche e integrazioni); ER - recettori degli estrogeni; Recettori PR del progesterone
Bibliografia
- John A. Rock Capitolo 276 - Leiomioma uterino; Rakel: La terapia attuale di Conn 1998;\
- Bonatz G., Frahm O.S., Andreas S., Heidorn K., Jonat W., Parwaresch R. Accorciamento dei telomeri nei leiomiomi uterini; Giornale americano di ostetricia e ginecologia: volume 179; Numero 3; ottobre 1998
- Orii A, Mori A, Zhai YL, Toki T, Nikaido T, Fujii S Mastociti nei tumori della muscolatura liscia dell'utero; Int J Gynecol Pathol 1998 ottobre; 17(4):336-42
- Valenti MT, Azzarello G, Vinante O, Manconi R, Balducci E, Guidolin D, Chiavegato A, sartore S Livelli di differenziazione, proliferazione e apoptosi nel leiomioma umano e leiomiosarcoma. J cancro Res Clin Oncol 1998 124:2 93-105
- Andrade LA, Torresan RZ, Sales JF Jr, Vicentini R, De Souza GA Leiomiomatosi endovenosa dell'utero. Un resoconto di tre casi. Pathol Onkol Res 1998; 4(1:44-7)
- Adesanya OO, Zhou J, Bondy CA Regolazione degli steroidi sessuali dell'espressione genica e della proliferazione del sistema del fattore di crescita simile all'insulina nel miometrio dei primati. J Clin Endocrinol Metab Vol 81, N 5, maggio 1996
- Sozen I, Olive DL, Arici A Espressione e regolazione ormonale della proteina chemiotattica monocitaria-1 nel miometrio e nei leiomiomi. Fertil Steril 1998 giugno; 69(6):1095-102
- Van Der Ven Leo TM, Van Buul-Offers SC, Gloudemans T, Bloemen RJ, Roholl PJ, Sussenbach JS, Otter WD. Modulazione dell'azione dei fattori di crescita simili all'insulina da parte delle proteine leganti l'IGF nei tessuti muscolari lisci normali, benigni e maligni J Clin Endocrinol Metab Vol 81, N 10, ottobre 1996
- Shimomura Y, Matsuo H, Samoto T, Maruo T Up-Regulation mediante l'espressione dell'antigene nucleare delle cellule di progesterone e del fattore di crescita epidermico nel leiomioma uterino umano J Clin Endocrin Metab Vol.83 N 6 giugno 1998
- Lee Byung-Seok, Margolin SB, Nowak RA Pirfenidone: un nuovo agente farmacologico che inibisce la proliferazione delle cellule di leiomioma e la produzione di collagene J Clin Endocrin Metab Vol. 83 n. 1 giugno 1998
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0