L’epatite B è una delle malattie più pericolose e difficili da tollerare. Il nome informale della malattia è epatite da siero. La malattia appartiene al tipo di infezione virale antroponotica, cioè solo le persone possono ammalarsi. La principale via di trasmissione è attraverso il sangue e il bersaglio principale del virus è il fegato. L’epatite B uccide ogni anno più di un milione di donne, uomini e bambini in tutto il mondo. Quali sono le modalità di contagio, i sintomi e le conseguenze di una malattia insidiosa?
In un paziente affetto da epatite, il virus si trova in grandi quantità nel siero del sangue. Dato che la malattia progredisce lentamente e i sintomi sono spesso nascosti, potresti non essere consapevole di essere in contatto con una persona infetta. Tuttavia, non aver paura di ogni passante, il rischio di contrarre una malattia pericolosa è presente solo nei seguenti casi:
- Emotrasfusione (trasfusione di sangue): fino al 3% dei donatori sono portatori del virus. Esiste un certo rischio di infezione per le persone che necessitano di più infusioni di prodotti sanguigni. Grazie alle moderne tecnologie per il controllo del sangue donato, il rischio di infezione è ridotto.
- Infezione mediante iniezione con una siringa a più persone. La regola incrollabile dei medici: un ago, un paziente. Spesso le persone con dipendenza vengono infettate in questo modo, iniettando farmaci per iniezione "in cerchio" con una siringa.
- è la via di infezione più comune. Occorre prestare particolare attenzione alla scelta del partner sessuale e dei metodi contraccettivi.
- Trasmissione verticale: la transizione del virus dalla madre al figlio nel periodo prenatale. Questo percorso è possibile se durante la gravidanza la mamma contrae una forma acuta di epatite B, ma il virus non si trasmette con il latte.
- Procedure di manicure, tatuaggio, piercing o tatuaggio eseguite da un artista senza scrupoli che utilizza strumenti usa e getta per diversi clienti o non esegue una sterilizzazione di alta qualità.
- Una visita allo studio dentistico, dove viene trascurata la corretta lavorazione degli strumenti.
È impossibile trasmettere il virus attraverso la tosse o il semplice contatto tattile.
Chi è a rischio?
Ci sono ambienti della popolazione per i quali il rischio di contrarre il virus dell'epatite è molte volte superiore rispetto al resto:
- Partner sessuali di pazienti con epatite virale;
- Individui che sono promiscui e trascurano l'uso del preservativo;
- -infetto;
- Tossicodipendenti per iniezione;
- Pazienti che, per motivi di salute, necessitano di frequenti trasfusioni di sangue;
- Pazienti che necessitano di una procedura di emodialisi;
- Medici, infermieri.
Per proteggersi dalla malattia, è necessario ricordare come viene trasmessa l'epatite B, attraverso il sangue. Evitare qualsiasi contatto con sangue estraneo.
Tipi di malattia e suoi sintomi
Va ricordato che i sintomi dell'epatite B sono molto diversi. dipendono dalla forma della malattia. Esistono due forme: acuta e cronica.

forma acuta
La forma acuta dell'epatite B è caratterizzata dalla comparsa dei primi sintomi dopo 40-180 giorni. Durante questo periodo, il virus ha il tempo di aumentare la sua popolazione, difendendosi da un attacco del sistema immunitario. L'epatite B nelle fasi iniziali dà sintomi simili ad altre malattie virali (ARI o influenza), il che complica il processo diagnostico, poiché il paziente semplicemente non va dal medico, sperando che venga curato lui stesso.
Le prime manifestazioni includono:
- febbre
- debolezza generale e malessere;
- mal di testa;
- dolori articolari;
- orticaria allergica.
I sintomi dell'epatite nelle donne e negli uomini sono gli stessi.
Con il progredire della malattia:
- il paziente avverte dolore nell'ipocondrio destro;
- c'è un aumento del fegato e della milza;
- amarezza in bocca, nausea;
- c'è scolorimento delle feci e scurimento delle urine.
Tali sintomi si verificano perché il fegato colpito non riesce a far fronte alla neutralizzazione delle sostanze tossiche per l'organismo, in particolare della bilirubina.
La bilirubina è un pigmento giallo, che si forma a seguito della degradazione dell'emoglobina, si deposita nella pelle e nella sclera, conferendo loro il colore giallo. La sostanza è altamente tossica per il cervello.
Se il sistema immunitario umano è in grado di far fronte all'attacco del virus, con un trattamento adeguato, dopo pochi giorni, la forma acuta termina con un completo recupero. Se il virus non viene completamente distrutto, la malattia diventa cronica.
Cronico
I sintomi dell'epatite cronica vengono cancellati, questa forma è più pericolosa di quella acuta. La minaccia principale è che il sintomo principale sia un malessere generale, spesso ignorato, che rende possibile la progressione della malattia.
Il paziente può anche sentire:
- disturbi digestivi;
- nausea;
- mal di stomaco.
Nei casi più gravi si osserva ittero persistente (colore della birra), perdita di peso, ingrossamento della milza e del fegato, gengive sanguinanti, pattern venoso sull'addome.
Come sta progredendo la malattia?

L’epatite B si divide in quattro stadi:
- periodo di incubazione;
- la fase iniziale, detta preitterica;
- l'altezza della malattia;
- convalescenza.
I sintomi di ogni fase sono diversi dagli altri.
Periodo di incubazione
La durata del periodo di incubazione è di 2-5 mesi. La durata dell'incubazione dipende dall'età dell'uomo o della donna, dalla concentrazione del virus nell'organismo.
- Se una persona viene infettata tramite trasfusione di plasma o sangue, la malattia passerà attraverso la fase di incubazione entro 60 giorni.
- In caso di infezione tramite iniezione o in condizioni di contatto sessuale, lo sviluppo della malattia dura 6 mesi.
- Negli organismi dei bambini di età inferiore ai 4 mesi che sono stati infettati, il periodo della fase di incubazione dura 2-4 giorni.
- I bambini più grandi attraversano un periodo di 30-60 giorni.
I sintomi nelle donne, negli uomini e nei bambini non compaiono in questa fase. L’unico modo per rilevare la presenza del virus è attraverso un test di laboratorio. Nel sangue compaiono sostanze organiche epatiche, ad alta attività, che indicano lo sviluppo di una malattia infettiva. Se viene rilevata l'epatite B, il trattamento inizia immediatamente.
Fase iniziale di sviluppo
Lo sviluppo dell'epatite B non può essere rilevato senza test speciali. La malattia sta guadagnando slancio, distruggendo il fegato, lentamente e di nascosto. Segni che indicano la fase iniziale di sviluppo in uomini, donne e bambini:
- la temperatura corporea aumenta leggermente;
- si verifica un'eruzione emorragica;
- è presente una forte debolezza, anche in assenza di attività fisica;
- perdita di appetito;
- ci sono dolori ai muscoli, alle articolazioni;
- i neonati rigurgitano dopo il latte materno;
- c'è amarezza in bocca, eruttazione frequente;
- processi infiammatori si formano nel tratto respiratorio.
La malattia non si manifesta sempre con sintomi simili e il rilevamento dell'infezione è successivamente determinato dalla tonalità scura delle urine e dalle feci scolorite.
Alcune persone sperimentano altri sintomi:
- vertigini improvvise;
- sonnolenza;
- apatia;
- nausea e vomito.
La fase iniziale della malattia ha una caratteristica distintiva: un disturbo delle feci.
Caratteristiche peculiari
Nel corso di 7 giorni, una persona può sperimentare più volte stitichezza o diarrea. Negli adulti e nei bambini compaiono dolori addominali provocati da una malattia infettiva. Durante il processo di trattamento, le misure diagnostiche, quando si esamina il paziente e si tocca l'area del fegato, si avverte un aumento delle dimensioni dell'organo, il tocco provoca impulsi dolorosi. I bambini possono avvertire un dolore sordo e doloroso.
Lo stadio iniziale dell'epatite B è caratterizzato da uno stato di intossicazione, accompagnato da debolezza, mancanza di forza, comparsa di anoressia. La temperatura può rientrare nell'intervallo normale o salire fino a 40, particolarmente comune nei bambini di età inferiore a un anno.
Negli uomini, nelle donne compaiono dolori ai muscoli e alle articolazioni, i bambini raramente avvertono disagio. Circa il 10% dei pazienti avverte un'infiammazione del tratto respiratorio superiore, la gola diventa rossa e si forma la tosse. Secondo i medici, questa sintomatologia indica la presenza di una malattia infettiva secondaria dell'ORS.
Il sintomo principale caratteristico della fase iniziale dell'epatite B è un ingrossamento del fegato, quando si tocca l'area in cui compaiono disagio e dolore. Il fegato aumenta in soli due giorni, in rari casi anche la milza diventa più grande.
Nella fase iniziale, il livello dei leucociti nel sangue aumenta, si sviluppa la linfocitosi, la VES rimane entro il range normale. Lo stadio preicterico dura da 5-6 ore a 14 giorni e alcuni pazienti non l'hanno sperimentato, l'ittero si è verificato immediatamente.

Quando appare una tinta gialla della pelle, la sclera degli occhi, le feci perdono colore e l'urina si scurisce, l'infezione è al suo culmine. Le persone di tutte le età avvertono un leggero aumento della temperatura, si sentono male, il vomito si intensifica, appare pesantezza nell'addome e nel fegato. Il paziente si stanca rapidamente, diventa letargico, rifiuta di mangiare, avverte un sapore amaro in bocca e un odore sgradevole.
La pelle e la sclera degli occhi acquisiscono una tinta giallo brillante ad intervalli di 6-14 giorni. La pelle può essere dipinta non solo in giallo, ma anche in tonalità verdastre, limone o giallo pallido. Il colore dipende dalla gravità del danno a un organo importante.
I principali sintomi dello stadio itterico dell'epatite B:
- La milza, il fegato aumentano;
- C'è vomito grave;
- La temperatura corporea aumenta;
- Gli adulti si sentono male, i bambini ruttano;
- Nessun appetito, appare l'anoressia;
- Dolore nella zona del fegato;
- La persona è coperta da un'eruzione cutanea;
- C'è frequente diarrea.
L'eruzione cutanea è considerata una manifestazione rara dell'epatite B e si verifica nel 7% dei pazienti. Copre gli arti inferiori e superiori, i glutei, alcune parti del corpo. Le macchie hanno una tinta rossa, il diametro medio è di 0,2 cm, il centro dell'eruzione cutanea è traballante e l'eruzione cutanea è chiamata sindrome di Gianotti-Crosti.
La comparsa di un'eruzione emorragica è considerata un sintomo raro. Esternamente, l'eruzione cutanea assomiglia a piccole emorragie sottocutanee e indica che il paziente sta sviluppando un'insufficienza renale.
I pazienti sviluppano aritmia degli organi respiratori, tachicardia, diminuzione della pressione, i sintomi indicano la comparsa e la progressione del coma epatico. Se una persona ha ricevuto cure mediche in tempo, il sistema cardiovascolare si riprenderà rapidamente dopo il recupero. Per quanto riguarda il danno al sistema nervoso centrale, la persona infetta diventa meno attiva, letargica, soffre di insonnia e frequenti sbalzi d'umore.

Fase di recupero
Il paziente sottoposto a trattamento si libera gradualmente della tonalità itterica della pelle, non avverte alcun disagio, avverte un sano appetito, ma il fegato rimane ingrandito.
Il modo in cui procederà la malattia dipende dalla forza del corpo e dall'età del paziente. Qualcuno guarisce in 4-5 settimane, altri vengono curati per più di sei mesi.
Rispetto delle prescrizioni del medico, della dieta, delle raccomandazioni, il fegato si riprenderà completamente, anche se la patologia lo ha colpito dell'80%, le cellule si rigenerano. Il trattamento della malattia, anche quando consente di liberarsi della malattia in quasi il 100% dei casi, e con un decorso asintomatico, la malattia diventa cronica.
Perché l’epatite B è pericolosa?
A causa di un aumento prolungato della bilirubina, si sviluppa l'encefalopatia epatica. La causa della complicazione è una violazione dell'integrità degli epatociti, a seguito della quale le cellule non svolgono più la funzione di disintossicazione.
I primi segnali diventano:
- insonnia;
- apatia;
- incubi.
Se non viene intrapresa alcuna azione, si sviluppa
- letargia;
- confusione;
- allucinazioni;
- perdita di conoscenza;
- coma, che può essere irreversibile.
Il risultato dell'esposizione prolungata al virus sul fegato può essere la cirrosi e persino il cancro.
Un'altra complicazione sono i disturbi emorragici. Il fegato produce proteine, componenti del sistema di coagulazione. Quando viene violato, si notano emorragie sulle mucose, i coaguli di sangue si formano molto più lentamente, il che a volte può portare a gravi perdite di sangue.
Come viene diagnosticata la malattia?

Se si sospetta un'epatite B acuta, il terapeuta indirizza a uno specialista in malattie infettive. Un gastroenterologo tratterà l’epatite cronica. Dopo aver esaminato e raccolto l'anamnesi, il paziente verrà inviato a fare un esame del sangue per determinare gli enzimi epatici marcatori e altri indicatori.
I principali parametri del sangue per la diagnosi:
- Aumentare il livello di bilirubina;
- Aumento dell'attività degli enzimi ALT e AST (alanina e aspartato aminotransferasi);
- Aumento dell'attività dell'enzima fosfatasi alcalina;
- Identificazione degli antigeni specifici di un dato virus.
Per una corretta diagnosi è importante informare il medico di eventuali rischi (trasfusioni, interventi chirurgici, piercing, contatto con sangue estraneo, ecc.) presenti nella vita del paziente negli ultimi sei mesi. Ciò darà al medico un'idea completa di quale malattia cercare.
Come viene trattata la malattia?
La maggior parte delle persone cerca di essere curata con l'aiuto di farmaci, decotti scelti da soli, credendo di soffrire di colecistite o di altre malattie associate al fegato e alla cistifellea. I medici vietano l’automedicazione. È necessario cercare aiuto medico per escludere alterazioni patologiche nel fegato, nella cistifellea, non associate all'epatite, e per essere presi per il trattamento della vera causa.
Il trattamento dell’epatite B è un processo lungo e complicato.
Prima di tutto, ai pazienti viene prescritta una dieta che prevede il rifiuto di cibi salati, piccanti, grassi e fritti. Ridurre al minimo i grassi animali nella dieta, quelli vegetali dovrebbero essere molto di più. È inoltre necessario normalizzare il regime di consumo ed escludere completamente l'alcol e altre sostanze tossiche per il fegato.
Gli elenchi dei farmaci per il trattamento dell'epatite B includono.
L'epatite è un'infiammazione del fegato causata da fattori di varia eziologia. Nel corso del suo sviluppo può essere completamente guarito o avere conseguenze sotto forma di fibrosi (cicatrici), cirrosi o cancro al fegato.
Questo gruppo di malattie è classificato in base a vari parametri. Sono in corso studi su diversi tipi di infiammazione del fegato e ai nostri giorni i loro elenchi vengono riempiti, vengono isolati nuovi ceppi di epatite virale. Tuttavia, ci sono aspetti in base ai quali oggi è consuetudine distinguere tra diversi tipi e stadi di questa malattia.
Forme di epatite per decorso clinico
Assegnare l'epatite affilata e cronica. L'epatite acuta si verifica più spesso quando viene colpito un virus, nonché a seguito dell'esposizione a sostanze potenti, come i veleni. Dura fino a tre mesi, dopo di che è possibile il passaggio alla forma subacuta (protratta). Sei mesi dopo, il decorso della malattia si trasforma in forma cronica. L'epatite cronica si manifesta spesso come continuazione di un'epatite acuta o può svilupparsi in modo indipendente (ad esempio, a seguito di un prolungato abuso di alcol).
La moderna classificazione dell'epatite cronica si basa sui seguenti criteri chiave di valutazione: eziologia, patogenesi, grado di attività (epatite cronica aggressiva e cronica persistente), stadio di cronicità.
Esiste anche l'epatite ricorrente (di ritorno), in cui i sintomi della malattia ricompaiono diversi mesi dopo l'epatite acuta.
Secondo la gravità della corrente
Questo criterio si applica piuttosto al paziente che alla malattia stessa. Quindi, l’epatite può essere lieve, moderata o grave. L'epatite fulminante si riferisce specificamente al decorso estremamente grave della malattia.
Per eziologia
L'epatite infettiva è spesso causata dall'epatite A, B, C, D, E, ecc. L'epatite infettiva può anche verificarsi come componente di tali infezioni: virus della rosolia, citomegalovirus, herpes, sifilide, leptospirosi, HIV (AIDS) e alcuni altri . L'epatite non virale si forma a seguito dell'esposizione a sostanze tossiche che hanno un effetto epatotropo (ad esempio alcol, alcuni farmaci). Il nome di tale epatite è dato dal nome dell'agente dannoso: alcol, droghe, ecc. Il danno al fegato può verificarsi anche a seguito di processi autoimmuni nel corpo.
Secondo le caratteristiche patomorfologiche
Il processo può essere localizzato esclusivamente nel parenchima epatico o coinvolgere anche lo stroma, essere localizzato sotto forma di fuoco locale o avere una posizione diffusa. Infine, viene valutata la natura del danno epatico: necrosi, distrofia, ecc.
Epatite virale
L’epatite virale acuta e cronica è attualmente un argomento di grande attualità per l’attenzione sanitaria mondiale. Nonostante gli evidenti risultati della scienza nella diagnosi e nel trattamento dei virus epatotropi, il numero di pazienti affetti da essi è in costante aumento.
I punti chiave della classificazione dell'epatite virale si riflettono nella tabella n. 1.
Tabella numero 1. Classificazione dell'epatite virale.
Eziologia dell'epatite virale
Ad oggi sono noti 8 tipi di virus che possono causare l'epatite virale. Sono designati in lettere latine.
Questo è il virus dell'epatite A - Virus dell'epatite A o malattia di Botkin: HAV; B, HBV; C, HCV; D, HDV; E-HEV; F—HFV; G, automezzi pesanti; TTV-HTTV e SAN-HSANV.
I virus dell'epatite B e TTV sono virus contenenti DNA, gli altri hanno RNA nella loro struttura.
Inoltre, in ciascun tipo di virus vengono determinati i genotipi e talvolta i sottotipi. Ad esempio, il virus dell’epatite C ha attualmente 11 genotipi, contrassegnati da numeri, e molti sottotipi. Una capacità di mutazione così elevata del virus porta a difficoltà nella diagnosi e nel trattamento. Il virus dell’epatite B ha 8 genotipi, contrassegnati dalle lettere (A, B, C, D, E, ecc.)
Determinare il genotipo del virus - la genotipizzazione, è importante per la nomina del giusto trattamento e la possibilità di prevedere il decorso della malattia. Diversi genotipi rispondono in modo diverso alla terapia. Pertanto, il genotipo 1b dell’HCV è più difficile da curare rispetto ad altri.
È noto che l'infezione da HBV con genotipo C può causare la presenza a lungo termine di HBeAg nel sangue dei pazienti.
A volte l'infezione avviene contemporaneamente con diversi genotipi dello stesso virus.
I genotipi dei virus dell'epatite hanno una certa distribuzione geografica. Ad esempio, nella CSI prevale il genotipo HCV 1b. Nella Federazione Russa viene rilevato più frequentemente il genotipo D dell'HBV. Allo stesso tempo, i genotipi A e C sono molto meno comuni.
Epidemiologia

La fonte dell'infezione è un portatore di virus o una persona malata. Inoltre, le persone con una forma asintomatica di infezione, così come con un decorso anitterico o cancellato, sono particolarmente pericolose. Il paziente è contagioso già nel periodo di incubazione, quando non sono ancora presenti segni evidenti della malattia. L'infettività persiste nel periodo prodromico e nella fase iniziale del picco della malattia.
Di tutti i virus epatotropi, l’HBV è il più resistente agli influssi ambientali avversi. E i virus dell'epatite A (morbo di Botkin) ed E sono meno tenaci nell'ambiente esterno e muoiono rapidamente.
A causa dell'urgenza del problema è necessario menzionare la combinazione (coinfezione) dei virus dell'epatite e dell'HIV (AIDS). La maggior parte del gruppo a rischio è costituito da tossicodipendenti (fino al 70%) che vengono infettati sia dal virus dell'HIV che dell'epatite, più spesso C. La presenza del virus dell'HIV (AIDS) e dell'epatite C è correlata a una maggiore probabilità di gravi malattie epatiche danno. Richiede anche la correzione della terapia per l'HIV (AIDS).
Quali sono le vie di infezione?
I meccanismi di trasmissione dell'epatite virale sono divisi in 2 grandi gruppi:
- Parenterale o ematogeno. Inerente all'infezione da virus dell'epatite B, C, D, G. L'epatite virale parenterale spesso diventa cronica e si possono formare portatori del virus.
- Enterale o fecale-orale. Allo stesso tempo, le vie di trasmissione dell'acqua, del cibo e del contatto (attraverso le mani sporche) sono isolate. È tipico dell'infezione da virus dell'epatite A, E, F. Nella stragrande maggioranza dei casi, il trasporto cronico del virus non si verifica.
È logico supporre che i più pericolosi siano i virus dell'epatite trasmessi attraverso il contatto con il sangue (B, C, D, G).
Le modalità di trasmissione dei virus dell'epatite parenterale sono diverse:
- Uso di farmaci per via parenterale senza igiene personale e sterilità. Questa via di trasmissione è rilevante per tutti i suddetti agenti patogeni, ma molto spesso il virus dell'epatite C viene trasmesso in questo modo.
- Trasfusione di sangue e dei suoi componenti.
- Sterilizzazione o riutilizzo di strumenti di scarsa qualità nella fornitura di cure mediche, nonché durante le procedure del salone (manicure, pedicure), tatuaggi, piercing, ecc.
- Sesso non protetto. Svolgono un ruolo significativo nell'epidemiologia dell'epatite virale. Ma il virus dell'epatite C si trasmette in questo modo solo nel 3-5% dei casi.
- Da una madre infetta al feto e al neonato durante la gravidanza (trasmissione verticale) o il parto (intrapartum).
- A volte il percorso di trasmissione rimane non verificato (sconosciuto).
Epatite virale acuta

In un decorso tipico (itterico), ha 4 periodi o fasi: incubazione, prodromico, itterico, convalescenza.
- periodo di incubazione. La durata è determinata dall'agente eziologico.
- periodo prodromico. La durata di questo periodo dipende dalla gravità della malattia. Si manifesta con un aumento della temperatura corporea, molto spesso fino ai numeri subfebrilari. Tuttavia, a volte la temperatura viene mantenuta a un livello normale o, al contrario, raggiunge i 38-39 gradi e oltre. Insieme all'aumento della temperatura si uniscono i fenomeni delle sindromi dispeptiche e astenovegetative. Può anche manifestarsi con uno stato simil-influenzale, dolori frequenti alle articolazioni e ai muscoli, eruzioni cutanee, talvolta accompagnate da prurito. Pochi giorni dopo, si uniscono dolori all'ipocondrio destro e all'epigastrio. Entro la fine del periodo compaiono segni di ittero.
- Periodo itterico. È il culmine della malattia. Dura da diversi giorni a diverse settimane. È caratterizzato da colorazione itterica della pelle e delle mucose del paziente, scurimento delle urine e schiarimento delle feci. La gravità del colore giallo non è sempre correlata alla gravità delle condizioni del paziente. L'ittero si verifica molto spesso gradualmente, entro una settimana e mezza o due. A volte la sua comparsa è improvvisa. La dispepsia continua a progredire. Di solito disturbano il paziente durante tutta la malattia. L'intensità del dolore nell'ipocondrio destro può aumentare. A volte l'ittero è accompagnato da prurito, soprattutto nel caso dell'epatite A (morbo di Botkin). In questi casi è molto importante distinguere il danno virale al fegato dalle manifestazioni di ittero ostruttivo nella colelitiasi. Ci sono complicazioni emorragiche sotto forma di sanguinamento. Il sistema nervoso centrale è spesso colpito, il che si manifesta con mal di testa, apatia, insonnia o, al contrario, sonnolenza, euforia senza causa. Sono probabili anche manifestazioni extraepatiche del pancreas (pancreatite), del sistema muscolo-scheletrico (artralgia, mialgia), della pelle (varie eruzioni cutanee) e altre.
- Convalescenza o recupero. Dura diversi mesi dopo la fine della fase itterica. Persistono manifestazioni inespresse della sindrome astenovegetativa. I parametri di laboratorio si stanno gradualmente normalizzando. Deviazioni nei parametri di laboratorio che persistono per più di 6-12 mesi consentono di sospettare la cronicità della malattia. Ciò richiede ulteriori indagini.
Oltre al decorso tipico, esistono forme anitteriche e cancellate che si manifestano con manifestazioni minime di danno epatico. La loro frequenza secondo varie fonti va dal 2 all'80% dei casi.
Si distingue un decorso latente della malattia senza sintomi evidenti.
La forma più pericolosa di epatite virale acuta è quella fulminante (epatite fulminante).
È caratterizzato da un decorso molto grave della malattia e da un culmine abbastanza rapido sotto forma di insufficienza epatica acuta. L'epatite fulminante esiste come forma precoce o tardiva. Lo sviluppo della forma precoce avviene nelle prime due settimane del periodo di ittero, ha un decorso aggressivo con una rapida transizione al coma epatico. La forma tardiva si sviluppa a partire dal 15° giorno dell'ittero ed è anch'essa pericolosa, sebbene progredisca più lentamente.
Complicazioni
La complicazione più terribile dell'epatite virale acuta è la formazione di insufficienza epatica, che può portare al coma e alla morte. Con l'epatite A (malattia di Botkin), questa complicazione si manifesta molto meno frequentemente rispetto all'infezione da virus B, C, D, E, G.
La trasformazione in un processo cronico nell'epatite B, C, D avviene molto più spesso che nell'epatite A (malattia di Botkin) ed E.
Tra le complicanze più rare si notano malattie delle vie biliari e anemia aplastica.
Diagnostica

All'esame si riscontra un fegato ingrossato e talvolta la milza. L'epatomegalia appare già nel periodo prodromico e persiste per un periodo piuttosto lungo.
Gli studi di laboratorio rivelano cambiamenti nei parametri del sangue periferico, un aumento (o una diminuzione) del numero di leucociti, linfociti, monociti, eosinofili. Successivamente, l'anemia può unirsi.
Si registra un aumento dell'attività delle aminotransferasi epatiche e dell'aldolasi, i tassi massimi si verificano durante il periodo dell'ittero. Viene anche determinato un aumento del livello di bilirubina. Al culmine della malattia, si aggiungono i segni di disfunzioni epatiche profonde: diminuzione del livello di proteine, a-lipoproteine e colesterolo. Le funzioni del sistema di coagulazione del sangue sono compromesse nella direzione dell'ipocoagulazione. Spesso si sviluppa ipoglicemia (basso livello di zucchero nel sangue).
La diagnostica specifica è mostrata nella tabella n. 2.
Tabella numero 2. Indicatori sierologici (marcatori) dell'epatite virale.
| Nome dell'eccitatore | Indice | Importanza per la diagnosi |
|---|---|---|
| Virus dell’epatite A (HV A) | HAV-RNA | Presenza di RNA dell'HAV |
| #intervallo di righe# | IgM anti-HAV | Infezione acuta o recente |
| #intervallo di righe# | HAV IgG | Punteggio di immunità, infezione pregressa |
| VG B | DNA dell'HBV | Presenza di DNA dell'HBV |
| #intervallo di righe# | HBsAg | Quasi sempre identificato nell'epatite acuta e cronica |
| #intervallo di righe# | HBcAg | La maggior parte dei pazienti non viene identificata |
| #intervallo di righe# | HBeAg | Temporaneo, identificato quando il virus è attivo |
| #intervallo di righe# | anti-HBc (IgM, IgG) | Sono identificati nell'epatite acuta e cronica. Indicatore di attività del virus |
| #intervallo di righe# | anti-HWe | Viene temporaneamente identificato durante il recupero, a volte durante un processo cronico. Criterio di bassa infettività |
| #intervallo di righe# | Pre S1 Ag | Criteri di infettività e aumento del rischio di trasmissione verticale del virus |
| #intervallo di righe# | anti-HBs | Identificato nella fase tardiva del recupero da un'infezione acuta |
| #intervallo di righe# | anti-rge S2 | Indicatore di guarigione o di efficacia della vaccinazione |
| SHC | HCV-RNA | La presenza dell'RNA dell'HCV |
| #intervallo di righe# | IgM anti-HCV | Infezione acuta. Attività del virus |
| #intervallo di righe# | IgG anti-HCV | |
| SH D | HDV-RNA | La presenza dell'RNA dell'HDV |
| #intervallo di righe# | IgM anti-HDV | Infezione acuta. Attività HDV |
| #intervallo di righe# | IgG anti-HDV | Indicatore di infezione. È richiesto un ulteriore esame |
| VG E | HEV-RNA | Il fatto della presenza di HEV RNA |
| #intervallo di righe# | IgM anti-HEV | Infezione acuta o recente |
| #intervallo di righe# | IgG anti-HEV | |
| VGG | HGV-RNA | La presenza di RNA di HGV |
| anti-HGV | Tasso di infezioni passate |
L'epatite virale acuta viene curata nel reparto infettivo.
Principi generali di trattamentoI metodi strumentali di esame molto spesso non sono richiesti. In casi dubbi, vengono utilizzati l'ecografia, la risonanza magnetica o la TC, nonché una biopsia epatica con puntura.
- Viene osservata la modalità protettiva. Viene prescritta una dieta speciale - tabella n. 5 o 5a (secondo Pevzner), tenendo conto della gravità del decorso della malattia.
- La base del trattamento dell'epatite A (malattia di Botkin) ed E è la disintossicazione del corpo, mentre per gli altri tipi di epatite virale (B, C, D, G) è una delle terapie ausiliarie. A tale scopo vengono utilizzati enterosorbenti, emodiluizione, antiossidanti e antiipoxanti, in alcuni casi viene utilizzata la plasmaferesi. Il volume del fluido in entrata aumenta a 2-3 litri al giorno. Obbligatori la cura della pelle e il comfort termico per migliorare la microcircolazione e attivare le ghiandole sudoripare e sebacee.
- Terapia mirata a correggere la sintesi proteica epatica e i suoi processi di recupero.
Vengono utilizzati integratori proteici per uso alimentare, soluzioni di aminoacidi sintetici, infusi di preparati proteici, multivitaminici e oligoelementi, soprattutto potassio.
- Trattamento volto a ridurre le manifestazioni di necrosi e fibrosi del fegato.
- Correzione dei sintomi di colestasi.
- Correzione degli indicatori di un hemostasis.
- terapia antivirale. A differenza dell'epatite A (malattia di Botkin) ed E, le indicazioni rigorose per la terapia eziologica sono l'epatite virale parenterale (B, C, D, G e alcune altre).
- immunoglobuline specifiche.
- Terapia immunocorrettiva.
Epatite virale cronica

Molto spesso, il decorso della malattia è asintomatico, a volte c'è un'indicazione di epatite acuta in passato: estremamente raramente - A, E, più spesso - B, C, D. A volte la causa non può essere stabilita - epatite cronica non verificata.
I sintomi clinici sono molto aspecifici: nausea, mancanza di appetito, debolezza, disagio nell'ipocondrio destro. Possono esserci manifestazioni di ittero, ascite, "asterischi" vascolari.
L'esame rivela quasi sempre epatomegalia, talvolta un ingrossamento della milza. Negli studi di laboratorio è possibile rilevare un aumento dell'attività delle transaminasi epatiche sieriche, della bilirubinemia e l'identificazione di marcatori specifici dell'epatite virale cronica. Inoltre, gli indicatori degli esami di laboratorio spesso non riflettono sempre il quadro reale del processo patologico e la gravità del danno epatico.
Di grande importanza nella diagnosi è lo studio morfologico del fegato. Ciò consente di stabilire una diagnosi accurata, nonché di determinare il grado di attività e lo stadio di sviluppo della malattia. Inoltre, a volte il virus dell’epatite C può essere rilevato solo nel tessuto epatico solo quando gli esami del sangue risultano negativi. Il grado di attività dell'epatite cronica dipende dalla gravità e dalla gravità dei processi di necrosi e infiammazione nel fegato.
Sono note tali forme morfologiche che caratterizzano il grado di attività del processo patologico: epatite cronica persistente (CPH) ed epatite cronica attiva (CAH). Va notato che l'epatite persistente non sempre progredisce in epatite attiva e la CAH potrebbe non trasformarsi in cirrosi epatica. La formazione di cirrosi epatica può verificarsi anche senza previa CAH. A volte CPG e CAH possono trasmettersi l'uno nell'altro. Ovviamente, ciò dipende dall'interazione del virus e dallo stato del sistema immunitario del corpo del paziente.
Principi di trattamento
L'attività del processo infiammatorio è importante, in base alla quale il medico curante formula raccomandazioni. Tuttavia, esiste un approccio generale alla terapia che viene prescritto a tutti i pazienti.
- Si consiglia una modalità soft. È vietato lavorare con sovraccarico fisico e nervoso. Con un'esacerbazione della malattia, si raccomanda il riposo a letto. È escluso l'uso di farmaci con effetto potenzialmente epatotropo. I medicinali che vengono neutralizzati lentamente dal fegato (analgesici, sedativi, alcuni lassativi, ecc.) sono indesiderabili. La fisioterapia è controindicata nella zona del fegato. Durante il periodo di riacutizzazione, le operazioni e le vaccinazioni vengono effettuate esclusivamente per motivi sanitari.
- Dieta numero 5, rifiuto di bere alcolici, fumo.
- Trattamento medico. Terapia antivirale: azione direttamente sul virus. I farmaci più comunemente prescritti sono l'interferone alfa, spesso in combinazione con ribavirina e lamivudina. Sono in corso ricerche per sviluppare nuovi farmaci più efficaci per il trattamento dell’epatite virale. La terapia antivirale viene selezionata separatamente per ciascun paziente, tenendo conto di molti fattori. Al di fuori dell'esacerbazione, vengono utilizzati epatoprotettori, farmaci per migliorare i processi metabolici, vitamine e minerali, immunomodulatori.
- Vaccinazione contro l'HBV. In alcuni casi si raccomanda ai pazienti con epatite cronica C di prevenire l'infezione da HBV e lo sviluppo di co-infezione.
Epatite virale nei bambini

L'infezione dei bambini avviene sia nell'utero - una via verticale di trasmissione del virus, sia dopo la nascita.
L'epatite infettiva nei bambini è causata dagli stessi agenti patogeni degli adulti: virus dell'epatite A, B, C, D, E, F, G; rosolia, citomegalovirus, herpes, HIV (AIDS), ecc.
Con l'infezione intrauterina, l'epatite fetale si forma parallelamente a malformazioni congenite e danni ad altri organi nel neonato. L'epatite congenita si manifesta subito dopo la nascita, peggiorando notevolmente i processi di adattamento del neonato. La gravità delle manifestazioni cliniche nei neonati dipende dal grado di danno causato dall'agente infettivo. Di norma, l'epatite congenita in un neonato ha una prognosi sfavorevole. Tale epatite viene trattata con farmaci etiotropici (che agiscono sull'agente patogeno).
I bambini più grandi hanno più spesso l'epatite A o la malattia di Botkin e, meno spesso, l'epatite B. Altri tipi di epatite sono piuttosto rari in loro.
I punti chiave nell’epidemiologia dell’HAV nell’infanzia sono:
- La malattia di Botkin colpisce spesso i bambini di età compresa tra 3 e 7 anni.
- È caratterizzata da una chiara stagionalità con un picco di incidenza in autunno e inverno.
- Il contatto è più spesso familiare, anche negli istituti per bambini e nelle scuole.
- L'esito della malattia di Botkin è un recupero completo senza passaggio alla forma cronica e alla morte.
- Più piccolo è il bambino, più comune è la forma anitterica.
Nell'epidemiologia dell'epatite virale B nei bambini, la via di trasmissione è di grande importanza. L'infezione intrauterina o intranatale peggiora significativamente la prognosi. Il decorso dell'epatite è spesso anitterico e nei bambini di età inferiore a un anno e nei neonati può essere asintomatico, il che complica notevolmente la diagnosi.
Prevenzione dell'epatite virale
Le misure di prevenzione dipendono dal meccanismo di trasmissione del virus.
Prevenzione dell'epatite A ed E. Innanzitutto, l'attenta osservanza delle regole di igiene personale e generale. Tieni sempre le mani pulite, soprattutto dopo essere andato in bagno. È inoltre necessario monitorare la purezza dell'acqua e del cibo.
Prevenzione dell'epatite B, C, D, G. Protezione dal contatto con sangue e fluidi corporei estranei in qualsiasi modo. Pratica solo sesso protetto.
L’epatite virale B è una malattia virale infiammatoria che colpisce principalmente il tessuto epatico. Dopo che una persona si riprende da questa malattia, sviluppa una forte immunità per tutta la vita. Ma è possibile il passaggio da una forma acuta a una cronica progressiva.
Epatite B: cos'è?
L'epatite B (B) è un'infezione virale che colpisce principalmente il fegato e porta a una forma cronica progressiva della malattia, alla trasmissione del virus, allo sviluppo di cirrosi e cancro al fegato.
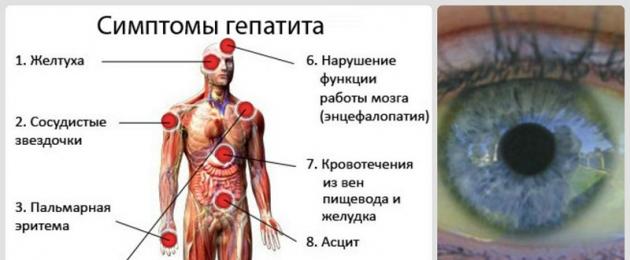
I principali segni dell’epatite B sono:
- nausea,
- perdita di appetito,
- fatica,
- ittero,
- disagio nell'ipocondrio destro,
- urina scura.
Quali sono le caratteristiche del virus dell’epatite B?
- Per diversi minuti, il virus resiste facilmente al riscaldamento fino a 100 ºC, la resistenza alla temperatura aumenta se l'agente patogeno è nel siero del sangue.
- Il congelamento ripetuto non pregiudica le sue proprietà, dopo lo scongelamento sarà ancora contagioso.
- Il virus non viene coltivato in laboratorio, il che rende difficile lo studio.
- Il microrganismo si trova in tutti i fluidi biologici umani e la sua infettività supera anche cento volte.
L'inattivazione del virus viene effettuata mediante trattamento in autoclave quando riscaldato a 120°C per 45 minuti, o in un forno a calore secco a 180°C per 60 minuti.
Il virus viene ucciso con l'esposizione disinfettanti chimici: cloramina, formalina, perossido di idrogeno.
Cause e modalità di trasmissione
Secondo le stime dell'OMS, oltre 2 miliardi di persone nel mondo sono infette dal virus dell'epatite B, il 75% della popolazione mondiale vive in regioni ad alto tasso di incidenza. Ogni anno viene diagnosticata una forma acuta dell'infezione a 4 milioni di persone.
Dopo che il virus dell'epatite B è entrato nel flusso sanguigno di una persona ancora sana, raggiunge gli epatociti (cellule del fegato) attraverso il flusso sanguigno. In essi avviene la replicazione (moltiplicazione) del virus, che infetta un numero crescente di nuove cellule, mentre alcune parti del DNA del virus sono integrate nel DNA degli epatociti.
Il sistema immunitario non riconosce le cellule modificate e le percepisce come estranee. La produzione di anticorpi inizia a distruggere gli epatociti alterati. Pertanto, si verifica la distruzione del fegato, che porta a un processo infiammatorio e.
La stragrande maggioranza delle persone affette da epatite B ha un’età compresa tra i 15 e i 30 anni. Tra coloro che sono morti a causa di questa malattia, la percentuale di tossicodipendenti è dell'80%. Le persone che si iniettano droghe corrono il maggior rischio di infezione.
Come si trasmette l'epatite B?

Una persona dovrebbe sapere come si trasmette l'epatite B. In modo che possa agire se si trova vicino al portatore del virus. L'infezione virale si trova in:
- sangue;
- perdite vaginali;
- sperma.
È in questi fluidi biologici del vettore che la concentrazione del virus è in grandi quantità.
Esistono diversi modi per trasmettere il virus dell’epatite B:
- se il sangue infetto viene trasfuso a una persona sana;
- utilizzare più volte la stessa siringa;
- attraverso apparecchiature mediche, se non hanno prodotto un'adeguata pulizia: durante il contatto sessuale;
- neonato da madre:
- infezione in casa.
La principale via di infezione da epatite B è attraverso il sangue e qualsiasi altro fluido biologico. Allo stesso tempo, il virus è molto attivo, le infezioni possono passare in pochi giorni, dopo che il sangue, ad esempio, si asciuga completamente sui vestiti o sugli articoli igienici. Pertanto, il rischio di infezione esiste ovunque ci sia un contatto con i fluidi corporei di altre persone.
Il rischio di contrarre l'epatite B si manifesta quando visiti:
- saloni di bellezza,
- procedure di manicure,
- pedicure,
- tatuaggi, tatuaggi o piercing, se gli strumenti non sono sufficientemente sterili.
La modalità di trasmissione dell'epatite B durante il parto viene dalla madre. Per ridurre il rischio di ulteriore trasmissione del virus, il bambino viene vaccinato. L'epatite B può manifestarsi in futuro.
Quando le aree della pelle e le mucose di una persona sana entrano in contatto con i fluidi del paziente, la probabilità di infezione non è molto elevata, il che suggerisce che il virus dell'epatite B praticamente non si diffonde nella vita di tutti i giorni. Il microdanno alla pelle aumenta più volte il rischio di infezione. I liquidi del paziente sono pericolosi anche allo stato secco!
Il virus si trasmette attraverso la saliva, quindi c'è una possibilità si infetta durante un bacio se un partner sano presenta microtraumi in bocca, malattie dei denti e delle gengive, accompagnati da sanguinamento.
Gruppo di rischio
Lo specialista determinerà rapidamente come è stata trasmessa l'epatite B scoprendo l'ambito di attività e lo stile di vita della persona diagnosticata.
Oggetti di infezione da virus:
- L'epatite B viene trasmessa da una persona che pratica l'omosessualità e la promiscuità.
- Operatore sanitario.
- Dipendenza da droghe.
- Persone che scontano una pena negli istituti penitenziari.
- Pazienti in emodialisi.
- destinatari del sangue.
- Bambini nati da madri infette dal virus.
- familiari della persona infetta.
- Turisti che hanno scelto le zone endemiche come luoghi di sosta.
Forme di sviluppo
| Epatite B | |
| fulmineo | In questo caso, i sintomi della patologia si sviluppano rapidamente, accompagnati da grave edema cerebrale e coma. Il trattamento non è efficace. L'intero processo patologico dura solo poche ore e termina con la morte del paziente. |
| epatite acuta B | Questa forma ha diverse fasi di sviluppo: lo stadio di manifestazione dei sintomi generali, itterico e lo stadio di risoluzione o ulteriore progressione della patologia. |
| cronico | La forma cronica può manifestarsi dopo un'epatite acuta o inizialmente senza la fase acuta della malattia. Le sue manifestazioni possono variare da asintomatiche (trasporto del virus) a epatite attiva con transizione a. |
Qual è la probabilità che l'epatite B acuta diventi cronica?
- La probabilità dipende dall’età in cui la persona viene infettata. Quanto più giovane è l’età in cui si manifesta l’infezione da virus dell’epatite B, tanto maggiore è la probabilità di sviluppare un’epatite cronica.
- Quasi il 90% dei bambini infetti sviluppa un’infezione cronica. Il rischio diminuisce man mano che il bambino cresce. Circa il 25%-50% dei bambini infetti di età compresa tra 1 e 5 anni svilupperà una malattia epatica cronica causata dal virus.
- Il rischio di cronicità in età adulta è di circa il 10%. In tutto il mondo, la maggior parte delle persone affette da epatite cronica sono state infettate alla nascita o nella prima infanzia.
I primi segni nelle donne e negli uomini
I primi segni di epatite B:
- Debolezza, leggera febbre, mal di testa, mancanza di appetito.
- Poi si uniscono i segni causati dall'indigestione: nausea, dolori addominali, vomito. La violazione del metabolismo della bilirubina provoca l'oscuramento delle urine e lo scolorimento delle feci.
- Dopo che questi sintomi iniziano a scomparire gradualmente, si sviluppa l'ittero, una corrispondente colorazione della pelle e della sclera degli occhi.
La maggior parte dei pazienti non presenta sintomi della malattia. Pertanto, i medici considerano qualsiasi persona potenzialmente infetta, osservando le precauzioni necessarie durante le manipolazioni mediche e utilizzando strumenti monouso.
Sintomi dell'epatite B negli adulti
Il periodo di incubazione dell'epatite virale B varia ampiamente, l'intervallo dal momento dell'infezione allo sviluppo dei sintomi clinici può variare da 30 a 180 giorni. Spesso è impossibile stimare il periodo di incubazione della forma cronica.
L'epatite virale acuta B inizia spesso in modo simile all'epatite virale A, ma il suo periodo preicterico può manifestarsi anche in forma artralgica, nonché in una variante astenovegetativa o dispeptica.
Con qualsiasi tipo di intossicazione, il sistema nervoso centrale soffre prima di tutto. Clinicamente, ciò si manifesta con la comparsa dei seguenti sintomi cerebrotossici:
- disturbi del sonno;
- aumento dell'affaticamento, debolezza;
- apatia;
- disturbi della coscienza.
Nelle forme gravi della malattia, può svilupparsi la sindrome emorragica: sangue dal naso ricorrente, aumento del sanguinamento delle gengive.
L'epatite in forma acuta può concludersi con un completo recupero con la formazione di un'immunità stabile o trasformarsi in una forma cronica, che è spesso accompagnata da periodi ondulati di esacerbazioni, spesso di natura stagionale.
Nel decorso acuto della malattia si possono distinguere tre periodi:
- fase preitterica;
- periodo itterico;
- recupero.
periodo anitterico
In questo periodo non ci sono ancora manifestazioni specifiche di patologia. Vengono alla ribalta i sintomi caratteristici della maggior parte delle malattie virali:
- mal di testa;
- la salute di una persona sta gradualmente peggiorando;
- c'è una perdita di appetito;
- letargia;
- debolezza;
- dolori muscolari e articolari;
- si osservano manifestazioni respiratorie (tosse, naso che cola).
L'ittero è associato all'accumulo nel sangue della bilirubina, un prodotto della degradazione degli eritrociti (globuli rossi). Normalmente, la bilirubina entra nel fegato, dove si lega alle proteine ed entra nell'intestino come parte della bile, per poi essere eliminata dal corpo.
Con danni al fegato, questo la funzione si deteriora, che porta all'accumulo di bilirubina nel sangue e nei tessuti molli, grazie ai quali questi ultimi acquisiscono una tinta gialla.
Periodo itterico dell'epatite B
A poco a poco, i sintomi passano al periodo itterico. Appaiono anche in una certa sequenza:
- c'è un oscuramento delle urine, il colore è come la birra scura;
- la sclera e le mucose della bocca ingialliscono, soprattutto se si alza la lingua verso il palato;
- i palmi e la pelle sono macchiati.
Quando appare l'ittero, i sintomi generali dell'intossicazione diminuiscono, la condizione migliora. Può essere disturbato da dolore o pesantezza nell'ipocondrio destro nel sito della proiezione del fegato. A volte può verificarsi un'illuminazione delle feci a causa del blocco dei dotti biliari.
Nel caso dell'uso tempestivo di farmaci specifici, i sintomi scompaiono gradualmente, si verifica la convalescenza. Se il corpo non affronta l'infezione, si verifica una forma cronica di patologia, che spesso si trasforma in cirrosi epatica.
Forma cronica
L'epatite cronica B si manifesta con i seguenti sintomi:
- aumento della fatica;
- debolezza;
- sonnolenza;
- perdita di appetito;
- nausea;
- gonfiore;
- i sintomi caratteristici dell'epatite cronica B, come l'urina scura, l'ittero, compaiono molto più tardi rispetto alla forma acuta.
Esistono forme atipiche della malattia:
- anitterico;
- cancellato;
- subclinico (praticamente senza sintomi);
- gravità lieve, moderata e significativa;
- maligno.
Complicazioni
Secondo le statistiche, fino al 90% delle persone dopo l'infezione si libera della malattia quasi per sempre. Ma il loro recupero “completo” è considerato relativo, poiché molto spesso è accompagnato da effetti residui sotto forma di:
- la differenza tra la pelle normale e il quadro ingiallito della discinesia o dell'infiammazione delle vie biliari;
- sindrome asteno-vegetativa residua;
- l'infezione può essere l'impulso per lo sviluppo della sindrome di Gilbert.
L'epatite virale acuta B raramente porta alla morte (solo nei casi di grave decorso fulminante), la prognosi peggiora significativamente con concomitanti patologie epatiche croniche, con danno combinato da virus dell'epatite C e D.
La morte delle persone infette dall'epatite B avviene spesso dopo diversi decenni a causa di un decorso cronico e dello sviluppo di cirrosi e cancro al fegato.
Diagnostica
Se una persona ha identificato sintomi che indicano lo sviluppo dell'epatite B, o ha motivo di credere che potrebbe essere infettata da questa malattia, deve visitare urgentemente una struttura medica. Durante l'appuntamento, lo specialista effettuerà un esame, esaminerà l'area del fegato mediante palpazione e raccoglierà un'anamnesi della malattia.
Confermare o smentire La diagnosi primaria aiuterà l'analisi di laboratorio del sangue e delle urine.
Per diagnosticare questa malattia, oltre alle consuete analisi biochimiche per bilirubina e ALT, vengono utilizzati marcatori specifici dell'epatite B:
- antigene HBsAg;
- Antigene HBeAG.
Inoltre, nella diagnostica specifica, viene utilizzata la rilevazione di anticorpi contro questi antigeni e contro la specifica proteina HBcore, che appare nell'epatite B acuta:
- anti-HBcore;
- anti-HBe.
Trattamento

Il trattamento dell'epatite inizia con una visita dal medico e un esame obbligatorio. Ciò consentirà di assegnare una scheda di trattamento accurata, nonché di identificare altre possibili malattie, se presenti. In ogni caso, l'epatite B viene trattata in modo completo.
Il trattamento dell’epatite B comprende:
- terapia di disintossicazione;
- terapia di mantenimento;
- rafforzare il sistema immunitario;
- dieta
- terapia di soppressione dei sintomi.
Trattamento dell'epatite acuta B
- Per le forme lievi di epatite B viene prescritta una dieta moderata, una dieta frazionata - 5-6 volte al giorno, riposo a letto (è consentito alzarsi dal letto per mangiare, andare in bagno, procedure igieniche).
- Per l'epatite moderata viene prescritta una flebo endovenosa di soluzioni per la disintossicazione. Gli epatoprotettori sono collegati al trattamento - farmaci che proteggono le cellule del fegato dalla distruzione, vitamine, assorbenti - farmaci che rimuovono le tossine dal corpo.
- Se sviluppi una grave epatite B il paziente viene trasferito al reparto di terapia intensiva, dove, a seconda delle condizioni, viene effettuata la terapia sintomatica.
Il periodo di riabilitazione (recupero dopo una lesione epatica virale acuta) varia da paziente a paziente. Qualcuno guarisce in poche settimane, qualcuno potrebbe aver bisogno di 4-6 mesi per migliorare il proprio benessere.
- In generale, la prognosi per l'epatite B acuta è favorevole: la malattia termina con la completa guarigione nel 90% dei pazienti.
- Nel 5-10% dei casi, pur mantenendo l'HBsAg nell'organismo, si sviluppa una forma cronica della malattia, accompagnata da un alto rischio di complicanze (cirrosi, carcinoma a cellule epatiche, ridotta motilità della cistifellea, sfintere di Oddi).
È interessante notare che la transizione alla forma cronica della malattia è più caratteristica dell'epatite lieve (anitterica, con decorso latente).
Come trattare l'epatite B cronica?
Quando viene diagnosticata l’epatite cronica B, il trattamento è complesso:
- vengono utilizzati farmaci ad azione antivirale, come lamevudina, adefovir e altri;
- vengono prescritti farmaci che inibiscono la crescita della sclerosi epatica, cioè gli interferoni;
- abbiamo anche bisogno di immunomodulatori che normalizzino le risposte immunitarie del corpo del paziente;
- importanti epatoprotettori che aiutano il fegato a combattere a livello cellulare;
- non puoi fare a meno di vitamine e minerali.
A seconda della gravità della malattia, la terapia può essere effettuata sia in regime ambulatoriale che in ospedale. La decisione se il paziente necessita o meno di ricovero in ospedale, il medico prende individualmente, a seconda delle manifestazioni cliniche dell'epatite e della gravità della riacutizzazione.
Per i pazienti a cui è stata diagnosticata l'epatite B, esistono diverse opzioni per lo sviluppo degli eventi:
- Una persona viene sottoposta a una terapia complessa e si libera di un'infezione virale, acquisendo una forte immunità a questa malattia;
- In un paziente, la forma acuta di epatite B diventa cronica, il che può essere accompagnato da gravi complicazioni per l'organismo;
- Dopo il trattamento, il paziente diventa portatore dell'antigene dell'epatite B, che per decenni non gli causerà preoccupazioni. Per 20 anni questo virus può essere presente nel sangue del paziente senza manifestazioni cliniche visibili;
- Un paziente che si è rivolto prematuramente a un istituto medico sviluppa cirrosi o cancro al fegato, che richiede un intervento chirurgico di emergenza.
Dopo il completamento del trattamento, in alcune persone, l'antigene del virus viene prodotto nel sangue per molti anni. Queste persone diventano portatrici di questa infezione e devono essere esaminate sistematicamente, oltre ad essere sicure di sottoporsi ai test.
Dieta e corretta alimentazione

Nel periodo acuto sono indicati il riposo a letto e una rigorosa alimentazione dietetica. La dieta per l'epatite B nel periodo acuto mira al massimo risparmio dell'organo con una buona alimentazione. Il processo acuto richiede l'adesione alla dieta n. 5A, in cui il cibo viene cotto solo grattugiato o ben bollito. Le zuppe possono essere preparate con verdure tritate finemente. Alcuni piatti sono cucinati al forno, ma senza una crosta pronunciata. Dieta - 5 volte al giorno.
Nell'epatite cronica B, la dieta n. 5 non è obbligatoria, ma quando si compila il menu vale la pena tenerne una linea guida. Gli esperti dicono che nella fase cronica è importante seguire una dieta sana. Una corretta alimentazione sana prevede l'uso di una quantità sufficiente di proteine, grassi, carboidrati e oligoelementi benefici.
Cosa non si può mangiare?
È vietato utilizzare:
- pane fresco e di segale;
- prodotti di pasta dolce o sfoglia;
- miglio e tutti i legumi;
- brodi;
- carni grasse, carni fritte, salsicce, carni affumicate;
- sottoprodotti e cibo in scatola;
- crema e ricotta grassa;
- funghi, legumi, verdure in salamoia, rape, ravanelli, ravanelli, cavoli, acetosa, aglio, cipolle;
- frutti aspri e ricchi di fibre;
- cacao, caffè, cioccolato, bevande gassate.
Alimenti consentiti
Piatti e alimenti consentiti per l'uso nell'epatite B acuta e cronica:
- il pane di ieri;
- pasticceria fresca con varie farciture;
- biscotti, marshmallow;
- zuppe cotte in acqua, latte, brodo magro;
- prosciutto di pollo e salsicce;
- dalla carne: pollo, vitello, coniglio;
- dal pesce: merluzzo bianco, nasello, melù;
- frittate al vapore e al forno;
- polpette e cotolette al vapore;
- latte, latticini magri;
- tutti i tipi di cereali;
- vermicelli e pasta;
- insalate di verdure condite con olio di semi di girasole o panna acida a basso contenuto di grassi;
- grassi vegetali;
- Miele d'api;
- frutta e verdura cotta al forno, bollita e cruda;
- succhi di verdura, bacche e frutta non acidi;
- tè verde.
Nell'epatite, i processi di formazione della bile vengono interrotti, il che porta ad un ridotto assorbimento della vitamina K nel tratto gastrointestinale e alla sua carenza. Alimenti contenenti vitamina K:
- prezzemolo,
- crescione,
- basilico,
- coriandolo,
- cavolo cappuccio (broccoli, Pechino, cavolo bianco),
- radice di sedano,
- prugne,
- avocado,
- anacardi, pinoli.
Previsione
- L’epatite virale acuta B è raramente fatale. La prognosi peggiora con l'infezione mista da virus dell'epatite C e D, con la presenza di concomitanti malattie croniche del sistema epatobiliare e con il decorso fulminante della malattia.
- Nella forma cronica, i pazienti muoiono dopo diversi decenni dall'esordio della malattia a causa dello sviluppo del cancro primario o della cirrosi epatica.
È possibile contrarre nuovamente l'epatite B?
No, dopo aver contratto l'epatite B, sviluppi anticorpi che ti proteggono dal virus per tutta la vita. Un anticorpo è una sostanza presente nel sangue che l'organismo produce in risposta a un virus. Gli anticorpi proteggono il corpo dalle malattie associate ai virus e li distruggono.
Prevenzione dell'epatite B
Per evitare l’infezione da epatite B, i medici raccomandano di seguire queste raccomandazioni:
- vaccinate vostro figlio, ma con un medicinale separato e costoso, invece di quello standard previsto.
- osservare le regole dell'igiene personale - non utilizzare prodotti per l'igiene di altre persone;
- provare a mangiare cibi arricchiti con vitamine e microelementi e anche a rinunciare a cibi malsani;
- rinunciare all'alcol, al fumo;
- non assumere inutilmente vari farmaci, perché. molti di loro indeboliscono il lavoro del fegato;
- cercare di evitare di visitare saloni di bellezza di dubbia natura;
- cercare di non avere un bambino a casa, nei resort, ecc.
L’epatite B è una malattia del fegato che può portare a gravi conseguenze in tutto il corpo. Se avverti sintomi spiacevoli, assicurati di fissare un appuntamento con un gastroenterologo per sottoporsi alla diagnostica e fare una diagnosi accurata.
Epatite virale Si tratta di un gruppo di malattie antroponotiche eziologicamente eterogenee causate da virus epatotropi, che hanno diversi meccanismi di infezione e sono caratterizzate da una lesione predominante del sistema epatobiliare con sviluppo di sindromi tossiche generali, dispeptiche ed epatolienali, compromissione della funzionalità epatica e spesso ittero.
Secondo i meccanismi e le vie di trasmissione, si distinguono due gruppi di epatite virale:
- con il meccanismo di infezione fecale-orale - epatite virale A ed E;
- con meccanismo emopercutaneo (contatto sanguigno), formando un gruppo delle cosiddette epatiti parenterali B, D, C, G.
I virus che causano l'epatite parenterale hanno un potenziale croniogenico, che è particolarmente pronunciato nel virus dell'epatite C. Oltre all'epatite cronica, causano lo sviluppo di cirrosi epatica ed epatocarcinoma primario.
Infezione da epatite
I virus dell’epatite entrano nel corpo umano in due modi principali.
- Meccanismo oro-fecale dell'infezione. Una persona malata può espellere il virus con le feci, dopodiché, con l'acqua o il cibo, entra nell'intestino di altre persone. Caratteristico per i virus dell'epatite A ed E.
- Contatto umano con sangue infetto. È caratteristico dei virus dell'epatite B, C, D, G. Il pericolo maggiore, a causa della prevalenza e delle gravi conseguenze dell'infezione, è rappresentato dai virus dell'epatite B e C.
L'uso di un ago da parte di persone diverse aumenta notevolmente il rischio di infezione da epatite B, C, D, G. Questa è la via di infezione più comune tra i tossicodipendenti.
I virus B, C, D, G possono essere trasmessi attraverso il contatto sessuale. L'epatite B viene trasmessa più comunemente per via sessuale e si ritiene che la probabilità di contrarre l'epatite C tra i coniugi sia bassa.
Il percorso dell'infezione da madre a figlio (i medici lo chiamano "verticale") non è così comune. Il rischio aumenta se la donna ha una forma attiva del virus o ha avuto un'epatite acuta negli ultimi mesi di gravidanza. La probabilità di infezione del feto aumenta notevolmente se la madre, oltre al virus dell'epatite, ha un'infezione da HIV. Il virus dell'epatite non si trasmette attraverso il latte materno.
I virus dell'epatite B, C, D, G si trasmettono tramite tatuaggi, agopuntura, piercing all'orecchio con aghi non sterili. Nel 40% dei casi la fonte dell’infezione rimane sconosciuta.
Sintomi dell'epatite
Dal momento del contagio alla comparsa dei primi segni della malattia passa un tempo diverso: 2-4 settimane per l'epatite A, 2-6 mesi per l'epatite B.
L'epatite A prima dell'ittero assomiglia all'influenza e inizia con febbre, mal di testa, malessere generale, dolori muscolari.
Con l'epatite B e C, l'esordio è solitamente più graduale, senza un brusco aumento della temperatura.
Il virus dell'epatite B si manifesta con febbre leggera, dolori articolari e talvolta eruzioni cutanee.
Le manifestazioni iniziali dell'epatite C possono essere limitate a debolezza e diminuzione dell'appetito. Dopo alcuni giorni, il quadro inizia a cambiare: l'appetito scompare, compaiono dolori nell'ipocondrio destro, nausea, vomito, l'urina si scurisce e le feci diventano scolorite. C'è un aumento nel fegato e meno spesso - nella milza. Nel sangue si trovano marcatori specifici di virus, la bilirubina aumenta, i test epatici aumentano di 8-10 volte.
Di solito, dopo la comparsa dell'ittero, le condizioni dei pazienti migliorano. Tuttavia, ciò non accade con l'epatite C, così come negli alcolisti cronici e nei tossicodipendenti, indipendentemente dal tipo di virus.
Il decorso clinico dell'epatite può essere di varia gravità: forme lievi, moderate, gravi e fulminanti (cioè fulminanti). L'ultimo tipo più grave di epatite, in cui si sviluppa una massiccia necrosi epatica, di solito termina con la morte del paziente.
Il pericolo più grande è il decorso cronico dell'epatite. La cronicizzazione è tipica solo dell'epatite B, C, D. I segni più caratteristici dell'epatite cronica sono il malessere e l'aumento dell'affaticamento alla fine della giornata, l'incapacità di svolgere l'attività fisica precedente. Questi sintomi non sono permanenti.
Segni di epatite sono anche nausea, dolore addominale, dolori articolari e muscolari, feci alterate.
Con l'ittero in uno stadio avanzato di epatite cronica, vengono rilevati scurimento delle urine, prurito della pelle, sanguinamento, perdita di peso, ingrossamento del fegato e della milza e vene varicose.
Epatite A
L'epatite A è anche chiamata malattia di Botkin. È considerata la forma più favorevole di epatite, poiché non ha conseguenze gravi. Molto spesso i bambini si ammalano di epatite A: la malattia si trasmette attraverso le mani sporche. La malattia è diffusa soprattutto nei paesi sottosviluppati con un basso livello di igiene.
La maggior parte dei casi si risolve spontaneamente e non richiede un trattamento attivo. Nei casi più gravi vengono prescritti contagocce per eliminare l'effetto tossico del virus sul fegato. A tutti i pazienti si consiglia il riposo a letto durante il periodo culminante della malattia, una dieta speciale e farmaci che proteggono il fegato (epatoprotettori).
Epatite B
L’epatite B è detta anche epatite da siero. Questo nome è dovuto al fatto che l'infezione da virus dell'epatite B può avvenire attraverso il sangue e attraverso una dose estremamente piccola. Il virus dell'epatite B può essere trasmesso sessualmente, mediante iniezione con siringhe non sterili da tossicodipendenti, dalla madre al feto.
L'epatite B è caratterizzata da danni al fegato e si manifesta in diversi modi: dal portatore all'insufficienza epatica acuta, alla cirrosi e al cancro al fegato. Dal momento dell'infezione alla comparsa della malattia passano 50-180 giorni. Nei casi tipici, la malattia inizia con febbre, debolezza, dolori articolari, nausea e vomito. A volte ci sono eruzioni cutanee. C'è un aumento nel fegato e nella milza. Potrebbero verificarsi anche scurimento delle urine e scolorimento delle feci.
Epatite C
La forma più grave di epatite virale, chiamata anche epatite post-trasfusionale. Ciò significa che si sono ammalati dopo una trasfusione di sangue. La trasmissione sessuale è possibile, così come quella dalla madre al feto, ma si verifica meno frequentemente.
Dal momento dell'infezione alle manifestazioni cliniche, passano dalle 2 alle 26 settimane.
Ciò avviene nel caso in cui non venga diagnosticato un portatore del virus, una condizione in cui il virus è presente nell'organismo da molti anni e la persona è la fonte dell'infezione. In questo caso, il virus può agire direttamente sulle cellule del fegato, provocando infine un tumore al fegato. In caso di insorgenza acuta della malattia, il periodo iniziale dura 2-3 settimane e, come nel caso dell'epatite B, è accompagnato da dolori articolari, debolezza e indigestione. A differenza dell’epatite B, la febbre è rara. L'ittero è anche raro per l'epatite C.
Il pericolo maggiore è la forma cronica della malattia, che spesso si trasforma in cirrosi e cancro al fegato.
Epatite C e sesso
La trasmissione sessuale del virus avviene quando un segreto infetto (qualsiasi sostanza secreta dal corpo umano) o sangue infetto entra nel corpo di un partner sano attraverso la mucosa. Tuttavia, la sola secrezione infetta non è sufficiente perché si verifichi l’infezione. Devono essere presenti i cosiddetti fattori predisponenti: una grande quantità di virus nelle secrezioni secrete dall'organismo, l'integrità della mucosa con cui entra in contatto, la presenza di altre infezioni genitali (virali o batteriche).
Gli studi sul contenuto del virus dell'epatite C nello sperma maschile, nelle secrezioni vaginali e nella saliva indicano che il virus si trova raramente in essi ed è contenuto a basso titolo, il che è probabilmente la causa della bassa incidenza di infezioni a trasmissione sessuale.
Epatite D
L'agente eziologico è il virus dell'epatite delta. Il virus non può riprodursi da solo nel corpo umano, ha bisogno della partecipazione di un virus aiutante. Questo aiutante è il virus dell'epatite B. Un tale tandem provoca una malattia piuttosto grave. Molto spesso, l'infezione si verifica durante le trasfusioni di sangue, attraverso le siringhe dei tossicodipendenti. La trasmissione sessuale è possibile anche dalla madre al feto. Tutte le persone infette dal virus dell'epatite B sono suscettibili all'epatite D. Il gruppo a rischio comprende pazienti affetti da emofilia, tossicodipendenti e omosessuali.
Dal momento dell'infezione allo sviluppo della malattia passano 1,5-6 mesi. Il quadro clinico e i dati di laboratorio sono gli stessi dell'epatite B. Tuttavia, nelle infezioni miste prevalgono le forme gravi della malattia, che spesso portano alla cirrosi epatica. La prognosi per questa malattia è spesso infausta.
Epatite E
Il meccanismo di infezione, come nell'epatite A, è oro-fecale. Spesso l'infezione avviene attraverso l'acqua. Come per l’epatite A, la prognosi è buona nella maggior parte dei casi. L'eccezione riguarda le donne negli ultimi tre mesi di gravidanza, in cui la mortalità raggiunge il 9-40% dei casi. La suscettibilità all’epatite virale E è universale. Si ammalano soprattutto i giovani tra i 15 e i 29 anni.
Dal momento dell'infezione alla comparsa della malattia passano dai 14 ai 50 giorni. L'epatite E inizia gradualmente con indigestione, deterioramento del benessere generale, meno spesso con un breve aumento della temperatura. A differenza dell'epatite A, con la comparsa dell'ittero il benessere dei pazienti non migliora. Dopo 2-4 settimane dall'esordio della malattia si osserva uno sviluppo inverso dei sintomi e la guarigione.
Nell'epatite E grave si osservano gravi danni al fegato e ai reni. Nell'epatite E, più spesso che nell'epatite A, si notano forme moderate e gravi della malattia. Distingue il decorso grave dell'epatite E nelle donne incinte nella seconda metà della gravidanza con un alto numero di decessi. La morte fetale si verifica in quasi tutti i casi. L'epatite E non è caratterizzata da un decorso cronico e dalla presenza del virus.
Epatite G
L’epatite G è onnipresente. L'epatite G si trasmette attraverso il sangue. Ciò si riflette nella diffusa prevalenza della malattia tra i tossicodipendenti. L'infezione si verifica anche durante le trasfusioni di sangue, gli interventi parenterali. Possibile trasmissione sessuale e trasmissione verticale da madre infetta a figlio.
Secondo le manifestazioni cliniche, l'epatite G assomiglia anche all'epatite C. Tuttavia, non è caratterizzata dalla progressione del processo infettivo inerente all'epatite C con lo sviluppo di cirrosi e cancro. Di norma, un processo infettivo acuto è lieve e asintomatico. Il principale indicatore per la diagnosi dell'epatite G è il metodo PCR (reazione a catena della polimerasi).
Gli esiti dell'epatite G acuta possono essere: guarigione, formazione di epatite cronica o trasporto a lungo termine del virus. La combinazione con l'epatite C può portare alla cirrosi.
Diagnosi di epatite
Diagnosi di epatite A
La diagnosi di epatite A si basa su:
- interrogare il paziente ed i dati epidemiologici;
- sintomi della malattia;
- dati di laboratorio.
Diagnosi di epatite B
Nella diagnosi di epatite B, indicazioni di manipolazioni avvenute associate a violazione dell'integrità della pelle o delle mucose, sesso occasionale, stretto contatto con portatori del virus dell'epatite B o con pazienti con malattie epatiche croniche nel periodo da 6 settimane a 6 mesi prima dell'inizio della malattia aiuta.
L'epatite B è caratterizzata da un'insorgenza graduale, un lungo periodo preicterico con grave debolezza e indigestione, dolori articolari ed eruzioni cutanee, mancato miglioramento del benessere o peggioramento con comparsa di ittero, ingrossamento del fegato. Di particolare importanza per la diagnosi del virus dell'epatite B sono le reazioni specifiche.
Diagnosi di epatite C
Per fare una diagnosi di epatite virale C, è necessario condurre esami di laboratorio e strumentali.
Un risultato positivo del test per il virus dell’epatite C può significare quanto segue:
- infezione cronica. Ciò significa che esiste un processo virale infettivo che ha causato un lieve danno al fegato.
- Infezione passata. (Sei stato esposto a questo virus, ma le difese naturali del corpo ti hanno aiutato a superare l'infezione.)
- Risultato falso positivo. Al primo esame del sangue alcuni pazienti possono avere un risultato positivo, che non viene confermato da un esame più approfondito. Questa reazione può essere dovuta ad altre cause oltre al virus dell’epatite C.
Diagnosi di epatite E
La base per supporre la presenza dell'epatite E è una combinazione dei sintomi dell'epatite acuta con le caratteristiche dell'infezione (rimanere 2-8 settimane prima della malattia in una regione specifica per l'epatite E, bere lì acqua non depurata, presenza di simili malattie tra le altre).
Un marcatore specifico che conferma la diagnosi di epatite E sono gli anticorpi contro il virus dell'epatite E della classe IgM (IgM anti-HEV), rilevati mediante dosaggio immunoenzimatico nel siero del sangue nel periodo acuto della malattia.
Pertanto, il criterio principale per fare una diagnosi sono vari parametri clinici e di laboratorio: marcatori dei virus dell'epatite, cambiamenti nei parametri biochimici del sangue.
Trattamento dell'epatite
Trattamento dell'epatite A
La maggior parte delle persone infette dall'epatite A sono "gravemente malate". L'infezione dura meno di sei mesi (spesso un mese). Il corpo umano si sbarazza del virus senza l’aiuto del trattamento. Tuttavia, è necessario sottoporsi ad un esame completo e monitorare la funzionalità epatica entro sei mesi dal recupero.
Trattamento dell'epatite B
La maggior parte degli adulti può resistere all'infezione da epatite B senza trattamento, ma può essere indicato il trattamento con interferone alfa.
Nel 45% dei pazienti trattati con interferone alfa-2a ricombinante, il virus dell'epatite B non viene rilevato alla fine del trattamento. Anche se il trattamento con interferone alfa non elimina il virus dall'organismo, si verifica un miglioramento significativo del tessuto epatico, che impedisce il rapido sviluppo della cirrosi epatica.
Permette di preservare la funzionalità epatica e prevenire lo sviluppo della cirrosi terapia linfotropica. Vedi Terapia endolinfatica per le malattie del fegato e delle vie biliari.
Trattamento dell'epatite C
L’epatite C è il tipo più grave di epatite. Lo sviluppo della forma cronica è osservato almeno in un settimo paziente. Questi pazienti sono ad alto rischio di sviluppare cirrosi e cancro al fegato.
La base di tutti i regimi di trattamento dell’epatite C è l’interferone alfa. Per aumentare l’efficacia dell’interferone, negli ultimi anni è stato applicato un processo chiamato pegilazione. È sufficiente l'interferone pegilato da somministrare una volta alla settimana per mantenere la concentrazione terapeutica richiesta nel sangue. Dopo la fine del ciclo di trattamento, è importante continuare a monitorare gli esami del sangue per diversi mesi, poiché in alcuni pazienti, quando si interrompono le iniezioni di interferone, ricompaiono i segni di infiammazione del fegato.
Il metodo più progressivo per ridurre i tempi di trattamento dell'epatite C è la terapia linfotropica.
Trattamento dell'epatite D
Le persone non contraggono l'epatite D separatamente, questa infezione può solo accompagnare l'epatite B. Pertanto, con l'epatite D, che complica B, la dose dei farmaci viene leggermente aumentata, il corso del trattamento viene allungato. Anche se la terapia non porta all'eliminazione del virus dal corpo, si osserva un miglioramento significativo del tessuto epatico, che impedisce il rapido sviluppo della cirrosi epatica.
Trattamento dell'epatite E
L’epatite E non è curata. Il corpo umano è abbastanza forte da liberarsi del virus senza l’aiuto di cure. In un mese e mezzo arriva la completa guarigione. A volte viene prescritta una terapia sintomatica per eliminare mal di testa, nausea e altri sintomi spiacevoli.
Complicazioni dell'epatite
Le malattie funzionali e infiammatorie delle vie biliari e il coma epatico possono diventare complicazioni dell'epatite virale e, se è possibile trattare una violazione del lavoro delle vie biliari, il coma epatico è un formidabile segno di una forma fulminante di epatite, che termina con la morte in quasi il 90% dei casi.
Nell'80% dei casi, il decorso fulminante è dovuto all'azione combinata dei virus dell'epatite B e D. Il coma epatico si verifica a causa della necrosi massiccia (necrosi) delle cellule del fegato. I prodotti di decadimento del tessuto epatico entrano nel sangue, causando danni al sistema nervoso centrale e l'estinzione di tutte le funzioni vitali.
Un risultato sfavorevole dell'epatite acuta è il suo passaggio allo stadio cronico, soprattutto nell'epatite C.
L’epatite cronica è pericolosa perché la mancanza di cure adeguate spesso porta alla cirrosi e talvolta al cancro al fegato. A questo proposito, i medici considerano la malattia più grave l'epatite C. Nel 70-80% dei casi, la sua forma acuta diventa cronica, anche se potrebbero non esserci segni esterni della malattia.
Il decorso più grave dell'epatite è causato da una combinazione di due o più virus. In questo caso, la prognosi è estremamente sfavorevole. Spesso i segni dell'epatite virale cronica sono lievi, il che consente a una persona di ignorare per il momento la malattia. Spesso manifestazioni cliniche evidenti della malattia vengono rilevate già nello stadio della cirrosi.
La cirrosi si verifica in circa il 20% dei pazienti affetti da epatite virale C. Anche l'epatite B, con o senza epatite D, può portare a questa complicanza. La presenza di cirrosi crea ostacoli al normale flusso sanguigno nel fegato. Un altro problema associato allo sviluppo della cirrosi epatica è l'ascite (accumulo di liquido nella cavità addominale), che si manifesta esternamente come un aumento delle dimensioni dell'addome.
A volte le persone affette da cirrosi sviluppano un cancro al fegato, che può essere trattato con farmaci o interventi chirurgici nelle fasi iniziali. Se si è formata una cirrosi epatica, non può essere eliminata, anche se l'infiammazione del fegato è già passata. Pertanto, il trattamento dell’epatite virale dovrebbe essere iniziato il prima possibile!
Prevenzione dell'epatite
- Non bere acqua non bollita, lavare frutta, verdura, mani.
- Evitare il contatto con i fluidi corporei di altre persone. Per la protezione contro l'epatite B e C, principalmente con il sangue.
- Non utilizzare rasoi, spazzolini da denti, forbicine per unghie di altre persone.
- Non condividere mai siringhe e aghi per l'assunzione di farmaci. Non utilizzare mai piercing e tatuaggi non sterili.
- Particolarmente attento è necessario prendere precauzioni durante i rapporti sessuali durante le mestruazioni e i rapporti anali. Anche il sesso orale può essere pericoloso.
- L'epatite si trasmette da madre a figlio durante la gravidanza, il parto, durante l'allattamento. Con un adeguato supporto medico, puoi provare a evitare l'infezione del bambino: ciò richiederà un'attenta aderenza alle norme igieniche e ai farmaci.
- La via di infezione dell'epatite molto spesso rimane sconosciuta. Per essere completamente calmi, è necessario vaccinarsi.
L’epatite virale B è una malattia virale infiammatoria che colpisce principalmente il tessuto epatico. Dopo che una persona si riprende da questa malattia, sviluppa una forte immunità per tutta la vita. Ma la transizione da una forma acuta di epatite B a una cronica progressiva è possibile. È anche possibile che sia il portatore del virus.
Il pericolo di patologia è che di solito l'infezione di una persona sana avviene completamente inosservata da lui, pertanto la presenza di epatite virale viene diagnosticata solo durante un test di laboratorio o quando compaiono sintomi caratteristici. È importante effettuare un trattamento adeguato della malattia il prima possibile per prevenire lo sviluppo di complicanze pericolose.
Il virus è altamente resistente ai fattori chimici e fisici. Ad esempio, non muore se esposto a temperature elevate, gelo, permanenza in un ambiente alcalino o acido. Se il virus penetra nell'ambiente, può rimanervi fino a diverse settimane in una macchia di sangue essiccato o sulla punta di un ago. La sua contagiosità è molto elevata.
Modi di infezione
Attraverso microtraumi sulla pelle, il virus dell'epatite B entra nel corpo umano e con il flusso sanguigno raggiunge il fegato, dove inizia a moltiplicarsi attivamente nelle sue cellule, provocando il loro cambiamento patologico. Il sistema immunitario umano reagisce a questo processo: i linfociti attaccano le cellule alterate, ma allo stesso tempo colpiscono anche i tessuti del corpo.
La fonte principale è il sangue di una persona infetta. Ad una persona sana, può essere trasmessa attraverso:
- uso di articoli per l'igiene personale;
- dispositivi per emodialisi;
- strumenti elaborati difettosi nei saloni di bellezza;
- trasfusione di sangue di donatore infetto;
- attraverso gli strumenti utilizzati in odontoiatria, nelle sale operatorie, nelle sale di manipolazione, ecc.;
- attraverso aghi non sterili.
Il virus viene trasmesso anche sessualmente e per via transplacentare, da una madre infetta a un bambino durante lo sviluppo fetale. Vale la pena notare che quando si stringono la mano, si usano gli stessi piatti, si allatta al seno, l'agente infettivo non viene trasmesso. Non sono state identificate altre vie di trasmissione.
Gruppo di rischio
Ora, a livello statale, è stato approvato un elenco di persone che rischiano di contrarre tale malattia, quindi devono essere vaccinate contro l'epatite B:
- alunni delle scuole e degli istituti;
- dipendenza da droghe;
- pazienti che necessitano regolarmente di somministrazione endovenosa di farmaci;
- persone che necessitano di emodialisi regolare;
- bambini che frequentano gli asili nido;
- dipendenti di istituzioni mediche;
- persone promiscue.
Forme
Una malattia così pericolosa ha diverse forme di sviluppo:
- fulmineo. In questo caso, i sintomi della patologia si sviluppano rapidamente, accompagnati da grave edema cerebrale e coma. Il trattamento non è efficace. L'intero processo patologico dura solo poche ore e si conclude con la morte del paziente;
- epatite acuta B. Questa forma ha diverse fasi di sviluppo: lo stadio di manifestazione dei sintomi generali, itterico e lo stadio di risoluzione o ulteriore progressione della patologia;
- epatite virale cronica B.
Sintomi
Il periodo di incubazione della malattia è piuttosto lungo: da due a sei mesi, ma a volte questo periodo può essere ridotto a 30 giorni o esteso a 225 giorni. Durante la progressione del periodo di incubazione i sintomi della patologia sono completamente assenti.
I sintomi dell'epatite B dipendono dalla forma della malattia che ha colpito la persona.
forma di fulmine
Il tipo più pericoloso di patologia, poiché il quadro clinico si sviluppa rapidamente. Una persona ha un attacco, che è accompagnato dai seguenti sintomi:
- vomito;
- grave debolezza;
- una persona non può alzarsi dal letto da sola;
- vertigini;
- i lividi compaiono sulla pelle di una persona durante questo periodo;
- l'edema si verifica sulle gambe;
- svenimento;
- perde conoscenza;
- le gengive sanguinano;
- spesso si verificano sangue dal naso.
Di norma, questo periodo termina con un coma ed è possibile anche un esito fatale.
periodo anitterico
In questo periodo non ci sono ancora manifestazioni specifiche di patologia. Vengono alla ribalta i sintomi caratteristici della maggior parte delle malattie virali:
- mal di testa;
- la salute di una persona sta gradualmente peggiorando;
- c'è una perdita di appetito;
- letargia;
- debolezza;
- dolori muscolari e articolari;
- si osservano manifestazioni respiratorie (tosse, naso che cola).
periodo itterico
Nel periodo itterico si manifestano i sintomi caratteristici di questa malattia. Appaiono nel seguente ordine:
- all'inizio del ciclo, l'urina cambia colore: diventa il colore della birra scura;
- inoltre si osserva ingiallimento della sclera e della mucosa orale;
- i palmi e la pelle acquisiscono una tinta gialla.
Non appena appare in questo periodo, le condizioni del paziente si stabilizzano gradualmente. Tra i sintomi principali potrebbe essere la pesantezza nell'ipocondrio destro (nella sede del fegato). Non ci sono altri sintomi. È possibile alleggerire le feci a causa del blocco dei dotti biliari.
La gravità dell'ittero è direttamente correlata alla gravità della patologia, nonché alla progressione della sindrome. La stabilizzazione dell'ittero si osserva il 10° giorno, dopo di che diminuisce. Nel caso di un decorso grave, è possibile anche la comparsa di una sindrome emorragica: si verificano emorragie puntiformi nella pelle. L’epatite B è più grave nei bambini. I sintomi persistono a lungo e il rischio di sviluppare complicazioni pericolose è elevato.
Periodo di recupero
Dopo l'itterico inizia un periodo di recupero. L'ittero scompare. Il paziente non ha lamentele: il suo appetito viene ripristinato, la debolezza scompare. Se la malattia procede in modo benigno, la funzionalità del fegato viene ripristinata dopo 4 settimane. Se il trattamento della patologia non è stato effettuato in modo tempestivo o è stato difettoso, esiste il rischio che la forma acuta dell'epatite virale diventi cronica.
Forma cronica
L'epatite cronica B si manifesta con i seguenti sintomi:
- aumento della fatica;
- debolezza;
- sonnolenza;
- perdita di appetito;
- nausea;
- gonfiore;
- i sintomi caratteristici dell'epatite cronica B, come l'urina scura, l'ittero, compaiono molto più tardi rispetto alla forma acuta.

Diagnostica
Di norma, durante il periodo di incubazione, quasi nessuno dei pazienti cerca l'aiuto di un medico, poiché non ci sono sintomi di patologia. Un medico viene consultato con lo sviluppo di una forma acuta di patologia, quando il quadro clinico è più che pronunciato.
La diagnosi di epatite B nei bambini e negli adulti viene effettuata da uno specialista in malattie infettive. A tale scopo, viene intervistato il paziente, viene effettuato un esame approfondito e vengono prescritti anche studi clinici e di laboratorio.
È obbligatorio fare un esame del sangue per:
- definizioni;
- rilevamento del virus dell'epatite B;
- rilevazione degli anticorpi IgM e IgG.
Complicazioni
Con il trattamento prematuro dell'epatite B nei bambini e negli adulti, possono svilupparsi complicazioni così pericolose:
- edema cerebrale;
- cancro epatocellulare.
Terapia
Il trattamento di una forma lieve di patologia può essere effettuato a casa, ma solo dopo l'esame da parte di uno specialista qualificato e dopo aver ottenuto il suo permesso. Il piano di trattamento comprende:
- condurre la disintossicazione. Il paziente ha bisogno di consumare quanta più acqua minerale possibile per ridurre la gravità dei sintomi e ripristinare l'equilibrio idrico nel corpo;
- attività fisica moderata;
- completa astinenza dall'alcol;
- è vietato assumere medicinali senza la raccomandazione di un medico;
- rispetto della dieta. Sono esclusi dalla dieta i cibi grassi, fritti e affumicati;
- i farmaci antivirali per questa forma della malattia non sono prescritti.
Trattamento di una forma acuta di patologia:
- per il trattamento di questa forma sono già prescritti farmaci antivirali: interferoni, analoghi nucleazidici;
- terapia di mantenimento. Il piano di trattamento principale è integrato con epatoprotettori e immunomodulatori;
- disintossicazione. In questo caso l'assunzione di liquidi per via orale non è più sufficiente, quindi i medici prescrivono soluzioni sterili da iniettare per via endovenosa per ridurre il livello di tossine contenute nell'organismo;
- terapia vitaminica;
- rispetto della dieta.
Il trattamento chirurgico è indicato solo in caso di sviluppo di cirrosi epatica. È consentito eseguirlo solo nella fase inattiva. Questo metodo di trattamento prevede il trapianto di fegato da un donatore a una persona malata.
Vaccinazione

Per prevenire l’infezione da epatite virale B, gli operatori sanitari raccomandano che i pazienti ricevano una vaccinazione speciale in modo tempestivo. Gli scienziati hanno sviluppato un vaccino in grado di proteggere il corpo umano dalle infezioni. Il vaccino viene iniettato solo nel muscolo. Solo allora sarà raggiunto il massimo livello di protezione. Se per errore il vaccino è stato somministrato per via sottocutanea, non viene conteggiato. È necessaria una reiniezione.
Non tutte le persone possono essere vaccinate, poiché esistono alcune controindicazioni alla somministrazione del farmaco:
- gravidanza;
- periodo di allattamento;
- Inoltre, i bambini prematuri non dovrebbero essere vaccinati.
Orari delle vaccinazioni:
- standard. Per la prima volta il vaccino viene somministrato al paziente in un determinato giorno. La reintroduzione viene effettuata tra un mese. L'ultima iniezione del vaccino viene effettuata dopo 6 mesi;
- alternativa. La prima iniezione del vaccino viene somministrata il giorno prescelto, la seconda dopo un mese e la terza dopo 2 mesi.
Effetti collaterali che possono verificarsi dopo la vaccinazione:
- iperemia della pelle nel sito di iniezione;
- nel sito di iniezione può apparire un piccolo sigillo (reazione locale);
- è possibile la comparsa di orticaria;
- sindrome dolorosa nell'area delle articolazioni (le articolazioni situate vicino al sito del vaccino hanno maggiori probabilità di far male).
È necessario prestare cautela quando si somministra il vaccino ai bambini piccoli. Dopo la vaccinazione, dovresti monitorare attentamente le loro condizioni per un certo periodo. Se non ti senti bene, dovresti contattare immediatamente una struttura medica.
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0