Processi redox. La vitamina C favorisce la formazione dell'acido desossiribonucleico (DNA).
Con una mancanza di vitamina C (acido ascorbico) nel corpo, il tuo corpo, cogliendo l'attimo, si arrenderà immediatamente proditoriamente al raffreddore o all'infezione più innocui. A causa della carenza di vitamina C, le gengive possono sanguinare, la pelle può diventare innaturalmente pallida e secca, le ferite e i lividi possono richiedere molto tempo per guarire, i capelli possono sbiadire e cadere, le unghie possono rompersi e i piedi possono ferire. L'acido ascorbico è di grande importanza per il corretto metabolismo, la sua mancanza porta a fragilità vascolare, aumento della pigmentazione della pelle. Si ritiene che dosi abbondanti di questa vitamina abbiano successo nel combattere la febbre da fieno e le allergie alimentari.
Al fine di migliorare lo stato vitaminico, normalizzare il metabolismo, ridurre la morbilità, migliorare la salute delle giovani generazioni, nelle istituzioni organizzate per bambini e adolescenti, secondo i requisiti dei documenti normativi (SanPiN, SP), fortificazione C tutto l'anno o stagionale viene effettuata.
Il primo o il terzo piatto del pranzo o del latte vengono fortificati quotidianamente. È preferibile arricchire le terze portate, compreso il tè. La vitaminizzazione viene effettuata presso il reparto ristorazione da operatori sanitari immediatamente prima della distribuzione. Non è consentito riscaldare i pasti fortificati.
Metodo di vitaminizzazione: le compresse di acido ascorbico, calcolate in base al numero di porzioni (o, rispettivamente, acido ascorbico in polvere pesato) vengono poste in un piatto pulito, dove una piccola quantità (100-200 ml) della parte liquida del piatto viene versata da fortificare si versa preventivamente e si scioglie mescolando con un cucchiaio, dopodiché si versa nella massa totale della pietanza, mescolando con un mestolo: si risciacqua la piastra con la parte liquida di questa pietanza, che viene anch'essa versata nella massa totale .
Nelle istituzioni ricreative estive di importanza stagionale, così come nei sanatori (durante la stagione estiva), si consiglia di effettuare l'arricchimento C delle bevande fredde. La vitamina viene introdotta nella composta dopo che è stata raffreddata a una temperatura di 12-15 g. C, e in gelatina una volta raffreddato a 30-35 g. CON.
Quando si fortifica il latte, l'acido ascorbico viene aggiunto immediatamente dopo aver fatto bollire il latte in una quantità corrispondente al fabbisogno di acido ascorbico dei bambini di questa età, ma non più di 175 mg per 1 litro di latte (per evitare la coagulazione). Quando si fortifica la gelatina, l'acido ascorbico viene introdotto in un liquido in cui viene mescolata la farina di patate. L'acido ascorbico (compresse o polvere) utilizzato per arricchire i piatti pronti deve essere conservato in un luogo buio, asciutto e fresco, in un contenitore ermeticamente chiuso, sotto chiave, la cui chiave deve essere conservata dalla persona responsabile fortificazione.
Riferimenti normativi che regolano il contenuto di acido ascorbico in una porzione di un pasto fortificato artificialmente al giorno negli istituti scolastici, istituti ricreativi, sanatori e orfanotrofi, istituzioni sanitarie.
Documento normativo che regola lo svolgimento della ricerca | Trascorrere del tempo | Piatti da esaminare |
||
SanPiN 2.4.5.2409-08 "Requisiti sanitari ed epidemiologici per la ristorazione degli studenti negli istituti di istruzione generale, istituti di istruzione professionale primaria e secondaria" p 6.9 | Dai 7 agli 11 anni | Durante il processo educativo quotidiano | Primi e terzi piatti, latte |
|
Dagli 11 anni in su | ||||
SanPiN 42125-4437-87 « Disposizione, mantenimento e organizzazione del regime dei sanatori per bambini "p. 6.7. | Tutto l'anno, tutti i giorni | Primi e terzi piatti È possibile utilizzare la bevanda multivitaminica "Golden Ball", multivitaminici |
||
Da 1 anno a 6 anni | ||||
dai 6 ai 12 anni | ||||
Dai 12 ai 17 anni | ||||
SanPiN 2.4.1.1249-03 "Requisiti sanitari ed epidemiologici per il dispositivo, il contenuto e l'organizzazione della modalità di funzionamento delle istituzioni educative prescolari" P. 2.10.20 | Da 1 anno a 3 anni | Tutto l'anno, per prevenire l'ipovitaminosi, tutti i giorni | Primi e terzi piatti Bevande fredde nella stagione estiva (composta, ecc.) È possibile utilizzare la bevanda multivitaminica Pallone d'Oro, o altri preparati multivitaminici (1 compressa al giorno durante o dopo i pasti) |
|
Dai 12 ai 14 anni | ||||
SanPiN 2.4.3.1186-03 "Requisiti sanitari ed epidemiologici per l'organizzazione del processo educativo e produttivo nelle istituzioni educative delle ONG" clausola 2.7.5 (Appendice n. 4) | Al fine di prevenire carenze vitaminiche da parte degli studenti nel periodo invernale-primaverile dell'anno | Primi e terzi piatti, latte È possibile utilizzare la bevanda multivitaminica "Golden Ball" |
||
SP 2.4.4.969-00 "Igienico - Requisiti per la sistemazione, il mantenimento e l'organizzazione del regime negli istituti di miglioramento sanitario con soggiorno diurno dei bambini durante le vacanze" clausola 10.7 | 20 mg in estate | Ogni giorno durante il funzionamento | Primi e terzi piatti |
|
50mg in primavera-inverno |
||||
Più di 10 anni | 25 mg in estate 50mg in primavera-inverno |
|||
SanPiN 2.4.4. 1204-03 "Requisiti sanitari ed epidemiologici per il dispositivo, il contenuto e l'organizzazione dell'orario di lavoro delle istituzioni stazionarie fuori città per la ricreazione e la ricreazione dei bambini" p.8.15 | Bambini in età scolare | 60-70mg | Per prevenire l'ipovitaminosi | Bevande fredde (composta, ecc.) È possibile utilizzare la bevanda multivitaminica Pallone d'Oro, o altri preparati multivitaminici (1 compressa al giorno durante o dopo i pasti) |
SanPiN 2.4.4.969-00 "Igienico - Requisiti per la sistemazione, la manutenzione, le attrezzature e le modalità di funzionamento degli istituti specializzati per minori bisognosi di riabilitazione sociale" p.4.7. | in misura pari al 35% del fabbisogno medio giornaliero. | Per fornire vitamina | Primi e terzi piatti Bevande fredde nella stagione estiva È possibile utilizzare la bevanda multivitaminica Pallone d'Oro Tutti i bambini devono effettuare una vitaminizzazione preventiva con preparati multivitaminici. |
|
Per bambini dai 3 ai 6 anni | ||||
Per scolari dai 6 ai 10 anni | ||||
Per adolescenti dagli 11 ai 17 anni | ||||
SP 2.4.4.990-00 "Igienico - Requisiti per la sistemazione, il mantenimento, l'organizzazione dell'orario di lavoro negli orfanotrofi e nei collegi per orfani e bambini lasciati senza cure parentali" p. 2.11.7 | Per bambini dai 3 ai 6 anni Per scolari dai 6 ai 10 anni Per adolescenti dagli 11 ai 17 anni | Sulla base del 35% del fabbisogno medio giornaliero. | Nel periodo invernale-autunnale da novembre a maggio compreso | Primi e terzi piatti Bevande fredde nella stagione estiva È possibile utilizzare la bevanda multivitaminica "Pallone d'Oro" Tutti i bambini devono effettuare una vitaminizzazione preventiva con preparati multivitaminici |
Il ruolo della vitamina C
La vitamina C è una vitamina idrosolubile e non viene immagazzinata nel corpo.
L'acido ascorbico è ricco di kiwi, rosa canina, agrumi, ribes nero.
Il ruolo della vitamina C nel corpo umano
La vitamina C è un antiossidante che prende parte alla maggior parte delle reazioni redox che si verificano nel nostro corpo. La vitamina C è necessaria per lo sviluppo del tessuto connettivo, il normale corso dei processi di rigenerazione e guarigione. La vitamina C supporta anche i processi emopoietici, fornisce resistenza a vari tipi di stress e normalizza lo stato immunitario del corpo.
La vitamina C svolge un ruolo importante nel metabolismo della vitamina E nel corpo, nella sintesi della L-carnitina e in molti altri processi.
Segni di carenza di vitamina C
Inizialmente, l'ipovitaminosi si manifesta con sintomi non specifici: diminuzione delle prestazioni mentali e fisiche, letargia, sensazione di debolezza generale e maggiore incidenza di malattie respiratorie acute. Spesso si osserva una maggiore sensibilità al freddo, brividi, sonnolenza o, al contrario, scarso sonno, depressione, perdita di appetito. Le gengive si gonfiano, il loro sanguinamento aumenta. La pelle diventa ruvida ("pelle d'oca"). Inoltre, con una carenza di vitamina C, si può osservare una lenta guarigione delle ferite e un rallentamento della crescita dei capelli.
Quando si verifica la carenza di vitamina C?
Cause della carenza di vitamina C:
· Alimenti poveri di vitamina C (più spesso negli anziani a basso reddito, così come nell'alimentazione artificiale impropria dei neonati).
Mancanza di frutta e verdura fresca nella dieta.
Elaborazione culinaria inadeguata dei prodotti: cottura in piatti aperti, uso di acqua dura (i sali di ferro e rame presenti in essa accelerano l'ossidazione dell'acido ascorbico).
· Malattie infettive.
Gastrite atrofica, enterite.
· Situazioni stressanti, lavoro fisico pesante.
· Bere alcolici, fumare tabacco.
La mancanza di vitamina C negli alimenti contribuisce allo sviluppo dell'ipovitaminosi dopo 1-3 mesi e lo scorbuto si verifica dopo 3-6 mesi.
Quanta vitamina C dovresti assumere?
L'apporto adeguato di vitamina C è di 70 mg e l'apporto massimo tollerabile di vitamina C è di 700 mg*.
Secondo l'ordinanza del Ministro della Salute "Sull'ulteriore miglioramento della vitamina C obbligatoria in corso nella nutrizione nelle istituzioni mediche e preventive e in altre istituzioni" e "Istruzioni per condurre la vitamina C nella nutrizione", vitamina C obbligatoria tutto l'anno viene effettuato in ospedali, sanatori , maternità, sanatori, case di cura, case di cura, mense dietetiche.
Con il permesso della stazione sanitaria ed epidemiologica che controlla la vitamina C degli alimenti preparati in queste istituzioni, quest'ultima può essere omessa se i piatti a base di frutta e verdura, le bevande alla rosa canina e altri vettori vitaminici naturali costantemente utilizzati nella dieta contengono una quantità di vitamina C corrispondente agli standard fisiologici. Il SES può consentire un'interruzione temporanea (stagionale) della vitamina C sulla base dei dati di controllo di laboratorio dei piatti interessati. La vitamina C viene effettuata presso il reparto ristorazione da un dietista. Il primo e il terzo piatto del pranzo vengono arricchiti quotidianamente. È preferibile arricchire le terze portate, compreso il tè. La vitaminizzazione dei piatti pronti viene effettuata immediatamente prima della loro distribuzione. Non è consentito riscaldare i pasti fortificati. Dose di acido ascorbico somministrato: 80 mg - per adulti; 100 mg per le donne in gravidanza e 1 mg per le donne che allattano.
Il metodo di vitaminizzazione dei primi piatti e delle composte: compresse di acido ascorbico, calcolate in base al numero di porzioni (o acido ascorbico pesato in polvere),
mettere in un piatto pulito, dove si versano preventivamente 100-200 ml della parte liquida del piatto da fortificare, e si scioglie mescolando con un cucchiaio, quindi si versa nella massa totale del piatto, mescolando con un mestolo. Il piatto viene risciacquato con la parte liquida di questo piatto, che viene anche versata nella massa totale del piatto. Quando si fortifica la gelatina, l'acido ascorbico viene introdotto in un liquido in cui viene mescolata la farina di patate. La persona responsabile della fortificazione con C inserisce quotidianamente nel layout del menu o in un diario speciale le informazioni sulla fortificazione effettuata, indicando il nome del piatto fortificato, il numero di porzioni fortificate, la quantità di acido ascorbico introdotto nella massa totale di il piatto. L'acido ascorbico utilizzato per la fortificazione viene conservato in un luogo fresco, asciutto e protetto dalla luce, in un contenitore ermeticamente chiuso sotto una serratura, la cui chiave deve essere conservata dalla persona responsabile della fortificazione.
RILASCIARE IL CIBO DALLA CUCINA. ORGANIZZAZIONE DEL CATERING NEGLI UFFICI
L'emissione del cibo preparato dalla cucina centrale, la consegna alla dispensa dei reparti medici e la distribuzione ai pazienti dovrebbero essere effettuate rapidamente, poiché un ritardo in qualsiasi fase porta ad una diminuzione del valore nutritivo e ad un aumento della contaminazione microbica dei piatti. Portare il cibo fuori dalla cucina secondo il foglio di distribuzione, compilato da un dietista sulla base delle porzioni richieste dai dipartimenti. Per accelerare l’uscita degli alimenti viene coinvolto tutto il personale della cucina. La consegna in dispensa viene effettuata dagli addetti alla cucina, ma è possibile avvalersi del personale dei reparti, salvo che per le malattie infettive. Quando si invia il cibo alla dispensa, gli utensili da trasporto (contenitori termici e thermos di varie capacità) con i contrassegni di reparto sono etichettati con il nome del piatto, il numero della dieta,
il numero di porzioni. Il cibo per ordini individuali e destinato solo a pochi pazienti viene consegnato in recipienti speciali. Il dietista controlla la pulizia e l'assenza di piatti danneggiati, la presenza di coperchi stretti. È opportuno riscaldare le stoviglie prima di riempirle con il cibo, utilizzando i carrelli scaldavivande. Il riempimento viene effettuato dagli addetti alla cucina sotto la supervisione di un dietista e di un cuoco senior non prima di 30 minuti prima della vacanza. Il cibo viene consegnato alla dispensa su veicoli speciali, automobili o carrelli. Nei grandi ospedali multidisciplinari viene redatto un programma secondo l'ordine in cui i reparti ricevono il cibo. Le razioni secche (tè, burro, pane, zucchero, ecc.) vengono consegnate alla barista direttamente dal magazzino (dispensa) una volta al giorno su apposita richiesta. La barista della spedizione in cucina prende conoscenza del menu e della produzione dei piatti pronti, che devono essere inseriti nel menu o nella fattura accompagnatoria. Nella dispensa il cibo viene controllato dal caposala (dietetico) o dal medico di turno del reparto, se necessario viene riscaldato, porzionato e distribuito ai malati. Per una porzionatura più rapida e precisa vengono utilizzate attrezzature meccaniche speciali e inventario. Le pietanze devono essere adeguatamente preparate e, in assenza di controindicazioni, avere la seguente temperatura: primi piatti caldi - circa 60°C; secondi piatti - 55°C; terzi piatti - 12-15°C. In alcuni casi (sanguinamento gastrico, periodo postoperatorio), il cibo viene somministrato freddo. Per i pazienti che necessitano di pasti frequenti, il cibo viene conservato nel frigorifero della dispensa e riscaldato prima della distribuzione.
Il personale libero del reparto (ad eccezione del personale tecnico addetto alle pulizie) è coinvolto nella distribuzione degli alimenti, fornendo loro appositi indumenti sanitari. Il cibo viene distribuito secondo il foglio di distribuzione del reparto, dove sono registrati i nomi dei pazienti con il numero della dieta e del reparto. In primo luogo, servono i pazienti "a letto", quindi i pazienti nella sala da pranzo del dipartimento. Prima di tutto ne distribuiscono un singolo
sì, allora piatti di massa. Carrelli o vassoi vengono utilizzati per distribuire il cibo. I pazienti che ricevono una dieta o una dieta simile (ad esempio senza sale) vengono posti allo stesso tavolo. In sala da pranzo il menù va pesato indicando la massa delle porzioni (resa). Il controllo della distribuzione del cibo secondo le diete prescritte viene effettuato dal caposala o dal dietista del dipartimento.
Controllo della spesa. Assenza. il controllo sul trasferimento di prodotti alimentari da parenti e amici ai pazienti può violare la nutrizione medica prescritta. La regolamentazione dei trasferimenti alimentari è necessaria anche per prevenire intossicazioni alimentari e infezioni intestinali.
Gli elenchi dei prodotti consentiti (con l'indicazione della loro quantità massima) e vietati per il trasferimento dovrebbero essere affissi nei luoghi di ricezione dei trasferimenti e nei reparti mensa.
Elenco dei prodotti ammessi al trasferimento: latte in bottiglie o sacchetti - 0,5-1 l; kefir e altre bevande a base di latte fermentato - 0,5-1 l; ricotta - 100-200 g; formaggio - 100-150 g; burro - 100 g; acque minerali, bibite, compresi succhi - 1-1,5 l; composte di produzione domestica o industriale - 0,5-1 l; miele o marmellata - 300-500 g; dolci - 300 g; biscotti - 0,5 kg; frutta fresca e bacche - 1-1,5 kg; verdure fresche - 1 kg.
Con il permesso del medico curante, in alcuni casi, quando si individualizza la nutrizione dei pazienti, questo elenco può essere ampliato (uova di gallina dietetiche per bollirle nel reparto dispensa, caviale, panna acida in confezioni industriali).
È vietato assumere: dolciumi alla crema, gelati, salsicce, carni affumicate, aringhe, piatti di carne e pesce, cibo in scatola, funghi. Non è consentito trasferire prodotti lattiero-caseari scaduti.
Ricezione dei trasferimenti - conformità dei prodotti con una dieta, loro
la quantità, la buona qualità, lo stato sanitario della confezione sono controllati dal caposala, dall'infermiera di servizio o dal dietista del reparto, che deve disporre di elenchi dei pazienti con indicazione della loro dieta. Gli alimenti deperibili vengono conservati esclusivamente in un apposito frigorifero e vengono controllati quotidianamente da un dietista o da una caposala. I prodotti con una durata di conservazione scaduta o di dubbia qualità vengono rimossi come rifiuti alimentari, avvisando i pazienti di ciò. Si consiglia di conservare i prodotti non deperibili in appositi armadi. La regolamentazione dei programmi è facilitata dalle sintetiche caratteristiche delle principali diete affisse nelle mense.
DOCUMENTAZIONE DELLE UNITÀ ALIMENTARI
TERAPEUTICO E PREVENTIVO
ISTITUZIONI
Una corretta documentazione nel reparto ristorazione gioca un ruolo importante nell'organizzazione della nutrizione terapeutica, nel controllo del consumo di prodotti alimentari e degli stanziamenti per il cibo, nello stato di salute e nella formazione avanzata del personale della ristorazione, nell'organizzazione del processo produttivo nella ristorazione Dipartimento.
Di seguito è riportato un elenco della documentazione dell'unità di ristorazione, compilato tenendo conto delle raccomandazioni metodologiche "Organizzazione della nutrizione dietetica nelle istituzioni mediche di vari profili":
1. Schedario dei piatti.
2. Menu stagionali pianificati di 7 giorni per i piatti principali
diete.
3. Menù delle porzioni.
4. Porzione consolidata per la nutrizione dei pazienti.
5. Requisiti per ricevere i prodotti dal magazzino: a)
per cucina; b) per i reparti medici a buffet.
6. Giornale di informazioni sul movimento dei pazienti.
7. Foglio di distribuzione.
8. Giornale di controllo qualità del professionista in arrivo
condotti.
9. Rivista di produzione.
10. Un album per valutare la qualità del prodotto finito
cibo.
11. Giornale sulla vitamina C dei piatti pronti.
12. Cartella delle analisi dei piatti pronti per il valore energetico,
composizione chimica, tassi di investimento.
13. Giornale dello stato sanitario dell'unità di ristorazione.
14. Cartella clinica personale del personale addetto alla ristorazione
15. Registro delle visite mediche personali
contanti.
16. Giornale di esame per la presenza di malattie pustolose
Sinistra.
17. L'orario di lavoro del personale addetto alla ristorazione.
18. Foglio presenze del personale.
19. Libro degli ordini e degli ordini.
20. Descrizioni del lavoro.
21. Giornale dei briefing sulla sicurezza.
22. Giornale di contabilità per le classi con un minimo sanitario.
La documentazione ufficiale di orientamento su varie questioni relative alla ristorazione nelle istituzioni mediche è presentata nelle sezioni pertinenti di questo manuale.
IGIENE, VISITE PREVENTIVE, FORMAZIONE DEL PERSONALE
Igiene personale
I dipendenti dell'unità di ristorazione (mense) sono tenuti a venire al lavoro con abiti e scarpe puliti, fare una doccia prima del lavoro e, in sua assenza, lavarsi le mani con una spazzola e sapone, preferibilmente disinfettante - come "Igiene", mettere indossare indumenti igienici puliti, raccogliere i capelli sotto un berretto o una sciarpa. Non è possibile introdurre oggetti personali
negozi di produzione. È impossibile appuntare gli indumenti sanitari con spille e tenere nelle tasche sigarette, denaro, forcine per capelli, ecc., in modo che non entrino nel cibo. È vietato fumare nelle aree di produzione. Prima di andare in bagno è necessario togliersi gli indumenti sanitari e, dopo la visita, lavarsi accuratamente le mani con sapone disinfettante. Le unghie dovrebbero essere tagliate corte. Il cambio degli indumenti sanitari viene effettuato man mano che si sporca, ma almeno 1 volta al giorno 2 giorno. È vietato indossare indumenti sanitari al di fuori dei laboratori di produzione; devono essere conservati separatamente dall'abitazione. L'amministrazione provvede al lavaggio regolare degli indumenti sanitari; è vietato lavarlo individualmente in casa. È opportuno lavarsi le mani quando si passa dalla manipolazione di prodotti crudi o semilavorati a quella di cibi già pronti. I dipendenti informano immediatamente l'amministrazione (infermiera dietetica) di tagli e ustioni alle mani, disturbi delle feci e febbre, nonché di malattie infettive in famiglia. L'azienda deve disporre di un kit di pronto soccorso con un set di medicinali per il primo soccorso.
Esami preventivi
Tutti i candidati al lavoro sono tenuti a sottoporsi a una visita medica, compreso un esame cutaneo e venereologico, un esame radiografico per l'eventuale presenza di tubercolosi, esami per il trasporto di agenti patogeni di infezioni intestinali e vermi. In futuro, il personale viene sottoposto a visita medica una volta ogni 3 mesi, radiografia dei polmoni - una volta all'anno e periodicamente, come indicato dalla stazione sanitaria ed epidemiologica, un esame per portatori di batteri ed elminti. Il dietologo effettua esami ogni giorno prima di iniziare il lavoro per individuare malattie della pelle pustolosa, ustioni purulente o tagli * mal di gola (con registrazione in un diario speciale). Le persone affette da queste malattie sono temporaneamente sospese dal lavoro con i prodotti finiti. Le persone sottoposte a sverminazione non sono sospese dal lavoro, ad eccezione di
ossiuri e tenia nana. Persone con malattie infettive (dissenteria, salmonellosi, paratifo, sifilide, ecc.), portatori di batteri, nonché persone che hanno pazienti con febbre tifoide e paratifo in famiglia o in appartamento (prima di presentare i certificati della stazione epidemiologica sanitaria).
Formazione sull'igiene. I candidati per lavorare nel reparto ristorazione (mensa) devono frequentare un corso di formazione igienica (minimo sanitario) con superamento del test. I dipendenti che hanno un contatto diretto con prodotti alimentari, attrezzature, strumenti e utensili vengono sottoposti a ulteriore formazione igienica una volta ogni 2 anni con superamento di un test. I risultati di tutti gli esami medici e la formazione igienica vengono inseriti nei libri medici personali e il dietista viene inserito nel giornale degli esami medici con un elenco degli addetti alla ristorazione (mensa).
Ingegneria della sicurezza. Devono essere create condizioni di lavoro normali per il personale: illuminazione, riscaldamento, ventilazione, misure per la prevenzione degli infortuni. Nei luoghi di lavoro sono affissi avvisi, istruzioni di sicurezza e norme sanitarie. L'amministrazione dell'unità di ristorazione (mensa) fornisce briefing sulla sicurezza, nonché servizi igienico-sanitari industriali per tutti i dipendenti e monitora il loro rispetto dei requisiti di protezione del lavoro. Il briefing introduttivo secondo istruzioni scritte viene effettuato dall'amministrazione che ha il diritto di assumere. Il briefing sul posto di lavoro (direttamente presso le attrezzature) viene effettuato dal responsabile del lavoro (chef, responsabile di produzione, cuoco, ecc.). Il briefing viene effettuato individualmente sui seguenti argomenti: familiarità con il processo tecnologico in quest'area, con la progettazione e il funzionamento dell'apparecchiatura (avvio, caratteristiche operative, arresto di emergenza, ecc.), possibili momenti pericolosi, precauzioni
SEZIONE IV
CARATTERISTICA
CAPITOLO 1 CARATTERISTICHE DELLE DIETE TERAPEUTICHE DI BASE
| numero della dieta | Obiettivo (scopo terapeutico) | Caratteristiche generali. | Indicazioni per l'appuntamento | Caratteristiche dei prodotti e dei piatti: | |
| approvato per l'uso | vietato l'uso | ||||
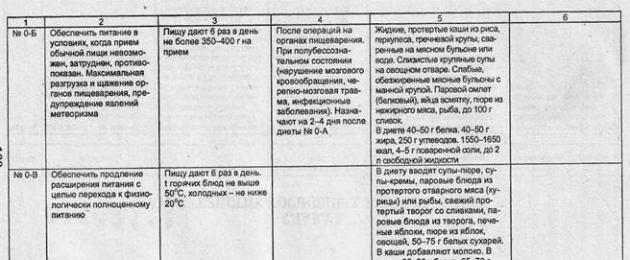
| №0-A | Fornire nutrizione in contesti in cui un’alimentazione normale non è possibile, è difficile o è controindicata. Massimo scarico e risparmio degli organi digestivi, prevenzione della flatulenza | L'alimento più delicato dal punto di vista meccanico e chimico. Il menu comprende piatti liquidi, gelatinosi, cibi a temperatura non superiore a 45 ° C. Fluido libero 1,8-2,2 litri. Sale da cucina 1-2 g Nella dieta di proteine 10-15 g, grassi 20 g, carboidrati 20 g, kcal 900. Ai pasti vengono aggiunti fino a 20 mg di vitamina C. Pasti 7-8 volte al giorno. Una volta 200-300 g | Dopo operazioni sugli organi digestivi. In stato semicosciente (compromissione della circolazione cerebrale, trauma cranico, malattie infettive con febbre alta). Previsto per 2-3 giorni | Brodo di carne debole senza grassi, 10 g di burro, brodo di riso con burro, composta filtrata, gelatina di frutti di bosco, infuso liquido di rosa canina con zucchero, succhi di frutta e bacche, diluito 2-3 volte con acqua dolce (fino a 50 ml per ricezione) . Quando la condizione migliora per 2-3 giorni 1 uovo alla coque, 50 ml di panna | Alimenti densi e frullati, latte intero, panna, bevande gassate, succhi d'uva e di verdura |
 |
| 3* | |||||
| N. 1a | Fornire il massimo risparmio meccanico, chimico e termico del tratto gastrointestinale durante il riposo a letto | Una dieta a ridotto valore energetico a causa dei carboidrati e in piccola parte dei grassi e delle proteine. Il cibo è preparato semiliquido e liquido. Dieta ogni 2-3 ore in piccole porzioni uniformi. Di notte, panna o latte. Proteine - 80 g, grassi - 80-90 g, carboidrati - 200 g, 1900-2000 kcal, sale - 8 g, liquido libero 1,5 l | Esacerbazione dell'ulcera gastrica e 12-p. a.(i primi 7-14 giorni). Gastrite acuta e una forte esacerbazione di hr. gastrite (fin dai primi giorni di trattamento). Dopo le operazioni sullo stomaco (6-7 giorni). Bruciore dell'esofago | Carne (manzo, vitello, coniglio) privata di tendini, fasce, grasso e pelle. Far bollire, passare 2-3 volte al tritacarne e sotto forma di purè di patate o soufflé di vapore somministrare 1 volta al giorno. Uova alla coque, frittata al vapore (3-4 pezzi). Il burro non è salato (nei cereali, nelle zuppe, nei soufflé). Cereali liquidi da latte di semola, purea di cereali (riso, grano saraceno, farina d'avena), puoi sì cibo per bambini. Verdure tritate sotto forma di soufflé e aggiunte a zuppe viscide e cereali. Decotti mucosi nel latte di farina d'avena, riso, orzo perlato. Zuppa di latte di semola. Baci, gelatine, mousse di bacche e frutti non acidi. Zucchero, miele, gelatina di latte, tè debole con latte, panna, brodo di rosa canina | Escludere sostanze che stimolano la secrezione dello stomaco, molto calde e fredde (sotto i 15 ° C), bevande a base di latte acido, formaggio, panna acida, ricotta ordinaria, grassi. Frutta e bacche crude, dolciumi, salse, spezie, caffè, cacao, bevande gassate, pane, prodotti a base di pane |
| 1B | Fornire un moderato risparmio meccanico e chimico dello stomaco e dell'intestino rispetto alla dieta n. 1a in condizioni di riposo a letto | Dieta con moderata restrizione calorica dovuta ai carboidrati. Il contenuto di proteine e grassi corrisponde alle norme fisiologiche. Il cibo è semiliquido, simile a una purea, bollito in acqua o cotto a vapore. Dieta come / ^ei_diet No. 1a | Per quanto riguarda la dieta 1a, viene prescritta nella fase successiva del trattamento per l'esacerbazione dell'ulcera peptica per 10-15 giorni | Corrisponde alla dieta 1a, ma con l'aggiunta di: 75-100 g di cracker bianchi, cotolette di carne o pesce al vapore, polpette, purè di carne bollita, pesce, purè di ricotta appena cotta. Le zuppe viscide vengono sostituite con quelle frullate, viene aumentata la quantità di verdure omogeneizzate, puree di verdure, salse fresche alla panna acida | Restrizione delle sostanze che stimolano la secrezione dello stomaco. Evitare cibi molto caldi e molto freddi |
| IO 1 | , 4 | ||||
| № 1 | Stimolare i processi di riparazione della mucosa colpita. Aiuta a ridurre l'eccitabilità riflessa dello stomaco. Risparmio meccanico, termico, chimico dello stomaco. | Dieta fisiologicamente completa con limitate fibre vegetali grossolane, estrattivi, pesce. carne, funghi, verdure. Il cibo viene dato in forma bollita, principalmente: purè, liquido, pastoso. Il principio della nutrizione frazionata 4-5 volte al giorno. Proteine 90-100 g, grassi 100 g, carboidrati 400 g, 11,7-12,6 MJ (2800-3000 kcal), sali 10-12 G, liquido libero 1,5 l | Ulcera peptica dello stomaco e 12 ulcera duodenale (durante il periodo di remissione). Gastrite acuta e cronica (nel periodo di esacerbazione). Dopo un intervento chirurgico allo stomaco (dopo le diete 1a e 16) | Pane integrale di ieri, cracker bianchi. Zuppe di latte con purè di cereali, zuppe di purea di verdure, piatti T massa di cotoletta di carni magre, pesce. Purea di verdure, budino, ka * ii, vermicelli, tagliatelle fatte in casa. Uova alla coque, frittata al vapore (fino a 2 uova al giorno). Composte, baci, gelatine, succhi. Mele al forno, mousse. Latte intero, panna, panna acida fresca a basso contenuto di grassi, ricotta. Burro, burro chiarificato, olio d'oliva. Tè debole, con latte, panna, cacao debole nel latte, brodo di rosa canina | Tè forte, caffè, brodi ricchi, cibi fritti, cibo in scatola, carne affumicata, sottaceti, carni grasse, pesce, condimenti piccanti, pane appena sfornato, dolci, cavoli, spinaci, cipolle, funghi. Assolutamente no: piatti e bevande fredde, vino |
| №2 | Contribuire alla normalizzazione della funzione motoria e secretoria dello stomaco e dell'intestino, aumentare la secrezione gastrica e ridurre i processi di fermentazione nell'intestino | Dieta fisiologicamente completa con limitazione delle fibre vegetali grossolane, latte libero, piatti piccanti, snack, spezie. Il cibo viene preparato in forma schiacciata simile a una purea, il numero di pasti è 5-6 volte al giorno. La temperatura del cibo caldo è normale (55-60 ° C), Composizione chimica: proteine 90-100 g, grassi 90 g, carboidrati 400 g, 28Q0-30Q0 kcal, cloruro di sodio fino a 15 g, liquido libero 1,5 l | Gastrite cronica con acidità insufficiente. Colite cronica, enterocolite. Periodo di recupero dopo infezioni acute e operazioni che richiedono un moderato risparmio degli organi digestivi | Il pane bianco, la cottura di ieri o i biscotti secchi e secchi, i cracker bianchi non sono ricchi. Zuppe con cereali diversi, tagliatelle, tagliatelle, brodo di carne o pesce, brodo vegetale. Manzo magro, pollo, coniglio, tacchino, lingua. Salsicce dietetiche, prosciutto senza grassi. Pesci magri (carpe, orate, lucioperca, lucci). Zucchine, barbabietole, zucca, carote, cavolfiore in purea. Tutti i tipi di cereali, pasta, vermicelli, tagliatelle. Composte, baci, gelatine, mousse. Kefir, acidophilus, latte intero, ricotta fresca, formaggio non piccante, panna acida non acida (come aggiunta ai piatti). Frittate fritte, uova strapazzate, uova alla coque (1 uovo al giorno). Burro, burro chiarificato, girasole. Brodo di rosa canina, succhi di frutta cruda (esclusa l'uva) | Condimenti piccanti, frutta cruda, pane nero, verdure crude, dolci, fritti, carni grasse, uova sode, alcol, gelati, funghi, legumi, lenticchie. Patate in quantità limitata |
| 4 , | |||||
| №3 | Stimolare la peristalsi intestinale | Una dieta fisiologica con un rapporto uguale di proteine e carboidrati, una quantità leggermente maggiore di grassi dovuta agli oli vegetali. I piatti sono preparati in forma bollita, al forno, in umido, fritta. Dieta 4-5 volte al giorno. Composizione chimica come nella dieta n. 2 | Stipsi. Malattia intestinale cronica, ragadi rettali, emorroidi | Prodotti a base di latte fermentato di un giorno da verdure: barbabietole, carote, cetrioli, pomodori, cavoli. Pane integrale di segale o di frumento, pane di crusca. Includere nella dieta * bevande e pasti freddi. Acqua fredda con zucchero al mattino M miele o succhi di frutta e verdura, kefir di notte, composte di frutta fresca o secca. Frutta fresca, prugne. Varietà a basso contenuto di grassi di salsicce, salsicce, prosciutto. Pesce affumicato, aringhe, pesce in scatola. Uova sode, fritte. Burro, burro fuso, vegetale. Borscht, zuppa fresca o crauti, zuppa fredda o calda di cavolo verde, okroshka, barbabietola rossa, sottaceti, insalate, vinaigrette, verdure in scatola, formaggi, patè di fegato | Fortemente limitato: farina, gelatina, tè forte, caffè, cacao, cioccolato, riso 8 semolino, Ercole, vermicelli, tagliatelle, sago, mirtilli, mele cotogne |
| №4а | Contribuire alla normalizzazione dell'attività intestinale. Massimo risparmio meccanico e chimico. Diminuzione dei processi di fermentazione nell'intestino | Una dieta con una forte restrizione calorica, ad eccezione di latte, fibre vegetali, spezie, sottaceti, carni affumicate. Co-. numero di pasti 4-5 volte al giorno. I piatti vengono serviti al vapore o in acqua. | Gastroenterocolite, colite cronica in fase acuta. Dissenteria nel periodo acuto. La dieta è prescritta per un periodo non superiore a 5-7 giorni | Crackers di pane bianco. Zuppa su brodo di carne magro, brodi di cereali con semolino, purè di riso. Piatti a base di varietà magre di manzo, vitello, pollame, varietà di pesce magro. Porridge, budini di riso, semolino, gelatina, gelatina Decotto di ribes nero, mirtilli, rosa canina, kefir di tre giorni, ricotta fresca grattugiata, latte acidofilo Burro, uovo 1 pz. al giorno | Frutta e verdura fresca, pane bianco fresco, frittelle, muffin, latte intero. Piatti freddi e snack, bevande, spezie, cibi in scatola, insaccati, carni affumicate, carni grasse sh. pescare. Funghi, legumi, dolciumi qui, .snack, panna in quantità limitata | |
| """ 2 | ■ h | T4 | 62C | ||
| №46 | Fornire una buona alimentazione.-Co-. agire per ridurre l'infiammazione e normalizzare le "funzioni disturbate del tratto gastrointestinale / | Una dieta ad alto contenuto proteico, una norma fisiologica di grassi, una moderata restrizione di carboidrati e sale. Piatti schiacciati, tritati, bolliti in acqua o al vapore, al forno, meno spesso in umido. Dieta 5-6 volte al giorno, in piccole porzioni. Composizione chimica: proteine 100 g, grassi 100 g, carboidrati 400 g, 3000 kcal, cloruro di sodio 10 g, liquido libero 1,5 l | Chr. enterocolite nel periodo di moderata esacerbazione. Enterocolite acuta nel periodo di miglioramento | Carne magra (cotolette, polpette, soufflé) al vapore, al forno. Vitello, pollo, coniglio bolliti, in umido. Pesce magro e leggermente fritto, caviale, pesce in gelatina. Ricotta appena preparata, ricotta per cane - "4 quello, budini. Il formaggio non è piccante. Uova alla coque (2 pezzi al giorno); burro. - Cereali: riso, grano saraceno, farina d'avena, farina d'avena (purè in acqua). Il pane integrale di ieri, biscotti secchi, biscotti, zucchine bollite, zucca, carote, zuppe di carne magra e brodo di pesce. Baci, gelatine, composte. Tè, caffè, cacao in acqua, brodo di rosa canina | Piatti molto caldi e molto freddi. Carni grasse, anatra, oca, carni affumicate, salsicce, cibo in scatola, grassi, pesce grasso, pesce salato, in salamoia, affumicato, cibo in scatola, molokb, formaggi piccanti, vino: grandine, albicocche, prugne, meloni. ". Legumi, miglio , orzo perlato, cereali. Prodotti da forno, pane fresco, macinatura grossolana. Cioccolato, miele, gelato. Funghi, cavoli, barbabietole, ravanelli, acetosa, spinaci, cipolle, cetrioli borscht, sottaceti, okroshka, spezie, bevande gassate. Limita carto- ^^egt^molox^s l e vki |
| №4c | Fornire cibo nutriente. Contribuire alla normalizzazione della funzione intestinale | Dieta fisiologicamente completa con limitate sostanze irritanti meccaniche e chimiche dell'intestino. Il cibo viene cotto bollito, in umido, al forno. Dieta 5 volte al giorno. Composizione chimica: proteine 100 g, grassi 100 g, carboidrati 400 g, 3000 kcal, cloruro di sodio 10 g, liquido libero 1,5 l. | Colite cronica, enterocolite durante il periodo di recupero. Dissenteria durante la convalescenza | Carne magra, polli (in umido, al forno). "Salsiccia dietetica, salsiccia del dottore, salsicce. Pesce bollito magro, in gelatina. Caviale, aringhe in ammollo. Ricotta non acida, ricotta: pasta, budini. Formaggio delicato, uova alla coque (2 pezzi al giorno). Burro, "verdura, al forno. Porridge sull'acqua a metà con latte. Pane di grano, ieri, cracker, wat-" rushki con ricotta. Bollito, vapore, cotto sotto forma di purè di verdure (carote, zucche, zucchine). Zuppe a basso contenuto di grassi ;-*** brodi, frutta e bacche morbide, crude e mature, composte, baci, gelatine, succhi, brodo di rosa canina | Piatti caldi e freddi, carni grasse, carni affumicate, cibi in scatola, pesce secco e salato, latte, formaggi piccanti e salati, grassi, legumi, rape, ravanelli, cipolle, funghi. Brodi grassi forti, zuppa di cavolo, sottaceti, okroshka, snack, cibo in scatola, carne affumicata, spezie. Uva, prugne, albicocche, gelato, cioccolato, succo d'uva, bevande gassate, kvas. Limita la panna acida |
DI* mangiò
| N. 5a | Fornire il risparmio chimico e meccanico di tutti gli organi digestivi. Crea il massimo riposo per il fegato. Contribuire alla normalizzazione della funzionalità compromessa del fegato e delle vie biliari | I grassi refrattari, le proteine, i carboidrati sono limitati entro la norma fisiologica. Sono esclusi piatti e alimenti ricchi di estrattivi, purine, acido ossalico, fibre grossolane. I piatti vengono cucinati bolliti, schiacciati, serviti caldi. Mangiare 5-6 volte al giorno, in piccole porzioni. Composizione chimica: proteine 100 g, grassi 75 g, carboidrati 400 g, 2600 kcal, cloruro di sodio 8 g, liquido libero 2,5 l | Epatite acuta o esacerbazione di quella cronica. Cirrosi epatica, colecistite acuta (3-7 giorni dopo l'inizio della malattia), esacerbazione della cronica. Dopo un intervento chirurgico alle vie biliari per 5-6 giorni (pancreatite acuta) | Carne e pollame sono magri bolliti o al vapore, prodotti dalla massa della cotoletta. Pesce bollito, magro al vapore. Latte, ricotta senza grassi non acida, panna acida non acida, formaggio dolce grattugiato. Frittate proteiche al vapore, olio vegetale (piatti). Porridge nel latte a metà con acqua di semola, riso, purè: grano saraceno, farina d'avena, farina d'avena, farina di riso. Pane integrale Zcherashchny, purè di verdure crude, al vapore, bollite. Zuppe vegetariane con purea di verdure, cereali. Frutti maturi, morbidi e dolci crudi, schiacciati, cotti al forno, bolliti. Tè al limone, latte. Caffè debole con latte, succhi, brodo di rosa canina | Carni grasse, anatra, oca, carni fritte, salsicce, carni affumicate, cibo in scatola, fegato, cervello, rognoni, brodi. Pesce affumicato, fritto, salato, caviale, panna, ricotta grassa, formaggio piccante, meloni, legumi, pasta, miglio, pane fresco di segale, pasticceria, antipasti freddi, funghi, sottaceti, legumi, cavoli, ravanelli, acetosa, cipolle. Frutta acida, cioccolato, gelato, halva, spezie, cacao, caffè nero, bevande fredde e gassate. Limitare burro, vitelli ^^ polli |
| №5 | Contribuire al ripristino della funzionalità epatica compromessa. Promuovere l'accumulo di glicogeno nel fegato. Stimolare la secrezione biliare \l funzione motoria intestinale | Dieta ipercalorica, restrizione dei grassi refrattari, restrizione delle purine, con un alto contenuto di metonina, cholia, lecitina, fibre, liquidi / Numero di pasti 5 volte al giorno. Il cibo viene dato principalmente in schiacciato, fritto non è consentito | Epatite cronica, colecistite, angiocolite, malattia di Botkin, colelitiasi | Pane di grano di farina di 2a elementare, cottura di ieri, essiccato. I biscotti non sono fatti con pasta dolce. Zuppe di verdure, cereali, pasta su brodo vegetale, latticini, zuppe di frutta. Varietà di carne e pollame a basso contenuto di grassi bollite e stufate con il succo rimosso. Varietà di pesce a basso contenuto di grassi (merluzzo, carpa, lucioperca) al forno o bolliti. Vari tipi di verdure, erbe crude | Cibi molto freddi o molto caldi, brodi ricchi, carni grasse E pesce, grassi, fritture, piatti pronti, muffin, uova (non più di 1 al giorno), pane fresco, cibi in scatola, insaccati, carni affumicate, condimenti piccanti, cipolle, |
 |
 |
Al fine di migliorare lo stato vitaminico, normalizzare il metabolismo, ridurre la morbilità, migliorare la salute delle giovani generazioni, nelle istituzioni organizzate per bambini e adolescenti, secondo i requisiti dei documenti normativi (SanPiN, SP), fortificazione C tutto l'anno o stagionale viene effettuata.
Il primo o il terzo piatto del pranzo o del latte vengono fortificati quotidianamente. Fortificamo le terze portate, compreso il tè. La vitaminizzazione viene effettuata presso l'unità di ristorazione da un operatore sanitario immediatamente prima della distribuzione. Non è consentito riscaldare i pasti fortificati.
Metodo di vitaminizzazione: le compresse di acido ascorbico, calcolate in base al numero di porzioni (o, rispettivamente, acido ascorbico in polvere pesato) vengono poste in un piatto pulito, dove una piccola quantità (100-200 ml) della parte liquida del piatto viene versata da fortificare si versa preventivamente e si scioglie mescolando con un cucchiaio, dopodiché si versa nella massa totale della pietanza, mescolando con un mestolo: si risciacqua la piastra con la parte liquida di questa pietanza, che viene anch'essa versata nella massa totale .
Quando si fortifica il latte, l'acido ascorbico viene aggiunto immediatamente dopo aver fatto bollire il latte in una quantità corrispondente al fabbisogno di acido ascorbico dei bambini di questa età, ma non più di 175 mg per 1 litro di latte (per evitare la coagulazione). Quando si fortifica la gelatina, l'acido ascorbico viene introdotto in un liquido in cui viene mescolata la farina di patate. L'acido ascorbico (compresse o polvere) utilizzato per arricchire i piatti pronti deve essere conservato in un luogo buio, asciutto e fresco, in un contenitore ermeticamente chiuso, sotto chiave, la cui chiave deve essere conservata dalla persona responsabile fortificazione.
La norma del contenuto di acido ascorbico in una porzione di un pasto fortificato artificialmente al giorno negli istituti di istruzione prescolare.
Documento normativo che regola la conduzione della ricerca Il contenuto di acido ascorbico in piatti fortificati artificialmente
Piatti da esaminare
Età
Norma
Da 1 anno a 6 anni 40 mg
da 6 a 12 anni 50 mg
Da 12 a 17 anni 70 mg
SanPiN 2.4.1.1249-03
"Requisiti sanitari ed epidemiologici per il dispositivo, il contenuto e l'organizzazione della modalità di funzionamento delle istituzioni educative prescolari" P. 2.10.20
Da 1 anno a 3 anni
35 mg Tutto l'anno, per prevenire l'ipovitaminosi, ogni giorno Primi e terzi piatti
Bevande fredde nella stagione estiva (composta, ecc.) È possibile utilizzare la bevanda multivitaminica Pallone d'Oro, o altri preparati multivitaminici (1 compressa al giorno durante o dopo i pasti)
Da 3-6 anni 50 mg
Da 12 a 14 anni 70 mg
Cos'è la vitamina C?
La vitamina C (acido ascorbico) è essenziale per i processi redox biochimici. La vitamina C favorisce la formazione dell'acido desossiribonucleico (DNA).
Con una mancanza di vitamina C (acido ascorbico) nel corpo, il tuo corpo, cogliendo l'attimo, si arrenderà immediatamente proditoriamente al raffreddore o all'infezione più innocui. A causa della carenza di vitamina C, le gengive possono sanguinare, la pelle può diventare innaturalmente pallida e secca, le ferite e i lividi possono richiedere molto tempo per guarire, i capelli possono sbiadire e cadere, le unghie possono rompersi e i piedi possono ferire. L'acido ascorbico è di grande importanza per il corretto metabolismo, la sua mancanza porta a fragilità vascolare, aumento della pigmentazione della pelle. Si ritiene che dosi abbondanti di questa vitamina abbiano successo nel combattere la febbre da fieno e le allergie alimentari.
Il ruolo della vitamina C
La vitamina C è una vitamina idrosolubile e non viene immagazzinata nel corpo.
L'acido ascorbico è ricco di kiwi, rosa canina, agrumi, ribes nero.
Il ruolo della vitamina C nel corpo umano
La vitamina C è un antiossidante che prende parte alla maggior parte delle reazioni redox che si verificano nel nostro corpo. La vitamina C è necessaria per lo sviluppo del tessuto connettivo, il normale corso dei processi di rigenerazione e guarigione. La vitamina C supporta anche i processi emopoietici, fornisce resistenza a vari tipi di stress e normalizza lo stato immunitario del corpo.
La vitamina C svolge un ruolo importante nel metabolismo della vitamina E nel corpo, nella sintesi della L-carnitina e in molti altri processi.
Segni di carenza di vitamina C
Inizialmente, l'ipovitaminosi si manifesta con sintomi non specifici: diminuzione delle prestazioni mentali e fisiche, letargia, sensazione di debolezza generale e maggiore incidenza di malattie respiratorie acute. Spesso si osserva una maggiore sensibilità al freddo, brividi, sonnolenza o, al contrario, scarso sonno, depressione, perdita di appetito. Le gengive si gonfiano, il loro sanguinamento aumenta. La pelle diventa ruvida ("pelle d'oca"). Inoltre, con una carenza di vitamina C, si può osservare una lenta guarigione delle ferite e un rallentamento della crescita dei capelli.
Quando si verifica la carenza di vitamina C?
Cause della carenza di vitamina C:
- Alimenti poveri di vitamina C (più spesso negli anziani a basso reddito, nonché con un'alimentazione artificiale inadeguata dei neonati).
- Mancanza di frutta e verdura fresca nella dieta.
- Elaborazione culinaria inadeguata dei prodotti: cottura in un contenitore aperto, uso di acqua dura (i sali di ferro e rame presenti in esso accelerano l'ossidazione dell'acido ascorbico).
- Malattie infettive.
- Interventi chirurgici maggiori.
- Gastrite atrofica, enterite.
- Situazioni stressanti, duro lavoro fisico.
- Bere alcolici, fumare tabacco.
La mancanza di vitamina C negli alimenti contribuisce allo sviluppo dell'ipovitaminosi dopo 1-3 mesi e lo scorbuto si verifica dopo 3-6 mesi.
Quanta vitamina C dovresti assumere?
L'apporto adeguato di vitamina C è di 70 mg e l'apporto massimo tollerabile di vitamina C è di 700 mg*.
scaricamento Istruzioni per la vitamina C degli alimenti preparati
Dovrebbe essere effettuato in conformità con le "Istruzioni per la vitamina C della nutrizione" approvate dal cap. dignità. medico 6 giugno 1972 n. 978-72:
La vitamina C della nutrizione viene effettuata tutto l'anno negli asili nido, negli asili nido, nelle scuole materne, negli orfanotrofi, negli orfanotrofi, nei collegi, nelle scuole professionali; nelle scuole - nel periodo invernale-primaverile.
Solo il primo o il terzo piatto del pranzo o del latte vengono fortificati quotidianamente. È preferibile arricchire le terze portate, compreso il tè.
L'acido ascorbico viene somministrato in base al fabbisogno giornaliero di vitamina C di una persona: 30 mg per i bambini di età inferiore a un anno; 40 mg - da un anno a 6 anni; 50 mg per i bambini dai 6 ai 12 anni; 70 mg. per bambini e ragazzi dai 12 ai 17 anni.
La vitaminizzazione viene effettuata presso l'unità di ristorazione da un infermiere senior, un dietista o un'altra persona del personale medico appositamente assegnata a questo scopo.
La vitaminizzazione dei piatti pronti viene effettuata immediatamente prima della loro distribuzione. Non è consentito riscaldare i pasti fortificati.
Metodo di arricchimento dei primi piatti: le compresse di acido ascorbico, calcolate in base al numero di porzioni (o, rispettivamente, di acido ascorbico in polvere pesato), vengono poste in un piatto pulito, dove una piccola quantità (100-200 ml) di si versa preventivamente la parte liquida della pietanza da fortificare, e la si scioglie con un cucchiaio agitatore, quindi si versa nella massa totale della pietanza, mescolando con un mestolo; il piatto viene risciacquato con la parte liquida di questo piatto, che viene anche versata nella massa totale del piatto.
Quando si fortifica il latte, l'acido ascorbico viene aggiunto immediatamente dopo aver fatto bollire il latte ad una velocità corrispondente al fabbisogno di acido ascorbico dei bambini di questa età, ma non più di 175 mg. acido ascorbico per 1 litro di latte (per evitare la cagliatura). In pratica, l'arricchimento del latte può essere effettuato solo per i bambini di età inferiore a 1 anno.
Quando si fortifica la gelatina, l'acido ascorbico viene introdotto in un liquido in cui viene mescolata la farina di patate.
Nell'istituzione in cui viene effettuata la fortificazione, la persona responsabile della vitamina C inserisce quotidianamente nel menu le informazioni sulla fortificazione in corso e indica il nome del piatto fortificato, il numero di porzioni fortificate, la quantità di ascorbico acido (in milligrammi) introdotto nella massa totale del piatto, il numero di compresse utilizzate per la vitaminizzazione, il contenuto di acido ascorbico in una compressa.
L'acido ascorbico (compresse o polvere) utilizzato per arricchire i piatti pronti deve essere conservato in un luogo buio, asciutto e fresco, in un contenitore ermeticamente chiuso, sotto chiave, la cui chiave deve essere conservata dalla persona responsabile fortificazione.
Vitaminizzazione all'asilo
Le tecnologie salva-salute sono molto popolari negli istituti prescolari. Se le procedure di guarigione, come l'indurimento e gli esercizi di respirazione, sono incluse in programmi di allenamento parziali, il rafforzamento nella scuola materna è sancito a livello della legislazione federale.
Regole di fortificazione
Le norme e i regolamenti sanitari ed epidemiologici SanPiN 2.4.1.3049-13 affermano:
“14.21. Per prevenire l'insufficienza di micronutrienti (vitamine e minerali), nell'alimentazione dei bambini vengono utilizzati prodotti alimentari arricchiti con micronutrienti.
L'arricchimento dei piatti viene effettuato tenendo conto dello stato di salute dei bambini, sotto la supervisione di un operatore sanitario e con l'obbligo di informare i genitori sull'arricchimento.
La tecnologia per la preparazione delle bevande fortificate è indicata nelle istruzioni del produttore.
Nel caso in cui non siano presenti bevande fortificate nella dieta, allora vitamina C artificiale nella scuola materna. I volumi sono calcolati rigorosamente in base all'età del bambino:
per bambini di età compresa tra 1 e 3 anni - 35 mg,
Per bambini di età compresa tra 3 e 6 anni: 50 mg per porzione.
I preparati vitaminici vengono introdotti nei terzi piatti ad una certa temperatura di questi ultimi: la temperatura della composta dovrebbe essere di 15 C gradi, la gelatina - 35 C gradi.
Ristorazione
La gamma di piatti pronti e prodotti culinari prodotti nel reparto ristorazione è determinata tenendo conto dei requisiti di SanPiN per gli asili nido ed è determinata tenendo conto dell'insieme dei locali, della fornitura di attrezzature tecnologiche e di refrigerazione. Per i bambini che frequentano la scuola materna è ottimale mangiare ad intervalli non superiori a 4 ore.
Viene redatto un menu approssimativo, progettato per almeno 2 settimane, tenendo conto dell'apporto nutrizionale medio giornaliero raccomandato nell'istituto scolastico prescolare. Durante la compilazione del menu vengono prese in considerazione le caratteristiche nutrizionali nazionali e territoriali della popolazione e lo stato di salute dei bambini, nonché il rapporto ottimale tra i nutrienti (proteine, grassi, carboidrati).
Il menù non consente la ripetizione degli stessi piatti o prodotti culinari nello stesso giorno o in giorni adiacenti. Il menu giornaliero comprende: latte, bevande a base di latte acido, panna acida, carne, patate, verdure, frutta, succhi, pane, cereali, burro e olio vegetale, zucchero, sale. Altri prodotti (ricotta, pesce, formaggio, uova e altri) 2-3 volte a settimana.
In assenza di frutta e verdura fresca, nel menu sono inclusi succhi, frutta e verdura fresca congelata. Va notato che al fine di prevenire carenze di micronutrienti (vitamine e minerali), nell'alimentazione dei bambini vengono utilizzati tutto l'anno prodotti alimentari arricchiti con micronutrienti, comprese le bevande istantanee arricchite. Allo stesso tempo, viene necessariamente effettuata una valutazione quantitativa del contenuto di vitamine nella dieta quotidiana.
Nella scuola materna viene effettuata la C artificiale tutto l'anno - fortificazione dei pasti pronti (al tasso per i bambini di 1-3 anni - 35 mg., Per i bambini di 3-7 anni - 50,0 mg per porzione) o il loro arricchimento con complessi vitaminici e minerali appositamente progettati per questo scopo (secondo le istruzioni e il certificato di registrazione statale) in ragione del 50-75% del fabbisogno giornaliero di vitamine in una porzione della bevanda, o l'uso di preparati multivitaminici per speciali scopi (per bambini), in conformità con le istruzioni per l'uso. I preparati vitaminici vengono introdotti nel terzo piatto (composta, gelatina, ecc.) dopo averlo raffreddato ad una temperatura di 15°C (per la composta) e 35°C (per la gelatina) immediatamente prima della vendita. I piatti vitaminizzati non vengono riscaldati.
I calcoli e la valutazione necessari della serie media giornaliera di prodotti alimentari utilizzati per bambino vengono effettuati una volta ogni dieci giorni. Il calcolo del valore energetico della dieta ricevuta e del contenuto dei principali nutrienti (proteine, grassi e carboidrati) in essa viene effettuato mensilmente.
Per garantire la continuità dell'alimentazione, i genitori vengono informati sull'assortimento degli alimenti per il bambino affiggendo un menù giornaliero.
La massa dei piatti porzionati deve corrispondere alla potenza del piatto indicata nel menu. In caso di violazione della tecnologia di cottura, nonché in caso di impreparazione, il piatto può essere servito solo dopo aver eliminato le carenze culinarie identificate.
Subito dopo la cottura viene prelevato un campione giornaliero del prodotto finito. Il campione giornaliero viene prelevato in volume: piatti porzionati - per intero; antipasti freddi, primi piatti, contorni, terzi e altri piatti - almeno 100 g Il campione viene prelevato con cucchiai sterili o bolliti in un piatto di vetro sterile o bollito con coperchi aderenti (guarnizioni e insalate in un piatto separato) e conservato per almeno 48 ore ad una temperatura di +2+6 C in apposito luogo in frigorifero per latticini, gastronomia. I piatti con campioni sono etichettati con l'indicazione dell'assunzione di cibo e della data del campionamento.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0