L'insufficienza coronarica è una condizione patologica in cui il flusso sanguigno coronarico è parzialmente ridotto o completamente interrotto. Di conseguenza, il muscolo cardiaco riceverà una quantità insufficiente di nutrienti e ossigeno. Questa condizione è la manifestazione più comune della CAD. Molto spesso, è l'insufficienza coronarica acuta la causa dell'infarto del muscolo cardiaco. Anche la morte coronarica improvvisa è direttamente correlata a questo processo patologico.
Esistono due tipi di carenza:
- insufficienza coronarica di riposo;
- insufficienza coronarica di tensione.
È importante sapere cos'è l'insufficienza coronarica acuta e cronica, i suoi sintomi e il trattamento per notare in tempo il suo sviluppo in una persona e portarla in una struttura medica per cure di emergenza.
Cause
La sindrome da insufficienza coronarica può verificarsi per vari motivi. Molto spesso è causato da spasmi, stenosi aterosclerotica e trombotica.
Ragione principale:
- coronarite;
- danno vascolare;
- stenosi del tronco polmonare;
- shock anafilattico;
- violazione della pervietà delle arterie. Ciò può accadere a causa dell'occlusione assoluta o parziale dei vasi sanguigni, spasmo, trombosi e così via.
Sintomi
La causa più comune di morte per malattie vascolari e cardiache è l’insufficienza coronarica. Ciò è dovuto al fatto che sia il cuore che i vasi sanguigni sono danneggiati quasi allo stesso modo. In medicina, questo fenomeno è chiamato morte coronarica improvvisa. Tutti i sintomi di questa malattia sono complessi, ma il principale e il più significativo è proprio l'attacco di angina pectoris.
- a volte l'unico sintomo di insufficienza coronarica è un forte dolore nella regione del cuore o dietro lo sterno, che dura circa 10 minuti;
- rigidità. Si verifica durante un aumento dello stress fisico;
- pallore della pelle;
- dispnea;
- cardiopalmo;
- la respirazione rallenta, diventa più superficiale;
- vomito, nausea, aumento della salivazione;
- l'urina ha un colore chiaro e viene escreta in quantità maggiori.
forma acuta
Insufficienza coronarica acuta- Questa è una condizione patologica che si sviluppa a seguito di uno spasmo dei vasi sanguigni che saturano il muscolo cardiaco con il sangue. Uno spasmo può svilupparsi in una persona sia in uno stato di completo riposo fisico, sia con un aumento emotivo e fisico. carichi. La morte improvvisa è direttamente correlata a questa malattia.
La sindrome clinica dell'insufficienza coronarica acuta è comunemente chiamata angina pectoris. L'attacco si sviluppa a causa della mancanza di ossigeno nei tessuti del cuore. I prodotti di ossidazione non verranno espulsi dal corpo, ma inizieranno ad accumularsi nei tessuti. La natura e la forza dell'attacco dipendono direttamente da diversi fattori:
- la reazione delle pareti dei vasi colpiti;
- area ed estensione delle lesioni aterosclerotiche;
- potere fastidioso.
Se gli attacchi si sviluppano di notte, in uno stato di completo riposo e sono difficili, ciò indica che si è verificato un grave danno vascolare nel corpo umano. Di norma, il dolore si manifesta improvvisamente nella regione del cuore e dura da due a venti minuti. Si irradia al lato sinistro del corpo.
Forma cronica
Si verifica negli esseri umani a causa dell'angina pectoris e dell'aterosclerosi dei vasi sanguigni. In medicina, ci sono tre gradi della malattia:
- grado iniziale di insufficienza coronarica cronica (CCN). Una persona ha attacchi rari di angina pectoris. Sono provocati da fattori psico-emotivi e fisici. carichi;
- grado pronunciato di HKN. Gli attacchi diventano più frequenti e più intensi. Il motivo è l'attività fisica di livello medio;
- grado grave di HKN. Gli attacchi in una persona si verificano anche in uno stato calmo. C'è aritmia e forte dolore nella regione del cuore.
Le condizioni del paziente peggioreranno gradualmente, poiché i vasi si restringono. Se il disordine metabolico è molto lungo, appariranno nuovi depositi sulle placche che si sono già formate sulle pareti delle arterie. Il flusso di sangue al muscolo cardiaco diminuirà in modo significativo. Se l’insufficienza coronarica cronica non viene trattata adeguatamente, può verificarsi la morte improvvisa.
Morte improvvisa
La morte improvvisa è una morte rapida dovuta a malattie vascolari e cardiache che si verifica in persone le cui condizioni possono essere definite stabili. Nell'85-90% dei casi, la causa di questa condizione è la malattia coronarica, compreso il decorso senza sintomi gravi.
- asistolia del cuore;
- fibrillazione ventricolare.
Quando si esamina il paziente, si nota il pallore della pelle. Sono freddi e hanno una tinta grigiastra. Gli alunni diventano gradualmente più larghi. I suoni del polso e del cuore non sono praticamente determinati. La respirazione diventa agonica. Tre minuti dopo, la persona smette di respirare. La morte sta arrivando.
Diagnostica
- elettrocardiogramma;
- angiografia coronarica (angiografia coronarica);
- MRI del cuore (risonanza magnetica).
Trattamento
Il trattamento dell’insufficienza coronarica deve essere iniziato il più presto possibile per ottenere risultati favorevoli. Non importa quale sia la causa di questa condizione, ma richiede un trattamento qualificato. Altrimenti potrebbe verificarsi la morte.
Il trattamento della sindrome da insufficienza coronarica deve essere effettuato solo in condizioni stazionarie. La terapia è piuttosto lunga e presenta molte sfumature. La prima cosa da fare è combattere i fattori di rischio per la malattia coronarica:
- evitare di mangiare troppo;
- alternare correttamente periodi di riposo e attività;
- dieta (particolarmente importante per il cuore);
- aumentare l'attività fisica;
- non fumare né bere bevande alcoliche;
- normalizzare il peso corporeo.
Terapia medica:
- farmaci antianginosi e antiaritmici. La loro azione è mirata alla prevenzione e al sollievo degli attacchi di angina, al trattamento delle aritmie cardiache;
- anticoagulanti (nel trattamento dell'OKN occupano un posto importante, poiché sono destinati alla fluidificazione del sangue);
- miele anti-bradichinina. strutture;
- miele vasodilatatore. fondi (Iprazid, Aptin, Obzidan, ecc.);
- farmaci ipolipemizzanti;
- farmaci anabolizzanti.
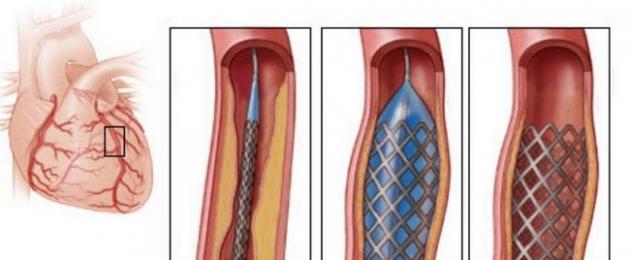
I trattamenti chirurgici e intravascolari vengono utilizzati per ripristinare il flusso sanguigno nelle arterie coronarie. Questi includono i seguenti metodi:
- bypass coronarico;
- stent;
- angioplastica;
- aterectomia coronarica diretta;
- ablazione rotazionale.

Prevenzione
Un trattamento adeguato aiuterà ad eliminare l'insufficienza coronarica acuta, ma è sempre più facile prevenire la malattia che curarla. Esistono misure preventive che consentono di prevenire lo sviluppo di questa malattia:
- devi esercitarti regolarmente. Puoi andare a nuotare, camminare di più. I carichi dovrebbero essere aumentati gradualmente;
- evitare situazioni stressanti. Lo stress è ovunque nella nostra vita, ma è il cuore a soffrirne maggiormente, quindi bisogna cercare di evitare tali situazioni per proteggerlo;
- dieta bilanciata. La quantità di grassi animali nella dieta dovrebbe essere ridotta;
L'insufficienza coronarica è una malattia molto complessa e pericolosa che può portare alla morte. Pertanto, è importante conoscerne tutti i principali sintomi e i primi segni per fornire cure di emergenza al paziente. Il trattamento di questa malattia è lungo e deve essere effettuato in modo tempestivo per prevenire il verificarsi di morte improvvisa. Va notato in particolare che OKN è notevolmente "più giovane" negli ultimi anni. Ora colpisce le persone in età lavorativa. Quanto prima viene trattata la malattia o la condizione che può provocarne lo sviluppo, tanto più favorevole sarà la prognosi.
È tutto corretto nell'articolo da un punto di vista medico?
Rispondi solo se hai comprovate conoscenze mediche
Malattie con sintomi simili:
I difetti cardiaci sono anomalie e deformazioni delle singole parti funzionali del cuore: valvole, setti, aperture tra vasi e camere. A causa del loro funzionamento improprio, la circolazione sanguigna viene disturbata e il cuore cessa di svolgere pienamente la sua funzione principale: fornire ossigeno a tutti gli organi e tessuti.
- si tratta di asistolia o fibrillazione ventricolare, che si è verificata sullo sfondo dell'assenza nell'anamnesi di sintomi indicativi di patologia coronarica. Le principali manifestazioni comprendono l'assenza di respirazione, pressione sanguigna, polso sui vasi principali, pupille dilatate, mancanza di reazione alla luce e qualsiasi tipo di attività riflessa, marmorizzazione della pelle. Dopo 10-15 minuti si nota la comparsa di un sintomo dell'occhio di gatto. La patologia viene diagnosticata sul posto in base ai segni clinici e ai dati dell'elettrocardiografia. Il trattamento specifico è la rianimazione cardiopolmonare.
ICD-10
I46.1 Morte cardiaca improvvisa, come descritto

informazioni generali
La morte coronarica improvvisa rappresenta il 40% di tutte le cause di morte nelle persone di età superiore ai 50 anni ma inferiore ai 75 anni senza diagnosi di malattia cardiaca. Ogni anno si registrano circa 38 casi di MCI ogni 100.000 persone. Con l'inizio tempestivo della rianimazione in ospedale, il tasso di sopravvivenza è del 18% e dell'11% rispettivamente con fibrillazione e asistolia. Circa l’80% di tutti i casi di morte coronarica si verifica sotto forma di fibrillazione ventricolare. Più spesso soffrono uomini di mezza età con dipendenza da nicotina, alcolismo e disturbi del metabolismo dei lipidi. Per ragioni fisiologiche, le donne sono meno inclini alla morte improvvisa per cause cardiache.

Cause
I fattori di rischio per la VCS non differiscono da quelli per la malattia ischemica. Tra gli effetti provocatori figurano il fumo, il consumo di grandi quantità di cibi grassi, l'ipertensione arteriosa, l'apporto insufficiente di vitamine nel corpo. Fattori non modificabili: età avanzata, sesso maschile. La patologia può verificarsi sotto l'influenza di influenze esterne: carichi di energia eccessivi, immersioni in acqua ghiacciata, concentrazione insufficiente di ossigeno nell'aria circostante e stress psicologico acuto. L'elenco delle cause endogene di arresto cardiaco comprende:
- Aterosclerosi delle arterie coronarie. La cardiosclerosi rappresenta il 35,6% di tutte le Mci. La morte cardiaca avviene immediatamente o entro un'ora dalla comparsa dei sintomi specifici dell'ischemia miocardica. Sullo sfondo di una lesione aterosclerotica, si forma spesso l'AMI, che provoca una forte diminuzione della contrattilità, lo sviluppo di una sindrome coronarica e uno sfarfallio.
- Disturbi della conduzione. Di solito si osserva un'asistolia improvvisa. Le misure di RCP sono inefficaci. La patologia si verifica con una lesione organica del sistema di conduzione del cuore, in particolare del nodo sinatriale, atrioventricolare o dei grandi rami del fascio di His. In percentuale, i fallimenti di conduzione rappresentano il 23,3% delle morti cardiache totali.
- Cardiomiopatia. Vengono rilevati nel 14,4% dei casi. Le cardiomiopatie sono cambiamenti strutturali e funzionali nel muscolo coronarico che non influenzano il sistema dell'arteria coronaria. Si trovano nel diabete mellito, nella tireotossicosi, nell'alcolismo cronico. Può avere natura primaria (fibrosi endomiocardica, stenosi subaortica, displasia pancreatica aritmogena).
- Altri stati. La quota nella struttura complessiva della morbilità è dell’11,5%. Questi includono anomalie congenite delle arterie cardiache, aneurisma del ventricolo sinistro e casi di morte improvvisa, la cui causa non è stata determinata. La morte cardiaca può verificarsi con embolia polmonare, che provoca insufficienza ventricolare destra acuta, nel 7,3% dei casi accompagnata da arresto cardiaco improvviso.
Patogenesi
La patogenesi dipende direttamente dalle cause che hanno causato la malattia. Con lesioni aterosclerotiche dei vasi coronarici, una delle arterie è completamente occlusa da un trombo, l'afflusso di sangue al miocardio è disturbato e si forma un focolaio di necrosi. La contrattilità del muscolo diminuisce, il che porta all'insorgenza di una sindrome coronarica acuta e alla cessazione delle contrazioni cardiache. I disturbi della conduzione provocano un forte indebolimento del miocardio. La contrattilità residua di Ned provoca una diminuzione della gittata cardiaca, il ristagno del sangue nelle camere del cuore e la formazione di coaguli di sangue.
Nelle cardiomiopatie il meccanismo patogenetico si basa su una diminuzione diretta della prestazione miocardica. In questo caso l'impulso si propaga normalmente, ma il cuore, per un motivo o per l'altro, reagisce male ad esso. L'ulteriore sviluppo della patologia non differisce dal blocco del sistema di conduzione. Con l’EP, il flusso del sangue venoso ai polmoni viene interrotto. C'è un sovraccarico del pancreas e di altre camere, si forma un ristagno di sangue nella circolazione sistemica. Un cuore traboccante di sangue in condizioni di ipossia non riesce a continuare a funzionare, si ferma improvvisamente.
Classificazione
La sistematizzazione della MCI è possibile a causa delle cause della malattia (AMI, blocco, aritmia), nonché della presenza di segni precedenti. In quest'ultimo caso, la morte cardiaca è divisa in asintomatica (la clinica si sviluppa improvvisamente sullo sfondo di una salute immutata) e con segni precedenti (perdita di coscienza a breve termine, vertigini, dolore toracico un'ora prima dello sviluppo dei sintomi principali). La più importante per la rianimazione è la classificazione in base al tipo di disfunzione cardiaca:
- fibrillazione ventricolare. Si verifica nella stragrande maggioranza dei casi. Richiede la defibrillazione chimica o elettrica. È una contrazione caotica e irregolare delle singole fibre del miocardio ventricolare, incapaci di fornire il flusso sanguigno. La condizione è reversibile, ben risolta con l'aiuto della rianimazione.
- Asistolia. Cessazione completa delle contrazioni cardiache, accompagnata da una cessazione dell'attività bioelettrica. Più spesso diventa una conseguenza della fibrillazione, ma può svilupparsi principalmente, senza precedente sfarfallio. Si verifica a causa di una grave patologia coronarica, le misure di rianimazione sono inefficaci.
Sintomi di morte cardiaca improvvisa
40-60 minuti prima che si verifichi uno stop, possono verificarsi la comparsa di segni precedenti, tra cui svenimento della durata di 30-60 secondi, forti vertigini, coordinazione compromessa, diminuzione o aumento della pressione sanguigna. Caratterizzato da dolore dietro lo sterno di natura compressiva. Secondo il paziente, il cuore sembra essere chiuso a pugno. I sintomi precursori non sono sempre osservati. Spesso il paziente cade semplicemente durante l'esecuzione di qualsiasi lavoro o esercizio. È possibile la morte improvvisa in un sogno senza precedente risveglio.
L'arresto cardiaco è caratterizzato dalla perdita di coscienza. Il polso non è determinato sia sulle arterie radiali che su quelle principali. La respirazione residua può persistere per 1-2 minuti dal momento in cui si sviluppa la patologia, ma i respiri non forniscono l'ossigenazione necessaria, poiché non c'è circolazione sanguigna. All'esame, la pelle è pallida, cianotica. C'è cianosi delle labbra, dei lobi delle orecchie, delle unghie. Le pupille sono dilatate e non reagiscono alla luce. Non c'è reazione agli stimoli esterni. Con la tonometria della pressione sanguigna, i toni di Korotkoff non vengono auscultati.
Complicazioni
Le complicazioni includono una tempesta metabolica che si verifica dopo una rianimazione riuscita. I cambiamenti nel pH dovuti all'ipossia prolungata portano all'interruzione dell'attività dei recettori e dei sistemi ormonali. In assenza della necessaria correzione, si sviluppa un'insufficienza renale acuta o di più organi. I reni possono essere colpiti anche da microtrombi, che si formano durante l'insorgenza della DIC, la mioglobina, il cui rilascio avviene durante processi degenerativi dei muscoli striati.
Una rianimazione cardiopolmonare mal eseguita provoca decorticazione (morte cerebrale). In questo caso, il corpo del paziente continua a funzionare, ma la corteccia cerebrale muore. Il ripristino della coscienza in questi casi è impossibile. Una variante relativamente lieve dei cambiamenti cerebrali è l'encefalopatia postipossica. È caratterizzato da una forte diminuzione delle capacità mentali del paziente, una violazione dell'adattamento sociale. Sono possibili manifestazioni somatiche: paralisi, paresi, disfunzione degli organi interni.
Diagnostica
La morte cardiaca improvvisa viene diagnosticata da un rianimatore o da un altro specialista con esperienza medica. I rappresentanti formati dei servizi di risposta alle emergenze (soccorritori, vigili del fuoco, poliziotti), nonché le persone che si trovano nelle vicinanze e hanno le conoscenze necessarie, sono in grado di determinare l'arresto circolatorio all'esterno dell'ospedale. Al di fuori dell'ospedale, la diagnosi viene posta esclusivamente sulla base dei segni clinici. Tecniche aggiuntive vengono utilizzate solo in terapia intensiva, dove richiedono un tempo minimo per essere applicate. I metodi diagnostici includono:
- indennità hardware. Sul monitor cardiaco, a cui è collegato ciascun paziente dell'unità di terapia intensiva, si nota la fibrillazione a onde grandi o piccole, i complessi ventricolari sono assenti. Si può osservare un'isolina, ma ciò accade raramente. Gli indicatori di saturazione diminuiscono rapidamente, la pressione sanguigna diventa non rilevabile. Se il paziente è in ventilazione assistita, il ventilatore segnala che non ci sono tentativi di respiro spontaneo.
- Diagnostica di laboratorio. Viene effettuato contemporaneamente alle misure per ripristinare l'attività cardiaca. Di grande importanza è un esame del sangue per l'equilibrio acido-base e gli elettroliti, in cui si verifica uno spostamento del pH verso il lato acido (una diminuzione del valore del pH inferiore a 7,35). Per escludere un infarto acuto, può essere necessario uno studio biochimico, in cui viene determinata l'aumentata attività di CPK, CPK MB, LDH e aumenta la concentrazione di troponina I.
Cure urgenti
L'assistenza alla vittima viene fornita sul posto, il trasporto in terapia intensiva viene effettuato dopo il ripristino del ritmo cardiaco. Fuori dall'ospedale, la rianimazione viene effettuata utilizzando le tecniche di base più semplici. In ambiente ospedaliero o in ambulanza possono essere utilizzate complesse tecniche specializzate di defibrillazione elettrica o chimica. Per il risveglio, vengono utilizzati i seguenti metodi:
- RCP di base. È necessario adagiare il paziente su una superficie dura e piana, liberare le vie aeree, inclinare la testa all'indietro e sporgere la mascella inferiore. Pizzica il naso della vittima, metti un tovagliolo di carta sulla bocca, stringi le sue labbra con le sue labbra e fai un respiro profondo. La compressione dovrebbe essere eseguita con il peso di tutto il corpo. Lo sterno dovrebbe essere premuto di 4-5 centimetri. Il rapporto tra compressioni e respiri è 30:2 indipendentemente dal numero dei soccorritori. Se la frequenza cardiaca e la respirazione spontanea vengono ripristinate, è necessario adagiare il paziente su un fianco e attendere il medico. È vietato il trasporto autonomo.
- Assistenza specializzata. Nelle condizioni di un istituto medico, l'assistenza è fornita in modo completo. Se sull'ECG viene rilevata la fibrillazione ventricolare, la defibrillazione viene eseguita con scariche di 200 e 360 J. È possibile somministrare antiaritmici nell'ambito della rianimazione di base. Con l'asistolia vengono somministrati adrenalina, atropina, bicarbonato di sodio, cloruro di calcio. Il paziente deve essere intubato e trasferito in ventilazione meccanica, se ciò non è stato fatto prima. Il monitoraggio viene mostrato per determinare l'efficacia delle azioni mediche.
- Aiuto dopo il recupero del ritmo. Dopo il ripristino del ritmo sinusale, la IVL viene continuata fino al ripristino della coscienza o più a lungo se la situazione lo richiede. Secondo i risultati dell'analisi dell'equilibrio acido-base, l'equilibrio elettrolitico, il pH viene corretto. Richiede il monitoraggio 24 ore su 24 dell'attività vitale del paziente, la valutazione del grado di danno al sistema nervoso centrale. Viene prescritto un trattamento riabilitativo: agenti antipiastrinici, antiossidanti, farmaci vascolari, dopamina per l'ipotensione, soda per acidosi metabolica, nootropi.
Previsione e prevenzione
La prognosi per qualsiasi tipo di SCD è sfavorevole. Anche con una RCP tempestiva, esiste un alto rischio di alterazioni ischemiche nei tessuti del sistema nervoso centrale, nei muscoli scheletrici e negli organi interni. La probabilità di successo del recupero del ritmo è maggiore nella fibrillazione ventricolare, l'asistolia completa è meno favorevole dal punto di vista prognostico. La prevenzione consiste nell'individuazione tempestiva delle malattie cardiache, nell'esclusione del fumo e del consumo di alcol, nell'allenamento aerobico moderato e regolare (corsa, camminata, salto della corda). Si consiglia di abbandonare l'attività fisica eccessiva (sollevamento pesi).
Secondo la definizione dell'Organizzazione Mondiale della Sanità, la morte improvvisa è una morte che si verifica entro 6 ore sullo sfondo della comparsa dei sintomi di una violazione dei dettagli cardiaci in persone apparentemente sane o in persone che già ne soffrivano, ma la loro condizione era considerato soddisfacente. Poiché tale morte si verifica in pazienti con segni in quasi il 90% dei casi, è stato introdotto il termine "morte coronarica improvvisa" per indicarne le cause.
Tali morti avvengono sempre in modo imprevisto e non dipendono dal fatto che il defunto avesse avuto in precedenza patologie cardiache. Sono causati da violazioni della contrazione dei ventricoli. All'autopsia, tali persone non rivelano malattie degli organi interni che potrebbero causare la morte. Durante l'esame dei vasi coronarici, circa il 95% rivela la presenza di restringimenti causati da placche aterosclerotiche, che potrebbero provocare pericolo di vita. Nel 10-15% delle vittime si osservano occlusioni trombotiche recenti che possono interrompere l'attività del cuore.
Esempi vividi di morte coronarica improvvisa possono essere casi di esiti fatali di personaggi famosi. Il primo esempio è la morte di un famoso tennista francese. L'esito fatale è avvenuto di notte e l'uomo di 24 anni è stato trovato nel suo stesso appartamento. L'autopsia ha rivelato un arresto cardiaco. In precedenza, l'atleta non soffriva di malattie di questo organo e non era possibile determinare altre cause di morte. Il secondo esempio è la morte di un importante uomo d'affari georgiano. Aveva poco più di cinquant'anni, aveva sempre sopportato tutte le difficoltà della vita lavorativa e personale, si era trasferito a vivere a Londra, veniva regolarmente visitato e conduceva uno stile di vita sano. L'esito letale è arrivato in modo improvviso e inaspettato, in un contesto di piena salute. Dopo l'autopsia sul corpo dell'uomo, le cause che potrebbero portare alla morte non sono mai state accertate.
Non esistono statistiche esatte sulla morte coronarica improvvisa. Secondo l’OMS, si verifica in circa 30 persone su 1 milione di persone. Le osservazioni mostrano che si verifica più spesso negli uomini e l'età media per questa condizione varia da 60 anni. In questo articolo ti faremo conoscere le cause, i possibili precursori, i sintomi, i modi per fornire cure di emergenza e prevenire la morte coronarica improvvisa.
Cause immediate
 La causa di 3-4 casi su 5 di morte coronarica improvvisa è la fibrillazione ventricolare.
La causa di 3-4 casi su 5 di morte coronarica improvvisa è la fibrillazione ventricolare. Nel 65-80% dei casi la morte coronarica improvvisa è causata da quella primaria, in cui queste parti del cuore iniziano a contrarsi molto spesso e in modo casuale (da 200 a 300-600 battiti al minuto). A causa di questo disturbo del ritmo, il cuore non riesce a pompare il sangue e la cessazione della sua circolazione provoca la morte.
In circa il 20-30% dei casi, la morte coronarica improvvisa è causata da bradiaritmia o asistolia ventricolare. Tali disturbi del ritmo causano anche gravi disturbi della circolazione sanguigna, che portano alla morte.
In circa il 5-10% dei casi si provoca la morte improvvisa. Con un tale disturbo del ritmo, queste camere del cuore si contraggono ad una velocità di 120-150 battiti al minuto. Ciò provoca un sovraccarico significativo del miocardio e il suo esaurimento provoca un arresto circolatorio con conseguente morte.
Fattori di rischio
La probabilità di morte coronarica improvvisa può aumentare con alcuni fattori maggiori e minori.
Fattori principali:
- precedentemente trasferito;
- tachicardia ventricolare grave o arresto cardiaco precedentemente trasferito;
- diminuzione della frazione di eiezione dal ventricolo sinistro (meno del 40%);
- episodi di tachicardia ventricolare instabile o extrasistole ventricolare;
- casi di perdita di coscienza.
fattori secondari:
- fumare;
- alcolismo;
- obesità;
- situazioni stressanti frequenti e intense;
- polso frequente (più di 90 battiti al minuto);
- aumento del tono del sistema nervoso simpatico, manifestato da ipertensione, pupille dilatate e pelle secca);
- diabete.
Una qualsiasi delle condizioni di cui sopra può aumentare il rischio di morte improvvisa. Quando si combinano diversi fattori, il rischio di morte aumenta in modo significativo.
Gruppi a rischio
Il gruppo di rischio comprende pazienti:
- che sono stati sottoposti a rianimazione per fibrillazione ventricolare;
- soffrire di;
- con instabilità elettrica del ventricolo sinistro;
- con grave ipertrofia del ventricolo sinistro;
- con ischemia miocardica.
Quali malattie e condizioni causano più spesso la morte coronarica improvvisa
Molto spesso, la morte coronarica improvvisa si verifica in presenza delle seguenti malattie e condizioni:
- ipertrofico;
- cardiomiopatia dilatativa;
- displasia aritmogena del ventricolo destro;
- stenosi aortica;
- anomalie delle arterie coronarie;
- (WPW);
- La sindrome di Burgada;
- "cuore sportivo";
- dissezione di un aneurisma aortico;
- TELA;
- tachicardia ventricolare idiopatica;
- sindrome del QT lungo;
- intossicazione da cocaina;
- assumere farmaci che possono causare aritmia;
- pronunciata violazione dell'equilibrio elettrolitico di calcio, potassio, magnesio e sodio;
- diverticoli congeniti del ventricolo sinistro;
- neoplasie del cuore;
- sarcoidosi;
- amiloidosi;
- apnea ostruttiva notturna (interruzione della respirazione durante il sonno).
Forme di morte coronarica improvvisa
La morte coronarica improvvisa può essere:
- clinico - accompagnato da mancanza di respirazione, circolazione e coscienza, ma il paziente può essere rianimato;
- biologico - accompagnato da mancanza di respirazione, circolazione e coscienza, ma la vittima non può più essere rianimata.
A seconda della velocità di insorgenza, la morte coronarica improvvisa può essere:
- istante: la morte avviene in pochi secondi;
- veloce: la morte avviene entro 1 ora.
Secondo le osservazioni degli esperti, in quasi un quarto dei decessi si verifica una morte coronarica improvvisa istantanea a causa di un esito così letale.
Sintomi
Messaggeri
 In alcuni casi, 1-2 settimane prima di una morte improvvisa, si verificano i cosiddetti precursori: affaticamento, disturbi del sonno e alcuni altri sintomi.
In alcuni casi, 1-2 settimane prima di una morte improvvisa, si verificano i cosiddetti precursori: affaticamento, disturbi del sonno e alcuni altri sintomi. La morte coronarica improvvisa si verifica raramente in persone senza patologie cardiache e molto spesso in questi casi non è accompagnata da alcun segno di deterioramento del benessere generale. Tali sintomi potrebbero non comparire in molti pazienti con malattie coronariche. Tuttavia, in alcuni casi, i seguenti segni possono diventare forieri di una morte improvvisa:
- aumento della fatica;
- disordini del sonno;
- sensazioni di pressione o dolore di natura compressiva o opprimente dietro lo sterno;
- aumento della sensazione di soffocamento;
- pesantezza alle spalle;
- accelerazione o rallentamento della frequenza cardiaca;
- cianosi.
Molto spesso, i precursori della morte coronarica improvvisa vengono avvertiti da pazienti che hanno già subito un infarto miocardico. Possono comparire in 1-2 settimane, espressi sia in un generale peggioramento del benessere, sia in segni di dolore angio. In altri casi, si osservano molto meno spesso o sono del tutto assenti.
Principali sintomi
Di solito, il verificarsi di tale condizione non è in alcun modo collegato al precedente aumento dello stress psico-emotivo o fisico. Con l'inizio della morte coronarica improvvisa, una persona perde conoscenza, il suo respiro diventa prima frequente e rumoroso, quindi rallenta. La persona morente ha convulsioni, il polso scompare.
Dopo 1-2 minuti, la respirazione si ferma, le pupille si dilatano e smettono di rispondere alla luce. Cambiamenti irreversibili nel cervello con morte coronarica improvvisa si verificano 3 minuti dopo la cessazione della circolazione sanguigna.
Le misure diagnostiche con la comparsa dei segni di cui sopra dovrebbero essere eseguite già nei primissimi secondi della loro comparsa, perché. in assenza di tali misure, potrebbe non essere possibile rianimare in tempo una persona morente.
Per identificare i segni di morte coronarica improvvisa, è necessario:
- assicurarsi che non ci sia polso sull'arteria carotide;
- controlla la coscienza: la vittima non risponderà a pizzichi o colpi al viso;
- assicurarsi che le pupille non reagiscano alla luce: saranno dilatate, ma non aumenteranno di diametro sotto l'influenza della luce;
- - l'inizio della morte non sarà determinato.
Anche la presenza dei primi tre dati diagnostici sopra descritti indicherà l'insorgenza di morte coronarica improvvisa clinica. Quando vengono rilevati, devono essere avviate misure urgenti di rianimazione.
In quasi il 60% dei casi, tali decessi non si verificano in un istituto medico, ma a casa, al lavoro e in altri luoghi. Ciò complica enormemente il rilevamento tempestivo di tale condizione e la fornitura di primo soccorso alla vittima.
Cure urgenti
La rianimazione deve essere effettuata nei primi 3-5 minuti dopo la rilevazione di segni di morte improvvisa clinica. Per questo è necessario:
- Chiamare un'ambulanza se il paziente non si trova in una struttura medica.
- Ripristinare la pervietà delle vie aeree. La vittima deve essere adagiata su una superficie orizzontale dura, inclinare la testa all'indietro e avanzare la mascella inferiore. Successivamente, devi aprire la bocca, assicurarti che non ci siano oggetti che interferiscono con la respirazione. Se necessario, rimuovere il vomito con un fazzoletto e rimuovere la lingua se blocca le vie respiratorie.
- Avviare la respirazione artificiale "bocca a bocca" o la ventilazione meccanica (se il paziente è ricoverato in ospedale).
- Ripristina la circolazione. Nelle condizioni di un istituto medico, questo viene effettuato. Se il paziente non è in ospedale, si dovrebbe prima applicare un colpo precordiale: un pugno in un punto al centro dello sterno. Successivamente, puoi procedere al massaggio cardiaco indiretto. Metti il palmo di una mano sullo sterno, coprilo con l'altro palmo e inizia a premere sul petto. Se eseguito da una persona, per ogni 15 pressioni, dovrebbero essere effettuati 2 respiri. Se 2 persone sono coinvolte nel salvataggio del paziente, per ogni 5 pressioni viene effettuato 1 respiro.
Ogni 3 minuti è necessario verificare l'efficacia delle cure di emergenza: la reazione delle pupille alla luce, la presenza di respirazione e polso. Se viene determinata la reazione delle pupille alla luce, ma la respirazione non appare, è necessario continuare la rianimazione fino all'arrivo dell'ambulanza. Il ripristino della respirazione può essere un motivo per interrompere le compressioni toraciche e la respirazione artificiale, poiché la comparsa di ossigeno nel sangue contribuisce all'attivazione del cervello.
Dopo una rianimazione riuscita, il paziente viene ricoverato in un'unità di terapia intensiva cardiaca specializzata o in un reparto di cardiologia. In ambito ospedaliero, gli specialisti saranno in grado di stabilire le cause della morte coronarica improvvisa, elaborare un piano per un trattamento e una prevenzione efficaci.
Possibili complicazioni nei sopravvissuti
Anche con una rianimazione cardiopolmonare riuscita, i sopravvissuti a morte coronarica improvvisa possono manifestare le seguenti complicazioni di questa condizione:
- lesioni al torace dovute alla rianimazione;
- gravi deviazioni nell'attività del cervello dovute alla morte di alcune delle sue aree;
- disturbi della circolazione sanguigna e del funzionamento del cuore.
È impossibile prevedere la possibilità e la gravità delle complicazioni dopo la morte improvvisa. Il loro aspetto dipende non solo dalla qualità della rianimazione cardiopolmonare, ma anche dalle caratteristiche individuali del corpo del paziente.
Come evitare la morte coronarica improvvisa
 Una delle misure più importanti per prevenire la morte coronarica improvvisa è abbandonare le cattive abitudini, in particolare il fumo.
Una delle misure più importanti per prevenire la morte coronarica improvvisa è abbandonare le cattive abitudini, in particolare il fumo. Le principali misure per prevenire l'insorgenza di tali decessi sono finalizzate all'individuazione tempestiva e al trattamento delle persone affette da malattie cardiovascolari e al lavoro sociale con la popolazione, volto a familiarizzare con i gruppi e i fattori di rischio per tali decessi.
Si raccomanda ai pazienti a rischio di morte coronarica improvvisa di:
- Visite tempestive dal medico e attuazione di tutte le sue raccomandazioni per il trattamento, la prevenzione e il follow-up.
- Rifiuto delle cattive abitudini.
- Nutrizione appropriata.
- La lotta contro lo stress.
- Modalità ottimale di lavoro e riposo.
- Rispetto delle raccomandazioni sull'attività fisica massima consentita.
I pazienti a rischio e i loro parenti devono essere informati sulla probabilità di una complicazione della malattia come l'insorgenza di morte coronarica improvvisa. Queste informazioni renderanno il paziente più attento alla sua salute e il suo ambiente sarà in grado di padroneggiare le capacità di rianimazione cardiopolmonare e sarà pronto a svolgere tali attività.
- bloccanti dei canali del calcio;
- antiossidanti;
- Omega-3, ecc.
- impianto di un defibrillatore cardioverter;
- ablazione con radiofrequenza delle aritmie ventricolari;
- interventi per ripristinare la normale circolazione coronarica: angioplastica, bypass aortocoronarico;
- aneurismectomia;
- resezione endocardica circolare;
- resezione endocardica estesa (può essere combinata con la criodistruzione).
Per la prevenzione della morte coronarica improvvisa, al resto delle persone si raccomanda di condurre uno stile di vita sano, di sottoporsi regolarmente a esami preventivi (, Echo-KG, ecc.), che consentono di rilevare patologie cardiache nelle prime fasi. Inoltre, dovresti consultare un medico in modo tempestivo se avverti disagio o dolore al cuore, ipertensione arteriosa e disturbi del polso.
Di non piccola importanza nella prevenzione della morte coronarica improvvisa è la familiarità e l’addestramento della popolazione alle competenze della rianimazione cardiopolmonare. La sua tempestiva e corretta attuazione aumenta le possibilità di sopravvivenza della vittima.
Il cardiologo Sevda Bayramova parla di morte coronarica improvvisa:
Dott. Dale Adler, un cardiologo di Harvard, spiega chi è a rischio di morte coronarica improvvisa:
© Utilizzo dei materiali del sito solo in accordo con l'amministrazione.
La morte cardiaca improvvisa (MCI) è una delle patologie cardiache più gravi che solitamente si sviluppa in presenza di testimoni, si verifica istantaneamente o in un breve periodo di tempo e ha come causa principale le arterie coronarie.
Il fattore repentinità gioca un ruolo decisivo nel fare una tale diagnosi. Di norma, in assenza di segni di una minaccia imminente alla vita, la morte istantanea avviene entro pochi minuti. È anche possibile uno sviluppo più lento della patologia, quando compaiono aritmie, dolori cardiaci e altri disturbi e il paziente muore entro le prime sei ore dal momento in cui si verificano.
Il rischio maggiore di morte coronarica improvvisa si riscontra nelle persone di età compresa tra 45 e 70 anni che presentano qualche forma di disturbo vascolare, del muscolo cardiaco e del suo ritmo. Tra i pazienti giovani ci sono 4 volte più uomini, in età avanzata il sesso maschile è suscettibile alla patologia 7 volte più spesso. Nella settima decade di vita le differenze di genere si attenuano e il rapporto tra uomini e donne affetti da questa patologia diventa 2:1.
La maggior parte dei pazienti colpiti da arresto cardiaco improvviso si ritrova a casa, un quinto dei casi si verifica per strada o sui mezzi pubblici. Sia lì che lì ci sono testimoni dell'attacco, che possono chiamare rapidamente un'ambulanza, e quindi la probabilità di un esito positivo sarà molto più alta.
Salvare una vita può dipendere dalle azioni degli altri, quindi non puoi semplicemente passare davanti a una persona che è caduta improvvisamente per strada o è svenuta su un autobus. È necessario provare almeno a eseguirne uno di base: massaggio cardiaco indiretto e respirazione artificiale, dopo aver chiamato i medici per chiedere aiuto. I casi di indifferenza non sono rari, purtroppo, quindi, si verifica la percentuale di esiti sfavorevoli dovuti alla rianimazione tardiva.
Cause di morte cardiaca improvvisa

La causa principale della MCI è l’aterosclerosi
Le cause che possono causare la morte coronarica acuta sono molto numerose, ma sono sempre associate ad alterazioni del cuore e dei suoi vasi. La maggior parte delle morti improvvise è causata dalla formazione di materiali grassi nelle arterie coronarie che impediscono il flusso sanguigno. Il paziente può non essere consapevole della loro presenza, può non presentare lamentele in quanto tali, poi dice che una persona completamente sana è morta improvvisamente per un infarto.
Un'altra causa di arresto cardiaco può essere acutamente sviluppata, in cui è impossibile una corretta emodinamica, gli organi soffrono di ipossia e il cuore stesso non può sopportare il carico e.
Le cause di morte cardiaca improvvisa sono:
- Ischemia cardiaca;
- Anomalie congenite delle arterie coronarie;
- arterie con endocardite, valvole artificiali impiantate;
- Spasmo delle arterie del cuore, sia sullo sfondo dell'aterosclerosi, sia senza di essa;
- con ipertensione, vizio,;
- Malattie metaboliche (amiloidosi, emocromatosi);
- Congenito e acquisito;
- Lesioni e tumori del cuore;
- Sovraccarico fisico;
- Aritmie.
I fattori di rischio vengono identificati quando la probabilità di morte coronarica acuta diventa più elevata. I principali fattori di questo tipo includono la tachicardia ventricolare, un precedente episodio di arresto cardiaco, casi di perdita di coscienza, trasferimento, una diminuzione del ventricolo sinistro al 40% o meno.
Condizioni secondarie, ma anche significative, in cui aumenta il rischio di morte improvvisa sono le comorbilità, in particolare diabete, obesità, ipertrofia miocardica, tachicardia superiore a 90 battiti al minuto. A rischio sono anche i fumatori, chi trascura l’attività motoria e, viceversa, gli atleti. Con uno sforzo fisico eccessivo, si verifica l'ipertrofia del muscolo cardiaco, appare una tendenza ai disturbi del ritmo e della conduzione, quindi la morte per infarto è possibile negli atleti fisicamente sani durante l'allenamento, le partite e le competizioni.

diagramma: distribuzione delle cause di MCI in giovane età
Per un'osservazione più ravvicinata e un esame mirato sono stati identificati gruppi di persone ad alto rischio di MCI. Tra loro:
- Pazienti sottoposti a rianimazione per arresto cardiaco o;
- Pazienti con insufficienza cronica e ischemia del cuore;
- Persone con elettricità;
- Quelli con diagnosi di ipertrofia cardiaca significativa.
A seconda della rapidità con cui si è verificata la morte, si distingue la morte cardiaca istantanea e la morte rapida. Nel primo caso, avviene nel giro di pochi secondi e minuti, nel secondo - entro le sei ore successive dall'inizio dell'attacco.
Segni di morte cardiaca improvvisa

In un quarto di tutti i casi di morte improvvisa di adulti non erano presenti sintomi precedenti e si è verificata senza ragioni ovvie. Altro I pazienti hanno notato una o due settimane prima dell’attacco, un peggioramento della salute sotto forma di:
- Attacchi di dolore più frequenti nella regione del cuore;
- In aumento ;
- Una notevole diminuzione dell'efficienza, sensazione di stanchezza e affaticamento;
- Episodi più frequenti di aritmia e interruzioni dell'attività del cuore.
Prima della morte cardiovascolare, il dolore nella regione del cuore aumenta notevolmente, molti pazienti hanno il tempo di lamentarsene e provare una forte paura, come accade con l'infarto del miocardio. Forse agitazione psicomotoria, il paziente afferra la regione del cuore, respira rumorosamente e spesso, cattura l'aria con la bocca, sono possibili sudorazione e arrossamento del viso.
Nove casi su dieci di morte coronarica improvvisa si verificano fuori casa, spesso sullo sfondo di una forte esperienza emotiva, sovraccarico fisico, ma accade che il paziente muoia nel sonno per patologia coronarica acuta.
Con la fibrillazione ventricolare e l'arresto cardiaco sullo sfondo di un attacco, appare una grave debolezza, iniziano le vertigini, il paziente perde conoscenza e cade, la respirazione diventa rumorosa, sono possibili convulsioni a causa della profonda ipossia del tessuto cerebrale.
All'esame si nota pallore della pelle, le pupille si dilatano e smettono di rispondere alla luce, è impossibile ascoltare i suoni cardiaci a causa della loro assenza e anche il polso sui grandi vasi non viene determinato. Nel giro di pochi minuti si verifica la morte clinica con tutti i segni caratteristici di essa. Poiché il cuore non si contrae, l'afflusso di sangue a tutti gli organi interni viene interrotto, quindi entro pochi minuti dalla perdita di coscienza e dall'asistolia, la respirazione si interrompe.
Il cervello è più sensibile alla mancanza di ossigeno e, se il cuore non funziona, sono sufficienti 3-5 minuti perché inizino cambiamenti irreversibili nelle sue cellule. Questa circostanza richiede l'inizio immediato della rianimazione e quanto prima vengono effettuate le compressioni toraciche, tanto maggiori sono le possibilità di sopravvivenza e recupero.
Morte improvvisa dovuta alla concomitante aterosclerosi delle arterie, quindi viene diagnosticata più spesso negli anziani.
Tra giovane tali attacchi possono verificarsi sullo sfondo di uno spasmo di vasi invariati, facilitato dall'uso di alcuni farmaci (cocaina), ipotermia, eccessivo sforzo fisico. In questi casi, lo studio non mostrerà cambiamenti nei vasi del cuore, ma potrebbe essere rilevata l'ipertrofia del miocardio.
I segni di morte per insufficienza cardiaca nella patologia coronarica acuta saranno pallore o cianosi della pelle, un rapido aumento del fegato e delle vene giugulari, è possibile l'edema polmonare, che accompagna mancanza di respiro fino a 40 movimenti respiratori al minuto, grave ansia e convulsioni.
Se il paziente soffriva già di insufficienza d'organo cronica, ma edema, cianosi della pelle, fegato ingrossato e bordi espansi del cuore durante la percussione possono indicare la genesi cardiaca della morte. Spesso, quando arriva la squadra dell'ambulanza, i parenti stessi del paziente indicano la presenza di una precedente malattia cronica, possono fornire cartelle cliniche ed estratti ospedalieri, quindi la questione della diagnosi è in qualche modo semplificata.
Diagnosi della sindrome della morte improvvisa
Sfortunatamente, i casi di diagnosi post mortem di morte improvvisa non sono rari. I pazienti muoiono improvvisamente e i medici possono solo confermare il fatto di un esito fatale. L'autopsia non ha rilevato cambiamenti pronunciati nel cuore che potrebbero causare la morte. L’imprevisto di quanto accaduto e l’assenza di lesioni traumatiche parlano a favore della natura coronarogenica della patologia.

Dopo l'arrivo dell'ambulanza e prima dell'inizio della rianimazione, vengono diagnosticate le condizioni del paziente, che a questo punto è già incosciente. La respirazione è assente o troppo rara, convulsa, è impossibile sentire il polso, i suoni cardiaci non vengono rilevati durante l'auscultazione, le pupille non reagiscono alla luce.
L'esame iniziale viene effettuato in tempi molto rapidi, in genere bastano pochi minuti per confermare i peggiori timori, dopodiché i medici iniziano subito la rianimazione.
Un importante metodo strumentale per la diagnosi di MCI è l'ECG. Con la fibrillazione ventricolare, sull'ECG compaiono onde irregolari di contrazioni, la frequenza cardiaca è superiore a duecento al minuto, presto queste onde vengono sostituite da una linea retta, che indica un arresto cardiaco.
Con il flutter ventricolare, la registrazione ECG assomiglia a una sinusoide, lasciando gradualmente il posto a onde di fibrillazione irregolari e a un'isolina. L'asistolia caratterizza l'arresto cardiaco, quindi il cardiogramma mostrerà solo una linea retta.

Con una rianimazione riuscita in fase preospedaliera, già in ospedale, il paziente dovrà sottoporsi a numerosi esami di laboratorio, iniziando con esami di routine delle urine e del sangue e terminando con uno studio tossicologico su alcuni farmaci che possono causare aritmia. Verranno sicuramente effettuati il monitoraggio ECG 24 ore su 24, l'esame ecografico del cuore, l'esame elettrofisiologico e le prove da sforzo.
Trattamento della morte cardiaca improvvisa
Poiché nella sindrome della morte cardiaca improvvisa si verificano arresto cardiaco e insufficienza respiratoria, il primo passo è ripristinare il funzionamento degli organi di supporto vitale. Le cure di emergenza dovrebbero essere avviate il prima possibile e comprendere la rianimazione cardiopolmonare e il trasporto immediato del paziente in ospedale.
Nella fase preospedaliera, le possibilità di rianimazione sono limitate, di solito viene effettuata da specialisti dell'emergenza che trovano il paziente in una varietà di condizioni: per strada, a casa, sul posto di lavoro. È positivo se al momento dell'attacco c'è una persona nelle vicinanze che possiede le sue tecniche: respirazione artificiale e compressioni toraciche.
Video: esecuzione della rianimazione cardiopolmonare di base
L'équipe dell'ambulanza, dopo aver diagnosticato la morte clinica, inizia un massaggio cardiaco indiretto e una ventilazione artificiale dei polmoni con una sacca Ambu, fornisce l'accesso a una vena in cui possono essere iniettati i farmaci. In alcuni casi viene praticata la somministrazione intratracheale o intracardiaca di farmaci. Si consiglia di iniettare farmaci nella trachea durante l'intubazione e il metodo intracardiaco viene utilizzato più raramente, se è impossibile utilizzarne altri.
Parallelamente alla rianimazione principale, viene eseguito un ECG per chiarire le cause della morte, il tipo di aritmia e la natura dell'attività cardiaca in questo momento. Se viene rilevata la fibrillazione ventricolare, il metodo migliore per fermarla sarà e, se il dispositivo necessario non è a portata di mano, lo specialista sferra un colpo alla regione precordiale e continua la rianimazione.

defibrillazione
Se viene rilevato un arresto cardiaco, non c'è polso, c'è una linea retta sul cardiogramma, quindi durante la rianimazione generale, al paziente vengono somministrate adrenalina e atropina con qualsiasi modo disponibile ad intervalli di 3-5 minuti, farmaci antiaritmici, farmaci cardiaci viene stabilita la stimolazione, dopo 15 minuti viene aggiunto bicarbonato di sodio per via endovenosa.
Dopo aver ricoverato il paziente in ospedale, la lotta per la sua vita continua. È necessario stabilizzare la condizione e iniziare il trattamento della patologia che ha causato l'attacco. Potrebbe essere necessario un intervento chirurgico, le cui indicazioni sono determinate dai medici dell'ospedale sulla base dei risultati degli esami.
Trattamento conservativo include l'introduzione di farmaci per mantenere la pressione, la funzione cardiaca e normalizzare i disturbi elettrolitici. A questo scopo vengono prescritti beta-bloccanti, glicosidi cardiaci, farmaci antiaritmici, antipertensivi o farmaci cardiotonici, terapia infusionale:

- Lidocaina per la fibrillazione ventricolare;
- La bradicardia viene fermata dall'atropina o dall'izadrina;
- L'ipotensione serve come motivo per la somministrazione endovenosa di dopamina;
- Plasma fresco congelato, eparina, aspirina sono indicati per la DIC;
- Il piracetam viene somministrato per migliorare la funzione cerebrale;
- Con ipokaliemia - cloruro di potassio, miscele polarizzanti.
Il trattamento nel periodo post-rianimazione dura circa una settimana. In questo momento sono probabili disturbi elettrolitici, DIC, disturbi neurologici, quindi il paziente viene collocato nell'unità di terapia intensiva per l'osservazione.
Chirurgia può consistere nell'ablazione con radiofrequenza del miocardio: con le tachiaritmie l'efficienza raggiunge il 90% o più. Con una tendenza alla fibrillazione atriale, viene impiantato un defibrillatore cardioverter. L'aterosclerosi diagnosticata delle arterie del cuore come causa di morte improvvisa richiede la realizzazione; in caso di difetti delle valvole cardiache, sono plastiche.
Purtroppo non è sempre possibile effettuare la rianimazione entro i primi minuti, ma se fosse possibile riportare in vita il paziente, la prognosi sarebbe relativamente buona. Secondo i dati della ricerca, gli organi delle persone che hanno subito una morte cardiaca improvvisa non presentano cambiamenti significativi e potenzialmente letali, pertanto la terapia di mantenimento in conformità con la patologia di base consente di vivere a lungo dopo la morte coronarica.
La prevenzione della morte coronarica improvvisa è necessaria per le persone con malattie croniche del sistema cardiovascolare che possono causare un attacco, così come per coloro che l'hanno già sperimentato e sono stati rianimati con successo.
Per prevenire un attacco cardiaco può essere impiantato un defibrillatore cardioverter, particolarmente efficace per le aritmie gravi. Al momento giusto, il dispositivo genera l'impulso necessario al cuore e non gli permette di fermarsi.
Richiedere supporto medico. Vengono prescritti beta-bloccanti, bloccanti dei canali del calcio, prodotti contenenti acidi grassi omega-3. La profilassi chirurgica consiste in operazioni volte ad eliminare le aritmie: ablazione, resezione endocardica, criodistruzione.
Le misure non specifiche per la prevenzione della morte cardiaca sono le stesse di qualsiasi altra patologia cardiaca o vascolare: uno stile di vita sano, attività fisica, abbandono di cattive abitudini, corretta alimentazione.
Video: morte cardiaca improvvisa - concetto e miele. animazione
Video: lezione sulla prevenzione della morte cardiaca improvvisa
In medicina, la morte improvvisa per insufficienza cardiaca è considerata un esito letale che si verifica naturalmente. Ciò accade sia con le persone che soffrono di malattie cardiache da molto tempo, sia con le persone che non hanno mai utilizzato i servizi di un cardiologo. Una patologia che si sviluppa rapidamente, a volte anche istantaneamente, si chiama morte cardiaca improvvisa.
Spesso non ci sono segni di pericolo per la vita e la morte avviene in pochi minuti. La patologia è in grado di progredire lentamente, iniziando con dolore nella zona del cuore, polso rapido. La durata del periodo di sviluppo è fino a 6 ore.
Cause di morte cardiaca improvvisa
La morte cardiaca si distingue tra rapida e istantanea. La variante fulminante della malattia coronarica provoca la morte nell'80-90% dei casi. Tra le cause principali figurano anche l'infarto miocardico, l'aritmia, l'insufficienza cardiaca.
Maggiori informazioni sulle ragioni. La maggior parte di essi sono associati a cambiamenti nei vasi e nel cuore (spasmi delle arterie, ipertrofia del muscolo cardiaco, aterosclerosi, ecc.). I presupposti comuni includono:
- ischemia, aritmia, tachicardia, alterazione del flusso sanguigno;
- indebolimento del miocardio, insufficienza ventricolare;
- liquido libero nel pericardio;
- segni di malattie del cuore, vasi sanguigni;
- lesioni cardiache;
- cambiamenti aterosclerotici;
- intossicazione;
- malformazioni congenite delle valvole, delle arterie coronarie;
- obesità, dovuta a malnutrizione e disturbi metabolici;
stile di vita malsano, cattive abitudini; - sovraccarico fisico.
 Più spesso, il verificarsi di morte cardiaca improvvisa provoca una combinazione di più fattori contemporaneamente. Il rischio di morte coronarica aumenta nei soggetti che:
Più spesso, il verificarsi di morte cardiaca improvvisa provoca una combinazione di più fattori contemporaneamente. Il rischio di morte coronarica aumenta nei soggetti che:
- ci sono malattie cardiovascolari congenite, cardiopatia ischemica, tachicardia ventricolare;
- c'è stato un precedente caso di rianimazione dopo un arresto cardiaco diagnosticato;
- è stato diagnosticato un precedente infarto;
- sono presenti patologie dell'apparato valvolare, insufficienza cronica, ischemia;
- fatti registrati di perdita di coscienza;
- si riscontra una riduzione dell'eiezione del sangue dall'area del ventricolo sinistro inferiore al 40%;
- diagnosticata ipertrofia cardiaca.
Condizioni essenziali secondarie per l'aumento del rischio di morte sono: tachicardia, ipertensione, ipertrofia miocardica, alterazioni del metabolismo dei grassi, diabete. Il fumo, l'attività fisica debole o eccessiva hanno un effetto dannoso
Segni di insufficienza cardiaca prima della morte
L'arresto cardiaco è spesso una complicazione dopo aver sofferto di una malattia cardiovascolare. A causa dell’insufficienza cardiaca acuta, il cuore può interrompere improvvisamente la sua attività. Dopo la comparsa dei primi segni, la morte può verificarsi entro 1,5 ore.
Sintomi di pericolo precedenti:
- mancanza di respiro (fino a 40 movimenti al minuto);
- dolori pressanti nella regione del cuore;
- l'acquisizione di una tinta grigia o bluastra da parte della pelle, il suo raffreddamento;
- convulsioni dovute all'ipossia del tessuto cerebrale;
- separazione della schiuma dal cavo orale;
- sensazione di paura.
Molte persone sviluppano i sintomi di una esacerbazione della malattia in 5-15 giorni. Dolore al cuore, letargia, mancanza di respiro, debolezza, malessere, aritmia. Poco prima della morte, la maggior parte delle persone sperimenta la paura. Dovresti contattare immediatamente un cardiologo.
Segni durante un attacco:
- debolezza, svenimento dovuto all'elevata velocità di contrazione dei ventricoli;
- contrazione muscolare involontaria;
- arrossamento del viso;
- sbiancamento della pelle (diventa fredda, cianotica o grigia);
- incapacità di determinare il polso, il battito cardiaco;
- mancanza di riflessi pupillari che si sono allargati;
- irregolarità, respiro convulso, sudorazione;
- è possibile la perdita di coscienza e dopo pochi minuti la cessazione della respirazione.
Con un esito fatale sullo sfondo di una salute apparentemente buona, i sintomi potrebbero essere presenti, semplicemente non si manifestano chiaramente.
Il meccanismo dello sviluppo della malattia
Come risultato di uno studio su persone morte a causa di insufficienza cardiaca acuta, si è scoperto che la maggior parte di loro presentava cambiamenti aterosclerotici che colpivano le arterie coronarie. Di conseguenza, si è verificata una violazione della circolazione sanguigna del miocardio e il suo danno.
 Nei pazienti si osserva un aumento delle vene del fegato e del collo, a volte edema polmonare. Viene diagnosticato l'arresto circolatorio coronarico e dopo mezz'ora si osservano deviazioni nelle cellule del miocardio. L'intero processo richiede fino a 2 ore. Dopo l'arresto cardiaco, si verificano cambiamenti irreversibili nelle cellule cerebrali entro 3-5 minuti.
Nei pazienti si osserva un aumento delle vene del fegato e del collo, a volte edema polmonare. Viene diagnosticato l'arresto circolatorio coronarico e dopo mezz'ora si osservano deviazioni nelle cellule del miocardio. L'intero processo richiede fino a 2 ore. Dopo l'arresto cardiaco, si verificano cambiamenti irreversibili nelle cellule cerebrali entro 3-5 minuti.
Spesso i casi di morte cardiaca improvvisa si verificano durante il sonno dopo l'arresto respiratorio. In un sogno, le possibilità di salvezza sono praticamente assenti.
Statistiche di morte per insufficienza cardiaca e caratteristiche di età
Una persona su cinque avvertirà sintomi di insufficienza cardiaca nel corso della propria vita. La morte istantanea si verifica in un quarto delle vittime. La mortalità derivante da questa diagnosi supera di circa 10 volte la mortalità dovuta a infarto miocardico. Per questo motivo si registrano ogni anno fino a 600mila decessi. Secondo le statistiche, dopo il trattamento dell'insufficienza cardiaca, il 30% dei pazienti muore entro un anno.
Più spesso, la morte coronarica si verifica nelle persone di età compresa tra 40 e 70 anni con disturbi diagnosticati dei vasi sanguigni e del cuore. Gli uomini sono più inclini a questo: in giovane età 4 volte, negli anziani - 7 volte, all'età di 70 anni - 2 volte. Un quarto dei pazienti non raggiunge i 60 anni. Nel gruppo a rischio sono stati registrati non solo gli anziani, ma anche i molto giovani. La causa della morte cardiaca improvvisa in giovane età può essere il vasospasmo, l'ipertrofia del miocardio, provocata dall'uso di sostanze narcotiche, nonché l'esercizio eccessivo e l'ipotermia.
Misure diagnostiche
Il 90% degli episodi di morte cardiaca improvvisa avviene al di fuori degli ospedali. È positivo che l'ambulanza arrivi rapidamente e che i medici facciano una diagnosi rapida.
I medici dell'ambulanza accertano l'assenza di coscienza, polso, respirazione (o la sua rara presenza), la mancanza di risposta pupillare alla luce. Per continuare le misure diagnostiche sono necessarie le prime azioni di rianimazione (massaggio cardiaco indiretto, ventilazione artificiale dei polmoni, somministrazione endovenosa di farmaci).
Questo è seguito da un ECG. Con un cardiogramma sotto forma di linea retta (arresto cardiaco), si consiglia l'introduzione di adrenalina, atropina e altri farmaci. Se la rianimazione ha esito positivo, vengono eseguiti ulteriori esami di laboratorio, monitoraggio dell'ECG, ecografia del cuore. Sulla base dei risultati è possibile l'intervento chirurgico, l'impianto di un pacemaker o il trattamento conservativo con farmaci.
Cure urgenti
 Con i sintomi di morte improvvisa per insufficienza cardiaca, i medici hanno solo 3 minuti per aiutare e salvare il paziente. I cambiamenti irreversibili che si verificano nelle cellule cerebrali, dopo questo periodo, portano alla morte. Il primo soccorso tempestivo può salvare vite umane.
Con i sintomi di morte improvvisa per insufficienza cardiaca, i medici hanno solo 3 minuti per aiutare e salvare il paziente. I cambiamenti irreversibili che si verificano nelle cellule cerebrali, dopo questo periodo, portano alla morte. Il primo soccorso tempestivo può salvare vite umane.
Lo sviluppo di sintomi di insufficienza cardiaca contribuisce allo stato di panico e paura. Il paziente deve necessariamente calmarsi, alleviando lo stress emotivo. Chiama un'ambulanza (équipe cardiologica). Siediti comodamente, abbassa le gambe. Prendi la nitroglicerina sotto la lingua (2-3 compresse).
Spesso l'arresto cardiaco si verifica in luoghi affollati. Le persone intorno devono chiamare urgentemente un'ambulanza. Durante l'attesa del suo arrivo, è necessario fornire alla vittima un afflusso di aria fresca, se necessario, effettuare la respirazione artificiale ed eseguire un massaggio cardiaco.
Prevenzione
Per ridurre la mortalità, le misure preventive sono importanti:
- consultazioni regolari con un cardiologo, procedure preventive e appuntamenti (particolare attenzione
- pazienti con ipertensione, ischemia, ventricolo sinistro debole);
- rinunciare a provocare cattive abitudini, garantendo una corretta alimentazione;
- controllo della pressione sanguigna;
- ECG sistematico (prestare attenzione agli indicatori non standard);
- prevenzione dell'aterosclerosi (diagnosi precoce, trattamento);
- metodi di impianto a rischio.
La morte cardiaca improvvisa è una patologia grave che si verifica istantaneamente o in un breve periodo di tempo. La natura coronarica della patologia conferma l'assenza di lesioni e l'arresto cardiaco improvviso. Un quarto dei casi di morte cardiaca improvvisa avviene in modo fulmineo e senza la presenza di precursori visibili.
mirkardio.ru
Cause di arresto cardiaco improvviso
La malattia può manifestarsi in una persona di qualsiasi età, anche in un bambino o in un adolescente. In una città di 1 milione di abitanti, 30 persone muoiono ogni settimana di morte cardiaca improvvisa.
Se una persona anziana ha una morte coronarica improvvisa, le cause  per questo potrebbe essere:
per questo potrebbe essere:
- aterosclerosi pronunciata dei vasi cardiaci, che non si è mai manifestata prima, ad esempio, a causa della scarsa mobilità del paziente;
- ischemia miocardica indolore;
- cardiomiopatia, principalmente ipertrofica;
- anomalie nello sviluppo delle arterie coronarie o del sistema di conduzione del cuore.
La morte improvvisa nei giovani avviene nella metà dei casi durante la normale veglia, nel 20% durante l'esercizio fisico intenso (attività sportiva), in un terzo durante il sonno. Cause di arresto cardiaco improvviso a questa età:
- aterosclerosi precoce delle arterie del cuore;
- miocardite;
- sindrome del QT lungo;
- malattie cardiache - stenosi della valvola aortica;
- rottura aortica nella malattia di Marfan;
- spasmo improvviso delle arterie cardiache durante lo stress e la scarica di adrenalina.
 Aterosclerosi delle arterie coronarie
Aterosclerosi delle arterie coronarie Con la morte improvvisa di bambini di età inferiore a 1 anno, la causa di questa condizione potrebbe essere l'arresto respiratorio. In altri casi, la morte è causata da gravi aritmie, ad esempio, sullo sfondo di un intervallo QT prolungato. Spesso si verificano disturbi del sistema nervoso, sviluppo anomalo delle arterie coronarie o di elementi del sistema di conduzione.
Quando un paziente sviluppa insufficienza coronarica, si sviluppa una morte improvvisa con instabilità elettrica del cuore associata alla carenza di ossigeno. L'ischemia si verifica con un forte aumento della frequenza cardiaca, soprattutto in combinazione con il rilascio di adrenalina. Come risultato del danno alle cellule del muscolo cardiaco, appare un focus di attività elettrica patologica, che causa un'aritmia fatale. La morte diretta di una persona avviene a seguito di:
- fibrillazione ventricolare o tachicardia ventricolare (80%);
- o arresto cardiaco;
- o bradicardia grave (20%).
Messaggeri
È estremamente importante vedere i segni minacciosi durante la vita del paziente: i presagi di morte coronarica. Il trattamento tempestivo in questo caso può salvare una persona. Nonostante il fatto che i pazienti si sentano normali, i successivi interrogatori dei parenti spesso rivelano ancora sintomi pericolosi.
 Esiste un'alta probabilità di morte con extrasistoli ventricolari frequenti, politopiche, accoppiate e di gruppo, soprattutto in combinazione con segni di ischemia miocardica sull'ECG. Questo può essere rilevato con il monitoraggio quotidiano dell’ECG.
Esiste un'alta probabilità di morte con extrasistoli ventricolari frequenti, politopiche, accoppiate e di gruppo, soprattutto in combinazione con segni di ischemia miocardica sull'ECG. Questo può essere rilevato con il monitoraggio quotidiano dell’ECG. Quando si diagnostica tale extrasistole, è necessario un trattamento antiaritmico immediato.
Un sintomo che il paziente stesso può notare è un'improvvisa diminuzione della tolleranza all'esercizio. Ad esempio, una settimana fa poteva salire al 5° piano, ma oggi non riesce a camminare nemmeno per 100 metri. Questi fenomeni sono causati da un'ischemia indolore. Quando compaiono, è necessario chiamare un'ambulanza, perché una forte diminuzione della tolleranza all'esercizio viene interpretata come angina pectoris instabile e richiede un trattamento in ospedale.
Uno dei frequenti precursori della morte coronarica sono gli episodi di perdita di coscienza. Si verificano con parossismi di tachicardia ventricolare, che è molto difficile da registrare su un ECG convenzionale. Altre cause pericolose di sincope sono il blocco A-B completo non riconosciuto, la sindrome del seno malato, la sindrome del Q-T lungo. Il monitoraggio tempestivo dell'ECG 24 ore su 24 aiuterà a diagnosticare queste condizioni e a trattarle, ad esempio impiantando un pacemaker.
Il rischio di morte improvvisa è maggiore nelle persone con casi simili in famiglia, soprattutto nei parenti più giovani.
Nella maggior parte dei pazienti, retrospettivamente, nel giro di pochi giorni o addirittura settimane, è possibile identificare i sintomi che hanno preceduto la morte improvvisa:
- debolezza improvvisa;
- dolori al petto inaspettati;
- deterioramento della salute per una ragione sconosciuta;
- diminuzione del background emotivo, ansia;
- episodi di pallore, palpitazioni, respiro accelerato.
Quando compaiono questi sintomi, è importante consultare un medico in tempo, sottoporsi al monitoraggio quotidiano dell'ECG e ad altri studi e iniziare un trattamento intensivo.
Informazioni su quali sono le cause della morte coronarica improvvisa, quali metodi aiuteranno ad evitare complicazioni fatali, guarda questo video:
Fattori di rischio
Condizioni che aumentano la probabilità di morte coronarica improvvisa:
- fumare;
- violazione del metabolismo lipidico (secondo l'analisi biochimica del sangue);
- diabete;
- ipertensione;
- scarsa mobilità;
- obesità;
- i primi sei mesi dopo l'infarto del miocardio;
- frazione di eiezione inferiore al 35% (secondo l'ecocardiografia);
- più di 10 extrasistoli ventricolari all'ora (secondo il monitoraggio ECG giornaliero);
- intervento chirurgico di sostituzione della valvola nei primi sei mesi dopo l'intervento;
- assumere farmaci che prolungano l'intervallo QT;
- la sordità bilaterale è uno dei segni che accompagnano l'allungamento congenito di questo intervallo.
Quando vengono rilevate tali condizioni, il paziente deve monitorare attentamente il proprio benessere al fine di notare in tempo i presagi di morte improvvisa.
Primo soccorso: una persona può essere salvata?
Se il paziente ha sviluppato una morte coronarica improvvisa, le cure di emergenza dovrebbero essere fornite da qualsiasi persona che si trovasse nelle vicinanze. Pertanto, è importante conoscere le misure terapeutiche di base per questa grave condizione.
Se una persona assiste a una morte cardiaca improvvisa, è necessario chiamare immediatamente un'ambulanza e iniziare la più semplice rianimazione cardiopolmonare. La defibrillazione elettrica immediata offre le maggiori possibilità di sopravvivenza. Tali dispositivi automatici sono disponibili in molti aeroporti stranieri e in altri luoghi pubblici. In Russia, questa pratica non è accettata.
 Le fasi principali del primo soccorso:
Le fasi principali del primo soccorso:
- adagiare il paziente su una superficie dura (preferibilmente sul pavimento);
- valutare la pervietà della cavità orale, pulirla con un fazzoletto, spingere la mascella in avanti;
- pizzicare il naso del paziente e fare 2 respiri in bocca, cercando di vedere se il torace si solleva in questo momento;
- infliggere un breve colpo forte al terzo inferiore dello sterno;
- in caso di inefficienza, iniziare immediatamente un massaggio cardiaco: 30 sussulti rapidi e forti con le braccia tese, le cui mani si trovano una sopra l'altra e poggiano sullo sterno del paziente;
- ripetere la respirazione artificiale e il massaggio cardiaco in un rapporto di 30: 2 fino all'arrivo dell'ambulanza o entro 30 minuti.
Per sapere come eseguire correttamente la rianimazione cardiopolmonare, guarda questo video:
Come distinguere da un infarto
L'arresto cardiaco improvviso non è un infarto miocardico o un attacco di angina, sebbene possa verificarsi durante lo sviluppo di queste malattie. La sua principale differenza è la perdita di coscienza, la cessazione del battito cardiaco, l'assenza di polso nelle grandi arterie e la respirazione.
Durante un infarto, il paziente è cosciente. La sua lamentela principale è l'aumento del dolore al petto. Con l'infarto miocardico, può svilupparsi uno shock cardiogeno: un forte calo della pressione e un aumento della frequenza cardiaca, nonché perdita di coscienza. Tuttavia, in questo momento, il cuore del paziente continua a battere.
Prevenzione della morte improvvisa
 Se una persona presenta almeno uno dei fattori di rischio sopra elencati, dovrebbe essere attenta al suo benessere. Dovrebbe consultare un cardiologo e sottoporsi alla diagnosi e al trattamento necessari per eliminare la probabilità di arresto cardiaco improvviso.
Se una persona presenta almeno uno dei fattori di rischio sopra elencati, dovrebbe essere attenta al suo benessere. Dovrebbe consultare un cardiologo e sottoporsi alla diagnosi e al trattamento necessari per eliminare la probabilità di arresto cardiaco improvviso.
È possibile ridurre la probabilità di morte per una malattia cardiaca esistente seguendo queste raccomandazioni:
- visite regolari a un cardiologo;
- cambiamenti nello stile di vita;
- assunzione regolare dei farmaci prescritti;
- consenso a procedure e interventi chirurgici invasivi, se necessari (ad esempio, angiografia coronarica, angioplastica, intervento di bypass o impianto di pacemaker).

La morte coronarica improvvisa è associata al blocco o allo spasmo dei vasi cardiaci, causando una forte carenza di ossigeno nel miocardio e la formazione di un sito di instabilità elettrica in esso. Di conseguenza, si verificano molto rapidamente gravi aritmie ventricolari. Portano all'inefficienza delle contrazioni del cuore e al suo arresto.
I principali segni di questa condizione sono perdita di coscienza, arresto respiratorio e battito cardiaco. Allo stesso tempo inizia la rianimazione cardiopolmonare, previa chiamata un'ambulanza. Per evitare la morte coronarica improvvisa, è necessario essere consapevoli dei suoi fattori di rischio e precursori e, se compaiono, consultare immediatamente un medico.
cardiobook.com
Cause
La sindrome da insufficienza coronarica può verificarsi per vari motivi. Molto spesso è causato da spasmi, stenosi aterosclerotica e trombotica.
Ragione principale:
- coronarite;
- danno vascolare;
- difetti cardiaci;
- stenosi del tronco polmonare;
- shock anafilattico;
- aneurisma aortico;
- violazione della pervietà delle arterie. Ciò può accadere a causa dell'occlusione assoluta o parziale dei vasi sanguigni, spasmo, trombosi e così via.
Sintomi
La causa più comune di morte per malattie vascolari e cardiache è l’insufficienza coronarica. Ciò è dovuto al fatto che sia il cuore che i vasi sanguigni sono danneggiati quasi allo stesso modo. In medicina, questo fenomeno è chiamato morte coronarica improvvisa. Tutti i sintomi di questa malattia sono complessi, ma il principale e il più significativo è proprio l'attacco di angina pectoris.
- a volte l'unico sintomo di insufficienza coronarica è un forte dolore nella regione del cuore o dietro lo sterno, che dura circa 10 minuti;
- rigidità. Si verifica durante un aumento dello stress fisico;
- pallore della pelle;
- dispnea;
- cardiopalmo;
- la respirazione rallenta, diventa più superficiale;
- vomito, nausea, aumento della salivazione;
- l'urina ha un colore chiaro e viene escreta in quantità maggiori.
forma acuta
Insufficienza coronarica acuta- Questa è una condizione patologica che si sviluppa a seguito di uno spasmo dei vasi sanguigni che saturano il muscolo cardiaco con il sangue. Uno spasmo può svilupparsi in una persona sia in uno stato di completo riposo fisico, sia con un aumento emotivo e fisico. carichi. La morte improvvisa è direttamente correlata a questa malattia.
La sindrome clinica dell'insufficienza coronarica acuta è comunemente chiamata angina pectoris. L'attacco si sviluppa a causa della mancanza di ossigeno nei tessuti del cuore. I prodotti di ossidazione non verranno espulsi dal corpo, ma inizieranno ad accumularsi nei tessuti. La natura e la forza dell'attacco dipendono direttamente da diversi fattori:
- la reazione delle pareti dei vasi colpiti;
- area ed estensione delle lesioni aterosclerotiche;
- potere fastidioso.
Se gli attacchi si sviluppano di notte, in uno stato di completo riposo e sono difficili, ciò indica che si è verificato un grave danno vascolare nel corpo umano. Di norma, il dolore si manifesta improvvisamente nella regione del cuore e dura da due a venti minuti. Si irradia al lato sinistro del corpo.
Forma cronica
Si verifica negli esseri umani a causa dell'angina pectoris e dell'aterosclerosi dei vasi sanguigni. In medicina, ci sono tre gradi della malattia:
- grado iniziale di insufficienza coronarica cronica (CCN). Una persona ha attacchi rari di angina pectoris. Sono provocati da fattori psico-emotivi e fisici. carichi;
- grado pronunciato di HKN. Gli attacchi diventano più frequenti e più intensi. Il motivo è l'attività fisica di livello medio;
- grado grave di HKN. Gli attacchi in una persona si verificano anche in uno stato calmo. C'è aritmia e forte dolore nella regione del cuore.
Le condizioni del paziente peggioreranno gradualmente, poiché i vasi si restringono. Se il disordine metabolico è molto lungo, appariranno nuovi depositi sulle placche che si sono già formate sulle pareti delle arterie. Il flusso di sangue al muscolo cardiaco diminuirà in modo significativo. Se l’insufficienza coronarica cronica non viene trattata adeguatamente, può verificarsi la morte improvvisa.
La morte improvvisa è una morte rapida dovuta a malattie vascolari e cardiache che si verifica in persone le cui condizioni possono essere definite stabili. Nell'85-90% dei casi, la causa di questa condizione è la malattia coronarica, compreso il decorso senza sintomi gravi.
- asistolia del cuore;
- fibrillazione ventricolare.
Quando si esamina il paziente, si nota il pallore della pelle. Sono freddi e hanno una tinta grigiastra. Gli alunni diventano gradualmente più larghi. I suoni del polso e del cuore non sono praticamente determinati. La respirazione diventa agonica. Tre minuti dopo, la persona smette di respirare. La morte sta arrivando.
Diagnostica
- elettrocardiogramma;
- angiografia coronarica (angiografia coronarica);
- TAC;
- MRI del cuore (risonanza magnetica).
Trattamento
Il trattamento dell’insufficienza coronarica deve essere iniziato il più presto possibile per ottenere risultati favorevoli. Non importa quale sia la causa di questa condizione, ma richiede un trattamento qualificato. Altrimenti potrebbe verificarsi la morte.
Il trattamento della sindrome da insufficienza coronarica deve essere effettuato solo in condizioni stazionarie. La terapia è piuttosto lunga e presenta molte sfumature. La prima cosa da fare è combattere i fattori di rischio per la malattia coronarica:
- evitare di mangiare troppo;
- alternare correttamente periodi di riposo e attività;
- dieta (particolarmente importante per il cuore);
- aumentare l'attività fisica;
- non fumare né bere bevande alcoliche;
- normalizzare il peso corporeo.
Terapia medica:
- farmaci antianginosi e antiaritmici. La loro azione è mirata alla prevenzione e al sollievo degli attacchi di angina, al trattamento delle aritmie cardiache;
- anticoagulanti (nel trattamento dell'OKN occupano un posto importante, poiché sono destinati alla fluidificazione del sangue);
- miele anti-bradichinina. strutture;
- miele vasodilatatore. fondi (Iprazid, Aptin, Obzidan, ecc.);
- farmaci ipolipemizzanti;
- farmaci anabolizzanti.
I trattamenti chirurgici e intravascolari vengono utilizzati per ripristinare il flusso sanguigno nelle arterie coronarie. Questi includono i seguenti metodi:
- bypass coronarico;
- stent;
- angioplastica;
- aterectomia coronarica diretta;
- ablazione rotazionale.
Prevenzione
Un trattamento adeguato aiuterà ad eliminare l'insufficienza coronarica acuta, ma è sempre più facile prevenire la malattia che curarla. Esistono misure preventive che consentono di prevenire lo sviluppo di questa malattia:
- devi esercitarti regolarmente. Puoi andare a nuotare, camminare di più. I carichi dovrebbero essere aumentati gradualmente;
- evitare situazioni stressanti. Lo stress è ovunque nella nostra vita, ma è il cuore a soffrirne maggiormente, quindi bisogna cercare di evitare tali situazioni per proteggerlo;
- dieta bilanciata. La quantità di grassi animali nella dieta dovrebbe essere ridotta;
sintomer.ru
Cause e fattori di rischio
La causa principale della VS è comune grave aterosclerosi dei vasi coronarici quando due o più rami principali sono coinvolti nel processo patologico.
I medici spiegano lo sviluppo della morte improvvisa come segue:
- ischemia miocardica(in forma acuta). La condizione si sviluppa a causa dell'eccessivo bisogno di ossigeno del muscolo cardiaco (sullo sfondo di sovraccarico psico-emotivo o fisico, dipendenza da alcol);
- asistolia- stop, completa cessazione delle contrazioni cardiache;
- riduzione del flusso sanguigno coronarico a causa di un forte calo della pressione sanguigna, anche durante il sonno e a riposo;
- fibrillazione ventricolare- sfarfallio e sfarfallio;
- violazione del funzionamento del sistema elettrico del corpo. Comincia a funzionare in modo irregolare e si riduce con una frequenza pericolosa per la vita. Il corpo smette di ricevere sangue;
- tra i motivi non è esclusa la possibilità di spasmo delle arterie coronarie;
- stenosi- sconfitta dei principali tronchi arteriosi;
- placche aterosclerotiche, cicatrici post-infarto, rotture e lacerazioni dei vasi sanguigni, trombosi.
 I fattori di rischio includono le condizioni considerate:
I fattori di rischio includono le condizioni considerate:
- ha subito un infarto, durante il quale è stata danneggiata un'ampia area del miocardio. La morte coronarica si verifica nel 75% dei casi dopo un infarto miocardico. Il rischio persiste per sei mesi;
- malattia ischemica;
- episodi di perdita di coscienza senza una causa specifica - sincope;
- cardiomiopatia dilatativa: il rischio è di ridurre la funzione di pompaggio del cuore;
- cardiomiopatia ipertrofica - ispessimento del muscolo cardiaco;
- malattie vascolari, malattie cardiache, storia ponderata, colesterolo alto, obesità, fumo, alcolismo, diabete mellito;
- tachicardia ventricolare e frazione di eiezione fino al 40%;
- arresto cardiaco episodico in un paziente o in una storia familiare, incluso blocco cardiaco, bassa frequenza cardiaca;
- anomalie vascolari e difetti congeniti;
- livelli instabili di magnesio e potassio nel sangue.
Previsione e pericolo
Nei primi minuti della malattia è importante considerare quanto sia diminuito in modo critico il flusso sanguigno.
Le principali complicazioni e pericoli di morte improvvisa sono le seguenti:
- ustioni cutanee dopo la defibrillazione;
- recidiva di asistolia e fibrillazione ventricolare;
- trabocco dello stomaco con aria (dopo ventilazione artificiale);
- broncospasmo: si sviluppa dopo l'intubazione tracheale;
- danno all'esofago, ai denti, alle mucose;
- frattura dello sterno, costole, danno al tessuto polmonare, pneumotorace;
- sanguinamento, embolia gassosa;
- danno alle arterie con iniezioni intracardiache;
- acidosi - metabolica e respiratoria;
- encefalopatia, coma ipossico.
Sintomi prima dell'esordio della sindrome
 Le statistiche mostrano che circa il 50% di tutti gli incidenti si verificano senza lo sviluppo di sintomi precedenti. Alcuni pazienti avvertono vertigini e palpitazioni.
Le statistiche mostrano che circa il 50% di tutti gli incidenti si verificano senza lo sviluppo di sintomi precedenti. Alcuni pazienti avvertono vertigini e palpitazioni.
Considerando il fatto che la morte improvvisa si sviluppa raramente in persone che non hanno patologie coronariche, i sintomi possono essere integrati con i segni considerati:
- affaticamento, sensazione di soffocamento sullo sfondo di pesantezza alle spalle, pressione nella zona del torace;
- cambiamento nella natura e nella frequenza degli attacchi di dolore.
Primo soccorso
Ogni persona ai cui occhi si verifica una morte improvvisa dovrebbe essere in grado di fornire il primo soccorso. Il principio di base è eseguire la RCP: rianimazione cardiopolmonare. La tecnica viene eseguita manualmente.
Per fare ciò, dovresti attuare ripetute compressioni toraciche, inalando aria nelle vie aeree. Ciò eviterà danni cerebrali dovuti alla mancanza di ossigeno e supporterà la vittima fino all'arrivo dei rianimatori.
Le tattiche CPR sono mostrate in questo video clip:
Il piano d'azione è presentato in questo video:
Per evitare errori durante la RCP, guarda questo video:
Diagnosi differenziale
La condizione patologica si sviluppa improvvisamente, ma c'è uno sviluppo coerente dei sintomi. La diagnosi viene effettuata durante l'esame del paziente: presenza o assenza di polso sulle arterie carotidi, perdita di coscienza, gonfiore delle vene giugulari, cianosi del busto, arresto respiratorio, contrazione singola tonica dei muscoli scheletrici.
I criteri diagnostici possono essere ridotti ai seguenti:
- mancanza di coscienza;
- sulle grandi arterie, compresa la carotide, il polso non si fa sentire;
- i suoni cardiaci non sono udibili;
- smetti di respirare;
- mancanza di risposta pupillare a una fonte di luce;
- la pelle diventa grigia con una sfumatura bluastra.
Tattiche di trattamento
Il paziente può essere salvato solo con la diagnostica di emergenza e le cure mediche.. La persona viene adagiata su una base dura sul pavimento, viene controllata l'arteria carotide. Quando viene rilevato un arresto cardiaco, vengono eseguiti la respirazione artificiale e il massaggio cardiaco. La rianimazione inizia con un singolo pugno nella zona media dello sterno.
Il resto delle attività sono le seguenti:

- attuazione immediata di un massaggio cardiaco chiuso - 80/90 pressioni al minuto;
- ventilazione polmonare artificiale. Viene utilizzato qualsiasi metodo disponibile. Fornisce pervietà delle vie aeree. Le manipolazioni non si interrompono per più di 30 secondi. Possibile intubazione tracheale.
- viene fornita la defibrillazione: inizio - 200 J, se non ci sono risultati - 300 J, se non ci sono risultati - 360 J. La defibrillazione è una procedura che viene implementata utilizzando apparecchiature speciali. Il medico agisce sul torace con un impulso elettrico per ripristinare il ritmo cardiaco;
- un catetere viene inserito nelle vene centrali. Serve adrenalina - ogni tre minuti, 1 mg, lidocaina 1,5 mg/kg. Se non si ottengono risultati, la somministrazione ripetuta viene mostrata in un dosaggio identico ogni 3 minuti;
- in assenza di risultato si somministra ornid 5 mg/kg;
- in assenza di risultati - novocainamide - fino a 17 mg / kg;
- in assenza di risultati - solfato di magnesio - 2 g.
- in caso di asistolia è indicata una somministrazione d'emergenza di atropina 1 g/kg ogni 3 minuti. Il medico elimina la causa dell'asistolia: acidosi, ipossia, ecc.
Durante l'attuazione della rianimazione cardiopolmonare, tutti i farmaci vengono somministrati rapidamente, per via endovenosa. Quando non c'è accesso a una vena, "Lidocaina", "Adrenalina", "Atropina" vengono introdotti nella trachea, con un aumento del dosaggio di 1,5-3 volte. Sulla trachea dovrebbe essere installata una membrana o un tubo speciale. I preparati vengono sciolti in 10 ml di soluzione isotonica di NaCl.
 Se è impossibile utilizzare uno qualsiasi dei metodi presentati di somministrazione del farmaco, il medico decide sulle iniezioni intracardiache. Il rianimatore opera con un ago sottile, osservando rigorosamente la tecnica.
Se è impossibile utilizzare uno qualsiasi dei metodi presentati di somministrazione del farmaco, il medico decide sulle iniezioni intracardiache. Il rianimatore opera con un ago sottile, osservando rigorosamente la tecnica.
Il trattamento viene interrotto se non si notano segni di efficacia entro mezz'ora. misure di rianimazione, il paziente non è suscettibile all'esposizione al farmaco, è stata rilevata un'asistolia persistente con episodi multipli. La rianimazione non inizia quando è trascorsa più di mezz'ora dal momento dell'arresto circolatorio o se il paziente ha documentato il rifiuto delle misure.
Prevenzione
I principi della prevenzione sono che un paziente affetto da malattia coronarica dovrebbe essere attento al suo benessere. Deve monitorare i cambiamenti nelle condizioni fisiche, assumere attivamente i farmaci prescritti dal medico e aderire alle raccomandazioni mediche.
Per tali scopi, viene utilizzato supporto farmacologico: assunzione di antiossidanti, preduttale, aspirina, carillon, betabloccanti.
É vietato fumare soprattutto durante i periodi di stress o dopo l'esercizio. Non è consigliabile rimanere a lungo in stanze soffocanti, è meglio evitare voli lunghi.
Se il paziente si rende conto che non può per gestire lo stress, è consigliabile sottoporsi ad una consulenza con uno psicologo al fine di sviluppare un metodo per una risposta adeguata. Il consumo di cibi grassi e pesanti dovrebbe essere ridotto al minimo, l'eccesso di cibo dovrebbe essere escluso.
Limitazione delle proprie abitudini, controllo consapevole del proprio stato di salute sono i principi che aiuteranno a prevenire l’insufficienza coronarica acuta come causa di morte e a salvare vite umane.
Infine, ti suggeriamo di guardare un altro video sui sintomi che accompagna questa condizione, su come prevenirla e come aiutare se fallisce:
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0