Crollo
L’endometriosi è una malattia comune che presenta sintomi piuttosto lievi. Per questo motivo viene diagnosticato in una fase abbastanza tardiva. Tuttavia, è pericoloso e può portare alla sterilità, nonché al rischio di un processo oncologico. Per questo motivo, il trattamento di questa malattia deve essere iniziato in modo tempestivo e le donne dovrebbero sapere come si manifesta e cosa caratterizza l'endometriosi di 2 ° grado per una visita tempestiva dal medico.
caratteristiche generali
L’endometriosi è una malattia ormono-dipendente, si sviluppa in condizioni di alti livelli ematici di estrogeni e di uno squilibrio ormonale generale. In una situazione del genere, le cellule endometriali iniziano a dividersi attivamente, di conseguenza i tessuti crescono. Va notato che le cellule tipiche con una struttura cellulare standard si dividono. Se le cellule in divisione diventano atipiche (differiscono per dimensioni, forma, numero di organelli, ecc.), Ciò potrebbe indicare un processo canceroso.
Allo stesso tempo, la crescita dei tessuti avviene sia in profondità nel miometrio che in larghezza, cioè i fuochi occupano un'area crescente. Con una tale malattia in atto, i tessuti endometriali possono essere trovati nell'intestino, negli ureteri e persino nei polmoni.
L'endometrizus stesso può inizialmente svilupparsi su qualsiasi organo in cui è presente l'endometrio: l'utero (superficie interna ed esterna), le tube di Falloppio, le ovaie, ecc. Un altro nome per questa malattia è l'adenomiosi.
Ma quali sono le caratteristiche dell'endometriosi di 2° grado? E questo che cos'è? Questa è la fase iniziale dello sviluppo della malattia. Mentre nel primo stadio i focolai sono singoli e non fusi tra loro, nel secondo stadio crescono, il loro numero aumenta, l'area della lesione diventa molto più grande, i focolai sono collegati tra loro. Ma in questa fase, i suoi tessuti endometriali non influenzano gli organi vicini e non penetrano nel miometrio, quindi i sintomi sono lievi.
In questa misura, la malattia quasi non dà sintomi. Pertanto, viene diagnosticato molto raramente, per lo più per caso. Se, in media, circa il 30% delle donne in età riproduttiva soffre di endometriosi, alla maggior parte di loro è stata diagnosticata al terzo o quarto stadio.
Sintomi
I sintomi in questa fase sono rari. Potrebbero esserci tali segni:
- Irregolarità mestruali;
- Aumento del dolore durante la sindrome premestruale e durante le mestruazioni;
- Sanguinamento aciclico;
- Aumento della perdita di sangue durante le mestruazioni;
- Disagio e dolore durante i rapporti con la localizzazione dei focolai di crescita sulla cervice o nella vagina.
Come si può vedere dall'elenco, si sta formando un quadro tipico di molte malattie ginecologiche. Per questo motivo, il trattamento di questa condizione può iniziare solo dopo una diagnosi molto approfondita.
Diagnostica
La diagnosi in questa fase è difficile, poiché molti metodi sono impotenti. Sono assegnati i seguenti studi:
- Esame del sangue per ormoni, marcatori tumorali;
- L'ecografia, anche se molto spesso non mostra nulla in questa fase;
- La risonanza magnetica come metodo diagnostico più accurato;
- colposcopia;
- Isteroscopia.
Spesso la malattia viene diagnosticata da segni indiretti, come lo squilibrio ormonale. Ed è lui che viene curato in primo luogo.

Impatto sulla gravidanza
La gravidanza con questa malattia in qualsiasi fase è indesiderabile. L'endometriosi ha un effetto estremamente negativo sul feto. Durante la gestazione sono presenti i seguenti rischi e condizioni:
- Ipertonicità dell'utero a causa di uno squilibrio ormonale;
- La minaccia di aborto spontaneo nel primo e nel secondo trimestre;
- La probabilità di una gravidanza mancata;
- La probabilità di parto prematuro;
- Afflusso di sangue insufficiente alla placenta;
- Placenta previa errata;
- Il rischio di rottura delle pareti dell'utero a causa della loro magrezza;
- Indicazioni al taglio cesareo a causa della ridotta distensibilità cervicale (in alcuni casi).
Il rischio di aborto con questa diagnosi è così alto che alle donne incinte, se non vogliono abortire, viene prescritta una speciale terapia di mantenimento ormonale. E a volte viene loro mostrato anche il ricovero in ospedale.
Di per sé, l'endometriosi riduce significativamente la probabilità di gravidanza, sia a causa di uno squilibrio ormonale, sia a causa dell'endometrio colpito, che rigetta l'embrione. Tuttavia, solo al 40% di tutti i pazienti con questa diagnosi viene diagnosticata l’infertilità.
Con il secondo grado di sviluppo della malattia, questa percentuale è ancora più bassa. Pertanto, è possibile rimanere incinta con l'endometriosi, anche se non così facile come senza di essa, ma non è desiderabile. La ricostituzione può essere pianificata circa sei mesi dopo la fine della terapia farmacologica per la malattia.
Modi e metodi di trattamento
Il trattamento di questa condizione viene effettuato utilizzando due approcci: conservativo e radicale. La prima prevede la cura mediante l'uso di farmaci ormonali medicinali. La seconda prevede un intervento chirurgico. Vengono utilizzati tre tipi di intervento chirurgico:
- Cauterizzazione (coagulazione) con azoto, laser, corrente elettrica o altrimenti utilizzando un laparoscopio. Viene utilizzato per l'endometriosi focale, resistente al trattamento ormonale. In combinazione con la terapia ormonale, il metodo è abbastanza efficace ed è utile perché può essere utilizzato sia nelle pazienti parose che in quelle nullipare;
- Il metodo di raschiamento endometriale può essere utilizzato solo nelle donne che hanno partorito. Aiuta con lesioni estese, con insensibilità al trattamento ormonale. In questo caso l'accesso alla cavità uterina avviene attraverso il canale cervicale;
- La rimozione completa dell'utero in caso di malattia di secondo grado di sviluppo non viene quasi mai utilizzata. Fanno eccezione i casi di recidive multiple e i pazienti in età post-riproduttiva.
Il trattamento farmacologico con tale diagnosi viene utilizzato più spesso. Consiste nell'uso di farmaci ormonali di vario tipo. I contraccettivi orali combinati sono la base di tale terapia. Vengono applicati in corsi della durata dai tre ai sei mesi. Questi sono farmaci come Regulon, Marvelon, Jeanine, ecc. Normalizzano il ciclo mestruale e i livelli ormonali.
In altri casi, i fondi vengono utilizzati per aumentare il contenuto di progesterone nel corpo. Questi sono i farmaci Duphaston, Nemestran. La loro assunzione regolare provoca l'arresto della crescita dei focolai di endometriosi. Il principio di azione di tali farmaci è che formano una condizione simile a una falsa gravidanza.
Gli agonisti dell'ormone di rilascio delle gonadotropine, come Zoladex e Buserelin, influenzano il ciclo mestruale, portando all'assottigliamento dell'endometrio. Di conseguenza, cessa di crescere e i fuochi della crescita si degradano. Tali farmaci vengono somministrati principalmente tramite iniezione. La durata del ciclo di trattamento è di almeno sei mesi. Allo stesso tempo, a volte è sufficiente un'iniezione al mese. 
A volte l’endometriosi di secondo grado viene trattata con antiprogestinici come il Mitfepristone. Questi fondi hanno un effetto diretto sui focolai dell'endometriosi, frenandone la crescita. Hanno molti effetti collaterali come aumento di peso e gonfiore.
Endometriosi interna corpo dell'utero (adenomiosi) è una delle varietà di endometriosi. Con questa patologia, si verificano cambiamenti strutturali nei tessuti muscolari, a seguito dei quali compaiono le cellule endometriali che rivestono la cavità uterina e iniziano a crescere e moltiplicarsi attivamente nel loro spessore. I principali sintomi di questo tipo di endometriosi sono le mestruazioni abbondanti, accompagnate da una sindrome dolorosa pronunciata, la comparsa di macchie sanguinolente. Di solito questa malattia colpisce le donne nella fascia di età dai 35 ai 40 anni.
Focolai di endometriosi interna (adenomiosi) nello spessore dello strato muscolare dell'utero
Sintomi dell'endometriosi interna
Molto spesso, i sintomi dell'endometriosi compaiono più intensamente durante le mestruazioni. La donna avverte dolori lancinanti al basso ventre e alla parte bassa della schiena. La quantità di perdite di sangue in questa malattia aumenta, così come le mestruazioni stesse aumentano nel tempo.
Sintomi caratteristici:
- dolore durante il rapporto,
- cambiamento nella frequenza del ciclo mestruale,
- la comparsa di perdite marroni prima e dopo le mestruazioni,
- dolore intenso nella regione lombosacrale prima dell'inizio delle mestruazioni,
- cambiamenti nella dimensione e nella forma dell'utero,
- impossibilità di gravidanza.
Endometriosi interna 1 grado
Ora la medicina non può dare una risposta esatta al motivo per cui alcune donne sperimentano la crescita dell'endometrio. L'impulso per l'emergere di questa patologia può essere una mutazione che si verifica nei geni e negli enzimi cellulari.
In ginecologia, l'endometriosi viene classificata in base al grado di danno tissutale e all'entità della diffusione della crescita endometriale. L'endometriosi interna di primo grado è caratterizzata dalla presenza di uno o più focolai di patologia sulla superficie dell'utero.
Per l'endometriosi interna di 1o grado, il trattamento inizia se una donna presenta sintomi che minacciano la vita di una donna o presentano forti dolori. Può trattarsi di mestruazioni intense con forte dolore, che possono essere lo stimolo per l'anemia. Inoltre, il trattamento sarà obbligatorio se il paziente non riesce a concepire un bambino proprio a causa di questa patologia.
A seconda dello stadio avanzato della malattia, il ginecologo può trattarla in due modi: con un trattamento farmacologico conservativo o con un intervento chirurgico.
Endometriosi interna 2 gradi
L'endometriosi interna di secondo grado si manifesta con un forte dolore durante le mestruazioni, durante l'attività sportiva, durante il contatto sessuale. Questa condizione fisica incide drammaticamente negativamente sulla qualità della vita di una donna.
Una delle caratteristiche di questa malattia sono i suoi sintomi, che possono essere fondamentalmente diversi in diverse donne con la stessa diagnosi. Tutto dipende dalle caratteristiche individuali del corpo femminile. A volte a una paziente viene diagnosticata l'endometriosi di secondo grado e allo stesso tempo non presenta i sintomi che caratterizzano questa malattia.
La sindrome del dolore grave è il sintomo principale di un disturbo come l'endometriosi interna di 2o grado. Inoltre, gli attacchi di dolore possono comparire non solo durante le mestruazioni, ma anche pochi giorni prima del loro inizio, oppure uno o tre giorni dopo la fine delle mestruazioni.
Circa un quarto di tutti i pazienti con questa diagnosi lamenta dolore nella zona pelvica. Queste sensazioni sono un segno che si è verificato un processo infiammatorio secondario nel corpo negli organi colpiti dall'endometriosi.
A volte l'endometriosi interna e la gravidanza coincidono nel tempo. In questo caso, la gravidanza può fermare il decorso della malattia. Durante questo periodo, una donna non ha periodi, cioè provocano la crescita delle cellule dell'endometriosi nelle pareti muscolari dell'utero. Tuttavia, se a una donna è stata diagnosticata una diagnosi simile prima della gravidanza, in questo caso dovresti attendere il concepimento e sottoporsi prima a un ciclo di trattamento. Nella forma cronica di endometriosi, è meglio rimanere incinta se è trascorso sei mesi senza recidive dopo il trattamento. Nel caso in cui a una donna venga diagnosticata l'infertilità dovuta all'endometriosi, è consigliabile eseguire un intervento chirurgico.

L'endometriosi interna dell'utero e la gravidanza a volte coincidono nel tempo
Trattamento dell'endometriosi interna dell'utero
L'obiettivo del trattamento è arrestare la crescita delle cellule dell'endometriosi, eliminare o ridurre significativamente la sindrome del dolore e ripristinare la capacità della donna di concepire. I metodi di trattamento dell'endometriosi interna sono divisi in conservativi e operativi. Con un metodo di trattamento conservativo, è possibile utilizzare preparati ormonali e farmaci che non contengono ormoni. Tutto dipende da quanto in profondità la patologia è penetrata nella cavità uterina. Inoltre, vengono presi in considerazione il grado di intensità dei segni della malattia, il livello dello stato del sistema endocrino e l'età del paziente.
Nel caso di una forma diffusa di endometriosi interna, si raccomanda un'isterectomia; in una situazione in cui viene diagnosticata l'adenomiosi nodulare, viene utilizzato un metodo chirurgico di trattamento preservando l'organo interessato.
Un altro dettaglio importante che tutte le donne dovrebbero tenere in considerazione è che l'aborto, il trattamento della displasia cervicale mediante termocoagulazione o creodistruzione e il taglio cesareo possono diventare la causa dell'endometriosi interna. Pertanto, le visite dal ginecologo ogni sei mesi per un esame di routine dovrebbero diventare obbligatorie.
Cordiali saluti,
L'endometriosi è la crescita del tessuto endometriale nella regione delle ovaie, delle tube uterine e di altri organi del sistema genito-urinario. Questa patologia provoca spesso un aborto spontaneo. La diagnosi e il trattamento di questa malattia vengono effettuati da un ginecologo. Vengono prescritti farmaci, a volte è necessario ricorrere alla chirurgia. La prognosi della malattia è favorevole, ma quando compaiono i primi sintomi è necessario consultare un medico.
- fumare;
- aumento dei livelli di estrogeni;
- obesità;
- malattia metabolica;
- l'uso di contraccettivi intrauterini (spirali).
- genitale - in cui le eterotopie (parti dell'endometrio) si trovano all'esterno dello strato interno dell'utero, cioè sui tessuti degli organi genitali;
- extragenitale - situato al di fuori del sistema riproduttivo.
- peritoneale che si verifica quando vengono colpite le ovaie, gli organi pelvici e le tube di Falloppio;
- extraperitoneale, che si trova negli organi genitali esterni, nella vagina, nella cervice;
- interno situato nei muscoli dell'utero, che acquisiscono una forma sferica.
- 1. L'endometriosi di primo grado è caratterizzata dal fatto che i focolai sono superficiali e singoli.
- 2. Con la seconda si verifica un approfondimento e un aumento del loro numero.
- 3. Nel terzo grado si nota la comparsa di cisti su due o una ovaia, nonché aderenze (formazioni di tessuto connettivo) sul peritoneo.
- 4. L'ultimo grado della malattia è caratterizzato dal fatto che l'endometrio cresce nella vagina e nel retto e la malattia stessa è difficile da trattare.
- 1. Primo- modifiche minori.
- 2. Secondo- L'endometriosi si sviluppa fino a 1/2 della profondità dell'utero.
- 3. Terzo- viene interessato l'intero spessore delle pareti, cioè si sviluppa una forma diffusa.
- 4. Il quarto- La patologia si estende al peritoneo.
- nausea;
- vomito;
- questioni sanguinose;
- dolore alle ghiandole mammarie.
- 1. Mettere i grumi in una bacinella, aggiungere acqua tiepida e lasciare ammorbidire per una notte.
- 2. Il liquido deve essere drenato e l'argilla mescolata fino a renderla omogenea.
- 3. Successivamente, metti 500-700 g di argilla in una casseruola e scaldala a bagnomaria, quindi mettila su una tela cerata.
- 4. Devi preparare una torta di argilla e attaccarla allo stomaco, fissarla con una sciarpa di lana e lasciarla per due ore.
- 1. Mescolare radice serpentina, poligono, ortica, calamo e cinquefoglia in quantità uguali.
- 2. Erbe (2 cucchiai) versare 400 ml di acqua bollente e lasciare agire per 1-2 ore.
Mostra tutto
Endometriosi: descrizione e cause della patologia
L'endometriosi è una crescita anormale dell'endometrio (il tessuto che si trova nella cervice) oltre i suoi limiti, cioè nella zona delle ovaie, delle tube, della vescica, del peritoneo e del retto, nonché di altri organi. Questa patologia si verifica nelle donne in età riproduttiva (25-40 anni) e nelle ragazze durante la formazione della funzione mestruale. Inoltre, la malattia può svilupparsi nelle donne durante la menopausa, ciò accade nel 2-5% dei casi.
Il meccanismo di sviluppo di questa patologia non è completamente noto. Un gran numero di ricercatori ritiene che in alcune donne il sangue mestruale con particelle dell'endometrio entri nell'addome e nelle tube di Falloppio. In futuro, l'endometrio è attaccato ai tessuti di vari organi. L'endometriosi è anche associata all'interruzione chirurgica della gravidanza, al taglio cesareo, ecc.
Le caratteristiche della struttura delle tube di Falloppio e la predisposizione ereditaria, cioè la trasmissione della malattia da madre in figlia, sono elevate. Anche le mutazioni genetiche possono influenzare lo sviluppo di questa patologia.
I seguenti fattori aumentano il rischio di sviluppare endometriosi:
endometriosi

Classificazione delle malattie
Esistono diversi tipi di endometriosi, che si dividono a seconda della localizzazione:
L'endometriosi della forma genitale è divisa in diverse sottospecie.:
A seconda della profondità delle lesioni, si distinguono quattro gradi di endometriosi:
Ci sono quattro fasi nello sviluppo di questa malattia:
Le lesioni endometriali variano in forma e dimensione. Hanno un colore rosso scuro, bordeaux e sono separati dai tessuti dell'organo da cicatrici di tessuto connettivo bianco. Al momento dell'inizio del ciclo mestruale diventano pronunciati. Man mano che la malattia progredisce, possono crescere nei tessuti o localizzarsi superficialmente, il che facilita la diagnosi.

Principali sintomi
Nelle fasi iniziali, la malattia procede in modo latente (senza segni pronunciati). Successivamente iniziano a comparire i sintomi dell'endometriosi, presentati nella tabella.
| Sintomo | Descrizione |
| Dolore | La maggior parte delle donne lamenta dolore nella zona pelvica. La sindrome del dolore può svilupparsi nel paziente durante il ciclo mestruale o essere osservata costantemente. Si verifica con l'infiammazione sullo sfondo di questa patologia. Le mestruazioni sono accompagnate da forti dolori nel 40-60% dei casi, soprattutto nei primi tre giorni. Tale sintomo è associato al sanguinamento nella cavità della cisti e ad un aumento della pressione al suo interno, all'irritazione dell'addome e allo spasmo dei vasi uterini. Sono presenti rapporti sessuali dolorosi (con diffusione dell'endometriosi alla zona vaginale, utero e retto) e dolore durante la defecazione e la minzione |
| Mestruazioni abbondanti | Con questa malattia si osservano mestruazioni abbondanti e prolungate (più di 7 giorni). Come complicazione, l'anemia si verifica sullo sfondo di una grande perdita di sangue, che è accompagnata da debolezza e pallore della pelle. |
| Infertilità | L’infertilità si verifica nel 25-40% delle persone con endometriosi. Ciò è dovuto a cambiamenti patologici nelle ovaie e ad una diminuzione dell'immunità. |
| Disordini neurologici | A causa del fatto che con questa malattia si verifica la compressione dei nervi, i pazienti possono manifestare disturbi neurologici e mentali. È possibile un aumento del pianto e dell'irritabilità. Mal di testa frequenti |
C'è una diminuzione dell'efficienza e della concentrazione, vertigini e aumento della fatica.

Diagnostica
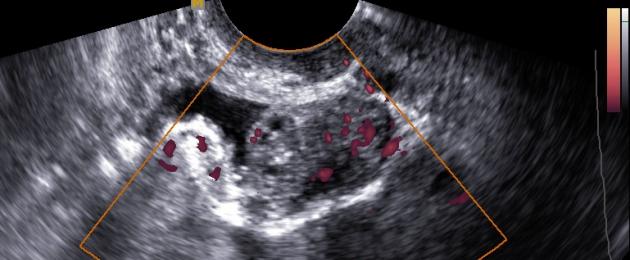
La diagnosi della malattia viene effettuata sulla base dei reclami del paziente, dei dati anamnestici e dell'esame. Si consiglia di effettuare un esame vaginale, rettale e vaginale. Grazie alla colposcopia (esame della vagina e delle sue pareti) e all'isterosalpingoscopia (esame della pervietà delle tube di Falloppio), è possibile chiarire la posizione e la forma della lesione. Quando si studiano i marcatori tumorali, si osserva il loro aumento nel sangue.
Gli ultrasuoni vengono utilizzati per monitorare la dinamica della terapia. La tomografia computerizzata a spirale consente di valutare la gravità del danno ad altri organi. Con l'aiuto della laparoscopia (esame endoscopico), è possibile esaminare i focolai di endometriosi. A volte ricorrono alle radiografie delle tube di Falloppio e dell'utero.
Trattamento
Il trattamento della malattia viene effettuato tenendo conto dell'età, del numero di gravidanze e dei parti, della gravità e della localizzazione. È necessario tenere conto della presenza/assenza di comorbidità. La terapia viene effettuata con l'aiuto di farmaci e interventi chirurgici.
Farmaci
Se una donna ha un decorso asintomatico della malattia, è giovane o in premenopausa, ha bisogno di mantenere o ripristinare la funzione fertile, allora è indicata la terapia farmacologica. Vengono prescritti agenti ormonali (gruppo estrogeno-gestageno). Questi farmaci sopprimono la produzione di estrogeni e sono efficaci nella fase iniziale dello sviluppo dell'endometriosi.
Non dovresti assumere medicinali da solo, perché hanno effetti collaterali:
È consentito l'uso di gestageni (progesterone, didrogesterone). Il corso del trattamento dura da 6 a 8 mesi ininterrottamente. Questi farmaci vengono utilizzati in qualsiasi fase della patologia e la loro assunzione è accompagnata dalla comparsa di uno stato depressivo e di spotting intermestruale.
Farmaci antigonadotropi utilizzati attivamente (danazolo), che sopprimono la produzione di gonadotropine. La durata della terapia è di almeno sei mesi. Se le donne hanno un eccesso di ormoni androgeni, questo gruppo di farmaci è controindicato. Gli effetti collaterali includono aumento della sudorazione, variazioni di peso, aumento dell'untuosità della pelle, aumento dell'intensità della crescita dei peli sul corpo.
Ridurre la quantità di estrogeni triptorelina e goserelina. Antispastici e analgesici alleviano il dolore (drotaverina).

Intervento chirurgico
Negli stadi intermedi e gravi della malattia può essere prescritto un intervento chirurgico. In assenza di dinamiche positive con la terapia farmacologica, si ricorre alla rimozione delle eterotopie.
La rimozione dell’utero (isterectomia) o la rimozione delle ovaie e delle tube (annessiectomia) è indicata per le donne di età superiore ai 40 anni.
Ci sono casi di recidiva (nel 15-40% dei pazienti). In questo caso viene eseguita una seconda operazione.
Terapia con rimedi popolari
In aggiunta al trattamento principale, puoi utilizzare i rimedi popolari a casa. Si consiglia di utilizzare argilla grigia o blu come segue:
La durata della terapia è di 5-8 sedute.
La raccolta ginecologica di erbe è efficace per l'endometriosi. Per preparare l'infuso occorrono:
Schema d'uso: mezzo bicchiere prima del pasto. Il corso del trattamento è di 30-31 giorni.
Per ripristinare i livelli di emoglobina, si consiglia di utilizzare la farina di grano saraceno, che va lavata con latte caldo tre volte al giorno in un cucchiaio.
Per eliminare il dolore, puoi bere l'infuso di trifoglio (1 cucchiaio di erba per 200 ml di acqua) tre volte al giorno per 1/2 tazza. L'infusione dall'utero del maiale aiuta a ripristinare il ciclo mestruale. Wintergreen è usato per l'ostruzione delle tube di Falloppio e l'amore invernale per prevenire il sanguinamento uterino.
Prevenzione e prognosi
Per prevenire l'endometriosi durante i rapporti sessuali, è necessario utilizzare contraccettivi ormonali. Si consiglia di essere costantemente esaminati da un ginecologo per la presenza / assenza di malattie del sistema riproduttivo. Se sono presenti, devono essere trattati tempestivamente. Se una donna ha abortito, è anche necessario essere visitata regolarmente.
Con l'automedicazione è possibile la formazione di cisti e una diminuzione della pervietà delle tube di Falloppio.
In assenza di ricadute nella paziente per cinque anni, possiamo parlare della sua completa guarigione. Nel 60% dei casi, dopo l'intervento chirurgico, il recupero avviene nelle donne di età compresa tra 20 e 36 anni.
Con l'endometriosi si formano cisti ovariche, piene di sangue mestruale vecchio, che causa infertilità. La probabilità di rimanere incinta dopo il completo recupero è del 15-56% nei primi sei mesi fino a un anno. I medici notano l'impatto negativo dell'endometriosi sul corso della gravidanza. Questa malattia riduce le possibilità di avere un figlio e spesso porta ad un aborto spontaneo.
L'endometriosi è una malattia femminile comune che si manifesta con una vasta gamma di sintomi, ma le ragioni per lo sviluppo della patologia, nonché i modi per prevenirla, non sono state completamente studiate. La malattia necessita di un'eliminazione immediata, poiché è irta di infertilità. Puoi fermare rapidamente il processo infiammatorio solo nella fase iniziale del suo sviluppo, ma per questo è necessario visitare regolarmente il ginecologo.
Quali sono le caratteristiche della malattia
Per comprendere l'essenza della malattia, è necessario conoscere la struttura anatomica dell'utero e il suo significato fisiologico.
L'utero è un organo cavo: si collega alla vagina grazie al collo, un segmento speciale. Le tube di Falloppio gli permettono di comunicare con il peritoneo e con le ovaie. Il rivestimento interno dell'utero è l'endometrio. Durante ogni mestruazione, l'organo genitale viene pulito: quasi l'intero strato viene strappato. Il processo avviene zonalmente, alternativamente, non simultaneamente. Quindi l'interno dell'utero si rinnova.
L'endometriosi è caratterizzata dall'ingresso dell'endometrio in segmenti insoliti e dalla loro successiva crescita in essi. Queste aree includono il tessuto muscolare dell'utero, la struttura delle ovaie, l'epitelio mucoso della cavità addominale e la vagina. La localizzazione dell'endometrio patologico è chiamata focus ectopico. Il processo di formazione e crescita dello strato interno attraversa tutte le fasi, dalla maturazione delle cellule al loro rigetto.
Perché si verifica l'endometriosi?
La malattia in questione non si verifica mai in un contesto di completo benessere. Altri disturbi o azioni creano condizioni favorevoli per il suo sviluppo. La comparsa della patologia è preceduta da diversi eventi:
Malattie infiammatorie croniche dell'utero. Anche le infezioni pregresse degli organi vicini - ovaie, tube di Falloppio - agiscono come fattore predisponente.
Interventi chirurgici trasferiti sugli organi pelvici.
Aborti frequenti nella storia (il curettage di un uovo fetale attaccato all'interno dell'utero raramente passa senza lasciare traccia per la salute di una donna).
Taglio cesareo rinviato.
La presenza in passato di curettage diagnostico della cavità uterina, parto artificiale a lunga età gestazionale.
Storia degli interventi laparoscopici.
L'endometriosi si verifica nel tempo nelle donne che scelgono l'aborto come metodo contraccettivo preferito, danneggiando permanentemente lo strato interno dell'utero. Data l'elevata probabilità di sviluppare un'infiammazione di questo organo, i ginecologi prescrivono alla donna la migliore opzione contraccettiva, richiedendo il rigoroso rispetto delle raccomandazioni nel periodo successivo all'aborto. Gli appuntamenti si riducono all'assunzione di antibiotici, al rifiuto di sollevare pesi e al riposo sessuale.
Come riconoscere l'endometriosi

Riconoscere la presenza della malattia è abbastanza semplice. I principali segni dell'endometriosi sono evidenti per una donna attenta alla propria salute. I seguenti fenomeni patologici indicano una violazione che progredisce all'interno dell'utero:
1. Dolore eccessivo durante le mestruazioni (a causa della contrazione dell'utero). Il dolore dell'endometriosi in alcuni casi clinici predispone allo svenimento. All'inizio delle mestruazioni si nota un'intensa sensazione spiacevole. Questo periodo è caratterizzato da una maggiore contrazione del tessuto muscolare dell'organo riproduttivo. A causa degli spasmi, si verifica l'esfoliazione dell'endometrio, anche nelle lesioni.
2. Sanguinamento massiccio. Le secrezioni vaginali sono scure, ma nella massa totale si possono notare molte strisce di sangue, frammenti del tessuto interno dell'utero.
3. Durata delle mestruazioni. Nelle pazienti con endometriosi, la durata del flusso mestruale è più lunga rispetto alle donne sane. Le medie dovrebbero equivalere a 3-4 giorni. Se ci sono problemi con lo strato interno dell'utero, il rilascio di sangue e coaguli avviene attivamente entro 6 giorni.
4. Comparsa poco prima delle mestruazioni di perdite vaginali marrone scuro. Una scarica simile si nota dopo la fine delle mestruazioni. La donna nota che non c'è sangue in quanto tale, ma le macchie si verificano per altri 2-4 giorni. Lo scarico della massa sanguigna avviene nel periodo pre e postmestruale dai fuochi endometrioidi. Se il miometrio si contrae attivamente, la secrezione entra nella cavità uterina.
5. Secrezione sanguinolenta osservata nel periodo intermestruale. Questo fenomeno patologico è abbastanza comune, ma questo sintomo non motiva le donne a visitare un ginecologo. Ulteriori sanguinamenti tra i periodi indicano uno squilibrio nel background ormonale, che comporta il passaggio di un esame e la correzione con i farmaci.
I sintomi dell'endometriosi si manifestano non solo con disturbi ginecologici, ma anche con disturbi neurologici: il sonno è disturbato, si verifica nevrosi, irritabilità costante. Lo stato psico-emotivo cambia, anche a causa della mancanza di realizzazione nella vita sessuale. Il dolore durante l'intimità, combinato con un aumento della temperatura corporea, esclude la possibilità della sua ulteriore presenza.
Tipi di endometriosi

Esistono diversi tipi di malattia in esame: differiscono a seconda dell'organo in cui si trova la lesione. In ginecologia, ci sono tali forme della malattia in questione:
Endometriosi della cervice. Il tipo più comune di malattia, a causa del danno più frequente a questo segmento del sistema riproduttivo durante le procedure.
Endometriosi delle tube di Falloppio. Secondo il livello di rischio per un'ulteriore maternità, è la forma più grave della patologia in esame.
Endometriosi vaginale. Si presenta come malattia secondaria dopo una lesione simile della cervice.
Endometriosi dell'ovaio. Si sviluppa a causa del trasferimento di cellule attraverso il flusso sanguigno o del flusso linfatico attraverso le tube di Falloppio. La gravità e la natura dei sintomi dipendono dalla localizzazione del focus della crescita endometriale. Può essere posizionato sulla superficie dell'ovaio o all'interno del suo tessuto.
I momenti unificanti per tutti i tipi di malattia sono una sindrome dolorosa pronunciata, la presenza di perdite vaginali, la necessità di visitare un ginecologo e condurre un'ecografia degli organi pelvici.
Gradi di endometriosi (1, 2, 3, 4)

Esistono 4 gradi di endometriosi, che sono collegati alla profondità e alla portata del danno ai tessuti dell'utero.
Primo grado. La mucosa dell'utero è limitata da uno strato di endometrio e tessuto muscolare.
Secondo grado. L'endometrio cresce fino alla metà dell'intera profondità della copertura muscolare dell'organo riproduttivo.
Terzo grado. Le lesioni endometrioidi sono gli strati esterni del tessuto muscolare, lo strato sieroso che ricopre l'utero.
Quarto grado. La crescita dell'endometrio colpisce anche la copertura sierosa.
Il secondo nome per il processo di diffusione dell'endometrio negli strati profondi dell'utero è l'adenomiosi. La transizione della malattia dallo stadio iniziale a quello più grave, il quarto, può avvenire in un periodo di tempo abbastanza breve. Per fare questo, è sufficiente non curare la malattia per sei mesi.
Endometriosi e gravidanza

La cosa triste per le donne che pianificano la maternità è che l’endometriosi e la gravidanza non possono verificarsi contemporaneamente. Inoltre, il concepimento è impossibile a causa delle conseguenze di questa malattia. Le complicazioni includono l'ostruzione delle tube di Falloppio e cambiamenti atrofici nelle ovaie.
Con l'endometriosi, il paziente è preoccupato per il forte dolore. E se non è possibile anestetizzare regolarmente una donna, il medico considera la possibilità di rimuovere completamente l'organo interessato.
Quando la gravidanza non si verifica entro sei mesi, mentre una donna ha una storia di endometriosi, è necessario completare una serie di esami per determinare l'ovulazione, la pervietà delle tube di Falloppio e le condizioni della superficie interna dell'utero.
La prognosi per la gravidanza nelle donne con questa malattia è sfavorevole.
Comportamento nell'endometriosi
Le donne, avendo appreso della loro diagnosi, sono giustamente interessate a come comportarsi correttamente per non aggravare le loro condizioni di salute, per non portare la malattia a uno stadio più grave. Dopotutto, come sai, una complicazione di tale patologia è l'infertilità. Le domande più comuni riguardanti lo stile di vita con la malattia in questione sono se è possibile stare in sauna, in piscina, prendere il sole e fare esercizi in palestra con l'endometriosi.
È vietato visitare la piscina con tale violazione, poiché l'acqua, che non può essere completamente garantita, può causare un'infezione dell'utero. In presenza di sanguinamento vaginale e necessità di visitare la piscina, le donne usano tamponi ginecologici. Quando lo strato interno dell'organo genitale viene rifiutato, è categoricamente impossibile utilizzare questi prodotti per l'igiene intima, "aumentando" così il livello delle secrezioni patologiche. L'infiammazione amplia la sua portata, aumenta il rischio di sviluppare infertilità secondaria.
Sauna, bagno contribuiscono ad aumentare la circolazione sanguigna, che è controindicata in questa patologia ginecologica. Il suo trattamento non può essere combinato con un viaggio in luoghi con temperature ambientali elevate.

La possibilità di rimanere in spiaggia con il processo infiammatorio dell'utero è un punto controverso. Le scottature solari, in quanto tali, non sono correlate all'endometriosi e non possono influenzare la riduzione o l'accelerazione dello sviluppo dell'infiammazione all'interno dell'utero. Ma l'esposizione prolungata al sole è indesiderabile, poiché contribuisce ad un aumento della pressione sanguigna, ad un aumento del flusso sanguigno e ad un rigetto più intenso di frammenti di tessuto dall'utero.
È assolutamente impossibile caricarsi durante la progressione o il trattamento dell'endometriosi. È vietato qualsiasi tipo di attività fisica, poiché può causare un'intensa contrazione dell'utero, che porterà ad una maggiore esfoliazione dell'endometrio, dolore e sanguinamento.
Diagnosi e trattamento dell'endometriosi

Per identificare e confermare la patologia vengono prescritti molti tipi di esami, ma il fattore determinante è la laparoscopia per l'endometriosi, l'ecografia della cavità addominale e degli organi pelvici. Durante lo studio dello stato dell'utero, viene stabilito lo spettro del focus patologico. Successivamente, viene determinata la portata dell'intervento medico.
Il trattamento dell'endometriosi avviene in due modi: chirurgico e conservativo.


Trattamento conservativo. Il background ormonale del paziente viene corretto dal punto di vista medico, il che consente di fermare l'ulteriore crescita dell'endometrio. Fondamentalmente si tratta di contraccettivi orali e iniezioni di ormoni. Tra questi farmaci: Dufaston, Depostat, Tamoxifene, Danazolo.
Chirurgia. L'operazione preferita è la rimozione endoscopica del focus patologico, viene utilizzata anche la sua cauterizzazione. Se una donna non pianifica una gravidanza, l'utero con le appendici viene rimosso. Quando sono interessate le ovaie, le tube di Falloppio o la cavità addominale, l'intervento chirurgico viene eseguito mediante laparoscopia.
Inoltre, i due tipi di trattamento possono essere combinati da un medico.
Trattamento con metodi popolari
La possibilità di trattamento con rimedi popolari dovrebbe essere discussa con un ginecologo. Il medico esaminerà lo stato attuale della parte interna dell'utero, confronterà il quadro clinico con i dati dei risultati del test e solo allora determinerà se è possibile utilizzare trattamenti a base di erbe.
Le piante medicinali non hanno solo un effetto terapeutico diretto, ma anche una serie di effetti collaterali. Vale a dire, sulla base di questa considerazione, il ginecologo approverà o rifiuterà l'opzione del trattamento con decotti, infusi, tè. Un paziente che non è esperto in queste sfumature e che usa i decotti in modo incontrollabile può aumentare il sanguinamento, contribuire ad aumentare o diminuire la pressione sanguigna e farsi del male.
L'endometriosi è una malattia complessa che è pericolosa non solo come patologia separata, ma anche come causa principale di altre complicazioni. Visite regolari dal ginecologo interromperanno il processo in una fase iniziale, evitando così la necessità di rimuovere gli organi interessati.
Il sito è un portale medico per consultazioni online di medici pediatrici e adulti di tutte le specialità. Puoi fare una domanda su "endometriosi 1 2 grado che cos'è" e ottieni una consulenza online gratuita con un medico.
Fai la tua domandaDomande e risposte su: endometriosi 1 2 grado che cos'è
2014-11-26 16:12:44
Maya chiede:
Ciao! Ho 45 anni. La mia diagnosi ecografica nel giugno di quest'anno - Segni di una forma diffusa di endometriosi di 1-2 gradi e sinechia intrauterina (sindrome di Asherman). Ho un problema. Negli ultimi mesi le mestruazioni sono state accompagnate da coaguli e dolore. L'ultima mestruazione è stata il 20 settembre. Il mio ciclo è di 21-23 giorni. Poi c'è stato un ritardo nel tirare i dolori. Le allocazioni lente sono iniziate il 7 novembre e continuano (26 novembre). Cosa dovrei fare, per favore avvisate.
Responsabile Bosyak Yulia Vasilievna:
Ciao Maya! Con uno striscio di sangue così prolungato, è indicata la pulizia, tuttavia, data la sindrome di Asherman, consiglierei non solo la pulizia, ma l'isteroscopia.
2013-08-17 03:26:49
Elena chiede:
Salve dottore, ho 48 anni, sto male dal 2009, ho il ciclo o meno da diversi mesi, o sbava, o se inizia il sanguinamento, non si ferma finché non viene raschiato via, è stato raschiato 5 volte dal 2009, l'ultima volta la dichiarazione è: sanguinamento uterino disfunzionale in premenopausa, miomi multipli del corpo dell'utero di piccole dimensioni in combinazione con endometriosi, iperplasia endometriale, risultati istologici: polipo endometriale fibroso-ghiandolare, sebbene il medico che ha eseguito l'isteroscopia dice che si trattava di iperplasia endometriale, endometrio con pieghe aumentate, rigoglioso, prima del curettage con ecografia m-echo 21 mm, la struttura dell'eco è eterogenea, il trattamento mi è stato prescritto prendendo buserelin depot per 3 mesi o trattamento chirurgico, ma dopo il 3° curettage ho già usato buserelin spray per 3 mesi, comunque l'endometrio è cresciuto fino a 15 mm, poi è iniziato il sanguinamento, che non è finito, di conseguenza si sono raschiati di nuovo e l'istologia è sempre la stessa - un polipo endometriale ghiandolare, ho paura di mettere il deposito di buserelin, perché ho un alto grado di miopia e c'è stata una rottura della retina - l'anno scorso ho avuto 2 operazioni agli occhi, il mio background ormonale non è mai stato controllato, i medici dimmi, ma cosa vedremo lì ed è così chiaro che ci sono molti estrogeni e non abbastanza progesterone, per favore dimmi come vengo trattato ulteriormente, tranne che con buserelin non mi viene prescritto nulla?
2013-06-26 19:07:45
La speranza chiede:
Ciao. Ho davvero bisogno del tuo aiuto. Per favore aiutami a capire la mia situazione. All'età di 30 anni si è verificata la prima gravidanza, che si è bloccata per un periodo di 6 settimane. In ospedale, il medico ha detto che puoi ripetere il concepimento dopo 4 mesi se gli esami non mostrano alcuna infezione. In clinica, Lindinet è stato prescritto per 3 mesi, poi io e mio marito siamo stati testati per le infezioni, tutto era negativo, lo spermogramma di mio marito era buono, la mia ecografia ha mostrato endometriosi cronica di 1 ° grado. Finora sono trascorsi 6 mesi dalla pulizia. Il medico ha suggerito di fare un'isteroscopia, hanno trovato un piccolo polipo, che è stato rimosso e Marvelon è stato nuovamente prescritto per 6 mesi. Oggi sono passati 11 mesi dalla detersione, prendo 4 mesi di Marvelon, il medico dice che servono sicuramente 6 mesi, poi una biopsia endometriale e poi "si vedrà". Alle mie domande, perché prendo Marvelon per così tanto tempo, perché ho bisogno di una biopsia, cosa dovrà essere fatto dopo la biopsia e quanto tempo ci vorrà, il medico dice che non c'è bisogno di affrettarsi. Capisco tutto, ma quando??? Chiedo il vostro consiglio: è necessario un esame del genere dopo la prima ST, è necessario fare una biopsia, quando si può pianificare il concepimento dopo una biopsia? Facevo tutto quello che diceva il dottore, ma ora dubito che qualcosa non va? Molte grazie.
Responsabile Palyga Igor Evgenievich:
La tattica del tuo medico è corretta in linea di principio, ma... L'isteroscopia era d'obbligo, in presenza di endometriosi, i focolai endometrioidi vengono immediatamente cauterizzati. Il polipo è stato rimosso, Marvelon è prescritto per un periodo da 3 a 6 mesi. Non capisco bene perché eseguire una biopsia endometriale dopo l'isteroscopia, soprattutto perché dopo una biopsia ci vorrà del tempo per ripristinare l'endometrio. Se lo desideri, puoi smettere di prendere i COC e pianificare una gravidanza, nessuno può proibirti di farlo. Secondo le statistiche, il 10% delle gravidanze finisce purtroppo nelle prime fasi con un fallimento e non sempre è possibile stabilirne la causa. Una gravidanza congelata non significa ancora nulla, se una situazione del genere si ripetesse più volte, allora ci sarebbero ragioni per ulteriori esami. Vi auguro il successo!
2013-06-25 14:06:15
Arina chiede:
Endometrio 4 mm, corrisponde alla 1a fase del ciclo mestruale, omogeneo, La cavità uterina non è dilatata, il confine con il miometrio è sfocato, irregolare, miometrio con eterotopie endometrioidi di 1o grado, i nodi miometri non sono visualizzati, Il destro l'ovaio è tipicamente localizzato, l'apparato follicolare è multifollicolare, formazioni volumetriche: non visualizzate
Conclusione: endometriosi dell'utero
Cosa significa?
Responsabile Gritsko Marta Igorevna:
Hai anche scritto chiaramente la diagnosi: endometriosi dell'utero, che può dare dolore e infertilità. Inoltre, hai un'ovaia multifollicolare, che indica uno squilibrio ormonale. Con la conclusione dell'ecografia è necessario contattare un ginecologo che prescriverà un trattamento correttivo, a seconda dell'età, della storia medica e di altri fattori. Potrebbe essere necessario eseguire un'isteroscopia con cauterizzazione delle lesioni endometrioidi.
2012-11-11 18:30:04
Giulia chiede:
Ciao. Ho 21 anni. Descriverò la mia situazione. Non ci sono state gravidanze, sposate, un solo partner. La prima mestruazione a 13 anni, ciclo di 30-32 giorni, dura 6 giorni. Stiamo cercando di rimanere incinta da 1 anno e non funziona niente. nell'ultimo anno, le mestruazioni non sono regolari, poi 30 giorni, poi 32, poi 37, poi 40. secrezione: 3 giorni prima delle mestruazioni e 3 giorni dopo, marrone, come se sbavasse, al centro, trasparente, che scorre diritta e per lo più odore biancastro bruscamente. È stata osservata per 3 anni da diversi ginecologi. Nessuno di loro può dire chiaramente cosa fare. Rivelato: alto rischio di oncogenicità dell'HPV - alto da 10 a 7 gradi e dopo diminuzione antivirale; anche l'herpes brillante. Altre infezioni sono negative. Trovato erosione della cervice. Dati colposcopici: la cervice è cilindrica, non deformata, l'apertura è a fessura, ricoperta di epitelio squamoso stratificato: liscio, lucido; vasi: il disegno è diffusamente accentuato; cambiamenti: sul labbro anteriore e posteriore si insinua un'ectopia di 1,5 cm di diametro con isole di epitelio metaplastico lungo la periferia con lingue sottili. La zona di trasformazione è significativa; prova con acido acetico: epitelio aceto-bianco, pronunciato, persistente 9-11 ore; l'area iodio-negativa corrisponde alla zona di trasformazione e all'ectopia; semina sulla microflora dalla vagina: non c'è crescita della microflora; striscio normale: 3o grado di purezza, molto muco, leucociti 15-20 in p / sp, il resto è normale; uzi l'ha fatto molte volte: endometrio sottile e costantemente il giorno 7 e il giorno 15; l'endocervice è ingrandita; vengono scritti segni di endocervicite, il follicolo è dominante ogni mese, ma non corrisponde alla dimensione desiderata, le ovaie sono di dimensioni normali; il trattamento è stato ripetuto per 3 anni con antivirali, antibiotici, supposte di ogni tipo, isoprinosina e altri; non ci sono state operazioni. C'erano lievi dolori doloranti alle ovaie, hanno detto annessite cronica, quella destra era vicino all'utero. All'esame manuale, era doloroso quando veniva applicata la pressione sulle ovaie, ma dopo il trattamento non c'era più nulla del genere. Per favore dimmi cosa devo fare? L'attuale medico dice che l'endometriosi cronica è possibile, dice che devi fare l'isteroscopia, l'isterosalpingografia. Ho paura che possa solo far male, non voglio arrampicarmi lì proprio così. Quanto è appropriato nella mia situazione? Voglio donare il sangue per gli ormoni: darà qualcosa? Qual è la ragione della mia infertilità: endometrio sottile? Forse il motivo sono le aderenze dovute ad annessite cronica cronica? E se il medico dicesse solo eco. È possibile farne a meno nella mia situazione? Per favore aiutatemi, io e mio marito vogliamo davvero un figlio. (il marito viene esaminato); Aiuto!!!
Responsabile Palyga Igor Evgenievich:
Risolviamo la cosa in ordine. Per prima cosa devi fare test per gli ormoni: FSH, LH, prolattina, estradiolo, progesterone. Tutto, tranne il progesterone, viene somministrato per 3-5 giorni di m.c. Il progesterone viene somministrato per 21 giorni m.c. Inoltre è necessario effettuare la follicolometria, a partire dal 7° giorno del m.c. Questi esami permetteranno di valutare qual è il tuo background ormonale, se i follicoli si sviluppano normalmente e se avviene l'ovulazione, perché l'endometrio è sottile. Inoltre, si osserva una secrezione marrone dopo i rapporti sessuali o nel periodo intermestruale? Se dopo il rapporto ciò indica problemi alla cervice, ma se rimarrai incinta nel prossimo futuro e data la tua età, sarà possibile trattare radicalmente la cervice dopo il parto. Il trattamento conservativo, a quanto ho capito, sei passato. Se si osserva una secrezione nel periodo intermestruale, ciò può indicare endometriosi, che di solito è accompagnata da dolore. In questo caso è necessario sottoporsi ad un'ecografia, alla sua conclusione sarà possibile navigare. Potete inviarmi i risultati delle ispezioni per l'analisi.
2011-03-06 18:36:34
Ramsia chiede:
Buongiorno cari dottori!
07/01/2009 all'età di 47 anni ho subito un intervento chirurgico per displasia cervicale di 3° grado (il focus era nel collo di 05, * 1 cm) - estrusione cervicale con appendici. Non c'era la menopausa e le ovaie erano sane, ma il ginecologo-oncologo mi ha consigliato di asportare urgentemente anche le ovaie prima dell'operazione. tenendo conto della loro esperienza e della mia patologia, posso portarli nuovamente sul tavolo operatorio con tale patologia o anche peggio, non mi hanno lasciato altre opzioni e ho accettato.
Dopo l'operazione si sentiva più o meno soddisfatta.
Ma dopo 8 mesi c'è stato dolore al basso ventre, una sensazione di pesantezza, il dolore si irradia all'osso sacro, al retto. Ho smesso di sentire la voglia di defecare, avverto una specie di sensazione sgradevole e con l'esame digitale sento che l'ampolla rettale è piena di feci e sento il rigonfiamento del moncone vaginale nel retto. Debolezza, stanchezza: questi dolori mi tormentano ormai da un anno. È diventata nervosa e irritabile. Sto già pensando al suicidio (vorrei poter prendere dei sonniferi e addormentarmi, dimenticandomi di questo dolore). Prendo Angelique da 7 mesi, perché. si sono verificati vampate di calore e aumento di glucosio, colesterolo e problemi alla vescica. È andata un po' meglio.
Alla TC della piccola pelvi - Condizione dopo l'asportazione dell'utero con appendici. Il moncone della vagina con contorni chiaramente irregolari, il tessuto circostante con alterazioni fibrose e "piccole" calcificazioni. La vescica è significativamente piena, di forma usuale con contorni chiari e uniformi, il contenuto è omogeneo.
Ultrasuoni degli organi pelvici: nella piccola pelvi è presente un processo adesivo, non sono state identificate formazioni visibili, la vescica ha contorni chiari e uniformi, le pareti sono compattate, senza formazioni aggiuntive visibili.
Volume dell'urina iniziale:-350 ml.
Il volume dell'urina residua è di 55 ml.
Irriografia - Con l'introduzione retrograda di una sospensione liquida di bario, sono state eseguite tutte le sezioni dell'intestino crasso fino alla cupola del cieco. La localizzazione delle anse del sigma e del colon discendente è disturbata.Il colon discendente è spostato medialmente, lega la piega del ginocchio, il sigma forma molteplici pieghe e attorcigliamenti sullo sfondo del suo allungamento, lo spostamento delle anse è nettamente limitato e doloroso. Nel colon discendente, nel sigma, l'austrazione è levigata, irregolare, le pieghe della mucosa sono moderatamente ispessite, l'austrazione simmetrica è conservata in tutto il resto del colon. Non sono state riscontrate costrizioni organiche o difetti di riempimento.
conclusione: R segni di violazione della localizzazione anatomica del colon distale come segno indiretto di malattia adesiva, segni di colite cronica.
EGDS-L'esofago è liberamente percorribile, la mucosa è rosa. Mucosa gastrica, rosa, edematosa, sfintere pilorico concentrico. Il bulbo 12 del duodeno non è deformato, la mucosa è rosa, sembra “cereali mannolici!” La parte cipolla è rosa.
Conclusione: gastrite superficiale Infiammazione moderata Segni indiretti di pancreatite.
Colonscopia: l'area perianale è pulita. La colonscopia è stata eseguita fino all'angolo splenico del colon. La mucosa è dappertutto rosa, il disegno vascolare non è modificato. La peristalsi è uniforme, la conclusione è che non c'erano segni di infiammazione.
Qualche giorno fa sono andata a fare un consulto con un chirurgo e un ginecologo sulla malattia adesiva. Il ginecologo ha prescritto l'elettroforesi sul basso ventre con lidasi (sono passati 1,5 anni dall'operazione), la lidasi aiuterà adesso? Ho sentito parlare della longidase, che cos'è? Aiuta?
Il chirurgo guardò i risultati dei miei esami e mi mandò da un oncologo: lasciami capire che tipo di "piccole" calcificazioni sul peritoneo! Se il processo adesivo
poi aspetteremo l'OKN. Poi, secondo le indicazioni di emergenza, saremo operativi.
IN COME! Quindi bisogna aspettare l'OKN o la peritonite o la necrosi intestinale! E se l'ambulanza non arriva in tempo o porterà un chirurgo ubriaco per le vacanze! E allora, muori!
2 giorni fa sono andato da un altro chirurgo, perché. nessuna forza per sopportare il dolore. La chirurga ha esaminato tutti gli esami e il mio stomaco e ha diagnosticato una malattia adesiva della cavità addominale: Dolicosigma. Colonoptosi Coccigodenia.
Ha prescritto Movalis, candele Milgama N. 10 Magnetoterapia sulla croce. Elettroforesi con novocaina n. 10.
Mi ha consigliato di consultare un proctologo - forse dice prolasso dell'intestino tenue?
Sono stanco di medici, farmaci e dolore. Non voglio vivere! Ma sembra che non sia ancora vecchia e io ho bisogno di lavorare molto, ho un prestito in banca, ma non posso lavorare.
Dica o dica per favore, è possibile togliere solderings da un laparoscopio. Ho sentito che è finito. Non ce l'abbiamo ad Astrakhan e i nostri chirurghi sono contrari a questo metodo di rimozione delle aderenze. Dicono che si gonfia lo stomaco con gas di carbonio, quando tutto è in aderenze, anche la normale posizione anatomica dell'intestino è disturbata! Sì, e puoi morire durante questa operazione, in generale mi hanno consolato.
E inoltre. Per favore dimmi quale metodo di ricerca e quale medico può diagnosticare il prolasso dell'intestino tenue?
Se nella mia situazione è possibile sezionare le aderenze con un laparoscopio, allora dove è fatto bene (per non guadagnare ancora più problemi e morire) Dopo l'isterectomia con appendici, per displasia cervicale 3 cucchiai. Nella risposta istologica dopo l'intervento l'endometrio è in fase di proliferazione FBG, fibromioma. Nel collo della ghiandola dell'endocervice. Nella zona della faringe esterna, epitelio squamoso con paracheratosi, ipercheratosi. Nelle ovaie, tessuto della teca, corpi bianchi. Visti gli esiti di questo quadro istologico avevo l'endometriosi? se sì, può esserci dolore all'addome a causa di ciò o si tratta di aderenze? Se hai l'endometriosi, come puoi trattarla?
Aiutami per favore. Grazie.
Responsabile Tovstolytkina Natalia Petrovna:
Ciao Ramsia. Cominciamo con l'ultima domanda. I dati della tua conclusione istologica non danno alcun motivo di sospettare che tu abbia l'endometriosi. Per quanto riguarda il processo adesivo, è molto dubbio che sia iniziato 8 mesi dopo l'intervento. Piuttosto, potrebbe essere prima, ma è necessario cercare un'altra causa del dolore che è apparso. È necessario iniziare con una consultazione con un neurologo, magari una risonanza magnetica per escludere malattie della colonna vertebrale che possono causare dolore simile. Anche la terapia ormonale sostitutiva è obbligatoria, quindi i pensieri suicidi passeranno da soli. Per quanto riguarda i preparati enzimatici, è molto dubbio il loro effetto un anno o due dopo l'operazione. Dopo un'altra operazione per tagliare le aderenze, potresti svilupparne di nuove, perché. Ecco come il tuo corpo reagisce agli interventi chirurgici. E non dimenticare uno stile di vita sano: una dieta che non stitichezza, terapia fisica, piscina, ecc. L'80% della salute sei tu stesso, senza medici e medicine. Buona fortuna.
2011-01-28 11:36:08
Olena chiede:
Buon pomeriggio! Ho una domanda del genere. Ho avuto una procedura di inseminazione artificiale 2 volte. In Germania. Vivo ancora qui. L'ho fatto in una clinica dove mi ha consigliato il mio ginecologo, il marito di un urologo. In generale, ero sicuro di "Stavo andando da un buon specialista. Gli ho spiegato che 10 anni fa è stata operata di endometriosi in Ucraina (entrambe le ovaie e le tube erano pulite). Mi sono sentita bene per 10 anni. Mi sono sposato, sono venuto in Germania, mi sono ammalato di infiammazione nelle prime 2 settimane. Sono andato dal medico, ho ricevuto un ucraino da Vinnitsa. E qui sono iniziati i miei problemi. Mi ha prescritto solo 3 compresse, che sono per mughetto e funghi, niente antibiotici, aspetta 4 settimane, durante questo periodo durante le mestruazioni c'è stato un forte attacco di dolore, per circa 2,3 ore ho buttato giù il naso, il mio medico era in vacanza in Ucraina, al ricevimento di gennaio le ho raccontato tutto, non ha nemmeno guardato l'ecografia, ha detto che in Germania le fa spesso male lo stomaco a causa dell'influenza intestinale, come se qui ci fosse qualcosa del genere. Sono rimasto sorpreso che non mi abbiano guardato affatto. Ma non c'era altro dolore e mi sono calmato.
(Il fatto è che prima della prima operazione non avevo alcun dolore forte, anche se c'erano delle cisti.) Poi a febbraio, durante le mestruazioni, un altro attacco di dolore forte, sono andato subito da lei. Il medico ha guardato e ha trovato una ciste . Ha detto che era endometriotica , entra in contatto con l'intestino e provoca dolore. Mi sono stati prescritti antibiotici, la cisti è diminuita solo di 0,5 cm. È rimasto circa 1 cm. Poi mi sono stati prescritti contraccettivi, il medico ha detto che aiutano anche con endometriosi. Allo stesso tempo, le dicevo tutto il tempo che avevo una domanda sul bambino. Passò un anno, il medico disse che la cisti rimaneva ancora circa 0,7 cm. già l’età incalza. La ginecologa è partita definitivamente per l'Ucraina, un altro medico ha guardato e ha detto che non c'era endometriosi, né cisti, tutto andava bene. Al centro di fecondazione in vitro il medico ha detto che non era necessaria una laparoscopia di prova, si poteva fare la fecondazione in vitro. Alla prima stimolazione le ovaie non hanno reagito abbastanza. Alla seconda stimolazione (una dose maggiore) è stato ottenuto 1 embrione. si verifica, di notte si verifica un orgasmo arbitrario, dopo di che c'è un forte dolore. Poi sono iniziate le mestruazioni. Ho controllato con il mio ginecologo, ha detto che andava tutto bene, non c'erano cisti. Ma i test hanno mostrato infiammazione. Non ero a casa per Dopo 3 settimane non ho letto la lettera, quando sono arrivata a casa siamo tornati al centro per la fecondazione in vitro, ho chiesto di nuovo al medico del centro se avevo ancora bisogno della laparoscopia, era già arrabbiato e ha detto di no. Durante l'ultima stimolazione della fecondazione in vitro la dose di Merional è stata nuovamente aumentata a 5 pz. al giorno. Durante la stimolazione e nella prima settimana di supporto con Brevactide non ho avvertito sensazioni particolari. Ma nell'ultima settimana mi sono sentito molto male. sotto il petto , dolore transitorio all'addome, né sedersi né stare in piedi, oltre al dolore durante la minzione. Abbiamo chiamato il centro, la ragazza ci ha risposto che non c'era nulla di cui preoccuparsi, bisogna fissare un appuntamento con noi, altrimenti rivolgersi al medico del luogo di residenza, sono arrivata dal medico quando mi erano già iniziate le mestruazioni, il 2° giorno Un anno fa ha visto la mia formazione a 6 cm dal lato dove si trovava la cisti ed è stato portato d'urgenza in ospedale, mi è stato iniettato un antibiotico. Sugli assorbenti cominciò a fuoriuscire una specie di acqua di rose, fui mandato in un'altra clinica per un consulto, videro che questa formazione a sinistra non era una ciste, ma acqua nel tubo, l'ho letto su Internet. che durante il supporto si può formare molta acqua sullo sfondo dell'ormone, probabilmente avevo bisogno di muovermi di più in modo che tutto uscisse durante le mestruazioni, ma non avevo la forza a causa della temperatura, metà dei miei capelli uscivano . a sinistra sotto il seno, dove la pelle sudava pesantemente 2 giorni prima delle mestruazioni, ho visto i brufoli. Pensavo fosse una reazione all'ormone. E poi si è scoperto che si trattava di herpes di 1 ° grado. Lo so Il 90% della popolazione ha l'herpes nel sangue. Ma non mi sono mai mostrato prima. Ora ho una domanda sull'operazione. Dicono che se la fecondazione in vitro viene eseguita di nuovo, le tube devono essere rimosse. Ma mi sembra che questa procedura non mi va bene, ne ho solo paura adesso. Vorrei ripristinare la salute delle mie tube e in generale migliorare me stessa e provare a rimanere incinta in modo più naturale, com'è possibile? E gli specialisti che ripristinano le tubazioni dovrebbero essere separati, oppure può farlo ogni medico che opera? Quello che mi è successo è una conseguenza della sovrastimolazione? Forse la mia ovaia era ancora malata dopo la cisti e questo ha dato infiammazione alle tube, oppure l'infiammazione c'era già dopo la prima fecondazione in vitro, e poi è peggiorata. In generale sono stata curata solo per 8 giorni con antibiotico e 6 giorni di supposte. Questo è tutto ... ora io stesso bevo erbe e dovrei prendere una decisione sull'operazione. Come puoi commentare cosa consigliare. Grazie. P.S. E volevo anche aggiungere, qui non danno informazioni o semplicemente non rivelano quali batteri causano l'infiammazione. Il medico non mi ha offerto alcun test separato per le infezioni. Quando ho ricevuto una lettera sull'infiammazione dopo la prima fecondazione in vitro, non indicava esattamente cosa, sebbene fosse allegata la prescrizione. Un tale sistema.
Responsabile Silina Natalya Konstantinovna:
Elena, se l'idrosalpinge non scompare dopo un corretto ciclo di trattamento, è necessaria la laparoscopia. È difficile per me commentare la tua situazione, poiché non vedo la tua storia medica. Prova a trasmettere con il metodo PTSR su infezioni separate. Inoltre, dovrai sottoporti a diversi cicli di immunoterapia prima della fecondazione in vitro (che in Germania non viene praticata).
2010-11-13 22:42:22
Irina chiede:
Ciao, mi chiamo Irina, ho 30 anni. Voglio consultarti riguardo al mio problema. Nel 2008 ho avuto la mia prima gravidanza. Si sono preparati per la gravidanza, hanno effettuato test per le malattie sessualmente trasmissibili e hanno assunto vitamine. Non c'erano controindicazioni alla gravidanza. La gravidanza si è verificata immediatamente dopo l'abolizione dei contraccettivi orali (Regulon). La gravidanza si è svolta senza tossicosi e senza gonfiore delle ghiandole mammarie. Alla nona settimana apparvero scarse secrezioni. In ospedale le è stata diagnosticata una gravidanza congelata, dei tempi di 4-5 settimane. Il medico ha detto che il motivo è l'ecologia, ecc.
Su consiglio di un medico della clinica, dopo la ST, ha somministrato i seguenti ormoni:
Testosterone - 0,57 ng / ml
Deidroepiandrosterone - solfato - 1,89 mcg, ml
Cortisolo - 36,56 ng/ml
Prima di pianificare la 2a gravidanza, ho superato anche i seguenti test:
Prolattina - 5,0 ng / ml
Ormone follicolo-stimolante - 10,11 mME / ml
Ormone lutenizzante - 6,04 mME / ml.
Prima di pianificare una seconda gravidanza, si è rivolta a un endocrinologo a causa della tensione nella parte anteriore del collo.
In generale, mi sono rivolto a un endocrinologo più di una volta nella mia vita.
Per la prima volta mia madre mi portò da un endocrinologo all'età di sei anni. Nel giugno del 1986 (l'anno dell'incidente) siamo stati a Kiev per 1 settimana, al ritorno mia madre ha visto un ingrossamento della tiroide e mi ha portato da un endocrinologo, ma quello che le ha detto e quello che le ha prescritto non si ricorda, e la tessera dei miei figli è andata perduta.
La seconda volta mi sono rivolto a un endocrinologo all'età di diciassette anni con una ghiandola tiroidea ingrossata. Poi è stato collegato ai cambiamenti adolescenziali nel corpo e gli è stato prescritto qualcosa contenente iodio.
La terza volta che sono andato da un endocrinologo è stato nel 2005 (25 anni). L'ecografia ha rivelato cambiamenti diffusi nella ghiandola tiroidea. Dopo l'autosomministrazione di Iodomarin 200 e di preparati erboristici sedativi, si è sentita meglio e non ha completato l'esame.
Nel 2009, prima della 2a gravidanza, sotto la direzione di un endocrinologo, ha superato i seguenti test:
Ormone stimolante la tiroide - 0,66 mIU / ml
Anticorpi contro la tireoglobulina - 1,99 U / ml.
Risultato dell'ecografia: cambiamenti diffusi nella ghiandola tiroidea.
Come prescritto dal medico, ha assunto per 2 mesi Iodomarin 200, gel Endocrinol sulla zona del collo. L'endocrinologo non ha rivelato alcuna controindicazione alla gravidanza.
La seconda gravidanza è avvenuta 6 mesi immediatamente dopo l'abolizione dei contraccettivi orali (Regulon) e 12 mesi dopo il curettage. La gravidanza si è svolta senza tossicosi e con un leggero gonfiore delle ghiandole mammarie.
A 3-4 settimane di gravidanza, su indicazione di un medico (poiché si sospettava ancora una deviazione ormonale), ho superato i seguenti test:
Progesterone - 21,04 ng/ml
Deidroepiandrosterone - solfato - 2,11 μg / ml.
Non c'erano ragioni per la correzione degli ormoni.
All'ottava settimana è stata registrata per la gravidanza e ha superato tutti gli esami del sangue e delle urine richiesti, non sono state riscontrate deviazioni dalla norma.
A 11 settimane sono apparse secrezioni marroni dal tratto genitale. Nel centro genetico medico, un'ecografia ha rivelato segni ecografici di una gravidanza mancata a 9 settimane.
È stato eseguito il curettage e il campionamento del materiale abortivo.
Conclusione: cariotipo fetale: 45, XO. È stata rivelata una patologia cromosomica fetale - monosomia sul cromosoma X - sindrome di Shereshevski-Turner.
Insieme a mio marito ho superato i test per il cariotipo. Conclusione: la patologia cromosomica non è stata rivelata.
Al Centro genetico medico di Donetsk siamo stati indirizzati a un ginecologo-endocrinologo per un consulto. Nella sua direzione, ha superato i seguenti test:
TSH - 1,2 mlUI/ml
T4 St., - 10,1 pmol / l
Da AT a TPO - 11,2 U / ml
Conclusione: gozzo diffuso di 1° grado, euteriosi.
Trattamento: iodomarin 100 (1 etichetta 1 volta al giorno) - 6 mesi.
holosas 1 cucchiaino x2r. al giorno, 10 giorni di ogni mese
gel diclofenac sulla zona del collo 2 r / giorno - 3 settimane
L'affluenza dovrebbe essere tra 6 mesi.
Ho avuto problemi anche nella parte ginecologica:
Dall'inizio dell'attività sessuale (18 anni), si è rivolta ripetutamente al ginecologo con candidosi e dolore alla parte inferiore o destra dell'addome. Le mestruazioni sono sempre state regolari, abbondanti, moderatamente dolorose.
Nel 2003 sono stato ricoverato in ospedale con un forte dolore alla parte destra dell'addome. Diagnosi alla dimissione: Endometriosi delle ovaie con microperforazione a destra. Mi è stato consigliato il test ormonale. In clinica non hanno riscontrato endometriosi, non hanno prestato attenzione alla raccomandazione e io non ho capito tutto. Quindi il sondaggio non è mai stato fatto. E la diagnosi era la seguente: andexite cronica del lato destro.
Nel 2006, su prescrizione di un medico della clinica prenatale, è andata in ospedale con forti dolori al basso ventre. Diagnosi alla dimissione: esacerbazione della salpingite cronica del lato destro. Idrosalpinge a destra. Colpite micotica.
Nel 2007 è stata nuovamente ricoverata in ospedale. Diagnosi alla dimissione: esacerbazione di annessite cronica bilaterale. Idrosalpinge a destra. Candidosi vaginale. Endometriosi interna. Staphylocarrier dalla vagina. Dopo il secondo trattamento in ospedale si sentiva bene.
Il policlinico Makeevskaya non conferma la diagnosi di endometriosi. Ma dopo la prima e la seconda gravidanza mancata, ho preso Dufaston, come prescritto da un medico di un altro ospedale, e perché. i periodi erano molto dolorosi. Il dolore è iniziato una settimana prima e è terminato una settimana dopo le mestruazioni. Dopo aver assunto duphaston per tre mesi dal 14° giorno del ciclo per dieci giorni, questo fenomeno scompare completamente e non si ripresenta più.
Aiutami a trovare la causa della MST, non sono sicuro che il motivo sia un malfunzionamento della ghiandola tiroidea, e non c'è nemmeno la certezza che la MST non si ripeta la prossima volta.
Chiedi quale ragione potrebbe portare a ZB e a una patologia cromosomica di un frutto. Non credo che si tratti di un incidente (come ci dicono al centro genetico medico), ma non troviamo nemmeno le ragioni. Non sono sicuro che la terapia con iodomarina sia sufficiente affinché la gravidanza avvenga senza patologia.
Aiutami a capire questa situazione, dimmi se abbiamo fatto tutte le ricerche, o ci siamo persi qualcosa, quali altri test si possono fare.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0