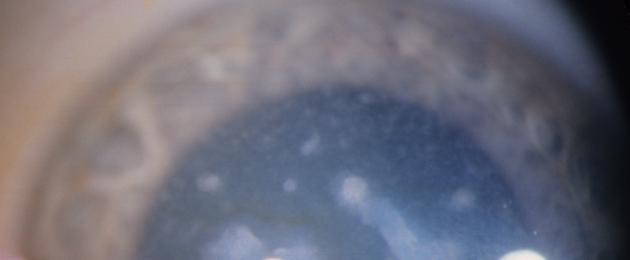
Глаза объединяет группу наследственных заболеваний, которые приводят в дистрофическим изменениям роговой оболочки и нарушению ее прозрачности. Патология может быть первичной и вторичной. Точные причины заболевания можно установить только в ходе комплексного обследования. Лечение дистрофии роговицы глаза проводят квалифицированные специалисты. В домашних условиях можно выполнять только врачебные назначения. Некоторые медикаменты только ускоряют дегенерацию. Прежде чем использовать новый препарат стоит проконсультироваться с офтальмологом.
Специалисты выделяют следующие распространенные формы заболевания:
- решетчатая дистрофия роговицы;
- лентовидная дистрофия роговицы;
- пятнистая дистрофия роговой оболочки;
- эпителиальная дистрофия роговицы;
- крапчатая форма поражения роговицы;
- эндотелиально-эпителиальная дистрофия роговицы.
Причины
Чаще всего болезнь возникает на фоне генетической предрасположенности. Характерен аутосомно-доминантный тип наследования. Врожденная форма патологии формируется на фоне бытовых или профессиональных травм. Могут способствовать развитию болезни оперативные вмешательства на органе зрения. Некоторые заболевания, например, без своевременно начатой лекарственной терапии вызывают дегенерацию роговой оболочки.
Симптомы
 Первичная форма поражения роговицы считается врожденной. Симптомы болезни выявляют специалисты еще в раннем детском возрасте. Некоторые формы дистрофического поражения рогового слоя начинают прогрессировать после 40 лет. Такой особенностью обладает эндотелиальная дистрофия Фукса.
Первичная форма поражения роговицы считается врожденной. Симптомы болезни выявляют специалисты еще в раннем детском возрасте. Некоторые формы дистрофического поражения рогового слоя начинают прогрессировать после 40 лет. Такой особенностью обладает эндотелиальная дистрофия Фукса.
Симптомы заболевания появляются не сразу. От начала развития болезни до первых клинических проявлений может пройти более 10 лет. Сначала дистрофический процесс затрагивает центральную часть роговой оболочки. При этом никаких жалоб больной человек не проявляет. Возможно незначительное снижение остроты зрения.
В разгар заболевания появляются выраженные клинические проявления:
- отек роговой оболочки;
- неприятное ощущение инородного тела и дискомфорта;
- светочувствительность;
- покраснение слизистой глаз;
- снижение остроты зрения, особенно в утренние часы;
- боль в области глазницы;
- помутнение рогового слоя.

Важно! При появлении первых тревожных признаков дистрофии в роговой оболочке срочно требуется консультация офтальмолога и проведение комплексного обследования. Только врач может обнаружить патологические симптомы, подобрать соответствующее лечение и предупредить полную потерю зрения в будущем.
Осложнения
Риск развития осложнений при дистрофии роговицы довольно высокий. Так как заболевание возникает на фоне генетической аномалии, полностью остановить его развитие невозможно. Но с помощью квалифицированных специалистов, при применении эффективных методик и современных техник можно замедлить дистрофию и избежать развития . Иногда бороться с осложнениями приходится с помощью оперативных вмешательств.
Диагностика
 Обследование при дистрофии роговицы включает проведение микроскопии, пахиметрии и визометрии. Во время наружного осмотра врач обнаруживает характерное помутнение роговой оболочки, изменения в расположении кровеносных сосудов. С помощью микроскопии врач получает важную информацию о состоянии эндотелия, количестве клеточных элементов и месте локализации специфических образований (гутты).
Обследование при дистрофии роговицы включает проведение микроскопии, пахиметрии и визометрии. Во время наружного осмотра врач обнаруживает характерное помутнение роговой оболочки, изменения в расположении кровеносных сосудов. С помощью микроскопии врач получает важную информацию о состоянии эндотелия, количестве клеточных элементов и месте локализации специфических образований (гутты).
В ходе пахиметрии офтальмолог оценивает степень толщины роговицы. Во время дегенеративных процессов роговая оболочка заметно истончается. Для оценки качества зрения применяется визометрия. Но зрительные нарушения возникают преимущественно в разгар заболевания. Определить их на начальной стадии бывает сложно. Больные с приобретенной формой дистрофии роговицы могут сами долго не догадываться о своем состоянии.
Лечение
Лечение может быть консервативным и оперативным. Симптоматическая терапия включает применение препаратов, которые уменьшают отечность, сокращают болевой синдром, способствуют выведению избыточной жидкости и предупреждают снижение остроты зрения. Возможно применение инстилляций, которые помогают оказывать терапевтическое влияние непосредственно в области органа зрения.
Контактные линзы используют для коррекции остроты зрения. Перед выходом на улицу необходимо использовать защитные очки, избегая избыточного ультрафиолетового излучения. Показанием для оперативного лечения дистрофии роговицы является активное снижение зрения на фоне выраженного истончения роговой оболочки. Главным методом оперативного вмешательства является . В основе операции лежит замена поверхностных слоев роговой оболочки донорским материалом или биоимплантом.
Благодаря применению современных методов хирургических вмешательств кератопластика в большинстве случаев проходит без осложнений. Через несколько месяцев зрение начинает восстанавливаться.
Послойная кератопластика - это достаточно сложная микрохирургическая операция, которая возвращает человеку способность видеть и повышает качество жизни. Применяемые импланты отличаются стерильностью и долговечностью.
 В последние годы активно используется кератопластика с применением лазера. Этот метод заметно сокращает срок восстановительного периода и риск появления осложнений. После операции пациент находится в клинике всего несколько часов. В течение суток нельзя снимать защитную повязку, умывать лицо. Солнцезащитные очки используют на протяжении месяца после оперативного вмешательства. Ограничения также включают отказ от работы за компьютером и от спортивных нагрузок.
В последние годы активно используется кератопластика с применением лазера. Этот метод заметно сокращает срок восстановительного периода и риск появления осложнений. После операции пациент находится в клинике всего несколько часов. В течение суток нельзя снимать защитную повязку, умывать лицо. Солнцезащитные очки используют на протяжении месяца после оперативного вмешательства. Ограничения также включают отказ от работы за компьютером и от спортивных нагрузок.
Оперативное лечение дистрофических процессов в роговой оболочке противопоказано при обострении воспалительных заболеваний, которые могут увеличивать риск присоединения вторичной инфекции и снижают активность иммунной системы. Также противопоказанием к хирургическим вмешательством являются декомпенсированные хронические заболевания легких, сердца и почек.

Важно понимать, что никакие народные методы лечения дистрофии роговицы глаза не могут применяться, особенно в качестве альтернативы традиционной медицине. Нельзя терять время на использование неэффективных лечебных методик.
Профилактика
Профилактика дистрофии роговицы включает своевременное обращение за медицинской помощью при получении травм органа зрения любой тяжести. Вторичное дистрофическое поражение роговой оболочки как раз и возникает под действием повреждающих факторов. Если не игнорировать начальные признаки заболеваний органов зрения и проявления воспалительного процесса, можно предупредить и слепоту.
Видео
Посмотрите полезное видео, в котором врач-офтальмолог рассказывает о данном заболевании.
Дистрофия роговицы глаза – это деструктивный процесс прогрессирующего характера. В результате развития недуга нарушается обмен веществ и роговая оболочка мутнеет. От этого страдает острота зрения. Терапия заболевания осложняется тем, что порой сложной становить первопричину распространения аномалии, поскольку её могут вызвать разнообразные факторы. Чаще всего патологические процессы развиваются одновременно в обоих глазах.
Дегенерация структур органа зрения развивается по разнообразным причинам. При этом все чаще врачи сталкиваются с такой ситуацией, что первоначальный недуг провоцирует распространение иного заболевания, которое приводит к дистрофии. В подобном случае крайне сложно определить «вредителя».
Дегенерация роговой оболочки не относится к самостоятельной патологии, под этим наименованием скрывается группа деструктивных процессов, которые не вызывают воспаление в органе зрения.
Причины недуга
Обычно дегенерация роговицы развивается из-за наследственной предрасположенности. Выявить его можно в любом возрасте, но обычно доктора обнаруживают его у детей.
Деструктивные процессы в зрительном аппарате могут развиться по следующим причинам:
- Глазные заболевания;
- Неврологические недуги, провоцирующие сбой трофики материй роговой оболочки;
- Травма органа зрения;
- Инфекционные и воспалительные аномалии.
В большинстве случаев выявить истинную причину дистрофии не удается.
Формы дистрофии роговицы

Патологию делят на первичную и вторичную. В первую группу входят аномалии, развивающиеся из-за генетической предрасположенности. Ко второй относятся недуги, проявившиеся в результате перенесенного офтальмологического заболевания. Также выделяют несколько форм дистрофии роговой оболочки, классификация осуществляется на основе симптоматики и вида поврежденного участка.
Лентовидная дегенерация роговицы
Патология распространяется на наружном слое и мембране. Роговая оболочка мутнеет в результате перенесенных воспалительных недугов органа зрения, например, иридоциклит. Также активировать патологические процессы могут травмы ока.
Дистрофия развивается в результате минимального движения глазного яблока, сбой в микроциркуляции крови, недостаток кислорода и полезных элементов. Дегенерация протекает только на верхних слоях, строма и прочие участки, расположенные ниже, сохраняют прозрачность.
Подобное название патология получила из-за характерной формы бельма. Оно начинается у периферии глазного яблока и в виде ленточки протягивается от внутреннего и наружного края к центру ока. Характерная черта недуга – наличие солевых отложений в роговой оболочке. По этой причине она становится шершавой на ощупь. Повышенная концентрация соли высушивает эпителий и через некоторое время он начинает слущиваться.
Стромальное помутнение
Болезнь Терриена сопровождается истончением роговой оболочки в области периферии. Недуг является самостоятельным, развивается независимо от иных повреждений и аномалий. Причина его возникновения у каждого пациента индивидуальна. Чаще всего от недуга страдают мужчины.
Для постановки диагноз врачи используют офтальмоскопию, осматривая орган зрения с помощью щелевой лампы. Основной признак болезни – точечные помутнения желтого оттенка, расположенные в строме. Также наблюдается повышенное прорастание сосудов, начинается оно с верхних отделов и захватывает периферию.
Уникальным признаком патологии является формирование желоба в области истончения роговицы. Пациенты страдают от падения остроты зрения, поскольку у них начинает развиваться астигматизм.
Заболевание протекает вяло и практически без симптомов. Поэтому больному назначают приём общеукрепляющих и стабилизирующих медикаментов, например, «Опатанол» или «Корнерегель».
Стромальные наследственные дистрофии

Делится на несколько подвидов:
- Первый тип развивается в раннем возрасте и связан с аутосомно-доминантным наследованием. Характеризуется образованием помутнений серого цвета в строме, вокруг них остаются прозрачные области. По мере развития недуга проявляются следующие симптомы: падение остроты зрения, снижение чувствительности роговой оболочки, образование эрозий;
- Вторая форма аномалии носит название синдром Меретойи. Развивается на фоне амилоидной дистрофии. Линии помутнения толстые, но редкие. Благодаря этому зрение частично сохраняется;
- Третий тип связан с рецессивным наследованием. Для него характерны грубоватые и шероховатые границы помутнения, расположенные между лимбами.
Эндотелиальная дистрофия роговицы
Нарушение прозрачности данного слоя происходит из-за скопления внутриглазной влаги. Она придает роговой оболочке вид матового стекла. Заболевание затрагивает клетки самого глубокого слоя, которые обычно отвечает за вывод жидкости. Его уникальная черта заключается в том, что клетки не могут восстанавливаться путем деления. Они сосредоточены в определенной концентрации, при развитии деструктивных процессов, их количество уменьшается.
Основной симптом недуга — сильная утомляемость глаз и снижение остроты зрения после пробуждения. Причина кроется в том, что человек в течение длительного времени находится в горизонтальном положении и влага постепенно отходит. Также пациенты отмечают непереносимость яркого света, наличие ощущения присутствие инородного тела в органе зрения.
Уменьшение количества клеток эндотелия приводит к тому, что роговая оболочка истончается и внутриглазная влага проникает в ее основное вещество, а после на поверхностный слой. В эпителии начинают образовываться пузырьки, они могут порваться, а на их месте формируются болезненные участки.
Заболевание носит врожденный или приобретенный характер. Может проявиться на фоне травмирования органа зрения или после перенесенного оперативного вмешательства на глазах. Наследственная форма может быть ранней (диагностируют у грудничков) и поздней (развивается у пациентов старше пятидесяти лет). Чаще всего от аномалии страдают представительницы слабого пола.
Чтобы облегчить состояние пациента назначают глазные капли, имеющие высокий показатель концентрации растворенных веществ. Терапевтический эффект достигается за счёт обезвоживания роговой оболочки. Но чаще всего больному рекомендуют провести пересадку поврежденного элемента.
Краевая дистрофия (дегенерация) роговицы

Поражает сразу оба глаза, развивается очень медленно. Роговая оболочка истончается неподалеку от лимбы и принимает форму серпа. Разрастания сосудов нет либо проявляется по минимуму.
При сильном истончении элемента меняется её внешний вид, в результате чего снижается острота зрения. Формируются области эктазии, повышается риск образования перфорации. Лечение лекарственными препаратами дает временный эффект. Чаще всего приходится прибегать к помощи хирурга и осуществлять пересадку роговой оболочки.
Симптоматика заболевания

Чаще всего патологию диагностируют у пациентов в возрасте от десяти до сорока лет. Ткани органа зрения у каждого человека имеют специфические характеристики, но выделяют несколько признаков патологии, характерных для всех больных:
- Слизистая оболочка приобретает красноватый оттенок;
- Усиленное слезотечение;
- Непереносимость яркого света;
- Болевые ощущения;
- Чувство присутствия постороннего предмета в глазах;
- Падение остроты зрения;
- Резь.
Диагностика заболевания
Одним визуальным осмотром поставить диагноз практически нереально. Дистрофия сопровождается симптоматикой, которая характерна для многих глазных заболеваний. Поэтому доктор назначает ряд дополнительных процедур.
Прежде всего, пациента отправляют на биомикроскопию. Суть методики заключается в бесконтактном способе осмотра органа зрения с помощью щелевой лампы. Устройство по внешнему виду напоминает микроскоп, оснащенный собственным источником света.
С помощью лампы окулист получает возможность детально рассмотреть все элементы передней части ока, используя достаточно большое увеличение. Биомикроскопия позволяет не только обнаружить аномалию, но и с максимальной точностью определить ее форму.
Дистрофия роговицы – это совокупность передающихся по наследству, беспрестанно прогрессирующих патологических состояний, которые не носят воспалительного характера и, как привило, поражают сразу оба глаза.
Результатом этой патологии становится нарушение прозрачности роговицы, не являющееся результатом каких-либо системных патологий. Эта патология в большинстве случаев носит аутосомно-доминантный характер и возникает в неонатальный период. Свидетельствовать о наличии и развитии данного патологического состояния могут многие разнохарактерные изменения органов зрения, поэтому для адекватного диагностирования патологии проводится детальное обследование всей семьи и больному назначается адекватное и своевременное лечение.
Чтобы адекватно диагностировать вид дистрофии, необходимо досконально выяснить место ее дислокации в ткани роговицы. Роговица – это передний идеально прозрачный участок глазного яблока, не несущий кровеносных капилляров и состоящий из пяти слоев.

В роговице дифференцируют следующие слои:
- Эпителий – внешний слой, защищающий глаз от механических повреждений;
- Мембрана Боумена – второй по счету снаружи слой, поддерживающий внешний защитный слой;
- Строма, состоящая из кератоцитов и составляющая 95 % ткани роговицы – основная составляющая ткани роговицы, обеспечивающая ее прозрачность.
- Плотная десцеметовая оболочка – слой, следующий за стромой, также несущий защитную нагрузку;
- Эндотелий – самый внутренний слой, состоящий из одного ряда клеток, осуществляющий контроль за циркуляцией жидкости между роговицей и передней камерой.
Кровоснабжение роговицы имеет ряд особенностей. Эпителиальный слой получает кислород из окружающей среды, то есть не нуждается в поступлении его с кровью. Поэтому при длительном хождении в линзах или во время сна, когда глаза продолжительный период времени закрыты, обеспечение этой ткани глаза кислородом снижено. Питательные же вещества проникают в ткани роговицы по сети сосудов.
Каким образом можно классифицировать дистрофии роговицы
Известно много разновидностей этой патологии, однако все они имеют близкие проявления и схожи по жалобам пациентов, и, как следствие нуждаются в том, чтобы было назначено одинаковое лечение. Определенный вид дистрофии вызывается нарушением определенного участка генома человека. На каком именно участке произошел сбой возможно уточнить, лишь проведя генетический анализ. Однако, существуют факторы, которые способствуют ускорению ее течения. Это общие системные аутоиммунные заболевания, протекание в организме воспалений различной этиологии, наследственность.
Дистрофии роговицы дифференцируются на разновидности, соответствующие слоям роговицы, в которых они возникают, а именно:
- Эпителиальные;
- Дистрофии мембраны Боумена;
- Стромальные;
- Предесцеметовая;
- Эндотелиальные.
Кроме того, дифференцируют также:
- Первичные (врожденные) дистрофии. Аномалия такого характера, передающаяся по наследству, как врожденная дистрофия роговицы, захватывает оба глаза и характеризуется медленным прогрессированием. Спровоцировать данную патологию могут нарушения в процессе вынашивания плода. Связанное с этой патологией уменьшение уровня зрения может наступить лишь к тридцати – сорока годам. Самой широко встречающейся формой этого патологического состояния является кератоконус. Эта патология не носит острого воспалительного характера, а встречается как хроническая дегенеративная болезнь, которая характеризуется тем, что из-за патологических изменений в структуре соединительного белка коллагена, формирующего строму, она чрезвычайно истончается. А также для нее характерно то, что роговица меняет форму, становясь конической. Это ведет к деформации оптики роговицы и формированию и развитию следующих патологических состояний – астигматизма и миопии, которые в свою очередь снижают остроту зрения больного.
- Вторичные (приобретенные) дистрофии. Носят в основном единичный характер (подвергается им один глаз) и провоцируются системными аутоиммунными патологическими процессами, повреждениями тканей глаза, воспалениями, оперативными вмешательствами, авитаминозом, патологически малым количеством выделяемой слезной жидкости, ожогами склеры или конъюнктивы. Зачастую приобретенная дистрофия роговицы может сопутствовать катаракте или быть вызвана хирургическими манипуляциями для ее устранения.
Симптомы данной патологии

Впервые дистрофия роговицы может обнаружить себя уже в десятилетнем возрасте следующими симптомами:
- Болевой синдром или ощущение постороннего предмета в глазу. Связан он с эрозией покровного слоя.
- Боязнь света.
- Непроизвольное и неконтролируемое слезотечение.
- Падение уровня зрения, связанное с отеком роговицы и, как следствие, ее помутнение.
Дистрофия роговицы также может быть вызвана следующими причинами:
- Наследственность.
- Изменение основных биохимических показателей.
- Аутоиммунные нарушения.
- Нейротрофические изменения.
- Воздействия травматического характера.
- Последствия воспалений.
Диагностирование
Необходимо проведение внимательного обследования больного, у которого имеют место симптомы дистрофии роговицы. Следует выяснить временной интервал возникновения патологии, ее этиологию. Специфику данной патологии опытный специалист-офтальмолог дифференцирует в ходе биомикроскопии и специфического осмотра с применением такого офтальмологического прибора, как щелевая лампа.
В ходе микроскопии и лабораторного выявления состава инфильтрата, выделяемого из роговицы при ее отечности, вызванной такой патологией, как дистрофия роговицы, выясняют его качественный состав. Анализу подвергаются такие параметры, как наличие и количественное выявление уровня фосфолипидов, холестерина и нейтральных жиров. Присутствие вышеперечисленных компонентов говорит в пользу того, что у пациента наличествуют в анамнезе системные нарушения либо значительные аномалии обмена веществ или гормонального фона.
Лечение

В зависимости от того, какого вида дистрофия роговицы выявлена у реципиента, ему назначают и проводят следующее лечение:
- Симптоматическое. Препараты, улучшающие трофику роговицы либо обладающие кератопротекторными свойствами в форме гелей, мазей или же капель для местного применения («Тауфон», «Баларпан», «Вит АПОС», «Эмоксипин», «Актовегин», гель «Солкосерил») и специальные витаминные комплексные лекарственные средства для перорального употребления («Лютеин Комплекс» и другие). Когда же отек затрагивает и эпителиальный слой, применяют антибактериальные препараты в виде капель («Левомицетин», «Тобрекс», «Флоксал»).
- Физиотерапевтическое (электрофорез, лазерное облучение роговицы). К сожалению, эти методы эффективны только на ранних стадиях заболевания, а при более масштабных поражениях на поздних стадиях дают исключительно временное облегчение.
- Послойная или сквозная кератопластика. Эта операция показана в том случае, если дистрофия роговицы затрагивает уже глубинные слои ее ткани. В этом случае врач производит эктомию пострадавшей роговицы, которая уже не может далее выполнять своих функций, и заменяет ее донорской тканью. В большинстве случаев операции проходят успешно и без осложнений, роговица вновь обретает свою прозрачность и восстанавливает свои свойства и функции в полном объеме. Однако, иногда имеют место рецидивы заболевания и у отдельных пациентов возникает необходимость в повторной кератопластике.
- Кросслинкинг (фотополимеризация). Этот инновационный радикальный метод лечения дистрофии роговицы, наряду с кератопластикой, которая долгое время была единственным оперативным способом лечения данного патологического состояния, является малоинвазивным и проводится с применением новейших высоких технологий. Весьма эффективна эта операция при кератоконусе, и если имеет место эпителиальная и эндотелиальная дистрофия роговицы любой этиологии. Процедура кросслинкинга соединительного белка роговицы коллагена сравнительно молода, она была предложена немецкими офтальмологами, возглавлял которых известный в своей области профессор Зейлер в девяностых годах минувшего столетия. С тех пор она отлично зарекомендовала себя, так как фотополимеризация была успешно осуществлена у огромного количества больных (более 10 000). Суть кросслинкинга состоит в том, что волокна коллагена, формирующие строму, связываются между собой добавочными мостиковыми связями за счет комбинированного воздействия фотосенсибилизатора рибофлавина и интенсивного ультрафиолетового излучения. За счет формирования добавочных химических связей между отдельными коллагеновыми нитями, они образуют единый высокопрочный каркас, увеличивая прочность ткани роговицы от трех до шести раз. Эта процедура не вынуждает пациента длительное время пребывать в стационаре, так как успешно проводится амбулаторно. Больному производится капельная анестезия, затем осуществляется эктомия эпителия центрального отдела роговицы для повышения проницаемости субстрата для фотосенсибилизирующего вещества. Затем примерно тридцать минут происходит процесс насыщения ткани рибофлавином, а впоследствии еще тридцать минут роговица подвергается воздействию низкоинтенсивного ультрафиолетового излучения. Процедура не вызывает у реципиента никаких болевых ощущений. В послеоперационный период несколько дней пациент должен носить мягкую контактную линзу и проводить профилактическую антибактериальную и восстанавливающую терапию. После такого вмешательства в 98 % случаев не только останавливается прогрессирование болезни, но и в 65 % случаев наступает регресс патологического состояния,сопровождающийся увеличением остроты зрения. Описанная процедура частично или полностью устраняет симптомы, характеризующие такое аномальное состояние, как дистрофия роговицы, убирая причину неприятных ощущений – ее отек.
Профилактические меры, принимаемые во избежание такого недуга, как дистрофия роговицы:
- Ежедневный рацион пациента обязательно должен содержать весь необходимый набор микроэлементов и витаминов.
- Необходимо четкое соблюдение режима дня, особое внимание стоит уделить полноценному ночному сну, который должен длиться не менее восьми часов.
Дистрофия роговицы глаза - общее название группы патологий, проявляющихся изменением структуры в оболочке и нарушением нормальной трофики без присутствия какого-либо воспалительного процесса. Ее итогом всегда становится необратимое постепенное падение зрения. В запущенном состоянии заболевание ведет к слепоте и инвалидности.
Причины появления у роговицы дистрофии
Дистрофия роговицы глаза появляется по разным причинам, и часто одни провоцируют развитие других. Это ведет к тому, что истинную причину развития патологии определить невозможно. Главной причиной заболевания считается наследственность, и чаще всего симптомы развиваются к 35-40 годам. Также возможно появление вторичной дистрофии, которая происходит на одновременно фоне иных воспалений в роговице, всевозможных травм.
Особенность первичной дистрофии роговицы кроется в двухстороннем поражении и медленном прогрессировании. Предпосылками к развитию патологии считаются следующие факторы:
- сокращение числа клеток на заднем эпителии (не более 700 штук на 1 мм2);
- дисфункция клеток заднего эпителия, что не позволяет им на фоне дистрофических изменений выполнять барьерную функцию.
Вне зависимости от конкретных причин появления недуга дистрофия роговой оболочки имеет следующие одинаковые признаки:
- болезненные ощущения;
- повышенное слезоотделение;
- фотобоязнь;
- общее покраснение;
- ощущение наличия песка или инородного тела и зуд;
- падение остроты.
По мере развития патологии возможно появление отечности глаз и мутность роговицы, которое очень быстро развивается и сопровождается общим падением остроты зрения.
Особенности диагностики заболевания
Диагностика роговицы при дистрофии включает общий и углубленный осмотр на специальном оборудовании. Непосредственно вид дистрофии роговицы глаза можно установить с помощью биомикроскопии, при которой глаз осматривается специальным микроскопом. Это позволит определить наличие изменений даже при отсутствии прозрачности и отека. При его использовании осматриваются клетки эпителия, которые в нормальном состоянии незаметны из-за малых размеров. По мере прогрессирования дистрофии их количество уменьшается, что увеличивает их размеры в 2-3 раза из-за необходимости полностью закрыть заднюю поверхность. При первых симптомах роговица смахивает на немного запотевшее стекло, что свидетельствует о развитии патологии. Также с помощью биомикроскопа можно определить наличие «нежных» включений.
В зависимости от локализации патологии из характерных черт выделяют 4 вида дистрофий роговицы глаза:
- лентовидная;
- эпителиальная;
- стромальная;
- краевая.
Лентовидная дегенерация роговицы
Эта патология затрагивает переднюю пограничную мембрану и непосредственно наружный слой роговицы глаза, а внутренние слои по-прежнему остаются прозрачными. Часто болезнь развивается после хориоидита, глаукомы, ириоциклита, других воспалений и травм. Прогрессированию способствуют нарушения кровоснабжения и ограниченность в диапазоне движений глазного яблока. Свое название этот тип дегенерации роговицы глаза получил от особенностей распространения помутнения. Оно начинается на периферии яблока и после в виде ленты распространяется от внутреннего и наружного краев по направлению к центру.
При прогрессировании патологии в оболочке роговицы глаза откладываются соли, что делает ее шероховатой и ведет к пересушиванию эпителия (постепенно он может удаляться со временем самостоятельно). Одновременно соляные наросты на роговице могут травмировать внутренние поверхности век и способствовать формированию язвочек, вызывающих болевые ощущения.
Если роговицы дистрофия была запущена, произошло образование большого числа отложений и зрение потеряно, лечение заключается в удалении глаза. В противном случае производится поверхностная кератоэктомия, включающая срезание повреждённого слоя в оптической зоне. Затем эпителий постепенно нарастает, а пациенту назначаются специальные препараты, сохраняющие несколько лет роговицу полностью прозрачной.
Признаки эпителиальной дистрофии роговицы глаза
Особенность патологии - в малой скорости ее развития, так как от появления первых симптомов до образования полной клинической картины может пройти до 20 лет. Первоначально дистрофия затрагивает только центральную часть роговицы глаза, что сопровождается коллагеновыми образованиями грибовидной, бородавчатой или каплевидной формы. На этой стадии единственным фактическим признаком заболевания остается небольшое падение остроты зрения утром.
На второй стадии заболевания резко снижается число эндотелиоцитов, появляются одиночные отдельные буллы и отек, другие симптомы дистрофии. Ярким признаком этого типа дистрофии роговицы остается определенное улучшение остроты зрения к вечеру, что обусловлено депонированием жид кости во время сна и нарастанием отека.
На первом этапе развития дистрофии роговицы лечение заключается в использовании солевых растворов для снижения отечности, приеме анальгетиков для снятия болевого синдрома, ношении очков или линз. Также используется роговичный кросс-линкинг. При тяжелом течении заболевания, сопровождающемся сильным утончением роговицы глаза, сильным уменьшением остроты зрения, назначается кератопластика. Своевременное начало лечения позволяет говорить о благоприятном результате, а отсутствие адекватной терапии может привести к инвалидизации из-за утраты зрения.
Стромальная дистрофия
Относительно редкая патология глаза, которая возникает в первой или второй декаде жизни. Причина - в наследственности и недостатке сульфата кератана в роговице, сопровождается снижением остроты зрения или его засветами.
У стромальной дистрофии роговицы симптомы и признаки заключаются в наличии небольших бело-серых помутнений, которые имеют со временем тенденцию к слиянию и увеличению. Одновременно роговица глаза обычно немного уменьшена. Очаги располагаются от лимба до лимба и постепенно поражают строму глаза на всю толщину. Центральные включения обычно имеют поверхностный характер, а периферические - глубокие.
У этого вида дистрофии роговицы лечение обычно заключается в проведении кератопластики. При своевременном обращении за помощью прогноз после СКП хороший, а рецидивы встречаются для этого типа патологии редко либо развиваются через длительный период времени.
Краевая форма
Патология обычно имеет двухсторонний характер и медленно прогрессирует. Ее характерные черты кроются в истончении роговицы глаза около лимба с образованием серповидного эффекта. Это ведет к нарушению сферичности роговицы, что ведет к снижению остроты зрения, образованию участков эктазии, что может привести к появлению перфораций. Консервативное лечение краевой дистрофии дает временный эффект, поэтому обычно проводится послойная краевая пересадка роговицы глаза.
Наследственная дистрофия роговицы
Основной причиной развития первичной дистрофии остается наследственный фактор. Недуг может начаться в подростковом возрасте, медленно и неуклонно прогрессируя. Одновременно длительное время проблема может оставаться при этом незамеченной из-за отсутствия каких-либо воспалений и приносящих дискомфорт симптомов раздражения глаза.
Первые признаки заболевания обычно фиксируются во время биомикроскопического обследования, когда обнаруживаются помутнения в виде мелких полосок, пятен или узелков (обычно они находятся в поверхностных слоях стромы, а одновременно передний и задний эпителий остаются неповрежденными). Нарастание симптомов наблюдается к 30-40 годам, когда становится значительным падение остроты, появляются светобоязнь и болезненность на фоне слущивания эпителия.
Особенность наследственной формы развития дистрофии роговицы глаза - в невозможности воздействовать на ее причину. Консервативное лечение включает использование витаминных капель и мазей, других средств для улучшения питания роговицы глаза. Оно замедляет прогрессирование патологии без ее полной остановки. При большом снижении остроты зрения выполняется сквозная или послойная кератопластика. Первый вариант дает нужный быстрый эффект, но уже через 5-7 лет после операции вновь в роговице появляются нежные помутнения, что опять ведет к развитию патологии, поэтому через 10-15 лет понадобится повторная операция.

Профилактика дистрофии роговицы
Наследственные причины заболевания не позволяют предупредить его развитие, поэтому профилактика направлена на своевременное его обнаружение и замедление прогрессирования. В общем случае пациентам необходимо соблюдать следующие рекомендации:
- дважды в год посещать офтальмолога;
- предупреждение травматизма роговой оболочки;
- достаточный отдых и сон;
- оптимальный рацион питания;
- употребление витаминов;
- использование препаратов, нормализующих трофику тканей роговицы.
Своевременная квалифицированная диагностика и хирургическое лечение обеспечат благоприятный прогноз и сохранение трудоспособности.
Дистрофия роговицы. Лечение консервативными методами
Помощь на этом этапе направлена на замедление развития патологии, когда она не привела к падению зрения и появлению четких иных параметров. В общем случае пациенту назначаются следующие препараты:
- капли с витаминами, мази и кератопротекторы для защиты роговицы глаза («Тауфон», «Актовегин», «Эмоксипин»);
- противоотечные средства (глюкоза, глицерин);
- витамины для органов зрения (лютеин, зеоксантин).
Если отеки уже подбираются к эпителию, дополнительно назначаются антибактериальные мази и капли. Для снижения симптомов и дополнительной защиты нервных окончаний, купирования болевого синдрома может назначаться ношение лечебных линз. На первоначальной стадии хороший результат дают физиотерапевтические процедуры (электрофорез, стимулирование лазером), которая на поздних стадиях дает исключительно временное облегчение.
Консервативное лечение назначается курсами и проводится постоянно до момента необходимости хирургического вмешательства (перед его началом рекомендуем обратиться к офтальмологу).
Хирургическое лечение дистрофии роговицы глаза
Неизбежным результатом развития заболевания становится лечение хирургическим способом. В зависимости от стадии патологии и ее типа используется одна из следующих методик:
- хирургическая коррекция;
- фототерапевтическая кератэктомия;
- кератопластика.
Фототерапевтическая кератэктомия предусматривает удаление поверхностного пораженного участка роговицы. Она назначается при уже заметном повреждении слоя эпителия или боуменовой мембраны. Кератопластика выполняется при поражении глубоких слоев роговицы лечении которых консервативной методикой не дает нужного эффекта. В этом случае разрушается и удаляется поврежденная часть ткани и заменяется донорской. Процедура может быть двух видов:
- послойная (удаляются отдельные поврежденные слои);
- сквозная (меняется вся центральная часть роговицы глаза).
Применение кератопластики позволяет восстановить прозрачность и вернуть нормальное зрение, удалив всю симптоматику заболевания.
Альтернативой кератопластике в последние годы стал кросслинкинг. Это малоинвазивная процедура, предусматривающая связывание волокон коллагена под действием ультрафиолетового излучения. В 98 % случаев происходит остановка патологии, а у 60 % пациентов улучшаются острота зрения и состояние роговицы. Процедура занимает около часа и не требует длительного нахождения в стационаре. Также в течение первых пары дней после операции необходимо носить мягкие линзы, использовать антибактериальные и противовоспалительные препараты для ускорения реабилитации.
Заболевание, при котором происходит дегенерация и отмирание эндотелиальных клеток глаза, называется эпителиально эндотелиальная дистрофия роговицы. Такой дефект сопровождается выраженными симптомами, требующими незамедлительного реагирования. Причины возникновения дистрофических изменений эпителия роговицы разнообразны, поэтому, прежде чем приступить к лечению, необходимо выяснить, что за фактор спровоцировал развитие офтальмологической патологии.
Согласно международной классификации болезней МКБ 10, патологии присвоен код Н18.4 «Дегенерация роговицы» и Н18.5 «Наследственные дистрофии».
Основные причины развития
Дистрофические процессы в роговичных тканях зачастую обусловлены наследственной предрасположенностью, поэтому в основном диагностируются у детей еще в раннем возрасте. Факторы, являющиеся пусковым механизмом к прогрессированию заболевания:
- запущенные офтальмологические патологии;
- неврологические нарушения, негативно влияющие на трофику тканей органов зрения;
- механическая или химическая травма;
- хроническое инфекционно-бактериальное воспаление.
Классификация
Учитывая этиологию, различают такие виды нарушения, как:
- первичная;
- вторичная.
 Заболевание может протекать по узелковому типу.
Заболевание может протекать по узелковому типу. В зависимости от характера течения и степени выраженности симптомов, различают разновидности дистрофии, такие как:
- узелковая;
- микрокистозная эпителиальная;
- эндотелиальная;
- маргинальная пеллюцидная;
- мезодермальная;
- лентовидная дистрофия роговицы.
Нередко атрофия роговичных структур наблюдается в пожилом возрасте. Это обусловлено нарушением липидного обмена в организме, вследствие которого роговица стремительно мутнеет, а человек теряет зрение. Такая офтальмологическая патология, возникшая вследствие возрастных изменений, называется старческая дуга, предрасполагающим фактором ее развития является наследственность.
Как проявляется?
ЭЭД роговицы на начальных стадиях прогрессирования может не проявляться, но со временем больной почувствует дискомфорт и другие неприятные симптомы, такие как:
 При такой патологии зрение у человека может стать хуже.
При такой патологии зрение у человека может стать хуже. - ощущение инородного предмета в глазу;
- боль;
- образование отечности;
- помутнение зрения, что может быть симптомом отслоения сетчатки;
- ухудшение зрительных функций;
- светобоязнь;
- повышенное слезоотделение;
- появление роговичной дуги вокруг радужки глаза.
Диагностика
Чтобы лечение патологии было эффективным и правильным, необходимо сначала определить точный диагноз и выяснить причины, под влиянием которых возникли такие дефекты. При дистрофических поражениях глаза необходимо записаться на прием к офтальмологу. После наружного осмотра и сбора анамнеза доктор даст направление на такие диагностические исследования, как:
- микроскопия роговицы;
- биомикроскопия;
- пахиметрия;
- визометрия.
 Дефекты глазной оболочки можно выявить с помощью ее микроскопии.
Дефекты глазной оболочки можно выявить с помощью ее микроскопии. Микроскопическая диагностика покажет помутнение роговичного слоя, образование мелких узелков и других включений. Краевая область роговицы прозрачная, признаки васкуляризации отсутствуют. На прогрессирующей стадии становится тонкая роговица, эндотелий тоже истончен, при обширном отеке на поверхности роговой оболочки формируются буллы, являющиеся симптомом начала развития буллезной кератопатии. Старческая липоидная дуга роговицы диагностируется во время физического осмотра с применением щелевой лампы. Лазерная стимуляция усилит эффект от используемых лекарств.
Улучшить эффект медикаментозной терапии поможет лазерная стимуляция, во время которой на роговицу воздействует низкоэнергетический лазерный пучок. После процедуры активируются восстановительные процессы, благодаря которым прогрессирование патологии приостанавливается. Старческая сенильная дуга не требует специального лечения, пациенту назначают диету и препараты, с помощью которых удастся нормализовать уровень холестерина в крови.