После нарушения целостности печени, а именно сосудов, происходит кровоизлияние. Собравшаяся кровь, в тканях или на поверхности органа, называется гематома.
В зависимости от локализации гематомы бывают:
- центральные;
- подкапсульные.
Центральная гематома печени локализуется в тканях органа и представляет собой полость. Кровь с желчью, собирающаяся между поверхностью печени и глиссоновой капсулой (фиброзной оболочкой, покрывающей печень), называется подкапсульная гематома.
Кровотечение из печени опасно тем, что сосуды не могут сужаться, как происходит, например, при порезе пальца. Это ведет к тому, что кровотечение остановить очень сложно, кровь накапливается и сдавливает прилегающие ткани, приводя к разрыву печени или капсулы. При отсутствии лечения или в случае неэффективности принятых мер наступает воспаление брюшной полости.
Причины
Ушиб печени может стать следствием:
- сдавливания;
- травм различного характера;
- падения с большой высоты;
- подъема тяжестей;
- повреждений брюшной полости.
Можно назвать такие причины образования гематомы печени:
- Ранения и травмы;
- Сдавливание органа;
- Ушибы в брюшной области;
- Падения с высоты;
- Подъем больших тяжестей.
При разрыве стенок сосудов печени происходит кровоизлияние в ближние ткани, вследствие чего образовывается гематома печени, лечение которой нужно начать при первых же признаках повреждения.
Гематома может возникнуть в результате:
- сдавливания;
- ушиба брюшной стенки;
- падения с высоты на твердую поверхность;
- резкого напряжения (подъема тяжести).
При наличии в печени патологических процессов возможно нарушение ее целостности и при незначительной нагрузке (родовая деятельность, падение, резкий наклон, акт дефекации).
Подкапсульная гематома встречается и в акушерской практике. Ее провоцируют несколько факторов: поздний «токсикоз», наличие кист в печени, возрастающее давление в брюшной полости, кесарево сечение.
Появление гематом в таком важнейшем органе человеческого организма как печень представляет собой тяжелейшую травму. Обычно специалисты выделяют различные виды травм этого органа человека. К этим видам травм относят нарушение целостности капсулы, разрыв или трещина капсулы, а также разложение капсулы.
Причинами, обуславливающими возникновение гематом, считаются различные ранения, сдавливание органа, удары. Если возникает разрыв стенок кровеносных сосудов печени, то происходит внутреннее кровотечение, которое характеризует возникновение подкапсульных гематом печени. При таком развитии событий требуются незамедлительные хирургические действия.
Основным признаком, характеризующим наличие гематомы - чрезмерное скопление крови в брюшной части человеческого организма, обычно этот процесс наблюдается с правой стороны брюшной области. Ключевым признаком выявления травмы можно считать получение нечеткого изображения органа при ренгенобследовании.
С помощью использования рентгеновского обследования имеется хорошая возможность констатации факта скопления крови в печени. Именно применение рентгеновского обследования позволяет определить выступает или нет диафрагма. Также это обследование позволяет установить наличие забрюшной гематомы. При позитивных результатах кровеостанавливающей терапии, подкапсульная гематома печени вполне излечима, однако у пациента в этот период могут наблюдаться сильные боли в области расположения печени. В процессе лечения происходит постепенное рассасывание кровяных накоплений под капсулой.
Подкапсульная гематома является для организма очень серьезным травмированием и нарушением работоспособности. Лечение гематомы печени требуется осуществлять максимально оперативными методами, насколько это позволяют условия лечебного учреждения. При лечении последствий этой травмы требуется выполнение всех требований медицинского специалиста, так как лечение такой сложной травмы внутренних органов осуществляется с применением хирургического вмешательства.
| Дата | Вопрос | Статус |
|---|---|---|
| 04.06.2016 |
Применение двух препаратов однавременно Можно ли применять препарат для лечения печени и лечения сосудов головного мозга одновременно? |
0 ОТВЕТОВ |
| 17.10.2015 |
У меня хронический гепатит б? 7 месяцев назад, у меня обнаружили вирус гепатита б, HBSAg , у меня на тот момент иногда болела печень и я пил сорбент, через 3 месяца мне сделали узи и тест на антивирусню нагрузку, узи показало что все хорошо, а тест показал 2155 вирусную нагрузку, Алат, Аспат, Билирубин были в пределах нормы, сказали 19 января на контрольные анализ, сейчас у меня температура часто 37.2 и побаливает немного печень. Это у меня хронический гепатит или нет и что мне делать? |
2 ОТВЕТА |
| 19.08.2017 |
Расшифровка УЗИ сердца Аорта-диаметр на уровне синуса Вальсальвы-3.5 см, восходящ. Отдел-2.8см, на уровне фиброзн. Кольца-2.3 см, амплитуда движен. -1.2см. Раскрытие АоК-1.6см, Диаметр легочн. Артерии-2.3см, Правый желудочек толщина перед. Стенки-0.5см, передне-задн. Отдел средний отдел-3.2см. Левый желудочек-размер конечно-дистолич. -5.5мс, конечно-систолический-4.1см. Левый желудочек-КДОмл Edv-132, КСОмлEsv-51, УОмлSv-81, ФВ%ФУb. Толщина(м режим)МЖП(д)-1.4мс, толщина ЗС(д)-1.4мс. Правое предсердие-3.8*5, осм Левое… |
1 ОТВЕТ |
| 21.06.2016 |
2 недели не заживает рана. Добрый вечер, 2 недели назад упала и счесала ногу в одном месте рассекла, кровотечения сильного не было, но и обработать рану сразу не было возможности, предложила салфетку. Счесы почти зажили, мазала спасателем, а вот место рассечения все не как, накладывала мазь Вишневского, спасатель, промывала перекисью и фурацилином, мазала фукарцыном, рана все равно мокреет и не затягивается. Температуры не было, отечности тоже и особо не болит нога. Болезней нет не каких, с сосудами тоже. Как правильно п… |
0 ОТВЕТОВ |
| 06.02.2017 |
Результаты ФГДС Сообщение: Здравствуйте. Я в конце 2015 года проходил ФГДС и вот что мне написал эндоскопист: «выраженный субатрофический гастрит в проксимальном и антральном отделах. Слизистая желудка бледная, с мраморным рисунком, местами просвечиваются сосуды подслизистого слоя ф фундальном отделе желудка. Эрозивно язвенного процесса, ригидных зон, деформации желудка извне не имеется. Пищевод без изменений. 12 перстная кишка без изменений. » Соответственно прошел курс лечения де нолом, антибиотиками, актовег… |
1 ОТВЕТ |
sprosidoktora.ru
Ушиб печени может возникать в самых разных ситуациях. Например, автокатастрофа, падение (даже при гололедице), тупой удар в живот без повреждения кожи и т.д.
Кровоизлияние вследствие травмы печени
вследствие удара в брюшную область; при сдавливании между предметами; падение с высоты; напряжения брюшного пресса (как правило, у новорожденных); патологии органа.
Разрывы – чрезкапсулярные (нарушение капсулы органа) и субкапсулярные (повреждения под капсулой); гематомы; центральные разрывы.
глубиной меньше 2 см; глубина до половины толщи органа; глубина больше половины толщи органа; расчленения органа на фрагменты вследствие множественных разрывов.
Повреждения печени возникают при сильном механическом воздействии на брюшную стенку. В большинстве случаев травма возникает в области правой доли органа, что связано с ее анатомическим расположением. Ушиб можно получить при падении, ударе или вследствие ДТП. Также причиной может становиться сдавливание тела пострадавшего между двумя твердыми поверхностями. В детском возрасте (у новорожденных) ушиб может проявляться при сильном напряжении мускулатуры брюшного пресса.
При ушибе печени в толще органа появляется гематома - кровоизлияние. Процесс связан с разрывом или размозжением мелких сосудов, которые участвуют в кровоснабжении органа. В зависимости от происхождения травмы и степени повреждения тканей, гематома может быть:
- центральной - расположенной в толще органа;
- субкапсулярной - находиться под фиброзной капсулой;
- отдельный вид травмы - разрыв печени, который происходит с повреждением капсулы.
СПРАВКА! Разрыв печени - это терминальная стадия ее повреждения. Травма сопровождается обильным кровотечением и является основанием для экстренного хирургического вмешательства. Важно провести своевременную диагностику и определить, сохранена ли целостность фиброзной капсулы.
Классификация
Травмы печени могут быть классифицированы по нескольким критериям.
- Фиброзная оболочка печени не повреждена – это два вида повреждений:
- гематомы, локализующиеся под капсулой печени
- гематомы, расположенные в центре печени
- Фиброзная оболочка печени повреждена
- трещины (это либо одна трещина, либо несколько)
- разрывы, которые могут быть самостоятельным повреждением или сочетаться с трещинами
- размозжение печени или разделение ее на отдельные функционально неполноценные фрагменты
- травмы печени, которые сочетаются с повреждением желчных протоков большого диаметра или с повреждением непосредственно желчного пузыря
- самостоятельное повреждение элементов желчевыводящей системы, когда печень остается практически интактной.
Повреждение желчного пузыря может быть трех видов:
- разрыв пузыря
- отрыв его от печени
- сочетанный разрыв и отрыв.
Ушиб печени возникает при разных обстоятельствах и имеет свои особенности повреждений. Поэтому в зависимости от способа получения ушибы могут возникать в результате удара в брюшную полость, из-за сдавливания между двумя предметами или падения с высоты.
Ушиб печени иногда появляется и у новорожденных из-за чрезмерного напряжения брюшины. Лица, имеющие дефекты в развитии печени, входят в уязвимую группу. Все травмы печени разделяются на открытые и закрытые.
Признаки
Клинические проявления ушиба печени выражаются:
- болью. Болевые ощущения в зависимости от точности и силы удара могут быть различной степени выраженности (и довольно сильными, и практически не ощутимыми). Боль усиливается при любом движении тела.
- кровоподтеками и ссадинами. Такие симптомы развиваются не всегда и указывают на наличие внутреннего кровотечения, при этом боль может отсутствовать. В этом случае часто развивается шоковое состояние (наблюдается заторможенная реакция). После такого ушиба происходит резкое повышение артериального давления, но при значительной потере крови (800 мл и более) оно снижается.
- нарушением сердечной деятельности. При ушибе организм испытывает сильнейший стресс, на фоне которого нарушается нормальная работа сердца: ритм замедляется или ускоряется, может возникнуть боль.
- втянутым или вздутым животом. После ушиба живот может втянуться. Если травмирована и печень, и кишечник, наблюдается вздутие живота. При пальпации ощущается напряжение.
- повышенной температурой тела. После травмы температура тела может повыситься. Также возможно развитие желтухи и увеличение печени. Такие признаки возникают, как правило, спустя 3-е суток после повреждения и являются очень опасными, потому что указывают на появление гематомы.
Кроме этого, ушиб может сопровождаться симптомом Щеткина-Блюмберга, при котором боль начинает ощущаться лишь через некоторое время. При этом характерная боль появляется только в том случае, если на пораженную область не оказывается давление.
Также ушиб нередко проявляется симптомом Куленкампфа - боль ощущается в брюшной стенке.
Симптомы
Скопление крови в брюшной полости, преимущественно в правой части;
Потеря четкости на рентгеновском снимке, вызванная скоплением крови вдоль органа;
Ограниченная подвижность правой половины купола диафрагмы и высокое ее положение;
Перелом нижних ребер с правой стороны;
Отделы желудка и толстой кишки оттесняются книзу и влево;
Затемнение и расширение правого латерального канала, который выражен в большей степени в верхних отделах.
Проявления заболевания связаны с кровопотерей, сдавлением печени и других органов.
О потере крови могут свидетельствовать:
- внезапное снижение артериального давления;
- учащенный пульс и сердцебиение;
- кратковременная потеря сознания;
- общая слабость;
- кожа на конечностях и носогубном треугольнике принимает синеватую окраску;
- бледные кожные покровы.
Степень проявления этих симптомов зависит от объема потерянной крови.
Сдавление печени и других органов подтверждают:
- боль в правом подреберье (может распространяться и на другие участки живота), при вдохе становиться более интенсивной;
- подъем температуры тела;
- пожелтение склер, кожных покровов;
- в крови – увеличение количества лейкоцитов.
hematologiya.ru
sprosidoktora.ru
Специалисты, говоря о проявлениях, которые связаны с ушибом печени, указывают на симптом Куленкампфа. В данном случае подразумевается болезненный и просто общий дискомфорт, который отмечается в области брюшной стенки. Кроме того, она может проявляться как мягкая или немного напряженная. Далее специалисты обращают внимание на другие симптомы, так или иначе подтверждающие ушиб печени:
- симптом Щепкина-Блюмберга, в рамках развития которого резь формируется не сразу, а спустя некоторый промежуток времени;
- дискомфорт формируется исключительно после того, как перестает отмечаться давление на область ушиба представленного органа;
- данная симптоматика связана с индивидуальными особенностями организма, а также силой ушиба и потому формируется достаточно редко.
Безусловно, симптомы сопровождаются увеличением температурных показателей. При этом последние могут быть устойчивыми или проявляться время от времени, кроме того, различной может быть степень их интенсивности.
Все это является прямым свидетельством гематомы органа. Следует обратить внимание на то, что указанная симптоматика формируется в течение двух-трех суток, которые являются следующими после нанесения травмы.
Критичность и даже опасность представленных симптомов заключается в том, что крайне велика вероятность разрыва гематомы. Это может спровоцировать не только кровотечение, но и другие печальные последствия. Именно поэтому настоятельно рекомендуется сразу же после того, как состоялся ушиб печени или органов рядом с ним, обратиться к специалисту для постановки диагноза. Необходимо исключить любые попытки самостоятельного лечения или использования народных восстановительных методик.
Определяют ушиб печени, прежде всего, по крови, начинающей накапливаться – в подавляющем большинстве случаев это отмечается именно с правой стороны. Далее специалисты настаивают на прохождении рентгена, который является показательным при полученной травме. Диагностика позволяет идентифицировать утрату четких очертаний, потому что накопившаяся кровь их скрывает.
Примечательно, что показательной является и методика пальпации, которая позволяет установить малую степень подвижности диафрагмы. В то же время она поднимается, что указывает на ушиб печени и быстро прогрессирующие изменения. Кроме того, изменения сопровождаются тем, что происходит смещение толстой кишки и желудка в левую сторону.
В отдельном порядке хотелось бы отметить все отрицательные симптомы и последствия, с которыми специалисты связывают ушиб печени. Дело в том, что это действительно серьезная травма и при условии отсутствия своевременного лечения могут произойти серьезные критические изменения. В частности, специалисты выявляют формирование абсцессов, кисты травматического типа и сдавливания паренхимы.
Учитывая все это, хотелось бы отметить, что ушиб печени – это серьезная травма, к получению которой нельзя относиться невнимательно. Если подобное повреждение произошло и даже если отсутствуют симптомы, все-равно настоятельно рекомендуется пройти соответствующую диагностику и начать восстановительный курс.
propishevarenie.ru
При повреждении мягких тканей возникают следующие симптомы:
- Боль . Она может иметь разный характер и интенсивность, будет усиливаться при движении. Может быть настолько сильной, что пострадавший потеряет сознание. При сильном ушибе боль может распространяться по всей брюшной полости.
- Ссадины и кровоподтеки иногда указывают на внутреннее кровотечение, болевые ощущения могут и не появляться. Если в результате ушиба возникло кровотечение, артериальное давление у пострадавшего снижается, развивается шоковое состояние, реакция замедляется.
- Втянутый или надутый живота . Живот вздувается, если одновременно с печенью был поврежден кишечник.
- Указывают на травму печени и такие симптомы, как повышение температуры, симптом Щеткина-Блюмберга, симптом Куленкампфа, усиленное сердцебиение, желтуха . Симптомы могут появиться не сразу, а только через 2-3 дня после травмы.
Важно! Если после полученной травмы у вас возникли какие-либо недомогания, немедленно обратитесь за помощью в медицинское учреждение. Игнорирование симптомов может быть опасно для жизни!
Болевой синдром может быть как слабовыраженным, так и сильновыраженным. Боль проявляется в месте локализации травмы (ушиба).
При множественных повреждениях, ударах и т.д. боль локализуется по всей брюшной области, а также может распространяться на паховую и поясничную области.
Болевой синдром усиливается при смене положения тела и простом шевелении.
Кровоизлияния и ссадины. Иногда это единственный симптом ушиба этого органа, например, такое случается, когда вследствие поражения возникает внутрибрюшное кровотечение, травматический шок 2-3 степени и т.д. Значительное понижение артериального давления (АД). Непосредственно после травмы АД повышается, но вследствие кровотечения АД начинает падать.
Это возможно при потере около 800 мл крови. Нарушенный сердечный ритм. Этот синдром очень затрудняет диагностирование ушиба печени. При такой травме пульс начинает колебаться. Напряжение живота, и его вздутие. Напряжение живота часто встречается при травмах печени. Это выражается тем, что живот не двигается при вдохе и выдохе.
Вздутие проявляется, если вследствие ушиба произошло повреждение кишечника, а именно порез. Симптом Щеткина-Блюмберга. Этот симптом характерен только тем случаям, когда прошло некоторое время после ушиба. Проявляется в виде сильно выраженной режущей боли, которая возникает только тогда, когда при пальпации ослабляется давление руки на брюшную стенку. Симптом Куленкампфа. Боль при незначительном напряжении брюшной стенки, а иногда и мягкой брюшной стенке.
Субфебрильная температура, увеличение органа, лейкоцитоз и желтуха. Эти симптомы наблюдаются у пострадавшего в течение 2-3 дней после получения ушиба органа.
Это явное свидетельство того, что есть гематома. Гематома может разрываться вследствие незначительного физического напряжения через несколько дней после травмы.
Симптоматика ушиба проявляется в момент травмы. Выраженность клинических признаков зависит от степени нарушения целостности и функции печеночной паренхимы, поэтому в некоторых случаях ранняя диагностика повреждений может быть затруднена. При отсутствии экстренной помощи симптомы продолжают прогрессировать. К ним относятся:
- болезненные ощущения в области правого подреберья, которые усиливаются в движении либо при напряжении мышц брюшной стенки;
- разрыв сосудов становится причиной внутреннего кровотечения и скопления жидкости в брюшной полости;
- гематома на коже в месте удара (кровоподтек), ссадины или более глубокие повреждения;
- повышение артериального давления непосредственно после ушиба, но значительные кровопотери (более 800 мл) вызывают снижение давления;
- нарушение работы сердца - пульс становится менее ритмичным;
- напряжение мышц брюшной стенки (часто связано с повреждением кишечника);
- симптом Щеткина-Блюмберга - проявляется через несколько дней после травмы, выражается острой болью, которая возникает при пальпации брюшной стенки и резко усиливается при резком снятии руки.
В течение нескольких суток развиваются дополнительные симптомы ушиба печени, связанные с недостаточностью функции органа. Одно из проявлений - это желтуха. Кожа и слизистые оболочки пострадавшего окрашиваются в желтый оттенок, одновременно наблюдаются нарушения пищеварения. Температура тела незначительно повышается и сохраняется на одном уровне, что сопровождается общей слабостью и снижением работоспособности.
СПРАВКА! Желтуха при ушибе печени - один из основных симптомов, который указывает на недостаточность работы органа. Однако он требует более детальной диагностики, поскольку его причиной могут становиться кровопотери.
Методы диагностики
Печень обладает способностью к регенерации, однако самостоятельно справиться с ушибами орган не сможет. Любое повреждение печени представляет серьезную угрозу здоровью и жизни человека, поэтому лечением должны заниматься квалифицированные специалисты. С помощью рентгеновского обследования выявляется наличие крови в печени пострадавшего.
Народные методы лечения ушиба и гематомы печени отсутствуют. Самолечение категорически противопоказано. Средства, которые эффективны при ушибах других частей тела, могут не только не дать положительного результата, но и заметно ухудшить состояние пострадавшего, а также снизить шансы на полное выздоровление.
После любого повреждения, удара или другой травмы, следствием которой может стать ушиб печени, рекомендуется посетить специалиста и пройти необходимое обследование. Так как при повреждении этого органа симптомы могут полностью отсутствовать, однако, тем не менее, представлять серьезную опасность. Своевременная квалифицированная помощь врача позволит предотвратить возможные осложнения.
Самым простым методом для постановки диагноза в этом случае является рентген. На рентгеновском снимке будут видны:
- подъем диафрагмы или ограничение подвижности ее купола;
- смещение внутренних органов;
- затемнение в области печени.
Первенство в диагностике занимает лапароскопия. Благодаря стекловолоконному медицинскому оборудованию – лапароскопу – можно увидеть наличие и характер повреждения, одновременно выполнить некоторые хирургические манипуляции.
Ушиб печени диагностируют при помощи УЗИ, рентгена и КТ. Если состояние пациента не требует экстренного хирургического вмешательства, берут общий анализ крови и мочи.
Непосредственно после травмы необходимо пройти полное обследование. Повреждения внутренних органов могут не проявляться внешними признаками, особенно в случае болевого шока. В условиях стационара пострадавшему назначают ряд исследований, направленных на исключение возможных ушибов или разрывов печени.
Основной способ диагностики - это УЗИ. Орган не визуализируется на мониторе полностью из-за особенностей ее расположения (большая часть печеночной паренхимы скрыта за реберной дугой, поэтому не улавливает сигналы датчика). Однако при ушибе она увеличивается в размере, воспаляется, ее капсула становится напряженной и уплотняется.
Анализы крови также имеют диагностическое значение. При повреждении печени у больного обнаруживается ряд характерных изменений:
- уменьшение количества общего белка и альбуминов;
- снижение концентрации глюкозы;
- незначительное повышение уровня билирубина;
- повышение активности основных печеночных ферментов (АЛТ, АСТ, щелочной фосфатазы).
После любой травмы, которая проходит с возможным нарушением целостности костей скелета и внутренних органов, назначают обследование методом рентгенографии. На снимке будет видно скопление жидкости в брюшной полости и ее количество. Этот способ более информативен для диагностики переломов или вывихов, но дополняет общую картину при оценке состояния печени.
Лечение
Определить скопление крови в печени поможет рентгеновский снимок, который определит выступление диафрагмы и покажет нечеткость или отсутствие контуров правой почки, что будет свидетельствовать о наличие забрюшной гематомы.
Подкапсульная гематома печени в случае остановки кровотечения имеет более благоприятное развитие – у больного наблюдается боль и болезненность в области печени при пальпации. Кровь, которая успела скопиться под капсулой, понемногу рассасывается. Тяжелее ситуация, когда кровотечение в печени продолжается.
В этом случае наблюдается распостренение гематомы печени и нежелательное увеличение печени, появляются такие симптомы: иктеричность склер и кожи, повышение температуры, лейкоцитоз. В последующее время после травмы может произойти разрыв капсул печени, сопутствовать которому будут острые боли в правом подреберье.
В данном случае может происходить кровотечение в свободную брюшную область. Центральные гематомы печени, наоборот, протекают фактически без каких-либо симптомов. Через некоторое время на месте гематомы печени без лечения могут образовываться абсцессы, травматические кисты, очаги некроза ткани печени в результате инфицирования и сдавливания паренхимы.
Понимая серьезность, которую несет гематома печени, лечение ее должно быть немедленным при соблюдении всех рекомендации врача. Лечение подразумевает собою хирургическое вмешательство.
В случае наличия повреждения печени с подкапсульной гематомой однозначно необходимо хирургическое вмешательство. Перед началом операции проводится гемотрансфузия – переливание крови или ее фракций (плазмы, эритроцитарной массы), растворов, стабилизирующих артериальное давление.
Лечение гематомы печени направлено на:
- остановку кровотечения;
- удаление нежизнеспособных тканей, сегментов или долей печени;
- лечение и профилактику перитонита в случае начавшегося воспаления брюшины.
Подкапсульная гематома печени – тяжелое состояние, требующее незамедлительной госпитализации и выполнения всех рекомендаций лечащего врача.
Лечение травмы печени проводится как консервативными, так и оперативными методами. В случаях шока, выраженного кровотечения или же перитонита консервативная терапия должна быть начата в кратчайшие сроки. В первую очередь она подразумевает введение больших объемов жидкостей внутривенно. Это позволит поднять уровень артериального давления выше критического, которое не может обеспечивать нормальную работу жизненно важных органов пострадавшего человека.
Параллельно показано:
- введение зонда в желудок, чтобы предупредить его расширение и освободить от имеющейся в нем пищи
- введение катетера в мочевой пузырь, чтобы была возможность контролировать диурез и своевременно реагировать на развивающиеся патологические нарушения.
Хирургическое лечение при травмах печени проводится при наличии строгих показаний для этого. Такими являются следующие:
- закрытая травма, которая сопровождается массивным кровотечением
- открытая рана, локализующаяся в животе или в нижней половине грудной клетки
- прогрессирование анемии в течение 2-3 дней при наличии соответствующих данных дополнительных методов обследования, указывающими на продолжающуюся кровопотерю
- гемобилия
- билигемия
- абсцесс печени
- образование кисты печени
- секвестрация (отделение) печеночного фрагмента.
Основными видами хирургической помощи при травмах печени в зависимости от их локализации и характера являются:
- гематомы, которые не достигают в диаметре 5 см, не вскрываются – их прошивают через всю толщу, чтобы обеспечить надежную остановку кровотечения
- ушивания отверстия, которое кровоточит. Данный метод требует от врача определенной технической подготовки, так как обычные швы легко прорезаются через печеночную паренхиму
- перевязка и ушивание магистральных сосудов, которые кровоточат
- введение гемостатической губки
- электрокоагуляция мест повышенной кровоточивости
- оставление дренажа в брюшной полости, который необходим для оценки течения послеоперационного периода (оценивают цвет экссудата по дренажной трубке).
После проведенного лечения пациент находится в течение одного месяца под диспансерным наблюдением. Это связано с риском развития поздних осложнений травм печени. Стационарное наблюдение за пациентом позволит их выявить своевременно и провести соответствующее лечение.
www.knigamedika.ru
www.infmedserv.ru
Лечение пациентов с ушибом печени осуществляется в хирургическом отделении медицинского учреждения. В каждом случае порядок оказания медицинской помощи и методы лечения различаются. Терапия больных включает в себя несколько этапов: хирургическое вмешательство, консервативная терапия, реабилитационный период.
Народные средства
Лечение народными средствами при ушибах печени категорически запрещено. Рецепты традиционной медицины совершенно бесполезны и могут нанести вред здоровью. При ушибах печени единственным методом лечения будет медикаментозная терапия.
Хирургическое вмешательство и консервативное лечение
Чаще всего при ушибах печени больным проводится операция. Манипуляции различаются в зависимости от характера повреждений: останавливается кровотечение, восполняется кровопотеря, трещины зашиваются, а размозженные или сильно поврежденные части иссекаются.
После проведенной операции пациент продолжает восстановительное лечение, направленное на восстановление функции печени и ее регенерацию.
Ушиб печени диагностируют с помощью аппарата УЗИ и компьютерной томографии.
Хирургическое вмешательство; Медикаментозный метод; Реабилитация.
В первую очередь лечение ушиба печени заключается в определении наличия кровотечения, и если оно есть, то немедленной его остановке. Это возможно только при оперативном вмешательстве. При этом также оценивается масштаб повреждений органа и обрабатывается рана. Обработка раны может заключаться даже в удалении части органа (резекция).
Если трещины небольшие, то они ушиваются. При сильном кровотечении проводят перевязку сосудов (поврежденных). Печень при ушибе лечат путем иссечения краев органа, удаляя при этом все поврежденные участки
При сильных кровотечениях в брюшную полость применяется реинфузия крови (сбор и вливание собственной крови пациенту, после необходимой фильтрации и т.д.). Далее промывается брюшинная полость и зашивается рана.
После операции пациенту назначается соответственное медикаментозное лечение, и пациент еще долгое время находится в стационаре, его состояние должны контролировать врачи. После выписки наступает реабилитационный период лечения.
Лечение без оперативного вмешательства проводится в тех случаях, если нет кровопотери или она незначительна.
Терапия проводится в условиях стационара. После обследования врач определяет необходимость оперативного вмешательства. В большинстве случаев, если список повреждений ограничивается только ушибом, лечение проводится только медикаментами. Однако операция может потребоваться в следующих случаях:
- разрывы крупных сосудов, которые сопровождаются значительными кровопотерями;
- повреждение капсулы печени;
- обширная гематома, которая не рассасывается самостоятельно;
- осложненные формы с некрозом отдельных участков органа.
Вне зависимости от необходимости хирургического вмешательства проводится курс медикаментозной терапии. Для лечения или предотвращения бактериальной инфекции, которая становится основной причиной гнойных осложнений, назначают антибиотики широкого спектра действия. Также понадобятся противовоспалительные, обезболивающие препараты и гепатопротекторы. По необходимости также применяют мази и кремы для рассасывания подкожных гематом.
СПРАВКА! Плановые операции по удалению участка печени могут проводиться эндоскопическим методом. Однако при значительных повреждениях хирург чаще выбирает классический способ с разрезом брюшной стенки - так оперативный доступ получается более полным.
Оказание первой помощи
Оценить состояние больного и оказать ему грамотную квалифицированную помощь может только грамотный специалист. Поэтому первое, что нужно сделать – вызвать скорую помощь. До приезда врачей состояние пострадавшего можно облегчить.
- Положить его в горизонтальное положение. Ему запрещено двигаться и напрягаться. Движения рук и ног могут усилить кровопотерю.
- Приложить к месту удара холодный предмет (например, бутылку со льдом).
- Отвлекать пострадавшего, задавать ему вопросы, разговаривать. Это необходимо, чтобы он оставался в сознании.
От быстрых и грамотных действий зависит жизнь больного.
Запрещено! Поить больного водой и медикаментами. Самостоятельно давить на живот или перетягивать его.
Как правило, ушиб печени возникает при сильном физическом воздействии, то есть ударе.
Можно сделать обезболивающую инъекцию, если нет проникающих ранений. Запрещается давать больному пить, или какие-либо лекарства внутрь.
Если возникла такая ситуация нужно сразу звонить в скорую помощь или же довезти больного до медицинского учреждения самостоятельно как можно быстрее.
ВНИМАНИЕ!
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Так как при нарушении дыхания пострадавшему может понадобиться кислородная маска и другие реанимационные мероприятия.
Госпитализация в этом случае необходима, так как это довольно серьезная травма. И если не обращаться к врачу в течение нескольких дней наступит смерть.
Непосредственно после травмы следует сохранять одно положение. Пострадавшего необходимо уложить на спину таким образом, чтобы ноги были немного согнуты. Голову можно положить на небольшую возвышенность или на подушку. Если при ударе человек потерял сознание, можно воспользоваться нашатырным спиртом, чтобы привести его в чувство.
Лечение ушиба печени осуществляется в условиях стационара после проведения всех обследований. Самостоятельно проводить никакие терапевтические мероприятия нельзя, но есть определенный алгоритм действий до приезда скорой помощи:
- уложить пострадавшего так, чтобы ничего не оказывало давления на брюшную стенку;
- к правому боку приложить холодный компресс или кусок льда - так сосуды быстро сужаются, и кровотечение останавливается;
- можно дать обезболивающий препарат, но по возможности лучше дождаться приезда врачей - если у человека аллергическая реакция на лекарство, это может усугубить ситуацию.
Если у человека обнаруживаются повреждения кожи с изменением положения костей или внутренних органов, травму необходимо просто накрыть чистой марлевой салфеткой. Особенно это важно в теплое время года для защиты от насекомых. Самостоятельно вправлять их категорически запрещено.
Последствия
Опасным последствием ушиба выступает гематома печени. Разрыв сосудистых стенок печени приводит к кровоизлиянию, в результате этого развивается гематома, характеризующаяся:
- скоплением крови в правом участке брюшной полости, по этой причине на рентген снимке контуры печени нечеткие;
- сниженной подвижностью правого участка купола диафрагмы и ее высоким положением;
- смещением толстой кишки и желудка вниз и влево;
- переломом нижних ребер;
- расширением и потемнением правого латерального канала, преимущественно, в верхней части.
При травме печени возможно повреждение целостности капсулы (к примеру, при разрыве, размозжении, трещинах) или же она может оставаться ненарушенной (при центральных и субкапиллярных гематомах).
Если наблюдаются скопления крови, вероятность благоприятного исхода повышается. После остановки кровотечения болезненные ощущения исчезнут, а подобные скопления способны рассасываться. Если же кровотечение не останавливается, гематома может разрастаться.
Крайне важно своевременно диагностировать гематому, иначе не исключено развитие тяжелейших осложнений (к примеру, разрыв гематомы при малейшей физической нагрузке).
Печень человека имеет способность регенерировать. Но самостоятельно восстановиться после ушибов она не в силах. Незначительное кровотечение, которое возникает в результате травм, может самостоятельно остановиться.
Но если кровотечение не останавливается, то риск смертельно опасных осложнений повышается. Следствиями неправильного или несвоевременного лечения ушибов печени могут быть сепсис, кровоизлияние в брюшину, нагноение, абсцесс, некроз.
Отзыв нашей читательницы Светланы Литвиновой
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого - отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Ушиб печени - это опасная травма, которую нельзя лечить самостоятельно. При постоянном наблюдении врачей и соблюдении всех рекомендаций прогноз благоприятный, а травма никак не сказывается на дальнейшей жизни пациента. Отсутствие квалифицированной помощи может усугубить ситуацию и привести к тяжелым последствиям. К ним относятся:
- некроз (омертвение) тканей, что может становиться причиной заражения крови;
- кровотечения из крупных сосудов;
- формирование абсцесса внутри органа, а также под диафрагмой - инкапсулированной полости с гноем;
- уменьшение эластичности диафрагмы;
- изменение нормального расположения внутренних органов, особенно желудка и кишечника.
При любой травме остается риск ушиба печени. Даже если удар приходится не на область правого подреберья, внутренние органы могут смещаться и сдавливать друг друга. После падения, ДТП и любой другой ситуации важно обязательно пройти комплексное обследование и убедиться в отсутствии скрытых повреждений.
10.1. Особенности лучевого исследования детей с травматическими повреждениями внутренних органов
Лучевая диагностика травмы органов живота у детей имеет ряд особенностей. Главным отличием ее является ургентность ситуации и зачастую полное отсутствие анамнестических данных. При обращении пациента с травмой органов живота или с подозрением на нее в стационар всегда выполняют обзорную рентгенографию органов живота, а при необходимости и грудной клетки, на которых могут быть выявлены признаки газа в брюшной полости, пневмоторакс, переломы ребер, костей таза и позвонков, инородные тела и пр. В подавляющем большинстве случаев патологических изменений при обзорной рентгенографии органов живота у данного контингента больных не выявляется. При массивном гемоперитонеуме определяются затемнение в нижних отделах живота и «плавающие» кишечные петли, но этот рентгенологический признак появляется только при очень большом объеме крови в брюшной полости.
В значительном проценте случаев дети имеют множественные и/или сочетанные травматические повреждения, что определяет необходимость расширения объема рентгенологического исследования: выполняют рентгеновские снимки черепа, конечностей и пр.
В дальнейшем ведущую роль в диагностике повреждений внутренних органов у детей играет УЗИ, которое дополняется проведением экскреторной урографии при подозрении или при наличии травмы почек. КТ внутренних органов в детской практике выполняют редко - только при наличии сомнительных данных других лучевых методов исследований.
Особенностью УЗИ у детей с подозрением на травму органов живота является непременное наполнение мочевого пузыря; если необходимо, проводят катетеризацию и наполнение пузыря стерильным изотоничес-
ким раствором натрия хлорида в возрастном объеме. Это связано с необходимостью достоверного обнаружения свободной крови в брюшной полости, поскольку один из наиболее важных вопросов - это определе- ние наличия или отсутствия гемоперитонеума. Это условие необходимо также для адекватной оценки почек и МВП.
Среди других особенностей проведения УЗИ детям с подозрением на травму органов живота следует назвать:
Проведение УЗИ обязательно в присутствии лечащего врача, который контролирует состояние ребенка;
Изменение положения тела ребенка может быть затруднено или невозможно, что создает дополнительные трудности проведе- ния УЗИ;
В обязательном порядке должен проводиться осмотр всех доступных визуализации органов живота и плевральных полостей, результаты осмотра заносят в протокол исследования в полном объеме;
Необходимо строго фиксировать время и длительность проведения исследования, поскольку состояние детей с травмой может меняться очень быстро;
При динамическом наблюдении за пациентом ухудшение его состояния является показанием к повторному УЗИ, поскольку в ранние сроки после травмы некоторые повреждения могут не иметь четкого эхографического представительства.
10.2. Гемоперитонеум ■■■
Первый вопрос, который обычно ставят перед специалистом лучевой диагностики, - определить, есть ли кровь в свободной брюшной
полости и если есть, то ее примерный объем. Наличие крови в свободной брюшной полости (гемоперитонеум) характерно для повреждений селезенки и печени, а также для повреждения поджелудочной железы. Травматические повреждения почек и надпочечников сопровождаются образованием забрюшинных гематом. Объем гемоперитонеума напрямую характеризует величину кровопотери и тяжесть гемодинамических нарушений.
При горизонтальном положении пациента в условиях адекватной подготовки больного (наполненный мочевой пузырь) скопление крови в брюшной полости определяется в первую очередь в полости малого таза. При увеличении количества крови в брюшной полости она появляется также и в латеральных каналах, затем - вокруг печени, селезенки,
Количество крови в брюшной полости может быть приблизительно определено следующим образом:
Визуализируется только в полости малого таза - до 8 мл/кг массы тела ребенка;
Визуализируется в полости малого
таза и в латеральных каналах - от 8 до 24 мл/кг массы тела ребенка;
Визуализируется во всех отделах брюшной полости - более 24 мл/кг массы тела ребенка.
в поддиафрагмальных пространствах, в свободной брюшной полости (рис. 10.2.1).
Рис. 10.2.1. Гемоперитонеум:
а - кровь ретропузырно в небольшом количестве; б - кровь ретропузырно в значительном количестве; в - кровь вокруг правой доли печени; г - кровь в латеральном канале;
д, е - кровь в латеральном канале около правой доли печени
Свежая кровь в брюшной полости (первые 1-2 сут после травмы) обычно выглядит как мелкодисперсная взвесь, а не чисто жидкостное содержимое, причем эта особенность визуализации становится более заметной при использовании высокочастотного сканирования (рис. 10.2.2). У крупных подростков, когда использовать датчики высокой частоты невозможно, кровь визуализируется как жидкость (чисто анэхогенное содержимое).

Рис. 10.2.2. Гемоперитонеум, 22 часа после разрыва селезенки:
а - сканирование на частоте 2 МГц; кровь в брюшной полости выглядит
анэхогенной (жидкостной);
б - сканирование на частоте 6,5 МГц. Кровь в брюшной полости выглядит как мелкодисперсная взвесь
При использовании допплеровских технологий можно зафиксировать перемещение свободной жидкости в брюшной полости при глубоком дыхании пациента или при напряжении передней брюшной стенки
(рис. 10.2.3).
В редких случаях кровь в брюшной полости может организоваться, тогда она принимает весьма причудливый вид гетерогенной массы с чередованием жидкостных полостей и самой разнообразной формы включений средней эхогенности (рис. 10.2.4). При изменении положения тела ребенка организующаяся кровь не перемещается. В массе организующейся крови могут быть прослежены окруженные ею фрагменты паренхиматозных органов.

Рис. 10.2.3. Допплеровское исследование при гемоперитонеуме: а - кровь в правом латеральном канале в В-режиме;
б, в - переменное окрашивание жидкости в правом латеральном канале при допплеровском исследовании соответственно ее разнонаправленному перемещению при дыхании

Рис. 10.2.4. Организующийся гемоперитонеум у ребенка 2, 5 лет: а, б - левая доля печени окружена значительным количеством гетерогенного содержимого с жидкостными включениями;
в - в эпигастральной области определяется огромных размеров включение с гипоэхогенным и жидкостным компонентом
ТЕСТОВЫЕ ВОПРОСЫ
1. Для адекватной ультразвуковой оценки гемоперитонеума у пациента должен быть наполнен: А - желудок; Б - мочевой пузырь;
В - прямая кишка;
Г - плевральные полости.
2. При горизонтальном положении пациента с разрывом селезенки кровь в первую очередь скапливается:
А - в полости малого таза;
Б - в плевральной полости;
В - в латеральных каналах;
Г - в поддиафрагмальном пространстве.
3. При УЗ-обнаружении крови только в полости малого таза ее количество составляет:
χ вес (кг) χ рост (см).
4. При УЗ-обнаружении крови в полости малого таза и в латеральных каналах ее количество составляет:
А - менее 8 мл/кг массы тела ребенка; Б - 8-24 мл/кг массы тела ребенка; В - более 24 мл/кг массы тела ребенка; Г - 3 мл χ вес (кг) χ рост (см).
5. При УЗ-обнаружении крови во всех отделах брюшной полости ее количество составляет:
А - менее 8 мл/кг массы тела ребенка; Б - 8-24 мл/кг массы тела ребенка; В - более 24 мл/кг массы тела ребенка; Г - 3 мл χ вес (кг) χ рост (см).
6. В ранние сроки после травмы кровь в брюшной полости при УЗИ выглядит:
А - как неправильной формы включения средней эхогенности; Б - как мелкозернистая структура с тяжами линейной формы; В - как жидкость или мелкодисперсная взвесь; Г - возможен любой из перечисленных вариантов.
7. Лучевое исследование ребенка с подозрением на повреждение органов живота должно выполняться:
А - в присутствии родственников;
Б - в присутствии лечащего врача;
В - в присутствии сотрудника милиции;
Г - в присутствии всех перечисленных лиц.
Правильные ответы: 1 - Б; 2 - А; 3 - А; 4 - Б; 5 - В; 6 - В; 7 - Б.
10.3. Травма селезенки ■■■
Селезенка - наиболее часто повреждаемый орган среди всех паренхиматозных органов живота у детей. Механизмом травмы является прямой, часто «точечный» удар в область селезенки, при этом сила удара может быть незначительной. Чаще всего разрывы селезенки бывают у детей, пострадавших в дорожно-транспортных происшествиях, при кататравме, бытовой травме (падение во время игры часто на выступающие твердые предметы - камни, фрагменты игрушек, корни деревьев и пр.).
Возможность достоверной эхографической визуализации повреждений внутренних органов и оценки гемопеитонеума определила в последние годы тенденцию к консервативному ведению этой группы пациентов.
Сложность эхографической диагностики повреждения селезенки определяется так называемым гиперэхогенным паттерном разрыва паренхиматозного органа, который характерен также и для травмы печени, поджелудочной железы и других органов. В ранние сроки после получения травмы эхогенность внутриорганной гематомы и очага имбибиции ткани органа кровью отнюдь не соответствует жидкостному содержимому, а сходна с эхогенностью паренхиматозного органа или несколько превышает ее, что и послужило причиной названия этой стадии травматического процесса. Только через несколько дней, когда начинается лизис сгустка крови, ретракция его и другие биологические преобразования, внутриорганный дефект паренхимы становится хорошо разли- чимым, приобретает вид анэхогенного очага (очагов). В подавляющем большинстве случаев в паренхиме селезенки в проекции гиперэхогенного очага травматического повреждения органа формируется не один дефект, а несколько, иногда сливающихся между собой. Эти отдельные участки имеют неправильную форму и неровные контуры.
Именно гиперэхогенный паттерн разрыва паренхиматозного органа в ранние сроки после травмы и определяет большинство диагностических ошибок, поскольку в этой стадии заболевания дефекта паренхимы органа просто не видно. Определяется только нечетко отграниченная зона гетерогенного повышения эхогенности (иногда - с мелкими гипоэхогенными фокусами), бессосудистая или с резко сниженной васкуляризацией при допплеровском исследовании. Границы зоны повреждения паренхимы органа обычно неотчетливы, контуры неровные, иногда практически неразличимые (рис. 10.3.1).

Рис. 10.3.1. Эхографические изменения селезенки в динамике:
а - через несколько часов после травмы дефект селезенки достоверно не
визуализируется;
б - через 8 суток после предыдущего исследования - поперечный разрыв органа на всю толщу паренхимы
Очень помогает использование допплеровских технологий: отсутствие сосудистого рисунка в подозрительной на травматическое повреждение зоне говорит в пользу повреждения органа (рис. 10.3.2).

Рис. 10.3.2. Эхографические изменения селезенки в динамике (тот же ребенок, что и на рис. 10.3.1):
а - через несколько часов после травмы: очаги нарушения сосудистого рисунка в среднем и верхнем фрагментах паренхимы органа; б - через 8 суток после предыдущего исследования
Необходимо отметить, что изменения структуры паренхимы селезенки могут быть столь незначительными, что выявить их в В-режиме очень непросто, и только применение допплеровского режима скани- рования позволяет дифференцировать более или менее крупные участки нарушения сосудистого рисунка. Примечательно, что в подавляющем большинстве случаев разрывы селезенки сопровождаются значительным по объему гемоперитонеумом. В то же время найти собственно источник кровотечения во время УЗИ бывает очень непросто (рис. 10.3.3). Максимальных размеров и соответственно максимально четкой эхографической картины дефект паренхимы селезенки достигает через 8-10 сут после травмы, затем его размеры постепенно сокращают, уменьшается количество жидкостного содержимого и через 2-3 мес дифференцировать место повреждения селезенки в большинстве случаев бывает невозможно.

Рис. 10.3.3. Разрыв селезенки у ребенка 8 лет:
а, б - через 5 часов после травмы в В-режиме достоверные изменения структуры паренхимы органа не определяется, при допплеровском исследовании - значительный аваскулярный участок паренхимы селезенки в ее нижнем фрагменте;
в, г - через 10 суток достоверно определяются участки нарушения целостности паренхимы органа
Всегда встает вопрос о виде разрыва органа - чрескапсульный или подкапсульный. Достоверно эхографически дифференцировать эти виды повреждений крайне сложно - оценить сохранность собственно капсулы селезенки практически невозможно. На практике наличие гемоперитонеума позволяет высказать заключение о чрескапсульном повреждении органа. В пользу чрескапсульного разрыва селезенки говорит также утрата четкости контура органа на большем или меньшем протяжении (рис. 10.3.4).

Рис. 10.3.4. Полный поперечный разрыв селезенки у ребенка 8 лет:
а - контуры органа в среднем фрагменте практически не определяются,
структура паренхимы изменена;
б - сосудистая ножка прослеживается достоверно (стрелка);
в - в нижнем фрагменте селезенки (пунктир) сосудистого рисунка нет;
г, д - удаленная селезенка: вид с реберной и вентральной поверхностей
Редким вариантом осложнения травмы селезенки является возникновение интраорганной посттравматической артериовенозной фистулы. В В-режиме специфических признаков не выявляется, а при допплеров- ском исследовании в дефекте паренхимы определяется высокоскоростной разнонаправленный кровоток (рис. 10.3.5). Иногда можно четко дифференцировать приносящий и уносящий сосуды с типичными спектральными характеристиками кровотока: в приносящей артерии определяется кровоток с предельно низким периферическим сопротивлением, в уносящей вене - высокоскоростной пропульсивный кровоток. В зоне сосудистой фистулы кровоток имеет турбулентный характер. Течение таких артериовенозных фистул благоприятное, они закрываются само- стоятельно в сроки 7-18 сут после травмы.
В редких случаях возможны полные отрывы фрагментов селезенки. Оптимально такие повреждения визуализируются примерно через
неделю после травмы, когда дефект паренхимы максимально заметен: в эти сроки он имеет наибольшие размеры и наименьшую эхогенность. Полностью оторванный фрагмент может как сохранять васкуляризацию за счет отдельных питающих его сосудов, так и выглядеть аваскулярным (рис. 10.3.6.). В последнем случае к 7-10-м суткам после травмы его структура меняется. Впоследствии происходит постепенная организация дефекта паренхимы.

Рис. 10.3.5. Самостоятельное закрытие посттравматической артериовенозной фистулы селезенки:
а, б - артериовенозная фистула на 3 сутки после травмы; стрелкой показана приносящая артерия, двойной стрелкой - уносящая вена; в - через 17 суток - фистула закрылась, дефект паренхимы сохраняется (организовался через 1 месяц)

Рис. 10.3.6. Травматический отрыв фрагмента селезенки: 1 - сохраненный фрагмент, 2 - оторванный. Стрелкой показан диастаз между фрагментами. Сосудистый рисунок в оторванном фрагменте отсутствует, паренхима его изменена
В отдаленные сроки после разрыва селезенки в редких случаях может быть зафиксирована деформация органа и очаг повышения эхогенности по типу рубца в месте бывшего разрыва, крайне редко формируется пос- ттравматическая киста. В подавляющем большинстве случаев уже через 2-4 мес после травмы эхографических изменений со стороны селезенки не выявляется (рис. 10.3.7).

Рис. 10.3.7. Полгода после разрыва селезенки. В средней трети органа - деформация и плотный аваскулярный рубец
ТЕСТОВЫЕ ВОПРОСЫ
1. Какой из лучевых методов лучше применить у ребенка для диагностики повреждения селезенки:
Б - МРТ или КТ;
В - ультразвуковое исследование; Г - радиоизотопное исследование.
2. Гиперэхогенный паттерн разрыва паренхиматозного органа - это:
А - область повреждения паренхимы органа в ранние сроки после травмы выглядит гиперэхогенной;
Б - поврежденные внутренние органы на УЗИ визуализируются только при
использовании гиперчувствительных датчиков;
Г - гипердиагностика повреждений внутренних органов при УЗИ.
3. В ранние сроки после травмы область повреждения органа при УЗИ выглядит как:
А - нечетко отграниченная зона повышения эхогенности; Б - неправильной формы жидкостное включение;
В - округлое жидкостное включение;
Г - эхоплотное включение с акустической тенью.
4. Максимальные размеры дефект паренхимы селезенки имеет: А - через 1-3 ч после травмы;
5. Посттравматический дефект паренхимы селезенки имеет вид: А - кистозного образования с жидкостным содержимым;
6. Посттравматическая артериовенозная фистула в паренхиме селезенки в В-режиме:
Б - характеризуется относительно правильной округлой формой, ровными
контурами;
Г - деформирует орган, выходя за пределы его контура в проекции ворот.
7. Допплеровское исследование сосудистого рисунка селезенки при травме органа:
А - помогает обнаружить аваскулярные участки паренхимы при ее минимальных изменениях в ранние сроки после травмы; Б - позволяет проследить динамику репаративных процессов; В - позволяет диагностировать посттравматические артериовенозные фистулы;
8. В отдаленные сроки после травмы селезенки при УЗИ: А - в большинстве случаев изменений не определяется; Б - в редких случаях определяются рубцовые втяжения; В - в редких случаях формируются кисты;
Правильные ответы: 1 - В; 2 - А; 3 - А; 4 - В; 5 - В; 6 - Б; 7 - Г; 8 - Г
10.4. Травма печени ■■■
Травматическое повреждение печени встречается существенно реже, чем селезенки, но принципы эхографической диагностики те же. Динамический эхографический контроль позволяет в подавляющем большинстве случаев отказаться от оперативного вмешательства. Исключение составляют случаи повреждений крупных внутри- и внепе-
ченочных желчных протоков с угрозой развития желчного перитонита и массивные повреждения печени с не поддающимися консервативной коррекции гемодинамическими нарушениями. Наиболее часто повреж- дение локализуется в VIII сегменте, но может занимать и несколько сегментов печени.
Особенностью эхографических проявлений повреждения печени также является характерный для паренхиматозных органов «гиперэхогенный паттерн», когда в ранние сроки после травмы в паренхиме органа имелся неправильной («географической») формы нечетко отграниченный очаг повышения эхогенности. При допплеровском исследовании в цветовом режиме определяется значительное обеднение или исчезновение сосудистого рисунка в этом очаге. При динамическом наблюдении в течение нескольких суток на фоне очага повышения эхогенности формируется гипоанэхогенная область, собственно представляющая собой дефект паренхимы. По периферии этого дефекта обычно сохра- няется зона повышения эхогенности. Максимальных размеров дефект паренхимы достигает на 8-10-е сутки после травмы (рис. 10.4.1). После этого срока зона дефекта паренхимы постепенно уменьшается в размерах, через 20-30 сут в типичных случаях очаговых изменений печени не определяется.

Рис. 10.4.1. Гиперэхогенный паттерн разрыва печени в ранние сроки после травмы:
а, б - через 10 часов после травмы в паренхиме печени определяется нечетко отграниченный участок повышения эхогенности паренхимы (пунктирная линия) с обедненным сосудистым рисунком;
в, г - через 7 суток - в центральной части очага (пунктир) определяется небольших размеров дефект паренхимы: анэхогенный аваскулярный очаг
Так же как и при травме селезенки, вопрос о чресили подкапсульном характере разрыва печени по данным УЗИ не может быть решен однозначно, поскольку достоверно визуализировать капсулу печени, тем более - на всем ее протяжении, невозможно. При УЗИ в ранние сроки после травмы косвенным признаком чрескапсульного характера разрыва является наличие крови в свободной брюшной полости.
При подкапсульных разрывах более благоприятное клиническое течение в ранние сроки после травмы обусловлено отсутствием массивной кровопотери в виде гемоперитонеума, однако в дальнейшем происходит формирование относительно крупных внутриорганных гематом, при этом характерны более длительное их рассасывание и организация
(рис. 10.4.2).

Рис. 10.4.2. Ребенок 13 лет, падение с высоты, подкапсульный разрыв печени:
а, б - осмотр через 18 часов после травмы, зона повреждения печени показана пунктиром;
в - через 12 суток - крупный дефект паренхимы неправильной формы
Формирование крупных внутриорганных гематом в детском возрасте является редкостью. Рассасывание таких гематом может занимать многие месяцы (рис. 10.4.3).
Подкапсульные кровоизлияния при УЗИ нелегко дифференцировать от параорганной гематомы, однако в отличие от нее подкапсульное кро-
воизлияние выгладят как фиксированное включение жидкости, не перемещающееся при изменении положения тела ребенка (рис. 10.4.4).

Рис. 10.4.3. Крупная внутрипеченочная гематома: а, б - через 14 суток после травмы размер гематомы 14 x 12 см; в, г - через 3 месяца гематома размерами около 11 x 8 см; д, е - через 14 месяцев гематома размерами 8 x 6 см;
ж, з - 21 и 24 месяца - гематома без жидкостного компонента размерами около 5 x 3 см

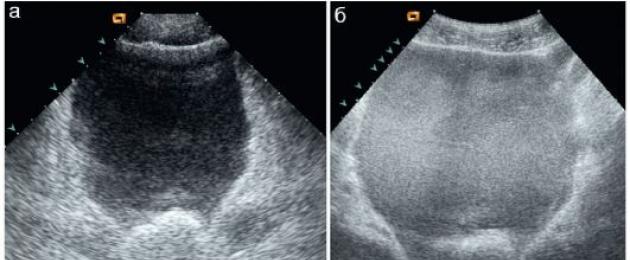
Рис. 10.4.4. Подкапсульная гематома печени при УЗИ (а, б) и интраоперационно (в)
Редким в детской практике осложнением травмы печени является повреждение внутрипеченочных желчных протоков, которое приводит к развитию желчного перитонита, требующего хирургического лечения. Частота этого осложнения у детей не превышает 4% от всех видов повреждения печени. Достоверных эхографических признаков этого осложнения не существует, к косвенным признакам относятся:
Значительное утолщение стенок желчного пузыря;
Небольшое количество содержимого в желчном пузыре (уменьшается в динамике наблюдения на протяжении нескольких суток);
Наличие жидкостного содержимого перипузырно. Специфических изменений содержимого брюшной полости не
выявляется. Дилатации внутрипеченочных желчных протоков и/или отграниченных жидкостных скоплений в проекции ворот печени может не быть (рис. 10.4.5). Точный диагноз ставят при использовании рентгеноконтрастных методик, в том числе интраоперационных.

Рис. 10.4.5. Разрыв печени с травматическим повреждением крупного внут-
рипеченочного желчного протока: ж.п. - желчный пузырь;
а - 3 часа после травмы. Около желчного пузыря определяется небольшое
количество жидкостного содержимого (стрелка), стенки желчного пузыря
утолщены;
б - через сутки количество жидкостного содержимого в желчном пузыре уменьшилось, стенки пузыря резко утолщены;
в - интраоперационная холецистохолангиография. Контрастирован желчный пузырь, определяется затек контрастного вещества (стрелка); г - интраоперационный снимок: разрыв печени показан стрелкой
Одними из осложнений повреждений печени являются сосудистые фистулы. Относительно благоприятным вариантом является возникновение вено-венозной портосистемной фистулы, что не приводит к пор-
тальной гипертензии. При УЗИ в В-режиме в паренхиме печени определяется дефект, не имеющий специфических признаков. В цветовом допплеровском режиме в проекции этого дефекта определяется высо- коскоростной турбулентный кровоток, характерный для вено-венозных шунтов. Длительность существования фистулы может исчисляться многими месяцами (рис. 10.4.6). Посттравматические артериопортальные шунты приводят к быстропрогрессирующей портальной гипертензии.

Рис. 10.4.6. Портосистемная вено-венозная фистула у ребенка 14 лет через 5 месяцев после разрыва печени: ж.п. - желчный пузырь; а, б - в центре крупного гиперэхогенного очага (пунктир) определяется жидкостной участок, окрашенный в разные цвета при допплеровском исследовании. Спектральные характеристики соответствуют вено-венозной фистуле;
в, г - тот же ребенок, другой скан. Собственно фистула имеет неправильную форму и значительные размеры: около 5 x 3 см
Заживление разрывов печени у детей происходит быстро, и в большинстве случаев через 2-3 мес после травмы эхографических изменений печени не определяется. У детей раннего возраста репарация протекает еще быстрее: нетяжелые разрывы печени у детей 2-3 лет жизни полностью заживают за 2-4 нед. В редких случаях формируется деформирующий орган рубец (рис. 10.4.7).

Рис. 10.4.7. Состояние после разрыва печени (9 месяцев). При сканировании в различных плоскостях и режимах определяется деформация органа за счет грубого рубца
ТЕСТОВЫЕ ВОПРОСЫ
1. Какой из лучевых методов лучше применить у ребенка для диагностики повреждения печени:
А - обзорную рентгенографию органов живота;
Б - МРТ или КТ;
В - ультразвуковое исследование;
Г - радиоизотопное исследование.
2. Гиперэхогенный паттерн разрыва печени - это:
А - область повреждения печени в ранние сроки после травмы выглядит гиперэхогенной;
Б - повреждение печени на УЗИ визуализируется только при использовании
гиперчувствительных датчиков;
В - повышение эхогенности параорганных тканей;
Г - гипердиагностика повреждений печени на УЗИ.
3. В ранние сроки после травмы область повреждения печени на УЗИ выглядит:
А - как нечетко отграниченная зона повышения эхогенности;
Б - как неправильной формы жидкостное включение;
В - как округлое жидкостное включение;
Г - как эхоплотное включение с акустической тенью.
4. Максимальные размеры дефект паренхимы печени имеет: А - через 1-3 ч после травмы;
Б - через 2-3 сут после травмы; В - через 8-10 сут после травмы; Г - через 8-10 нед после травмы.
5. Посттравматический дефект паренхимы печени имеет вид: А - кистозного образования с жидкостным содержимым;
Б - кистозного образования с септами в просвете; В - неправильной формы жидкостного участка;
Г - множественных округлых гипоэхогенных очагов по 6-8 мм в диаметре.
6. Посттравматическая артериовенозная фистула в паренхиме печени в В-режиме:
А - не имеет специфического эхографического представительства;
Б - характеризуется правильной округлой формой, ровными контурами;
В - всегда имеет диаметр более 3 см;
Г - деформирует орган, выходя за пределы его контура в проекции ворот;
7. Допплеровское исследование сосудистого рисунка печени при травме печени:
А - помогает обнаружить аваскуллрные участки паренхимы при ее минимальных изменениях в ранние сроки после травмы; Б - позволяет проследить динамику репаративных процессов; В - позволяет диагностировать посттравматические артериовенозные фистулы;
Г - справедливо все перечисленное.
8. При травме печени с повреждением внутрипеченочных желчных протоков на УЗИ характерно:
А - отсутствие специфических признаков;
Б - небольшое количество содержимого в желчном пузыре (уменьшается в динамике наблюдения на протяжении нескольких суток); В - значительное утолщение стенок желчного пузыря и наличие жидкостно- го содержимого перипузырно; Г - справедливо все перечисленное.
9. Подкапсульные разрывы печени характеризуются:
А - относительно благоприятным клиническим состоянием ребенка в ранние сроки после травмы за счет отсутствия массивного кровотечения в свободную брюшную полость;
Б - несколько более поздним формированием максимальных размеров дефекта паренхимы и его относительно крупными размерами; В - относительно длительным периодом организации дефекта; Г - характерно все перечисленное.
10. В отдаленные сроки после травмы печени на УЗИ: А - в большинстве случаев изменений не определяется; Б - в редких случаях определяются рубцовые втяжения;
В - в редких случаях формируются кисты;
Г - справедливы все перечисленные варианты.
Правильные ответы: 1 - В; 2 - А; 3 - А; 4 - В; 5 - В; 6 - Б; 7 - Г; 8 - Г;
9 - Г; 10- Г.
10.5. Травма поджелудочной железы ■■
Травма поджелудочной железы в детской практике встречается очень редко. Механизм травмы может быть различным, чаще - прямой удар в эпигастральную область. Типичным обстоятельством получения травмы является падение с велосипеда вперед через руль.
Как и при травме селезенки и печени, в первое время дефект паренхимы может не определяться в соответствии с «гиперэхогенным паттерном» разрыва органа. Но уже через 2-4 сут обычно удается визуализиро- вать нарушение целости железы, появление в ее паренхиме анэхогенного очага. Появление очага деструкции органа происходит значительно быстрее, чем в случаях с селезенкой и печенью, за счет неизбежных при повреждении железы процессов аутолиза, т.е. травматическое повреждение осложняется деструктивным панкреатитом (рис. 10.5.1).

Рис. 10.5.1. Динамика эхографических изменений при травме поджелудочной железы:
а - около 16 часов после травмы. Достоверно дефект паренхимы на момент осмотра не прослеживается, контуры органа нечеткие;
б - спустя 3 суток отчетливо виден дефект паренхимы на границе головка- тело (стрелка) и фрагменты параорганного скопления жидкостного содержимого (двойные стрелки). Контуры железы показаны пунктирной линией
К ранним эхографическим признакам повреждения поджелудочной железы относятся:
. увеличение органа в размерах;
. нечеткость контуров органа;
. отек перифокальных тканей;
. минимальное количество жидкостного содержимого параорганно;
. жидкостное содержимое в полости малого таза.
Учитывая сложность УЗ-визуализации органа и наличие параорганных скоплений жидкости, при повреждении поджелудочной железы у детей в отличие от повреждений других органов живота достаточно широко применяется КТ. При этом точно визуализируются как дефект паренхимы, так и жидкостные включения в полости малого сальника и параорганно (рис. 10.5.2).

Рис. 10.5.2. КТ при травматическом повреждении поджелудочной железы: а - 6-летний ребенок. Четко виден и дефект паренхимы, и параорганная киста;
б - девочка 12 лет. Крупный дефект паренхимы в хвосте поджелудочной железы (стрелка)

Рис. 10.5.3. Больших размеров скопление жидкости в полости малого сальника, сканирование из левого латерального доступа (селезенка в роли акус- тического окна)
Типичной динамикой разрыва поджелудочной железы является нарастание объема жидкостных параорганных включений, образование ложных кист. Скопление жидкости в полости малого сальника может приобретать значительные размеры и причудливую форму (рис. 10.5.3). Часто через 2-3 нед после повреждения поджелудочной железы у детей появляется дилатация вирсунгова протока, которая может сохраняться в течение нескольких месяцев.
ТЕСТОВЫЕ ВОПРОСЫ
1. Какие из лучевых методов наиболее информативны у детей с травматическими повреждениями поджелудочной железы:
А - обзорная рентгенография органов живота; Б - МРТ или радиоизотопное исследование; В - ультразвуковое исследование и КТ
Г - никакие лучевые методы не информативны при этой патологии.
2. В ранние сроки после травмы поджелудочная железа на УЗИ: А - увеличена в размерах;
Б - имеет нечеткие контуры;
В - определяется минимальное скопление жидкости параорганно и в полости малого таза;
Г - характерно сочетание всех перечисленных изменений.
3. Дефект паренхимы поджелудочной железы после травмы появляется: А - через 2-3 ч;
Б - через 2-3 сут; В - через 8-9 сут; Г - через 2-3 мес.
4. Посттравматический дефект паренхимы поджелудочной железы имеет вид:
А - кистозного образования с жидкостным содержимым; Б - кистозного образования с септами в просвете; В - неправильной формы жидкостного участка;
Г - множественных округлых гипоэхогенных очагов по 6-8 мм в диаметре.
5. В динамике заболевания на УЗИ и КТ характерны:
А - нарастание размеров дефекта паренхимы за счет аутолиза ткани железы; Б - формирование ложных кист параорганно; В - расширение вирсунгова протока; Г - характерно все перечисленное.
Правильные ответы: 1 - В; 2 - Г; 3 - Б; 4 - В; 5 - Г
10.6. Травма почек ■■
Повреждения почек занимают второе место по частоте среди всех повреждений внутренних органов при травме живота у детей, уступая по частоте только травме селезенки.
Наибольшее распространение получила следующая классификация тяжести повреждений почек у детей.
I степень - ушиб почки;
II степень - небольшие разрывы паренхимы без проникновения в чашечно-лоханочную систему;
III степень - тяжелые разрывы почки с проникновением разрыва в чашечно-лоханочную систему;
IV степень - повреждения почечной ножки.
При этом на долю повреждений I-II степеней приходится 65-85% всех повреждений почек, и полное выздоровление происходит в сроки до 3 мес. При повреждении III степени характерны экстравазация мочи, значительное транзиторное снижение функции почки с постепенным ее восстановлением к 4-му месяцу после травмы. При травме почечной ножки у подавляющего большинства детей функция почки значительно снижается. Для повреждений III-IV степеней характерна также транзиторная или постоянная артериальная гипертензия, дети с такими повреждениями нуждаются в длительном ультразвуковом мониторинге.
Лучевая диагностика травматических повреждений почки основана на сочетанном использовании двух методов: экскреторной урографии и УЗИ. Экскреторная урография стала использоваться раньше, и в настоящее время является обязательной к выполнению у детей с подозрением на травму почки в рамках обязательного медицинского страхования. Кроме оценки состояния поврежденной почки, проведение экс- креторной урографии преследует еще одну цель: подтвердить наличие нормально функционирующей контралатеральной почки, что является жизненно важным для пациента в случае необходимости выполнения органоуносящей операции. Опыт использования УЗИ, тем более - с допплеровской оценкой ренального кровотока, значительно меньше, однако использование метода представляется весьма перспективным. В редких случаях выполняют КТ.
Патогномоничным рентгенологическим симптомом разрыва почки является паранефральный затек рентгеноконтрастного вещества
(рис. 10.6.1).
Ограничением для выполнения экскреторной урографии у детей с подозрением на травму почки является снижение артериального дав-
ления ниже 70 мм рт. ст., что может наблюдаться при травматическом шоке, полиорганных повреждениях и пр. Необходимо также учитывать следующие особенности результатов экскреторной урографии:
. снижение или отсутствие функции почки может быть связано просто с ее ушибом без нарушения целости органа;
. снижение или отсутствие функции почки может быть связано с ее преморбидным состоянием;
. если разрыв почки не проникает в собирательную систему, то классической рентгенологической картины разрыва почки в виде параренального затека контрастного вещества не будет.

Рис. 10.6.1. Экскреторная урография: затек контрастного вещества при травме почки:
а - массивный затек (пунктир), контралатеральная почка не изменена;
б - фрагментированный затек (пунктир), контралатеральная почка сохранена
В результате перечисленных выше ограничений диагностическая ценность метода экскреторной урографии может быть невысока, особенно при выраженном ушибе почки, а также при полиорганных повреждениях с явлениями геморрагического шока. Контрастировать собирательную систему почки в таких случаях становится возможным только после купирования ее контузии и/или после нормализации центральной гемодинамики (рис. 10.6.2).

Рис. 10.6.2. Сложности интерпретации результатов экскреторной урографии у ребенка с разрывом и контузией удвоенной левой почки: а, б - 6- и 40-минутные снимки через 4 часа после травмы. Контрастирование ЧЛС справа нормальное (пунктир), слева только на 40-минутном снимке сомнительно определяется пятно, не подлежащее интерпретации (стрелка);
в - через неделю после травмы на повторной урографии на 40-минут- ном снимке определяется нарушение контуров контрастированной ЧЛС. Функция правой почки сохранена
Таким образом, использования одного метода диагностики в большинстве случаев бывает недостаточно для точного определения наличия и степени тяжести повреждения органа. На УЗИ дифференцировать повреждение почки несколько проще, чем повреждения других паренхиматозных органов. Это связано с особенностью нормальной эхографической анатомии почки: наличием кортико-медуллярной дифференцировки, четкого строения пирамид, которое легко определяется у детей. При травме почки даже незначительное кровоизлияние в паренхиму приводит к локальному нарушению четкости паренхиматозного «рисунка» и появлению зон повышенной эхогенности; диагностировать повреждения почки при этом относительно легко. В зоне ушиба паренхимы определяется обеднение интраренального сосудистого рисунка. В таких случаях при наличии локального обеднения ренального кровотока на экскреторной урографии функция почки может быть сниженной (рис. 10.6.3).

Рис. 10.6.3. Ушиб верхнего фрагмента правой почки. Клинически - жалобы на боли в правом боку, кратковременная макрогематурия. В паренхиме вер- хнего фрагмента почки определяется нечетко отграниченная зона повышения эхогенности (между стрелками) с сохраненным сосудистым рисунком
Мелкие, глубиной до 1 см, разрывы почечной паренхимы являются нетяжелым повреждением и обычно не сопровождаются яркой клинической картиной, не проникают в ЧЛС, не вызывают снижения функции почки и не требуют хирургического вмешательства. Мелкие разрывы определяются как участки повышения эхогенности паренхимы почки с выраженным обеднением сосудистого рисунка в зоне травматизации (рис. 10.6.4). На 4-6-е сутки оптимально визуализируется малых размеров дефект паренхимы, организующийся в сроки около 3 нед после травмы. Такие разрывы достаточно часто сопровождаются возникновением небольших паранефральных гематом.
При крупном разрыве почки в ее паренхиме определяется значительных размеров дефект (анэхогенная зона) с перифокальным повышением эхогенности и отсутствием кортикомедуллярной дифференцировки. Контуры почки в месте ее травматического повреждения достоверно не прослеживаются. Сосудистый рисунок в проекции дефекта паренхимы отсутствует, в перифокальной зоне (ушиб ткани почки) - значительно ослаблен. В большинстве случаев определяется значительных размеров параренальное скопление гетерогенного содержимого с жидкостным компонентом (рис. 10.6.5). Четко дифференцировать гематому и урогематому по данным УЗИ невозможно: они имеют вид жидкостного включения с большим или меньшим количеством сгустков. Чистая уринома, в отличие от них, анэхогенна.

Рис. 10.6.4. Мелкий разрыв почки у ребенка 11 лет:
а - на 4 сутки после травмы в среднем фрагменте почки определяется зона повышения эхогенности, соответствующая ушибу почечной ткани (пунктир); небольшая паранефральная гематома показана стрелкой; б - на фоне участка ушиба почки определяются фрагменты дефекта парен- химы (стрелки);
в - участок повреждения почечной паренхимы выглядит аваскулярным при допплеровском исследовании

Рис. 10.6.5. Разрыв почки:
а - контур почки в ее среднем фрагменте не прослеживается, параренально - скопление гетерогенного содержимого (пунктир) с жидкостным компонентом - урогематома. В среднем фрагменте почки - собственно дефект паренхимы (стрелка) на фоне значительных размеров участка ушиба паренхимы почки;
б - та же почка. Сосудистый рисунок в нижнем фрагменте почки сохранен, в зоне дефекта паренхима не определяется, в верхнем фрагменте почки значительно ослаблен
Кроме затеков контрастного препарата, для травматических повреждений почек рентгенологически характерно нарушение четкости конту-
ров контрастированной ЧЛС, возможна картина «ампутации» чашечки, однако и в этом случае точность эхографической картины обычно выше
(рис. 10.6.6).

Рис. 10.6.6. Отрыв нижнего фрагмента правой почки:
а - на экскреторной урографии определяется неровность контура нижней чашечки правой почки, затека контрастного вещества нет; б, в - разрыв правой почки с выраженным расхождением ее фрагментов, массивной параренальной гематомой. Сосудистый рисунок в нижнем фрагменте (стрелки) не прослеживается;
г - интраоперационный снимок: отдельно лежащий фрагмент (стрелка); д - 6 суток после операции (удаление оторванного фрагмента, ушивание дефекта почка)
Благодаря динамическому эхографическому наблюдению за состоянием поврежденной почки в настоящее время имеется возможность в значительном проценте случаев лечить разрывы почек консерватив- но. При этом в динамике заболевания удается четко проследить процесс репарации. На рисунке 10.6.7 показаны эхографические изменения пораженной почки через 10 ч после травмы (а-г), где определяется ишемия всей нижней половины органа, и спустя всего 8 сут (д-ж), когда сосудистый рисунок в нижнем фрагменте почки восстановился, за исключением места собственно дефекта паренхимы, т.е. зона контузии почки в остром периоде после травмы имела транзиторные нарушения кровотока, которые достаточно быстро восстановились.
Значительные сложности возникают при диагностике травматических повреждений аномальных почек, в частности удвоенных.
Невозможность четкой дифференцировки структур почки, в частности - фрагментов удвоенной ЧЛС, не позволяет сразу дифференцировать порок. При необходимости в диагностически сложных случаях могут быть использованы как специальные методики рентгеноконтрастных исследований, так и КТ (рис. 10.6.8).

Рис. 10.6.7. Консервативное ведение пациента с разрывом почки: а - через 10 часов после травмы определяется большое количество гетерогенного содержимого в мочевом пузыре (клинически - макрогематурия); б, в, г - тот же ребенок. Значительные изменения паренхимы нижнего фрагмента почки, контуры его неровные, четко не прослеживаются, достоверно визуализируется дефект паренхимы почки (стрелка), паранефральное включение без жидкостного компонента (гематома). Сосудистый рисунок в нижней половине почки не прослеживается;
д, е, ж - тот же ребенок, осмотр через 8 суток. Дефект паренхимы почки определяется достоверно, паранефральная гематома в стадии неполной организации, сосудистый рисунок в проекции дефекта паренхимы не прослеживается, но в собственно нижнем фрагменте почки восстановился
Травматические повреждения почечной ножки у детей встречаются относительно редко, при этом повреждения почки часто сопровож- даются повреждениями других внутренних органов. Наиболее частым вариантом является травматическая окклюзия магистральной почечной артерии отслоенной интимой, разрыв которой происходит во время травмы. Повреждение левой почечной артерии происходит чаще при ударе в живот или в левый бок, правой - при ударе в область эпигастрия, когда правая почечная артерия еще прижимается к позвоночному столбу.

Рис. 10.6.8. Разрыв удвоенной почки:
а, б - эхограммы. Разрыв почки в среднем фрагменте с расхождением фрагментов на 3 см. Массивные параренальная и интраренальная гематомы. Сосудистый рисунок в обоих фрагментах почки сохранен; в - схема повреждения;
г - на экскреторной урографии контуры нижнего фрагмента ЧЛС нечеткие (в круге);
д - при антеградной пиелографии выявляется нарушение целостности XKC нижнего фрагмента и интраренальный затек контрастного вещества (стрелка)
Типичной для травмы почек гематурии более чем в половине случаев не наблюдается. Наиболее известным осложнением окклюзии магистральной почечной артерии является развитие артериальной гипертензии, при этом сроки развития артериальной гипертензии различны и колеблются от нескольких часов до 3-4 мес (в среднем) после травмы. Известны случаи, когда собственно артериальная гипертензия и являлась причиной первичного обращения пациента к врачам, а факт перенесенной травмы устанавливается ретроспективно. При УЗИ (обязательно с использованием допплеровской оценки ренального крово- тока) определяется отсутствие кровотока в магистральной почечной артерии, что приводит в дальнейшем к развитию нефросклероза (рис. 10.6.9). Для подтверждения этого диагноза может быть использована ангиография или МРили КТ-ангиография, однако в детской практи-
ке малые размеры тела ребенка позволяют четко визуализировать эту патологию при УЗИ.

Рис. 10.6.9. Травматическая окклюзия магистральной почечной артерии слева у ребенка 11 лет с политравмой:
а, б - через 3 часа после травмы, сосудистый рисунок определяется только в паренхиме нижнего фрагмента левой почки, хотя структуры почки не нарушены;
в, г - через 6 суток выраженные диффузные изменения паренхимы верхнего и среднего фрагментов, сосудистый рисунок прослеживается только в нижнем фрагменте за счет дополнительной артерии (стрелка). Двойной стрелкой показана почечная вена;
д, е - через год: левая почка резко уменьшена в размерах (пунктир, 54x26 мм) за счет сморщивания верхнего и среднего фрагментов. Нижний фрагмент сохранен.
е - экскреторная урография, тогда же: справа - контрастирование ЧЛС удовлетворительное, слева - слабо контрастируется паренхима нижнего фрагмента почки
Среди осложнений травматических повреждений почек у детей, одним из наиболее частых и значительно ухудшающих течения заболевания, является обструкция МВП. Ее развитие связано с формированием сгустков крови чаще - в просвете лоханки, которые могут потом смещаться по МВП. Возможно и формирование сгустков крови непосредственно в мочевом пузыре. Причиной массивного кровотечения в
просвет ЧЛС может быть как разрыв паренхимы почки, так и повреждение форникальных зон без эхографически дифференцируемого разрыва собственно паренхимы. Сгустки в просвете МВП достоверно определяются при УЗИ и имеют вид неправильной формы включений повышенной эхогенности без акустической тени (рис. 10.6.10).

Рис. 10.6.10. Форникальное кровотечение после травмы почки: а - большое количество осадка в мочевом пузыре (стрелка); б, в - крупный сгусток (пунктир) в просвете лоханки
Среди поздних осложнений течения разрывов почек можно назвать образование кист и мочевых свищей. Кисты чаще имеют неправильную форму, возможно наличие септ в просвете. Мочевые свищи определя- ются как неправильной формы параренальное скопление жидкости, визуализировать собственно сообщение параренального жидкостного включения с полостью лоханки затруднительно (рис. 10.6.11).

Рис. 10.6.11. Мочевой свищ после разрыва почки:
а, б - параренальное скопление жидкости, распространяющееся непосредственно к коже, почка сохранена, с выраженными изменениями паренхимы, с неизмененным кровотоком; в - внешний вид пациента
Отдаленные результаты травматических повреждений почек в большинстве случаев хорошие. Если кровоток в оставшихся фрагментах почки не нарушен, то как в случаях консервативного лечения, так и после хирургического вмешательства орган сохраняется с формированием рубца в проекции перенесенного разрыва (рис. 10.6.12). Прогрессирования скле- ротических изменений обычно не происходит, случаев развития артериальной гипертензии практически не наблюдается.

Рис. 10.6.12. Формирование рубца (стрелки) после ушивания разрыва почки:
а - через 7 часов после травмы: разрыв нижнего фрагмента правой почки; б, в - через 6 месяцев
ТЕСТОВЫЕ ВОПРОСЫ
1. Какие из лучевых методов наиболее информативны у детей с травматическими повреждениями почек:
А - обзорная рентгенография органов живота; Б - МРТ или радиоизотопное исследование;
В - ультразвуковое исследование, экскреторная урография, иногда КТ Г - никакие лучевые методы не информативны при этой патологии.
2. По существующим медико-экономическим стандартам ребенку с подозрением на травму почки выполняют:
А - экскреторную урографию; Б - УЗИ;
В - КТ;
Г - МРТ
3. Противопоказанием к выполнению экскреторной урографии у ребенка с травмой почки является:
А - снижение систолического артериального давления менее 70 мм рт. ст.; Б - сочетанная черепно-мозговая травма; В - сочетанные переломы конечностей;
Г - сочетанные повреждения мягких тканей в проекции почек.
4. Ушиб почки на УЗИ выглядит как:
А - нечетко отграниченный участок повышения эхогенности паренхимы почки с нарушением кортико-медуллярной дифференцировки; Б - округлой формы гиперэхогенное включение в проекции ЧЛС; В - жидкостное скопление паранефрально;
Г - множественные мелкие субкапсулярные гипоэхогеные очаги.
5. Ушиб почки на экскреторной урографии выглядит как: А - затек контрастного вещества за пределы ЧЛС;
Б - «ампутация» чашечки;
В - отсутствие изменений, редко - снижение интенсивности контрастирования почки;
Г - характерно сочетание всех перечисленных признаков.
6. Патогномоничным признаком разрыва почки на экскреторной урографии является:
А - наличие затека контрастного препарата;
Б - снижение интенсивности контрастирования ЧЛС почки;
В - отсутствие функции почки на стороне поражения;
Г - разделение ЧЛС.
7. Признаками разрыва почки на УЗИ являются: А - нарушение целости контура почки;
Б - дефект паренхимы на фоне зоны повышения эхогенности;
В - паранефральное скопление гетерогенного или жидкостного содержимого;
Г - сочетание всех перечисленных признаков.
8. Для диагностики сосудистых ренальных нарушений после травмы у детей целесообразно использовать:
А - экскреторную урографию;
Б - ангиографию;
В - микционную цистографию;
Г - УЗИ с допплеровской оценкой кровотока.
9. Для динамического контроля состояния травмированной почки применяют: А - УЗИ с оценкой ренального кровотока;
Б - экскреторную урографию;
В - реносцинтиграфию;
Г - сочетание всех перечисленных методов.
10. В отдаленные сроки после разрыва почки на УЗИ чаще всего: А - определяется втянутый рубец;
Б - формируется посттравматическая киста;
8 - формируется нефросклероз; Г - формируется нефролитиаз.
Правильные ответы: 1 - В; 2 - А; 3 - А; 4 - А; 5 - В; 6 - А; 7 - Г; 8 - Г;
9 - А; 10 - А.
10.7. Травматические повреждения надпочечников ■
Травма надпочечника у детей встречается очень редко. Причиной ее возникновения может быть бытовая травма (падение на жесткий предмет), автотравма, кататравма. Клинические проявления зависят от степени выраженности кровотечения и латерализации повреждения. Специфической клинической симптоматики нет. При правостороннем поражении клиническая картина аналогична травме печени, при левостороннем - травме селезенки. Рентгенологическое исследование (обзорная рентгенография) неинформативна. При УЗИ картина зависит как от латерализации процесса, так и от объема кровоизлияния. Возможны трудности в дифференциальной диагностике органной при- надлежности гематомы (рис. 10.7.1).
Мелкие кровоизлияния в надпочечник могут не сопровождаться выраженным болевым синдромом и клиникой геморрагического шока - они могут быть найденными относительно «случайно». В то же время даже небольшие гематомы надпочечников могут вызывать транзиторную бессимптомную компрессию крупных сосудов забрюшинного пространства. Рассасываются небольшие кровоизлияния в надпочечник у детей за 2-4 нед (рис. 10.7.2).
ТЕСТОВЫЕ ВОПРОСЫ
1. Какой из доступных лучевых методов целесообразно применить у ребенка при подозрении на травму надпочечника:
А - обзорную рентгенографию; Б - экскреторную урографию; В - цистографию;
Г - УЗИ.
2. В ранние сроки после травмы кровоизлияние в надпочечник имеет вид: А - округлого участка неравномерно повышенной эхогенности;
Б - кистозного включения;
В - кальцификата округлой формы;
Г - гиперэхогенного включения треугольной формы.
3. Правосторонний разрыв надпочечника может на УЗИ симулировать: А - травму печени;
Б - травму селезенки;
В - травму правой почки;
Г - травму правого купола диафрагмы.
Правильные ответы: 1 - Г; 2 - А; 3 - А.

Рис. 10.7.1. Девочка 6 лет, падение на детской площадке правым боком на металлическую опору. Поступила в тяжелом состоянии, с проявлениями геморрагического шока:
а, б, в - через 3 часа после травмы; минимальное количество жидкостного содержимого ретроматочно (а); в проекции правой доли печени определяется неправильной формы нечеткий аваскулярный очаг повышения эхогенности - кровоизлияние (б, в);
г, д - через 8 суток по мере эволюции очага повреждения четко видна крупная, до 6 см в диаметре, гематома надпочечника; е - через месяц после травмы гематома значительно уменьшилась. ж.п. - желчный пузырь

Рис. 10.7.2. Кровоизлияние в надпочечник у ребенка после автотравмы: а, б - небольшое кровоизлияние (пунктир) имеет повышенную эхоген- ность;
в, г - в другой плоскости сканирования четко видна компрессия нижней полой вены (стрелки) гематомой надпочечника (пунктир)
10.8. Травма брюшного отдела подвздошно-поясничной мышцы □
Массивные повреждения подвздошных мышц у детей встречаются очень редко, что определяет сложность клинической диагностики этого состояния. В случаях массивного кровоизлияния в мышцу в подвздошной области может пальпироваться опухолевидное болезненное неподвижное образование. Ребенок при этом жалуется на боли в области тазобедренного сустава и нижних отделах живота. При УЗИ определяется значительное увеличение размеров подвздошно-поясничной мышцы, особенно в толщину. Структуры мышцы - с неравномерным повышением эхогенности и отсутствием характерного «рисунка» мышечной массы
Причины
Ушиб печени может стать следствием:
- сдавливания;
- травм различного характера;
- падения с большой высоты;
- подъема тяжестей;
- повреждений брюшной полости.
Признаки
Клинические проявления ушиба печени выражаются:
- болью. Болевые ощущения в зависимости от точности и силы удара могут быть различной степени выраженности (и довольно сильными, и практически не ощутимыми). Боль усиливается при любом движении тела.
- кровоподтеками и ссадинами. Такие симптомы развиваются не всегда и указывают на наличие внутреннего кровотечения, при этом боль может отсутствовать. В этом случае часто развивается шоковое состояние (наблюдается заторможенная реакция). После такого ушиба происходит резкое повышение артериального давления, но при значительной потере крови (800 мл и более) оно снижается.
- нарушением сердечной деятельности. При ушибе организм испытывает сильнейший стресс, на фоне которого нарушается нормальная работа сердца: ритм замедляется или ускоряется, может возникнуть боль.
- втянутым или вздутым животом. После ушиба живот может втянуться. Если травмирована и печень, и кишечник, наблюдается вздутие живота. При пальпации ощущается напряжение.
- повышенной температурой тела. После травмы температура тела может повыситься. Также возможно развитие желтухи и увеличение печени. Такие признаки возникают, как правило, спустя 3-е суток после повреждения и являются очень опасными, потому что указывают на появление гематомы.
Кроме этого, ушиб может сопровождаться симптомом Щеткина-Блюмберга, при котором боль начинает ощущаться лишь через некоторое время. При этом характерная боль появляется только в том случае, если на пораженную область не оказывается давление.
Также ушиб нередко проявляется симптомом Куленкампфа - боль ощущается в брюшной стенке.
Последствия
Опасным последствием ушиба выступает гематома печени. Разрыв сосудистых стенок печени приводит к кровоизлиянию, в результате этого развивается гематома, характеризующаяся:
- скоплением крови в правом участке брюшной полости, по этой причине на рентген снимке контуры печени нечеткие;
- сниженной подвижностью правого участка купола диафрагмы и ее высоким положением;
- смещением толстой кишки и желудка вниз и влево;
- переломом нижних ребер;
- расширением и потемнением правого латерального канала, преимущественно, в верхней части.
При травме печени возможно повреждение целостности капсулы (к примеру, при разрыве, размозжении, трещинах) или же она может оставаться ненарушенной (при центральных и субкапиллярных гематомах).
Если наблюдаются скопления крови, вероятность благоприятного исхода повышается. После остановки кровотечения болезненные ощущения исчезнут, а подобные скопления способны рассасываться. Если же кровотечение не останавливается, гематома может разрастаться.
Крайне важно своевременно диагностировать гематому, иначе не исключено развитие тяжелейших осложнений (к примеру, разрыв гематомы при малейшей физической нагрузке).
Диагностика и терапия гематомы печени
Печень обладает способностью к регенерации, однако самостоятельно справиться с ушибами орган не сможет. Любое повреждение печени представляет серьезную угрозу здоровью и жизни человека, поэтому лечением должны заниматься квалифицированные специалисты. С помощью рентгеновского обследования выявляется наличие крови в печени пострадавшего. На снимке можно увидеть нечеткие контуры (или полное их отсутствие) правой почки и выступающую диафрагму. Это будет указывать на наличие забрюшной гематомы.
По результатам обследования врач определит, насколько серьезна полученная травма и назначит необходимую терапию. Лечебные мероприятия разнообразны. Часто применяется оперативное вмешательство, которое в определенных случаях является единственным возможным способом восстановления печени.
Народные методы лечения ушиба и гематомы печени отсутствуют. Самолечение категорически противопоказано. Средства, которые эффективны при ушибах других частей тела, могут не только не дать положительного результата, но и заметно ухудшить состояние пострадавшего, а также снизить шансы на полное выздоровление.
После любого повреждения, удара или другой травмы, следствием которой может стать ушиб печени, рекомендуется посетить специалиста и пройти необходимое обследование. Так как при повреждении этого органа симптомы могут полностью отсутствовать, однако, тем не менее, представлять серьезную опасность. Своевременная квалифицированная помощь врача позволит предотвратить возможные осложнения.
Травма печени относится к неотложным состояниям в медицине. Почти всегда осложняется внутрибрюшным кровотечением, часто массивным, а также состоянием шока. В числе последствий встречается развитие перитонита и летальный исход.
При наличии каких-либо признаков, позволяющих заподозрить повреждение печени, пострадавший должен быть экстренно доставлен в ближайшее лечебное учреждение хирургического профиля для уточнения диагноза, и проведения ургентного и реанимационного оперативного лечения.
По статистике, травмы печени встречаются в почти 25% случаев травм брюшной полости. При этом закрытые наблюдаются у 30–50% пострадавших, колото-резаные – у 45–70%, огнестрельные поражения – до 5–7%.
Почти в четыре раза чаще именно сильный пол получает различные поражения печени, причём наиболее часто это открытые ранения – колото-резаные или огнестрельные. Закрытые травмы, часто при ДТП, получают женщины.
Итак, различают закрытые и открытые повреждения. При закрытых травмах целостность брюшной стенки не нарушена, а открытые, соответственно, являются проникающими.
Рассмотрим подробнее эти повреждения.
Закрытые травмы печени

Причинами возникновения являются: прямой удар в печень, сдавление или противоудар.
Самая часто встречающаяся причина повреждений печени в наше время – автодорожная авария (40–45% случаев). При этом очень часто повреждение прямое, по типу удара или ушиба.
При непосредственном ударе в область печени или ее ушибе, разрывы возникают преимущественно на нижней поверхности органа, иногда – на обеих: верхней и нижней. На исключительно верхней поверхности наблюдаются крайне редко.
При сдавлении туловища, особенно в области грудной клетки и живота, между двумя плоскостями при разных видах катастроф, разрушениях зданий и т. д. происходят порой достаточно тяжелые повреждения органов. Поражения в этом случае будут чаще всего на верхней поверхности, редко – на нижней. Иногда может наблюдаться размозжение ткани печени, отрыв её паренхимы.
При падении с большой высоты на нижние конечности или тазовую область возникает повреждение печени по принципу противоудара. При этом поражения возникают наиболее часто на верхней поверхности органа. Иногда происходит полный или частичный отрыв органа от его связочного аппарата.
Если параллельно происходит перелом ребер, то окончание поврежденного ребра иногда проникает в толщу ткани печени и вызывает дополнительное её ранение.

При некоторых заболеваниях (алкоголизм, гепатит, амилоидоз, новообразования и т. д.) происходит морфологическое изменение паренхимы, что ухудшает сопротивляемость ткани печени. В этих случаях даже малейшие травмы печени вызывают серьёзные повреждения. Иногда возникает даже самопроизвольный разрыв органа.
Описаны случаи спонтанного разрыва печени у беременных, особенно, при наличии тяжелого позднего гестоза. Такое может произойти в последние месяцы беременности, во время родов или после них.
У детей и пожилых людей сопротивляемость тканей печени также достаточно низкая. Так, например, у новорождённых тяжелое повреждение может произойти при проведении им сердечно-легочной реанимации (при асфиксии), и даже в родах — при патологическом их течении.
Разрывы печени бывают:
- Подкапсульный разрыв. Образуются гематомы, которые могут находиться там же, подкапсульно, или располагаться более углубленно – центральные. Гематомы, находящиеся в более глубоких слоях, часто возникают при резком перегибе или повороте туловища.
- Разрывы, при которых нарушается целостность капсулы. При этом происходит образование трещин в паренхиме: одной или нескольких. Трещины могут сочетаться с достаточно глубокими разрывами ткани. Иногда возникает размозжение участков паренхимы, причём они могут оставаться соединенными с органом или происходит полный отрыв этих участков.
- Разрыв печени, сопровождающийся травмой желчного пузыря и желчевыводящих путей.
Достаточно редко бывают разрывы, которые проникают через всю толщину органа.
Более подробная и унифицированная классификация предложена И.А. Криворотовым ещё в 1949 г.:
- ушибы с мелкими кровоизлияниями в капсулу и под нее без нарушения паренхимы;
- ушибы с кровоизлияниями под капсулу, а также в паренхиму;
- поверхностные разрывы капсулы без повреждения паренхимы;
- поверхностные разрывы паренхимы;
- глубокие разрывы паренхимы с повреждением желчных протоков печени;
- разрывы и кровоизлияния в центре органа с незначительными повреждениями на поверхности;
- ушибы и разрывы печени одновременно с разрывами желчного пузыря;
- ушибы и разрывы печени одновременно с разрывами печеночного и общего желчного протока;
- изолированные разрывы желчного пузыря.
Открытые травмы печени

Обычно бывают сочетанными с другими смежными органами (диафрагма, легкие, желудок и т. д.).
При поражении холодным оружием (колото-резаных ранах) раневая поверхность ровная, гладкая, возникает сильное наружное кровотечение. В подавляющем числе случаев поражается нижняя поверхность печени.
При ранениях огнестрельным оружием часто повреждения аналогичны таковым при закрытых травмах: массивные поражения с разрывами и контузией (ушибом) органа.
Диагностика
Прежде всего, следует выяснить анамнез. Как правило, есть указания на травмирующий агент: ушиб в области печени, удар по печени, ушиб передней брюшной стенки, падение, ДТП и т. д.
Иногда диагностика представляется затруднительной при множественных и сочетанных поражениях, тяжелом алкогольном опьянении, тяжелом травматическом или геморрагическом шоке и др.
Общими для всех повреждений печени симптомами являются: бледность кожных покровов и слизистых, учащение пульса, холодный пот, падение АД, т. е. симптомы, указывающие на острую значительную кровопотерю.
Положение больного обычно вынужденное неподвижное из-за выраженного болевого синдрома. Также выявляется боль и мышечная защита при пальпаторном исследовании в правой подреберной области, позитивные симптомы раздражения брюшины.
При закрытых поражениях наблюдается быстрое прогрессирование и нарастание симптомов массивного кровотечения. Имеется прямая связь между прогрессированием увеличения числа сердечных сокращений (тахикардией) и более негативными последствиями.
Боли в области правого подреберья обычно нарастают постепенно. При острой и резкой боли в первые минуты после травмы следует заподозрить одновременный разрыв какого-то из полых органов брюшной полости. Симптомы раздражения брюшины могут выявляться не во всех случаях.
Дать правильную оценку состояния больного с выставлением верного диагноза при закрытых травмах печени бывает иногда сложно, несмотря на достаточно характерные признаки. Однако, если не оказана помощь в первые часы и больной не умирает от выраженного кровотечения, то через 1–3 дня происходит развитие перитонита, в большинстве случаев - желчного.
Также встречаются так называемые двухфазные разрывы печени – при кровоизлиянии не диагностированной гематомы через 1–4 дня после происшествия. Такое встречается из-за снижения артериального давления в первое время после травмы, когда в результате компенсаторного сужения сосудов происходит временная остановка кровотечения. Затем оно возобновляется, иногда и с большей интенсивностью.
Открытые травмы печени, как правило, не представляют трудностей для диагностики. Следует отметить, что кровотечение при таких травмах гораздо более обильное, и симптомы острой кровопотери тяжелее и развиваются быстрее, особенно, при сочетанном повреждении нескольких органов.
В анализах периферической крови наблюдается нарастающая анемия и лейкоцитоз.
Из дополнительных методов диагностики применяется ультразвуковое исследование, компьютерная томография, магнитно-ядерная томография. В спорных случаях применяется диагностическая лапароскопия, которая позволяет точно установить диагноз.
Лечение

Лечение практически всех травм печени только экстренно оперативное.
Крайне редко возможна выжидательная тактика, когда нет твердой уверенности в наличии разрыва печени, при этом явления острой кровопотери отсутствуют или являются незначительными и не прогрессируют. Разумеется, наблюдение проводят только в условиях стационара.
Оперативное лечение производится в виде экстренной лапаротомии. Объем операции часто ограничивается наложением швов на раны печени. Если визуализируются обширные размозженные участки паренхимы, производят их удаление в пределах здоровой ткани. Также удаляют излившуюся кровь из брюшной полости.
При открытых травмах лечение только и исключительно оперативное. Производится ушивание раны печени, а при сочетанных ранениях – и других поврежденных органов. При огнестрельных ранениях лечение начинают как можно раньше. Производят тщательную ревизию печени на наличие инородных тел в её ткани, нежизнеспособных, размозженных участков паренхимы и т. д. В случае их обнаружения производится иссечение и удаление.
Параллельно проводятся противошоковые мероприятия, гемотрансфузия донорской крови или её компонентов. При отсутствии повреждений внутренних полых органов, кровь, которая излилась и скопилась в брюшной полости, собирают и используют для аутогемотрансфузии.
Прогноз
Прогноз при травмах печени зависит от следующих факторов:
- Возраст пострадавшего – у детей и пожилых людей тяжелее переносятся даже небольшие повреждения;
- Тяжесть кровопотери;
- Своевременность оперативного лечения – особенно нельзя медлить при открытых травмах;
- Наличие или отсутствие сочетанного повреждения других органов.
Можно ли пить алкоголь при гепатите С?
Алкоголь при гепатите С - враг долгой жизни. Злоупотребление спиртным на фоне воспаления печени отнимает у человека здоровье. Хроническая интоксикация организма, застой крови, нарушение тонуса сосудов приводят к изменениям в работе важного органа, а обезвоживание всех тканей после употребления спиртного нарушает процесс выведения токсинов.

Злоупотребление алкоголем вызывает гормональный дисбаланс, в крови пациента появляются опасные соединения, обладающие токсическим действием:
- мочевина;
- аммиак;
- сложные химические соединения - соли.
Больной орган не в состоянии удалить их из организма.
Вред малой дозы спиртного напитка
 Гепатит С и алкоголь - это несовместимые понятия. Опасность заключается в том, что 20% зараженных людей не замечают появления первых симптомов заболевания, а постоянное употребление небольших доз алкоголя способствует развитию хронического течения гепатита С.
Гепатит С и алкоголь - это несовместимые понятия. Опасность заключается в том, что 20% зараженных людей не замечают появления первых симптомов заболевания, а постоянное употребление небольших доз алкоголя способствует развитию хронического течения гепатита С.
Последствия употребления спиртного проявляются в виде пожелтения слизистых оболочек, потемнения урины, кожного зуда, сосудистых звездочек, увеличения больного органа. Наиболее сокрушительный удар по печени наносят небольшие дозы алкогольных напитков, принятые в течение нескольких часов.
Больному не следует пить водку, коньяк, виски и красное вино. Неприятные последствия наступают после смешивания газированных напитков и спирта. Под действием энзимов алкоголь превращается в ядовитую субстанцию - ацетальдегид.
 У пациента появляются следующие симптомы: тошнота, головная боль. Больная печень не в состоянии усвоить этиловый спирт, содержащийся даже в 15 мг сухого вина. Муравьиная кислота и токсичные формальдегиды - конечные продукты распада метанола - вызывают появление тяжелого похмельного состояния.
У пациента появляются следующие симптомы: тошнота, головная боль. Больная печень не в состоянии усвоить этиловый спирт, содержащийся даже в 15 мг сухого вина. Муравьиная кислота и токсичные формальдегиды - конечные продукты распада метанола - вызывают появление тяжелого похмельного состояния.
Пациенты часто интересуются, можно ли пить коктейли, содержащие незначительную дозу алкоголя, например глинтвейн. Больному следует отказаться от напитка, в состав которого входят коньяк и ореховый ликер, полусладкое красное вино, т. к. больная печень не выдержит токсического удара.
Повреждение печени алкоголем - угроза здоровью
Полное выздоровление от гепатита C наблюдается у людей, отказавшихся от употребления спиртных напитков и соблюдающих все рекомендации врача. Заболевание развивается стремительно, если пациент продолжает пить вино или водку. Крепкие напитки стимулируют процессы роста возбудителя и уменьшают лечебный эффект противовирусных препаратов, используемых для лечения воспаления.
Алкогольный гепатит развивается на фоне хронического заболевания печени у людей, которые пьют много алкоголя. В этом случае у пациента появляются следующие симптомы:

У некоторых больных повышается температура, нарастает слабость во всем теле, увеличивается печень, возникает боль в правом подреберье.
Последствия злоупотребления алкоголем наступают очень быстро, если человек не соблюдает рекомендации врача. Опасное осложнение - закупорка печеночного протока. В этом случае человеку требуется неотложная медицинская помощь. Гепатит С приводит к развитию печеночной недостаточности, если пациент вовремя не отказался от употребления алкоголя. Опасные последствия возникают после приема даже небольших доз джин-тоника или рома.

Токсическое влияние крепких спиртных напитков
Этанол оказывает отрицательное действие на мембраны клеток печени, которые поражены вирусом гепатита С. У больного, который выпивает более 50 г алкоголя в сутки, увеличивается содержание холестерина в крови, снижается активность ферментов. У пациента, продолжающего принимать алкоголь в больших дозах, в организме задерживается мочевая кислота. Опасно пить алкоголь или его следующие суррогаты:

Смертельная доза алкоголя, принятого больным, составляет 400 мл этилового спирта. У пациента, пьющего регулярно, нарушается электролитный состав крови. Нередко у больного развивается алкогольный фиброз. У него появляются сосудистые звездочки на лице и теле, у мужчин увеличиваются молочные железы, снижается половое влечение. Прогноз неблагоприятный.
Последствия болезни у женщин
Пациентки, продолжающие употреблять алкоголь при гепатите C, нередко жалуются на появление тяжести в правом подреберье, боль в животе, слабость, отсутствие аппетита. Чрезмерное употребление этанола вызывает появление вздутия и урчания в кишечнике, снижение половой активности, бессонницу, повышение температуры.
 Возможные последствия алкоголизма при больной печени очень тяжелые, часто они приводят к потере трудоспособности и инвалидности. При нарастании желтушности слизистых оболочек может наступить коматозное состояние. Тяжелая форма заболевания сопровождается развитием грыжи пищевода, скоплением жидкости в брюшной полости (асцитом).
Возможные последствия алкоголизма при больной печени очень тяжелые, часто они приводят к потере трудоспособности и инвалидности. При нарастании желтушности слизистых оболочек может наступить коматозное состояние. Тяжелая форма заболевания сопровождается развитием грыжи пищевода, скоплением жидкости в брюшной полости (асцитом).
Алкоголизм матери, переболевшей гепатитом C, приводит к рождению больного потомства, страдающего тяжелыми расстройствами нервной системы. Группу высокого риска составляют женщины, не прекращающие употреблять спиртное во время лечения гепатита С. У пьющей беременной развивается печеночная недостаточность, нередко появляются судороги. Затем наступает кома, наблюдаются выраженные расстройства дыхания и кровообращения, падение артериального давления и температуры.
Употребление пива
При вирусном поражении печени некоторые пациенты пьют слабоалкогольные напитки. Печень, подвергающаяся атаке вирусов, утрачивает способность выводить излишки соли. После употребления нескольких литров пива в организме задерживается большое количество воды. У пациента развивается асцит, нередко скапливается жидкость в грудной клетке.
 Больной жалуется на затрудненное дыхание, появление отеков голеней и стоп. Безалкогольное пиво при вирусной патологии печени также не рекомендуется, т. к. ухудшает состояние здоровья, вызывает появление отеков, усиливает тягу к алкоголю.
Больной жалуется на затрудненное дыхание, появление отеков голеней и стоп. Безалкогольное пиво при вирусной патологии печени также не рекомендуется, т. к. ухудшает состояние здоровья, вызывает появление отеков, усиливает тягу к алкоголю.
У пьющих больных моча приобретает темный цвет, появляется кожный зуд даже после 1–2 бокалов пива. Нарушение диеты и ложное чувство облегчения после употребления алкоголя лишь усугубляют течение гепатита. Нередко злоупотребление пивом и стрессы усложняют инфекционный процесс.
Для того чтобы полностью избавиться от возбудителя, носителям вируса гепатита следует исключить употребление всех спиртных напитков.
Если пациент с высоким содержанием вируса в крови выпил несколько бокалов пива, он может оказаться на больничной койке, т. к. алкоголь стимулирует размножение опасного возбудителя. Пиво при гепатите строго противопоказано всем больным до полного выздоровления.
При лечении заболевания печени большое внимание следует уделять здоровому образу жизни. При длительном и постоянном прогрессировании заболевания отказ от употребления алкогольных напитков позволяет избежать печеночной недостаточности и летального исхода.
Гематома печени
В некоторых случаях повреждения брюшной полости могут иметь достаточно сложные последствия, такие как гематома печени. После травм и ушибов живота необходимо принять соответствующие меры, которые должны заключаться как в корректной диагностики, так и в правильной терапии, основанной на полученных данных лабораторных и инструментальных методов обследования.
Что такое гематома печени
Такая патология как гематома печени представляет собой механическое повреждение данного органа, которое привело к разрыву печеночной капсулы и скоплению крови в определенном объеме или же кровоизлиянию, ограниченному определенными структурами и тканями.
Гематома печени представляет собой достаточно сложное последствие ушибов и травм живота, которое в 75% случаев может привести к летальному исходу. Связанно это в первую очередь с таким процессом, как коагулопатия - нарушения свертываемости крови. Специалисты также связывают гематомы печени с гемостазами и билиостазами - реакциями организма на остановку кровотечений.
В большинстве случаев травмы печени с образованием гематомы в данной органе больные получают в результате различных дорожно-транспортных происшествий. Чаще всего для поддержания состояния больного требуется применение различного рода консервативных и хирургических методов лечения. В некоторых случаях помочь сохранить жизнь пациенту врачи не в силу. Это касается в первую очередь возникновения профузных кровотечений.
Как образуется гематома
Любая гематома печени может образоваться вследствие нескольких причин, среди которых специалисты выделяют:
- сдавление данной железы;
- различные травмы и ушибы брюшной полости;
- падения со значительной высоты;
- подъем разного рода тяжестей;
- другие повреждения живота.
Непосредственно сам механизм возникновения гематомы печени достаточно прост: она возникает вследствие того, что сосуды в данном органе повреждаются, из-за чего кровь из них вытекает. Чаще всего она скапливается в определенных структурах и тканях возле места разрыва.
Симптоматика
Клинические проявления гематомы печени могут быть достаточно разнообразными. Их сложность и тяжесть течения в первую очередь связанна с серьезностью травмы и нагрузкой, которую получила железа. Специалисты выделяют следующие симптомы:
- Боль. Любые неприятные ощущения в области правого подреберья напрямую зависят от силы полученного удара и от серьезности повреждений органа. Если повреждения не очень сильные, больной может чувствовать лишь небольшой дискомфорт. В иных случаях боль может быть очень выраженной и интенсивной. Ее характер также может быть различным – как резким, так и ноющим. Обычно при движениях тела болевые ощущения только усиливаются.
- Кровоподтеки и ссадины. Такие последствия гематомы печени характеризуют наличие внутреннего кровотечения. Она может быть достаточно незначительным и довольно обширным. В некоторых случаях, если травма была не очень сильной, кровоподтек образовывается без явных болезненных ощущений. При других обстоятельствах отсутствие боли может быть лишь заторможенной шоковой реакцией на значительные повреждения печени.
- Нарушения работы сердца. В связи с полученным от повреждения железы стрессов, нередко сердечная мышца перестает нормально функционировать. Может возникать аритмия: частота сердечных сокращений то понижается, то существенно возрастает. В связи с нарушениями боль может возникнуть и в области сердца.
- Втянутость или вздутие живота. При повреждениях органов пищеварения нередко наблюдается вздутие. Если же травму получила только печень, живот чаще всего втягивается. Пальпаторно можно определить напряжение железы.
- Повышение температуры тела. Одна из основных реакций организма на травмы такого рода – это повышение температуры. Нередко на этом фоне возникает желтушность склер и кожных покровов. Печень может увеличиваться в своем объеме. Чаще всего такие симптомы возникают лишь на третьи сутки после получения травм.
- В некоторых случаях возникают симптомы Щеткина-Блюмберга и Куленкмпфа. В первом случае боль проявляется лишь спустя некоторое время и может пропадать при надавливании на печень. Во втором случае болезненные ощущения возникают в брюшной стенке.
Диагностика
Печень является одним из немногих органов человека, который способен к регенерации. Но последствия гематомы далеко не всегда являются обратимыми, а в случае возможности их устранения необходимо не медлить с лечением и проводить его максимально корректно и в полном объеме. Эти должны заниматься лишь квалифицированные врачи после всесторонней и комплексной диагностики.
- В первую очередь при поступлении в медицинское учреждение больного с гематомой печени врач должен осмотреть больного. Важно определить локализацию боли и ее характер, наличие покраснений или посинений кожного покрова, наличие признаков желтухи и т. д. По возможности необходимо собрать анамнез больного.
- После первого этапа диагностики следует провести рентгеновское обследование. На данный момент больному чаще всего назначается магнитно-резонансная томография или компьютерная томография брюшной полости. Данные инструментальные методы диагностики позволяют определить характер повреждений, наличие и объем кровотечений, а также другие последствия травм живота.
- Менее показательными, но также в некоторых случаях необходимыми, являются ультразвуковое обследование и обычная рентгенография. Данные методы диагностики доступны в различных медицинских учреждениях, поэтому их всех еще часто применяют для определения состояния больного.
- Также при гематоме печени показан полный спектр общеклинических обследований крови и мочи, а также определение показателей печеночных проб. На основании этих данных можно составить представление о том, как работает железа и другие органы больного человека.
- После сбора всех результатов анализов и обследований врач может приступить к оказанию помощи пациенту.
Лечение
Степень медицинских мероприятий при гематоме печени определяется последствиями данного заболевания. Лечебные действия врачей в таких случаях могут быть весьма разнообразными. Чаще всего терапия состоит из двух взаимосвязанных этапов консервативного медикаментозного лечения и оперативного вмешательства.
Консервативное медикаментозное лечение назначается в качестве монотерапии при незначительных последствиях гематомы, а также в качестве поддерживающего лечения после операций. Чаще всего оно состоит из приема препаратов, устраняющих симптоматику болезни, а также медикаментов, защищающих функцию печени и сердца. Больному могут быть рекомендованы:
- обезболивающие средства;
- жаропонижающие препараты;
- гепатопротекторы;
- противовоспалительные медикаменты и т.д.
Во многих случаях при сильных кровотечениях и значительных разрывах органа, необходимо хирургическое вмешательство. Оно может заключаться в следующих операциях:

Заниматься самолечением или же терапией при помощи народных средств при гематоме печени категорически запрещается. Такие манипуляции могут только навредить больному человеку. Данные средства во многих случаях не только неэффективны и не дают никакого положительного результата, но могут существенно ухудшить последствия заболевания. К тому же при их применении теряется драгоценное время, которого у больного с гематомой печении может и не быть вовсе. Применение народных средств существенно снижается шансы пострадавшего на выздоровление как полное, так и частичное.
После проведенных манипуляций в медицинском учреждении больному еще некоторое время необходимо оставаться под наблюдением врачей на стационаре. Выписывать пациента можно только после его стабилизации и запуска процесса выздоровления. В домашнем режиме еще длительно время, либо же всю жизнь, человеку после гематомы печени необходимо будет соблюдать диету, а также не злоупотреблять различными неблагоприятными привычками. К тому же рекомендуется в дальнейшем с определенной периодичностью проверять состояние своей железы, сдавая анализы и проходя ультразвуковое обследование.
Гематома печени является достаточно опасным последствием различных травм и ушибов брюшной полости человека. Устранить последствия данной патологии может только своевременное обращение в медицинские учреждения, а также корректная диагностика и терапия. Не менее важным этапом выздоровления после этого является и реабилитация больного человека. Для того чтобы полностью избавиться от данной проблемы необходимо четко следовать всем рекомендациям квалифицированного врача и серьезно относится к собственному состоянию здоровья. Только в таких случаях у больного есть шанс выздороветь и вернуть к прежнему образу жизни.
Здравствуйте! В феврале 2013г. Мне сделали биопсию печени и попали в гастро артерию, окрылось внутреннее кровотечение, была произведена эмболизация сосудов. В печени образовалась большая гематома. Сейчас гематома размером 7х6 см. Биопсия показала жирную печень. Нахожусь под наблюдением врача, но лечение никакое не назначают, физич. Нагрузки запрещены. Что необходимо делать для быстрого рассасывания гематомы? И надо ли принимать медикаменты? В конце августа собираюсь лететь на самолёте 3 час. Опасно ли это? Может ли вновь открыться кровотечение или произойти воспаление гематомы? Благодарю за ответ!
Беер Ирина, Брянск
ОТВЕТИЛ: 29.06.2013
Исходя из представленной информации, сказать что-либо определённое невозможно. Необходимо ознакомиться с историей развития заболевания, протоколом УЗИ на сегодняшний день (лучше РКТ), результатами ОАК и биохимических показателей крови.
Уточняющий вопросУТОЧНЯЮЩИЙ ВОПРОС 29.06.2013 Ирина, Брянск
Узи печени: хорошо просматриваетс;. Нормальных размеров, верхние поверх. Гладкие, эхо узоры эхооднородные. Сосудистые структуры в норме. 1 поражение в сегменте III диаметром макс 70 мм х 50 мм х 67 Овальное, структура гиперэхогенная с гипоэхогенными частицами, сосуды не просматриваются. Диагн: Стеатоз печени, диабет тип 2, (метформин). Гематома печени. Кровь в норме только увеличены гамма показатели 46. Протеин 7. 7. Других патологий не обнаружено. Спасибо за ответ.
УТОЧНЯЮЩИЙ ВОПРОС 03.07.2013 Ирина, Брянск
Добрый день! К сожалению я так и не получила ответ на мой вопрос 8355. Буду очень признательна за ваш ответ. Спасибо!
ОТВЕТИЛ: 04.07.2013
Исходя из представленного протокола, можно говорить о том, что по УЗИ данных за стеатоз печени нет. Во-вторых, ультразвуковая картина объёмного образования больше похожа на эхинококковую кисту, чем на гематому. Рекомендую провести более тщательное обследование у другого специалиста, так как представленное Вами описание весьма и весьма приблизительно.
Уточняющий вопросОТВЕТИЛ: 01.07.2014 Сергей Васильевич Моисеенко Минск 0.0 аритмолог, кардиолог, рентгенэндоваскулярный хирург
КТ печени - и вопрос закроется. А что,в Брянске эмболизации делают?
Уточняющий вопросУТОЧНЯЮЩИЙ ВОПРОС 20.07.2015 Володя Мгоян, Батуми
Здравствуйте а можно ли избавиться от гематомы печени на начальных стадиах?
ОТВЕТИЛ: 21.07.2015
Не совсем понятно, что значит "гематома печени на начальных стадиях". Уточните, речь идёт о гематоме или гемангиоме?
Уточняющий вопросУТОЧНЯЮЩИЙ ВОПРОС 22.07.2015 Мгоян Володя, Батуми
Речь идет о гематоме печени можно ли избавиться?
ОТВЕТИЛ: 23.07.2015
Гематома - острое состояние, развивающееся в результате повреждения сосудов. Целесообразность удаления и способ напрямую зависят от размеров гематомы и её локализации.
Уточняющий вопросПохожие вопросы:
| Дата | Вопрос | Статус |
|---|---|---|
| 03.07.2018 |
Ситуация в том, что я уже 20 лет наблюдаюсь у инфекцианиста по поводу наличия ХГВ, терапия не прводилась из за низкой вирусной нагрузки (колеблется от 700 до 1500, HBe отрицат.), все анализы в норме, фибротест F-0, раньше периодичность осещения инфекциониста была 1 раз в пол года, потом па нозначению врача стал наблюдаться 1 раз в год со сдачей анализов, по рекомендации врача заменили фибротест на Узи всех органов (все показатели в норме за исключением незначительного жирового гепатоза печени, ... |
|
| 16.12.2016 |
Здравствуйте доктор! Спасибо, что ответили на мой вопрос. Вы считаете это воспаление десен или воспаление головы? А вы можете написать лечение или таблетки какие нибудь. Сегодня была у терапевта он говорит все нормально, а невропатолог сказал может это сужение сосудов шеи. Сужение сосудов может давит на глаза? Направил на массаж и на ток. У нас маленький район нету таких хороших специалистов и техники, что скажете? Спасибо заранее. |
|
| 30.03.2017 |
Здравствуйте, Маме 76 лет. Около 15 лет назад у неё был диагностирован ревматоидный артрит. Все эти годы принимает гормональные лекарства. Потом появилась глаукома и катаракта, а также сахарный диабет 2 типа. Плюс ко всему прочему очень плохо заживают раны. Кожа стала тонкая, прозрачная и хрупкая. Даже незначительная царапина превращается в гноящуюся рану, а лёгкий ушиб – в огромный синяк. Год назад ударилась большим пальцем ноги (область возле ногтя) об дверь. Тут же появился синяк миллиметра 3... |
|
| 31.08.2015 |
Добрый день, меня зовут Ирина. Живу в маленьком поселке в больнице нет инфекциониста, не то что гепатолога. При второй беременности обнаружили гепатит С, занесли видимо при первой, было сильное кровотечение, пятнадцать лет назад. Сейчас беременность 33 недели, самочувствие хорошее, бывает иногда небольшая температура 37.1 -37.3. Перечислю все результаты анализов, посоветуйте какие роды при данных анализах безопасны для ребеночка. И каким образом лечится дальше, нужны ли еще дополнительные анал... |
|
| 25.09.2012 |
Здравствуйте, уважаемый доктор! От 11.08.2012 |