Дата публикации статьи: 14.01.2013
Дата обновления статьи: 01.12.2018
Артроз тазобедренного сустава – прогрессирующее заболевание, при котором разрушается хрящевая и костная ткань тазобедренного сустава (сокращенно ТБС). Другое название болезни – коксартроз.
Недуг развивается после достижения 40 лет, чаще болеют женщины. По статистике у пожилых пациентов артроз ТБС – в 70% случаев встречается из-за естественного старения организма. Молодые трудоспособные люди заболевают артрозом из-за воздействия на сустав неблагоприятных факторов: интенсивных физических нагрузок, травм, ожирения.
Начальная стадия недуга проявляется периодическими болями в области тазобедренного сустава, не вызывает особого беспокойства, поэтому зачастую не побуждает обращаться к врачу. Однако без лечения патология продолжает прогрессировать и может привести даже к инвалидности. Чтобы избежать потери трудоспособности и сохранить привычный уклад жизни – лечение артроза тазобедренного сустава обязательно, и начинать его необходимо при первых признаках заболевания.
Далее в этой статье мы подробно расскажем про суть болезни, ее причины, симптомы и принципы лечения. Эта информация поможет заподозрить артроз на ранних этапах и вовремя обратиться к врачу. Лечить патологию должен врач-ревматолог после всестороннего обследования – самолечение приводит к прогрессированию артроза и развитию осложнений.
Механизм развития коксартроза
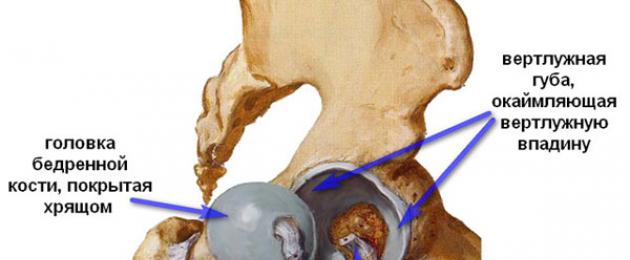
Тазобедренный сустав – это самое крупное сочленение в организме человека. Он переносит колоссальную нагрузку во время движения и имеет узкую суставную щель, что делает его уязвимым к воздействию неблагоприятных факторов.
Тазобедренный сустав образован головкой бедра и вертлужной впадиной тазовых костей, снаружи укреплен суставной сумкой и мышечно-связочным аппаратом.

Строение тазобедренного сустава
Изнутри суставная сумка выстлана синовиальной оболочкой. Она синтезирует синовиальную жидкость – биологическую смазку, которая питает сустав и обеспечивает плавные движения в сочленении. Внутрисуставные поверхности костей покрыты упругим и блестящим гиалиновым хрящом, выполняющим амортизирующую функцию во время ходьбы. Правильное анатомическое строение и функциональная деятельность всех структур сустава обеспечивает нормальную двигательную активность без ограничения и боли.
Из-за возрастных изменений в организме или влияния неблагоприятных факторов нарушается кровоснабжение и обмен веществ в суставе. Хрящевая ткань теряет воду, становится менее эластичной и хрупкой, на ее поверхности появляются трещины – это первые признаки артроза
Прогрессирование недуга приводит к формированию дефектов хряща, его истиранию и растрескиванию. Частицы хряща попадают в полость сочленения и вызывают асептическое или "стерильное" воспаление, протекающее без участия болезнетворных микроорганизмов.
Далее воспалительный процесс распространяется на костную ткань, вызывая асептический некроз (омертвение) участков вертлужной впадины и головки бедренной кости. Формируются костные разрастания – остеофиты – которые травмируют окружающие ткани, усугубляют воспалительный процесс и вызывают интенсивные боли.

В запущенной стадии заболевания возникают признаки периартрита, когда поражаются околосуставные мягкие ткани (мышцы, связки, нервы, сосуды).
Финал болезни – полное разрушение сочленения, что приводит к его обездвиживанию – анкилозу тазобедренного сустава.
Причины заболевания
Артроз тазобедренного сустава может быть первичным и вторичным.
| Первичная форма болезни | Вторичная |
|---|---|
|
Причина артроза неизвестна (не установлена). Первичный или идиопатический артроз чаще развивается в пожилом возрасте после достижения 50–60 лет, характеризуется симметричностью поражения тазобедренных суставов и имеет неблагоприятное течение. |
Вторичный коксартроз развивается на фоне различных заболеваний. Причины этой формы артроза во многом сходны с неблагоприятными факторами дегенеративных болезней других суставов. Однако некоторые причины присуще только коксартрозу (то есть они не являются "неблагоприятными факторами"): например, диспластическая патология тазобедренных суставов и болезнь Пертеса (некроз головки бедра). |
Основные причины артроза тазобедренного сустава:
- травмы (переломы, вывихи, ушибы);
- тяжелые физические нагрузки (ношение тяжестей, профессиональный спорт);
- микротравмы сочленения в течение длительного времени;
- искривление позвоночника (сколиоз, патологический кифоз);
- плоскостопие;
- дисплазия тазобедренных суставов после рождения, в период менопаузы;
- инфекция (бактериальное или вирусное воспаление – артрит);
- эндокринная патология (подагра, сахарный диабет);
- ожирение 3–4 степени;
- ревматоидный артрит;
- болезнь Пертеса;
- дефекты хряща с образованием свободных внутрисуставных тел (хондроматоз суставов).
Вторичный коксартроз обычно развивается в молодом возрасте, поражает один тазобедренный сустава, имеет медленное прогрессирующее течение и благоприятный исход при своевременном обращении к врачу.
Характерные симптомы
Симптомы артроза тазобедренного сустава зависят от стадии болезни, тяжести течения и индивидуальных особенностей организма. Признаки любого артроза имеют медленное прогрессирующее течение с постепенным нарастанием болевого синдрома, ограничением двигательной активности пораженной конечности и ухудшением качества жизни.
По клиническим и рентгенологическим признакам выделяют 3 степени патологии.
1 степень коксартроза

Стадии изменения сустава при артрозе на примере поражения колена. Нажмите на фото для увеличения.
Начальная степень протекает без значительных симптомов, и поэтому обычно воспринимается больными несерьезно, и они откладывают визит к доктору. Гарантия выздоровления – это своевременная диагностика и терапия именно на 1-й стадии болезни. В противном случае полностью восстановить структуры сустава крайне сложно, лечение занимает длительное время и часто не дает положительного эффекта.
- Коксартроз 1 степени проявляется периодическими болями в области тазобедренного сочленения, которые возникают после тяжелой физической нагрузки. Боли тупые и ноющие, быстро проходят после непродолжительного отдыха.
- Иногда единственным признаком болезни может быть дискомфорт в паху.
- Объем движений не ограничен.
- На рентгенограмме не выявляют патологических изменений или обнаруживают незначительное сужение суставной щели.
Эффективно лечить 1 степень болезни можно при помощи консервативных методов.
2 степень
- Прогрессирование заболевания приводит к усилению болей; теперь они возникают при незначительной физической нагрузке. Обычно дискомфорт в суставе появляется в конце рабочего дня, для его устранения приходится пить обезболивающие. При значительном дефекте структур сустава боли беспокоят в покое, усиливаются в ночное время суток.
- При длительной ходьбе появляется хромота или "утиная" походка – человек как бы раскачивается из стороны в сторону. Это связано с ограничением объема движений вследствие разрушения хряща и воспаления околосуставных тканей.
- Больному трудно надевать обувь или носки, сгибать ногу в тазобедренном суставе, отводить ее в сторону.
- Возникают "стартовые" боли: дискомфорт во время первых шагов после длительного пребывания в неподвижном состоянии. При движении дискомфорт проходит, но затем снова возвращается после интенсивной нагрузки на больную ногу.
- Нога укорачивается, мышцы бедра и ягодицы на стороне патологии уменьшаются в объеме. Это происходит потому, что больной щадит ногу во время движения, мышцы не сокращаются и постепенно усыхают (атрофируются).
- На рентгенограмме врачи выявляют значительное сужение суставной щели, некроз подвздошных костей и головки бедренной кости, разрастание остеофитов.
- При проведении магнитно-резонансной или компьютерной томографии обнаруживают истончение хряща, его отломки в полости сустава, воспалительные изменения околосуставных мягких тканей.
Для терапии заболевания на данном этапе назначают медикаменты, которые замедляют прогрессирование болезни и дальнейшее разрушение хряща.
3 степень

Рентгеновский снимок коксартроза 3 степени (справа): очень сильные разрушения хряща, очень большие остеофиты
Артроз тазобедренного сустава 3 степени – финальная стадия, которая приводит к нарушению двигательной активности ноги и вызывает появление инвалидности.
- Болевой синдром носит постоянный характер, не зависит от физической активности. Вследствие этого нарушается общее состояние, ухудшается сон, появляется раздражительность и депрессия.
- Нижняя конечность обычно укорочена, однако в 10% случаев нога может удлиняться – это связано с особенностями разрушения сустава.
- Развивается анкилоз сочленения, при котором любые движения не возможны.
- Больной при ходьбе сильно хромает, он может использовать трость.
- На рентгенограмме и томограмме выявляют отсутствие хрящевой прослойки костей, разрушение головки бедра и вертлужной впадины, формирование крупных остеофитов.
Лечить 3 степень артроза можно только хирургическим путем.
Лечебная тактика
Принципы – как лечить коксартроз – зависят от степени тяжести болезни. При первой степени можно консервативными методами полностью восстановить структуру хряща, при второй – приостановить прогрессирование болезни, а третья степень требует радикального лечения с помощью операции.
Методы консервативного лечения коксартроза 1 и 2 степени
Медикаменты
(если таблица видна не полностью – листайте ее вправо)
| Группа препаратов | Лечебный эффект |
|---|---|
|
Нестероидные противовоспалительные препараты (НПВП). Примеры лекарств: диклофенак, индометацин, пироксикам, бутадион, целебрекс, мовалис, нимесулид, аркоксиа. |
Оказывают противовоспалительное действие, устраняют болевой синдром. Их применяют в качестве симптоматических средств. |
|
Глюкокортикоиды (гидрокортизон, кеналог, дипроспан). |
Оказывают обезболивающий и противовоспалительный эффект. Врачи назначают их при неэффективности НПВП. |
|
Хондропротекторы (артра, дона, терафлекс, структум, хондролон, хондроитин АКОС, эльбона). |
Восстанавливают структуру хряща, нормализуют выработку синовиальной жидкости, предотвращают разрушение хрящевой ткани. Хондропротекторы устраняют причину болезни и, соответственно, симптомы. Их пьют курсами по 3–6 месяцев. |
|
Препараты гиалуроновой кислоты ("жидкий протез"): фарматрон, дьюролан, остенил. |
Эти лекарства вводят в полость сустава, и они заменяют синовиальную жидкость, смазывают суставные поверхности и обеспечивают безболезненные движения. |
|
Миорелаксанты (сирдалуд, мидокалм). |
Снижают патологический спазм мышц, нормализуют кровоток, уменьшают боли. |
|
Вытяжение сустава. |
Растягивает капсулу сустава, разгружает суставные поверхности костей. |
Массаж, мануальная терапия
Восстанавливает правильное анатомическое положение компонентов сустава, улучшает кровоток и метаболизм.
Лечебная физкультура
Укрепляет мышцы и связки, нормализует двигательную активность в сочленении.
Лечение 3 степени
Финальная стадия артроза не поддается медикаментозным методам терапии, которые назначают в качестве поддерживающих средств. В данной ситуации делают операцию по замене сустава. В реабилитационный период назначают массаж и комплекс лечебной гимнастики для восстановления двигательной активности.
В общем случае артроз тазобедренного сустава имеет благоприятный прогноз при своевременной диагностике и терапии заболевания.
Владелец и ответственный за сайт и контент: Афиногенов Алексей .
Ваши комментарии и вопросы доктору:
Леонид Алексеевич | 06.02.2019 в 06:53
Артроз тазобедренного и коленного суставов 2 ст,болит более 5 лет,мне 67лет,врач написал запрет на парилку в бане-почему?
Айгул | 28.06.2018 в 12:01
Добрый день!На прямых рентгенограммах тазобедренных суставов суставные щели не сужены.Отмечается уплотнение крыш вертлужных впадин с остеофитами по их верхненаружным краям,больше слева.Головки бедренных костей не изменены,мягкие ткани без видимых изменений.Это результат рентгена тазобедренного сустава.Скажите пожалуйста что это и как лечить?Сейчас пью терафлекс и диклофенак-лечу двусторонний гонартроз коленей.
Екатерина | 16.06.2018 в 04:01
Здравствуйте! Вчера без каких-либо видимых причин стала беспокоить периодическая острая колющая боль в бедре в самом верху с одной стороны. Заболит резко и отпустит. Боль появляется в любом положении. И ночью тоже. Очень непродолжительная. Но резкая, и весьма болезненно. В приемном покое сделали рентген, сказали,что ничего плохого (затемнения, скопления жидкости) нет. Но у нас нет именно ортопеда. Смотрел меня травматолог. При повороте ноги боли никакой не было. Но она у меня возникает сама себе, спонтанно, и не часто. Ничего не нашли,отправили домой без диагноза. А боль периодически приходит. Что это может быть? Надо ли сделать ещё УЗИ тазобедренного сустава?
Владимир | 01.06.2018 в 10:29
Здравствуйте. Страдаю артрозом правого тазобедренного сустава, но из-за гастрита-эзофагита и рефлюксной болезни желудка ни НВПС ни хондропротекторы принимать не могу. Желудок реагирует с первой таблетки. Что Вы можете мне посоветовать. Терпеть боли иногда весьма мучительно. Делаю зарядку регулярно, но это мало помогает. Спасибо.
Ноя | 25.04.2018 в 05:31
Здравствуйте доктор. Напишите мне пожалуйста. Возможна ли не стабильность сустава при коксартрозе и удлинение ноги или перекоса таза? мне очень важно это знать так как я уже измучилась от этой секретной боли что не могут даже французкие врачи определить. делала узи рентген и мрт говорят нет артроза а тазобёдренный сустав слева болит как жалуются тут люди одинаковые симптомы. когда хожу такое ощушение что кость таза выходит с чашки меняет место положение а потом вновь возврошается на место когда остановлюсь при ходьбе. мне очень нужен правильный диагноз так как сама с деть и мне важно это здоровье пока не выросли мои дети так как муж ушёл как я заболела и не смогла сним целими днями прогуливаться из за боли в бедре которая отдаёт в колено.
Нурлыбек | 10.04.2018 в 16:13
Добрый день,мне 21 год поставили диагноз коксатроз 2 степени боли сильные и долгие, уже больше 3 лет, постоянно на диклофенаке или цинепаре. Сказали возможна операция только после 25, в данный момент прописали сульфасалазин по 2 таблетки до операции, подскажите как быть
Раушан | 05.04.2018 в 20:15
Здравствуйте! Мне 50 лет. Уже много лет болеет правая ТБ суставы. Не могу лежать на правую сторону.Если легла то сразу боль передается на колении и голени стопы. В оласти бедра давить сильной боль при длительной ходбе и когда подинмаюсь на лестнице. Врач поставила диагноз-ревматизм. Ноющая боль усиливается на ночь. Не могу уснуть. Подскажите пожалуйста, чем и как лечить такой боль. Спосибо.
Ирина | 23.03.2018 в 09:24
Здравствуйте, Доктор!
У меня диагностировали артроз 1 стадии. Случаются редкие (примерно раз в месяц) боли после длительной ходьбы. В состоянии покоя боль быстро проходит.
Я знаю, что при артрозе допустима умеренная физическая нагрузка. Скажите пожалуйста, а можно ли при артрозе заниматься скандинавской ходьбой?
Спасибо!
Андрей | 07.02.2018 в 11:03
Добрый день. Мне 31 год. Поставили диагноз признаки проявления правостороннего артроза тазобедренного сустава. Врач сказал, что, к сожалению, мы можем только приостановить развитие этой болезни. Прописал уколы и физиотерапию. Ноющие терпимые боли в бедре начинают проявляться только после 5 пройденных киллометров.Подскажите, пожалуйста, есть ли вероятность вылечить эту болезнь на первой стадии? Заранее благодарен за ответ.
Ирина | 27.01.2018 в 04:02
Здравствуйте! Мне 31год, после родов (30лет) начались ноющие боли в тбс, думала, что это послеродовое и скоро пройде! В итоге поставили артроз тсб 1 стадии. Терапевт назначил лечение (сказали, что теперь данной болячкой занимается терапевт, а не хирург), а именно амфлутоп 10 уколов, физиотарапия 7 магнитных сеансов и любые хондропротекторы, я пила терафлекс на протяжении месяца, как мне сказали. Мой рост 155 см, вес 84 кг, ожирение, я пытаюсь худеть конечно. После назначенного лечения наступило облегчение, но не надолго. Теперь болит один левый сустав, не могу спать на левом боку, иногда колю мовасин, мне помогает примерно на 2 дня, стараюсь не злоупотреблять, раньше пила таблетки мовалис, теперь не помогает. Скажите пожалуйста, это вообще не возможно вылечить, это будет проследовать меня до старости и в итоге будет 3 стадия? Может нужны другие препараты? В данный момент начала пить Тазан, не подскажите, это хороший препарат или лучше что то другое? Заранее спасибо!
Александр | 06.01.2018 в 18:02
Мне 30 лет,боли начались год назад с начало были не сильные в тбс,боль снималось уколом деклофенак. но сейчас уже 6 месяцев не чего не помогает.Боль то на левой ноге то на правой,перепробовал кучу препаратов, массажев и.т.д. Когда седишь или лежишь нога за тикает,с утра трудно разработать ногу с болями,но когда расходиться боль есть но и еще начинаю хромать.Что делать подскажите?
Татьяна | 03.12.2017 в 08:19
Добрый день. Мне 66 . Вес 92кг.Конечно, лишний. НО я подвижна, хожу много, плаваю. Третий месяц ощущаю сильные острые боли по утрам при повороте тела на левый бок в районе левого бедра сзади. Чтобы повернуться, приходиться подтягиваться на руках и буквально сползать с постели. Потом расхаживаюсь, наклоняюсь, приседаю, терпимо все. Но начала чувствовать туповатые боли в период движения в области левого тазобедренного сустава сзади и сбоку, стала прихрамывать.Таблетки (на Обратилась к терапевту, отправили к хирургу, тот сказал надо к невропатологу или ревматологу. Но так как к каждому врачу у нас (Мурманск) запись за две недели и снова через терапевта, пройдет не менее месяца. пока попаду к врачу, и то запишут к кому- то одному, да и на рентген записывают за две недели.
Подскажите, пожалуйста, возможный алгоритм моих действий, чтобы ускорить процесс обследования. Стоит ли начать прием хондопротекторов?. И надо ли прекратить занятия в бассейне. Спасибо.
веслава | 08.11.2017 в 16:31
Здравствуйте,мне 80 лет,коксартроз 3ст,операция мне противопоказана по состоянию здоровья.Скажите,а мне леч.гимнастика и плавание не противопоказаны?Спасибо.
Надежда | 27.09.2017 в 20:28
Скажите,может ли болеть жутко тбс при 2-3 стадия кокса,но при этом по МРТ нет некроза.кость целая? Пью хондропротекторы давно (еще до начала болей в тбс, пила по поводу больных коленей и поясницы)- усиленными курсами с 2012 года. Сечас пью структум уже 4 месяца..Почему же.за 2 последних года 1 стадия скатилась до 2-3 правого, и левый с 0-1 стал 2 стадия. Боли капец!!! Ноющие на разрыв просто! Ничем не снимаются!! Ни НПВС.даже трамадол не берет. Врач сказал-что так болеть не может,хоть и 2-3 стадия,кость хорошая типа.. Направил к иммунологу,ревматологу на дорогостоящие обследования. Что то сказал про коллагеноз тканей (вроде так),полиартрит под вопросом,вирусная природа болей... Разве может быть так?- что болит не кокс на такой стадии,а то-что подозревает ортопед?. Мне 50 лет.вес 70 кг,рост 163.По иммунологи и в 2013 году выявлен Эпштейн Барра в активной форме. Не лечилась-потому как никаких высыпаний и герпесов у меня не было с рождения. Обследовалась у иммунолога по поводу непреходящей аллергии на медперпараты.
Екатерина | 06.07.2017 в 19:05
Добрый вечер. Я бы хотела у вас узнать. У меня с рожления ангиодисплащия левой нижний конечности синдром паркса вебера был так же при рожление вывих тазобедренного сустава. В последнее время боли в тазобедренном суставе при ходьбе когда лежишь на этой стороне и при попытки встать емлеидолго сидела тоже больно. Что сожно зделать и с чего начать.
Татьяна | 28.05.2017 в 02:08
В 24 года переболела бруцеллезом. Сейчас мне 57 лет. Года 4-5 назад были очень сильные боли в коленях и в паху. Лечение Молбек, Мовалис. Сейчас, с полгода как, при нагрузке на левую руку появляется тупая ноющая боль в правом ТБС, которая облегчается при противовесе. Сейчас боль спустилась в колено и под колено, и иногда сильная боль появляется как вспышка в голеностопе. В состоянии покоя боли не беспокоят, но чтобы перевернуться с боку на бок, опять же поворот ч\з левую сторону сильная боль справа, и намного легче перевернуться ч\з больную сторону????
Дмитрий | 25.05.2017 в 20:31
Доброго дня!
Покалывание в области тазобедренного сустава-и с правой и с левой сторон, по большей части ночью, когда на боку сплю.
На продольный шпагат сесть не реально. Раньше занимался растяжкой-бнз проблем тянулся. Сейчас не могу. Больше беспокоят покалывания! Не сильные, но дискомфорт(сбоку, где-то по ягодицами, ближе к внешней стороне тз сустава)
Что это может быть. Собираюсь на мрт
Лора | 11.05.2017 в 20:33
Здравствуйте! Лет 14 назад делала рентген коленных суставов. Поставили диагноз начальные проявления артроза. Вот уже 4 курса по 6 месяцев принимаю Артру. 2 месяца назад стала ощущать ноющие боли в ТБС. отдающие в пах, заднюю поверхность бедра, иногда переднюю, иногда боковую. Бывают ощущения, что эти боли идут от спины. Скажите, пожалуйста, может ли на фоне постоянного приёма хондропротекторов развиваться коксартроз?
Введите ваше имя | 17.04.2017 в 14:50
Здравствуйте! Скажите пожалуйста, есть ли такая клиника в России, чтоб можно провести операцию 3 степени ортроза?
Яна | 23.03.2017 в 22:15
Добрый вечер, я 10 лет назад от сильных 2х ударов об угол тумбочки, в область хряща сустава таза бедра с права, розробила кажется хрящь, при узи сказали что не видно хряща, но вот после родов 3 года прошло, и вот как месяц мне больно ходить и он ноет, кажется что там чтото инородное, даже при седение, я чувствую, как он выходит и ноет, постоянно приходится проварачивать, раставлять ноги, чтобы таз стал на место. мне 24 года рост 168 см и вес 100 кг. Очень боюсь, что теперь нужна только операция?
Дмитрий | 19.03.2017 в 21:37
Здравствуйте. Мучаюсь проблемами с тазобедреными суставами около 10 лет. Мне кажется, что налалось после тренировки по футболу зимой, вроде как простудил их. Ограничены движения в сторону, ноги могу поставить на "ширину плеч", дальше уже вызывает боль (хотя продолжаю играть в футбол), движения вдоль неограничены. После значительных нагрузок (именно подвижных..футбол, горные лыжи, например) на следующий день наблюдаются боли (не всегда)..но на следующий день обычно проходят. Любые другие нагрузки (приседания с штангой, перенос тяжестей, длительная ходьба) никаких особых проблем не приносят. По началу мне ставили диагноз "переартрит", но по молодости не долечил его. Сейчас решил заняться собой, и мне кажется, что стало хуже (весна, осень ухудшения). Подскажите..хоть к кому обращаться и с чего начинать..стоит ли сначала делать МРТ и идти потом по врачам...Спасибо большое...очень хочеться быть здоровым и дальше...
(30 лет)
Нурлан | 27.02.2017 в 04:14
Спасибо большое. Хотел еще отметить, что боль усиливается ближе к вечеру, особенно после какой-либо нагрузки на ноги. Чтобы облегчить боль, я ложусь на спину, и начинаю делать круговые движения ногой, разрабатывая тазобедренный сустав минут 5-10. Когда делаю правой ногой (которая болит) раздается несколько щелчков, перестуков, когда левой ногой (не болит) - один-два коротких щелчка. Правильно ли я понимаю, что в процессе этого упражнения обламываются (стираются или ломаются) остеофиты в моем суставе? Полезно, или наоборот, вредно, это упражнение для суставов?
Спасибо Вам большое
Нурлан | 22.02.2017 в 11:48
Добрый день.
Летом 2016 года во время игры в футбол подпрыгнул и как-то неудачно приземлился, было неприятное ощущение в ноге. Затем боль постепенно стала усиливаться. Врач-ревматолог после просмотра рентгена поставил диагноз коксатроз. Где-то 3 месяца пил Артру, эффекта не почувствовал. затем 2 или 3 месяца какой-то БАД, название не помню.
После физической нагрузки поначалу боли были в районе правой ягодицы, сейчас после физической нагрузки больше болит икроножная мышца на правой ноге. Врач-ревматолог говорит, что боль в икроножной мышце не связана никак с артрозом. Хотелось бы услышать ваш комментарий по этому поводу, а также ваши рекомендации, как дальше мне лечить ногу.
Александр | 13.02.2017 в 12:41
Огромное спасибо admin Alex за вашу консультацию по вопросу о водных процедурах, который я задавал. Очень Вам благодарен за внимание, отличный сайт, которому можно пожелать оставаться таким же полезным и далее!
Александр | 07.01.2017 в 17:47
Мне 68 лет, диагноз коксартроз ТБС 1 степени, начал лечение, в общем по принципам, изложенным выше. Облегчение есть, и значительное. Врач ко всему прочему очень рекомендует водные упражнения для сустава (в бассейне, аквапарке, либо еще где-либо, пока не решил). Но не могу найти эти водные упражнения в интернете, хотя бы 3-5 основных движений и рекомендации по их применению. Просто упражнений нашел множество, даже с видеофильмами, так что проблем с этим нет, занимаюсь и чувствую пользу. Если можно дать какую-то ссылку на водные упражнения, был бы очень признателен. С уважением, Александр.
Артроз тазобедренного сустава (коксартроз) - наиболее тяжелая форма остеоартроза. Она составляет около 25 % всех вариантов остеоартроза и обычно заканчивается прогрессирующим и выраженным нарушением функции этого сустава, вплоть до полной ее потери, вызывая инвалидизацию больного. У половины больных коксартроз возникает на фоне патологического климакса или предшествующего артрита.
Первичный коксартроз развивается обычно после 40 лет, одинаково часто у мужчин и женщин, но у женщин протекает более тяжело. Если коксартроз развивается в возрасте до 40 лет, то это обычно связано с дисплазией сустава.
Начало заболевания может протекать без болевого синдрома. Иногда отмечается уменьшение силы мышц бедра, их быстрая утомляемость при хождении и в положении стоя.
Клинические проявления заболевания имеют свои особенности:
1. Боль в начале болезни ощущается не в тазобедренном суставе, а в паху, ягодичной или поясничной области, а также в бедре или коленном суставе. В дебюте заболевания боль не столь выражена, но затем становится почти постоянной. Обычно она возникает при ходьбе, стихает в покое и возобновляется вновь при нагрузке на сустав. Нередко болезненные ощущения развиваются вследствие спазма ягодичных, поясничных или отводящих мышц бедра.
2. Рано наступает ограничение движений в суставе, но не во всех направлениях сразу. Сначала нарушается внутренняя, затем наружная ротация, отведение и в последнюю очередь - сгибание и разгибание бедра.
3. Боли часто сопровождаются прихрамыванием, вначале за счет спазма мышц, затем из-за деформации головки бедра, ее вдавливания в ямку подвздошной кости или на фоне подвывиха, что ведет к укорочению ноги.
При поражении двух тазобедренных суставов наблюдается «утиная походка» с переваливанием таза и туловища то в одну, то в другую сторону.
При объективном исследовании определяется локальная болезненность при пальпации или надавливании на сустав или головку бедра. При прогрессировании заболевания определяется атрофия бедра и ягодиц, а на поздних этапах - и голени. Часто определяется вынужденное положение конечности - небольшое сгибание в тазобедренном суставе, что сопровождается компенсаторным поясничным гиперлордозом или сколиозом. Эти изменения ведут к формированию болей в спине и пояснице. Возникающие нарушения осанки сопровождаются сдавлением бедренного, седалищного и запирательного нервов. При полной потере подвижности в тазобедренном суставе боли затихают.
Болевой синдром и раннее уменьшение подвижности тазобедренного сустава могут не сопровождаться рентгенологическими изменениями, так как могут быть обусловлены спазмом аддукторов, ягодичных и поясничных мышц.
При рентгенологическом исследовании определяется сужение суставной щели, субхондральный склероз, а в дальнейшем - точечные отложения солей кальция у наружного края вертлужной впадины (зачаток будущих остеофитов) и заострение краев ямки головки в области прикрепления круглой связки.
В развернутой стадии отмечается прогрессирующее сужение суставной щели и формирование остеофитов, которые появляются вначале по наружному, а затем и по внутреннему краю вертлужной впадины. Позже возникают остеофиты по периферии головки бедра, отчего она приобретает грибовидную форму.
В средней части вертлужной впадины образуется клиновидный остеофит, обусловливающий латеральное смещение головки бедра и даже ее подвывих.
С развитием остеофитов происходит углубление вертлужной впадины. В дальнейшем происходит истончение тазовой (безымянной) кости, возможна протрузия головки бедренной кости в полость таза.
На рентгенограммах выявляется уплощение головки бедра в зоне опоры. С развитием остеопороза у пожилых людей может развиться деструкция головки бедренной кости.
Следующий признак коксартроза - остеосклероз головки бедра и вертлужной впадины, проявляющийся в первую очередь уплотнением верхнего края вертлужной впадины, а затем и контура головки.
Остеосклероз очень часто сочетается с образованием костных кист, главным образом, в верхней части вертлужной впадины и в зоне опоры головки бедра. Свободные внутрисуставные тела при коксартрозе выявляются редко.
При вторичном коксартрозе вследствие дисплазии бедра все описанные выше симптомы развиваются быстро, и процесс может закончиться полным вывихом бедра.
Описан ишемический коксартроз, характеризующийся ночными псевдорадикулитными болями, а также гомогенным сужением всей верхней части суставной щели, перестройкой костной ткани головки и шейки бедра, склеротическими изменениями с образованием множественных кист, но без значительного остеофитоза. Рентгенологическая картина данной формы коксартроза скорее напоминает коксит. Следует отметить, что при ишемическом коксартрозе достаточно быстро развивается деструкция головки бедренной кости.
Диагностика патологий тазобедренного сустава
Для постановки диагноза коксартроза можно использовать классификационные критерии Р. Д. Альтмана [и др.) (1991).
Критерии диагностики коксартроза:
Вариант 1 (клинические, лабораторные, рентгенологические критерии).
Боль в тазобедренном суставе в течение более 2 нед. прошедшего месяца и наличие как минимум 2 из 3 критериев:
1) СОЭ менее 20 мм/ч;
2) остеофиты головки бедренной кости и (или) вертлужной впадины;
3) сужение суставной щели.
Чувствительность 89 %, специфичность 91 %.
Вариант 2 (клинические критерии).
Боль в области тазобедренного сустава в течение 2 нед. и более и наличие как минимум 3 из 4 признаков:
1) уменьшение наружной ротации;
2) боль при внутренней ротации бедра;
3) утренняя скованность менее 60 мин;
4) возраст более 50 лет.
Чувствительность 86 %, специфичность 75 %.
Тазобедренный сустав (ТБС). В ТБС возможны сгибание, разгибание, отведение, приведение, ротация. В исходном положении для ТБС продольная ось нижних конечностей параллельна срединной линии тела. Ограничение подвижности ТБС без дифференциации отдельных движений определяет коленно-пятогный симптом. Этой пробой определяют одновременно возможность сгибания, отведения, наружной ротации, разгибания. При пробе исследуемая нога согнута в коленном суставе (КС), пятка касается противоположного КС, бедро отведено и ротировано наружу. Боль и ограничение движений в ТБС указывают на наличие в нем патологического процесса. Сгибание ТБС исследуется в положении на спине. Амплитуда сгибания ТБС больше при согнутом КС. При выпрямленной ноге амплитуда сгибания в ТБС составляет прямой угол (90°), при согнутой ноге угол сгибания равен 120°.
Клиническое исследование ТБС начинают с определения взаимоотношений между конечностями и тазом. Оценку походки проводят, измеряя ширину, длину и продолжительность шага. Выделяют несколько типов ходьбы:
Гиперфлекторный (при избыточном сгибании ТБС);
Гипофлекторный (при снижении сгибания в ТБС и КС, при укорочении одной конечности вследствие анкилоза или контрактуры ТБС);
Ротационно-абдукционный (при ограничении сгибания ТБС и ротации бедра внутрь).
Укорочение и порочное положение одной конечности могут вызвать при ходьбе хромоту. Тип хромоты можно установить при ходьбе обнаженного больного. Укорочение ноги на 4 см практически не вызывает хромоты, так как подвижность позвоночника в стороны позволяет ее компенсировать. Укорочение более чем на 7 см вынуждает больного при каждом шаге наклонять туловище в сторону укороченной конечности.
Анкилоз ТБС хромоты не вызывает, но изменяет походку. Однако следует обращать внимание на то, в каком положении фиксирована нога при анкилозе. Если она фиксирована в физиологически правильном положении, больной ходит, не хромая или слегка качаясь из стороны в сторону. Анкилоз в положении отведения ноги симулирует ее удлинение, что вызывает быстрое утомление ягодичных мышц и хромоту. Анкилоз в положении приведения симулирует укорочение ноги, которое компенсируется вторичным боковым сколиозом позвоночника. Фиксированная ротация ноги кнаружи может компенсироваться поворотом таза и выдвижением его вперед на больной стороне.
При болезненности в ТБС больной стремится укоротить период нагрузки больной ноги, что ведет к значительному укорочению длины шага с наклоном туловища в больную сторону. Походка больных с болевым синдромом в ТБС становится неритмичной и прыгающей.
При слабости отводящих мышц таз наклоняется в противоположную сторону и возникает симптом Тренделенбурга (хромота отведения).
При наличии одностороннего поражения ТБС вес выпрямленного туловища переносится на здоровую ногу и в положении стоя больная нога пациента обычно согнута в ТБС и выставлена вперед.
ТБС глубоко скрыт под мышцами: положение его может быть определено горизонтальной линией, проведенной через вершину большого вертела и середину бедренной головки. Измерение окружности бедра производят на одинаковом уровне обеих конечностей от «опознавательных» точек в положении лежа или стоя. При измерении сантиметровой лентой она должна плотно прилегать к бедру без особого натяжения.
Исследование ТБС должно включать в себя пальпацию крестца, КПС, седалищной области и определение подвижности головки бедра. При изменении подвижности ТБС необходимо исключить «содружественные» движения таза и позвоночника, а также возможность компенсации за счет поясничного лордоза.
Это становится возможным, если уложить больного на спину и согнуть здоровое бедро до коррекции кривизны поясничного лордоза. При наличии контрактуры бедро на стороне поражения поднимается на высоту, соответствующую величине угла, под которым оно фиксировано (симптом Томаса - признак сгибательной контрактуры ТБС: лордоз в поясничном отделе позвоночника). Этот угол можно измерить угломером.
При измерении амплитуды сгибания ТБС угломер располагают в сагиттальной плоскости по наружной поверхности бедра, шарнир - на уровне большого вертела бедренной кости. Объем разгибания ТБС исследуют в положении больного на животе, при этом одной рукой фиксируют таз, а другой рукой производят разгибание бедра. Угломер располагают аналогично измерению объема сгибания. В среднем угол переразгибания составляет 10-15°. Если в движении участвуют поясничные позвонки, ТБС и таз, угол переразгибания увеличивается до 40°.
Возможность отведения и приведения в ТБС исследуют в положении больного на спине. При отведении ноги между продольной осью тела и конечностью образуется острый угол в 40-50°. Измеряя угол отведения и приведения, врач располагает угломер во фронтальной плоскости, ось его приходится на середину паховой складки.
Приведение исследуют в состоянии отведения противоположного бедра. При полном объеме приведения бедро перекрещивается с другим под острым углом, составляющим 20-25°.
Исходное положение больного при измерении амплитуды наружной и внутренней ротации бедра - лежа на спине, бедро и голень согнуты. Врач, взявшись одной рукой за коленный сустав, другой - за стопу, отклоняет последнюю кнутри для определения наружной ротации бедра или наружу - для определения внутренней ротации. Угломер располагают по средней линии подошвенной стороны стопы, подвижная бранша движется вместе с этой линией. Угол внутренней ротации бедра составляет 40°, наружной - 45°. Ограничение внутренней ротации бедра является ранним признаком поражения ТБС.
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится по адресу: г. Санкт-Петербург, ул. Ломоносова 14,К.1 (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных .
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания . Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии , и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь - как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!
Коксартроз — лидер среди болезней тазобедренного сустава. Чаще поражает людей после 40 лет. Залогом успеха лечения коксартроза является своевременное выявление недуга на ранних стадиях и немедленное обращение к врачу. Пока боль слабая и сама болезнь не дала осложнений это лучшее время для лечения.
Различают коксартроз одно сторонний, когда поражен только один, но и двусторонний, когда поражены оба сустава соответственно.
Также болезнь делят на первичную и вторичную. В первом варианте причина недуга неизвестна. Во втором варианте, недуг появился из-за одного из возможных вариантов:
- Некроз (омертвление) бедренной кости;
- Травмы;
- Воспаления;
- Врожденная дисплазия сустава;
- Не правильное кровообращение головки бедренной кости;
Степени
Первая
Если при сильных физических нагрузках чувствуется боль в самом суставе, это повод проверится у доктора, ведь этому описанию соответствует первая стадия. После небольшого отдыха от физических нагрузок боль быстро уходит. Ноги функционируют как всегда, без видимых отклонений. Но на рентгене можно заметить не большие отклонения от нормы. Небольшие остеофиты и сужение суставной щели. Помните, что обращение к врачу на ранних стадиях болезни это залог успешного лечения в целом.
Вторая
Более сильная боль чем в первой, даже при отдыхе чувствуется болевые ощущения которые уже отдают на бедро и пах. Хромата которая может проявится после длительной ходьбы и ограниченные движения суставов бедра внутрь и наружу. Мы сейчас говорим о признаках второй формы.
На снимках отчетливо видно остеофиты по краю вертлюжной впадины. Совсем скором можно ожидать деформации шейки и головки бедра. Суставная щель заметно сужена.
Третья
Постоянная сильная боль, передвижение возможно только с помощью специальных приспособлений… все это третья форма. Мышцы конечности атрофированы а амплитуда движения ноги очень ограничена. Уже можно наблюдать изменения положений костей таза и множественные остеофиты в вертлюжной впадине на рентгеновском снимке.
Тазобедренный сустав является самым крупным сочленением нашего тела. Он имеет конфигурацию шарнира, что позволяет совершать движения в различных плоскостях. В то же время, сустав окружен крепкими связками и мышцами. Тазобедренные сочленения берут на себя основную нагрузку при ходьбе, беге, переносе тяжестей. Коксартроз (другое название артроза тазобедренного сустава) довольно часто встречается у людей как пожилых, так и молодых. Начавшись, он может долго оставаться недиагностированным, потому что не сразу наступает видимое ограничение движений бедра.
Часто пациенты, не обследовавшись у врача или не изложив все жалобы, начинают лечить пояснично-крестцовый остеохондроз или артроз коленных суставов без видимого эффекта. Тем временем нелеченое заболевание прогрессирует и приводит к хромоте, постоянным болям, укорочению ноги, невозможности совершать сгибы-разгибы. А лечение на этом этапе возможно только оперативное, то есть сустав приходится протезировать.
Причины коксартроза
Первичный артроз тазобедренного сустава развивается чаще в возрасте у людей в возрасте старше 40 лет. Его причины еще не изучены. Гиалиновый хрящ, покрывающий суставные поверхности и обеспечивающий скольжение, начинает истончаться и разрушается. Из-за повышенного трения и давления на кости на них появляются костные выросты. Сустав деформируется, движения в нем ограничиваются. При первичном коксартрозе зачастую пораженными оказываются и коленные суставы, и позвоночник.
Вторичный артроз развивается на фоне различных заболеваний:
- . Под этим термином подразумевается врожденное недоразвитие компонентов этого сустава у ребенка. В результате головка бедра не центрирована, как положено, в вертлужной впадине. Возможны три вида дисплазии: предвывих, подвывих и вывих бедра. При врожденном вывихе головка бедра находится вне впадины и, если не проведено соответствующее лечение, в дальнейшем развивается артроз.
- Асептический некроз. Костная ткань головки бедра начинает рассасываться вследствие нарушения кровоснабжения. Костная ткань очагово рассасывается, головка сустава деформируется. Вторично развивается артроз.
- Болезнь Легга-Кальве-Пертеса. Это остеохондропатия головки бедренной кости, встречающаяся у детей в возрасте от 3 до 14 лет, в основном у мальчиков. Возникает, как правило, вследствие осложнений после инфекционных процессов, а также травм, физических перегрузок, болезней обмена веществ. Хрящевая зона головки недостаточно хорошо снабжается кровью, что ведет к омертвлению этого участка и деформации сустава.
- Воспаления, инфекции. Если развился артрит тазобедренного сустава, синовиальная жидкость теряет свойства смазки, оболочка сустава утолщается, гиалиновый хрящ подвергается механическому воздействию, одновременно происходят нарушения обмена веществ в суставе.
- Травмы: ушибы, вертлужной впадины, вывихи бедра, хроническая травматизация, т. е. микротравмы, получаемые систематически.
- Перегрузка тазобедренного сустава, связанная со спортом, профессиональной деятельностью. Например, для сустава нежелательна длительная ходьба без отдыха, вибрационные воздействия, постоянные прыжки, перенос тяжестей. Мышечный корсет ребенка или подростка не всегда может компенсировать такие нагрузки.
- , особенно в молодом возрасте, когда хрящ еще не способен выдерживать большую осевую нагрузку. К тому же, у таких пациентов обычно есть проблемы с .
- Сам коксартроз по наследству не передается, но генетически у родственников может быть определенное строение хрящевой ткани, обменные нарушения, которые приводят к развитию артроза. Поэтому стоит учитывать наличие у родителей или более дальних родственников болезней суставов.
- . Уязвимой областью при этом заболевании является шейка бедра. Ее структура становится более разреженной, возможны патологические переломы. Все это вторично приводит к артрозу.
- . В этом случае артроз развивается по причине сосудистых расстройств.
- Полинейропатии с нарушением чувствительности ног.
- Болезни других отделов опорно-двигательного аппарата. К ним относятся: , артроз и травмы колена, . Меняется распределение нагрузки на тазобедренные суставы, снижаются амортизационные свойства, в итоге страдает хрящевое покрытие.
Симптомы коксартроза

Для профилактики болезни и ее ранней диагностики важно знать признаки начинающегося артроза тазобедренного сустава (коксартроза 1-й стадии):
- Периодически возникающие после физических нагрузок боли. Специфические болевые ощущения могут локализоваться в паховой области, сбоку, в бедре или колене. После отдыха они проходят, поэтому им не придают значения. Между тем, это тревожный признак.
- Незначительное ограничение ротации бедра (внутрь и наружу). Это легко проверить в положении лежа на спине, поворачивая всю ногу в направлениях по часовой и против часовой стрелки.
- На рентгенограмме можно обнаружить незначительное неравномерное сужение суставной щели.
При артрозе 2-й стадии признаки более выражены:
- Боль возникает в проекции сустава, чаще в паховой складке, отмечается и в состоянии покоя.
- Появляются ограничения не только при поворотах ноги, но и при отведении бедра в сторону. Движения в суставе несколько болезненны, особенно в крайних положениях (при максимальном отведении бедра, сгибании ноги к животу).
- На рентгеновском снимке можно заметить умеренное сужение суставной щели и единичные костные разрастания краев вертлужной впадины. В костной структуре головки бедра могут также формироваться кисты.
Артроз тазобедренного сустава 3-й стадии диагностируется легко, его симптомы обладают выраженностью:
Диагностика
В диагностике большое значение имеет выяснение субъективных жалоб, сбор анамнеза, оценка симптомов, а также для уточнения стадии – рентгенография, КТ и МРТ. Компьютерная томография позволяет детально изучить костную структуру тазобедренного сустава, а магнитно-резонансный метод визуализирует мягкие ткани, состояние капсулы сустава, наличие синовиита.
Лечение
Терапия коксартроза зависит от стадии процесса и, в большинстве случаев, включает в себя целый комплекс процедур. Конечно, чем раньше начато лечение, тем больше его эффективность.

Профилактика коксартроза
Меры профилактики очень важны, особенно если у Вас в анамнезе были дисплазия тазобедренного сустава, переломы, сильные ушибы или гнойные процессы в данной области.
- Исключение переноса тяжестей, прыжков (особенно с высоты). Старайтесь не находиться длительное время на ногах.
- Контроль массы тела (снизить в рационе употребление мучных изделий, поваренной соли, сладкого, крепкого чая и кофе). При избыточном весе риск артроза тазобедренного сустава увеличивается.
- Дозированные физические упражнения, направленные на укрепление мышц бедер и ягодиц (езда на велосипеде или велотренажере, плавание, лечебная гимнастика).
- Если имеются болезни, связанные с обменом веществ (сахарный диабет, ), они должны компенсироваться.
Соблюдение профилактических мер, раннее выявление коксартроза и адекватное его лечение – залог положительного прогноза при этом заболевании.
К какому врачу обратиться
При появлении болей в ноге или тазобедренном суставе следует обратиться к терапевту. Он назначит первичные диагностические мероприятия, в частности, рентгенографию тазобедренного сустава. После того как будет установлена стадия развития болезни, пациент будет направлен к ревматологу либо ортопеду. Дополнительную помощь в снижении веса и замедлении прогрессирования болезни могут оказать диетолог и эндокринолог. Женщинам полезно будет проконсультироваться у гинеколога для назначения заместительной гормональной терапии для профилактики остеопороза.
Артроз тазобедренного сустава (коксартроз) характеризуется прогрессирующим течением и нарушением статодинамической функции опорно-двигательного аппарата. Занимает одно из первых мест среди дегенеративно-дистрофических заболеваний опорно-двигательного аппарата. Дистрофический процесс начинается с суставного хряща - происходят его истончение, разволокнение, фрагментация, теряются амортизационные свойства. Как компенсаторная реакция суставных поверхностей тазобедренного сустава образуются краевые костные разрастания. В дальнейшем развивается склероз и формируются кисты (см. Костная киста) в сочленяющихся отделах головки бедренной кости и вертлужной впадины.
Различают первичный артроз ТС или артроз ТС неясной этиологии, и вторичный артроз ТС, возникающий на фоне дисплазии ТС или врожденного вывиха бедра, асептического некроза головки бедренной кости, болезни Пертеса, перенесенной травмы (ушиб, перелом, вывих, микротравма), воспалительного процесса (коксит).
Возможно поражение одного или обоих тазобедренных суставов. При первичном артрозе нередко одновременно поражаются другие суставы (чаще коленные) и позвоночник.
Единая теория патогенеза заболевания отсутствует. Большинство ученых считает, что пусковым механизмом является нарушение кровообращения в суставе за счет как ухудшения венозного оттока, так и нарушения артериального притока. В результате гипоксии тканей накапливаются недоокисленные продукты обмена, активизирующие протеолитические ферменты и гиалуронидазу синовиальной жидкости, которые разрушают протеогликаны хряща. Нельзя не считаться с механическими факторами, вызывающими перегрузку сустава, инконгруэнтностью суставных повреждений, ведущей к перераспределению нагрузки на единицу площади суставной поверхности хряща, а также с биохимическими изменениями в самом хряще.
Клиническая картина. Основной жалобой больных является боль, характер, интенсивность, продолжительность и локализация которой зависят от выраженности дистрофического процесса, т.е. от стадии.
Различают три стадии артроза тазобедренного сустава.
- В I стадии периодически после физической нагрузки (длительной ходьбы, бега) возникают боли в области сустава, реже - в области бедра или коленного сустава. Как правило, после отдыха боли проходят. Амплитуда движений в суставе не ограничена, мышечная сила не изменена, походка не нарушена. На рентгенограммах видны незначительные костные разрастания, не выходящие за пределы суставной губы. Обычно они располагаются вокруг наружного или внутреннего края суставной поверхности вертлужной впадины. Головка и шейка бедренной кости практически не изменены. Суставная щель неравномерно незначительно сужена.
- Во II стадии боли носят более интенсивный характер, иррадиируют в бедро, паховую область, возникают в покое. После длительной ходьбы появляется хромота. Функция сустава нарушена. Прежде всего ограничиваются внутренняя ротация и отведение бедра, т.е. формируется сгибательная и приводящая контрактура. Снижается сила мышц, отводящих и разгибающих бедро, определяются их гипотония и гипотрофия. На рентгенограмме видны значительные костные разрастания по наружному и внутреннему краю вертлужной впадины, выходящие за пределы хрящевой губы. Отмечают деформацию головки бедренной кости, ее увеличение и неровность контура. В наиболее нагружаемой части головки и вертлужной впадины могут образовываться кисты. Шейка бедренной кости утолщена и расширена. Суставная щель неравномерно сужена (до 1/3-1/4 первоначальной высоты). Определяется тенденция к смещению головки бедренной кости кверху.
- В III стадии боли носят постоянный характер, возникают даже ночью. При ходьбе больные вынуждены пользоваться тростью. Отмечают резкое ограничение всех движений в суставе (сгибательно-приводящая контрактура) и гипотрофию ягодичных мышц, а также мышц бедра и голени. Может выявляться положительный симптом Тренделенбурга. Сгибательно-приводящая контрактура вызывает увеличение наклона таза и увеличение поясничного лордоза. Наклон таза во фронтальной плоскости, связанный со слабостью отводящих мышц бедра, приводит к функциональному укорочению конечности на стороне поражения. Больной вынужден наступать на пальцы стопы, чтобы достать пол, и наклонять туловище в пораженную сторону при ходьбе, чтобы компенсировать наклон таза и укорочение конечности. Такой механизм компенсации ведет к перемещению центра тяжести и перегрузке сустава. На рентгенограммах определяются обширные костные разрастания со стороны крыши вертлужной впадины и головки бедренной кости, резкое сужение суставной щели. Шейка бедренной кости значительно расширена и укорочена.
Диагноз основывается на клинико-рентгенологических данных. Помимо стадии заболевания, рентгенологическое обследование помогает уточнить этиологию процесса. При диспластическом артрозе ТС определяются уплощение, скошенность вертлужной впадины, изменение величины шеечно-диафизарного угла и др. При артрозе ТС в результате болезни Пертеса, или юношеского эпифизиолиза, изменяется в основном форма проксимального конца бедренной кости. Происходит деформация ее головки и шейки (укорочение, расширение), уменьшение шеечно-диафизарного угла с образованием соха vara. Рентгенологическая картина посттравматического артроза тазобедренного сустава зависит от характера травмы и формы суставных поверхностей после сращения костей, образующих тазобедренный сустав.
Для уточнения характера и степени выраженности нарушений функции сустава и нервно-мышечного аппарата могут быть использованы такие методы функциональной диагностики, как электромиография, реовазография (см. География), подография. Радионуклидное сканирование позволяет судить о степени нарушения кровотока в головке бедренной кости и таким образом проследить динамику дистрофического процесса в ТС в ходе лечения, что помогает объективно оценить его результаты.
Дифференциальный диагноз проводят с остеохондрозом поясничного отдела позвоночника , кокситом и опухолями таза и бедра.
Лечение артроза
Лечение в связи с отсутствием единого патогенетического механизма развития заболевания носит симптоматический характер, направлено на уменьшение болевого синдрома и статодинамических нарушений опорно-двигательного аппарата. При этом необходимо учитывать стадию заболевания, возраст больного, его общее состояние и особенности клинических проявлений.
При I-II стадиях заболевания лечение может проводиться в поликлинических условиях. Оно направлено на уменьшение болевого синдрома, асептического воспаления в периартикулярных тканях, улучшение трофики тканей и кровообращения в конечности, повышение стабильности сустава и профилактику других статических нарушений опорно-двигательного аппарата.
В период обострения при выраженном болевом синдроме рекомендуется уменьшение вертикальной нагрузки на конечность (исключить длительное пребывание на ногах, ношение тяжести, бег). При длительной ходьбе необходима дополнительная опора на трость. Применяют аналгезирующие и противовоспалительные препараты (анальгин, реопирин, амидопирин, бруфен, индометацин, ортофен). Для улучшения окислительно-восстановительных процессов в хрящевой ткани назначают витамины, алоэ, стекловидное тело, румалон и другие препараты. В домашних условиях можно использовать компрессы с димексидом (10-15 процедур). В условиях поликлиники применяют электрофорез раствора новокаина, димексида и др., а также ультразвуковую терапию, магнитотерапию, лазертерапию.
После уменьшения болевого синдрома проводят ручной массаж поясничной области, тазобедренного сустава, бедра и лечебную гимнастику, направленную на нормализацию мышечного тонуса, восстановление подвижности в пораженном суставе с последующим укреплением окружающих его мышц. Лечебная гимнастика включает движения в ТС в положениях разгрузки сустава (лежа на спине, боку, стоя на здоровой ноге и др.). Используют упражнения, направленные на укрепление мышц, которые отводят и разгибают бедро. Стоя на здоровой ноге на подставке, держась за гимнастическую стенку, больные отводят и разгибают бедро (свободно, с грузом, с удержанием в течение 5-7 с, с преодолением сопротивления резинового бинта). Разгибание бедра лучше выполнять лежа на животе с амплитудой 10-20°, можно это делать лежа на кушетке с опущенными до горизонтального уровня ногами, или стоя на четвереньках. Специальные упражнения для ТС проводят на фоне общеразвивающих физических упражнений, специальных упражнений для укрепления мышц спины, брюшной стенки с целью повышения стабильности поясничного отдела позвоночника.
В условиях стационара, кроме того, назначают вытяжение сустава и гидрокинезотерапию. Вытяжение проводят на постели больного грузом 5-7 кг в течение 3-5 ч в день, на специальном тракционном столе с дозированной нагрузкой в течение 20-40 мин, а также в воде. На время проведения вытяжения (10-15 процедур) больным рекомендуется ходить с помощью костылей, разгружая ногу. Вытяжение сустава сочетают с ручным массажем мышц бедра, подводным струевым массажем с давлением водной струи 0,5-1 атм в течение 5-8 мин и физическими упражнениями в воде. Эти процедуры направлены на расслабление напряженных мышц, улучшение кровообращения в конечности и увеличение диастаза между сочленяющимися суставными поверхностями ТС. В дальнейшем основное внимание уделяют лечебной гимнастике, направленной на повышение стабильности сустава за счет укрепления околосуставных мышц. Проводится электростимуляция ягодичных мышц (10-15 процедур).
После лечения больным рекомендуются занятия лечебной гимнастикой в домашних условиях, самомассаж ягодичных мышц и бедра, плавание, ходьба на лыжах. Противопоказаны длительные статические нагрузки на ноги, тяжелый физический труд, спортивная и художественная гимнастика, фигурное катание, аэробика, борьба, тяжелая атлетика.
При III стадии консервативное лечение кроме указанных мероприятий включает внутрисуставное введение кеналога или артропорона. Лечение проводят в стационаре, что обеспечивает необходимый режим разгрузки сустава. Вытяжение сустава и физические упражнения на увеличение подвижности в суставе противопоказаны, т.к. стойкая (артрогенная) контрактура ТС не позволяет увеличить подвижность, а эта попытка лишь вызывает дополнительную микротравматизацию и усиливает болевой синдром.
Основные лечебные мероприятия направлены на уменьшение болевого синдрома, разгрузку сустава, тренировку компенсаторно-приспособительных механизмов. Применяют ортопедический режим и ЛФК. Необходима постоянная дополнительная опора при ходьбе на трость, а в период обострения - на костыли. Гидрокинезотерапия и лечебная гимнастика должны способствовать повышению стабильности сустава, силы и выносливости мышц, отводящих и разгибающих бедро, расслаблению и растяжению мышц, сгибающих и приводящих бедро. Используют изометрические и динамические упражнения с амплитудой движений в пределах сохранившейся подвижности (до ощущения боли). Применяют ручной и подводный массаж с давлением водной струи 1-2 атм в течение 10-15 мин, электростимуляцию ягодичных мышц.
Хорошо тренированная мышечная система помогает выработать компенсаторные механизмы даже при грубых изменениях в суставе. Период формирования и совершенствования компенсаторных механизмов длительный, требует систематической тренировки. Поэтому занятия лечебной гимнастикой следует продолжать в домашних условиях, рекомендуется строгое соблюдение ортопедического режима разгрузки сустава.
Оперативное лечение включает операции, сохраняющие подвижность в суставе (остеотомии, артропластику, эндопротезирование) и замыкающие сустав (артродез). При определении показаний к выбору метода оперативного вмешательства учитывают стадию дистрофического процесса, общее состояние, возраст и профессию больного, состояние другого тазобедренного сустава и поясничного отдела позвоночника. При I-II стадии заболевания и незначительном ограничении функции тазобедренного сустава наиболее широко применяются различного вида остеотомий бедра. Для стабильной фиксации костных фрагментов используют пластину Троценко - Нуждина. При данном виде фиксации в послеоперационном периоде не требуется дополнительной внешней иммобилизации. Для восстановления функции сустава с первых дней назначают лечебную гимнастику (дыхательные общеразвивающие упражнения, изометрическое напряжение мышц). С 3-4-го дня приступают к облегченным движениям в коленном и тазобедренном суставах оперированной ноги. С 14-16-го дня разрешают ходьбу с помощью костылей без опоры на конечность. До 4 нед. упражнения носят облегченный характер, после снятия швов могут использоваться упражнения в воде. В дальнейшем назначают ручной и подводный массаж, упражнения на укрепление мышц, окружающих тазобедренный сустав. Частичная нагрузка на конечность допускается через 4 нед. после операции, полная - через 6 мес.
При диспластическом артрозе ТС для увеличения покрытия головки бедренной кости суставной поверхностью вертлужной впадины, улучшения ее центрации, уменьшения нагрузки на суставный хрящ производят различного вида остеотомии таза, что улучшает биомеханические условия в суставе. Наибольшее распространение получила остеотомия таза по Киари.
При III стадии приостановить дистрофический процесс невозможно, поэтому перечисленные операции рассматриваются как поллиативные. В этом случае наиболее перспективным является эндопротезирование ТС, которое проводится при наличии двустороннего процесса с анкилозом в одном из суставов, выраженном артрозе и значительных изменениях в поясничном отделе позвоночника, при артрозе тазобедренного сустава и анкилозе в коленном суставе на этой же стороне. После операции на стопу и голень накладывают деротационный сапожок на 3-4 недели. Со 2-3-го дня разрешают облегченные движения в оперированном суставе в сагиттальной плоскости, через 10-12 дней - во фронтальной плоскости. Через 4 нед. больные начинают ходить с помощью костылей без опоры на оперированную ногу. Частичную нагрузку разрешают через 3-4 месяца, полную - с 5-6-го месяца при условии стабильности эндопротеза. После начала ходьбы назначают лечебную гимнастику с целью укрепления мышц, окружающих эндопротез (в положении лежа на спине, боку, животе). Занятия продолжают в поликлинических или домашних условиях. Одновременно проводят ручной массаж.
Артродез тазобедренного сустава проводят при одностороннем заболевании III стадии у лиц молодого возраста, занимающихся физическим трудом. После операции на 5-6 месяцев накладывают гипсовую повязку. В период иммобилизации назначают лечебную гимнастику (общеразвивающие, дыхательные упражнения, изометрическое напряжение мышц под гипсовой повязкой и свободные движения в неиммобилизированных суставах). При использовании для артродеза пластины Умярова гипсовая иммобилизация не проводится. В этом случае с 3-4-го дня выполняют облегченные движения в коленном суставе. Вставать разрешают через 3 нед., ходить с помощью костылей с частичной нагрузкой на оперированную ногу - через 4 нед., с полной нагрузкой - не ранее 4-5 мес. при появлении рентгенологических признаков сращения головки бедренной кости с костями таза.
Санаторно-курортное лечение после оперативного лечения показано через 6-8 месяцев.
Прогноз для жизни благоприятный, прогрессирование артроза тазобедренного сустава неизвестной этиологии медленное. При асептическом некрозе головки бедренной кости течение артроза ТС наиболее неблагоприятное.
Профилактика
Методы специфической профилактики артроза ТС не разработаны. Мерами первичной профилактики можно считать раннее выявление и лечение врожденного вывиха бедра и дисплазии ТС, а также диспансерное наблюдение подростков с патологией ТС.
Вторичная профилактика заключается в своевременной диагностике I стадии артроза, систематическом консервативном лечении с периодичностью 1-2 раза в год независимо от выраженности болевого синдрома, соблюдении ортопедического режима разгрузки сустава, ориентация на «сидячие» профессии, рациональные занятия физической культурой, контроль за массой тела.
Библиогр.: Абальмасова Е.А. и Лузина Е.В. Развитие тазобедренного сустава после лечения врожденного подвывиха и вывиха бедра у детей, Ташкент, 1983; Гурьев В.Н. Коксартроз и его оперативное лечение, Таллинн, 1984; Корж А.А. и др. Диспластический коксартроз, М., 1986; Крисюк А.П. Деформирующий коксартроз у детей и подростков, Киев, 1982; Лечебная физическая культура, под ред. В.А. Епифанова, с. 424, М., 1987.