На появление хруста и щелчков в коленных суставах
наиболее часто жалуются пациенты в возрасте старше 50 лет. У молодых людей такие жалобы встречаются более редко и обычно связаны со спортивными травмами , длительными изнурительными тренировками. В медицинской терминологии хруст в суставах называют крепитацией. Крепитация в колене может возникнуть из-за разрыва пузырьков воздуха, которые образуются в синовиальной жидкости при выполнении движений в коленном суставе, и связана обычно с малоподвижным образом жизни. Такое состояние является преходящим и не считается патологией. При возникновении патологий колена механизм формирования хруста состоит в трении друг об друга суставных поверхностей или других элементов сустава. Крепитация в колене может быть как изолированным симптомом, так и сопровождаться такими симптомами как боль , отек , ограничение подвижности.
Одной из самых распространенных причин возникновения хруста и щелчков в колене является травматизм. Также частой причиной появления хруста в коленном суставе является ожирение , при котором оказывается чрезмерная нагрузка на коленный сустав, структуры которого начинают постепенно разрушаться. Нередко к хрусту в коленном суставе приводит неправильно подобранная обувь, особенно на плоской подошве или высоких каблуках, которая способствует тому, что на коленный сустав оказывается увеличенная нагрузка. В результате происходит постепенная деформация суставного хряща.
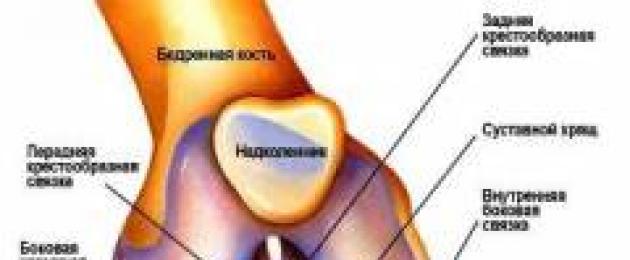
Анатомия области колена
 Колено представляет собой отдел нижней конечности, который находит между бедром и голенью. Верхней границей области колена является горизонтальная линия, проведенная на 4 – 6 см выше надколенника (коленная чашечка
). Нижней границей области колена является горизонтальная линия, проведенная на уровне бугристости большеберцовой кости. Вертикальные линии, проведенные через задние края мыщелков бедренной кости, отграничивают переднюю и заднюю области колена. Основу области колена составляет коленный сустав.
Колено представляет собой отдел нижней конечности, который находит между бедром и голенью. Верхней границей области колена является горизонтальная линия, проведенная на 4 – 6 см выше надколенника (коленная чашечка
). Нижней границей области колена является горизонтальная линия, проведенная на уровне бугристости большеберцовой кости. Вертикальные линии, проведенные через задние края мыщелков бедренной кости, отграничивают переднюю и заднюю области колена. Основу области колена составляет коленный сустав.Передняя область колена
Внешними ориентирами передней области колена являются надколенник, бугристость большеберцовой кости, надмыщелки бедренной кости, мыщелки большеберцовой кости и головка малоберцовой кости.В передней области колена расположены следующие структуры:
- фасции;
- сухожилия мышц бедра;
- надколенник.
Кожа передней области колена является плотной и подвижной, через нее хорошо прощупывается надколенник. Кожа этой области отличается богатым кровоснабжением. Жировые отложения развиты слабо, в них проходят поверхностные кровеносные и лимфатические сосуды, нервы. Медиальный (серединный ) отдел области колена иннервируется подкожным нервом, центральная часть колена иннервируется кожными ветвями бедренного нерва, латеральный кожный нерв бедра иннервирует латеральный (боковой ) отдел передней области колена.
Фасции
Фасция – это оболочка из соединительной ткани. Область колена покрыта собственной и поверхностной фасциями. Собственная фасция является продолжением широкой фасции бедра. Под ней расположена сосудистая сеть (коленная суставная сеть
), которая обеспечивает кровоснабжение передних отделов коленного сустава. Поверхностная фасция состоит из двух листков, между которыми расположены подкожные сумки (полости, которые выстланы синовиальной оболочкой и заполнены синовиальной жидкостью
).
Сухожилия мышц бедра
Через область колена проходит сухожилие четырехглавой мышцы бедра. Оно перекидывается через надколенник и прикрепляется к большеберцовой кости и, в то же время, служит связкой надколенника.
Надколенник
Надколенник является самой большой сесамовидной костью (расположенной в толще сухожилия
) скелета человека. Он расположен в толще сухожилия четырехглавой мышцы бедра. В надколеннике различают верхушку и основу. Задней поверхностью надколенник прилежит к надколенниковой поверхности бедренной кости.
Задняя область колена
Внешними ориентирами задней области колена являются контуры полуперепончатой, полусухожильной и двуглавой мышц бедра. В центре задней области колена расположена подколенная ямка.В задней области колена расположены следующие структуры:
- кожа и подкожно-жировая клетчатка;
- фасции;
- сухожилия;
- подколенная ямка.
Кожа задней области колена является тонкой и подвижной. Жировые отложения хорошо развиты, в них проходят поверхностные нервы и сосуды.
Фасции
Подколенная фасция является продолжением широкой фасции бедра. Она является плотной, в ней имеются отверстия для прохождения нервов и сосудов.
Сухожилия
Сухожилие двуглавой мышцы бедра прикрепляется к головке малоберцовой кости, сухожилие полусухожильной мышцы прикрепляется к большеберцовой кости. Сухожилие полуперепончатой мышцы прикрепляется частично к медиальному мыщелку большеберцовой кости и частично к капсуле коленного сустава.
Подколенная ямка
Подколенная ямка имеет ромбовидную форму и ограничена сухожилиями. Дном подколенной ямки является капсула коленного сустава.
Подколенная ямка ограничена сухожилиями следующих мышц:
- полуперепончатая и полусухожильная мышцы;
- двуглавая мышца бедра;
- латеральная и медиальная головки икроножной мышцы.
Коленный сустав
Коленный сустав является самым крупным и сложно устроенным суставом человеческого организма. Его образуют бедренная кость, надколенник и большеберцовая кость. Малоберцовая кость, несмотря на то, что ее головка расположена в области колена, в образовании коленного сустава не участвует. Суставные поверхности мыщелков бедренной кости соединяются с покрытыми хрящевой тканью суставными площадками большеберцовой кости. Хрящевая ткань обеспечивает скольжение суставных поверхностей по отношению друг к другу. Между суставными поверхностями, образующими данный сустав, расположены мениски, которые обеспечивают конгруэнтность сустава (взаимное соответствие формы суставных поверхностей ) и играют роль амортизатора (смягчение ударов и защита от перегрузок ). Наружные края менисков являются утолщенными, к ним прикрепляется суставная капсула. В зависимости от интенсивности кровоснабжения, в менисках различают три зоны – красная (с интенсивным кровоснабжением ), красно-белая (переходная ) и белая (со слабым кровоснабжением ).Связками, укрепляющими коленный сустав, являются:
- связка надколенника;
- малоберцовая коллатеральная связка;
- большеберцовая коллатеральная связка;
- косая подколенная связка;
- дугообразная подколенная связка;
- поперечная связка колена;
- передняя и задняя крестообразные связки;
- задняя мениско-бедренная связка.
В коленном суставе возможны следующие виды движений:
- сгибание;
- разгибание;
- наружная и внутренняя ротация (вращение ).
Какие структуры могут хрустеть в колене?
 Как правило, колено хрустит и щелкает при поражении твердых структур. При поражении мягких структур сустава хруст может появиться в результате нарушения конгруэнтности суставных поверхностей.
Как правило, колено хрустит и щелкает при поражении твердых структур. При поражении мягких структур сустава хруст может появиться в результате нарушения конгруэнтности суставных поверхностей.Структурами, поражение которых может привести к появлению хруста в колене, являются:
- дистальный отдел бедренной кости;
- проксимальный отдел большеберцовой кости;
- надколенник;
- мениски;
- суставной хрящ;
- суставная капсула.
Основные причины хруста в колене
 Наиболее часто хруст появляется из-за поражения одной или нескольких структур области колена. Однако в некоторых случаях такой симптом может появиться и при заболеваниях, которые поражают организм в целом и приводят к увеличенной нагрузке на коленный сустав (ожирение
).
Наиболее часто хруст появляется из-за поражения одной или нескольких структур области колена. Однако в некоторых случаях такой симптом может появиться и при заболеваниях, которые поражают организм в целом и приводят к увеличенной нагрузке на коленный сустав (ожирение
).Основными причинами хруста в колене являются:
- гонартроз;
- ревматоидный артрит коленного сустава;
- подагрический артрит коленного сустава;
- гипермобильность коленного сустава;
- нарушение фосфорно-кальциевого обмена;
- ожирение;
- хондроматоз коленного сустава;
- бурсит коленного сустава;
- рассекающий остеохондрит;
- остеофиты коленного сустава;
- вывих коленного сустава;
- перелом костей, формирующих коленный сустав;
- поражение связок коленного сустава;
- поражение сухожилий;
- хондромаляция надколенника.
Гонартроз как причина хруста в колене
Гонартроз – это заболевание коленного сустава, характеризующееся дистрофическими изменениями (нарушение питания тканей сустава ), постепенным изнашиванием суставного хряща и деформацией сустава. Данное заболевание обладает высоким риском инвалидизации, то есть может привести к инвалидности разной степени. Гонартроз встречается в два раза чаще у женщин, чем у мужчин. С возрастом риск появления гонартроза становится выше.Главной причиной возникновения гонартроза является дисбаланс между механическим давлением, действующим на сустав и регенерационными (восстановительными ) способностями тканей.
Существуют следующие виды гонартроза:
- Первичный гонартроз , который может возникнуть вследствие гормонального дисбаланса, генетических и метаболических нарушений, нарушений кровообращения и др.
- Вторичный гонартроз возникает из-за действия внутрисуставных и внесуставных причин. К внутрисуставным причинам относятся внутрисуставные травмы (перелом ), поражение менисков, менискэктомия (операция по удалению менисков коленного сустава ). Внесуставной причиной может быть поражение коленного сустава при патологиях тазобедренного сустава – вывих, неправильно выполненный артродез (операция, которая выполняется с целью обеспечения полной неподвижности сустава ).
В течении гонартроза различают пять стадий:
- 1 стадия. Происходит первичное поражение гиалинового хряща. Клетки хрящевой ткани дегенерируют (разрушаются ) и не могут выполнять свои функции (рост и регенерация хряща ).
- 2 стадия. Появляются трещины в хряще, которые могут распространиться до субхондральной хрящевой пластинки (слой кости, расположенный непосредственно под хрящом ). Появляются фрагменты хряща, которые раздражают синовиальную оболочку и ведут к ее воспалению (синовит ).
- 3 стадия. Синовиальная оболочка гиперплазируется (увеличивается в размерах ), появляются краевые остеофиты (наросты на поверхности кости ).
- 4 стадия. Субхондральная хрящевая пластинка разрушается, что может сопровождаться образованием кист и утолщением суставной капсулы.
- 5 стадия. Характерно появление грануляционной ткани (ткань, которая появляется при заживлении воспалительных очагов ) в области поражения кости. Суставные поверхности на этом этапе значительно деформированы.
Первым симптомом гонартроза является боль в коленном суставе. Боль усиливается при подъеме по лестнице, ходьбе, приседании, переохлаждении и зависит от метеорологических условий (в сырую и холодную погоду боль усиливается ). В начальных стадиях заболевания боль беспокоит преимущественно утром, а в течение дня постепенно проходит. При движении в коленном суставе слышен хруст, связанный с трением пораженных суставных поверхностей друг об друга и нередко сопровождаемый ограничением движений в суставе, что возникает из-за ущемления суставными поверхностями гипертрофированных (увеличенных в объеме и массе ) ворсинок синовиальной оболочки. Также для гонартроза характерно развитие контрактуры (ограничение движений, сопровождаемое неспособностью полностью согнуть или разогнуть ногу в коленном суставе ), припухлости сустава. На последних стадиях гонартроза больные с трудом ходят.
Повреждение менисков как причина хруста в колене
Повреждение менисков является травмой коленного сустава, которая встречается очень часто. Повреждения внутреннего мениска встречаются намного чаще (80 – 90% случаев ) в связи с особенностями анатомического строения (он является малоподвижным ). Повреждение наружного мениска, несмотря на то, что встречается реже, протекает более трудно, так как стабильность сустава поражается больше.Мениски могут быть повреждены при прямом или непрямом действии повреждающего фактора на них. Наиболее частыми причинами являются резкое разгибание коленного сустава, прыжки, резкий поворот голени кнутри или кнаружи.
Основными клиническими проявлениями повреждения менисков коленного сустава являются:
- Блокада сустава – это сопротивление, которое появляется при попытке разгибания. Блокада является временным явлением и часто появляется при приседании, ходьбе.
- Боли в области коленного сустава , которые часто появляются при ходьбе, увеличенной нагрузке на сустав. Особенно выраженными являются боли при спускании и подъеме по лестнице.
- Симптом «щелчка» появляется обычно при ходьбе и связан с «перекатыванием» голени через препятствие (пораженный мениск ).
- Выпот (скопление синовиальной жидкости ) в полости коленного сустава . Его появление связано с воспалением синовиальной оболочки.
- Гемартроз (скопление крови в полости коленного сустава ).
Ревматоидный артрит коленного сустава
Ревматоидный артрит – это аутоиммунное заболевание (нарушение иммунной системы с выработкой антител, которые разрушают собственные ткани организма ), которое характеризуется хроническим воспалением сустава с преимущественным поражением синовиальной оболочки. Данное заболевание диагностируется примерно в два раза чаще у женщин и может поражать все возрастные группы. Ревматоидный артрит может проявляться как моноартрит (поражение одного сустава ) или полиартрит (поражение нескольких суставов одновременно ).Причины появления ревматоидного артрита неизвестны. Считается, что провоцирующими факторами могут быть травмы, переохлаждение, физическое перенапряжение и др.
На первых стадиях ревматоидного артрита коленного сустава пациенты могут выполнять ежедневные нагрузки, а на последних стадиях движения являются ограниченными либо их выполнение полностью невозможно.
Основными симптомами ревматоидного артрита коленного сустава являются:
- Боль , которая появляется как при движении, так и при пальпации (ощупывание ).
- Припухлость колена , связанная со скоплением жидкости в полости сустава, а также отечностью околосуставных тканей.
- Утренняя скованность в суставах , выраженность которой зависит от степени тяжести заболевания.
- Деформация (нарушение формы ) коленных суставов.
- Контрактура коленного сустава – это ограничение движений в коленном суставе вследствие его воспаления, которое проявляется сопротивлением при попытке сделать движения.
- Атрофия четырехглавой мышцы бедра (нарушение питания, структуры и функций мышечных клеток ).
Подагрический артрит коленного сустава
Подагрический артрит коленного сустава – это заболевание, которое возникает в связи с нарушением обмена мочевой кислоты , соли которой накапливаются в тканях и вызывают соответствующую клиническую симптоматику. Накопление уратов (солей мочевой кислоты ) может быть связано с их чрезмерным образованием или нарушением выделения из организма. Это заболевание чаще всего поражает мужчин в возрасте старше 40 – 50 лет. Локализация подагрического артрита в коленной области встречается довольно редко.Подагрический артрит может иметь много клинических форм. Наиболее распространенными формами данного заболевания являются острый и хронический подагрический артрит. Данное заболевание в основном проявляется в виде приступов, которые чаще всего появляются ночью и сопровождаются очень интенсивной (сильной ) болью в суставе , которая не купируется обезболивающими препаратами . В межприступный период симптомы стихают. При попытке осуществить движения в коленном суставе появляется хруст, движения являются ограниченными. В области пораженного сустава появляется припухлость, гиперемия (покраснение ), местное повышение температуры .
Синдром гипермобильности коленных суставов
Синдром гипермобильности коленных суставов (гипермобильный синдром ) – это заболевание, для которого характерна повышенная гибкость и чрезмерная подвижность коленного сустава. Гипермобильный синдром наиболее часто является следствием генетических нарушений (первичный гипермобильный синдром ). Также чрезмерная подвижность может быть вторичной, когда она возникает как следствие воспалительных заболеваний суставов или неврологических и гормональных нарушений. Данное заболевание связано с нарушением синтеза коллагена, вследствие чего при этом заболевании часто происходит растяжение связок , вывихи и подвывихи, быстрое изнашивание суставного хряща.Хруст в колене является основным симптомом данного заболевания. Часто этот симптом сопровождается болью в суставе. Боль, как правило, появляется при выполнении физических упражнений. В области коленного сустава может появиться припухлость в связи с развитием воспаления синовиальной оболочки. При клиническом осмотре выявляется один из основных симптомов заболевания – избыточная подвижность.
Нарушение фосфорно-кальциевого обмена как причина хруста в колене
Кальций и фосфор являются элементами, для которых костная ткань является своеобразным депо. Недостаток кальция и фосфора или нарушение их соотношения, в первую очередь, сказывается на состоянии скелета.Основными симптомами нарушения фосфорно-кальциевого обмена являются:
- хруст и щелчки в колене при движении;
- ограничение подвижности;
- боль при движениях, а при выраженных нарушениях и в покое;
- деформация сустава.
Ожирение
Ожирение – это увеличение массы тела за счет чрезмерного отложения жировой ткани. Ожирение очень часто сопровождается поражением колена с появлением хруста при движениях. Механизм появления хруста достаточно прост и связан с тем, что при увеличенном весе на коленный сустав оказывается большая нагрузка, которая способствует его постепенному разрушению. Своевременная борьба с ожирением помогает предотвратить проблемы с суставами.Ожирение может быть следствием гиподинамии (малоподвижность ), переедания, генетической предрасположенности, гормонального сбоя.
Выделяют 4 степени ожирения:
- 1 степень . Нормальная масса тела превышена на 20 – 30%.
- 2 степень . Избыточная масса составляет 30 – 40%.
- 3 степень . Масса тела превышает норму на 50 – 99%.
- 4 степень . Превышение идеальной массы тела на 100% и более.
Хондроматоз коленного сустава
Хондроматоз коленного сустава – это заболевание, при котором происходит метаплазия (замещение одного вида клеток клетками другого вида ) хрящевой ткани сустава с образованием хрящевых (хондромных ) тел. Хондромные тела являются свободными внутрисуставными образованиями, которые приводят к блокаде сустава. Хондроматоз может быть врожденным (когда происходят нарушения при эмбриональном развитии суставов ) и приобретенным (реакция на внешние причины ). Врожденная форма хондроматоза встречается крайне редко. В редких случаях происходит озлокачествление патологического процесса (он принимает вид опухоли ).Хондроматоз может протекать в виде стабильной и прогрессирующей формы. При стабильной форме продуцируется 10 – 25 хрящевых тел, и на этом патологический процесс останавливается. Для прогрессирующей формы характерно постоянное образование хрящевых тел, которые накапливаются в суставе и могут полностью покрыть синовиальную мембрану.
Для хондроматоза коленного сустава характерно одностороннее поражение. Поражение обоих коленных суставов встречается редко.
Симптомами хондроматоза коленного сустава являются:
- боль в коленном суставе;
- хруст при движении в коленном суставе;
- ограниченность движений;
- частые блокады;
- припухлость области коленного сустава.
Бурсит коленного сустава
Бурсит – это воспаление синовиальных сумок. Существует несколько типов бурсита коленного сустава в зависимости от локализации воспалительного процесса. Бурситы могут быть поверхностными и глубокими. Наиболее часто поражается препателлярная сумка, расположенная над надколенником. Пусковым фактором для развития бурсита обычно являются травмы коленного сустава. Также распространенной причиной бурсита являются чрезмерные физические нагрузки. В некоторых случаях бурсит является инфекционным (септическим ), то есть развивается вследствие действия патогенных микроорганизмов, попавших в синовиальную сумку с током крови или при открытых травмах коленного сустава.Основными клиническими проявлениями бурсита коленного сустава являются:
- боль в области колена;
- припухлость;
- ограниченность движений;
- хруст при попытке осуществить движения.
Рассекающий остеохондрит как причина хруста в колене
Рассекающий остеохондрит (болезнь Кенига ) – это патологическое состояние, при котором происходит постепенное отслаивание хрящевой пластинки, покрывающей кость. В финальной стадии заболевания отслаивание может быть полным. Почти в 95% случаев рассекающий остеохондрит локализуется в коленном суставе.Чаще данное заболевание поражает взрослых (20 – 40 лет ), преимущественно мужчин. Причины появления рассекающего остеохондрита не выяснены окончательно. Основными факторами, которые могут привести к развитию данного заболевания, считаются травмы, нарушение кровоснабжения области колена, постоянные чрезмерные нагрузки.
В развитии рассекающего остеохондрита коленного сустава различают 3 стадии:
- 1 стадия. Характерно воспаление синовиальной оболочки, сопровождаемое болью и припухлостью сустава, которые обычно появляются после нагрузки и исчезают после отдыха.
- 2 стадия. Боль становится более выраженной и сохраняется длительное время.
- 3 стадия. Боль становится постоянной. При полном отслаивании хрящевого фрагмента он может превратиться в свободное тело и привести к блокаде сустава и появлению хруста при движении.
Остеофиты коленного сустава
Остеофит – это патологическое разрастание костной ткани. Остеофиты выглядят как наросты на кости. Наиболее часто такие наросты появляются при длительных нагрузках на коленный сустав, нарушении обмена веществ (особенно фосфорно-кальциевого обмена ), остеоартрозе . Также может быть наследственная предрасположенность к образованию остеофитов. Все эти причины ведут к нарушению питания суставного хряща. Из-за воспалительных процессов или травмирования, пораженный суставной хрящ истончается. В ответ на это в местах, где патологический процесс более интенсивный, начинает разрастаться хрящевая ткань, которая изначально является эластичной, затем происходит ее увеличение в размерах и окостенение (формирование костной ткани ). Как правило, образование остеофитов протекает бессимптомно, однако при увеличении их размеров возможно травмирование сустава. Клиническая картина представлена хрустом в колене, появляющимся во время движения, болью, ограничением движений в суставе.Вывихи коленного сустава
Вывихи колена встречаются несколько реже, чем вывихи других суставов в связи с тем, что он прочно укреплен связками и является стабильным. Вывих коленного сустава может быть полным или неполным (подвывих ). При вывихе или подвывихе нарушается функциональность коленного сустава. В момент вывиха слышен щелчок, который формируется из-за смещения суставных поверхностей относительно друг друга.К вывихам коленного сустава относятся:
- Вывих голени. Вывих голени – это заболевание, которое встречается довольно редко и сопровождается смещением костей голени относительно бедренной кости. Данное заболевание имеет очень тяжелое течение, так как кроме вывиха костей голени происходит разрыв суставной капсулы, повреждение связок и суставных поверхностей, менисков, нервов и сосудов. При вывихе голени направление ее смещения может быть передним, задним, боковым (латеральным и медиальным ), смешанным. Наиболее распространенным является передненаружное направление смещения голени. Сразу после травмы появляется резкая боль, сустав деформируется. Выполнение активных движений является невозможным, а пассивные движения выполнять опасно, так как можно повредить сосуды или нервы колена. При полном вывихе нога остается в выпрямленном положении и укорочена. При подвывихе нога остается в положении сгибания и не укорочена.
- Вывих головки малоберцовой кости встречается очень редко при разрыве межберцового синдесмоза (место соединения большеберцовой и малоберцовой кости друг с другом ). Самой распространенной причиной является падение на согнутую в коленном суставе ногу. Вывих головки малоберцовой кости может осложниться повреждением малоберцового нерва.
- Вывих надколенника. Вывих надколенника, как правило, вызван травмами или дисплазией (нарушение развития органа или ткани на этапе внутриутробного развития или после рождения ) надколенника. Дисплазия надколенника приводит к его латеропозиции (расположение надколенника на наружном мыщелке ), которая проявляется недоразвитием наружного мыщелка бедра и надколенника, деформацией коленного сустава. Различают травматический и привычный вывих надколенника. Травматический вывих может быть боковым, ротационным (поворот надколенника вокруг вертикальной оси ) и вертикальным (поворот надколенника вокруг горизонтальной оси с его внедрением в суставную щель ). Привычный вывих – это вывих, который возникает повторно. К его возникновению может привести даже незначительная травма. Вывих надколенника сопровождается сильной болью. Положение конечности зависит от направления смещения надколенника. Так, при боковом вывихе нога находится в согнутом положении, при ротационном вывихе нога выпрямлена. Движения в коленном суставе являются ограниченными.
Переломы костей, формирующих коленный сустав
К переломам, которые сопровождаются хрустом в колене, относятся переломы дистального отдела бедренной кости, проксимального отдела голени и надколенника. Хруст в данном случае слышен в момент перелома, а также при попытке осуществить движения в коленном суставе.Перелом проксимального отдела большеберцовой кости встречается примерно в пять раз чаще, чем переломы других костей, формирующих коленный сустав. Практически всегда при переломах происходит повреждение мягких тканей, суставной капсулы. Смещение костных отломков может привести к поражению большеберцового нерва или сосудисто-нервного пучка колена.
Перелом дистального отдела бедренной кости подразумевает перелом мыщелков. Чаще всего причиной является падение с высоты, ДТП (дорожно-транспортное происшествие ), остеопороз (). Перелом мыщелков может быть внутрисуставным или внесуставным, в зависимости от расположения линии перелома.
Наиболее частой причиной перелома надколенника является падение на согнутое колено или прямой удар по передней области колена. Чаще всего встречается горизонтальный перелом надколенника, что связано с тем, что сухожилие четырехглавой мышцы бедра прикрепляется к верхней его части и при действии травмирующего фактора оно тянет надколенник вверх. Как правило, происходит смещение отломков. Реже встречаются вертикальные и многооскольчатые переломы надколенника.
Поражение связок коленного сустава
Наиболее тяжело протекает поражение коллатеральных и крестообразных связок коленного сустава, которое сопровождается их растяжением или полным разрывом. Поражение связок возникает из-за больших нагрузок на коленный сустав или выполнения резких движений.Повреждение связок может привести к передней, задней, медиальной или латеральной нестабильности сустава. Вид нестабильности зависит от локализации поврежденной связки. В некоторых случаях встречается ротационная нестабильность, которая возникает обычно при повреждении нескольких связок одновременно.
Поражение связок является непрямой причиной возникновения хруста в колене. Хруст и щелчки появляются из-за того, что нарушается нормальная анатомия сустава, и нагрузка, оказываемая на разные части сустава, является неравномерной. При разрыве связок сустав изнашивается, происходит его повреждение и деформация.
Поражение сухожилий коленного сустава
Поражение сухожилий, как и поражение связок коленного сустава, является непрямой причиной возникновения хруста. Особенно выражены клинические проявления при поражении сухожилия четырехглавой мышцы бедра, которая обеспечивает разгибание в коленном суставе. При полном разрыве сухожилия может произойти кровоизлияние в полость сустава. Хруст при такой патологии особенно выражен при разрыве сухожилия в месте прикрепления надколенника. Причинами поражения сухожилий, как правило, являются травмы колена.Хондромаляция надколенника как причина хруста в колене
Хондромаляция надколенника – это патология, для которой характерно разрушение хряща, расположенного на задней поверхности надколенника. Хрящ постепенно истончается, причем истончение может быть очаговым или диффузным. На хряще могут появиться трещины. С прогрессированием заболевания дегенеративный процесс распространяется на надколенник, мыщелки бедренной кости. Это заболевание часто встречается у спортсменов. Причиной возникновения хондромаляции надколенника может быть травма коленного сустава, хроническая чрезмерная нагрузка на сустав, аномалия развития надколенника. Основным симптомом является боль, которая усиливается при малейших нагрузках на сустав. При осуществлении движений в коленном суставе зачастую слышен хруст или щелчки.К какому врачу обратиться, если хрустит колено?
 Основными специалистами, которые занимаются диагностикой причин хруста в колене, являются травматолог, ортопед и ревматолог. Это связано с тем, что наиболее распространенными причинами данного явления являются заболевания и травмы опорно-двигательного аппарата. Специалисты проводят полный осмотр пациента, обращая особое внимание на жалобы, объективные клинические симптомы, которые, в свою очередь, наводят врача на правильный диагноз. Для подтверждения или, наоборот, исключения какого-либо диагноза назначаются лабораторные и инструментальные методы исследования. Располагая результатами клинического обследования пациента, данными лабораторных и инструментальных исследований, врач может поставить точный диагноз и назначить соответствующее лечение.
Основными специалистами, которые занимаются диагностикой причин хруста в колене, являются травматолог, ортопед и ревматолог. Это связано с тем, что наиболее распространенными причинами данного явления являются заболевания и травмы опорно-двигательного аппарата. Специалисты проводят полный осмотр пациента, обращая особое внимание на жалобы, объективные клинические симптомы, которые, в свою очередь, наводят врача на правильный диагноз. Для подтверждения или, наоборот, исключения какого-либо диагноза назначаются лабораторные и инструментальные методы исследования. Располагая результатами клинического обследования пациента, данными лабораторных и инструментальных исследований, врач может поставить точный диагноз и назначить соответствующее лечение.При появлении хруста в колене можно также обратиться к следующим специалистам:
- семейный врач;
- терапевт;
- диетолог.
Семейный врач диагностирует хруст, связанный чаще с хроническими, медленно прогрессирующими заболеваниями коленного сустава. Терапевт диагностирует причины хруста в колене, связанного с воспалительными заболеваниями (артрит ). К диетологу следует обратиться при ожирении, которое зачастую способствует появлению проблем с коленными суставами.
Диагностика причин хруста в колене
 Диагностика патологий, сопровождающихся хрустом и щелчками в колене, включает большое количество методов исследования (клинические, лабораторные, инструментальные
).
Диагностика патологий, сопровождающихся хрустом и щелчками в колене, включает большое количество методов исследования (клинические, лабораторные, инструментальные
).Основными методами диагностики причин хруста в колене являются:
- клиническое обследование;
- УЗИ (ультразвуковое исследование ) коленного сустава;
- рентгенологическое исследование коленного сустава;
- исследование синовиальной жидкости;
- артроскопия коленного сустава;
- КТ (компьютерная томография ) коленного сустава;
- МРТ (магнитно-резонансная томография ) коленного сустава;
- сцинтиграфия.
Клиническое обследование
Клиническое обследование пациента включает в себя выслушивание жалоб пациента, сбор анамнеза (сведения, получаемые при расспросе пациента ), осмотр и физикальное обследование, которое включает пальпацию (ощупывание ) и аускультацию (выслушивание ), определение объема движений в коленных суставах.Обследование начинается с анализа жалоб пациента. Жалобы на хруст в колене обычно представляют пациенты в возрасте старше 40 лет, что связано с возрастными дегенеративными изменениями в структурах сустава. Наряду с жалобой на хруст в коленном суставе пациенты жалуются на боль, дискомфорт, ограниченную подвижность, утреннюю скованность в коленном суставе.
При сборе анамнеза особенное внимание следует обратить на наличие травм и заболеваний опорно-двигательного аппарата. Врач выясняет, при выполнении каких движений появляется хруст в колене (сгибание, разгибание, приседание, бег, ходьба ). Также важен анализ профессиональной деятельности обследуемого пациента, так как очень распространена данная проблема у спортсменов и представителей других профессий, связанных с большими нагрузками на нижние конечности. Необходимо выяснить, не является ли хруст в колене признаком наследственного заболевания (наличие таких же симптомов у близких родственников ).
При осмотре могут быть выявлены следующие симптомы патологии колена:
- припухлость области колена;
- гематома (ограниченное скопление крови в подкожной клетчатке );
- деформация колена;
- симметричность патологических изменений;
- поражение кожных покровов и мягких тканей.
Аускультация в данном случае проводится непосредственная (без помощи фонендоскопа ), во время которой пациент выполняет активные или пассивные движения конечностью и выслушивается хруст или щелчки.
При определении объема движений в коленном суставе сначала оценивают активные движения (выполняемые самим пациентом ), а затем пассивные (выполняемые с помощью врача ). Объем движений определяется с помощью специального инструмента (гониометр ). При измерении объема движений в коленном суставе изначально нога находится в выпрямленном положении.
Общий анализ крови
Общий анализ крови – это лабораторный анализ клеточного состава крови. Для выполнения анализа проводится забор венозной крови (2 – 3 мл ). Исследование проводится с помощью специальных аппаратов. Результаты исследований могут быть получены в течение нескольких часов. В общем анализе крови отмечаются изменения, характерные для наличия воспалительного или инфекционного процесса в организме. При данном исследовании не определяются изменения, характерные только для хруста в колене, то есть оно не является специфичным. Наиболее информативными показателями общего анализа крови являются уровень лейкоцитов , который указывает на наличие инфекции и степень ее выраженности, СОЭ (скорость оседания эритроцитов ) , повышение которой свидетельствует о развитии воспалительного процесса. Лейкоциты могут быть повышены при остеомиелите (гнойный процесс в костном мозге ), который может быть осложнением перелома костей. Воспалительный процесс, при котором повышается СОЭ, может быть вызван поражением мягких тканей области колена при различных травмах, при ревматоидном поражении коленного сустава.Биохимический анализ крови
Биохимический анализ крови подразумевает под собой исследование показателей крови, характеризующих состояние определенных органов или тканей. Для выполнения анализа необходима венозная кровь. Результаты биохимического анализа крови получают в течение одного дня. Основными показателями биохимического анализа крови, которые изменяются при наличии патологии колена, являются ревмопробы . Ревмопробы – это исследование венозной крови, с целью диагностирования воспалительных заболеваний. Для этого определяются следующие параметры – ревматоидный фактор, АСЛ-О (антистрептолизин-О ), СРБ (С-реактивный белок ). Также информативным показателем является мочевая кислота, уровень которой повышается при подагрическом артрите.Общий анализ мочи
Общий анализ мочи назначается в качестве рутинного метода. Результаты исследования можно получить в течение дня. В общем анализе мочи нет специфичных показателей для патологии колена, однако косвенным показателем может быть гиперурикурия при подагрическом артрите (повышенный уровень мочевой кислоты в моче ).УЗИ коленного сустава
УЗИ – это диагностический метод, основанный на способности ультразвуковых волн проходить через ткани с различной интенсивностью и отражаться. Отраженные сигналы фиксируются ультразвуковым датчиком и отображаются на экране. УЗИ коленного сустава – это высокоинформативный метод диагностики патологий колена. Данный метод наиболее информативен при исследовании мягких тканей. УЗИ коленного сустава является доступным, его можно провести практически в любом медицинском учреждении. Также его преимуществами являются безвредность и невысокая стоимость. Специальной подготовки перед проведением УЗИ коленного сустава не требуется.При визуализации передних и боковых отделов сустава, пациент лежит на спине, а чтобы лучше визуализировать мениски врач просит пациента согнуть ноги в коленях. Для визуализации задних отделов коленного сустава пациента просят лечь на живот.
Признаками патологии колена, которые можно обнаружить при УЗИ, являются:
- Наличие выпота в полости сустава.
- Воспаление синовиальной оболочки , которое сопровождается ее утолщением, пролиферацией (разрастанием ) синовиальных ворсинок.
- Разрывы сухожилий и связок отображаются как нарушение их анатомической целостности связки и разрыв волокон.
- Поражение менисков . При поражении менисков отмечается нарушение линии контура менисков, наличие деформации менисков, их фрагментация и дегенерация.
- Наличие инородных тел в полости сустава может быть при проникающих ранениях, переломах.
- Наличие кисты Беккера , которая выглядит как полость, заполненная жидкостью.
- Сужение суставной щели может говорить о синовите, остеоартрозе, ревматоидном артрите.
- Неровные контуры сустава (при воспалительных и дегенеративных заболеваниях ).
- Истончение гиалинового хряща обычно встречается при остеоартрозе.
- Воспаление синовиальных сумок проявляется наличием анэхогенных (черного цвета ) или гиперэхогенных (белого цвета ) зон.
Рентгенологическое исследование коленного сустава
Рентгенологическое исследование назначается часто при диагностике патологий колена, так как является информативным, доступным и недорогим методом. Недостатком данного метода диагностики является лучевая нагрузка на организм.Рентгенологическими признаками патологии колена являются:
- Изменение положения костей наблюдается при вывихах коленного сустава, переломах бедренной кости и костей голени, а также врожденных аномалиях опорно-двигательного аппарата.
- Изменение костной структуры возникает, как правило, при переломах костей и выражается в прерывании контакта между костными балками (участки губчатого вещества кости ). К изменениям костной структуры относится также ее перестройка – остеопороз (снижение плотности костной ткани ), остеосклероз (повышение плотности костной ткани ).
- Сужение суставной щели наблюдается при дистрофических и воспалительных поражениях коленного сустава. Сужение может быть равномерным и неравномерным. Неравномерное сужение суставной щели обычно наблюдается при артритах.
- Очаги деструкции выглядят на рентгеновском снимке как затемненные или просветленные участки.
- Линия перелома . Линия перелома выглядит как светлая полоса с неровными краями. По линии перелома можно судить о точной локализации перелома (внутрисуставной, внесуставной ). Также оценивают направление и протяженность линии перелома.
- Смещение костных отломков может быть поперечным, продольным, боковым, угловым.
- Хрящевые включения и хондромные тела различной формы и размеров наблюдаются при хондроматозе.
Рентгенологическое исследование также проводится после вправления вывихов, лечения переломов с целью контроля эффективности лечения.
Исследование синовиальной жидкости
Исследование синовиальной жидкости проводится в лабораторных условиях. Проводится макроскопическая оценка, микроскопическое и микробиологическое исследование, исследование физико-химических свойств синовиальной жидкости. Образцы синовиальной жидкости для анализа получают при пункции коленного сустава.При патологии колена могут быть выявлены изменения следующих показателей:
- Цвет. Желтый цвет синовиальной жидкости может быть при остеоартрозе, кровянистая окраска характерна для травматических поражений коленного сустава. При воспалительных заболеваниях коленного сустава цвет синовиальной жидкости может варьировать от желтого до коричневого.
- Прозрачность . При остеоартрозе синовиальная жидкость является полупрозрачной, при воспалительных заболеваниях – мутная, полупрозрачная.
- Осадок . При ревматоидном артрите часто обнаруживается осадок в синовиальной жидкости, образованный из некротизированных участков синовиальной оболочки и напоминающих рисовые зерна («рисовые тельца» ).
- Цитоз (количество клеточных элементов ). В норме цитоз составляет 0,1 – 0,5х10 9 /л. При дегенеративных заболеваниях и травматических поражениях коленного сустава данный показатель может достигнуть 2 – 3х10 9 /л, а при воспалительных заболеваниях до 80х10 9 /л.
- Микроскопическое исследование. При микроскопическом исследовании нативного (неокрашенного ) мазка могут быть обнаружены рагоциты (зернистые клетки ), количество которых при ревматоидном артрите может достигать половины всего клеточного состава синовиальной жидкости. При подагрическом артрите в нативном мазке могут быть обнаружении кристаллы мочевой кислоты.
- Неклеточные элементы. При травматических поражениях в синовиальной жидкости могут быть обнаружены фрагменты хряща, поврежденных связок.
- Клеточный состав. Преобладание того или иного клеточного элемента в синовиальной жидкости помогает в уточнении диагноза и определении степени выраженности патологии. При воспалительных заболеваниях в синовиальной жидкости преобладают нейтрофилы , при дегенеративных заболеваниях – лимфоциты . Таким образом, при ревматоидном артрите количество нейтрофилов может достигнуть 90%, при остеоартрозе количество лимфоцитов может достигнуть 70%.
Артроскопия коленного сустава
Артроскопия коленного сустава – это хирургическое вмешательство, которое может быть проведено как с диагностической, так и с лечебной целью. Артроскопия проводится под анестезией. Вмешательство проводится с помощью артроскопа, который представляет собой инструмент, который вводится в полость сустава. При этом делаются два разреза – один для артроскопа, а второй для различных инструментов. Ход процедуры прослеживается на мониторе. В целях улучшения обзора в полость сустава вводится специальная жидкость. От классического хирургического вмешательства артроскопия отличается тем, что при ее проведении повреждение тканей, а также сроки излечения и восстановления являются минимальными.Патологическими изменениями, которые можно выявить при артроскопии коленного сустава, являются:
- разрыв мениска;
- наличие хондромных тел;
- повреждение хряща;
- рассекающий остеохондрит;
- повреждение крестообразных связок;
- воспаление синовиальной оболочки.
КТ коленного сустава
КТ – это высокоинформативный метод послойного исследования состояния костных и суставных структур области колена. Состояние мягких тканей на КТ визуализируется слабо.При компьютерной томографии осуществляются послойные снимки исследуемой области, что позволяет провести полную оценку состояния области колена.
С помощью КТ коленного сустава можно выявить следующие патологические состояния:
- перелом костей;
- воспаление синовиальной оболочки;
- артрит;
- остеоартроз;
- наличие инородных тел в полости сустава;
- аномалии развития сустава;
- рассекающий остеохондрит.
КТ коленного сустава может быть проведена с использованием контрастных веществ, с помощью которых улучшается визуализация состояния кровоснабжения исследуемой области.
МРТ коленного сустава
Магнитно-резонансная томография коленного сустава также обладает высокой информативностью. В отличие от компьютерной томографии, на МРТ качественно визуализируются мягкие ткани.Специальной подготовки перед проведением МРТ коленного сустава не требуется. Пациенту могут дать успокоительное средство , если он страдает клаустрофобией (боязнь закрытого пространства ), так как во время проведения процедуры исследуемого помещают в тоннель томографа. МРТ противопоказана пациентам с протезами и имплантатами с металлическими деталями.
МРТ коленного сустава позволяет диагностировать следующие патологические состояния:
- отек околосуставных тканей;
- наличие выпота в полости сустава;
- растяжение связок и сухожилий;
- повреждения надколенника;
- киста Бейкера;
- гемартроз;
- синовит;
- бурсит.
Сцинтиграфия
Сцинтиграфия – это метод диагностики, который основывается на внутривенном введении специальных соединений, меченых технецием, которые называются РФП (радиофармацевтический препарат ). РФП накапливаются в различных тканях с различной интенсивностью. Результат отображается на экране в виде сцинтиграммы. В норме накопление РФП является равномерным. Диагностическое значение имеют как участки как с увеличенным, так и слабым накоплением РФП. Слабое накопление (так называемые холодные очаги ) РФП наблюдается при некрозе участков костной ткани, нарушении обмена веществ. Увеличенное накопление РФП наблюдается при артритах, переломах костей, опухолевых процессах. Таким образом, при сцинтиграфии наличие участков с увеличенным или слабым накоплением РФП свидетельствует о наличии патологии колена, однако точный диагноз установить невозможно (высокая чувствительность и низкая специфичность ). В связи с этим назначаются и другие инструментальные методы, которые дополняют друг друга и позволяют установить точный диагноз.Что делать, чтобы колени не хрустели?
 Для того чтобы избавиться от хруста в колене, необходимо лечить патологии, которые являются причинами появления хруста. Терапия должна быть комплексной и направленной как на непосредственно лечение причины хруста в колене, так и на восстановление функции сустава после лечения. Хирургические и медикаментозные методы являются основой лечения.
Для того чтобы избавиться от хруста в колене, необходимо лечить патологии, которые являются причинами появления хруста. Терапия должна быть комплексной и направленной как на непосредственно лечение причины хруста в колене, так и на восстановление функции сустава после лечения. Хирургические и медикаментозные методы являются основой лечения.При травматических поражениях колена необходимо обездвижить конечность, то есть осуществить транспортную иммобилизацию с помощью специальных шин для фиксации конечности или других импровизированных конструкций.
Лечение патологий, приводящих к хрусту в колене, должно включать следующие основные компоненты:
- соблюдение диеты ;
- медикаментозное лечение;
- хирургическое лечение;
- восстановительное лечение.
Соблюдение диеты при хрусте в колене
Диета в некоторых случаях (ожирение, подагра ) играет ключевую роль в лечении. В случае подагры, для того чтобы предотвратить или остановить накопление солей мочевой кислоты в тканях, рекомендуется ограничить употребление продуктов, богатых пуринами (соединения, конечным продуктом обмена которых является мочевая кислота ). К таким продуктам относятся мясо и мясные продукты, рыбные продукты, некоторые фрукты и овощи (брокколи, цветная капуста, финики ).При борьбе с ожирением диета играет важнейшую роль. В каждом случае диета должна подбираться индивидуально диетологом. Наряду с диетой для успешных результатов необходимо прибегать к физическим упражнениям. Соблюдение диеты без предварительной консультации с врачом чревато осложнениями.
Для нормализации фосфорно-кальциевого обмена необходимо увеличить в рационе количество продуктов, богатых легкоусвояемым кальцием и фосфором. Такими продуктами являются сыр, молоко, творог, рыбные продукты.
Медикаментозное лечение хруста в колене
Медикаментозное лечение назначается практически при всех патологиях, сопровождаемых хрустом в колене. Оно может быть как основой лечения, так и быть в комплексе с хирургическим вмешательством. Медикаментозное лечение может быть местным или общим.В связи с тем, что причин возникновения хруста в колене много, при лечении могут быть использованы разные группы медикаментов.
Медикаментозное лечение причин хруста в колене
| Группа препаратов | Представители группы | Механизм действия | Способ применения |
| Нестероидные противовоспалительные средства
(НПВС ) | Оказывают обезболивающее действие, снимают отек и воспаление. |
|
|
| Кортикостероиды |
| Обладают выраженным противовоспалительным эффектом. |
|
| Противоподагрические препараты |
| Угнетают образование мочевой кислоты, стимулируют выведение мочевой кислоты, купируют приступы подагрического артрита. |
|
| БПВП
(базисные противовоспалительные препараты ) |
| Замедляют разрушительные процессы в суставе, ускоряют восстановительные процессы. |
|
| Витаминно-минеральные комплексы |
| Восстанавливают нормальную структуру костной и хрящевой ткани, помогают в борьбе с рахитом . |
|
| Хондропротекторы |
| Питают хрящевую ткань, замедляют дегенеративные процессы в хрящевой ткани, стимулируют регенерацию (восстановление ). |
|
Хирургическое лечение хруста в колене
Хирургическое лечение назначается, когда консервативные методы не могут обеспечить выздоровление пациента.Основными видами хирургических вмешательств, которые проводятся для лечения патологий колена, являются:
- артротомия коленного сустава;
- тенорафия;
- артропластика коленного сустава;
- лечебная пункция коленного сустава;
- синовэктомия;
- синовкапсулэктомия;
- артроскопия;
- остеосинтез;
- менискэктомия;
- лечение повреждения связок.
Артротомия коленного сустава проводится как отдельная операция для вскрытия полости сустава с целью эвакуации патологического содержимого, а также для удаления инородных тел из полости сустава. Данное хирургическое вмешательство является более травматичным, чем артроскопия коленного сустава.
Коленный сустав практически не прикрыт мышцами, поэтому доступ к нему не представляет никакой трудности. Доступ может быть передним, задним и парапателлярным (сбоку от надколенника ). Наиболее щадящим является парапателлярный разрез, при котором минимально повреждается связочный аппарат.
Тенорафия
Тенорафия – это оперативное вмешательство, которое проводится с целью сшивания сухожилий. Операция показана при резаных, колотых ранах с повреждением сухожилий. Во время операции накладываются сухожильные швы, а затем проводится иммобилизация конечности, для того чтобы обеспечить условия для нормального срастания. Иммобилизационный период длится обычно 4 – 6 недель. Швы должны быть надежными, не способствовать нарушению кровоснабжения сухожилия, сохранять гладкую поверхность сухожилий.
Артропластика коленного сустава
Артропластика – это вид хирургического вмешательства, направленный на восстановление структуры и функций сустава. Артропластика коленного сустава часто назначается при патологиях колена, сопровождаемых контрактурой.
Артропластика коленного сустава проводится в несколько этапов:
- артротомия коленного сустава;
- разъединение суставных поверхностей
- моделирование сустава (заново формируется конфигурация суставных поверхностей );
- обездвиживание конечности с помощью гипсовой лонгеты или скелетного вытяжения;
- разработка сустава с помощью комплекса упражнений.
Лечебная пункция коленного сустава
Лечебная пункция коленного сустава назначается для введения лекарств в полость сустава, а также для эвакуации патологического содержимого из суставной полости (при длительно заживающих гематомах, гемартрозе
), которая способствует снижению внутрисуставного давления.
Перед проведением пункции необходимо удостовериться, что патологическая жидкость находится в полости сустава, а не в околосуставных структурах (бурсит ). Во время пункции пациент находится в положении лежа на спине с разогнутой в коленном суставе конечностью. Иглу вводят у внутреннего или наружного края основания надколенника на глубину 3 – 4 см. Для лучшей аспирации содержимого сустава надавливают на надколенник. После пункции на коленный сустав накладывают асептическую (стерильную ) повязку.
Синовэктомия
Синовэктомия – это хирургическое вмешательство, при котором проводится удаление синовиальной оболочки коленного сустава. Данная операция назначается обычно при ревматоидном артрите, когда воспаление синовиальной оболочки не проходит с помощью медикаментозного лечения. Удаленная синовиальная оболочка заменяется синтетической. Операция проводится при выраженном воспалении синовиальной оболочки с разрастанием ее ворсинок. Синовэктомия противопоказана при обострении и высокой степени активности патологического процесса.
Синовкапсулэктомия
Синовкапсулэктомия – это операция, во время которой проводится удаление синовиальной оболочки и капсулы коленного сустава. Данная операция назначается на поздних стадиях артрита коленного сустава с тотальным выраженным поражением синовиальной оболочки, вовлечением в патологический процесс суставной капсулы.
Артроскопия коленного сустава
Артроскопия коленного сустава является одной из самых часто выполняемых операций на коленном суставе. Это эффективный метод эндоскопической хирургии. Операция выполняется с помощью артроскопа, видеосистемы, различных инструментов. Анестезия может быть местная, спинномозговая или общая. Выбор метода обезболивания лечащий врач осуществляет совместно с анестезиологом, исходя из состояния пациента, степени тяжести заболевания. В зависимости от расположения патологического участка выбирают место артроскопического доступа (латеральный, медиальный, парапателлярный
).
Артроскопия может быть проведена при поражениях менисков, остеоартрозе, поражении связок коленного сустава. Во время операции в сустав постоянно подается физиологический раствор из резервуара, который обеспечивает лучшую визуализацию суставной полости благодаря изменению внутрисуставного давления, а также постоянное промывание суставной полости. Операция является минимально травматичной, восстановление происходит максимально быстро.
Остеосинтез
Остеосинтез – это хирургическое вмешательство, которое выполняется с целью репозиции (сопоставление
) костных отломков при переломе. Операция выполняется с помощью различных фиксирующих устройств (шурупы, пластины
). Фиксация может быть осуществлена с помощью шинирования и компрессии. При шинировании фиксация отломков осуществляется благодаря переносу нагрузки на шину. Компрессия проводится с помощью специальных стягивающих шурупов. Отломки фиксируются в правильном положении. Фиксация костных отломков продолжается до их полного сращения. Остеосинтез может быть внутрикостным, накостным и чрескостным.
Менискэктомия
Менискэктомия – это хирургическое удаление менисков коленного сустава. Менискэктомия может быть полной или частичной. Данная операция может быть выполнена при открытом доступе к коленному суставу или с помощью эндоскопического доступа. При открытой операции выполняется послойное вскрытие суставной полости, мениск удаляется, а затем ткани послойно зашиваются. Открытая менискэктомия выполняется довольно редко в связи с тем, что она является более травматичной. Наиболее часто проводится эндоскопическая менискэктомия, которая является менее травматичной и не требует выполнения большого разреза. В области колена делаются маленькие разрезы (до 0,5 см
). Через один разрез вводится миниатюрная видеокамера, подключенная к монитору. Через второй разрез вводятся инструменты, необходимые для проведения операции. Во время операции в полость сустава вводится жидкость, обеспечивающая визуализацию полости сустава.
Лечение повреждения связок
Оперативное лечение проводится при полном разрыве связок коленного сустава. На разорванную связку накладываются швы. В тяжелых случаях проводится аутопластика (с помощью трансплантатов из собственных тканей пациента
) или аллопластика (с помощью трансплантатов из синтетических тканей
) связок. После проведения операции конечность иммобилизуется на 4 – 6 недель.
Восстановительное лечение при хрусте в колене
Восстановительный этап в лечении причин хруста в колене является завершающим. После лечения медикаментозными и хирургическими методами, которые направлены на восстановление структуры элементов сустава, на восстановительном и реабилитационном этапе проводятся мероприятия с целью восстановления функций сустава. Особенно важен этот период после операций на коленном суставе.Для восстановления функций сустава назначаются следующие методы:
- ЛФК . Лечебная физкультура – это неотъемлемый этап лечения патологий колена, однако ее применение должно быть рациональным и своевременным, так как слишком раннее начало физических нагрузок может привести к еще большему повреждению тканей, а позднее начало выполнения упражнений чревато проблемами с восстановлением функций коленного сустава.
- Физиотерапия. Физиотерапия – это использование действия физических факторов в лечебных целях. К физиотерапевтическим методам, применяемым при борьбе с причинами хруста в колене, относятся электрофорез (введение лекарств с помощью электрического тока ), массаж, тепловые процедуры. Применение данных методов в комплексе позволяет достигнуть хороших результатов.
- Плавание влияет позитивно на обменные процессы в организме. Неоспоримым преимуществом плавания при патологиях колена является отсутствие нагрузки на коленный сустав, в отличие от других видов спорта.
Особенности хруста в колене
 Хруст в колене – это симптом, который, как правило, беспокоит при выполнении определенных движений в коленном суставе. Наиболее часто колено хрустит при разгибании и сгибании ноги в коленном суставе, приседании. Механизм возникновения хруста при выполнении различных движений отличается незначительно. Как правило, хруст в колене сопровождается болью.
Хруст в колене – это симптом, который, как правило, беспокоит при выполнении определенных движений в коленном суставе. Наиболее часто колено хрустит при разгибании и сгибании ноги в коленном суставе, приседании. Механизм возникновения хруста при выполнении различных движений отличается незначительно. Как правило, хруст в колене сопровождается болью.Почему хрустят колени при разгибании и сгибании?
Сгибание и разгибание в коленном суставе являются наиболее часто осуществляемыми движениями. В сгибании и разгибании участвуют структуры, которые ограничивают чрезмерные движения (переразгибание колена ) – внутрисуставные связки, суставная капсула, суставной хрящ, мышцы. Сгибание и разгибание выполняются как при различных упражнениях, так и при ходьбе. Хруст в коленном суставе при сгибании и разгибании часто является первым симптомом поражения структур колена.Такой хруст может быть физиологическим (при малоподвижном образе жизни ) и патологическим (при заболеваниях колена ). Патологический хруст при сгибании и при разгибании образуется из-за того, что происходит трение пораженных суставных поверхностей. Обычно это связано с деформацией суставного хряща, воспалением синовиальных сумок коленного сустава.
Почему хрустит колено при приседании?
Особенно часто такая проблема встречается у спортсменов. Это связано с тем, что приседание является одним из базовых спортивных упражнений. При выполнении данного упражнения основная нагрузка приходится на мышцы бедра и голени, коленный сустав, поэтому симптомы патологии колена при приседании ярко выражены.При наличии патологии колена выполнение данного упражнения приводит к механическому раздражению компонентов сустава, что ведет к воспалению синовиальной оболочки, в результате чего нарушается питание суставного хряща. В результате происходит разрушение хряща, поражение суставных поверхностей и их трение друг об друга. Патологиями, которые сопровождаются хрустом при приседании, являются поражение связок, остеоартроз, артрит, травмы менисков.
Почему хрустит и болит колено?
Хруст и боль в колене практически всегда сопровождают друг друга. Это связано с тем, что, как правило, они вызваны одними и теми же причинами. Причины возникновения хруста и боли в колене могут быть острыми и хроническими. К острым причинам относят травмы коленного сустава. Хронические причины действуют медленно и к ним относятся возрастные и дегенеративные изменения структур сустава (остеоартроз ).Механизм возникновения боли и хруста в колене, как правило, состоит в нарушении конгруэнтности коленного сустава, истончении гиалинового хряща, вследствие чего происходит трение суставных поверхностей друг об друга, что сопровождается хрустом и болевыми и ощущениями. Хруст и боль обычно появляются при выполнении различных движений. Эти симптомы могут появляться по утрам сразу после пробуждения или к вечеру после длительных нагрузок на сустав.

Почему хрустит колено у ребенка?
 Хруст в колене у ребенка может возникнуть как следствие травм или патологий колена, а также чрезмерных нагрузок на коленный сустав. Опорно-двигательный аппарат ребенка находится на стадии развития, поэтому любая травма или патология может привести к серьезному поражению структур колена и появлению хруста. В связи с анатомическими особенностями костей у детей (низкое содержание минеральных веществ
), они являются очень гибкими и эластичными. С другой стороны, из-за такой особенности кости являются более тонкими и менее прочными.
Хруст в колене у ребенка может возникнуть как следствие травм или патологий колена, а также чрезмерных нагрузок на коленный сустав. Опорно-двигательный аппарат ребенка находится на стадии развития, поэтому любая травма или патология может привести к серьезному поражению структур колена и появлению хруста. В связи с анатомическими особенностями костей у детей (низкое содержание минеральных веществ
), они являются очень гибкими и эластичными. С другой стороны, из-за такой особенности кости являются более тонкими и менее прочными.Хруст в колене у ребенка может появиться как следствие следующих патологических состояний:
- Врожденные патологии . Врожденными патологиями, при которых может появиться хруст в колене могут быть нарушения развития костей и суставов, нарушение синтеза коллагена, варусная (О-образная ) и вальгусная (Х-образная ) деформация нижних конечностей.
- Травмы коленного сустава в детском возрасте могут привести к его серьезному повреждению с деформацией в связи с тем, что в детском возрасте кости и суставы являются более хрупкими. Наиболее часто травмы коленного сустава у детей происходят при падении. У новорожденных травмы могут быть родовыми, то есть произойти во время родов .
- Недостаточность некоторых элементов в питании . Большую роль в поддержании нормального состояния костей и суставов играют такие элементы как кальций, фосфор, витамин Д. Недостаточность витамина Д приводит к развитию рахита, который проявляется поражением костей, суставов, нервной системы, мышц. Нарушение фосфорно-кальциевого обмена приводит к повышенной хрупкости костей, нарушению их развития.
- Ювенильный ревматоидный артрит – это заболевание суставов, которое поражает детей. Причины возникновения данного заболевания не выяснены. Механизм развития ювенильного ревматоидного артрита состоит в поражении иммунной системы, которая начинает воспринимать собственные ткани организма как чужеродные, повреждая их. Заболевание характеризуется воспалением синовиальной оболочки сустава, чрезмерным скоплением синовиальной жидкости в полости сустава, разрушением суставного хряща. Основными клиническими симптомами является боль в суставах, хруст и щелчки при движениях, отечность области колена.
- Остеопороз – это патологическое состояние, которое для которого характерно снижение плотности костной ткани, в результате чего кости становятся очень хрупкими. Остеопороз у детей может быть врожденным как следствие нарушений внутриутробного развития и приобретенным из-за неправильного питания ребенка, приема некоторых лекарственных средств.
Почему хрустят колени при подъеме по лестнице?
 При подъеме по лестнице хруст в коленях появляется часто. Это связано с тем, что движения, выполняемые в коленном суставе при подъеме, имеют некоторые особенности. На коленный сустав приходится основная нагрузка при выполнении этих движений. Основная нагрузка при подъеме по лестнице приходится на коленный сустав. Причем при каждом шаге попеременно нагрузка оказывается на каждый сустав в отдельности, способствуя появлению хруста. Хруст при подъеме по лестнице может появиться как следствие гиподинамии, когда человек ведет малоподвижный образ жизни. Самой распространенной причиной хруста в колене при подъеме по лестнице являются патологии колена.
При подъеме по лестнице хруст в коленях появляется часто. Это связано с тем, что движения, выполняемые в коленном суставе при подъеме, имеют некоторые особенности. На коленный сустав приходится основная нагрузка при выполнении этих движений. Основная нагрузка при подъеме по лестнице приходится на коленный сустав. Причем при каждом шаге попеременно нагрузка оказывается на каждый сустав в отдельности, способствуя появлению хруста. Хруст при подъеме по лестнице может появиться как следствие гиподинамии, когда человек ведет малоподвижный образ жизни. Самой распространенной причиной хруста в колене при подъеме по лестнице являются патологии колена.Основными патологиями, при которых появляется хруст в колене при подъеме по лестнице, являются:
- Гонартроз – это дегенеративное заболевание, которое с возрастом встречается все чаще. При гонартрозе происходит нарушение в синтезе синовиальной жидкости, в результате чего суставной хрящ становится не в состоянии противостоять механической нагрузке. Постепенно происходит разрушение гиалинового хряща коленного сустава, затем поражаются и кости. Хруст появляется как следствие разрушения структур сустава.
- Повреждение менисков. Повреждение менисков – это одна из самых распространенных травм коленного сустава. В большинстве случаев происходит поражение внутреннего мениска, что связано с тем, что он является малоподвижным. При разрыве мениска его часть может свободно перемещаться в полости коленного сустава и ущемляться между суставными поверхностями, вызывая хруст, боль и блокаду (сильное сопротивление при попытке осуществить движения в суставе ), а также способствуя разрушению суставного хряща.
- Ревматоидный артрит сопровождается воспалением синовиальной оболочки с увеличенной секрецией синовиальной жидкости. Постепенно происходит разрушение гиалинового хряща. Основными симптомами ревматоидного артрита являются боли и утренняя скованность в коленных суставах, отек колена, хруст и щелчки при движении.
- Поражение связок коленного сустава. При повреждении связок коленного сустава нагрузка, оказываемая на сустав, становится неравномерной (особенно при одностороннем повреждении связок ). Поражение связок сопровождается щелчками и хрустом при движении, болью при пальпации и движении. Также может возникнуть нестабильность коленного сустава, что часто встречается при полном разрыве связок.
Почему опухают и хрустят колени?
 Появление припухлости и хруста в колене, как правило, является признаком развития воспалительного процесса в коленном суставе. Припухлость и хруст могут появиться при поражении практически любой из анатомических структур в области колена. Обычно такие симптомы являются следствием скопления патологической жидкости (кровь, гной чрезмерное образование синовиальной жидкости
) в полости сустава или околосуставных тканях. Крепитация появляется из-за механического сдавливания структур сустава. Наиболее часто эти симптомы появляются как следствие травм коленного сустава.
Появление припухлости и хруста в колене, как правило, является признаком развития воспалительного процесса в коленном суставе. Припухлость и хруст могут появиться при поражении практически любой из анатомических структур в области колена. Обычно такие симптомы являются следствием скопления патологической жидкости (кровь, гной чрезмерное образование синовиальной жидкости
) в полости сустава или околосуставных тканях. Крепитация появляется из-за механического сдавливания структур сустава. Наиболее часто эти симптомы появляются как следствие травм коленного сустава.Наиболее часто колени опухают и хрустят при следующих патологических состояниях:
- Артрит коленного сустава. Артрит – это воспалительное заболевание суставов, для которого характерны боли в колене, отек и покраснение области колена. Происходит нарушение функций сустава, движения сопровождаются болью и хрустом в колене. Наиболее часто колено поражает ревматоидный артрит.
- Поражение менисков коленного сустава. Наиболее часто происходит разрыв менисков. Разрыв мениска может произойти на уровне переднего или заднего рога, тела мениска. При этом происходит отрыв участка мениска, который может привести к блокаде сустава. Наиболее часто диагностируют хронические повреждения менисков, сопровождаемые разрушением суставного хряща.
- Бурсит коленного сустава. При воспалении синовиальных сумок коленного сустава, движения становятся затрудненными. Бурсит может появиться как следствие травм или воспалительных заболеваний колена (ревматоидный артрит, подагрический артрит ). Наиболее часто встречается препателлярный бурсит, который проявляется отеком чуть выше надколенника, болью и хрустом при попытке сделать движения в коленном суставе.
- Гонартроз. При гонартрозе происходят возрастные дегенеративные изменения в коленном суставе, то есть происходит постепенное разрушение структур сустава. Риск развития гонартроза становится выше с возрастом. Данное заболевание часто сопровождается хрустом в колене и болью, которые изначально появляются при больших нагрузках на сустав, а затем и в покое.
Почему хрустят колени после бега?
 При беге на коленный сустав оказывается большая нагрузка, особенно если человек занимается бегом неправильно. При беге важно, чтобы ритм, скорость и дистанция увеличивались постепенно, а непосредственно перед бегом была проведена разминка. Это позволит подготовить организм к предстоящей нагрузке и предотвратить травмы. Хруст после бега может быть вызван также неправильно подобранной обувью. При выборе несоответствующей обуви нагрузка, оказываемая на коленный сустав выше, чем обычно.
При беге на коленный сустав оказывается большая нагрузка, особенно если человек занимается бегом неправильно. При беге важно, чтобы ритм, скорость и дистанция увеличивались постепенно, а непосредственно перед бегом была проведена разминка. Это позволит подготовить организм к предстоящей нагрузке и предотвратить травмы. Хруст после бега может быть вызван также неправильно подобранной обувью. При выборе несоответствующей обуви нагрузка, оказываемая на коленный сустав выше, чем обычно.Во время бега хруст может появиться из-за низкого уровня тренированности организма. После бега хруст обычно появляется из-за большой нагрузки, оказанной на сустав. Если хруст в колене появляется каждый раз после бега и сопровождается болью, то необходимо обратиться к врачу для исключения патологии колена.
Хруст в колене после бега может быть вызван следующими патологиями:
- Остеоартроз коленного сустава (гонартроз ) . При гонартрозе происходит постепенное разрушение суставного хряща и других структур коленного сустава. При этом заболевании бег не рекомендован, так как это может способствовать ускорению дегенеративных процессов.
- Растяжение связок . На микроскопическом уровне растяжение связок выглядит как полный или частичный разрыв волокон. Растяжение связок происходит очень часто, если человек бегает без предварительной разминки.
- Повреждение менисков – это распространенное патологическое состояние, которое сопровождается хрустом в суставе во время и после бега.
- Бурсит коленного сустава . Бурсит – это воспаление синовиальных сумок коленного сустава. Бурсит может появиться в результате чрезмерной нагрузки на коленный сустав при беге.
- Внутрисуставные свободные тела . Внутрисуставными свободными телами называют структуры, которые свободно перемещаются в полости сустава. Такими структурами могут быть фрагменты суставного хряща, менисков, разорванных связок, ворсинки синовиальной оболочки. Некоторые свободные тела могут достигать более 1 см в размерах. Эти структуры приводят к блокаде сустава, ограничению подвижности. Хруст и щелчки появляются как следствие поражения хряща.
Здоровое суставное сочленение должно функционировать слаженно, не вызывая дискомфорта, скрипов и хлопков. Но бывают такие случаи, когда во время двигательной активности человек слышит, как скрипят колени и раздаются хлопковидные звуки, которые вызывают беспокойство и заставляют задуматься о том, могут ли здоровые суставы скрипеть или же все-таки пора обращаться к врачу, пока не стало слишком поздно.
Анатомическое строение коленного сустава
В чем причина скрипящих звуков в коленном суставном сочленении?
Чтобы объяснить, почему скрипят суставные сочленения, не имея на то патологических причин можно все тремя причинами. Странные звуки могут слышаться в результате:
- Столкновения костной ткани со связочным аппаратом.
- Разрыва сращиваний, находящихся рядом с суставом.
- Вакуумного хлопка, который вызвало отрицательное давление.
Причин патологического скрипения очень много и разобраться в этой проблеме самостоятельно у вас не получится, поэтому необходимо обратиться к специалисту за консультацией.
Нестабильность

Нестабильный коленный сустав
Скрипящие звуки могут указывать на гипермобильность суставов . Факторов, влияющих на это, может быть несколько. Подобная проблема часто беспокоит пациентов, у которых наблюдается повышенная выработка коллагена. Этот элемент является строительным материалом для костных и хрящевых и связочных тканей, но в отличие от остальных белковых элементов он более растяжим.
Если такая патология наблюдается у больного, его связочный аппарат становится более подвижным, приводя к разбалтыванию сустава. Зачастую подобный недуг сопровождается неестественными хлопающими и скрипящими звуками, получающимися при сгибании конечностей и нагрузки на них. Это говорит о наличии слабого связочного аппарата. Чтобы укрепить связки, больным назначаются массаж и специальный комплекс упражнений .
Проблемы со связками могут появиться и в результате травматизма . Поврежденный связочный аппарат , мениски , сухожилия , не могут полностью восстанавливаться, поэтому зачастую приводят к нестабильности суставных сочленений. Если нарушается двигательная функция надколенного элемента, к которой приводит хондромиляция или пателлофермальный синдром, чашечка трется о бедренную костную ткань, приводя к тому, что колени скрипят при сгибании и во время двигательной активности.
Артроз

Артроз коленного сустава
Скрип в некоторых случаях может возникать в результате остеоартроза . Подобный недуг возникает в результате изнашивания и деформации поверхности суставных сочленений. Помимо таких звуков, недуг дает о себе знать болью, которая сильнее всего проявляется при отсутствии двигательной активности. Чтобы избавиться от боли пациентам с данным заболеванием, нужно расхаживаться и выполнять специальные упражнения. Помимо этого проблемы наблюдаются и с двигательной активностью. При хроническом течении заболевания в результате разрушения суставных тканей, у пациентов происходит блокировка суставных сочленений, что требует срочного хирургического вмешательства и установки эндопротеза.
Его устанавливают, используя эндопротезирование . Но следует учесть, что такое вмешательство достаточно серьезное и дорогостоящее. Для того чтобы провести операцию нужно серьезное обоснование. К тому же пациенту до операции всегда сообщают о том, что протез может не прижиться, а реабилитация после его установки может занимать довольно длительное время.
Если хирургическое вмешательство прошло удачно, то суставное сочленения снова становится подвижным. Но не всегда при этом уходит скрип, особенно если протезировали только часть суставного сочленения.
Иные причины
Часто подобные проблемы возникают у детей. В их случае это неопасно, так как суставы скрепят из-за несформированного мышечного и связочного аппарата. У людей в возрасте скрипящие звуки связаны с возрастными изменениями, которые, к сожалению, необратимы и в большинстве случаев приводят к протезированию суставного сочленения. Также скрип может сигнализировать о нагрузках, являющихся непосильными для уставов.
Если странные звуки возникают во время сгибания конечностей, то они могут свидетельствовать о начале воспалительных процессов в суставных сочленениях. Если скрип появляется во время приседаний после распрямления ноги, то, скорее всего, виновата повышенная нагрузка, лишние килограммы, подъем тяжелых предметов, малоподвижный образ жизни . Также скрипящие звуки могут быть вызваны отложением солей , которые образовываются в результате неправильного питания и некоторых патологий.
Что делать
Прежде чем предпринимать какие-либо шаги для устранения скрипа, выясните его причину, обратившись к специалисту . Только после того, как будет проведено полное обследование, можно приступать к подбору подходящих терапевтических методик. Если скрип связан с образом жизни и рационом, то их необходимо пересмотреть, чтобы избавиться от аномалии.
Если странные звуки вызваны непомерными нагрузками, то их необходимо снизить. Иногда больным необходимо отказаться от занятий спортом или даже сменить вид деятельности.
От скрипящих звуков в коленках помогут избавиться горячие ванны или посещения сауны. Если дискомфорт вызван травмой то, лечить его необходимо при помощи консервативных методик или оперативного вмешательства. Если всему виной повреждения связочного аппарата или ушиб , конечности необходимо обеспечить полный покой. Разрыв связочного аппарата или повреждение мениска требует хирургической коррекции, выполняемой при помощи малоинвазивных методик .
Если скрипы вызваны дегенерацией или воспалением, то суставы нужно лечить при помощи медикаментозных методик, представленных хондропротекторами , нестероидными противовоспалительными препаратами , гормональными и витаминными комплексами. Все вышеперечисленные методики способствуют ускорению регенеративных процессов в хрящевых тканях.
Ну и, конечно же, не стоит забывать о профилактике. Как известно, заболевание лучше всего предупредить, чем потом длительное время от него избавляться. Будьте здоровы.
Каждый сталкивался с таким состоянием, как хруст в коленках. Кто-то переживает по данному поводу, а кто-то относится несерьезно, будучи уверенным, что это нормальный физиологический процесс.
Анатомическое строение подвижного сочленения костей довольно сложное. Это своеобразный шарнир, включающий впадину, головку и связки. Функцию смягчения трения поверхности коленного сустава, а также предотвращения преждевременного изнашивания и разрушения его гиалиновой хрящевой ткани, взяла на себя синовиальная жидкость. Она представляет собой густую прозрачно-желтоватую массу, которая содержит растворенные газы, в том числе азот, кислород и диоксид углерода. При сгибании и разгибании суставное давление изменяется, в результате чего пузырьки последнего элемента (углекислого газа) взрываются, издавая тихий или звонкий звук.
Также треск в коленях может возникнуть в силу резкого движения. Объяснение тому – затрагивание связкой выступающего участка кости (эпифиза). У детей, подростков хрустят суставы обычно из-за их повышенной мобильности, обуславливающейся формированием опорно-двигательной системы. Данное явление – вполне естественный физиологический процесс. Не все причины столь безобидны: некоторые щелчки и трески указывают на серьезные патологические процессы в организме.
Виновники недуга
Среди многообразия причин дисфункций самыми основными считаются:
1. Отложение солей – в результате образования остеофитов поверхность костей становится более шершавой, что обуславливает дополнительные зацепы для связок.
2. Артроз – разрушение хрящевой прослойки вызывает довольно неприятную симптоматику: скрип, боль, ломоту в подвижных соединениях элементов скелета.
3. Бурсит, тендинит – из-за воспалительного процесса опухшая ткань при ходьбе, приседании и прочих телодвижениях постоянно цепляется за костные выступы, при этом каждому щелчку сопутствует острый болевой приступ.
4. Печеночная недостаточность – многие удивятся, но хрустеть суставы в коленях могут по причине проблемы с печенью; дело в том, что данный орган отвечает за синтез коллагена, который крайне необходим для хрящевых волокон.
5. Травмы – растяжения, переломы, микротрещины, нарушая структуру подвижных сочленений костей, тоже способствуют созданию акустического феномена.
К менее специфичным факторам относятся:
- сбой в работе эндокринной системы (гипер- или гипопаратиреоз, сахарный диабет);
- перенесенная вирусная инфекция;
- повышенная нагрузка (подразумевается не только подъем тяжестей, но и избыточный вес);
- низкий уровень активности;
- неправильное питание, в особенности преобладание в рационе сладкой, острой и соленой пищи;
- дефицит кальция в организме;
- пожилой/старческий возраст;
- генетическая предрасположенность к заболеваниям опорно-двигательного аппарата.

Когда пора обращаться к специалисту?
Хруст при сгибании ног в коленях не представляет сам по себе опасности, если он возникает крайне редко, не сопровождается болью и прочей неприятной симптоматикой. В ситуации наоборот, то есть когда скрежет в суставах появляется с периодическим постоянством, причем не только в момент резкого движения, но и ходьбы в медленном темпе, и ему сопутствуют болевые ощущения различной интенсивности, следует говорить о незамедлительном обращении за медицинской помощью. Особенно насторожить должны такие моменты:
- припухлости, отеки, гиперемированные участки кожи;
- чувство скованности, ограничение движений;
- отсутствие рефрактерного периода (интервала времени, в котором хруст не возникает при сгибании, разгибании конечности);
- увеличение температуры тела.
Когда причиной является патология, данной проблемой занимается ревматолог, хирург или ортопед-травматолог. За лечение эндокринных нарушений, из-за которых слышен акустический феномен в виде щелчка или скрежета, берется эндокринолог. При скрипах вследствие ожирения, несбалансированного питания не обойтись без помощи диетолога. Также уместно обращаться к семейному доктору.

Медикаментозное лечение
Терапия может быть направлена на:
- устранение боли в коленях;
- снятие воспаления;
- восстановление хрящевой ткани.
С целью купирования болевого синдрома пациенту прописываются анальгетики. К примеру, Наклофен, Ибупрофен, Нимесил, Анальгин. Если хруст и боль в колене сопровождаются припухлостью и отеком, то к терапии подключаются:
- лекарства на основе диметилсульфоксида (Долобене, Димексид, Капсикам);
- наружные препараты с перцем (Финалгон, Золотая звезда) или змеиным ядом (Випросал);
- нестероидные противовоспалительные (Мелоксикам, Диклофенак).
Данные медикаменты эффективно справляются с отечностью и болевыми ощущениями. Главная цель любого лечения – это устранение причины недуга. Поэтому, если колени начали хрустеть из-за поражения хряща, то для его восстановления назначаются средства с хондропротекторным действием:
- Артра, Терафлекс (пероральный прием);
- Синвиск, Ферматрон (введение внутрь состава);
- Алфлутоп, Адгелон (внутримышечные инъекции).

Народные рецепты
Особенно они пригодятся беременным женщинам и тем, кому по той или иной причине нельзя принимать синтетические лекарственные средства.
1. Мазь из конского каштана.
Использовать данную мазь актуально как при редких, так и продолжительных скрежетах. При помощи кофемолки измельчить 5 плодов каштана, смешать получившуюся муку со сливочным маслом и оставить все на сутки. Применять средство по мере необходимости 2-3 раза в день путем умеренного втирания с дальнейшим утеплением места поражения.
2. Настой из петрушки.
Если хруст в коленном суставе вызван печеночной недостаточностью, этот рецепт придется как нельзя кстати, ведь петрушка славится сильным желчегонным действием. Чтобы вылечить заболевание, а заодно и избавиться от неприятного скрипа, надо приготовить настой по следующей схеме: 1 стакан порубленных корней зелени поместить в термос и залить половиной литра только что закипевшего молока. Выждав 12 часов, процеживается и используется для лечения патологии посредством внутреннего приема (3 раза в день на протяжении 2-х недель).
3. Настойка сабельника.
Когда хруст сопровождается болью, отечностью и даже гематомой, хорошо делать настойку из сабельника. Для этого 50 г корней данного растения заливают 0,5 л водки и ставят все в темное место сроком на 21 день. Принимается внутрь во время еды в количестве 1 чайной ложки, растворенной в 1/3 стакана воды.
Ни традиционное, ни народное лечение хруста не будет максимально эффективным для коленных суставов без соблюдения особой диеты и ведения подвижного образа жизни. Под правильным питанием в данном случае следует понимать обязательное включение в рацион продуктов, богатых кальцием. Это творог, кефир, сыры, йогурты, молоко, орехи (миндаль, фундук, лещина), нежирные сорта речной и морской рыбы. Сладкую, соленую, острую пищу сводят к минимуму.
Хорошо регулярно выполнять комплекс гимнастических упражнений:
- «велосипед» и «ножницы» – их можно делать сразу после пробуждения, не вставая с постели (достаточно 8-10 махов);
- встряхивания – если колени сильно хрустят (без боли), то нужно сесть на стул, опустить руки вдоль тела и быстро потрясти суставами хотя бы в течение 20 секунд;
- приседания – это упражнение можно делать традиционным способом, но лучше всего воспользоваться стулом (держась за его спинку, приседать с замиранием в позе сидя на 1-2 секунды) или новым видом приседания – плие (когда в исходном положении носки разводятся в сторону до угла 45°).
Очень полезна и обычная ходьба, но только в спокойном, неторопливом темпе. Прогулка на свежем воздухе способствует укреплению иммунитета, насыщению организма кислородом, активизации в нем обменных процессов, улучшению кровообращения, усвоению пищи и даже успокаиванию нервной системы.
Если хруст связан с чрезмерной физической нагрузкой на коленные суставы, первым делом нужно снизить ее до умеренных значений или исключить полностью. Для восстановления костно-мышечной системы хорошо подойдет сауна или горячая ванна. Тепловые процедуры поспособствуют улучшению кровообращения в тканях и снятию напряжения в мышцах.
Вы, наверное замечали, как при движении вдруг суставы издают специфический хруст? Почему хрустят суставы? О чем говорит нам этот сигнал? Что необходимо предпринять в таком случае? Оказывается, хрустят суставы или нет, зависит от состояния нашей хрящевой ткани. Если хрящевая ткань в порядке, то хруста в суставах мы не услышим.
Здоровые суставы двигаются плавно и беззвучно, мы даже их не ощущаем. Если же хрящевая ткань нарушена, мы слышим характерный хруст или скрип. Пока при хрусте не возникнет боль, никто даже внимание на это не обращает. Однако, необходимо что-то предпринимать, так как со временем может стереться глазурь, которой покрыта кость, тогда боли не избежать.
Причины хруста в суставах
Разрушение хрящевой ткани может быть вызвано анатомическом особенностью строения сустава, старением организма, неправильным питанием. Болезни суставов могут проявиться не только у людей молодых и старшего возраста, что обусловлено наследственным фактором, нарушением обменных процессов, эндокринными проблемами, избыточным весом. Хочется предупредить, что не стоит хрустеть суставами специально, так как это вредно для красоты и здоровья рук. Если хруст вызывает боль и воспаление следует обратиться к врачу.
При заболевании суставов полезны физические нагрузки. Они стимулируют кровообращение, улучшается смазывание и питание хряща. Упражнения, направленные на улучшение кровообращения в суставах: плавание, катание на велосипеде и роликах. Важно и то, что для каждого сустава нужно подобрать свой комплекс упражнений, который должен исключать интенсивное давление на сустав. Для коленного сустава, например, полезно плавание, велосипед. А вот, приседание, подъём и спуск по ступенькам для коленного сустава чреваты разрушением хряща.
Болезни суставов
Заболевания суставов такие, как артрит, ревматизм, артроз, подагра требуют к себе особого внимания и правильного питания. Например, при подагре запрещается белок. Морепродукты, мясо молодых животных, богатое пуринами, а если еще и сочетать алкоголь - это тяжелейший яд для нездоровых суставов. Поэтому очень важно обратиться к специалисту, выявить причину и своевременно начать лечение, которое включает индивидуальную диету, таблетки, даже если это пищевая добавка, реабилитационные меры.
Пища для суставов
Замените жареные блюда тушеными, копченные запеченными, употребляйте блюда приготовленные в пароварке. Овощные салаты полезно заправлять натуральным растительным маслом. Для тех, кто употребляет мясные продукты полезен холодец. Именно он вкусен и полезен, так как содержит деструктурированный хрящ, необходимый для суставов.
Однако не стоит чрезмерно увлекаться холодцами и бульонами из жирных видов мяса, вы можете набрать вес и перегрузить печень. Предпочтительнее белое мясо (телятина, курятина, индюшатина) и рыба (семга, тунец, сардины или как альтернатива рыбий жир). Включайте в рацион цельнозерновые продукты, свежие овощи, фрукты, сухофрукты и орехи, мед.
Употребляйте пищу богатую кальцием и фосфором. Яичная скорлупа прекрасно пополнит организм кальцием. А вот алкоголь и кофе только вредят нашим суставам. Доказано, что снижение веса всего на 5 кг в два раза уменьшает риск развития остеопороза. Пейте не менее 6-8 стаканов чистой воды в день. Полезно длительное время пить яблочные отвары.
Народные рецепты для суставов
Суставы можно почистить и привести в порядок. И радость движения снова вернется независимо от возраста. Итак, очень хорошо очистит суставы петрушка: измельчите один стакан корней, залейте 0,5 л. горячего молока, настаивайте в термосе ночь. Утром вылейте содержимое термоса в тарелку, перемешайте, остудите и съешьте в три приёма - утром, днем и перед сном. Курс лечения 10-12 дней. Противовоспалительным средством при артрите является Имбирь.
Профилактика болезней суставов
Чтобы суставы не болели почаще гуляйте, катайтесь на велосипеде, плавайте. Рациональное питание, умеренные физические упражнения - лучшая профилактика болезней суставов. Очень важно для суставов носить качественную кожаную обувь на невысоком каблуке. Заботьтесь о своих суставах, пока они ещё здоровы.
Вопросы и ответы по теме "Хруст суставов"
Вопрос: Добрый день! Девушка, 17 лет. В декабре 2016 года, выбила 1 пястно-фаланговый сустав правой кисти. Поставили просто ушиб, рука сильно опухла, спустя 2 недели наложили гипс, отек не спадал и боли продолжались, до ужаса хрустит и сейчас палец. Не могут поставить диагноз, больше склоняются, что это реактивный артрит. Ничего не могу делать, при любых напряжениях - болит. До этого тревожило колено, поставили болезнь Шляттера. Может, что посоветуете?
Ответ: Здравствуйте. Возможно, посттравматический артрит. У ревматического артрита инфекционные причины. Для подтверждения диагноза и этиологии артрита пальцев важное значение имеет исследование синовиальной жидкости, полученной с помощью чрескожной аспирации под контролем УЗИ.
Вопрос: Здравствуйте доктор! Мне 24 года, в 14 лет мне поставили диагноз реактивный артрит. Больше я не обращалась к врачу с этим диагназом, так как особо мне ничем помочь не могли, но всю жизнь мои суставы хрустят, особенно коленные. Что это значит и может ли с возрастом это усугубится? Ноги у меня реагируют на изменения в погоде! А так вроде пока все в норме. Как можно потдержать свой организм?
Ответ: Здравствуйте Реактивный артрит обычно носит острый характер, а основную роль в развитии этой болезни играет инфекционный фактор. Описанные вами симптомы, возможно, связаны с перенесенным в детстве артритом, однако могут указывать и на недостаток движения. Постарайтесь больше двигаться и понаблюдайте как отреагируют на это ваши суставы. Умеренные физические нагрузки стимулируют восстановление суставных тканей суставов и улучшают их биодинамические свойства.
Вопрос: Добрый день. Пол муж. 25 лет. Примерно с 16 лет начли хрустеть все суставы: начиналось с кистевых, большого пальца кисти, коленных, голеностопа, и спустя несколько лет хруст затронул все суставы, в том числе челюстные, плечевые, позвоночник и т.д. Суставы не гиппермобильны. Пока проблема огранчивалась просто звонким щелкающим хрустом врачи рекомендовали не обращать внимание, однако последние нескольких лет хруст стал вызывать болевые ощущения, при длительной работе сустава - боль тупая, ноющая. Интенсивная нагрузка на правое колено, вообще, вызывает резкую острую боль. Измений кожи вокруг суставов нет. Снимки ярковыраженных изменений суставов пока не показывают. Биохимический нализ крови, С-реактивный белок, Ревматоидный фактор (РФ), Аnti-CCP, Неорганический фосфор, Кальций ионизированный, Магний, Мочевая кислота, Антитела Ig G и Ig М к Chlamydia trachomatis - всё в норме. Кальций - 2,69 мм/л. Тем не менее полноценно бегать уже не могу. Специалисты не знают, где искать. Пил хондропротекторы, курсы антибиотиков, антигелминтных - результатов нет. Пожалуйста, подскажите в каких направлених нужно исследоваться в таких ситуациях?
Ответ: Я все-таки буду настаивать на синдроме гипермобильности в рамках дисплазии соединительной ткани, но утверждать на все 100% без осмотра не берусь. Лечится длительными курсами хондропротекторов (возможно их надо будет менять), магнием и препаратами оротовой кислоты. Обязательно гимнастика, направленная на укрепление мышц (постизометрические упражнения), исключить упражнения на растяжку.
Вопрос: Здравствуйте. Дочке 6 лет 1 год, то есть с 5 лет у неё хрустят суставы все на правой ножке, хрустит и крестец с правой стороны, боли нет. Делали узи суставов патологии нет, анализы крови хорошие. Врач ортопед сказал что дисплазия суставов. Иногда правда жалуется на боль в паховой области, но очень редко. Занимается танцами, рост 1м 28см, вес 22 кг. Были ли у Вас пациенты с такой проблемой? Лечения никого не назначили,сказали прйдет,но уже год, а всё хрустит. Посоветуйте как нам быть пожалуйста!
Ответ: Хруст суставов в детском и подростковом возрасте чаще всего не является признаком их заболевания.
Вопрос: Мне 23 года. Лет с 15 начали хрустеть суставы стопы, болей не было. Сейчас хруст суставов стопы сопровождается не приятными ощущениями, а иногда и не сильной и быстро проходящей болью. Суставы постоянно хрустят при круговых движениях стопой и часто при ходьбе. Постоянно скрипят и хрустят с болевыми ощущениями суставы в коленях при ходьбе, поворотах и при вставании со стула. Иногда "защемляет" спину чуть ниже лопаток, утром бывает "сдавливает" в области сердца. Пить таблетки не хочу, т.к. они нагрузят печень, с которой у меня не значительные проблемы (изжога от жареного и т.п.). Проколол и пропил курс лекарств, ограничиваю себя во всем, что вызывало изжогу, сейчас отлично себя чувствую. Может мне использовать противовоспалительную мазь для суставов? Или есть диеты для восстановления суставов или продукты (овощи, имбирь, рис, петрушка, орехи, мёд, яичная скорлупа?) Полезно ли будет периодически давать нагрузку на суставы, используя сдерживающие повязки/бинты (турник, брусья, бег, приседания, плавание?). Выпиваю максимум раз в 1,5-2 месяца (пару бокалов пива), курю 7-8 лет, но мало (пачка сигарет на неделю-полторы), намерен бросить. Что посоветуете для восстановления суставов?
Ответ: Добрый день! Обратитесь к ортопеду очно.
Вопрос: Здравствуйте! Мне 28 лет, суставы никогда не болели. Последнее время мучает сильный хруст в суставах. При чем если раньше хрустели коленки, то теперь хрустят любые суставы тела. Подскажите насколько это серьезно, и стоит ли обращаться ко врачу.
Ответ: Хруст в суставах (при отсутствии других жалоб и изменений с их стороны) не является заболеванием, но он указывает на то, что хрящевая ткань более предрасположена к истончению (то есть раннему развитию артроза). Только при наличии хруста прием лекарственых препаратов обычно не назначается. Рекомендуется ограничивать выраженные физические нагрузки на суставы, заниматься правильно подобранной лечебной физкультурой, плаванием. Если хруст сильно увеличился, можно дообследоваться, чтобы объективно уточнить состояние хряща (выполнить ренгенограммы, УЗИ суставов).
Вопрос: Ребенку 8 месяцев. Когда сгибает ножки в коленях раздается жуткий хруст. Малыш плачет, его это явно беспокоит. Даже во сне. Что делать?
Ответ: Покажите ребенка ортопеду.
Вопрос: В последнее время, я стала замечать, что у меня хрустят суставы рук. Обратилась к врачу, но то сказал, что сам по себе, хруст не страшен. И лечение нужно проводить, только если начнут проявляться боли. Боли я не ощущаю, но вот по ночам, руки часто немеют. Подскажите могут ли эти два симптома, быть взаимосвязанными?
Ответ: Вероятно, но необязательно. Онемение рук означает, что имеется повреждение нервного аппарата. Необходима консультация невролога для проведения соответствующего лечения - скорее всего это будет курсовое применение витаминных препаратов (чаще используются витамины группы В), обезболивающие, миорелаксанты, ноотропы. Конкретные препараты назначит врач после обследования.