Заболевания крови и кроветворных органов являются частой причиной ранней смерти детей и взрослых. Это объясняется тем, что патологические процессы в плазме трудно поддаются лечению, которое ещё и очень дорогое. Своевременная терапия и профилактические мероприятия помогают снизить риск возможной инвалидности или летального исхода.
Болезни крови очень опасны для человека
Классификация заболеваний крови
Патогенезом болезней крови и кроветворных органов занимается наука гематология (haematologia).
В зависимости от этиологии возникновения и класса, выделяют основные виды нарушений:
- болезни эритроцитов;
- патологии лейкоцитов;
- заболевания тромбоцитов;
- несворачиваемость крови – геморрагические диатезы.
Болезни, вызванные изменением в красных кровяных тельцах
Изменение количества или качества эритроцитов в плазме всегда свидетельствуют об ухудшении основных функций крови. Избыток таких белков () встречается редко, намного чаще люди сталкиваются с их дефицитом ().
Основными причинами анемии выступают:
- кровотечения разной тяжести – большие потери крови в результате травмы, операции или незначительные, но частые, которые связанные с носовыми кровотечениями, обильными месячными, кровоточащими язвами в пищеварительной системе;
- быстрый распад эритроцитов из-за их слабой или деформированной оболочки;
- сбои в метаболизме красных кровяных клеток и гемоглобина, что провоцирует повышенную выработку эхиноцитов (состарившиеся эритроциты).
Отклонения в красных кровяных клетках влечёт нарушение основных функций таких телец.
На этом фоне развиваются опасные болезни:
- Острая или хроническая геморрагическая анемия.
- Генетическая анемия гемолитического характера – серповидно-клеточная анемия, талассемия, сфероцитоз, эллиптоцитоз, акантоцитоз.
- Приобретённое малокровие в результате аутоиммунных отклонений крови, патологий мелких и средних сосудов, гемолитико-уремического синдрома, малярии, гемолитической интоксикация.
- Дефицитная анемия.
- Порфирии (поражение клеточных элементов, которые берут участие в образовании гемоглобина).
- Апластическая анемия (отклонения в работе костного мозга).

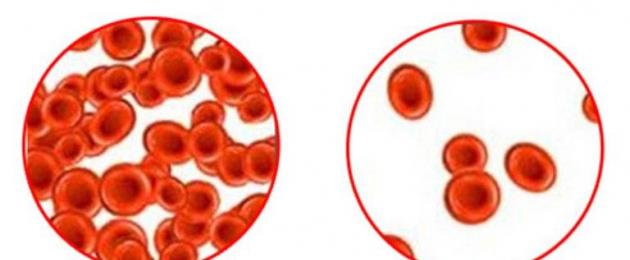
Кровяные тельца здоровой крови и при анемии
Уменьшение количества крови или малокровие может быть вызвано усиленным расходом гемоглобина. Такое наблюдается в период беременности, кормления грудью, а также у спортсменов.
Независимо от патогенеза, основными симптомами анемии бывают:
- быстрая утомляемость, постоянная слабость и частые головокружения;
- бледный цвет кожных покровов;
- учащённое сердцебиение, шум в ушах;
- ухудшение памяти, работоспособности, нарушение сна;
- цвет губ и дёсен становится светло розовым, белеют ушные раковины (у детей).

При анемии появляется шум в ушах
Редкие заболевания крови могут возникать при повышенном продуцировании эритроцитов. Обычно красный отросток не поражается злокачественными опухолями, и все патологии, возникшие в результате увеличения количества кровяных телец, имеют доброкачественное течение.
- Полицитемия (плеторический синдром) – в плазме повышаются не только эритроциты, но и другие клетки (тромбоциты, лейкоциты). При этом увеличивается общий объём крови.
- Эритремия – повышенное продуцирование только красных кровяных телец.
- Болезнь Вакеза – затрагивает все ростки кроветворения, особенно эритроидные, является доброкачественным лейкозом.

Полицитемия — увеличение количества кровяных телец
Яркими признаками болезней увеличенного уровня эритроцитов выступают следующие состояния:
- покраснение кожи на лице;
- частые приливы жара;
- зуд и жжение по всему телу, которое становится более заметным после тёплой ванны или душа;
- болевые приступы в стопах;
- чувство жжения в фалангах верхних конечностей.

При увеличении эритроцитов появляется покраснение на коже
Нарушение качества и количества эритроцитов в плазме уже на ранних стадиях проявляется неприятными симптомами. Поэтому, чем быстрее диагностировано заболевание, тем легче с ним бороться.
Болезни крови, связанные с отклонениями в лейкоцитах
Белые кровяные клетки вырабатываются в костном мозге. Это ответ иммунитета в виде пролиферативного воспаления на проникновение в организм инфекции или вирусов. Лейкоциты представлены 5 главными формами – эозинофилы, моноциты, нейтрофилы, базофилы. Нарушение лейкоцитарной ветки кроветворения носит опухолевый характер и нередко вызывает рак.
Спровоцировать изменения в белых тельцах могут такие причины, как:
- воздействие инфекций и вирусов;
- отравление химическими веществами;
- дефекты в ростке, которые заложены на генетическом уровне;
- радиационное воздействие;
- влияние кортикостероидов (провоцируют повышение белых клеток).
В результате воздействия внешних и внутренних факторов лейкоциты либо перестают нормально вырабатываться, из-за чего наблюдается их дефицит (), либо аномально расти (лейкоцитоз). Интенсивное увеличение белых кровяных телец может быть спровоцировано высвобождением незрелых или дефектных клеток из костного мозга.
В зависимости от нарушения функций определённого типа клеток лейкоцитов или их совокупности развиваются конкретные заболевания.
- Лимфоцитопения – критическое уменьшение лимфоцитов.
- Лимфоцитарный лейкоз, лимфома или лимфогранулематоз – интенсивное деление лимфоцитов. Заболевание сопровождается сильным увеличением лимфатических узлов одновременно в нескольких частях тела.
- Нейтропения – слабая выработка нейтрофилов.
- Нейтрофильный лейкоцитоз – неконтролируемое повышение нейтрофилов в плазме.
- Инфекционный мононуклеоз – инфекционное заболевание крови, вызванное вирусом герпеса.

При лимфоцитопении уменьшается количество лейкоцитов
Все лейкозы и лимфомы носят злокачественный характер и являют собой онкогемологические заболевания, которые способны проявляться как у детей, так и у взрослых. Исходя из стадии, на который начали развиваться нарушения в лейкоцитарных ростках, патологии имеют острое или хроническое протекание.
Основными симптомами поражения лейкоцитов выступают:
- частые головные и суставные боли, прогрессирующий дискомфорт в костях (оссалгический синдром);
- кровоточивость дёсен, болевые ощущения во рту, неприятный запах;
- чувство слабости, усталости, частый озноб и незначительное повышение температуры тела;
- ухудшение памяти, снижение работоспособности;
- боль в ротовой полости и горле, которая усиливается во время еды и приёма жидкости;
- заметное увеличение лимфоузлов.

Увеличение лимфоузлов происходит при уменьшении лимфоцитов
При развитии лимфом костный мозг поражается на самых последних стадиях, когда начинаются процесс метостаз. А вот лейкозы провоцируют патологические изменения ещё в начале заболевания, так как продуцируют в крови огромное количество бласт (нехарактерных клеток).
Заболевания тромбоцитов
Безъядерные кровяные клетки отвечают за нормальную консистенцию крови и препятствуют неконтролируемым кровотечениям (образуют тромбы).
Отклонениями в нормальном функционировании тромбоцитов являются следующие состояния:
- дефекты (наследственные или приобретённые) в структуре клеток, что мешают их нормальной работе (тромбоцитопатия);
- критическое уменьшение безъядерных клеток (тромбоцитопения);
- повышенная выработка тромбоцитов (тромбоцитоз).
Чаще всего встречается тромбоцитопения, для которой характерно уменьшение выработки тромбоцитов или их быстрое разрушение.
Подобный патогенез присущий следующим заболеваниям:
- Аллоиммунная пурпура новорождённых.
- Сосудистая псевдогемофилия.
- Болезнь Верльгофа (идиопатическая тромбоцитопеническая пурпура).
- Трансиммунная пурпура новорождённых.
- Синдром Эванса.

Аллергический васкулит характерен уменьшением количества тромбоцитов
Нередко низкая выработка тромбоцитов сопровождается дефектами их структур и снижением выполняемых функций. В таком случае возможно развитие патологических синдромов (TAR, Бернара-Сулье, Мая-Хегглина, Чидака-Хигаси) и болезней (Вискота-Олдрича, Виллебранда, Херманского-Пудлака, тромбластения Гланцмана).
Явными признаками болезней тромбоцитов выступают:
- кровоизлияния под кожу – синяки или экхимозы;
- кровотечение из дёсен при чистке зубов;
- красные пятна на кожных покровах (пурпура или подкожные кровоизлияния);
- мелкие кровяные пятна плоской формы на нижних конечностях (петехии);
- частые кровотечения из носа, обильные месячные.

При болезнях тромбоцитов появляются кровоизлияния под кожей
Нарушение функций тромбоцитов может вызвать спонтанные, обильные внутренние или внешние кровотечения. Поэтому важно не игнорировать неприятные симптомы, а при их появлении сразу обращаться в больницу.
Геморрагические диатезы
Негативные отклонения в свёртываемости крови провоцируют развитие целого списка заболеваний, объединённых в одну группу – геморрагические диатезы. Главной особенностью таких патологий выступает повышенная склонность человека к обильным кровопотерям.
Наиболее частыми провоцирующими факторами несворачиваемости являются:
- генетические дефекты в структурных элементах кроветворения, которые передаются по наследству (врожденные отклонения);
- нарушение в целостности стенок кровеносных сосудов, которое произошло в результате развития сопутствующих болезней (приобретённый геморрагический диатез);
- изменения в тромбоцитарном гемостазе (увеличение или уменьшение тромбоцитов, дефекты клеточных оболочек).
Болезни крови, которые входят в группу геморрагических диатезов:
- Гемофилия (страдают только представители мужского пола). Характерные особенности – спонтанные кровоизлияния в мягкие ткани (суставы, мышцы), развитие больших гематом на теле.
- Гемангиомы (доброкачественные опухоли).
- Геморрагический васкулит.
- Синдромы (Казабаха-Мерритта, Гассера, Луи-Бар).
- Тромботическая тромбоцитопеническая пурпура.
- Приобретённые коагулопатии – афибриногенемия, фибринолитическая кровоточивость.
Проблемы со свёртываемостью крови проявляются различным высыпанием на теле, которое в тяжёлых формах может преобразовываться в язвенные поражения.
Сопутствующими признаками геморрагического диатеза выступают:
- тошнота, болевые ощущения в области живота;
- рвота с кровяными примесями;
- кровоподтёки и гематомы по всему телу;
- регулярные кровотечения из носа, рта, в органах пищеварительного тракта;
- головокружение, мигрени, слабость;
- бледность кожных покровов.

Анемия характерна частыми кровотечениями из носа
Пациент с патологиями крови может страдать от нескольких проявлений заболевания или ощущать их в совокупности. Всё зависит от стадии и вида конкретной болезни.К какому врачу обратиться?
Если у человека появляются гематомы и кровоподтёки по телу, длительное время держится высокая температура, увеличены лимфоузлы, через чур бледная кожа или наблюдается склонность к кровопотерям, нужно немедленно обратиться к врачу. Первичной диагностикой патологических процессов крови, а также их лечением занимается . Специалист помогает найти причину заболевания, подобрать адекватную терапию и последующую профилактику.
Диагностика
Для определения заболевания крови, которое повлекло ухудшение состояния пациента, специалист может назначить инструментальные и лабораторные методы исследования.
Для этого человеку нужно сдать биологический материал и пройти аппаратный мониторинг:
- – изучается состояние всех кроветворных клеток.
- – исследование маркеров свёртываемости крови.
- Гистология и биопсия лимфоузлов – выявление патогенеза негативных процессов.
- Морфологическое исследование костного мозга в комплексе со стернальной пункцией – изучение активности ростков кроветворения и выявление в тканях злокачественных опухолей.
- Компьютерная томография – мониторинг внутренних органов и выявление в них разрушительных процессов.
- УЗИ – используется для осмотра лимфатических узлов и органов брюшной полости.

Для определения состояния кровяных телец проводится анализ крови
Комплексное обследование позволяет с высокой точностью поставить диагноз и сделать прогноз по заболеванию. Это поможет сориентировать человека на предстоящее лечение и подобрать наиболее эффективную терапию.
Лечение
Борьба с заболеваниями крови – длительный процесс, который требует комплексного подхода. В ходе лечения могут использоваться консервативные методы или хирургическое вмешательство (в зависимости от вида патологии и степени запущенности).
Медикаменты
Основная цель терапии препаратами – улучшить состояние больного и восстановить нормальное функционирование крови. В зависимости от вида болезни и её тяжести доктор подбирает индивидуальное лечение для конкретной патологии.
Универсального метода для всех болезней крови нет, но есть наиболее часто применяемые группы лекарств, которые используются в том или ином случае:
- Антикоагулянты – Аспирин Кардио, Плогрель, Стрептаза, Аспигрель.
- Гемостатические препараты – Аминокапроновая кислота, Иммунат, Апротекс, Викасол, Транексам.
- Антианемические средства – Аскофол, Гемофер, Фолиевая кислота, Железа глюконат 300, Хеферол.
- Плазмозамещающие растворы – Альбумин сывороточный, Аминокровин, Кабивен периферический, Полиглюкин.

Иммунат — гемостатический препарат
Дозировку и длительность терапии определяет врач. Обычно лечение происходит в амбулаторных условиях, исключением выступают тяжёлые опухолевые патологии крови, когда госпитализация жизненно необходима.
Немедикаментозное лечение
Опасные патологии кроветворных систем (лейкозы, лимфомы) не поддаются консервативной терапии.
Для борьбы со злокачественными опухолями применяются такие эффективные методы, как:
- пересадка костного мозга (стволовых клеток);
- химиотерапия;
- переливание компонентов крови.

Для борьбы со со злокачественными опухолями применяется переливание крови
Возможные осложнения
Заболевания крови опасны своими последствиями, которые не зависят от того, вовремя начато лечение или нет. Патологические процессы могут сильно повлиять на трудоспособность человека, привести к инвалидности или спровоцировать летальный исход.
К наиболее частым осложнениям относятся:
- малокровие в результате обильной кровопотери;
- сепсис, развивающийся на фоне ослабленного иммунитета после химиотерапии или длительного приёма медикаментов;
- повышенная восприимчивость к инфекционным и вирусным заболеваниям;
- развитие сопутствующих болезней внутренних органов (сердца, сосудов, печени, желудка);
- появление геморрагического синдрома – склонность к кровопотерям (развивается на фоне запущенной анемии).

Болезни крови негативно влияют на сердечно-сосудистую систему
Длительное не лечение патологий крови может перерасти в хронические формы протекания болезни. Такое состояние труднее поддаётся терапии и может сильно повлиять на качество жизни пациента.
Профилактика болезней крови
Не допустить развитие серьёзных заболеваний можно, если вести здоровый образ жизни и стараться избегать влияния негативных факторов.
- Вовремя обращаться к врачу, если неоднократно наблюдается ухудшение самочувствия без видимых причин.
- Не запускать глистные инвазии и заболевания инфекционной природы.
- Следить за питанием – регулярно принимать витамины. Рацион должен быть полноценным, но без вредной пищи.
- В быту минимизировать использование химических веществ. Максимально ограничить контакт с лакокрасочными изделиями, бензолом и тяжёлыми металлами.
- Избегать стрессов и эмоциональных переживаний. Больше отдыхать, нормализовать сон.

Чтобы избежать болезней крови употребляйте здоровую пищу
В целях профилактики болезней крови и для укрепления организма рекомендуется больше времени проводить на свежем воздухе, заниматься умеренными физическими нагрузками, избегать переохлаждения или перегрева.
Патологические изменения в крови и кроветворных органах коварны. Серьёзные болезни могут поражать все возрастные категории людей, быть наследственными или приобретёнными в результате сопутствующих нарушений в организме, а также иметь доброкачественный и злокачественный характер. Чтобы не допустить тяжёлых осложнений, важно не игнорировать симптоматику, а вовремя обращаться к врачу.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Заболевания крови представляют собой обширную совокупность весьма разнородных по причинам, клиническим проявлениям и течению патологий, объединенных в одну общую группу наличием нарушений количества, строения или функций клеточных элементов (эритроцитов, тромбоцитов , лейкоцитов) или плазмы крови. Раздел медицинской науки, занимающийся заболеваниями системы крови, называется гематология.Заболевания крови и заболевания системы крови
Сущность заболеваний крови заключается в изменении количества, строения или функций эритроцитов, тромбоцитов или лейкоцитов, а также нарушениях свойств плазмы при гаммапатиях. То есть, заболевание крови может состоять в увеличении или в уменьшении числа эритроцитов, тромбоцитов или лейкоцитов, а также в изменении их свойств или строения. Кроме того, патология может заключаться в изменении свойств плазмы за счет появления в ней патологических белков или же уменьшения/увеличения нормального количества компонентов жидкой части крови.Характерными примерами заболеваний крови, обусловленных изменением количества клеточных элементов, являются, например, анемия или эритремия (увеличенное количество эритроцитов в крови). А примером заболевания крови, обусловленным изменением строения и функций клеточных элементов, является серповидно-клеточная анемия, синдром "ленивых лейкоцитов" и т.д. Патологиями, при которых изменяется и количество, и строение, и функции клеточных элементов, являются гемобластозы, которые в обиходе называют раком крови. Характерное заболевание крови, обусловленное изменением свойств плазмы – это миеломная болезнь .
Заболевания системы крови и заболевания крови представляют собой разные варианты названий одной и той же совокупности патологий. Однако термин "заболевания системы крови" является более точным и правильным, поскольку вся совокупность патологий, включенных в данную группу, касается не только самой крови, но и кроветворных органов, таких, как костный мозг , селезенка и лимфатические узлы. Ведь заболевание крови представляет собой не просто изменение качества, количества, структуры и функций клеточных элементов или плазмы, но и определенные нарушения в органах, ответственных за выработку клеток или белков, а также за их разрушение. Поэтому, по сути, при любом заболевании крови за изменением ее параметров стоит нарушение работы какого-либо органа, непосредственно участвующего в синтезе, поддержании и разрушении кровяных элементов и белков.
Кровь является весьма лабильной по своим параметрам тканью организма, поскольку реагирует на различные факторы окружающей среды, а также потому, что именно в ней протекает широкий спектр биохимических, иммунологических и обменных процессов. Вследствие такого относительно "широкого" спектра чувствительности, параметры крови могут изменяться при различных состояниях и заболеваниях, что не свидетельствует о патологии самой крови, а лишь отражает протекающую в ней реакцию. После выздоровления от заболевания параметры крови возвращаются к норме.
А вот заболевания крови представляют собой патологию ее непосредственных составляющих, таких, как эритроциты, лейкоциты, тромбоциты или плазма. Это означает, что для приведения параметров крови в норму необходимо вылечить или нейтрализовать имеющуюся патологию, по возможности максимально приблизив свойства и количество клеток (эритроцитов, тромбоцитов и лейкоцитов) к нормальным показателям. Однако поскольку изменение показателей крови может быть одинаковым как при соматических, неврологических и психических заболеваниях, так и при патологиях крови, то требуется некоторое время и дополнительные обследования для выявления последних.
Заболевания крови – список
В настоящее время врачи и ученые выделяют следующие заболевания крови, входящие в перечень Международной классификации болезней 10-ого пересмотра (МКБ-10):1. Железодефицитная анемия;
2. В12-дефицитная анемия;
3. Фолиеводефицитная анемия;
4. Анемия вследствие недостаточности белков;
5. Анемия вследствие цинги;
6. Неуточненная анемия, обусловленная неправильным питанием;
7. Анемия вследствие недостаточности ферментов;
8. Талассемия (альфа-талассемия, бета-талассемия, дельта-бета-талассемия);
9. Наследственное персистирование фетального гемоглобина;
10. Серповидно-клеточная анемия ;
11. Наследственный сфероцитоз (анемия Минковского-Шоффара);
12. Наследственный эллиптоцитоз ;
13. Аутоиммунная гемолитическая анемия ;
14. Медикаментозная неаутоиммунная гемолитическая анемия;
15. Гемолитико-уремический синдром;
16. Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели);
17. Приобретенная чистая красноклеточная аплазия (эритробластопения);
18. Конституциональная или медикаментозная апластическая анемия;
19. Идиопатическая апластическая анемия;
20. Острая постгеморрагическая анемия (после острой кровопотери);
21. Анемия при новообразованиях;
22. Анемия при хронических соматических заболеваниях;
23. Сидеробластная анемия (наследственная или вторичная);
24. Врожденная дизэритропоэтическая анемия;
25. Острый миелобластный недифференцированный лейкоз;
26. Острый миелобластный лейкоз без созревания;
27. Острый миелобластный лейкоз с созреванием;
28. Острый промиелоцитарный лейкоз;
29. Острый миеломонобластный лейкоз;
30. Острый монобластный лейкоз;
31. Острый эритробластный лейкоз;
32. Острый мегакариобластный лейкоз;
33. Острый лимфобластный Т-клеточный лейкоз;
34. Острый лимфобластный В-клеточный лейкоз;
35. Острый панмиелолейкоз;
36. Болезнь Леттерера-Сиве;
37. Миелодиспластический синдром;
38. Хронический миелолейкоз;
39. Хронический эритромиелоз;
40. Хронический моноцитарный лейкоз;
41. Хронический мегакариоцитарный лейкоз;
42. Сублейкемический миелоз ;
43. Тучноклеточный лейкоз;
44. Макрофагальный лейкоз;
45. Хронический лимфолейкоз;
46. Волосатоклеточный лейкоз;
47. Истинная полицитемия (эритремия, болезнь Вакеза);
48. Болезнь Сезари (лимфоцитома кожи);
49. Грибовидный микоз;
50. Лимфосаркома Беркитта;
51. Лимфома Леннерта;
52. Гистиоцитоз злокачественный;
53. Злокачественная тучноклеточная опухоль;
54. Истинная гистиоцитарная лимфома;
55. MALT-лимфома;
56. Болезнь Ходжкина (лимфогранулематоз);
57. Неходжкинские лимфомы;
58. Миеломная болезнь (генерализованная плазмоцитома);
59. Макроглобулинемия Вальденстрема;
60. Болезнь тяжёлых альфа-цепей;
61. Болезнь гамма-тяжелых цепей;
62. Диссеминированное внутрисосудистое свертывание (ДВС-синдром);
63.
64. Дефицит К-витаминзависимых факторов свертываемости крови;
65. Дефицит I фактора свертываемости и дисфибриногенемия;
66. Дефицит II фактора свертываемости;
67. Дефицит V фактора свертываемости;
68. Дефицит VII фактора свертывания крови (наследственная гипопроконвертинемия);
69. Наследственный дефицит VIII фактора свертываемости крови (болезнь Виллебранда);
70. Наследственный дефицит IX фактора свертываемости крови (болезнь Кристамаса, гемофилия В);
71. Наследственный дефицит X фактора свертываемости крови (болезнь Стюарта-Прауэра);
72. Наследственный дефицит XI фактора свертываемости крови (гемофилия С);
73. Дефицит XII фактора свертывания крови (дефект Хагемана);
74. Дефицит XIII фактора свертываемости;
75. Дефицит плазменных компонентов калликреин-кининовой системы;
76. Дефицит антитромбина III;
77. Наследственная геморрагическая телеангиэктазия (болезнь Рандю-Ослера);
78. Тромбастения Гланцманна;
79. Синдром Бернара-Сулье;
80. Синдром Вискотта-Олдрича;
81. Синдром Чедиака-Хигаси;
82. Синдром TAR;
83. Синдром Хегглина;
84. Синдром Казабаха – Меррита;
85.
86. Синдром Элерса-Данло;
87. Синдром Гассера;
88. Аллергическая пурпура;
89.
90. Имитационная кровоточивость (синдром Мюнхгаузена);
91. Агранулоцитоз;
92. Функциональные нарушения полиморфно-ядерных нейтрофилов ;
93.
Эозинофилия;
94.
Метгемоглобинемия;
95.
Семейный эритроцитоз;
96.
Эссенциальный тромбоцитоз;
97.
Гемофагоцитарный лимфогистиоцитоз;
98.
Гемофагоцитарный синдром, обусловленный инфекцией ;
99.
Цитостатическая болезнь.
Приведенный перечень болезней включает в себя большую часть известных на сегодняшней день патологий крови. Однако некоторые редко встречающиеся заболевания или формы одной и той же патологии в список не включены.
Заболевание крови – виды
Вся совокупность заболеваний крови может быть условно разделена на следующие большие группы в зависимости от того, какой именно вид клеточных элементов или белков плазмы оказался патологически измененным:1. Анемия (состояния, при которых уровень гемоглобина ниже нормы);
2. Геморрагические диатезы или патология системы гемостаза (нарушения свертываемости крови);
3. Гемобластозы (различные опухолевые заболевания их клеток крови, костного мозга или лимфатических узлов);
4. Другие заболевания крови (болезни, которые не относятся ни к геморрагическим диатезам, ни к анемиям, ни к гемобластозам).
Данная классификация является весьма общей, делящей все заболевания крови на группы на основании того, какой именно общепатологический процесс является ведущим и каких клеток коснулись изменения. Безусловно, в каждой группе имеется очень широкий спектр конкретных заболеваний, которые, в свою очередь, также подразделяются на виды и типы. Рассмотрим классификацию каждой указанной группы заболеваний крови по-отдельности, чтобы не создавать путаницы из-за большого объема информации.
Анемии
Итак, анемии представляют собой совокупность всех состояний, при которых отмечается снижение уровня гемоглобина ниже нормы. В настоящее время анемии классифицируются на следующие виды в зависимости от ведущей общепатологической причины их возникновения:1. Анемии вследствие нарушения синтеза гемоглобина или эритроцитов;
2. Гемолитические анемии, связанные с усиленным распадом гемоглобина или эритроцитов ;
3. Геморрагические анемии, связанные с кровопотерей.
Анемии вследствие кровопотери подразделяются на два вида:
- Острая постгеморрагическая анемия – возникает после быстрой одномоментной потери более 400 мл крови;
- Хроническая постгеморрагическая анемия – возникает в результате длительной, постоянной кровопотери из-за небольшого, но постоянного кровотечения (например, при обильных менструациях , при кровотечении из язвы желудка и т.д.).
1. Апластические анемии:
- Красноклеточные аплазии (конституциональная, медикаментозная и др.);
- Парциальная красноклеточная аплазия;
- Анемия Блекфана-Даймонда;
- Анемия Фанкони.
3. Миелодиспластический синдром.
4. Дефицитарные анемии:
- Железодефицитная анемия;
- Фолиеводефицитная анемия;
- В12-дефицитная анемия;
- Анемия на фоне цинги;
- Анемия при недостаточности белков в рационе питания (квашиоркор);
- Анемия при недостатке аминокислот (оротацидурическая анемия);
- Анемия при недостатке меди, цинка и молибдена.
- Порфирии – сидероахристические анемии (синдром Келли-Патерсона, синдром Пламмера-Винсона).
7. Анемии при повышенном расходовании гемоглобина и других веществ:
- Анемия беременности ;
- Анемия грудного вскармливания ;
- Анемия спортсменов и др.
Гемолитические анемии, обусловленные усиленным распадом эритроцитов , подразделяются на наследственные и приобретенные. Соответственно, наследственные гемолитические анемии обусловлены какими-либо генетическими дефектами, передаваемыми родителями потомкам, а потому являются неизлечимыми. А приобретенные гемолитические анемии связаны с влиянием факторов окружающей среды, а потому вполне излечимы.
Лимфомы в настоящее время подразделяют на две основные разновидности – ходжкинские (лимфогранулематоз) и неходжкинские. Лимфогранулематоз (болезнь Ходжкина, ходжкинская лимфома) не делится на виды, но может протекать в различных клинических формах, каждая из которых имеет свои клинические особенности и связанные с этим нюансы терапии.
Неходжкинские лимфомы подразделяются на следующие виды:
1.
Фолликулярная лимфома:
- Смешанная крупноклеточная и мелкоклеточная с расщепленными ядрами;
- Крупноклеточная.
- Мелкоклеточная;
- Мелкоклеточная с расщепленными ядрами;
- Смешанная мелкоклеточная и крупноклеточная;
- Ретикулосаркома;
- Иммунобластная;
- Лимфобластная;
- Опухоль Беркитта.
- Болезнь Сезари;
- Грибовидный микоз ;
- Лимфома Леннерта;
- Периферическая Т-клеточная лимфома.
- Лимфосаркома;
- В-клеточная лимфома;
- MALT-лимфома.
Геморрагические диатезы (заболевания свертываемости крови)
 Геморрагические диатезы (заболевания свертываемости крови) представляют собой весьма обширную и вариабельную группу заболеваний, для которых характерно то или иное нарушение свертываемости крови, а, соответственно, и склонность к кровотечениям. В зависимости от того, какие именно клетки или процессы свертывающей системы крови нарушены, все геморрагические диатезы подразделяют на следующие виды:
Геморрагические диатезы (заболевания свертываемости крови) представляют собой весьма обширную и вариабельную группу заболеваний, для которых характерно то или иное нарушение свертываемости крови, а, соответственно, и склонность к кровотечениям. В зависимости от того, какие именно клетки или процессы свертывающей системы крови нарушены, все геморрагические диатезы подразделяют на следующие виды:1. Синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром).
2. Тромбоцитопении (количество тромбоцитов в крови ниже нормы):
- Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа);
- Аллоиммунная пурпура новорожденных;
- Трансиммунная пурпура новорожденных;
- Гетероиммунные тромбоцитопении;
- Аллергический васкулит ;
- Синдром Эванса;
- Сосудистая псевдогемофилия.
- Болезнь Херманского-Пудлака;
- Синдром TAR;
- Синдром Мая-Хегглина;
- Болезнь Вискотта-Олдрича;
- Тромбастения Гланцманна;
- Синдром Бернара-Сулье;
- Синдром Чедиака-Хигаси;
- Болезнь Виллебранда.
- Болезнь Рандю-Ослера-Вебера;
- Синдром Луи-Бар (атаксия-телеангиэктазия);
- Синдром Казабаха-Мерритта;
- Синдром Элерса-Данло;
- Синдром Гассера;
- Геморрагический васкулит (болезнь Шейнлейна-Геноха);
- Тромботическая тромбоцитопеническая пурпура.
- Дефект Флетчера;
- Дефект Вильямса;
- Дефект Фитцжеральда;
- Дефект Фложак.
- Афибриногенемия;
- Коагулопатия потребления;
- Фибринолитическая кровоточивость;
- Фибринолитическая пурпура;
- Молиниеносная пурпура;
- Геморрагическая болезнь новорожденных;
- Дефицит К-витаминзависимых факторов;
- Нарушение свертываемости после приема антикоагулянтов и фибринолитиков.
- Дефицит фибриногена;
- Дефицит II фактора свертываемости (протромбина);
- Дефицит V фактора свертываемости (лабильного);
- Дефицит VII фактора свертываемости;
- Дефицит VIII фактора свертываемости (гемофилия А);
- Дефицит IX фактора свертываемости (болезнь Кристмаса, гемофилия В);
- Дефицит X фактора свертываемости (Стюарта-Прауэра);
- Дефицит XI фактора (гемофилия С);
- Дефицит XII фактора свертываемости (болезнь Хагемана);
- Дефицит XIII фактора свертываемости (фибринстабилизирующего);
- Дефицит предшественника тромбопластина;
- Дефицит АС-глобулина;
- Дефицит проакцелерина;
- Сосудистая гемофилия;
- Дисфибриногенемия (врожденная);
- Гипопроконвертинемия;
- Болезнь Оврена;
- Повышение содержания антитромбина;
- Повышенное содержание анти-VIIIa, анти-IXa, анти-Xa, анти-XIa (антифакторы свертываемости).
Другие болезни крови
В данную группу относят заболевания, которые по каким-либо причинам нельзя отнести к геморрагическим диатезам, гемобластозам и к анемиям. Сегодня в данную группу заболеваний крови относят следующие патологии:1. Агранулоцитоз (отсутствие нейтрофилов, базофилов и эозинофилов в крови);
2. Функциональные нарушения активности палочкоядерных нейтрофилов;
3. Эозинофилия (увеличение количества эозинофилов в крови);
4. Метгемоглобинемия ;
5. Семейный эритроцитоз (увеличение количества эритроцитов крови);
6. Эссенциальный тромбоцитоз (увеличение количества тромбоцитов крови);
7. Вторичная полицитемия (увеличение количества всех клеток крови);
8. Лейкопения (сниженное количество лейкоцитов в крови);
9. Цитостатическая болезнь (заболевание, связанное в приемом цитостатических препаратов).
Заболевания крови – симптомы
 Симптомы заболеваний крови весьма вариабельны, поскольку зависят от того, какие именно клетки оказались вовлечены в патологический процесс. Так, при анемиях на первый план выходят симптомы недостатка кислорода в тканях, при геморрагических васкулитах – повышенная кровоточивость и т.д. Таким образом, каких-либо единых и общих для всех заболеваний крови симптомов не существует, поскольку каждая конкретная патология характеризуется неким уникальным сочетанием только ей присущих клинических признаков.
Симптомы заболеваний крови весьма вариабельны, поскольку зависят от того, какие именно клетки оказались вовлечены в патологический процесс. Так, при анемиях на первый план выходят симптомы недостатка кислорода в тканях, при геморрагических васкулитах – повышенная кровоточивость и т.д. Таким образом, каких-либо единых и общих для всех заболеваний крови симптомов не существует, поскольку каждая конкретная патология характеризуется неким уникальным сочетанием только ей присущих клинических признаков.Однако можно условно выделить симптомы заболеваний крови, присущие всем патологиям и обусловленные нарушением функций крови. Так, общими для разных заболеваний крови можно считать следующие симптомы:
- Слабость;
- Одышка;
- Сердцебиение;
- Снижение аппетита;
- Повышенная температура тела, которая держится практически постоянно;
- Частые и длительно текущие инфекционно-воспалительные процессы;
- Зуд кожи;
- Извращение вкуса и обоняния (человеку начинают нравиться специфические запахи и вкусы);
- Боли в костях (при лейкозах);
- Кровоточивость по типу петехий, кровоподтеков и т.д.;
- Постоянные кровотечения из слизистых оболочек носа, рта и органов желудочно-кишечного тракта;
- Боли в левом или правом подреберье ;
- Низкая работоспособность.
Синдромы заболеваний крови
Синдром представляет собой устойчивую совокупность симптомов, характерных для какого-либо заболевания или группы патологий, имеющих сходный патогенез. Таким образом, синдромы заболеваний крови представляют собой группы клинических симптомов, объединенных между собой общностью механизма их развития. Причем для каждого синдрома характерна устойчивая комбинация симптомов, которые должны обязательно присутствовать у человека для выявления какого-либо синдрома. При заболеваниях крови выделяют несколько синдромов, которые развиваются при различных патологиях.Так, в настоящее время врачи выделяют следующие синдромы заболеваний крови:
- Анемический синдром;
- Геморрагический синдром;
- Язвенно-некротический синдром;
- Интоксикационный синдром;
- Оссалгический синдром;
- Синдром белковой патологии;
- Сидеропенический синдром;
- Плеторический синдром;
- Желтушный синдром;
- Синдром лимфаденопатии;
- Синдром гепато-спленомегалии;
- Синдром кровопотери;
- Лихорадочный синдром;
- Гематологический синдром;
- Костномозговой синдром;
- Синдром энтеропатии;
- Синдром артропатии.
Анемический синдром
 Анемический синдром характеризуется совокупностью симптомов, спровоцированных анемией, то есть, низким содержанием гемоглобина в крови, из-за которого ткани испытывают кислородное голодание. Анемический синдром развивается при всех заболеваниях крови, однако при одних патологиях он появляется на начальных стадиях, а при других – на более поздних.
Анемический синдром характеризуется совокупностью симптомов, спровоцированных анемией, то есть, низким содержанием гемоглобина в крови, из-за которого ткани испытывают кислородное голодание. Анемический синдром развивается при всех заболеваниях крови, однако при одних патологиях он появляется на начальных стадиях, а при других – на более поздних.Так, проявлениями анемического синдрома являются следующие симптомы:
- Бледность кожного покрова и слизистых оболочек;
- Сухая и шелушащаяся или влажная кожа;
- Сухие, ломкие волосы и ногти;
- Кровотечения из слизистых оболочек – десен, желудка , кишечника и др.;
- Головокружение;
- Шаткая походка;
- Потемнение в глазах;
- Шум в ушах;
- Усталость;
- Сонливость;
- Одышка при ходьбе;
- Сердцебиение.
Геморрагический синдром
Геморрагический синдром проявляется следующими симптомами:- Кровоточивость десен и длительное кровотечение при удалении зуба и травмировании слизистой полости рта;
- Ощущение дискомфорта в области желудка;
- Эритроциты или кровь в моче ;
- Кровотечения из проколов от инъекций;
- Синяки и точечные кровоизлияния на коже;
- Головные боли;
- Болезненность и припухлость суставов;
- Невозможность активных движений из-за болей, вызываемых кровоизлияниями в мышцы и суставы.
1. Тромбоцитопеническая пурпура;
2. Болезнь Виллебранда;
3. Болезнь Рандю-Ослера;
4. Болезнь Гланцманна;
5. Гемофилии А, В и С;
6. Геморрагический васкулит;
7. ДВС-синдром;
8. Гемобластозы;
9. Апластическая анемия;
10. Прием больших доз антикоагулянтов.
Язвенно-некротический синдром
 Язвенно-некротический синдром характеризуется следующей совокупностью симптомов:
Язвенно-некротический синдром характеризуется следующей совокупностью симптомов:- Боль на слизистой оболочке полости рта;
- Кровотечения из десен;
- Невозможность принимать пищу из-за боли в ротовой полости;
- Повышение температуры тела;
- Ознобы;
- Неприятных запах изо рта ;
- Выделения и дискомфорт во влагалище;
- Трудность дефекации.
Интоксикационный синдром
Интоксикационный синдром проявляется следующими симптомами:- Общая слабость;
- Лихорадка с ознобами ;
- Длительное стойкое повышение температуры тела;
- Недомогание;
- Сниженная трудоспособность;
- Боли на слизистой ротовой полости;
- Симптомы банального респираторного заболевания верхних дыхательных путей.
Оссалгический синдром
Оссалгический синдром характеризуется болями в различных костях, которые на первых этапах купируются обезболивающими препаратами . По мере прогрессирования заболевания боли становятся интенсивнее и уже не купируются анальгетиками , создавая трудности при движениях. На поздних стадиях заболевания боли настолько сильные, что человек не может передвигаться.Оссалгический синдром развивается при множественной миеломе, а также метастазах в кости при лимфогранулематозе и гемангиомах.
Синдром белковой патологии
 Синдром белковой патологии обусловлен наличием в крови большого количества патологических белков (парапротеинов) и характеризуется следующими симптомами:
Синдром белковой патологии обусловлен наличием в крови большого количества патологических белков (парапротеинов) и характеризуется следующими симптомами:- Ухудшение памяти и внимания;
- Боль и онемение в ногах и руках;
- Кровоточивость слизистых оболочек носа, десен и языка;
- Ретинопатия (нарушение функционирования глаз);
- Почечная недостаточность (на поздних стадиях заболеваний);
- Нарушение функций сердца , языка, суставов, слюнных желез и кожи.
Сидеропенический синдром
Сидеропенический синдром обусловлен дефицитом железа в организме человека и характеризуется следующими симптомами:- Извращение обоняния (человеку нравятся запахи выхлопных газов, мытого бетонного пола и др.);
- Извращение вкуса (человеку нравится вкус мела, извести, древесного угля, сухих круп и т.д.);
- Трудность проглатывания пищи;
- Мышечная слабость;
- Бледность и сухость кожи ;
- Заеды в углах рта;
- Тонкие, ломкие, вогнутые ногти с поперечной исчерченностью;
- Тонкие, ломкие и сухие волосы.
Плеторический синдром
 Плеторический синдром проявляется следующими симптомами:
Плеторический синдром проявляется следующими симптомами:- Головная боль;
- Ощущение жара в теле;
- Приливы крови к голове;
- Красное лицо;
- Жжение в пальцах рук;
- Парестезии (ощущение бегания мурашек и др.);
- Зуд кожи, усиливающийся после ванны или душа;
- Непереносимость жары;
Желтушный синдром
Желтушный синдром проявляется характерной желтой окраской кожного покрова и слизистых оболочек. Развивается при гемолитических анемиях.Синдром лимфаденопатии
Синдром лимфаденопатии проявляется следующими симптомами:- Увеличение и болезненность различных лимфатических узлов;
- Явления интоксикации (лихорадка, головная боль, сонливость и др.);
- Потливость;
- Слабость;
- Сильное похудение ;
- Боли в области увеличенного лимфоузла из-за сдавления расположенных рядом органов;
- Свищи с выделением гнойного содержимого.
Синдром гепато-спленомегалии
Синдром гепато-спленомегалии обусловлен увеличение размеров печени и селезенки, и проявляется следующими симптомами:- Ощущение тяжести в верхней части живота;
- Боли в верхней части живота;
- Увеличение объема живота;
- Слабость;
- Сниженная работоспособность;
- Желтуха (на поздней стадии заболеваний).
Синдром кровопотери
 Синдром кровопотери характеризуется обильными или частыми кровотечениями в прошлом из различных органов, и проявляется следующими симптомами:
Синдром кровопотери характеризуется обильными или частыми кровотечениями в прошлом из различных органов, и проявляется следующими симптомами:- Синяки на коже;
- Гематомы в мышцах;
- Припухлость и болезненность в суставах из-за кровоизлияний;
- Сосудистые звездочки на коже;
Лихорадочный синдром
Лихорадочный синдром проявляется длительным и стойким повышением температуры с ознобами. В некоторых случаях на фоне лихорадки человека беспокоит постоянный зуд кожи и проливные поты. Синдром сопровождает гемобластозы и анемии.Гематологический и костномозговой синдромы
Гематологический и костномозговой синдромы являются не клиническими, поскольку не учитывают симптоматику и выявляются только на основании изменений в анализах крови и мазках костного мозга. Гематологический синдром характеризуется изменением нормального количества эритроцитов, тромбоцитов, гемоглобина, лейкоцитов и СОЭ крови. Также характерно изменение процентного соотношения различных видов лейкоцитов в лейкоформуле (базофилов, эозинофилов , нейтрофилов, моноцитов , лимфоцитов и др.). Костномозговой синдром характеризуется изменением нормального соотношения клеточных элементов различных кроветворных ростков. Гематологический и костномозговой синдромы развиваются при всех заболеваниях крови.Синдром энтеропатии
Синдром энтеропатии развивается при цитостатической болезни и проявляется различными нарушениями работы кишечника из-за язвенно-некротических поражений его слизистой оболочки.Синдром артропатии
Синдром артропатии развивается при заболеваниях крови, для которых характерно ухудшение свертываемости крови и, соответственно, склонность к кровотечениям (гемофилии, лейкозы, васкулиты). Синдром развивается из-за попадания крови в суставы, что и провоцирует следующие характерные симптомы:- Припухлость и утолщение пораженного сустава;
- Болезненность в пораженном суставе;
Анализы при заболевании крови (показатели крови)
 Для выявления заболеваний крови производятся довольно простые анализы с определением в каждом из них определенных показателей. Так, сегодня для выявления различных заболеваний крови применяют следующие анализы:
Для выявления заболеваний крови производятся довольно простые анализы с определением в каждом из них определенных показателей. Так, сегодня для выявления различных заболеваний крови применяют следующие анализы:1. Общий анализ крови
- Общее количество лейкоцитов, эритроцитов и тромбоцитов;
- Подсчет лейкоформулы (процент базофилов, эозинофилов, палочкоядерных и сегментоядерных нейтрофилов, моноцитов и лимфоцитов в 100 подсчитанных клетках);
- Концентрация гемоглобина крови;
- Изучение формы, размеров, окрашенности и других качественных характеристик эритроцитов.
3. Подсчет количества тромбоцитов.
4. Проба щипка.
5. Время кровотечения по Дьюку.
6. Коагулограмма с определением таких параметров, как:
- Количество фибриногена;
- Протромбиновый индекс (ПТИ);
- Международное нормализованное отношение (МНО);
- Активированное частичное тромбопластиновое время (АЧТВ);
- Каолиновое время;
- Тромбиновое время (ТВ).
8. Миелограмма – взятие костного мозга при помощи пункции с последующим приготовлением мазка и подсчетом количества различных клеточных элементов, а также их процентного соотношения на 300 клеток.
В принципе, перечисленные несложные анализы позволяют диагностировать любое заболевание крови.
Определение некоторых часто встречающихся заболеваний крови
Очень часто в обиходной речи люди называют некоторые состояния и реакции крови заболеваниями, что не соответствует действительности. Однако, не зная тонкостей медицинской терминологии и особенностей именно заболеваний крови, люди пользуются собственными терминами, обозначая имеющееся у них или у близких людей состояние. Рассмотрим наиболее часто встречающиеся подобные термины, а также то, что под ними подразумевается, что это за состояние в реальности и как оно правильно называется практикующими врачами.Инфекционные болезни крови
Строго говоря, к инфекционным заболеваниям крови относят только мононуклеоз , которые встречается относительно редко. Под термином "инфекционные заболевания крови" люди подразумевают реакции системы крови при различных инфекционных заболеваниях любых органов и систем. То есть, инфекционное заболевание протекает в каком-либо органе (например, ангина , бронхит , уретрит , гепатит и т.д.), а в крови появляются определенные изменения, отражающие реакцию иммунной системы.Вирусное заболевание крови
 Вирусное заболевание крови представляет собой разновидность того процесса, который люди обозначают термином "инфекционное заболевание крови". В данном случае инфекционный процесс в каком-либо органе, который отражается на параметрах крови, был вызван вирусом .
Вирусное заболевание крови представляет собой разновидность того процесса, который люди обозначают термином "инфекционное заболевание крови". В данном случае инфекционный процесс в каком-либо органе, который отражается на параметрах крови, был вызван вирусом .Хроническая патология крови
Под данным термином люди обычно подразумевают какие-либо изменения параметров крови, существующие в течение длительного времени. Например, у человека может быть длительно повышено СОЭ, но какие-либо клинические симптомы и явные заболевания отсутствуют. В этом случае люди считают, что речь идет о хроническом заболевании крови. Однако это неправильное толкование имеющихся данных. В таких ситуациях имеется реакция системы крови на какой-либо патологический процесс, протекающий в других органах и просто еще не выявленный из-за отсутствия клинической симптоматики, которая бы позволила сориентироваться врачу и пациенту о направлении диагностического поиска.Наследственные (генетические) заболевания крови
Наследственные (генетические) заболевания крови в обыденной жизни встречаются довольно редко, однако их спектр довольно широк. Так, к наследственным заболеваниям крови относят широко известную гемофилию , а также, болезнь Маркиафавы-Микели, талассемию, серповидно-клеточную анемию, синдромы Вискотта-Олдрича, Чедиака-Хигаси и т.д. Данные заболевания крови, как правило, проявляется с рождения.Системные заболевания крови
"Системные заболевания крови" – обычно подобную формулировку пишут врачи, когда выявили у человека изменения в анализах и подразумевают именно патологию крови, а не какого-либо другого органа. Чаще всего за данной формулировкой скрывается подозрение на лейкоз. Однако, как такового, системного заболевания крови не существует, поскольку практически все патологии крови системные. Поэтому данная формулировка используется для обозначения подозрения врача на заболевание крови.Аутоиммунные заболевания крови
Аутоиммунные заболевания крови – это патологии, при которых иммунная система уничтожает собственные кровяные клетки. К данной группе патологий относят следующие:- Аутоиммунная гемолитическая анемия;
- Лекарственный гемолиз;
- Гемолитическая болезнь новорожденных ;
- Гемолиз после переливания крови;
- Идиопатическая аутоиммунная тромбоцитопеническая пурпура;
- Аутоиммунная нейтропения .
Заболевание крови – причины
Причины заболеваний крови различны и во многих случаях точно неизвестны. Например, при дефицитарных анемиях причина заболевания связана с недостатком каких-либо веществ, необходимых для образования гемоглобина. При аутоиммунных заболеваниях крови причина связана с нарушением работы иммунной системы. При гемобластозах точные причины, как и при любых других опухолях, неизвестны. При патологии свертывания крови причины заключаются в дефиците факторов свертывания, дефектах тромбоцитов и т.д. Таким образом, говорить о неких единых причинах для всех заболеваний крови просто невозможно.Лечение заболеваний крови
Лечение заболеваний крови направлено на коррекцию нарушений и максимально полное восстановление всех ее функций. При этом не существует общего лечения для всех заболеваний крови, и тактика терапии каждой конкретной патологии вырабатывается индивидуально.Профилактика болезней крови
 Профилактика заболеваний крови заключается в ведении здорового образа жизни и ограничении влияния негативных факторов окружающей среды, а именно:
Профилактика заболеваний крови заключается в ведении здорового образа жизни и ограничении влияния негативных факторов окружающей среды, а именно:- Выявление и лечение заболеваний, сопровождающихся кровотечениями;
- Своевременное лечение глистных инвазий;
- Своевременное лечение инфекционных заболеваний;
- Полноценное питание и прием витаминов ;
- Избегание ионизирующего излучения;
- Избегание контакта со вредными химическими веществами (краски, тяжелые металлы, бензол и т.д.);
- Избегание стрессов ;
- Профилактика переохлаждения и перегревания.
Часто встречающиеся заболевания крови, их лечение и профилактика - видео
Заболевания крови: описание, признаки и симптомы, течение и последствия, диагностика и лечение - видео
Болезни крови (анемия, геморрагический синдром, гемобластозы): причины, признаки и симптомы, диагностика и лечение - видео
Полицитемия (многокровие), повышенный уровень гемоглобина в крови: причины и симптомы заболевания, диагностика и лечение – видео
Перед применением необходимо проконсультироваться со специалистом.1. СИНДРОМ АНЕМИИ (ОБЩЕАНЕМИЧЕСКИЙ).
Определение: Симптомокомплекс, обусловленный уменьшением гемоглобина и эритроцитов в единице объема крови при нормальном или сниженном объеме циркулирующей крови.
Причины: Кровопотеря (острая и хроническая). Нарушение кровообразования (дефицит или невозможность использования железа, витаминов (В 12 и фолиевой кислоты); наследственное или приобретенное (химическое, радиационное, иммунное, опухолевое) поражение костного мозга. Повышенное кроворазрушение (гемолиз).
Механизм: Уменьшение функционирующего в организме гемоглобина -гипоксия - компенсаторная активация симпатоадреналовой, дыхательной системы и системы кровообращения.
Жалобы: Общая слабость, головокружение, одышка, сердцебиение, шум в ушах.
Осмотр. Бледность кожных покровов и слизистых. Одышка. Пальпация, пульс слабого наполнения, учащен, нитевидный. Снижение АД.
Перкуссия: Расширение относительной сердечной тупости влево (анемическая миокардиодистрофия).
Аускультация. Сердечные тоны приглушены, учащены. Систолический шум на верхушке сердца и на крупных артериях. Лабораторные данные:
В общем анализе крови: снижение содержания эритроцитов и гемоглобина, увеличение СОЗ. В зависимости от этиологии с учетом цветового показателя анемия может быть гипохромной, нормохромной, гиперхромной.
2. СИНДРОМ ТКАНЕВОГО ДЕФИЦИТА ЖЕЛЕЗА.
Определение: Объединяет симптомы, вызванные недостатком желе за в тканях, исключая кроветворную ткань.
Причины: Хроническая кровопотеря, повышенный распад железа (беременность, лактация, период роста, хронические инфекции, опухоли), нарушение всасывания железа (резекция желудка, энтерит), транспорта железа.
Механизм: Дефицит железа - нарушение деятельности многочисленных тканевых железосодержащих ферментов.
Жалобы: Снижение аппетита, затруднение при глотании, извращение вкуса - пристрастие к мелу, извести, углю и т. д.
Осмотр: Сглаженность сосочков языка. Сухость слизистых. Сухость, ломкость волос. Исчерченность, ломкость и изменение формы ногтей. Трещины в углах рта.
Пальпация: Сухость кожи, шелушение.
Перкуссия: Расширение относительной сердечной тупости влево.
Аускультация: Сердечные тоны приглушены, учащены.
Лабораторные данные: В крови: Снижение уровня сывороточного железа, повышение обшей железосвязывающей способности сыворотки.
В общем анализе крови: гипохромная анемия, микроцитоз, анизоцитоз, пойкилоцитоз.
Инструментальные исследования.
Эзофагогастрофиброскопия: атрофический гастрит.
Исследование желудочного сока: снижение желудочной секреции (базальной и стимулированной).
3. СИНДРОМ ГЕМОЛИЗА.
Определение: Симптомокомплекс, обусловленный повышенным распадом эритроцитов.
Причины: Врожденные заболевания с изменением формы эритроцитов (микросфероцитоз, талассемия, серповидно-клеточная анемия); пароксизмальная ночная гемоглобинурия, маршевая гемоглобинурия, отравление гемолитическими ядами, тяжелыми металлами, органическими кислотами; малярия; иммунная гемолитическая анемии.
Механизм:
а) повышенный распад эритроцитов в клетках селезенки – увеличение образования непрямого билирубина,
б) распад эритроцитов внутри сосудов - поступление в плазму крови свободного гемоглобина и железа.
Жалобы: Потемнение мочи (постоянное или пароксизмальное), боли в левом подреберье, возможен озноб, рвота, лихорадка, интенсивная окраска кала.
Осмотр: Желтушное окрашивание кожи и слизистых.
Пальпация: Увеличение преимущественно селезенки, в меньшей степени - печени.
Лабораторные данные:
В плазме крови: увеличено содержание непрямого билирубина либо свободного гемоглобина и железа.
В крови: увеличение ретикулоцитов, патологические формы эритроцитов, снижение осмотической устойчивости эритроцитов; нормальный цветовой показатель.
В моче: увеличено содержание стеркобилина либо гемосидерина. Для исключения иммунной этиологии гемолиза используются проба Кумбса и агрегатгемагглютинационная проба (выявление антител к эритроцитам).
4. ГЕМОРРАГИЧЕСКИЙ СИНДРОМ.
Определение: Симптомокомплекс, в основе которого лежит повышенная кровоточивость.
Причины: Тромбоцитопеническая пурпура (иммунного генеза, либо симптоматические тромбоцитопении при угнетении пролиферации клеток костного мозга (апластические анемии), при замещении костного мозга опухолевой тканью (гемобластозы, метастазы опухоли в костный мозг), при повышенном потреблении тромбоцитов (ДВС-синдром), при недостатке витамина B 12 или фолиевой кислоты); тромбопитопатия (чаще наследственное нарушение функций тромбоцитов); гемофилии (наследственный дефицит 8, или 9, или 11 плазменных факторов свертывания), приобретенные коагулопатии (дефицит плазменных факторов свертывания при многих инфекциях, тяжелых энтеропатиях, поражениях печени, злокачественных ново образованиях); геморрагический васкулит (иммуновоспалительное поражение сосудов); наследственное нарушение сосудистой стенки отдельной локализации (телеангиоэктазия Рандю-Ослера), гемангиомы (сосудистые опухоли).
Механизм:
I. Уменьшение количества тромбоцитов или их функциональная неполноценность;
П. Дефицит факторов свертывания в плазме (коагулопатия);
Ш.Повреждение сосудистой стенки иммунного или инфекционно-токсического характера (вазопатия).
Указанным 3 механизмам соответствуют 3 варианта геморрагического
синдрома (см. ниже):
|
Тромбоцитопения и тром-боцитопатия |
Коагулопатия |
Вазопатия |
|||||
|
Десневые, носовые, полостные и маточные кровотечения. Кровоизлияния в кожу при растирании кожи рукой, измерении АД. |
Профузные, спонтанные, посттравматические и послеоперационные кровотечения. Массивные болезненные кровоизлияния в суставы, мышцы, клетчатку. |
Спонтанные геморрагические высыпания на коже, чаще симметричные. Возможна гематурия. Либо упорные кровотечения 1-2 локализаций (желудочно-кишечные, носовые, легочные) |
|||||
|
Осмотр и пальпация |
Безболезненные, ненапряженные поверхностные кровоизлияния в коже и слизистых, синяки, петехии. |
Пораженный сустав деформирован, болезненный при пальпации. Контрактуры, атрофия мышц. Гематомы. |
Высыпания на коже в виде небольших уплотнений, симметричные, затем приобретают пурпурный вид вследствие пропитывания кровью. После исчезновения геморрагии длительное время сохраняется бурая пигментация |
||||
|
Лабораторные данные |
|||||||
|
Время кровотечения |
Удлинено | ||||||
|
Время свертывания |
Удлинено | ||||||
|
Симптом «жгута», «щипка» |
Положительный |
Отрицательный |
Непостоянный |
||||
|
Количество тромбоцитов | |||||||
|
Ретракция кровяного сгустка |
Ослаблено или отсутствует | ||||||
|
Тромбопласт ограмма |
Гипокоагуляция |
Гипокоагуляция | |||||
|
Активирова (стандартизи рованное) парциальное пластиновое |
Увеличено | ||||||
|
протромбина |
Возможно снижение | ||||||
|
Активирова иное время рекаль-цификации |
Увеличено |
Увеличено | |||||
|
Общий анализ крови |
Возможна нормохромная (острая постгеморрагическая), или гипохромная (хроническая железодифицитная анемия) |
Возможна нормохром-ная (острая постге-моррагическая) либо тапохромная (хроническая железо-дефицитная) анемия |
Возможна нормо-хромная (острая постгеморрагическая) либо гипохромная (хроническая железо-дефицитная) анемия. Возможен лейкоцитоз, увеличение СОЭ. | ||||
|
Общий анализ мочи: гематурия |
Возможна |
Возможна |
Возможна | ||||
Анемия - заболевание крови, характеризующееся уменьшением общего количества гемоглобина в крови, снижением его концентрации и уменьшением числа эритроцитов в единице объема крови. Основной функцией эритроцитов является перенос кислорода в различные ткани и органы для обеспечения их нормальной жизнедеятельности. При анемии нарушается «кислородное питание» различных структур организма, что сопровождается возникновением целого ряда неолагоприятных клинических проявлений.
На долю анемии приходится 70-75% всех заболеваний кроветворной системы. Впечатляет и ее распространенность среди населения земного шара: малокровие диагностируется у каждого десятого его жителя, общее количество больных составляет приблизительно 1 млрд.
Клиническое значение анемии определяется ее распространенностью и неблагоприятным влиянием на состояние здоровья населения. Она способствует снижению физической активности и трудоспособности, памяти и интеллектуальной деятельности, способности к самообслуживанию и социальной активности, нередко ухудшает качество жизни больных. Уход за больными, диагностика и лечение этого заболевания нередко сопряжены с существенными экономическими (материальными) затратами. Анемия неблагоприятно влияет на состояние различных систем организма, в первую очередь нервной, сердечно-сосудистой, пищеварительной, нередко приводит к преждевременной инвалидности и смертности.
Уровень гемоглобина в крови принят экспертами Всемирной организации здравоохранения как один из показателей здоровья населения. Основным фактором, определяющим индивидуальные величины концентрации гемоглобина и числа эритроцитов, является достаточное поступление в организм железа и некоторых других микроэлементов, витаминов группы В, в первую очередь В 12 и фолиевой кислоты, белков и аминокислот. Недостаточному поступлению этих веществ могут способствовать географические (климатические) условия проживания, низкий социально-экономический статус, неправильное (несбалансированное) питание, инфекционные заболевания, глистные инвазии.
Наиболее важные гематологические показатели, характеризующие эри- тропоэз, - концентрация гемоглобина, гематокрит, число эритроцитов - определяются ручным способом. С их помощью рассчитываются цветовой показатель и эритроцитарные индексы: средний объем эритроцита (80- 95 фл), среднее содержание (25-33 пг) и средняя концентрация (30-37 г/л) гемоглобина в эритроците, обладающие существенной информативностью при диагностике различных видов анемий.
Нормативы основных показателей анализа крови существенно не отличаются в зависимости от пола и возраста взрослого населения и представлены в табл. 21.
Комплексная оценка показателей периферической крови, в т. ч. эритроцитарных индексов, нередко предопределяет правильное направление диагностического поиска и исключение некоторых нецелесообразных, трудоемких и дорогостоящих исследований. Тем не менее в диагностически сложных ситуациях используют возможности специализированных отделений больниц (гематологических и др.), диагностических центров и научно-исследовательских учреждений для изучения показателей обмена железа, значительно реже - витамина B J2 , фолиевой кислоты (табл. 22).
Таблица 21
Нормальные величины показателей анализа крови
Нормальные величины показателей обмена железа, витамина В 12 и фолиевой кислоты
Таблица 22
Изучение параметров обмена железа имеет существенное диагностическое значение и достаточно широко используется в практике лечебно-профилактических учреждений. В первую очередь это касается определения концентрации железа в сыворотке крови.
Уровень железа в плазме зависит от ряда факторов: взаимоотношения процессов разрушения и образования эритроцитов, состояния запасов железа в организме, его освобождения из депо, эффективности всасывания железа в желудочно-кишечном тракте. Белок трансферрин, относящийся к р,-глобулиновой фракции белков плазмы, является основным переносчиком железа от слизистой оболочки желудочно-кишечного тракта до различных, включая костный мозг, органов человека. ОЖСС плазмы практически представляет концентрацию в ней синтезируемого в печени трансферрина.
Определение концентрации ферритина в сыворотке крови является одним из лучших методов оценки запасов железа в организме. Считается, что 1 мкг/л ферритина соответствует 10 мг запасного железа. Преимуществами определения содержания сывороточного ферритина перед классическими методами диагностики дефицита железа являются высокая специфичность и чувствительность: его концентрация уменьшается еще до опустошения запасов железа и развития анемии.
Основным регулятором обмена железа в организме человека является синтезируемый в печени белок гепсидин. Термин «гепсидин» получен от комбинации слов kepar (лат. - «печень») и cidin (лат. - «уничтожать») и отражает антимикробные свойства белка, его способность контролировать бактериальный рост и стимулировать противовоспалительную активность клеток макрофагальной системы (макрофагов).
Гепсидин способен связывать и разрушать белок ферропортин и тем самым регулировать гомеостаз железа в организме. Стимулируют его синтез медиаторы воспалительного процесса с последующим торможением (уменьшением) абсорбции железа в кишечнике, его реутилизации из макрофагов и гепатоцитов и поступления в плазму крови. Подавляют активность гепсидина дефицит железа, гипоксия, активация эритропоэза, сопровождающиеся увеличением всасывания железа в кишечнике и его освобождения из макрофагов внутренних органов и гепатоцитов в плазму крови. Регуляция синтеза гепсидина в гепатоцитах, осуществляемая с помощью молекулярных механизмов, сложна и недостаточно изучена.
Основные причины развития анемии:
- различного происхождения острые и подострые кровопотери (постгеморрагические анемии);
- недостаточное поступление в кроветворные органы веществ (железо, витамин В 12 , фолиевая кислота и др.) или угнетение функции костного мозга, способствующие уменьшению образования эритроцитов;
- приобретенное или наследственного происхождения избыточное внутриклеточное или внутрисосудистое разрушение эритроцитов (гемолитические анемии).
В ряде случаев анемии имеют смешанное происхождение в результате уменьшения образования в сочетании с увеличением разрушения (гемолиза) эритроцитов.
Наиболее частыми и клинически значимыми в практике медицинской сестры являются железодефицитные анемии (ЖДА), анемии при хронических заболеваниях (АХЗ), существенно реже встречаются В 12 -дефицитные, фолиеводефицитные, гемолитические и другие виды малокровия. Дефицит железа и значительно реже фолиевой кислоты может развиться во время беременности. У пожилых людей возрастает частота анемии на фоне хронических, нередко множественных (полиморбидность) заболеваний, в т. ч.
онкологической патологии крови и внутренних органов. Чаще у пожилых диагностируется В 12 -дефицитная анемия и анемия при хронической почечной недостаточности по сравнению с лицами молодого и среднего возраста.
Диагностика
Клиническая картина различных видов анемий:
- общие (неспецифические) симптомы, свойственные любому типу малокровия;
- конкретные (специфические) проявления определенных видов анемий;
- симптоматика основного заболевания (чаще всего хронического), способствующего возникновению анемии.
Медицинская сестра нередко наблюдает больных, которых беспокоят общие симптомы малокровия. К ним относятся общая слабость, повышенная утомляемость, снижение трудоспособности, невозможность длительно сосредоточить внимание, сонливость днем, головокружения, сердцебиения и одышка при физической нагрузке, иногда ноющие боли в левой половине грудной клетки и повышение температуры тела (субфебрилитет). Отмечается наклонность к обморокам и снижению артериального давления. Каждый из перечисленных симптомов не является строго специфичным и может встречаться при других заболеваниях, особенно у пожилых пациентов. Однако в совокупности они представляют достаточно четко очерченный клинический синдром, позволяющий заподозрить анемию.
При сборе анамнеза обращают внимание на заболевания, сопровождающиеся кровоточивостью, у пациента и его родственников в предыдущие годы. Выясняют, диагностировалась ли у него анемия, имелись ли травмы, ранения, заболевания желудочно-кишечного тракта и оперативные вмешательства на желудке и кишечнике, беспокоят ли кровопотери (маточные, носовые, желудочно-кишечные и др.) в настоящее время. Уточняют характер анемического и геморрагического синдромов (наследственный или приобретенный).
Следует расспросить больного о характере его питания. Неправильное питание с ограничением калорийности, уменьшением или полным исключением продуктов животного происхождения (мясо домашних животных, печень, птица, рыба и др.) может привести к развитию малокровия. Риск возникновения такой ситуации наиболее высок у пациентов с желудочно- кишечными, носовыми и другими кровопотерями, вегетарианцев, алкоголиков, наркоманов и малообеспеченных пожилых людей. Перечисленные анамнестические сведения имеют непосредственное отношение к возникновению ЖДА и В 12 -дефицитной анемии.
Длительное использование аспирина и других нестероидных противовоспалительных препаратов может провоцировать хронические кровопотери из слизистой оболочки желудка с последующим развитием ЖДА. Существенное ограничение в рационе растительных продуктов (овощей, фруктов), а также применение больными эпилепсией противосудорожных препаратов (дифенин, фенобарбитал и др.) может способствовать нарушению обмена фолиевой кислоты и возникновению фолиеводефицитной анемии.
Наличие у пациентов хронических инфекционных и неинфекционных заболеваний (ревматизм, ревматоидный артрит, системная красная вол чана, туберкулез и цирроз печени и др.), злокачественных новообразований (рак, гемобластозы) существенно увеличивает возможность развития анемии, главным образом АХЗ.
Последующее объективное исследование может выявить бледность кожи и видимых слизистых оболочек, учащенный пульс (тахикардию), ослабление первого тона и систолический шум при выслушивании сердца, шум «волчка» на яремных венах.
Желтушная окраска кожи и видимых слизистых оболочек лимонного оттенка встречается значительно реже и может быть признаком гемолитической или В, 2 -дефицитной анемии. Геморрагический синдром - петехии, синяки, кровоподтеки на коже и слизистых оболочках - является нередкой находкой при анемии на фоне онкологических заболеваний, хронической почечной недостаточности, апластической анемии.
Помимо общих симптомов и изменений окраски кожи , отдельным видам малокровия свойственны свои специфические клинические признаки:
- ЖДА - сидеропенические (тканевые) симптомы, относящиеся к дистрофическим изменениям кожи, ногтей, волос и слизистой оболочки желудочно-кишечного тракта, нарушениям глотания (дисфагия), обоняния и вкуса;
- анемия при хронических заболеваниях - признаки основного заболевания, при сопутствующем дефиците железа возможны сидеропенические симптомы;
- В У2 -дефицитная анемия - поражение нервной системы, проявляющееся похолоданием, онемением, жжением, иногда болью в конечностях, нарушениями равновесия и походки, ухудшением памяти и интеллекта; атрофические изменения слизистой оболочки желудочно-кишечного тракта, характеризующиеся жжением на кончике гладкого («полированного») языка, снижением аппетита, тяжестью в животе, диспептическими расстройствами; увеличением печени и селезенки;
- гемолитическая анемия - увеличение селезенки, реже печени; гемолитические кризы, проявляющиеся головной болью, одышкой, тошнотой, рвотой, болью в животе и конечностях, лихорадкой, выделением темной мочи.
Клиническое обследование позволяет медицинской сестре оценить состояние пациента, выявить его проблемы, заподозрить малокровие при ранее неустановленном его диагнозе, наметить план ухода. Из большого количества проблем, нередко решаемых только бригадой медицинских работников (медицинская сестра, терапевт, гематолог, невропатолог, гастроэнтеролог и др.), отметим только наиболее частые и общие:
- общая слабость, повышенная утомляемость, снижение трудоспособности;
- головокружения и наклонность к обморокам;
- сердцебиения и одышка при физической нагрузке;
- ухудшение аппетита и диспептическис расстройства;
- недостаточная осведомленность пациента и его родственников о принципах диагностики и лечения, особенностях ухода при анемии.
Сестринский уход
Медицинская сестра анализирует ситуацию в семье, оценивает уровень знаний пациента и его родственников о малокровии, возможность организации психологической, физической и экономической помощи больному, объясняет целесообразность и диагностические возможности лабораторных и инструментальных исследований.
Клинический анализ крови с подсчетом тромбоцитов и ретикулоцитов (молодые эритроциты) позволяет выявить свойственные малокровию снижение концентрации гемоглобина, гематокрита, числа эритроцитов, повышение СОЭ, изменения размеров (анизоцитоз) и формы (пойкилоцитоз) эритроцитов, а также направить в правильное русло дальнейшую лабораторную диагностику. Небольшие (микроциты) и недостаточно окрашенные эритроциты чаше всего встречаются при ЖДА и анемии при хронических заболеваниях, а большие (макроциты) и хорошо окрашенные эритроциты - при В 12 -дефицитной или фолиеводефицитной анемии. Нормальная величина и окраска эритроцитов в сочетании с увеличением содержания ретикулоцитов и билирубина за счет непрямой фракции в крови является достаточно веским аргументом в пользу гемолитической анемии. Однако «разгадка» различных комбинаций показателей периферической крови, их клиническая интерпретация входят в круг обязанностей врача, в том числе гематолога. С этой целью определяются содержание билирубина, железа, общей железосвязывающей способности, ферритина в плазме крови, длительность кровотечения и осмотическая стойкость эритроцитов. Перечень исследований дополняют общий анализ мочи, анализ кала на скрытую кровь и глистоносительство, а также флюорография органов грудной клетки, УЗИ органов брюшной полости, электрокардиография, эндоскопическое и рентгенологическое обследование желудка и кишечника.
Медицинская сестра разумно ограничивает физическую активность пациента, рекомендует ему достаточный отдых и сон с целью уменьшения общей слабости, утомляемости, сердцебиений и одышки. В связи с наклонностью к головокружениям и обморокам она исключает пребывание в жарких и душных помещениях, следит за регулярным проветриванием, не рекомендует пациентам принимать горячие ванны и париться. Ортостатические и ночные обмороки, встречающиеся преимущественно у пожилых людей, можно предотвратить путем обучения их навыкам осторожного, медленного перехода из горизонтального в вертикальное положение, правильного соблюдения режима питания, в том числе и употребления жидкости, своевременного опорожнения кишечника и мочевого пузыря.
Перечисленные мероприятия занимают достаточно скромное место в решении различных проблем пациента, направленных на улучшение его самочувствия и общего состояния. Главная роль в этом отношении принадлежит специфичной, свойственной каждому виду малокровия лекарственной терапии в сочетании с лечебным питанием. Ведущим методом лечения
ЖДА является применение препаратов железа, анемии при хронических заболеваниях - рекомбинантного эритропоэтина, иногда препаратов железа, В 12 -дефицитной анемии - витамина В |2 , фолиеводефицитной анемии - использование препаратов фолиевой кислоты. Лечение различных видов гемолитической анемии является достаточно сложной задачей и относится к компетенции гематолога.
Медицинская сестра контролирует соблюдение пациентом диеты и применение назначенных врачом медикаментозных средств, выявляет их возможные отрицательные (побочные) реакции, следит за динамикой клинических и лабораторных проявлений анемии и своевременно информирует об этом врача.
Анемии
Термином «анемия» обозначают патологические состояния, характеризующиеся уменьшением содержания гемоглобина (Гб) и/или количества эритроцитов (Эр) в единице объема крови.
Анемический синдром выявляется в любом возрасте и является одной из самых распространенных патологий. Если учитывать все анемии не только как нозологические формы, но и анемический синдром при различных заболеваниях, то масштабы проблемы столь широки, что ее иногда характеризуют, как «скрытую эпидемию» («Анемия — скрытая эпидемия», 2004). Анемия выявляется у 15-20% беременных, а по некоторым данным — у 40% будущих матерей.
В зависимости от уровня гемоглобина выделяют анемию тяжелой (уровень гемоглобина 75 г/л и ниже), умеренной или средней (гемоглобин 80-100 г/л) и легкой (100-110 г/л) степени тяжести.
Анемии делят также на группы в зависимости от ряда признаков:
- Этиологически они подразделяются на анемии, обусловленные внутри-эритроцитарными факторами — обычно врожденными (аномалии мембраны, ферментопатии, гемоглобинопатии), и анемии, обусловленные внеэри-троцитарными факторами — обычно приобретенными.
- В зависимости от размеров эритроцитов — микроцитарные анемии (средний объем эритроцитов МСУ < 80 мкм 3), нормоцитарные (СДЭ = 7-8 мкм;МСУ = 80-100 мкм 3) и макроцитарные (МСУ более 95-100 мкмЗ) МСУ анемии.
- В зависимости от степени насыщения гемоглобином — гипохромные (с цветовым показателем — ЦП — менее 0,85 и средней концентрацией гемоглобина в эритроцитах — МСНС — ниже 30 г/дл), нормохромные (ЦП = 0,9-1,1; МСНС = 30-38 г/дл) и гиперхромные (ЦП выше 1,1; МСНС более 38 г/дл) анемии.
- В зависимости от сохранности и адекватности реакции костного мозга на снижение уровня гемоглобина и эритроцитов, определяемого по числу ретикулоцитов, анемии могут быть разделены на гипорегенераторные (при уровне ретикулоцитов менее 1-1,2% при наличии анемии), связанные с нарушением продукции эритроцитов в костном мозге, а также нормо-или гиперрегенераторные (уровень ретикулоцитов повышен умеренно или значительно — до 20-30% и более. Повышение числа ретикулоцитов указывает на то, что малокровие, скорее всего, обусловлено гемолизом (т. е. повышенным разрушением эритроцитов) или кровотечением.
С учетом ведущего механизма развития строятся патогенетические классификации, примером которых может быть следующий вариант группировки анемий по патогенетическому механизму (Воробьев П. А., 2001):
- Железодефицитные анемии.
- Анемии, связанные с нарушением синтеза тема: сидероахрестические, дефицит гемсинтетазы.
- Анемии, связанные с нарушением синтеза ДНК — мегалобластные анемии.
- Анемии, обусловленные нарушением транспорта железа — атрансферри-немия.
- Гемолитические анемии.
- Анемии, связанные с костномозговой недостаточностью.
- Анемии, связанные с нарушением регуляции эритропоэза (повышение уровня ингибиторов эритропоэза).
Клинические проявления анемии
зависят от степени снижения кислород-насыщающей способности крови, степени изменения общего объема крови, проявлений основного заболевания, которое приводит к развитию анемии и способности сердечно-сосудистой и дыхательной систем компенсировать анемию.
Многообразные клинико-гематологические проявления анемий можно разделить на две основные группы: симптомы, возникновение которых связано с гипоксией (так называемые неспецифические симптомы) и симптомы, характерные только для определенной анемии.
К общеанемическим симптомам, составляющим общеанемический синдром, относят слабость, бледность кожи и слизистых, одышку, тахикардию, головокружение, головную боль, снижение умственной концентрации, сонливость. Практически для всех видов анемий характерны симптомы со стороны сердечно-сосудистой системы, которые проявляются наличием шума в сердце, обычно систолического характера, который выслушивается в области легочной артерии. При тяжелой анемии шумы могут определяться в области митрального и трехстворчато го клапанов. Эти шумы легко дифференцируются от шумов, возникающих при органических поражениях сердца. При анемиях часто наблюдается ритм галопа пресистолического и протодиастолического типов. Изменения ЭКГ проявляются в депрессии интервала 8Т с 17-образной деформацией 8Т сегмента, изменении продолжительности электрической систолы (интервал С>Т), нарушении предсердно-желудочковой проводимости. При тяжелых анемиях (уровень НЬ ниже 60 -70 г/л) может наблюдаться фибрилляция предсердий.
При диагностике анемий важно выяснить особенности начала заболевания. Так постепенное начало чаще связано с нарушением продукции эритроцитов, острое — чаще наблюдается при повышенном разрушении красных кровяных клеток. Следует отметить имевшиеся провоцирующие факторы (вирусные инфекции, химические и физические факторы и др.), что может свидетельствовать в пользу определенного вида анемий (аутоиммунных, фер-ментопатий и т. д.).
Для установления патогенеза анемии при оценке показателей «красной крови» обращают внимание на так называемые, эритроцитарные параметры (индексы), отражающие размеры эритроцитов и степень их насыщения гемоглобином, количество ретикулоцитов и морфологические характеристики эритроидных клеток, которые отмечает врач-лаборант при просмотре мазка крови.
Снижение МСУ характерно для микроцитарных — железодефицитной анемии (ЖДА), талассемии. Причиной макроцитарной анемии, характеризующейся повышением показателя МСУ, могут быть мегалобластные анемии или нарушения, не связанные с нарушенным синтезом ДНК. Так причиной макроцитоза могут стать хронические заболевания печени, хронические заболевания почек, курение, гипо- и гипертиреоидизм.
Гипохромия эритроцитов выявляется в случаях, когда снижение Гб выражено сильнее, чем уменьшение числа Эр. Чаще всего это происходит при нарушениях процессов синтеза гемоглобина (при железодефицитной анемии, талассемии, свинцовом отравлении) и сидеробластной анемии (нарушение утилизации запасов железа). Как нормохромные, обычно характеризуются гемолитические анемии и анемии, связанные с гипопластическим состоянием костного мозга в частности. Гиперхромия - повышенная насыщенность гемоглобином цитоплазмы клеток характерна для макро- и мегалоцитов.
Гипорегенераторные анемии со сниженным или нормальным уровнем ретикулоцитов наблюдаются при дефиците железа, анемии при хронических заболеваниях или миелодисплазии. Значительное повышение числа ретикулоцитов указывает на то, что малокровие, вероятее всего, обусловлено гемолизом или кровотечением.
Важную информацию можно получить при оценке морфологических особенностей эритроцитов. Наличие макро- и особенно мегалоцитоза эритроцитов типично для В р и фолиево-дефицитной анемии. Сфероциты встречаются при аутоиммунном гемолизе или наследственном сфероцитозе, шизоциты — фраг-ментированные эритроциты, расщепленные фибриновыми нитями — при микроангиопатиях (тромботической тромбоцитопенической пурпуре или диссемини-рованном внутрисосудистом свертывании — ДВС). Мишеневидные («таргетные») клетки в небольшом количестве появляются в крови при ряде гемоглобинопатии, при патологии печени, но наиболее характерны для талассемии, при которой их процентное содержание может быть значительным. Появление базофиль-ной пунктации эритроцитов характерно для свинцовых отравлений, талассемии и других дизэритропоэтических анемиях.
Ядерные формы эритроцитов (нормобласты или эритрокариоциты) наблюдаются при эритробластической анемии, инфильтрации костного мозга, гемолизе, гипоксии.
Дальнейшие исследования проводятся для уточнения предполагаемого варианта анемии и включают в себя биохимические, иммунологические и другие виды анализов.
Существуют определенные группы больных, относящихся к группам риска по развитию того или иного вида малокровия, которых желательно обследовать регулярно в порядке скрининга с целью выявления предрасположенности к анемии или ранних стадий анемии и проведения соответствующих профилактических и лечебных мероприятий.
Железодефицитная анемия
Железодефщитная анемия (ЖДА) — наиболее распространенная форма анемий. Социальная значимость данной патологии определяется частой встречаемостью ЖДС среди женщин детородного возраста и детей, неблагоприятным влиянием железодефщита нарост и развитие детей и подростков, снижением работоспособности и ухудшением качества жизни взрослых, зависимостью частоты заболеваемости от ряда социальных факторов (уровня жизни, образования, здравоохранения).
Основные причины развития дисбаланса обмена железа в организме, ведущего к железодефицитным состояниям:
- Потери крови, особенно меноррагии или кровотечения из желудочно-кишечного тракта (ЖКТ) при эзофагите, пептической язве, карциноме, колите, дивертикулите, геморрое.
- Неадекватное питание, приводящее к развитию ЖДА у детей и подростков, реже у взрослых.
- Глистные инвазии и связанные с ними ЖК-кровопотери.
- Мальабсорбция (например, при кишечных заболеваниях).
К группам повышенного риска развития железодефицита относятся:
- Дети: потребности в железе при быстром росте часто превышают его поступление.
- Девочки в подростковом возрасте.
- Женщины: некомпенсированные потери железа во время менструаций, беременности, родов, гиперполименоррее.
- Доноры без компенсации потерь железа.
- Пожилые люди вследствие хронических гастроинтестинальных заболеваний и питания, содержащего мало мясных продуктов. Определенную роль в развитии заболевания играет геликобактерная инфекция.
Клиническая картина заболевания складывается из неспецифических проявлений общеанемического синдрома и проявлений тканевого дефицита железа — так называемого сидеропенического синдрома. Как правило, отмечается сухость кожи, характерный алебастровый или зеленоватый оттенок кожных покровов, а также голубоватый оттенок склер («симптом голубых склер»), как отражение дистрофических изменений роговицы в условиях дефицита железа, повышенная ломкость ногтей и волос. Возможно появление поперечной ис-черченности ногтевой пластинки и специфические «ложкообразные» их изменения — койлонихии. У больных имеется выраженная общая слабость, которая может не соответствовать степени анемии, и мышечная слабость, обусловленная нарушением синтеза миоглобина. Может выявляться дисфагия, извращение вкуса и обоняния с пристрастием к необычным запахам, «заеды» в углах рта (ангулярный стоматит), сглаженность сосочков языка, дизурические явления, недержание мочи при смехе, кашле.
Железодефицитная анемия сопровождается многочисленными осложнениями в течение беременности и родов как у матери, так и у плода, включая невынашивание беременности, кровотечение в родах.
Поскольку заболевание развивается медленно (месяцы и даже годы), клинические проявления обычно сглажены и больные адаптированы ко многим проявлениям.
Для анализов крови при ЖДА характерно наличие гипохромной микро-цитарной анемии, отмечается анизоцитоз эритроцитов. При оценке мазка крови обращает на себя внимание бледность эритроцитов, встречаются эритроциты в виде колец с широким просветлением в центре (анулоциты). При глубокой анемии отмечается выраженный анизоцитоз и пойкилоцитоз эритроцитов, могут появляться единичные мишеневидные клетки. Количество ретикулоцитов обычно в норме, т.к. регенераторная способность эритроидного ростка костного мозга сохранена. Транзиторный ретикулоцитоз может наблюдаться при выраженной кровопотере или при приеме препаратов железа незадолго до проведения анализов. У отдельных больных возможна умеренная лейкопения и может отмечаться тромбоцитопения (чаще у детей) или тромбоцитоз.
ЖДА диагностируется при сниженном уровне сывороточного железа (<12 мкмоль/л) и снижении ферритина сыворотки (более информативный показатель в отношении общего содержания железа в организме) в сочетании с повышенной общей железосвязывающей способностью сыворотки > 69 мкмоль/л (ОЖСС). Процент насыщения трансферрина железом (Кнас) <17% (Ы = 25^5). Различают следующие стадии развития заболевания:
- Прелатентный дефицит Ре — истощение запасов Ре без клинических проявлений.
- Латентный дефицит Ре - задержка синтеза тема, появление гипохромии эритроцитов, тенденция к микроцитозу, гипоферремия, сниженное число сидеробластов в костном мозге. Появляются клинические признаки сиде-ропении.
- Манифестная ЖДА. Важное значение придается выявлению дефицита железа на самых ранних этапах. Снижение уровня сывороточного ферритина ниже 12 мкг/л, уменьшение выделения железа с мочой в десфераловом тесте менее 0,4-0,2 мг и уменьшение количества сидеробластов (железосодержащих костномозговых клеток) в стернальном пунктате до 15% и менее считаются достоверными признаками латентного дефицита железа. Повышение значений индекса КГ)\У выявляется на ранней стадии ЖДС. Появление ретикулоцитов с низким содержанием Гб (СНг < 26 р§) повышение уровня растворимых трансферриновых рецепторов-рТФР (кТЙК. — зо1иЫе ТгК) — ранние предикторы железодефицита. Однако методики определения данных показателей недоступны для большинства лабораторий или требуют наличия специальных моделей гематологических анализаторов.
Дифференциальный диагноз проводится, в первую очередь с другими гипохромыыми анемиями, к которым относятся анемии с нарушением синтеза гемоглобина, обусловленным иными, чем истинный дефицит железа причинами. Редкими в наших регионах вариантами являются гемоглобинопатии, в частности — талассемия, имеющая соответствующий семейный анамнез и сопровождающаяся признаками гемолиза и характерной морфологией эритроцитов, наличием патологических фракций гемоглобина. Нечастыми вариантами гипо-хромных анемий являются также сидеробластные анемии, анемии при свинцовой интоксикации. Чаще возникает необходимость дифференциальной диагностики, особенно у лиц пожилого возраста, с анемией хронических заболеваний (АХЗ).
Терапия начинается с выявления и устранения причины заболевания. Основа лечения собственно ЖДА — заместительная терапия препаратами железа. Основная цель терапевтических мероприятий — стойкое полное излечение ЖДС.
Преимущество отдается пероральным препаратам железа. Необходимости в применении парентеральных (внутримышечных, внутривенных) препаратов железа возникает редко: при тяжелой мальабсорбции, резекции кишечника. Ге-мотрансфузии при ЖДА проводятся только по жизненным показаниям.
Профилактика железодефицитной анемии
В целях первичной профилактики лица с повышенной предрасположенностью к дефициту железа и развитию ЖДА должны быть объектом активного внимания работников системы здравоохранения. Активная диспансеризация в группах риска может снизить число рецидивов и случаев нетрудоспособности в 5-20 раз. Рекомендации для лиц из групп риска могут быть представлены следующими положениями:
- Полноценно и разнообразно питаться.
- Следить за изменениями в состоянии своего здоровья и своевременно обращаться к врачу при первых же признаках неблагополучия, включая общую слабость, сонливость, повышенную наклонность к «простудным» заболеваниям.
- Знать показатель своего гемоглобина. Всем, относящимся к «группам риска» (женщинам с продолжительными «месячными», женщинам после родов, пожилым людям и др.) проводить лабораторное исследование с определением показателя гемоглобина не реже двух раз на год.
- Если менструация длится пять и больше дней, обратиться к врачу-гинекологу для выяснения причины и ее устранения.
- Своевременно лечить заболевания, которые сопровождаются кровотечением из желудка, кишечника, носа и т. п. Следует обратить внимание на то, что у больных, длительно принимающих ацетилсалициловую кислоту и другие нестероидные противовоспалительные препараты, увеличивается вероятность хронической кровопотери из слизистой оболочки желудка. Подобная кровопотеря, потенциально ведущая к ЖДА, является скрытой и для выявления требует активного назначения таких диагностических тестов, как анализ кала на скрытую кровь (реакция Грегерсена).
- Женщинам, которые хотят родить здорового ребенка и сохранить свое здоровье, придерживаться интервалов между родами. Для предупреждения железодефицитной анемии этот срок должен составлять 3-5 лет.
- В период беременности, начиная со 2-го триместра назначается профилактический прием препаратов железа.
- Профилактический прием железа показан и большей части активных доноров крови.
Вторичная профилактика. В случаях успешного лечения ЖДА, когда причина дисбаланса железа не может быть устранена полностью (сохранение полименорреи, патология ЖКТ с нарушением всасывания железа и др.), рекомендуется проведение коротких курсов железосодержащих препаратов для профилактики рецидивов заболевания.
Дозы железосодержащих препаратов, применяемых с профилактической целью, составляют обычно!/2 суточной терапевтической дозы. Определенное преимущество перед солевыми препаратами при проведении профилактических курсов имеют препараты на основе полимальтозного комплекса, поскольку при их приеме риск передозировки сведен к минимуму.
Анемия хронических заболеваний
Под анемией хронических заболеваний (АХЗ) или анемией хронического воспаления (АХВ) известна разновидность анемии, сопровождающей хронические инфекции, воспалительные заболевания и неопластические процессы, для которой характерно снижение продукции эритроцитов в костном мозге при сохранности запасов железа в организме.
АХЗ является достаточно широко распространенной патологией и занимает второе место после ЖДА среди всех форм анемий. В группе лиц пожилого возраста доля АХЗ достигает 30-50%. Среди больных с хроническими заболеваниями почек, особенно сопровождающимися почечной недостаточностью, АХЗ регистрируется у 25-50% пациентов. Встречается АХЗ при системных заболсваниях соединительной ткани, остеомиелите, туберкулезе, подостром бактериальном эндокардите, опухолевых заболеваниях.
Характерными для данной патологии является нарушение использования соединений железа организмом с пониженным выходом железа из макрофагов и наличием железа в ретикулоэндотелиальной системе костного мозга (ГЭС) при сниженном его количестве в эритроидных предшественниках. В патогенезе заболевания играют роль нарушение регуляции обмена зкелеза и эритропоэза под влиянием провоспалительных цитокинов, снижение чувствительности эритроидных предшественников костного мозга к эритропоэтину и дефицит самого эритропоэтина, повышенное потребление железа неэри’фоидньши клетками и другие нарушения.
В клинической картине преобладают симптомы основного заболевания в сочетании с проявлениями анемического синдрома разнРЙ степени выраженности.
Анемия обычно нормохромного характера, средний диаметр и средний объем эритроцитов в норме. По мере прогрессирования заболевания анемия приобретает характер гипохромной микроцитарной, что требуе-г проведения дифференциальной диагностики с ЖДА. В пользу АХЗ свидетельствует повышенный уровень железа и ферритина в сыворотке. Уровень ретикулоцитов в норме или несколько снижен. Часто отмечается повышение СОЭ. Нередко наблюдаются диспротеинемия, повышение в плазме С-реактивного белка, гаптоглобина, церулоплазмина, СЗ-компонента комплемента, как отражение хронического воспалительного или опухолевого процесса. Содержание сывороточного эритропоэтина может быть умеренно повышено, снижается уровень общей желе-зосвязывающей способности (ОЖСС).
В сложных диагностических случаях проводится исследование костного мозга. Характерным для АХЗ является наличие адекватных или повышенных запасов железа в клетках ГЭС, то есть количество сидероб^астов в костном мозге в норме или повышено.
Эффективность терапии АХЗ во многом зависит от успешности терапии основного заболевания. При ряде заболеваний (ревматоидный артрит и др.) положительный терапевтический эффект дает применение глюкокортикоидов (ГК) за счет снижения образования воспалительных цитокинов. У значительной части больных успешно применяются в относительно больших дозах: 100-150 МЕ/кг. К этой категории больных относятся в первую очередь пациенты с анемией при почечной недостаточности с низким уровнем эндогенного Эпо.
В случаях тяжелой анемии и при наличии выраженной? гипоксического синдрома показаны трансфузии эритроцитарной массы.
Мегалобластные анемии
Мегалобластоз относится к патологическим процессам, обусловленным нарушениями в синтезе ДНК и характеризующимся задержкой созревания ядер гемопоэтических клеток-предшественников при продолжающемся развитии цитоплазмы. Результатом такой ядерно-цитоплазматической диссоциации является продукция клеток больших размеров, чем нормальные. Средний объем эритроцитов увеличен (МСУ> 100 фл).
В |2 -ДЕФИЦИТНАЯ АНЕМИЯ (В ]2 -ДА)
Заболевание обусловлено малъабсорбцией В /2 в результате атрофического гастрита и отсутствия секреции внутреннего желудочного фактора (перни-циозная анемия, болезнь Аддисона-Бирмера), гастрэктомия; алиментарный дефицит (в частности, у вегетарианцев); иногда болезни терминального отдела подвздошной кишки (болезнь Крона) или ее резекция; слепая петля; дивертикул; глистные инвазии (ВурМНоЪо1гшгп).
В 12 содержится в печени и всех животных продуктах. Имеются запасы витамина в организме.
Нередко В 12 -ДА ассоциирована с заболеваниями щитовидной железы (до 25%), витилиго, болезнью Аддисона, карциномой желудка.
В клинической картине заболевания наряду с общеанемическими симптомами могут присутствовать признаки поражения центральной и периферической нервной системы, ЖКТ, что проявляется такими нарушениями, как: парестезии; периферическая нейропатия, нарушение позиционной и вибрационной чувствительности; нейропсихиатрические отклонения; глоссит — болезненный красный язык; диаррея.
Важно отметить, что неврологическая симптоматика (симптоматика так называемого «фуникулярного миелоза») может опережать развитие анемии.
Возможна умеренная желтушиость (лимонный оттенок кожи), умеренная спленомегалия и билирубинемия за счет непрямой фракции в связи с гемолизом (преимущественно внутрикостномозговым), нередко сопровождающим В 12 -ДА. Диагностика. Основное значение в диагностике В П -ДА принадлежит морфологическим исследованиям крови и костного мозга. Анемия носит характер макроцитарной нормо- или гиперхромной, гипорегенераторной анемии. Отмечается анизо-, пойкилоцитоз, базофильная зернистость эритроцитов за счет наличия элементов РНК. В эритроцитах обнаруживаются остатки ядра в виде телец Жолли, колец Кебота. В клиническом анализе крови могут быть лейко-и тромбоцитопения, обычно умеренные, а также морфологические изменения гранулоцитов и тромбоцитов (формы больших размеров, гиперсегментация ядер нейтрофилов). Для уточнения диагноза показаны дополнительные исследования, включая исследование костного мозга для подтверждения мегалобластоид-ного типа кроветворения.
Имеются методы определения концентрации В ]2 в сыворотке крови, что служит отражением запасов кобаламина в организме. Указанием на клинически значимый дефицит витамина В р является его существенно сниженный сывороточный уровень.
У части больных могут обнаруживаться антитела к париетальным клеткам желудка или антитела к внутреннему фактору (специфические для пернициоз-ной анемии). В таких случаях иногда информативен тест Шиллинга, который назначается для определения, является ли дефицит В 12 следствием мальабсорбции или отсутствия внутреннего фактора путем сравнения пропорции содержания в оральной дозе (1 мкг) радиоактивного В |2 с экскретируемым с мочой — при и без дополнительного назначения внутреннего фактора. Концентрация гомоци-стеина у больных с дефицитом В 12 и дефицитом фолатов повышена.
Дифференциальная диагностика проводится с другими видами анемий, в первую очередь — макроцитарных, а также с фолиеводефицитной анемией. Понятие макроцитарной анемии отражает увеличенный размер эритроцитов, причиной которого могут быть нарушения, не связанные с синтезом ДНК. Дефицит витамина В 12 следует отличать от таких заболеваний, как апластическая анемия, рефрактерная анемия или миелодиспластический синдром (МДС). Макроцитар-ную анемию с панцитопенией могут вызывать как гипо- так и гипертиреоидизм, а также алкоголизм, хронические заболевания печени. Причиной макроцитоза могут стать хронические заболевания почек и курение. Большое число ретику-лоцитов может повышать показатель МСУ, поскольку ретикулоциты являются крупными клетками. Вследствие этого гемолитическая анемия иногда ошибочно принимается за мегалобластную. В сложных случаях основным методом исследования является исследование костного мозга.
В лечении В р -ДА важным моментом является устранение причины дефицита. Проводится заместительная терапия цианкобаламином до нормализации гематологических показателей или при ЦНС симптомах — пока не завершится восстановление. Большинству больных требуется поддерживающая терапия умеренными дозами В 2 -ДА, за исключением неврологических нарушений. Дефицит фолатов у матери также связан с дефектами нервной трубки у плода.
Диагностика. Картина крови и костного мозга не отличается от таковой при В 12 -ДА.
Для диагностики и дифференциальной диагностики используется определение уровня фолатов и В 12 в сыворотке, а также фолатов эритроцитов.
При смешанных В ]2 -фолиеводефицитных формах анемии или неверной диагностике ФДА назначение одних фолатов может способствовать проявлению или ухудшению течения подострой комбинированной дегенерации спинного мозга.
Лечение. При ФДА проводится заместительная терапия фолиевой кислотой в виде перорального препарата. Терапия проводится под контролем показателей гемограммы (уровень гемоглобина и эритроцитов, эритроцитарные параметры, появление ретикулоцитарного криза) до нормализации показателей красной крови. При невозможности полного устранения факторов, способствующих развитию дефицита фолатов, в дальнейшем проводятся профилактические курсы терапии.
Прогноз благоприятный при адекватном лечении анемии и устранении причины заболевания.
Профилактика фолиеводефицитной анемии
Первичные профилактические мероприятия включают в себя наблюдение за лицами из групп риска, коррекцию диеты и назначение профилактических доз фолиевой кислоты при заболеваниях и состояниях, способствующих развитию ФДА. В частности, группу риска составляют больные эпилепсией, поскольку противосудорожные препараты являются потенциальными индукторами печеночных ферментов, а увеличение их активности приводит к ускоренному распаду фолатов и возникновению фолиеводефицитной мегалобластной анемии. Поэтому больных эпилепсией и пациентов, принимающих препараты из группы антиметаболитов, таких как метатрексат, необходимо регулярно обследовать для своевременного обнаружения анемии и проведения соответствующих мероприятий.
Гемолитические анемии
Гемолизом называют преждевременное разрушение эритроцитов. Он может происходить непосредственно в циркуляции (внутрисосудистый гемолиз) или в ретикулоэндотелиалъной системе (внесосудистый).
Причины гемолиза могут быть как генетически обусловленными, так и приобретенными. Генетические:
- Патология мембраны: врожденный сфероцитоз, эллиптоцитоз.
- Патология гемоглобина: серповидноклеточная болезнь — серповиднокле-точная анемия (СКВ = СКА), талассемия.
- Энзимные дефекты: дефицит глюкозо-фосфат дегидрогеназы (Г6 ФД), дефицит пируваткиназы и др.
Приобретенные:
- Иммунные: либо изоиммунные (гемолитическая болезнь новорожденных, посттрансфузионные реакции реакции гемолитического типа), аутоиммунные (обусловленные тепловыми или Холодовыми антителами), лекарственно-индуцированные.
- Неиммунные: травматические (кардиальный гемолиз, микроангиопатиче-ская анемия), инфекционные (малярия, септицемия), патология мембраны (па-роксизмальная ночная гемоглобинурия), заболевания печени.
Признаки гемолиза:
- Клинические: желтушность кожи, потемнение мочи, гепатоспленомегалия и др.
- Лабораторные:
— Связанные с повышенным разрушением эритроцитов:
— Повышение уровня билирубина (неконъюгированного);
— Увеличение содержания уробилина в моче;
— Снижение уровня гаптоглобина в сыворотке (связывает свободный гемоглобин).
— Связанные с повышенной продукцией эритроцитов:
— Ретикулоцитоз;
— Полихромазия эритроцитов;
— Гиперплазия костного мозга с расширением эритроидного ростка.
При установлении диагноза и проведении дифференциальной диагностики у больных гемолитическими анемиями необходимо обратить внимание на данные анамнеза (семейная история, национальная принадлежность, желтухи, гематурия, прием препаратов, ранее выявлявшейся анемии), на желтушность, гепатоспленомегалию, костные деформации (стигмы при наследственной патологии, особенности черепа при талассемии и др.), язвы на ногах (наблюдаются при СКВ, иногда при сфероцитозе).
Из лабораторных исследований показательными являются общий анализ крови с ретикулоцитами, уровень билирубина и фракционный его состав, ЛДГ, гаптоглобин (снижение уровня — показатель внутрисосудистого гемолиза), уро-билиноген мочи. Мазки крови могут показать полихромазию, макроцитоз, сфероцитоз, эллиптоцитоз, фрагментированные или серповидные клетки, мишене-видные клетки (характерны для талассемии). На следующем этапе проводятся специальные исследования, такие как тест Кумбса, определение гемосидерина мочи (индикатор хронического внутрисосудистого гемолиза). Аномалии мембраны могут быть подтверждены тестами на осмотическую стойкость. Электрофорез гемоглобина определяет варианты гемоглобина. Когда другие причины исключены, проводятся исследования ферментов.
Аутоиммунная гемолитическая анемия (аига)
Аутоиммунная гемолитическая анемия (АИГА) — анемия, при которой укорочение длительности жизни эритроцитов является результатом воздействия аутоантител против антигенов (мембранных белков) эритроцитов.
Частота встречаемости — около 1:100 000 населения.
Гемолиз может быть обусловлен тепловыми или Холодовыми антителами.
АИГА может быть самостоятельным заболеванием или выявляться при системных заболеваниях соединительной ткани, патологии щитовидной железы, синдроме Фишера-Эванса (нарушение иммунной регуляции с иммунной тромбоцито-лейкопенией, анемией в сочетании с рядом других нарушений). Известна ВИЧ-ассоциированная АИГА, вторичные АИГА вследствие микоплазменных, пневмококковых инфекций. Возможно появление аутоантител в результате повторных гемотрансфузий, беременностей. Холодовые агглютинины могут продуцироваться микоплазмой и ЭБВ.
Выделяют острую и хроническую формы. Для большинства случаев характерно острое начало с возможным переходом в хроническую форму. В зависимости от серологического варианта различают АИГА с полными и неполными антителами, с тепловыми и Холодовыми антителами, гемолизиновые формы.
Пароксизмальная холодовая гемоглобинурия (синдром Доната-Ландштей-нера), как правило, наблюдается после перенесенных вирусных инфекций и в поздних стадиях сифилиса.
В клинической картине
сочетаются симптомы анемии и гемолиза: потемнение мочи, иктеричность кожи и склер, лихорадка, боли в животе, умеренная гаштоспленомегалия. Особенностью холодовой АИГА является обострение хронической анемии на холоде, частое сочетание с синдромом Рейно или акро-цианозом. Гемолизиновые формы нередко сопровождаются гемоглобинурией и другими признаками острого внутрисосудистого гемолиза.
Диагностика.
Анемия, как правило, нормохромная нормоцитарная, характерен ретикулоцитоз, часто выраженный. Могут встречаться сфероциты в небольшом количестве. Возможен лейкоцитоз со сдвигом лейкоцитарной формулы плево, умеренный тромбоцитоз. Характерно повышение непрямого билирубина, эритроидная гиперплазия костного мозга. Увеличивается уровень лактатдеги-дрогеначы (ЛДГ) сыворотки. Уровень сывороточного железа в норме или повышен, гаптоглобина — в норме или снижен.
Дифференциальная диагностика
проводится с другими видами анемий, в первую очередь — гемолитическими, вторичными анемиями, болезнью Жиль-бера. Задача врачей общей практики - заподозрить данный вид анемии и провести первичную диагностику. Уточнение варианта и лечение обычно проводится в специализированных учреждениях.
Основным диагностическими тестом является положительный прямой анти-глобулиновый тест (проба Кумбса), определяющий антитела или комплемент на поверхности эритроцитов. Дополнительно проводится непрямой тест Кумбса, определяющий антитела в сыворотке.
В лечении аутоиммунных форм гемолитической анемии основное место принадлежит глюкокортикостероидам (ГК). У пациентов с острым гемолизом может использоваться внутривенный иммуноглобулин, обычно в сочетании с ГК.
При отсутствии эффекта от консервативной терапии возможно проведение спленэктомии, эффективность которой при данной патологии составляет около 70%. Из иммуносупрессивных препаратов при неэффективности обычной терапии в лечении АИГА используется азатиаприн, цитостатики (винкаалкалоиды, циклофосфамид), циклоспорин А.
Основой лечения симптоматических анемий является лечение базового заболевания.
Профилактика аутоиммунной гемолитической анемии
Первичные профилактические мероприятия заключаются в лечении основных заболеваний, при которых может возникнуть АИГА.
Вторичная прфилактика. Пациентам, страдающим АИГА для предотвращения усиления гемолиза и развития гемолитических кризов рекомендуется избегать провоцирующих факторов: переохлаждения при Холодовых формах, вирусных инфекций — при всех вариантах заболевания и др. Пациентам, которым произведена спленэктомия, учитывая развитие иммунодефицита, показано введение пневмококковой вакцины. Эта рекомендация в первую очередь относится к детям и лицам, имеющим дополнительные показания к вакцинации (по эпидемиологической обстановке и др.).
Наследственный сфероцитоз (врожденная сфероцитар-ная анемия, болезнь минковского-шоффара)
Наследственный сфероцитоз (НС) — цитоскелетная аномалия, обусловленная нарушением структуры спектрина. Результатом таких аномалий является потеря способности эритроцитов к деформации, нарушается работа Ш+/К+ — насоса мембраны, происходит преждевременная (не по мере старения) сферуляция эритроцитов, укорочение продолжительности жизни красных кровяных клеток и разрушение их клетками селезенки. Длительность жизни эритроцитов укорачивается до 12-14 дней.
Обусловлено мутациями в генах, кодирующих мембранные белки цитоске-лета эритроцитов. Наследование аутосомно-доминантное (проявляется анемией легкой и средней степени тяжести) или рецессивное (клинически проявляется в тяжелой форме).
Характеризуется гемолитической анемией, спленомегалией и наличием эритроцитов сферической формы в периферической крови. Болезнь может протекать скрыто.
Диагноз
НС основывается на наличии у пациента характерных морфологических изменений эритроцитов и признаков гемолиза. Показатели насыщения эритроцитов гемоглобином и уровень сывороточного железа обычно в норме, за исключением тех случаев, когда на фоне длительно существующего гемолиза в организме развивается железодефицитное состояние.
В костном мозге отмечается компенсаторное усиление эритропоэза.
Дифференциальный диагноз
проводится с желтухами другой этиологии (инфекционным гепатитом, обструктивной желтухой, синдромом Жильбера и др.), иммунной гемолитической анемией, микроангиопатической гемолитической анемией, спленомегалиями другой этиологии. При дифференциальной диагностике наряду с выявлением морфологически измененных эритроцитов, отрицательной пробой Кумбса и другими лабораторными данными, немаловажное значение может иметь тщательно собранный семейный анамнез и обследование родственников больного для выявления у них признаков НС.
Лечение.
При клинически компенсированном состоянии больного, отсутствии значимого гемолиза и анемии терапия обычно ограничивается симптоматическими средствами, в том числе направленными на профилактику развития желчекаменной болезни (желчегонные, фитотерапия, рациональная диета). При тяжелом гемолизе с выраженной анемией и при апластических кризах с низким уровнем гемоглобина производятся трансфузии эритроцитарной массы.
Одним методом терапии у больных сфероцитарной анемией является спле-нэктомия. Оперативное лечение показано больным с наличием гемолитической анемии средней и тяжелой степени или ее осложнений, в том числе при наличии желчнокаменной болезни, особенно у лиц молодого возраста. В результате удаления селезенки прекращается или значительно уменьшается гемолиз эритроцитов, увеличивается продолжительность их жизни.
Профилактика наследственного сфероцитоза
Первичная профилактика
при НС, как и при других наследственных заболеваниях, заключается в генетическом консультировании и планировании семьи.
Вторичная профилактика.
Поскольку у значительной части пациентов заболевание протекает в скрытой или клинически компенсированной форме, то основные мероприятия по вторичной профилактике направлены на устранение проявлений хронической интоксикации, компенсацию повышенного расхода необходимых для кроветворения веществ и предупреждение таких осложнений, как раннее развитие желчнокаменной болезни. В связи с этим показано полноценное питание, прием поливитаминов с микроэлементами, желчегонных средств, ежегодный УЗИ-контроль состояния желчевыводящих путей.
Как и при других формах хронических гемолитических анемий у больных НС нередко развивается дефицит фолатов, в связи с чем этой категории больных профилактически назначается фолиевая кислота.
Гипоплазии кроветворения
Анемии могут быть обусловлены подавленным (гипотастическим) состоянием кроветворения за счет токсических и радиационных воздействий, развития реактивного фиброза в костном мозге при ряде заболеваний или в результате самостоятельных заболеваний — гипопластической (апластической) анемии, парциальной красноклеточной аплазии.
Апластическая анемия
Апластическая анемия — тяжелое заболевание кроветворной системы, которое характеризуется панцитопенией в периферической крови и гипоклеточ-ным костным мозгом.
Заболевание редкое: от 2-3 до 10-20 случаев на млн населения в год. Наблюдается во всех возрастных группах. Большая частота встречаемости заболевания отмечается на Дальнем Востоке, в Японии, Таиланде.
Причинами развития заболевания могут быть цитотоксические препараты, радиация, лекарственные препараты (золото, хлорамфеникол), промышленные токсины, вирусы (гепатит). Этиологический фактор в половине случаев не выявляется — идиопатические формы. Выделяют врожденную форму — анемию Фанкони — генетически обусловленное заболевание с гиперчувствительностью к ДНК-повреждающим воздействиям и повышенной склонностью к развитию опухолевых заболеваний.
Современная концепция патогенеза АА предполагает связь между развитием аплазии кроветворения и дефектом стволовых клеток с нарушением их проли-феративной активности с участием иммуноопосредованных механизмов, нарушением регуляции гемопоэза иммунокомпетентными лимфоидными клетками.
Выделяют острую и хроническую формы заболевания, а также тяжелую апластическую анемию (тАА) и АА умеренной степени тяжести (нетяжелая апластическая анемия — нАА). ТАА определяется при наличии 2 любых из перечисленных критериев по данным периферической крови:
- Гранулоцитов менее 0,5 х 109/л
- Тромбоцитов менее 20 х 109/л
- Ретикулоцитов менее 1% (с коррекцией по гематокриту) в сочетании с аплазией костного мозга по данным трепанобиоптатов (клеточность костного мозга не более 30% от нормы).
Клинические проявления
заболевания обусловлены анемическим и геморрагическим синдромом.
Диагноз ставится на основании выявления характерных изменений в анализах крови и костном мозге с отсутствием признаков клонального гемопоэза. Осноиой диагностики является гистологическое исследование костного мозга.
Анемия нормохромного характера, количество ретикулоцитов снижено, как проянлспие I шюрегенераторного характера анемии.
И мпелограмме снижено количество ядросодержащих элементов, снижено суммарное процентное содержание клеточных элементов гранулопоэза и эритропоэза, нередко отмечается высокое относительное число лимфоцитов, значительно уменьшено содержание мегакариоцитов. В гистологических препаратах трепанопрепаратов подвздошной кости выявляется аплазия костного мозга с замещением кроветворной ткани жировой.
Дифференциальный диагноз
проводится с гипопластическими вариантами гемобластозов (миелодиспластический синдром — МДС, острый лейкоз, су-блейкемический миелоз), вторичными — симптоматическими аплазиями, наблюдающимися при заболеваниях печени, ряде опухолевых заболеваний.
Лечение.
Пациентам с АА проводится иммуносупрессивная терапия, включающая глюкокортикоидные гормоны (ГК), антилимфоцитарный (АЛГ) или антитимоцитарный (АТГ) иммуноглобулин, циклоспорин-А (цА). Методом выбора в терапии тАА у пациентов до 40 лет является трансплантация костного мозга (ТКМ). Такая терапия позволяет получить ремиссии у 70 -80%. Проводится также симптоматическая терапия, направленная на коррекцию анемического и геморрагического синдромов, профилактику и лечение возможных инфекционных и иных осложнений.
Прогноз заболевания в первую очередь зависит от глубины аплазии и тяжести заболевания, а также своевременности и активности проводимой терапии.
Основные причины смерти больных — геморрагические и инфекционные осложнения, прогрессирование аплазии при безуспешной терапии.
Профилактика апластической анемии
Первичные профилактические мероприятия предусматривают прекращение контакта с факторами, обладающими гемодепрессивными свойствами, ограничение использования лекарственных препаратов с миелосупрессивными свойствами. Так, в ряде стран прекращено применение препарата левомецитин (хлорамфеникол), поскольку была показана связь приема данного лекарственного средства с повышением частоты развития аплазии кроветворения. При развитии АА на фоне беременности целесообразно ее прерывание.
Вторичная профилактика.
Пациенты с ремиссией заболевания должны оставаться под наблюдением с регулярным контролем показателей гемограммы, поскольку возможны рецидивы заболевания, как под воздействием неблагоприятных факторов, так и спонтанные.