При атопическом дерматите благоприятные условия для развития инфекции на коже. Часто с кожи или слизистой носоглотки высевают золотистый стафилококк (Staphylococcus aureus), эпидермальный стафилококк (Staphylococcus epidermalis) и условно-патогенные грибы (Malassezia furfur, Candida, Rhodotomla rubra). Токсины микробов поддерживают аллергическое воспаление. Такой дерматит плохо лечится.
Какие бывают инфекции кожи
Стафилококки вызывают стафилодермию, стрептококки — стрептодермию. Чаще всего инфекция на коже смешанная — стрептостафилодермия.
Поверхностные стафилодермии — это маленькие пузырьки с кровянисто-гнойным отделяемым на красном фоне, белые горошинки-гнойнички вокруг волосков, воспаление желез в подмышках, слуховом проходе, коже вокруг ануса и половых органов.
 |
 |
||
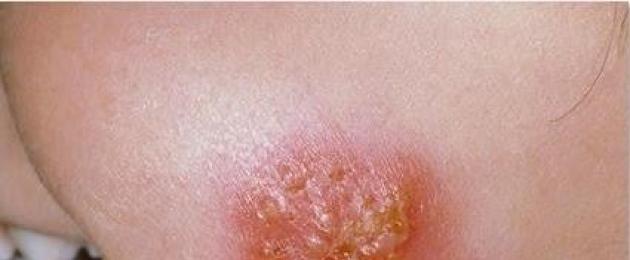
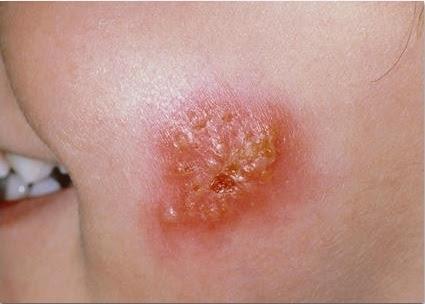
| Фото. Разные стадии поверхностной стафилодермии. Начинается все с одного маленького бугорка, вокруг которого по цепочке отпочковываются новые элементы. Бугорки превращаются в пузырьки, а пузырьки — в корочки. | |||
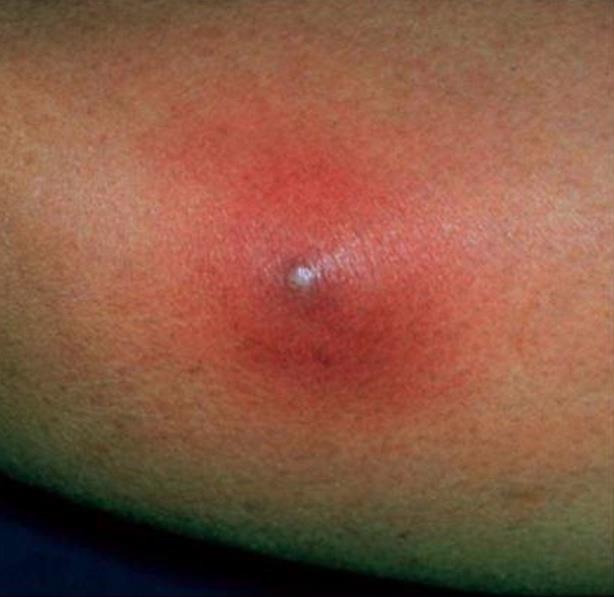
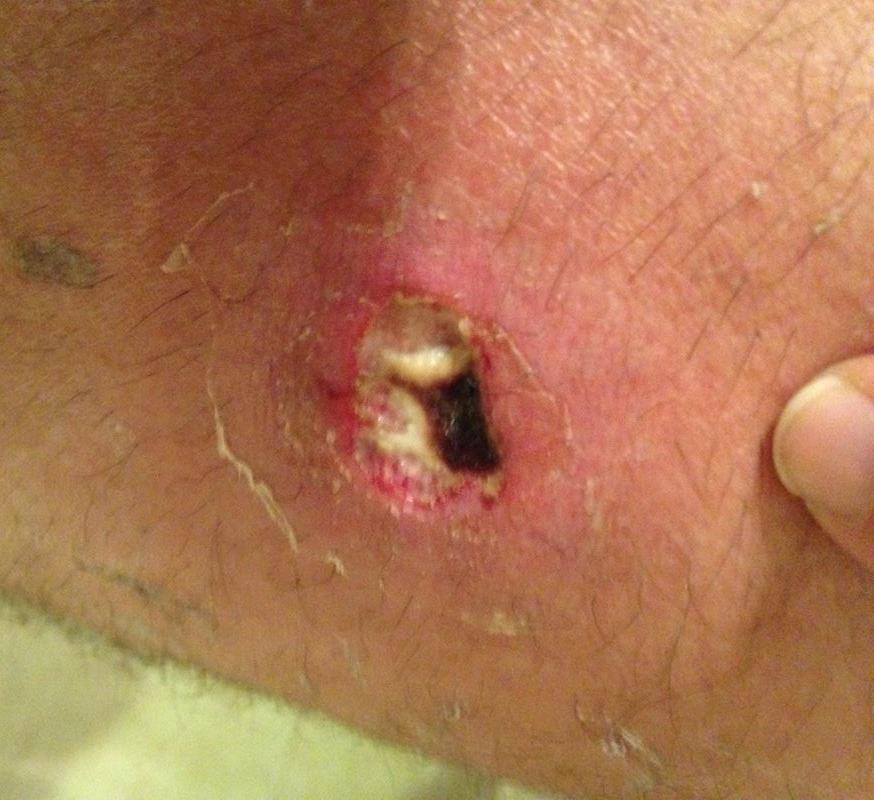
Глубокие стафилодермии — это фурункулы, карбункулы, абсцессы кожи.
 |
 |
 |
|
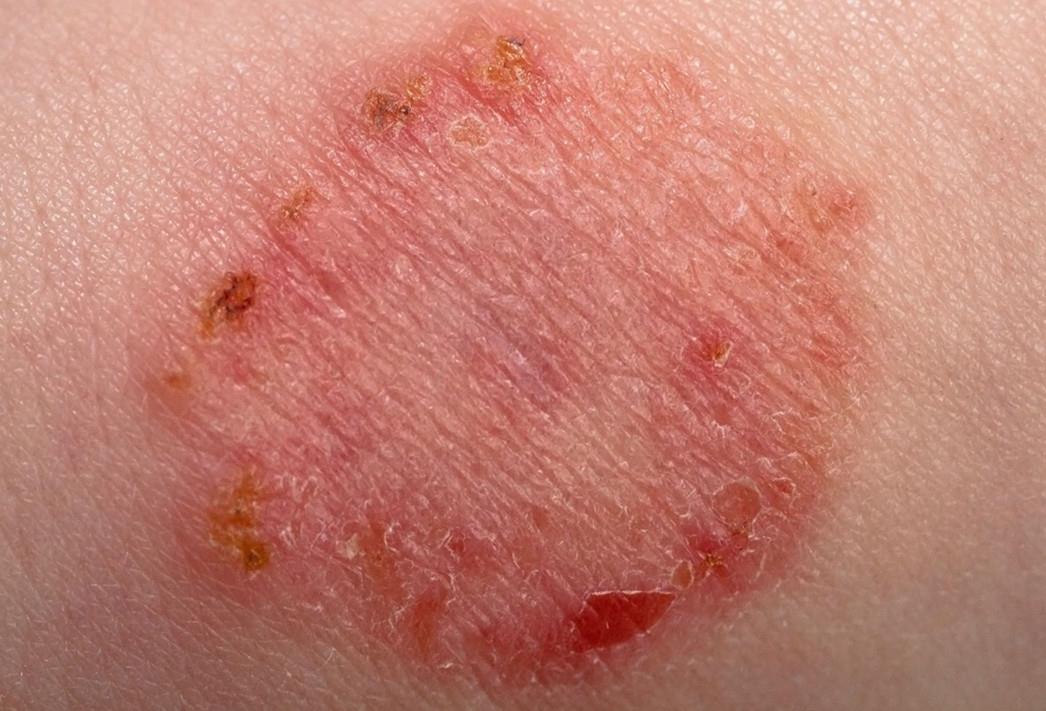
| Фото. А — фолликулит. Б, В — фурункул. | |||
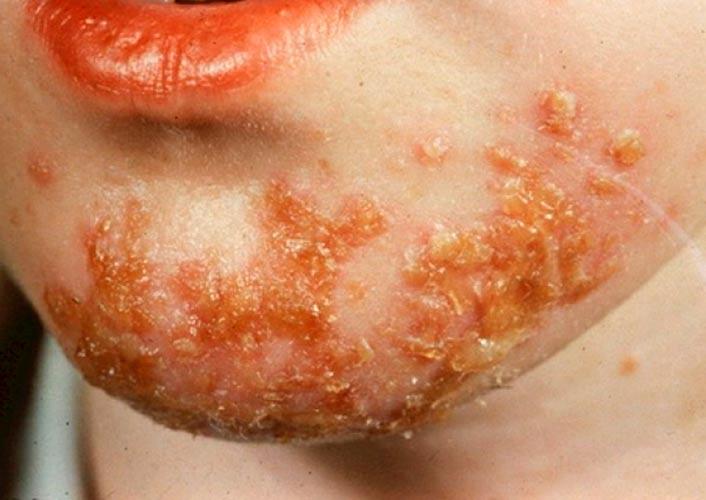
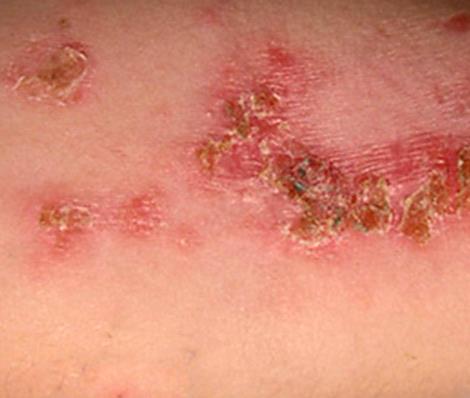
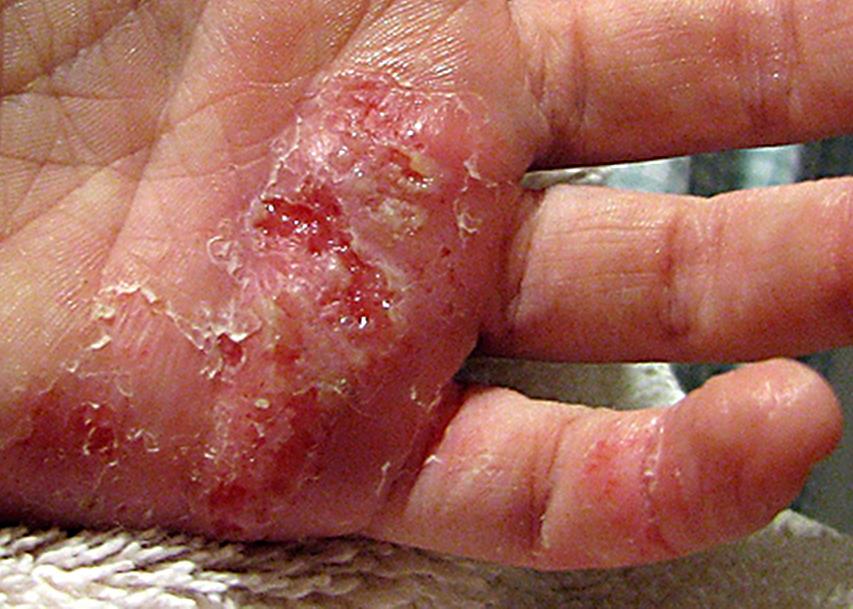
Стрептодермия — это дряблые пузыри на красном фоне быстро вскрываются и образуют язвы с коричневыми корочкам.
 |
 |
 |
|
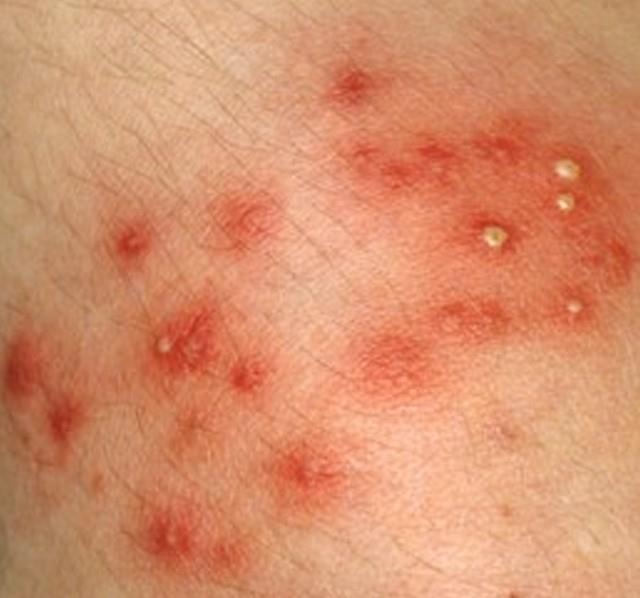
| Фото. Стрептодермия кожи. | |||
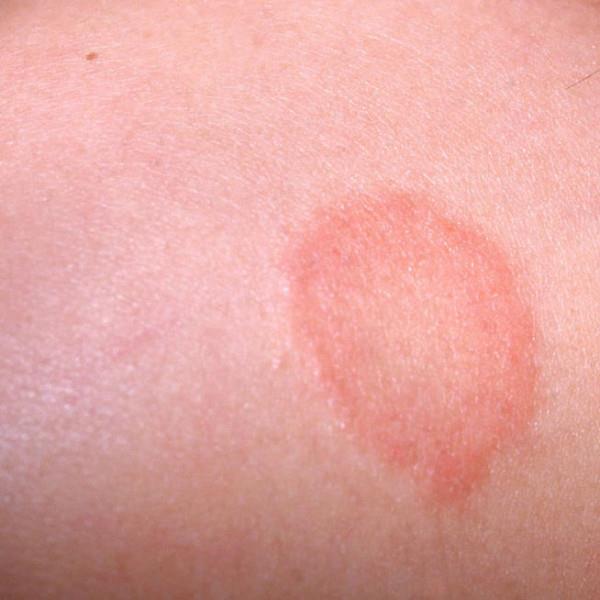
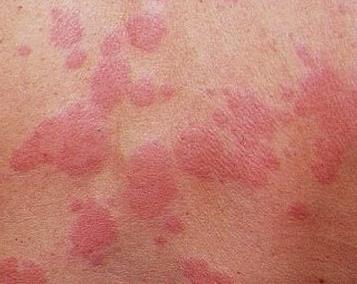
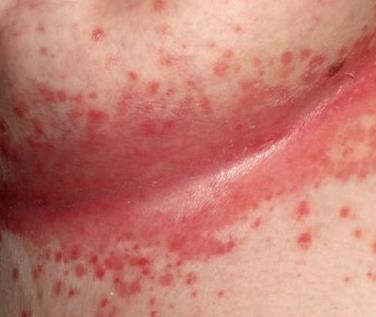
Грибковая инфекция кожи — это ярко красные пятна с четкими приподнятыми краями и очень мелкими точечками-пузырьками; трещины и раздражение с белыми налетами; заеды в углах рта, трещины и воспаление на губах с белым налетом.
 |
 |
 |
|
| Фото. Грибковая инфекция кожи. | |||
Кремы, мази, спреи для лечения инфекции кожи
Для лечения инфекционных осложнений при атопическом дерматите используют крем Тридерм (дешевые аналоги — Акридерм, Кандидерм, Канизон плюс), Пимафукорт (похожие препараты, только без противогрибкового компонента — Кортомицетин, Гиоксизон, Оксикорт), Скин-кап (дешевые аналоги — Цинокап, Десетин, цинковая мазь, Судокрем).
Тридерм содержит гормон (бетаметазона дипропионат 0,05%), антибиотик (гентамицина сульфат 0,1%) и противогрибковое средство (клотримазол). Гормон обладает противовоспалительным и противозудным действием. Антибиотик убивает бактерии, в том числе золотистый стафилококк (Staphylococcus aureus). Противогрибковое средство подавляет рост грибов. Тридерм наносят на очаги высыпаний детям с 2-летнего возраста и взрослым 2-3 раза в сутки 7-14 дней.
Детям первого года жизни рекомендуют препарат Пимафукорт , который содержит гормон гидрокортизон, противогрибковый препарат натамицин, а также антибиотик неомицин. Средство наносится на пораженные участки кожи 2-4 раза в сутки не более 10-14 дней.
После лечения тридермом или пимафукортом можно перейти на длительную терапию кремом Скин-кап . Негормональный препарат Скин-кап содержит активированный цинк перитион. Обладает противовоспалительным, противомикробным и противогрибковым действием (смотри ).
Важно!!! Лечение проводится до полного исчезновения очагов инфекции
Лечебная косметика при атопическом дерматите
После удаления очагов инфекции проводят местную поддерживающую терапию лечебной косметикой.
DARDIA (липо-молочко, липо-крем, липо-бальзам), Mustela Stell Atopia, линия А-Дерма, Авен (Дерма-либур, Сикальфат), Vichy (липидиоз, нутриложи), Laboratoires Nygy-Charlieu (топикрем), Avene (Трикзера), Uriage (Cu-Zn-крем, спрей), Ла Рош-Позе (Липикар, Гидранорм) и др.
После купания необходимо применять увлажняющие и смягчающие средства, соблюдая «правило 3-х минут» — на влажную кожу в течение 3-х минут после купания нанести увлажняющее средство.
При инфекции кожи назначают антибиотики
- если инфекция кожи, протекает с температурой и интоксикацией;
- если в общем анализе крови воспалительные изменения;
- при глубокой стафилодермии — фурункулез, карбункулы, абсцессы;
- если нет эффекта от наружных средств в течение 3-5 дней.
Для лечения инфекции кожи подходят макролиды (Сумамед, Вильпрафен, Клацид) или цефалоспорины II и III поколения (Супракс, Зиннат, в тяжелых случаях — Цефтриаксон внутривенно). Курс лечения составляет 5-7 дней.
Лечение антибиотиками сочетают с наружными средствами. Кожу обрабатывают Мирамистином, Хлоргексидином, Фукорцином, зеленкой, синькой, Хлорфилиптом, Бактробаном, синтимициновой эмульсией, Левомиколем.
Важно!!! Стафилококк в соскобах с кожи при отсутствии жалоб, а также поверхностная стафилодермия не являются показанием для назначения антибиотиков. Лечение ограничивается наружной терапией.
Назначают противогрибковые таблетки
- при инвазивных формах кандидоза (определение в сыворотке крови ЦКА);
- при высеве с кожи дерматомицетов в любых концентрациях;
- если нет эффекта от наружной противогрибковой терапии 3-5 дней.
Для лечения кандидозной инфекции используют флуконазол (Дифлюкан, Флюкостат, Микосист и др.). Он разрешен у детей с рождения. Флуконазол активен против дрожжеподобных грибов рода Candida, Rhodotorula и Malassezia furfur, а также дерматомицет, чувствительных к препарату. Флуконазол назначается по 3-5 мг/кг ежедневно 7-14 дней (капсулы или суспензия).
Тербинафин (ламизил и др.) назначают при инфицировании дерматомицетами и плесневыми грибами (Aspergillus, Penicillium), а также при кандидозной инфекции, устойчивой к флуконазолу. Препарат разрешен с 2-х лет. Дозы: 2-5 лет — 62,5 мг в сутки; 5-12 лет — 125 мг в сутки; 12-15 лет — 250 мг в сутки. Курс составляет 10-14 дней — при легком течении, 2-3 недели — при среднетяжелом, 3-4 недели — при тяжелом течении.
Проблема лечения гнойно-воспалительных заболеваний, являющаяся одной из самых древних в хирургии, продолжает оставаться актуальной (распространенность данного вида патологии, длительные сроки лечения больных). Основными принципами любого метода лечения гнойно-некротических процессов являются раннее удаление девитализированных тканей, подавление деятельности микрофлоры в очаге поражения, ускорение регенерации. Как писал Н. Н. Бурденко (1946): "Стремление удалить инфекцию было всегда задачей врачей - сначала на основании эмпирического мышления, а затем научного. Бактериологические средства в тот и другой период играли большую роль".
В настоящее время широкое распространение в лечении гнойной инфекции получили антибиотики. Накоплен большой клинический опыт и экспериментальные данные по лечению гнойно-воспалительных заболеваний мягких тканей и железистых органов (карбункулов, фурункулов, абсцессов, флегмон, панарициев, маститов, лимфаденитов и др.), гнойных заболеваний костей, суставов, легких и плевры.
Антибактериальная терапия должна проводиться с учетом состояния организма, изучения свойств возбудителя или ассоциаций их при смешанной флоре при индивидуальном назначении химиотерапевтических средств и биологически активных веществ. При этом необходимо учитывать, что антибиотики дополняют, но не заменяют хирургическое вмешательство.
Применение антибиотиков в хирургии различных нагноительных заболеваний показывает, что переоценка их возможностей у некоторых больных может повлечь пропуск момента, когда необходимо приступить к более рациональному первичному или дополнительному оперативному вмешательству. Успех лечения гнойно-воспалительных заболеваний определяется рациональным подходом к каждому больному, изучением особенностей и свойств возбудителя раневой инфекции или их ассоциаций, антибиотики не заменяют хирургического вмешательства, а лишь дополняют его.
Применение антибиотиков в гнойной хирургии в современных условиях представляет значительные трудности, что обусловлено изменением видового состава и свойств возбудителей. В последние годы получила широкое распространение лекарственная устойчивость микроорганизмов, которая наиболее выражена к антибиотикам "первого поколения" (бензилпенициллин, стрептомицин, левомицетин, тетрациклин). Это касается в первую очередь стафилококков и грамотрицательных бактерий (кишечная палочка, протей, палочка синезеленого гноя и др.), которые приобрели высокую степень антибиотикорезистентности (и даже антибиотикозависимость) вследствие мутагенного действия антибиотиков.
Известно, что среди возбудителей гнойно-воспалительных заболеваний определенное место занимают условно-патогенные микроорганизмы неспорообразующие (неклостридиальные) анаэробы, главным образом бактероиды, отличающиеся природной устойчивостью к большинству антибиотиков.
Высокая степень антибиотикорезистентности определяет строго дифференцированный подход к назначению антибиотиков, арсенал которых пополнился антибиотиками "второго поколения" - новые аминогликозиды, макролиды, полусинтетические пенициллины, цефалоспорины, линкомицин, фузидин, полусинтетические аминогликозиды и тетрациклины и др. По эффективности эти антибиотики в 2-3 раза превышают эффективность антибиотиков "первого поколения".
Среди основных антибиотиков, применение которых показано при лечении гнойно-воспалительных заболеваний, наибольшего внимания заслуживают приведенные ниже.
Пенициллины - бензилпенициллин (природный антибиотик).
Полусинтетические пенициллины: пенициллиназоустойчивые - оксациллин, метициллин, диклоксациллин; полусинтетические пенициллины широкого спектра действия - ампициллин, карбенициллин, ампиокс (комплексный препарат ампициллина и оксациллина).
Цефалоспорины - кефзол (цефазолин), цефалексин, цефуроксим - это цефалоспорины "первого и второго поколений". В настоящее время осваиваются полусинтетические цефалоспорины "третьего и четвертого поколений" - цефтазидим, цефотаксим (клафоран), цефтриаксон, цефепим (IV поколение) и др.
Аминогликозиды - гентамицин, канамицин, сизомицин, тобрамицин, полусинтетические аминогликозиды - амикацин и нетилмицин.
Тетрациклины - тетрациклин, окситетрациклин; полусинтетические тетрациклины - метациклин, доксициклин.
Другие антибиотики , применяемые для борьбы с неспецифической гнойной инфекцией, - линкомицин, фузидин, эритромицина фосфат (из группы макролидов).
Возможности бензилпенициллина ограничены, применение его возможно лишь при установлении к нему чувствительности микрофлоры. Для лечения гнойно-воспалительных заболеваний стрептомицин не применяется. Его применение возможно лишь для лечения некоторых форм туберкулеза, эндокардита (вызванного энтерококками) в сочетании с другими антибиотиками. Точно так же резко сужены из-за высокой лекарственной устойчивости и высокой токсичности показания к мономицину, и они ограничены Фармакологическим комитетом лишь кожным лейшманиозом.
Показания к назначению левомицетина также ограничены лишь случаями анаэробной неспорообразующей инфекции, когда он может применяться в комбинации с аминогликозидами. Точно так же ограничены показания к назначению противостафилококкового антибиотика ристомицина из-за его высокой токсичности.
Основными противостафилококковыми антибиотиками в современных условиях являются полусинтетические пенициллиназоустойчивые пенициллины (диклоксациллин, оксациллин, метициллин), оказывающие воздействие на резистентную стафилококковую флору. При устойчивости стафилококков к указанным антибиотикам или при аллергии к пенициллинам показано применение линкомицина, фузидина, эритромицина фосфата. Эти антибиотики эффективны и при гнойно-воспалительных заболеваниях, вызванных бактероидами.
К антибиотикам широкого спектра действия относятся полусинтетические пенициллины - ампициллин, карбенициллин, ампиокс. Они оказывают бактерицидное действие как на грамотрицательную, так и на грамположительную флору; широким спектром действия обладают также цефалоспорины и аминогликозиды, полусинтетические тетрациклины.
Комбинированное применение антибиотиков особенно показано при микробных ассоциациях. При подборе антибиотиков следует учитывать распределение их в организме, возможно взаимодействие между ними, которое может быть синергидным, антагонистическим, или индифферентным. Лучшим является вариант комбинации препаратов с синергидным действием. При этом необходимо применение препаратов с различным механизмом действия, а чувствительность микрофлоры должна быть ко всем антибиотикам, входящим в комбинацию.
Синергизм среди антибиотиков проявляется лучше всего внутри препаратов одной из групп, обладающих бактерицидным или бактериостатическим действием. Наиболее рационально сочетание антибиотиков с различным спектром действия, но сочетание антибиотиков, принадлежащих к одной группе препаратов (аминогликозиды, тетрациклины, макролиды и т.д.), не рекомендуется, что опасно из-за суммирования побочных реакций (токсическое действие). Например, нефротоксическое и ототоксическое действие аминогликозидов (стрептомицин, канамицин, мономицин, гентамицин и др.) усиливается при совместном применении этих препаратов или же при замене одного препарата другим из этой же группы. Исключение составляют антибиотики группы пенициллинов, в том числе и полусинтетические. Необходимость в ряде случаев сочетанного применения пенициллинов определяется различным их спектром.
Комбинированное применение антибиотиков лишь тогда эффективно, когда один из препаратов облегчает действие на микробную клетку другого и этим создается синергидный (усиливающий) эффект, или действие препаратов суммируется.
При гнойно-воспалительных хирургических заболеваниях, вызванных смешанной инфекцией, высокой эффективностью обладают сочетания полусинтетических пенициллинов и аминогликозидов.
При инфекциях, вызванных протеем, эффективным оказывается сочетание карбенициллина и аминогликозидов. При гнойно-воспалительных заболеваниях, вызванных анаэробной неспорообразующей флорой или смешанной аэробной и анаэробной инфекцией, показано лечение антибиотиками макролидной группы (эритромицин), линкомицином, левомицетином. Последний наиболее эффективен в сочетании с аминогликозидами.
Высокой эффективностью в отношении неспорообразующих анаэробов обладает метронидазол (трихопол).
Наиболее рациональными комбинациями антибиотиков в отношении воздействия на те или иные возбудители гнойной инфекции являются следующие:
золотистый стафилококк - метициллин и канамицин;
протей - ампициллин и канамицин; ампициллин и гентамицин; пенициллин и гентамицин;
синегнойная палочка - карбенициллин и гентамицин; карбенициллин и канамицин;
клебсиелла - цефалоспорины и канамицин;
энтерококк - цефалоспорины и стрептомицин, пенициллин и стрептомицин; пенициллин и канамицин; ампициллин и стрептомицин.
Методы применения антибиотиков в гнойной хирургии отличаются разнообразием. Широкое распространение получил парентеральный внутримышечный путь. В первые годы применения антибиотиков местное применение пенициллина при лечении гнойных ран оказалось более эффективным по сравнению с парентеральным. Способы местного применения антибиотиков были самые разнообразные. К ним относятся: примочки с раствором препаратов, припудривания порошком, инфильтрации очага воспаления раствором антибиотиков и т.д.
Метод местного применения антибиотиков в виде примочек, припудривания порошком препаратов при лечении гнойных ран, острых гнойных воспалительных процессов не получил распространения из-за его низкой эффективности, что определяется быстрым разрушением препарата в гнойной ране и быстрым развитием устойчивости микрофлоры к антибиотикам. Кроме того, фактором, определяющим неэффективность такого метода терапии, является наличие гнойных и некротических тканей в ране, на которые антибиотики не оказывают действия. Некротические ткани задерживают заживление ран, защищают микроорганизмы от воздействия антибиотиков.
Применение антибиотиков без учета резистентности микроорганизмов в связи с их теневыми сторонами нельзя считать оправданным. Антибиотики и антисептики способны лишь временно подавлять микробное загрязнение ран, задерживать развитие гнойной инфекции, оставляя в стороне такой важный процесс, как лизис некротических тканей, без которого немыслимо заживление.
Метод инфильтрации очага воспаления раствором антибиотиков с новокаином отличается эффективностью. При таком способе введения препарата вокруг воспалительного инфильтрата создается высокая концентрация антибиотиков, а введение их в новокаиновый инфильтрат способствует длительной задержке препарата в очаге воспаления.
Метод инфильтрации эффективен лишь в начальной, инфильтративной, стадии воспаления; в случаях перехода процесса в гнойную фазу показано оперативное лечение.
К отрицательным моментам инфильтрации очагов воспаления антибиотиками следует также отнести болезненность этой процедуры, неприемлемость метода при глубокой локализации очага воспаления при гнойных заболеваниях костей, а также отсутствие возможности целенаправленного антибактериального воздействия, так как возбудитель инфекции и чувствительность его к антибиотикам, как правило, остаются неизвестными.
Для лечения тяжелых форм гнойных ран пальцев и кисти, особенно при костных суставных формах панарициев, отличающихся длительным течением, возможно включать в комплекс лечебных мероприятий внутривенную анестезию с антибиотиками .
Внутривенное введение антибиотиков в растворе новокаина под жгутом позволяет выполнить операцию безболезненно.
Противопоказания ограничивают применение внутривенных вливаний антибиотиков при лечении гнойных заболеваний конечностей.
Хорошо разработанный метод внутрикостного введения лекарственных веществ (внутрикостная анестезия, переливание крови и др.) явились предпосылкой использования этого пути для введения антибиотиков при лечении гнойно-воспалительных процессов конечностей. Введение антибиотиков при этом может быть проведено фракционно, т.е. несколько раз в сутки шприцем вводят раствор антибиотиков через иглу, оставленную в кости. Использование жгута, наложенного на конечность выше воспалительного очага, способствует замедлению венозного кровотока, лучшей адсорбции антибиотиков в тканях конечности.
Внутрикостное введение антибиотиков позволяет создать необходимую концентрацию их в тканях и в крови. Метод равноценен внутривенному.
При локализации гнойных процессов на конечностях для создания высокой концентрации антибиотиков в очаге воспаления подкупает своей целесообразностью внутриартериальное введение препарата. Разновидностью внутриартериального введения антибиотиков являются длительная внутриартериальная инфузия и регионарная перфузия.
Положительным свойством внутриартериального введения антибиотиков при лечении гнойных заболеваний кисти является возможность создания высокой концентрации антибиотиков в ограниченном отрезке конечности, а использование манжетки сфигмоманометра позволяет удерживать препарат в тканях на необходимое время. Кроме того, внутриартериальное введение антибиотиков с новокаином создает достаточную анестезию, что позволяет безболезненно произвести операцию - вскрытие абсцесса, флегмоны, гнойных затеков, образовавшихся при недостаточном дренировании раны.
Стремление создать высокую концентрацию антибактериальных препаратов в очаге воспаления привело к использованию внутриартериального пути введения лекарственных веществ. При таком пути введения концентрация препаратов в органах и тканях брюшной полости увеличивается в несколько раз по сравнению с внутримышечным и внутривенным путями введения.
Основным возбудителем гнойно-воспалительных заболеваний в настоящее время является стафилококк, который отличается высокой резистентностью к антибиотикам "первого поколения" - пенициллину, стрептомицину, тетрациклину. Поэтому применение антибиотиков с учетом чувствительности к ним микрофлоры является непременным условием рациональной антибактериальной терапии. Неэффективность широко распространенных антибиотиков определяет целесообразность использования новых препаратов, обладающих противостафилококковой активностью. К таким новым антибиотикам, препаратам резерва, относятся полусинтетические аминогликозиды, цефалоспорины, линкомицин, фузидин и др. Кроме того, находят широкое применение нитрофурановые препараты (фурагин, фуразолидин и др.).
При стафилококковой инфекции мягких тканей эффективны метициллин, оксациллин - полусинтетические пенициллины, ристомицин; при смешанной инфекции наиболее эффективны аминогликозиды, сочетания антибиотиков с сульфаниламидами пролонгированного действия и нитрофуранами.
Эритромицин обладает высокой антибактериальной активностью в отношении устойчивых к пенициллину, тетрациклину, стрептомицину и другим антибиотикам штаммов стафилококков. Эффект эритромицина повышается при сочетании его с тетрациклином, олеандомицином.
В клинической практике к эритромицину развивается быстрая устойчивость микрофлоры, поэтому показаниями для применения его у больных с гнойными заболеваниями должны быть тяжелые случаи с устойчивой к другим возбудителям микрофлорой.
Среди антибиотиков имеются различия в действии их на микробную клетку, определяемые не только видовой специфичностью возбудителя, но и биологическими внутривидовыми особенностями. Так, аминогликозиды, полимиксины действуют на размножающихся микробов, а на те же виды возбудителя вне периода размножения они не оказывают действия. Поэтому применение указанных антибиотиков при хронической инфекции малоэффективно.
В основе антибактериальной терапии гнойно-воспалительных заболеваний, вызванных неспорообразующими анаэробами, лежит изучение лекарственной устойчивости микрофлоры. По своей природной устойчивости грамположительные и грамотрицательные анаэробные кокки высокочувствительны к большинству антибиотиков, а грамотрицательные бактерии, как правило, устойчивы к большинству антибактериальных препаратов. Исходя из этого, при инфекциях, вызванных анаэробными кокками, следует использовать бензилпенициллин и полусинтетические пенициллины, макролиды, линкомицин. Грамотрицательные анаэробные бактерии чувствительны к новейшим пенициллинам - азлоциллину и мезлоциллину. Активными препаратами являются также клиндамицин, цефотаксим, метронидазол, цефокситин.
Разработаны следующие схемы комбинированной антибактериальной терапии инфекций, вызванных грамотрицательными анаэробами: 1) ампициллин + гентамицин + трихопол; 2) левомицетин + гентамицин + трихопол; 3) гентамицин + трихопол; 4) линкомицин + гентамицин + трихопол; 5) рифампицин + гентамицин + трихопол; 6) рифампицин + бисептол + трихопол.
Во все схемы обязательно включен трихопол - метронидазол для перорального применения. Использование гентамицина, рифампицина связано с необходимостью подавления аэробного компонента инфекции. Применение данных препаратов по схеме с учетом регулярного "бактериологического" контроля и использования гипербарической оксигенации (ГБО) позволяет добиться хороших терапевтических результатов. Отсутствие эффекта от традиционной антибактериальной терапии, отрицательные результаты бактериологических посевов в аэробных условиях должны служить показанием к назначению препаратов, оказывающих действие на неспорообразующие анаэробы и использования ГБО.
Доценко Н.Я.
доктор медицинских наук, профессор
Терминология инфекций кожи и мягких тканей (ИКМТ) не унифицирована. С практической точки зрения они делятся на три группы (табл.). Основной источник ИКМТ - колонизирующие поверхность кожи золотистый и пиогенные стрептококки, проникающие в эпидермис при наличии повреждений.
Установление природы ИКМТ путем проведения бактериологического посева обязательно в тяжелых случаях, таких, как множественные ы и , расположение а на лице, вторичных и некротизирующих инфекциях. Лечение ИКМТ включает три основных компонента - местное воздействие, хирургическое пособие и антибиотикотерапию. Первичные пиодермии
Целлюлит - острое воспаление кожи и/или подкожной клетчатки с их уплотнением, гиперемией, отеком без клеточного некроза или нагноения, часто сопровождающееся лимфангиитом и регионарной лимфаденопатией. Фурункул - острое перифокальное воспаление волосяного фолликула, чаще возникающее на лице, шее, груди и ягодицах. Рецидивирование осложняется развитием еза.
До гнойного расплавления а рекомендуется покой, антисептические повязки (ихтиол не показан - способствует абсцедированию инфильтрата). Однако при локализации процесса, например, в преддверии носа, закладывают в нос 10% синтомициновую эмульсию. При поверхностном расположении а можно удалить некротический стержень. Фурункул лица угрожает менингеальными осложнениями, поэтому все манипуляции в этой области ограничиваются. При данной локализации а ограничивают речь, жевание. Системная антибиотикотерапия показана только при расположении ов на лице. Карбункул - конгломерат ов, образующийся в результате подкожного распространения инфекции с развитием гнойно-некротического воспаления глубоких слоев кожи, часто с отторжением некротических масс. Лечение а обычно оперативное. Если воспаление прогрессирует, несмотря на достаточный разрез, показана антибиотикотерапия.
Гидраденит ("сучье вымя") - локальное болезненное воспаление апокринных желез, обычно локализуется в подмышечной области или в паху.
Лечение в стадии инфильтрации консервативное (покой, исключается мытье очага поражения, антибиотикотерапия, ультрафиолетовое облучение, обработка кожи спиртом или антисептиками), при появлении флюктуации - вскрытие а. Таким образом, системная антибиотикотерапия проводится при локализации а на лице (и шее), при е. При е приоритет имеет хирургическое пособие. В легких случаях назначаются феноксиметилпенициллин, амоксициллин или макролиды. При овом е в легких случаях назначают цефалексин, амоксициллин/клавуланат внутрь, в тяжелых случаях - цефалоспорины II поколения (цефамандол, цефуроксим), клиническая эффективность которых доказана. При рецидивирующих ах проводится непрерывная антибиотикотерапия в течение 1-2 мес. (бициллин либо макролиды по 1 неделе каждый месяц).
В последнее время наблюдается рост штаммов метициллинорезистентных S. aureus (MRSA). Несмотря на редкость подобных случаев среди амбулаторных пациентов (1%), с учетом широкой распространенности ИКМТ и их дальнейшего роста, могут возникнуть проблемы при лечении, поскольку арсенал активных против MRSA средств ограничен ко-тримоксазолом (триметоприм/сульфаметоксазол), тетрациклинами и препаратом из группы оксазолидинонов (линезолид). Показано, что штаммы S.aureus, выделенные от госпитализированных пациентов с поверхностными ИКМТ, обладают высокой резистентностью к тетрациклину, гентамицину, ципрофлоксацину, клиндамицину, хлорамфениколу, эритромицину, сохраняя при этом чувствительность к фузидиевой кислоте и мупироцину.
Вторичные ИКМТ, возникшие на фоне сопутствующих заболеваний
Пролежни - ишемический некроз и изъязвление тканей над костным выступом, длительно подвергавшихся непрерывному давлению извне. При наличии в патологическом материале кокковой флоры назначают антибиотики, как при стрептококковом или овом е. При грамотрицательной инфекции или е используют амоксициллин/клавуланат, имипенем/циластатин, цефалоспорин IV поколения цефепим.
Синдром ической стопы (СДС) - комплекс анатомо-функциональных изменений, обусловленных ической нейропатией, микро- и макроангиопатией, остеоартропатией, приводящий к инфицированию мягких тканей стопы с развитием гнойно-воспалительного процесса, что в конечном счете заканчивается ампутацией конечности. Из участков поражения чаще высевают аэробную флору, нередко полимикробную.
Сложно дифференцировать инфицированные и неинфицированные язвы стопы, поскольку даже при глубокой инфекции у большинства больных отсутствуют повышение температуры тела, и увеличение СОЭ. С одной стороны, отсутствие этих признаков не исключает возможности инфекции, с другой - их присутствие при наличии язвы всегда свидетельствует о значительном повреждении.
Принципы лечения СДС: метаболический контроль,
При формирования а показано хирургическое вмешательство. Тяжело протекающие инфекции отличаются массивным ом, лимфаденитом с развитием септического состояния. Антибиотики выбора - имипенем/циластатин, эффективны ампициллин/сульбактам в сочетании с аминогликозидами, цефалоспорины III-IV поколений.
В 2002 году был опубликован систематический обзор 25 рандомизированных контролируемых испытаний по оценке эффективности местного и системного лечения трофических язв нижних конечностей, пролежней и ической стопы. Использование аллопуринола и диметилсульфоксида, повязок из активированного угля с серебром, медьсодержащих трипептида и сульфадиазина серебра повышало вероятность заживления трофических язв нижних конечностей по сравнению с плацебо и другими препаратами для местного применения. Нанесение оксихинолоновой мази способствовало заживлению пролежней. Авторы пришли к выводам, что местное применение некоторых антибактериальных средств способствует заживлению хронических язвенных поражений кожи. Лечение системными антибиотиками они рекомендуют при признаках системной инфекции. Рожистое воспаление (РВ), - инфекционная болезнь, вызываемая b-гемолитическим стрептококком (при тяжелом течении - полимикробными ассоциациями). Характеризуется очаговым серозным или серозно-геморрагическим воспалением кожи, слизистых оболочек, лихорадкой, интоксикацией.
По характеру местных проявлений выделяют тозную, тозно-буллезную, тозно-геморрагическую и буллезно-геморрагическую формы; по кратности течения - первичную, рецидивирующую, повторную; по распространенности местных проявлений - локализованную, распространенную, блуждающую, метастатическую; по тяжести течения - легкую, среднетяжелую и тяжелую.
При тяжелом течении РВ с интоксикацией или распространенным поражением кожи (особенно при буллезно-геморрагической форме) и частых рецидивах независимо от степени интоксикации и характера местного процесса,
Местное применение антибиотиков при РВ нецелесообразно, так как при таком способе использования они не уничтожают микрофлору, но изменяют ее состав.
Системная антибиотикотерапия при РВ обязательна и проводится амбулаторно новыми макролидами или цефаклором в течение 7-10 дней. Возможно использование доксициклина, при непереносимости - фуразолидона. В стационаре применяются бензилпенициллин, цефазолин или линкомицин 7-10 дней. При тяжелом течении, развитии а, флегмоны назначают цефалоспорины II-III поколения, защищенные пенициллины, в том числе в сочетании с фторхинолонами II поколения (ципрофлоксацин, офлоксацин), или монотерапию фторхинолонами III-IV поколений. Лечение рецидивирующего РВ проводится защищенными пенициллинами, фторхинолонами III-IV поколений.
Бициллинопрофилактика (бензатин бензилпенициллин 2,4 млн ЕД) предотвращает реверсию L-форм стрептококка в бактериальные формы. При трех и более рецидивах в год проводится круглогодичная бициллинопрофилактика 2-3 года с интервалом в 3-4 нед. (в первые месяцы интервал 2 нед.). При сезонных рецидивах антибиотикотерапию начинают за месяц до начала сезона заболеваемости с интервалом 3-4 нед. до 3-4 месяцев ежегодно.
Некротизирующие ИКМТ
Особенности:
- летальность - до 50%;
- как правило, полимикробная этиология с продукцией токсинов, подавляющих иммунитет макроорганизма;
- локализация инфекции в типичных случаях - промежность и нижние конечности;
- быстрое распространение (в том числе субфасциально) и нередко гнилостный распад тканей с образованием газа, отсутствием гнойного экссудата;
- истинная степень распространения инфекции определяется только при хирургической обработке.
Таким образом, лечение ИКМТ складывается из хирургического пособия, местной терапии и антибиотикотерапии. В связи со сменой состава и чувствительности возбудителей ИКМТ антимикробная терапия должна проводиться с учетом их мониторинга. Показаниями для назначения системных антибиотиков при ИКМТ являются наличие клинически выраженной общей воспалительной реакции либо опасная локализация процесса. Выбор антибиотика базируется на принципах их разумного применения: в легких случаях - b-лактамы, макролиды внутрь, при инфекции средней тяжести - защищенные пенициллины, цефалоспорины II-III поколений, фторхинолоны, при жизнеугрожающих инфекциях - карбапенемы, цефалоспорины или фторхинолоны III-IV поколений.
Литература
1. Березняков И.Г. Принципы разумного применения антибиотиков. Клиническая антибиотикотерапия, № 1 (2004).
2. Тутченко М.І., Ігнатовський Ю.В., Счастний В.М. Медикаментозна терапія бешихового запалення у хворих з обтяженою супутньою патологією. Клиническая антибиотикотерапия, № 4 (2002).
3. Файл Т. Диагностика и антимикробная терапия инфекций кожи и мягких тканей. Клиническая микробиология и антимикробная химиотерапия, № 2 (2003).
4. Шапиро А.В. Антибиотики и их применение при гнойно-воспалительных заболеваниях. Лікування та діагностика, № 1(1999).
5. Leibovici L. Обзор: местное применение некоторых антимикробных препаратов способствует заживлению хронических язвенных поражений кожи. Международный журнал медицинской практики, №3 (2002).
Получили широкое распространение при лечении кожных заболеваний. Механизм их действия сложен, он зависит от химической структуры препарата и характера группы, в которую он входит.
Большинство применяемых в настоящее время антибиотиков являются полусинтетическими или полностью синтетическими соединениями, которые иногда значительно активнее, чем их природные аналоги. Антибиотики активны в основном в отношении размножающихся бактерий.
Относительно быстро после внедрения антибиотиков в практику стали появляться сообщения о случаях возникновения устойчивости к ним микроорганизмов. В связи с этим было предложено использовать в практической работе антибиограммы, т. е. определять чувствительность к разным антибиотикам штаммов микроорганизмов, выделяемых у больных.
В то же время было установлено, что иногда возможно излечение инфекционного процесса, несмотря па устойчивость возбудителей к антибиотикам in vitro. Антибиотики, несомненно, оказывают и неспецифическое действие. По-видимому, это служит одной из причин их терапевтической эффективности в тех случаях, когда возбудители болезни резистентные к данному антибиотику. Кроме того, нельзя полностью отождествлять отношение микроорганизмов к антибиотикам in vitro и in vivo.
В дерматологической практике нашли применение представители всех групп антибиотиков. Вначале антибиотики чаще всего использовали при лечении пиодермических заболеваний. Однако затем выяснилось, что сфера их применения в дерматологии значительно шире. Однако очень широкое использование антибиотиков привело не только к возникновению резистентных штаммов микроорганизмов, но и к значительному учащению побочных явлений, большей частью аллергического характера.
Группа пенициллина . Пенициллин является активным терапевтическим средством при ряде заболеваний кожи, в первую очередь при большинстве клинических форм пиодермии как стафилококкового, так и стрептококкового происхождения, включая эпидемическую пузырчатку новорожденных, эксфолиативный дерматит новорожденных, рожу. Он эффективен также при сибирской язве, ангине Симановского-Плаута-Венсана, хронической мигрирующей эритеме и др. Кроме того, пенициллин оказывает благоприятное терапевтическое действие при хроническом атрофирующем акродерматите, лимфоцитоме, герпетиформном импетиго и др. Нередко пенициллин используют при проведении комплексной терапии и ряда других заболеваний — острой и подострой красной волчанки, диффузной и ограниченной склеродермии, красного плоского лишая и др. Пенициллин применяют также в тех случаях, когда различные кожные заболевания осложняются пиококковой инфекцией. Это нередко наблюдается при экземе, почесухе, герпетиформном дерматите и др.
Беизилпенициллина калиевую или натриевую соль вводят внутримышечно по 250 000-500 000 ЕД каждые 3-4 ч или же по 300 000-500 000 ЕД 2 раза в сутки. В качестве растворителя лучше использовать 1 — 2 мл 0,5% раствора новокаина. Курсовую дозу пенициллина определяют в зависимости от возраста больного, характера и тяжести заболевания и, главное, от степени терапевтической эффективности антибиотика в каждом конкретном случае.
Можно применять также новоцин, представляющий собой взвесь новокаиновой соли бензилненициллина в изотоническом растворе натрия хлорида. Новоцин вводят внутримышечно по 300 000 ЕД 3-4 раза в сутки.
Гораздо реже при лечении кожных болезней используют феноксиметилленициллин и бициллин.
Полусинтетические пенициллины весьма эффективны при инфекционных дерматозах, вызванных стафилококками и стрептококками, а также в тех случаях, когда последние осложняют течение неинфекционных дерматозов. По спектру антибактериального действия полусинтетические пенициллины подобны бензилпенициллину, но они эффективны в отношении штаммов микроорганизмов, резистентных к пенициллину, что связано с их устойчивостью к пенициллиназе.
Оксациллин хорошо всасывается из желудочно-кишечного тракта и сохраняет активность в кислой среде желудка, поэтому его назначают не только внутримышечно, но и внутрь за час до еды или через 2-3 ч после еды по 0,25-0,5 г каждые 4-6 ч. Продолжительность лечения варьирует от 7 до 20 дней. Оксациллин, как и метициллин, весьма эффективен при фурункулезе и вульгарном сикозе, превосходя по эффективности эритромицин и олеандомицин.
Ампициллин принимают внутрь независимо от времени приема пищи по 0,5 г 4 — 6 раз в сутки. В связи с тем что ампициллин воздействует также на ряд грамотрицательных микробов, его рассматривают как антибиотик широкого спектра действия.
При сопоставлении результатов лечения угревой сыпи оксациллином и ампициллином выявлено некоторое преимущество оксациллина. Хорошее терапевтическое действие при дерматозах стафилококковой природы оказывает ампиокс, представляющий собой комбинацию ампициллина и оксациллина в соотношении 2:1, так как благодаря содержанию оксациллина препарат активен в отношении пенициллиназообразующих стафилококков.
Препараты группы пенициллина могут вызывать разнообразные побочные явления. Чаще встречаются аллергические кожные высыпания — крапивница, сыпь, напоминающая таковую при кори, скарлатине, краснухе и др. При местном применении этих препаратов нередко развиваются аллергические контактные дерматиты, которые иногда возникают также у лиц, приготовляющих растворы пенициллина. Могут наблюдаться фиксированные высыпания, вызванные пенициллином. Необходимо также иметь в виду возможность появления высыпаний на коже в связи с наличием у больного повышенной чувствительности не к пенициллину, а к растворителям.
Пенициллин может не только обусловливать сенсибилизацию, но и явиться разрешающим фактором в развитии вторичных кожных реакций при грибковых и пиодермических заболеваниях. Особенно часто пенициллиновая сыпь наблюдается у больных эпидермофитией стоп. У лиц, склонных к аллергическим реакциям, особенно у тех, у кого периодически возникают крапивница, отек Квинке, приступы бронхиальной астмы и т.п., лечение пенициллином следует проводить с особой осторожностью. При длительном лечении пенициллином и некоторыми другими антибиотиками может развиться кандидоз.
В случае возникновения аллергических высыпаний при лечении пенициллином следует полностью прекратить его введение, назначить один из антигистаминных препаратов, хлорид кальция, кортикостероидный препарат.
При тяжелых аллергических и токсических явлениях, вызванных пенициллином, в последнее время применяют специфический энзим — пенициллиназу, разрушающую пенициллин, в результате чего он лишается антигенных и аллергизирующих свойств. В случае возникновения анафилактического шока необходимо немедленно ввести адреналин и кортикостероиды внутривенно. При длительном применении пенциллина в больших дозах целесообразно одновременно назначать В1 и В2, а также хлорид кальция.
Группа цефалоспоринов . В дерматологической практике применяют цефалоридин, цефазолин и цефалексин. Эти препараты оказывают бактерицидное действие на грамположительные и грамотрицательные кокковые микроорганизмы, в том числе на стрептококки, устойчивые к пенициллину, а также на сибиреязвенные палочки. При этом цефалоридин вводят внутримышечно по 20-30 мг/кг в сутки в 2-3 приема. Препарат можно применять при наличии у больного аллергии к пенициллину. Цефалексин активен в отношении грамположительной флоры, устойчивой к другим видам антибиотиков, его назначают по 500 мг через 12 ч в течение 7-14 дней.
Тетрациклины — антибиотики широкого спектра действия Они активны в отношении грамположительных и грамотрицательных бактерий, трепонем, риккетсий, хламидий и оказывают слабое действие на кислотоустойчивые бактерии. В основе их антибактериального действия лежит подавление биосинтеза белка микробной клетки на уровне рибосом. При этом микроорганизмы, устойчивые к одному из тетрациклинов, резистентны также к другим препаратам этой группы. Необходимо иметь в виду, что тетрациклины образуют трудно растворимые комплексы с ионами кальция, железа и других тяжелых металлов, поэтому во время лечения тетрациклинами не следует употреблять в пищу молочные продукты. Тетрациклины не рекомендуется принимать во время беременности и детям до 8 лет в связи с возможностью образования нерастворимых комплексов тетрациклина с кальцием и отложения их в костях, а также в эмали и дентине зубов.
В дерматологии из препаратов этой группы чаще применяют тетрациклин. Тетрациклин показан при тех же состояниях, что и пенициллин. Для предупреждения развития кандидоза его целесообразно применять вместе с нистатином. Тетрациклин хорошо зарекомендовал себя при лечении угревой сыпи. Мы назначаем его больным с угревой сыпью на длительный период, при этом в первые 20 дней по 1 000 000 ЕД в сутки, а затем 10 дней по 800 000 ЕД/сут. Имеются отдельные сообщения об эффективности тетрациклина при системной склеродермии.
Следует отметить эффективность тетрациклинов, в частности доксициклина гидрохлорида, у больных синдромом Рейтера, обусловленным хламидийной инфекцией. Доксициклина гидрохлорид, а также метациклина гидрохлорид и хлортетрациклина гидрохлорид иногда эффективны при актиномикозе, опоясывающем лишае, угревой сыпи, тяжело протекающей многоформной экссудативной эритеме и др. Доксициклина гидрохлорид оказывает выраженное действие, особенно в сочетании с левамизолом, у больных кожным лейшманиозом. Дозы препаратов и длительность лечения зависят от характера заболевания, переносимости лечения, а также от выраженности их терапевтического действия.
При поверхностных пиодермиях широко применяют мази и аэрозоли, содержащие тетрациклины, а также тетрациклины и кортикостероиды. Из побочных явлений, возникающих при применении тетрациклинов, следует отметить фиксированную медикаментозную эритему, лихеноидную реакцию, кандидоз, диспепсические явления и др. При длительном лечении тетрациклинами больные должны принимать нистатин, витамины В1 и B2.
Группа стрептомицина. Эта группа включает несколько препаратов, основным из которых является стрептомицина сульфат. Его вводят внутримышечно. Раствор для инъекций готовят непосредственно перед введением из расчета 1 000 000 ЕД на 2-5 мл стерильного изотонического раствора натрия хлорида, воды для инъекций или 0,25-0,5% раствора новокаина. Суточная доза препарата 0,5-1 г. Длительность его введения зависит от формы и тяжести заболевания.
Стрептомицин оказывает выраженное действие на некоторые грамотрицательные и грамположительные бактерии, а также на кислотоустойчивые бактерии и трепонемы. Наибольшее значение в медицинской практике имеет действие стрептомицина на микобактерии туберкулеза и синегнойную палочку.
В дерматологии стрептомицин применяют внутримышечно и местно. Он оказался эффективным при парентеральном применении у больных туберкулезными заболеваниями кожи, в первую очередь туберкулезной волчанкой, колликвативным и уплотненным туберкулезом кожи. Отмечены очень хорошие результаты при введении раствора стрептомицина в очаги поражения и фистулезные ходы. Имеются наблюдения клинического выздоровления некоторых больных острой красной волчанкой после повторного парентерального применения стрептомицина.
Стрептомицин может вызывать побочные явления. Наиболее тяжелым осложнением является токсическое действие на слуховой нерв, следствием чего может быть глухота большей или меньшей степени выраженности. Вероятность развития этого осложнения прямо пропорциональна величине суммарной дозы стрептомицина, введенной больному. Кроме того, стрептомицин может вызвать токсидермию и контактные аллергические дерматиты, так как он является довольно сильным аллергеном. В связи с этим лицам, занятым приготовлением раствора стрептомицина, рекомендуется работать в резиновых перчатках.
Антибиотики-аминогликозиды. Антибиотики этой группы близки по структуре к стрептомицину. Спектр их действия широк, они оказывают бактерицидное действие, особенно на грамотрицательные бактерии. К этим антибиотикам относятся неомицина сульфат, мономицин, канамицин, гентамицина сульфат.
Неомицина сульфат в дерматологии применяют в основном местно; его вводят в состав мазей, кремов, аэрозолей, содержащих кортикостероиды. При этом следует учесть, что неомицин весьма эффективен в отношении стафилококков и малоактивен в отношении стрептококков, поэтому применение наружных средств, содержащих неомицин, показано при поверхностных стафилококковых заболеваниях кожи, а также при зудящих и аллергических дерматозах, осложненных стафилококковой инфекцией.
Мономицин в дерматологической практике применяют главным образом для лечения лейшманиоза кожи. Препарат принимают внутрь по 0,25 г 4-6 раз в сутки, одновременно наружно назначают 2-3% мономициновую мазь. Внутримышечно мономицин вводят по 0,25 г 3 раза в сутки. Его применяю и течение 10-12 дней. Подобно другим антибиотикам этой группы, мономицин оказывает нефротоксическое действие, поэтому лечение кожного лейшманиоза мономицииом проводят под контролем состояния мочи больного.
Канамицин в дерматологии используют для лечения туберкулеза кожи, особенно при устойчивости микобактерий туберкулеза к стрептомицину.
Гентамицина сульфат действует на грамположительную и особенно па грамотрицательную флору. В дерматологической практике его применяют при пиодермии местно в виде 0,1% мази.
Как и препараты группы стрептомицина, антибиотики-аминогликозиды оказывают выраженное ототоксическое действие, поэтому бесконтрольное применение этих препаратов может привести к потере слуха.
Антибиотики-макролиды . В эту группу входит эритромицин, который по спектру действия близок к пенициллину. Оказывая выраженное действие на грамположительную флору, он слабо или совсем не действует на грамотрицательные бактерии. Препарат хорошо переносится, в том числе больными, страдающими аллергическими заболеваниями и в случае непереносимости пенициллина. Показаниями к его применению являются стафилококковые заболевания кожи. Эритромицин назначают внутрь по 0,25 г 3-4 раза в сутки, а также местно в виде эритромициновой мази.
В последние годы в дерматологической практике с успехом применяют эрициклин — препарат, содержащий смесь равных количеств эритромицина и окситетрациклина дигидрата. Причиной высокой лечебной активности комбинированного применения антибиотиков является одновременное действие компонентов на отдельные структурные элементы, ферментные системы и биохимические процессы в клетках микробов-возбудителей. Кроме того, применение сочетания антибиотиков с различной направленностью действия тормозит развитие антибиотикоустойчивости микроорганизмов, способствует восстановлению их чувствительности к антибиотику. Этим объясняется хороший терапевтический эффект эрициклина, назначаемого по 0,25 г 4 раза в сутки в течение 16-20 дней при хронических формах пиодермии, в том числе в комбинации с иммуномодуляторами.
Олеандомицина фосфат иногда дает эффект при заболеваниях, возбудители которых устойчивы к эритромицину. Обычно его применяют в комбинации с тетрациклином в виде препарата олететрина. Помимо кокковой флоры, препарат действует на хламидии, трепонемы, микобактерии туберкулеза. В связи с этим олететрин показан не только при туберкулезе, но и при всех формах пиодермии, болезни Рейтера хламидийной этиологии, туберкулезе кожи, язвенно-некротическом стоматите и др. Олететриновую мазь с успехом применяют при поверхностных пиодермиях.
Группа левомнцетина включает левомицетин и синтомицин. Левомицетин синтетический антибиотик. Его назначают внутрь по 0,5 г 4 раза в сутки при поверхностных пиодермиях, обыкновенных угрях для ликвидации вспышки заболевания, в том числе при устойчивости возбудителя заболевания к пенициллину стрептомицину, сульфаниламидным препаратам.
При лечении левомицетином могут возникать побочные явления, преимущественно аллергического характера: крапивница, коревидные, скарлатиноподобные и варнолиформные высыпания. Он может явиться причиной обострения экземы, сопровождающегося образованием экзематидов; иногда при применении левомнцетина наблюдаются желудочно-кишечные расстройства и др.
Синтомидин из-за возможности развития побочных явлении в настоящее время применяют только для наружного лечения поверхностных пиодермии, трещин сосков и др.
Рифамицины полусинтетические соединения, иногда используемые для лечения хронической пиодермии. Рифампицин в сочетании с диафенилсульфоном и диуцифоном с успехом используется для лечения лепроматозного типа лепры.
Новые антибиотики группы хинолинов — препараты широкого спектра действия, весьма активные в отношении грамположительной и грамотрицательной флоры. Они показаны во всех случаях дермии, при этом эноксацин лучше действует на грамотрицательные бактерии, устойчивые к другим антибиотикам. Эноксанин при пиодермии назначают внутрь по 400 мг. через 12 ч в течение 7-14 дней.
Все перечисленные антибиотики, особенно широкого спектра действия, при длительном применении могут вызвать кандидоз разной локализации. При этом чаще происходит активизация дрожжеподобных грибов на слизистой оболочке полости рта и наружных половых органов, реже кандидоз возникает на слизистой оболочке гортани, глотки, пищевода, прямой кишки, а также в бронхах и легких. Кандидоз внутренних органов может привести к смерти больных.
Основной причиной развития кандидоза при лечении антибиотиками является дисбактериоз, возникающий в результате подавления ими кишечных микроорганизмов — конкурентов дрожжеподобных грибов, вследствие чего нарушается процесс образования этими бактериями витаминов комплекса В, преимущественно В1 и В2. В то же время антибиотики оказывают стимулирующие влияние на рост дрожжеподобных грибов как в пищеварительном тракте, так и в других местах. При этом не исключена возможность токсического действия антибиотиков на слизистую оболочку пищеварительного тракта, что облегчает внедрение и развитие устойчивых к ним грибов.
При подозрении на развитие кандидоза следует произвести соответствующие лабораторные исследования и в случае подтверждения диагноза отменить применявшийся препарат в назначить нистатин, антигистаминные препараты, а также препараты кальция, витамины В1, В2, С. При длительном лечении антибиотиками широкого спектра действия с целью профилактики кандидоза больной должен принимать нистатин, витамины В, и В2.
При наличии пиодермии или осложнений дерматозов инфекцией, вызванной грамположительной флорой, мы наблюдали хороший терапевтический эффект от применения линкомицина гидрохлорида и фузидин-натрия. Мы использовали эти препараты и для санации организма больных дерматозами, у которых имелась фокальная инфекция, например при синдроме Мелькерсона-Розеиталя, многоформной экссудативно» эритеме и др. Имеются отдельные сообщения об эффективности линкомицина при угревой сыпи.
Линкомицина гидрохлорид принимают внутрь за 1-2 ч до еды по 0,5 г 3 раза в сутки или вводят внутримышечно по 0,6 г 2 раза в сутки, а также применяют как наружное средство в виде мази и пасты.
Фузидин-натрий принимают внутрь по 0,5 г 3 раза в сутки.
Грамицидин — антибиотик местного применения. Его выпускают в виде 2% спиртового раствора и с успехом применяют для лечения импетиго, вульгарной эктимы, хронических пиококковых язв, трещин кожи и др.
При заболеваниях, вызванных синегнойной палочкой, показано применение полимиксиновой мази, содержащей 20000 ЕД полимиксина М сульфата на 1 г основы.
Противогрибковые антибиотики активны в отношении различного вида патогенных грибов.
Нистатин и леворий действуют на дрожжеподобные грибы рода Candida и аспергиллы. В связи с этим они эффективны при кандидозе любой локализации. Эти препараты применяются также с профилактической целью для предупреждения развития кандидоза при длительном лечении антибиотиками. С лечебной целью нистатин принимают внутрь по 5 000 000-6 000 000 ЕД/сут, с профилактической — по 1500 000 — 2 000 000 ЕД/сут. Для местного лечения кандидоза используют нистатиновую мазь, в 1 г которой содержится 100 000 ЕД нистатина. Дозы леворина примерно в 2 раза меньше указанных доз нистатина, его назначают по 500 000 ЕД 3 раза в сутки. Местно применяют левориновую мазь.
При лечении кандидоза слизистой оболочки полости рта местно можно рекомендовать полоскания водной взвесью леворина. Эту взвесь можно применить также для лечения кандидоза слизистых оболочек половых органов у женщин. Нистатин очень редко вызывает побочные явления в виде тошноты и расстройства деятельности кишечника.
Высокой антимикотической активностью против дрожжевых и дрожжеподобных грибов обладает полиеновый антибиотик амфотерицип В. Препарат вводят внутривенно при лечении тяжелых форм капдидоза, резистентных к другим методам лечения. При внутривенном введении амфотерицина В нередко возникают побочные явления, иногда тяжелые. Для наружного лечения кандидозов применяют амфотерициновую мазь, содержащую 30 000 ЕД на 1 г основы.
Амфоглюкамин — также противодрожжевой полиеновый антибиотик. В отличие от амфотерицина В его принимают внутрь по 400 000-600 000 ЕД/сут в течение 10 дней. Однако он вызывает те же побочные явления, что и амфотерицин В.
Микогентин против возбудителей глубоких микозов и дрожжеподобных грибов близок к амфотерицину В и обладает высокой активностью. Препарат назначают для приема внутрь при кандидозах по 250 000 ЕД 2 раза в сутки в течение 10- 14 дней. Микогептиновую мазь применяют для наружного лечения кандидоза.
Гризеофульвин-противогрибковый антибиотик, оказывающий фунгистатическое действие на разные виды дерматофитов, в связи с чем его с успехом применяют для лечения трихофитии, микроспории, фавуса, микозов стоп и др. Гризеофульвин принимают внутрь во время еды. Взрослым препарат назначают по 0,5-2 г/сут, при лечении детей разовая и суточная доза зависит от характера заболевания, возраста и массы тела ребенка. Лечение трихомикозов, микозов стоп с поражением ногтей проводят длительно. Одновременно с гризеофульвином рекомендуется принимать витамины С, B1, В2, никотиновую кислоту.
Гризеофульвин — малотоксичный антибиотик. Подавляющее большинство вызываемых им побочных явлений относится к категории легких: головная боль, головокружение, утомляемость, парестезии, тошнота и незначительные желудочно-кишечные расстройства, тяжесть в груди и др. Редко возникают изменения крови. В отдельных случаях возникает сыпь на коже, большей частью аллергического характера. После прекращения приема гризеофульвина побочные явления обычно проходят, причем в большинстве случаев затем можно продолжить лечение этим антибиотиком. При развитии слабо выраженных побочных явлений, как правило, достаточно лишь несколько уменьшить суточную дозу препарата, не прекращая его применения.
Исследования Ж. В. Степановой и соавт. показали, что при длительном лечении детей, больных микроспорией, гризеофульвином он подавляет защитные силы организма, вызывая обострения очагов хронической инфекции, в частности хронического тонзиллита. В связи с этим при выявлении у таких детей признаков хронического тонзиллита, а также других заболеваний ЛОР-органов у них следует как можно раньше санировать носоглотку.
Циклоспорин А, новый иммуносупрессивный антибиотик, по данным Н. Zachariae и К. Thestrup-Pedersen. эффективнее у больных псориазом из-за его селективного действия на Т-хелперы, в том числе и при пустулезном псориазе типа пустулезного акродермагита. Вначале циклоспорин А назначали в дозе 14 мг/кг в сутки, а затем дозу уменьшали до 5 мг/кг.
N. Kato и соавт. отметили, что циклоспорин A дает хорошие результаты при лечении псориаза и ихтиоза.
С. Frances и соавт. сообщили об успешном местном применении циклоспорина А у 4 больных красным плоским лишаем слизистой оболочки полости рта. Препарат растворяли в растительном масле, аппликации проводили 4 раза в сутки, на что было израсходовано 25 мг циклоспорина А. М. Pilgrim сообщила о возникновении саркомы Капоши у 40-летнего больного через 3 мес. после трансплантации почки на фоне иммуносупрессивной терапии циклоспорином А.
Бактериальные . Передача кожных инфекций осуществляется посредством контактного механизма. Заболевания быстро распространяются в местах скопления людей и в условиях антисанитарии. Возбудителями кожных инфекций могут быть многие микроорганизмы. Наиболее распространены Staphylococcus aureus и Streptococcus pyogenes.
Бактерии возбудители инфекций кожи и мягких тканей
:
- S. aureus: импетиго, фурункулёз, невскрывающийся фурункул, токсический эпидермальный некролиз, острая паронихия
- S. pyogenes: целлюлит, рожа, импетиго
- С. diphtheriae: дифтерия (кожная форма)
- М. tuberculosis: волчанка обыкновенная
- М. marinum: хронические язвенные поражения кожи
- М. ulcerans: деструктивные язвы (язва Бурули)
- С. minutissimum: эритразма
- Pseudomonas aeruginosa: колонизация ожогов
- Erysipelothrix rhusiopathiae: эризипелоид
При целлюлите , вызванном S. pyogenes, S. aureus, Pasteurella multocida, реже вибрионами, обитающими в морской воде, и грамотрицательными бациллами, происходит поражение всех слоев кожи. Микроорганизмы проникают в организм человека через повреждённые участки кожи, раны и места укусов насекомых. Эмпирическое лечение флуклоксациллином необходимо начинать до получения результатов бактериологического исследования. В тяжёлых случаях применяют внутривенные антибактериальные препараты (бензилпенициллин и флуклоксациллин).
Некротизирующий фасцит - быстро прогрессирующая инфекция, поражающая также кожу и подкожную клетчатку. Заболевание развивается в результате микст-инфекции, вызванной аэробными и анаэробными микроорганизмами, а также вследствие моноинфекции S. pyogenes. Болезнь быстро прогрессирует и может привести к смерти пациента за очень короткое время. Большую роль в лечении играет успешное иссечение инфицированных некротических тканей, проводимое на фоне лечения бензилпенициллином, цефалоспоринами третьего поколения и метронидазолом.
Эритразма - поверхностная инфекция, возникающая на сгибательных поверхностях конечностей и вызываемая Corynebacterium minutissimum. Очаги поражения флюоресцируют в ультрафиолетовом свете. Возбудитель может быть выделен при посеве. Для лечения применяют эритромицин или тетрациклин.
Рожа - стрептококковая инфекция, поражающая органические участки кожи на лице или голенях. При обследовании отмечают обычно повышение количества лейкоцитов в периферической крови. Для лечения назначают приём внутрь амоксициллина и флуклоксациллина; в тяжёлых случаях может потребоваться внутривенное введение антибиотиков.
Эризипелоид - зоонозная инфекция, вызываемая Erysipelothrix rhusiopathiae. Местный очаг (обычно пальцы рук) характеризуется развитием эритемы красно-фиолетового цвета. В группу риска входят мясники (поражаются пальцы рук при работе с инфицированным мясом, чаше свиньи) и рыбаки. В большинстве случаев заболевание разрешается самостоятельно, но применение внутрь пенициллина или тетрациклина позволяет ускорить процесс выздоровления, назначение антибиотиков обязательно при развитии вторичной бактериемии.
Ожоги могут стать причиной инфекции, вызванной Pseudomonas aeruginosa, S. aureus, S. pyogenes и иногда бактериями кишечной группы. Возможно заражение антибиоти-коустойчивыми формами микроорганизмов. Бактериальное поражение может привести к отторжению пересаженной кожи и вторичной бактериемии.
Паронихия . Паронихия, или воспаление околоногтевой ткани, - распространённое заболевание, возникающее вследствие бактериальной инвазии (например, S. aureus) в местах повреждения кутикулы. При этом возникают боль, отёчность с последующим формированием небольшого абсцесса. Абсцесс дренируют и назначают антибактериальную терапию (флуклоксациллин и др.).
Причины инфекций кожиКожные проявления системных инфекций
На коже могут отражаться проявления системных инфекций. Ярким примером может служить петехиальная сыпь при менингококковой септицемии - несомненный признак тяжёлого сепсиса. У пациентов с синегнойной септицемией на коже возникают гангренозные очаги (гангренозная эктима). Менее выражены кожные изменения при эндокардите (кровоизлияния у оснований ногтей). При стафилококковой септицемии возникают участки инфаркта кожи, а при некоторых вирусных заболеваниях высыпания на коже становятся частью характерной клинической картины (ветрянка и корь).
Для вируса простого герпеса кожные покровы - первичный очаг инфекции. Некоторые штаммы Staphylococcus aureus и бета-гемолитических стрептококков вызывают системные заболевания, обусловленные действием токсинов и сопровождающиеся различными кожными изменениями: при синдроме токсического шока - генерализованная и сыпь на ладонях, при скарлатине - сыпь с бледностью носогубного треугольника, а при синдроме ошпаренной кожи у новорождённых - сильное шелушение.
Бородавки как инфекция кожи
Папилломавирус человека поражает клетки кожи и усиливает их репликацию, в результате чего формируется бородавка (папиллома). Существуют папулёзные, пятнистые и мозаичные виды папиллом, а также подошвенная (роговая) бородавка. Заболевание передаётся при непосредственном контакте с больным, а также через предметы общего пользования особенно при повышенной влажности (при совместном купании в бассейне).
Передача генитальных бородавок (остроконечных кондилом) осуществляется половым путём. Диагноз устанавливают на основании клинических признаков. Для определения вируса остроконечных кондилом применяют реакцию иммунофлюоресценции и полимеразную цепную реакцию.
Папилломавирусы вызывают злокачественные новообразования шейки матки (тип 16 и 18) и гортани (тип 6 и 11). В настоящее время существуют вакцины против виусов типа 16 и 18, которые формируют продолжительный иммунитет.
Папилломы со временем самостоятельно исчезают, не оставляя рубцов (за исключением случаев у людей со сниженным иммунитетом). Очень часто для самолечения применяют местные кератолитические вещества (салициловая кислота). При генитальных бородавках используют подофил щитовидный*. В качестве альтернативы применяют криотерапию, ускоряющую исчезновение папиллом. Прижигание в настоящее время не рекомендуют для частого использования у одного пациента.
Некоторые штаммы поксвирусов поражают кожный покров и вызывают возникновение характерных симптомов (например, контагиозный моллюск и контагиозный пустулёзный дерматит).
Дерматофитозы - грибковые инфекции кожи
Клинические признаки дерматофитозов . При дерматофитии (стригущем лишае) возникают бляшки, сопровождаемые зудом и покраснением. Со временем их диаметр увеличивается, а в центре образуется бледное пятно. При хроническом поражении ногтей наблюдают обесцвечивание и истончение ногтей, а при заболеваниях кожи головы - облысение и рубцевание. В основе названия заболевания лежит место заражения, например дерматофития головы (tinea capitis - стригущий лишай), дерматофития туловища (tinea corporis).
Лабораторная диагностика грибковых инфекций кожи . При инфекции кожного покрова отмечают свечение поражённых участков в ультрафиолетовом свете.
В лабораторию доставляют сухие соскобы с поражённых участков кожи, образцы ногтей и волос. При нагревании в растворе натрия гидроксида они обесцвечиваются, и во время микроскопии становятся видны гифы грибов. Дерматофиты растут на декстрозосодержащем агаре Сабурада при температуре 30 °С в течение четырёх недель.
В основе идентификации лежат морфологические свойства колоний , особенности микроскопической картины (окраска лактофеноловым синим), биохимическое исследование, а также секвенирование 18S рибосомальной РНК гена.