На протяжении первых нескольких лет жизни любой, даже самый здоровый ребенок, болеет детскими инфекционными болезнями. После этого организм имеет иммунологическую память к некоторым видам вирусов, что позволяет ребенку в дальнейшем не болеть этими болезнями. Давно известно, что переболеть детскими инфекционными болезнями нужно именно в детском возрасте, когда процесс переносится легче. У докторов стоит задача - вовремя выявить болезнь, дифференцировать ее и грамотно помочь организму бороться с недугом. Какие основные детские инфекционные болезни? Чем они отличаются друг от друга по клинической картине?
Какая сыпь при основных детских инфекционных болезнях?
К основным детским инфекционным болезням относятся: корь, эпидемический паротит, краснуха, ветряная оспа, скарлатина и инфекционная эритема. Пути заражения этими детскими инфекционными болезнями - воздушно- капельный. Наименьший инкубационный период имеет скарлатина – от нескольких часов до 7 дней. Инфекционная эритема и корь имеют период инкубации 1-2 недели, паротит, корь и ветряная оспа имеют наиболее длительный период инкубации- 2-3 недели.
Симптом интоксикации, что подразумевает головную боль, сильную слабость, ломоту в теле и капризы ребенка, наиболее выражен при коре и скарлатине, при других болезнях интоксикация умеренная. Соответственно, повышение температуры тела при кори и скарлатине может достигать 40 0 С и выше. Но основной критерий, который учитывается при диагностике детских инфекционных болезней - это характер сыпи и ее локализация.
Характер сыпи при детских инфекционных болезнях:
- Корь – сыпь пятнисто - папулезная, плоская, имеет разный диаметр, полиморфная, способна сливаться. Сыпь появляется этапно, после 3 суток.
- Краснуха – мелко - пятнистая сыпь на неизмененной коже, которая не сливается между собой. Не отмечается этапность. Экзантемы на разгибательных поверхностях. Сыпь появляется с первого дня болезни.
- Эпидемический паротит – высыпания отсутствуют.
- Скарлатина – мелко - точечная сыпь ярко- красного цвета на гиперемированной коже. Она со временем сливается, и образовывается сплошное покраснение. Сыпь появляется с первого дня болезни.
- Ветряная оспа – характеризуется ненастоящим полиморфизмом. То есть, сначала элемент сыпи – розеола, позже она превращается в папулу, потом в везикулу, потом в пустулу с содержимым. После вскрытия пустулы образовываются корочки. Одновременно на коже могут быть все эти элементы. Сыпь при ветряной оспе зудящая, появляется в конце первых суток или в начале вторых суток.
- Инфекционная эритема – сначала появляются красные точки, затем пятна, которые позже стают припухшими с бледным центром внутри.
Локализация сыпи при детских инфекционных болезнях
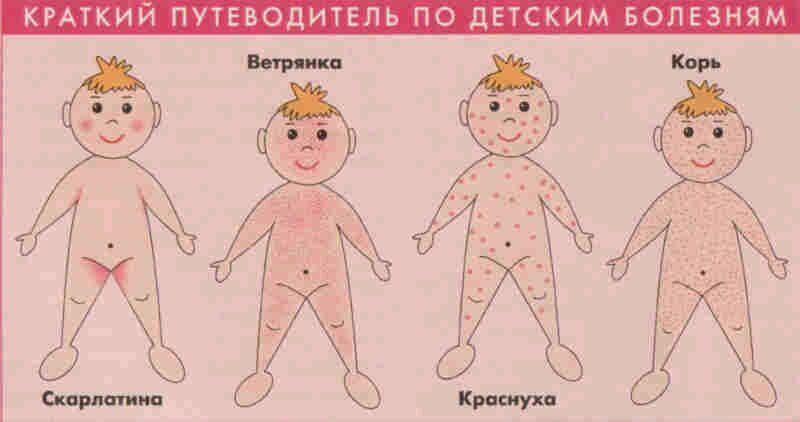
Важное значение имеет не только характер и сроки появления сыпи, но и ее локализация. Локализация сыпи при детских инфекционных болезнях:
- Корь – сыпь появляется на лице и за ушами, распространяясь на тело и руки.
- Краснуха – высыпания появляются на лице, затем распространяется на все тело. Присутствуют экзантемы на разгибательных поверхностях рук, энантемы на мягком небе.
- Скарлатина – элементы сыпи отмечаются по всему телу, наиболее ярко локализируясь в складках. Единственное место, где сыпь отсутствует - носогубной треугольник.
- Ветряная оспа – высыпания на всем теле и лице, распространяясь на слизистые оболочки.
- Инфекционная эритема – сыпь появляется сначала на щеках, распространяясь по всему телу.
Помимо кожи, при детских инфекционных болезнях, патологическим изменениям подлежит и слизистая оболочка.
Изменения слизистых оболочек при детских инфекционных болезнях
При наличии кори у ребенка, на слизистой оболочке ротоглотки присутствуют специфические изменения – пятна Филатова - Коплика, которые выглядят как белые маленькие маковые крупинки. Слизистая отечная и полнокровная. У ребенка отмечается светобоязнь и блефароспазм.
При краснухе отмечается назофарингит, отечность и энантемы на мягком небе. Скарлатина проявляется наличием четкой границы между мягким и твердым небом, что в медицине имеет название «горящий зев». Мягкое небо при этом имеет ярко - красный цвет, отграниченный от твердого неба. При скарлатине развивается тонзиллит.
Ротоглотка при ветряной оспе отечна, гиперемирована, наблюдается афтозный стоматит. При эпидемическом паротите ротоглотка отечна, гиперемирована, отмечается положительный симптом Мурса (отечность и гиперемия стенонового протока). Для инфекционной эритемы характерен ринит.
При выявлении у ребенка детской инфекционной болезни, следует немедленно начать специфическое лечение во избежание опасных для жизни осложнений.
- Назад
- Вперёд
Нам пришло несколько писем с одинаковой просьбой — дать табличку, сверяясь с которой родители могли бы сами диагностировать детские инфекционные болезни
. Речь, конечно же, идет о самых распространенных — таких как , ветряная оспа, краснуха. Все эти болезни можно объединить даже по чисто внешним проявлениям — они сопровождаются сыпью на коже
.
Нам, конечно, не жаль дать такую табличку, если бы не некоторые соображения. Ну, во-первых, надо принимать во внимание все возрастающее количество случаев нетипичного проявления этих заболеваний. А во-вторых, нельзя забывать о так называемом дифференциальном диагнозе, когда врачи говорят: да, действительно, это именно такое заболевание, а не пяток похожих на него, но требующих иного подхода к лечению, других карантинных мер и т.п. Так что таблица эта могла бы служить только в качестве грубого, приблизительного пособия, но не более того.
Для начала же одно общее правило: всякий ребенок с любым высыпанием на коже должен считаться потенциально опасным для окружающих как распространитель возможной инфекции. Значит, с ним нельзя приходить в поликлинику на общий прием и сидеть в общей очереди. Врач должен осмотреть его или дома, или в специальном боксе. Это поможет избежать многих неприятностей не столько самому заболевшему, сколько тем, кто его окружает.
Ветряная оспа у ребенка
Заболевание вызывается вирусом причем источником заражения может быть не только больной ветряной оспой, но и человек, страдающий опоясывающим лишаем, — возбудитель здесь один и тот же. Ветряная оспа (или попросту ветрянка) передается воздушно-капельным путем. Больные заразны с конца инкубационного периода до 5-го дня после появления высыпаний. Инкубационный, то есть скрытый, период длится от 10 до 23 дней — иными словами, ребенок не может заболеть ветрянкой раньше 10-го дня после контакта с другим больным и вряд ли заболеет после 23-го. Это важно: получается, что ребенок, контактировавший с заболевшим, до 10-го дня может находится в коллективе без опасности заразить кого-либо еще.
В основном ветряной оспой болеют дети
от 2 до 7 лет, но в редких случаях могут болеть новорожденные и взрослые.
Главный признак заболевания — появление сыпи, состоящей из отдельных пятнышек. Каждое пятнышко со временем превращается в узелок (папулу), узелок становится пузырьком (везикулой), который лопается, оставляя после себя корочку. Первые высыпания (это важно знать!) обычно бывают на волосистой части головы, где их и пытается обнаружить врач.
Казалось бы, все просто: увидел соответствующий элемент — ставь диагноз. И в 90% случаев так оно и происходит. Но как быть с оставшимися 10%? Здесь могут подстерегать различные каверзы. Во-первых, сыпь может быть и очень обильной, захватывающей даже слизистые оболочки, и очень скудной, состоящей всего из нескольких элементов. Обычно новые высыпания повторяются в течение 3-5 дней, но бывает и так, что возникнув в первый день, сыпь более не появляется.
Наряду с легчайшими формами ветряной оспы случаются и очень тяжелые, когда пузырьки наполняются кровью, омертвляются, оставляют после себя глубокие язвы, инфицируются. Сыпь может появляться и во рту, и на половых органах, и даже внутри организма — на внутренней части пищевода и стенках кишечника. И все это ветряная оспа.
Дифференцировать ветрянку нужно по крайней мере с шестью заболеваниями, среди которых укусы насекомых, чесотка, строфулюс. Вывод из всего этого может быть только один: увидели подозрительные пузырьки на волосистой части головы — зовите врача и никуда такого ребенка не водите. Ветрянка чрезвычайно заразна.
Корь у ребенка
Корь относится сейчас к так называемым управляемым инфекциям, то есть тем, против которых проводится вакцинация. Это заболевание вызывается вирусом, передается воздушно-капельным путем и сопровождается общей интоксикацией, а также выраженными катаральными явлениями (температура, грубый лающий кашель, ). Сыпь преимущественно в виде пятен, которые иногда немного выступают над кожей.
Инкубационный период обычно длится 9-17 дней после контакта с заболевшим, но если ребенку перед этим с целью профилактики ввели гаммаглобулин, он может растянуться и до 21 дня.
Характерный признак кори — из-за поражения слизистой оболочки глаз детям становится больно смотреть на свет. Одним из главных симптомов, помогающих поставить диагноз, является даже не сыпь, а появление на слизистой щек напротив малых коренных зубов мелких белесых, окруженных красным ободком пятнышек до 1,5 мм в диаметре. Через два-три дня они исчезают.
На четвертый день заболевания, когда ребенок кашляет, чихает, лицо его становится одутловатым, появляется сыпь: в 1 -й день за ушами и на лице, во 2-й — на туловище, в 3-й -на руках и ногах. При этом снова повышается температура и усиливается интоксикация. Сначала сыпь носит характер розовых пятен, которые со временем сливаются, краснеют, становятся более выпуклыми.
Внешний вид коревого больного в это время весьма типичен: края век воспалены, на склерах ярко выделяются кровеносные сосуды, нос и верхняя губа отечны, лицо одутловатое. С конца 3-го дня сыпь начинает угасать в таком же порядке, как появилась, оставляя после себя пигментацию и отрубевидное шелушение.
Казалось бы, я четко описал заболевание, и перепутать его с чем-то другим будет трудно. Однако кроме такой типичной кори есть корь и атипичная: митигированная, корь у привитых и корь у детей раннего возраста.
Митигированная корь возникает тогда, когда введение гамма-глобулина, переливание крови или плазмы производится после 6-го дня инкубационного периода. Эта форма болезни протекает легко, классическая последовательность появления и угасания сыпи нарушается, катаральные явления выражены слабо.
Корь у привитых зависит от состояния их : при его полном отсутствии развивается типичное течение болезни, при наличии остаточных антител — ее легкая форма.
У детей первого полугодия жизни корь возникает в тех случаях, когда матери не болели корью, и протекает очень тяжело.
К счастью, сейчас почти не встречаются наиболее тяжелые формы этого заболевания — гипертоксическая и гемморрагическая.
Что же касается дифференциального диагноза, то и здесь он достаточно сложен и включает круг заболеваний от банального до псевдотуберкулеза и аллергии, в том числе и лекарственной.
Краснуха у детей
Об этом совсем не тяжелом вирусном заболевании стали много говорить в связи с тем, что была установлена его связь с появлением врожденных уродств у плода — наиболее опасна эта инфекция для женщин в . Сейчас практически решен вопрос о вакцинации девочек против краснухи.
Заболевание проявляется увеличением затылочных и заднешейных лимфатических узлов и мелкопятнистой сыпью на кожных покровах. Обращаю внимание — главное здесь именно увеличение лимфатических узлов, по этому признаку врачи ставят диагноз.
Источником заражения является больной человек, который опасен с конца инкубационного периода до 5-го, а иногда до 10-15-го дня болезни. При врожденной краснухе вирус сохраняется в организме до 2 лет. Инфекция передается воздушно-капельным путем. После перенесенной инфекции остается стойкий иммунитет.
Инкубационный период — от 11 до 22 дней. Как я уже сказал, первый симптом — увеличение заднешейных и затылочных лимфоузлов, которые иногда достигают 10-15 мм в диаметре и сохраняются в увеличенном виде до 10-14 дней. Иногда эти симптомы выражены слабо, и диагноз ставится только после обнаружения мелкопятнистой сыпи, отдельные пятна которой не сливаются и бесследно исчезают на 2-3 день от начала высыпания. Для краснухи характерно сгущение сыпи на разгибательных поверхностях, однако следует помнить, что примерно в трети (!) случаев заболевание может протекать и вовсе без сыпи, так что основным и наиболее важным признаком краснухи остается лимфаденит.
Дифференцируют это заболевание и с митигированной корью, и со скарлатиной, и с . Так что и здесь не так-то все просто.
Свинка (эпидемический паротит) у ребенка
Если краснуха потенциально опасна для беременных женщин и от нее надо прививать девочек, то свинка опасна для мальчиков: 25% всего происходит от последствий орхита — воспаления яичек. Свинка тоже относится к управляемым инфекциям -прививки против нее проводятся уже в течение нескольких лет.
Заболевание вызывается вирусом, поражает околоушные железы, другие железистые органы и центральную нервную систему. Источник заболевания — больной человек с конца инкубационного периода и до 10-го дня от начала заболевания. Передается эпидемический паротит воздушно-капельным путем. 95% заболевших — дети от года до 15 лет.
Как начинается заболевание? Поднимается температура, ребенок жалуется на боль при открывании рта и при жевании твердой пищи. Уже к концу первых суток увеличивается околоушная железа с одной или двух сторон. Во рту появляется сухость, может появиться боль в ухе.
При осмотре полости рта врач выявляет отечность и покраснение вокруг слюнного протока. В процесс могут вовлекаться и подчелюстные слюнные железы, и подъязычные. Нередко наблюдается поражение поджелудочной железы. Могут быть и поражения со стороны нервной системы — , энцефалиты. И хотя эти осложнения бывают очень редко, все же не стоит искушать судьбу — лучше всего привить ребенка от паротита и не думать о возможности таких грозных осложнений, как глухота или атрофия яичек.
Всегда ли просто диагностировать паротит? Нет, не всегда. Приходится дифференцировать это заболевание и с подчелюстным лимфаденитом, и с гнойным поражением околоушной железы, и со слюннокаменной болезнью, и с рядом других заболеваний. У привитых может наблюдаться стертая форма паротита.
Скарлатина у ребенка
Скарлатина — заболевание, вызываемое бета-гемолитическим стрептококком группы А. Для него характерна интоксикация, ангина с шейным лимфаденитом и мелкоточечной сыпью. Источником заражения являются больные скарлатиной, ангинами, стрептококковым назофарингитом и даже здоровые носители стрептококка.
Инфекция передается как воздушно-капельным путем, так и через инфицированные вещи и продукты питания. Скарлатиной, в отличие от предыдущих инфекций, можно болеть и повторно. Прививок против нее нет.
В типичном случае заболевание начинается остро, с повышения температуры до 38-40°С, рвоты, и появления боли в горле при глотании. Изменения в зеве в первый день небольшие, что совершенно не соответствует степени болезненной интоксикации.
К концу первых суток или на вторые на коже одномоментно появляется мелкоточечная сыпь со сгущением в паховых и локтевых сгибах, подколенной и подмышечных ямках, на внутренних поверхностях плеч, боковых поверхностях грудной клетки и на животе. Сыпь мелкая, обильная, розово-красная. Кожа сухая, шершавая, у многих больных заметен бледный носогубный треугольник на фоне покрасневших щек. Повышена ломкость сосудов, что проявляется при попытке измерить или при осмотре мест инъекций — там видны кровоподтеки больше обычных.
Сыпь может продержаться от нескольких часов до 6-7 дней. В зависимости от тяжести заболевания на первой или второй неделе начинается шелушение кожи: на шее, мочках уха и туловище — отрубевидное, на ладонях и стопах — пластинчатое.
Поставить диагноз помогают изменения в зеве, состояние лимфоузлов и языка. Зев яркий, очень красный, пылающий, краснота резко очерчена. Обязателен тонзиллит — без налетов или с налетами (при тяжелой скарлатине даже некротическими). Лимфоузлы под уг лом челюсти увеличенные, плотные и болезненные. Язык густо обложен белым налетом, со второго дня начинает очищаться с краев и имеет малиновый оттенок, который сохраняется до 11-12-го дня болезни.
Скарлатина относится к ярким заболеваниям, однако трудности в диагностике подстерегают и тут.
Во-первых, есть несколько атипичных форм, не зависящих от поражения зева. Это раневая, ожоговая, послеродовая формы скарлатины. Есть легкие формы, при которых сыпь эфемерна, а изменения в зеве ничтожны, и диагноз ставится уже на основании шелушения кожи. Скарлатину приходится дифференцировать с псевдотуберкулезом, потницей, дифтерией зева, краснухой, корью, медикаментозной аллергией и еще целым рядом заболеваний. Так что и здесь в ряде случаев не удается обойтись коротким описанием, а нужен немалый опыт врача — педиатра и инфекциониста.
Есть и целый ряд специфических анализов, позволяющих уточнить диагноз в трудных случаях, в частности, определение антител. Поэтому могу посоветовать только одно: заподозрили инфекцию — уложите ребенка в постель, по возможности изолируйте от окружающих и вызовите врача. Только он может взять на себя ответственность за окончательную постановку диагноза.
Детские инфекции
Стрептококковая инфекция.
Одна из самых распостраненных бак инф, этиолог агентом которых является патогенным для человека стрептокок. З-е объеденяется ы группу стрептококозов (, остр и хрон поражэения носоглотки и среднего уха, кожи, ревматизм, ГН).
Этиолокия: род Strptococсus, образуют цепочки, гр+, аэробы. Группы:, бетта гемолитический альфа гемолитический, не гемолитический гама стрептокок. Наиболее патогенны гемолитический гр А (скарлатина, ангина, рожа), бетта гемолитический гр Б (мастит, урогенет инф у женщин, новорожденных - генерализ формы инф с тяж клин течением(менингит, сепсис), у старших детей – мочевых органов, артрит, фарингит, пневмония).
Эпидемиология: У новорожденных и грудных – т.к. есть иммунитет от матери-остр стрептококовая инф, ревматизм, ГН – не развивается!!! – з-е проявляется: отит, ринорея, шейный лимфоденит. После 1 года жизни – появляется остр стрептококовая инф кожи, глоточного лимф кольца. Макс показатели заболеваемости с поражением кожи – у детей дошкольного возраста, а с респираторными проявлениями у младшего школьного возраста.
Источник стрептококовая инф – здоровые носители, носители-реконвалисценты, больные.
Механизм передачи – возжушно-капельн, алиментарный, м/б контактный.
Иммунитет: антитоксический, антимикробный хар-р.
Скарлатина.
Скарлатина – острое инфекционное заболевание, токсико септического характера которое сопровождается обцей интоксикацией (гарячка, рвота, поражение нервной и ССС), ангиной, мелкоточечной сыпью на коже, развитием осложнений гнойно-септического и аллергического генеза.
Этиология. Бета-гемолитический стрептокок гр А (65 серотипов). Источник – больной человек, носитель. Ворота: носоглотка, зев, м-б кожа. Чаще дети до 16 лет.
Патогенез. Певичный аффект (ангина) – кровь (токсины, аллергены) – токсическое действие на ССС, ендокринку, вегетативную НС –общеинтоксикационные симптомы (температура, рвота, сыпь и пр)
Линии патогенеза: токсическая, аллергическая, септическая
Классификация:
1. Типические
2. Атипические: стертые, экстрабукальная (осутствие измененей в зеве), агравиеваными симптомами (гипертоксическая, геморагическая – рання смерть)
По тяжести:
1. Легкая с переходом в среднетяжелую – катаральная ангина, незначительная сыпь, температура 38 (3-5 дн)
2. Среднетяжелая с переходом в тяжелую – повторная рвота, гарячка (до 40), сыпь, энантема, ангина с желто-белым налетом в криптах (7-8 дн)
3. Тяжелая (токсическая, септическая, токсикосептическая) – многократная рвота, гарячка, судороги, минеггиальные с-мы, геморрагии
По течению:
1. Гладкое течение без алллерг волн и осложнений
2. С аллерг волнами
3. С осложнениями: - аллерг хар-ра, - гнойные, - септикопиемия
4. Абортивный
Клиника: Инкуб период – 1-12 дн, начало – острое, темпер тела – до 40*С, одноразовая рвота, головная боль, слабость, болезненое глотание, одутловатое лицо, увелич лимф/у, гиперемия зева; 1-3 день – высыпания на шее, груд клетке (мелкоточечные, яркие, красные). За день обсыпает все тело(макс – в складках и разг поверхностях). Сыпь сливается в одно поле гиперремии. Подбородок и около рта – без сыпи. Белый дермографизм. Сыпь 2-7 дней; исчез бесследно – образ пластинчастые шелушения (отрубевидные). Ангина (ограниченая) – катаральная(1день), фоликулярная (до 5-7), некротическая(2-7 дн, до 10), фибринозная. Некрозы грязно-серого или зеленого вида, на мягком небе – крапельная энантема. Слизистая рта сухая; язык влажный, покрытый серо-белым налетом; на 3-4 дн – малиновый язык (1-2 нед); ССС – тахикардия, глухость тонов, повыш АД; увелич серца и печени
Симпатикус (3-5 день) – тахикардия, повыш АД, сухость кожи, ускорение исчезновения дермогафизма, повышения в крови сахара
Вагус (5 дн) – брадикардия, поливость, сниж АД, сахар снижен; дермографизм бысто появляется, медленно исчезает.
Кровь: нейтрофильный лейкоцитоз, СОЭ повыш, с 4-6 дн м/б эозинофилия
У маленьких детей проявлений мало, но частые септические осложнеия.
Осложнения: лимфаденит, отит, синусит, мастоидит, нефрит, артрит, миокардит (3-4 нед), реинфекция, суперинфекция.
Диагностика: характерная клиника
Дифдиагноз: Псевдотуберкулез: сыпь 2-8 дн мелкоточечная, на туловище и около суставов, с-м «перчаток и носков», повреждение суставов, диспептические явления
Краснуха: необязательна ангина или она неограничена; сыпь – бледно-розовая, мелкая пятнисто-папулезная преимучественно на разгибательных поверхностях исчезает на 3-4 дн
Корь: продромальный период (ринит, коньюктивит, бронхит, пятна Бельского-Филатова); сыпь –3-4 дн, пятнисто-папулезная переходящая в гиперпигментацию
Госпитализация – 1 год жизни, тяжелые формы
Режим постельный, диета полужидкая
Антибиотики (пенициллин 100-300 тыс Ед/кг, эритромицин, ампиокс)
Дезинтоксикационная (гемодез, глюкоза)
Витамины, антигистамины (димедрол, пипольфен) + лечение осложнений
Профилактика: - специфической нет, раннее выявление, изоляция на 10 дн, карантин – 22 дня, контактные – карантин на 7 дн после контакта, 17 дней когда больной ребенок остается в коллективе.
Корь .
Корь – острое инфекционное заболевание которое характеризуется общей интоксикацией, воспалением ВДП, слизистой оболочки рта, зева, глаз и макуло-папулезной сыпью.
Этиология: вир. Paramixoviride род Morrbiliviride. Д-е гемолиз, гемоглютинирующее, симпластообраз-е.
Эпидемиология: источник – больной с 4 по 10 день сыпи. Дети до 3 мес врожденный иммунитет.
Патогенез: входные ворота – слизистая ВДХ и коньюктива. Вподслизист и лимфопутях репродукция – кровь – токсико-алергич повреждение дых путей, ЦНС, ЖКТ.
Классификация:
По типу: типическая, атипическая (стертая, метингированная, у привитых, при АБ и гормонотерапии, геморрагическая).
По тяжести: легкая, среднетыж, тяжелая (с геморрагическим синдромом, без него).
По течению: гладкий; не гладкий – с осложнениями (пневмония, отит, круп, стоматит, гнойные поражения кожи колит, менингоэнцефалит); абортивный.
Клиника: Инкуб – 9-17 дн (при иммунопрофилактике – до 21). Периоды:
1. Катаральный: (3-7 дн) t-38-39, головная боль, кашель, слабость, наруш сна и аппетита, катаральные явления, развитие синдрома крупа, коньюктивит, светобоязнь. Пятна Бельского-Филатого-Коплика.
2. Сыпи: (4-9 дн) пятна, енантема, экзантема (пятнисто-папулезная), точечная сыпь (появление – 1 дн –голова, 2-тело, 3-конечности), лейкопения, беспокойство, сонливость, бред.
3. Пигментации: (1-1,5 нед) t-норма, пегментация (также, как сыпь), астения, анергия.
Осложнения: пневмония, отит, круп, стоматит (катаральный, афтозный), гнойные поражения кожи, колит, менингоэнцефалит, ларингит, ларенготрахеобронхит, абсцесс.
Диагностика: клиника, РЗК, РГГА, РНГА, ИФА, лейкопения, лимфоцитоз, эозинопения, моноцитопения, СОЭ.
Дифдиагноз:
1. ОРВИ – быстроразвивающиеся острая интоксикация, катаральные явлени, без хар-х сыпи и пятен.
2. Краснуха – катаральный период отсутствует, сыпь без локализации, мелкая на разгибательных пов-х, бл-розовая, изчезает бесследно, увеличение шейных л/у.
3. Энтеровирусная экзантема – на 2 день, патнисто-папулезная, высокая t, нет хар-х высыпаний, диарея, миалгия, гепатоспленомегалия.
4. Скарлатина – тонзилит, ги перемия зева, малиновый язык, нет кашля и насморка, экзантема появляется одномоментно на сгиб пов-х и складках, носогубный труегольник свободный от сыпи, на 7-8 день отрубевидное шелушений, нейтроф лейкоцитоз, эозинофилия.
5. Мононуклеоз – полиморфная экзантема на 3-5 день, на туловище, бысро проходит, тонзилит, полиаденит, гепатоспленомегалия, лейко-, лимфо-, моноцитоз, атипичные мононуклеары.
6. Менингококцемия – быстрое начело, высокая t, интоксикация выражена, геморрагическо-некротическая сыпь по всему телу, особенно на жопе и ногах; неитрофильный гиперлейкоцитоз, менингококк в крови.
7. Алергические экзантемы – нет катарального периода и последовательности, яркие, полиморфные, чесотка, эозинофилия.
8. Синдром Стивена-Джонсона – некротически-язвенные поражения слизистых (глаза, рот, анус) эксудативного с образованием больших булезных элементов.
1. госпитализация – до1 года, тяжелые, осложнения, эпид показания (детские закрытые уч-я).
2. Изоляция. Проветривание. Постель – 7-10 дн. Обильное питье. Еда. Гигиена слизистых.
3. При насморке: нафтизин, протаргол.
4. Кашель: бромгексин, либексин.
5. Вит. С, ретинол, антигистамины.
Краснуха.
Краснуха – острое инфекциооное заболевание которое вызывается фильтрирующимся вирусом (РНК-содержащий, групы миксовирусов), характеризуется мелкопятнистой сыпью незначительными катаральными явлениями и увеличением лимф/у (заднешейних и затылочных).
Эпидемиология. Источник – больной 1 дн болезни – 5 день сыпи (при врожденной краснухе заразны до 1,5-2 года). Чаще болеут от1 до 7 лет, опастно у беременных, если до 3 мес – врожденная. 4-6 мес – врожденный иммунитет.
Патогенез: слизистые рта – кровь – поражение кожи, л/у, изменение крови (вируснейтрализующие антитела на 2-3 дн сыпи), эмбриональные ткани (врожденные пороки развития глаз, слуха, ССС, ЦНС).
Классификация: - врожденная, - приобретенная (по тяжести)
Клиника: инкуб – 15-24 дн; начало – вялость, катарал явления (коньюктивит, легкая гиперемия зева, энантема рта), температура, головная боль; сыпь на 1-2 дн болезни (лицо – все тело (разгибательные поверхности)) мелкопятнистая, бледно-розовая, макуло-папулезная, исчезает через 2-3 дн бесследно; увелич л/у на заднешейной поверхности (болезненные, плотные); кровь – лейкопения, лимфоцитоз, плазматические клетки.
Осложнения (редко): энцефалит, энцефаломиелит.
Диагноз: клиника, РПГА.
Дифдиагноз:
Митингированая корь – контакт с больным, введение гама-глобулина, характерная сыпь, серодиагностика.
Энтеровирусная екзантема - на 2 день, патнисто-папулезная, высокая t, нет хар-х высыпаний, диарея, миалгия, гепатоспленомегалия.
Медикаментозная екзантема – анамнез, нет интоксикации, эозинофиллия
Лечение и профилактика: Симптоматическое, изоляция (на 5 дней после появления сыпи, карантин на колектив на 21 дн), у беременных – серология при контакте, при заболевании – аборт до 12 нед; вакцинация – 12 мес, ревакцинация – девочкам – 14-15 лет.
Ветряная оспа
Ветряная оспа – острое инф заболевание, которое вызывается фильтрующимся вирусом (ДНК-герпес вирус зостер), пердается воздушно-капельным путем и хар-ся лихорадкой, везикулезной сыпью на коже и слизистых.
Эпидемиология: источник – больной (1-2 день инкуб периода. До 5 дня после появления последней сыпи); возм>жна трансплацентарная передача.
Патогенез: слизистая ВДП – лимф/пути – кровь – эпител клетки кожи и слизистых – образование пузырей на коже (мах концентрация вируса); формирование пузыря: поражение клеток шиповидного слоя – гиперплазия – образование оксифильных включений – образ многоядерных гигантских клеток – балонная дистрофия – некроз – накопление межтканевой жидости – пузыри; при генерализованых формах может поражаться ЖКТ, печень, почки, ЦНС и пр.
Классификация:
По типу: - типичные, - атипичные (- стертая – розеолезно-папулезная сыпь с маленькими пузырями; - пустулезная; - булезная; - геморрагическая; - гангренозная (послединие 4 у кахектических детей раннего возроста); - генерализованая – у наворожденных гипертермия с выраж интоксикацией и поражением внутр органов, часто - смерть).
По тяжести: - легкая, - средняя, - тяжелая; показатели тяжести: гипертермия, сыпь, геморагический синдром, нейротоксикоз, круп.
По течению: - с осложнениями, - без осложнений.
Клиника: длится 3 недели: инкуб – 11-21 дн; продромальный период – 24-48 часов (повыш Т*С, катаральными явлениями, м/б продромальнаясыпь на груди); 1-2 день болезни – варицелезная сыпь в виде папул или пятен, через несколько часов образуются однокамерные пузыри – везикулы; некоторые пятна исчезают, некоторые превращаются в папулы; высыпания пятен, папул и везикул происходи “толчками” от 3 до 5 раз; через 1-2 дня пузырь подсыхает (зуд): везикула – корочка – корочка отпадает; одновременно высыпания в разных стадиях развития – пятна, папулы, везикулы, корочки. Интоксикация мало выражена.
Осложнения: энцефалит (гемиплегический, атаксический, поражение подкорковых ганглиев), менингоэцефалит, миелит, нефрит, миокардит, бактериальные осложнения (флегмона, абсцесс, импетиго, булезная стрептодермия, лимфаденит, стоматит. Гнойный коньюктивит, кератит)
Диагноз: клиника, лабораторно – тельца Арагао (вирус в везикулезной жидкости), РЗК, ИФА, выращивание на эмбриональных культурах клеток человека.
Дифдиагноз:
Герпетическая инфекция – около рта (губы), носа – зуд, везикулы.
Опоясывающий герпес – боль односторонняя по ходу нервов и высыпания
Везикулезный гамазорикетсиоз – укус клеща, первичный аффект (некроз со струпом, эритематозный веночек, лимфаденит)
Лечение: госпитализация по эпид и клин показаниям (условия быта и тяжесть), изоляция до 5 дня после последнего элемента сыпи, постельный режим – 1 нед, смазывание везикул зеленкой или 0,04 % грамицидином, глаза – промывать 2% борная к-та+капать альбуцид 15-20%, зев – фурацилин 1:5000; при тяжелой – интеферон, ацикловир, имуноглобулин; при гнойных осложнениях антибиотики.
Профилактика: изоляция до 5 дня после последнего элемента сыпи, контактные – изоляция с 11 по 21 день контакта.
Герпетическая инфекция (простой герпес)
Герпес простой – вирусное заболевание которое хар-ся длительным латентным течением с периодическими рецидивами которые сопровождаюстя проявлением везикулезной сыпи, поражением ЦНС и внутренних органов.
Этиология: вирес простого герпеса (ВПГ), разделяют ВПГ-1, ВПГ-2.
Эпидемиология: источник – больные носители, ВПГ-1 – воздушно-капельная и контактная передача (кожа, слизистые), ВПГ-2 – половой путь (генетальный и неонатальный герпес). Максимальная чувствительность – от 5 мес до 2 лет.
Патогенез: входные ворота (слизистые) – размножение в тканях экто- и эндодермального происхождения – везикулезная сыпь; сохраняется ВПГ-1 в нервных клетках тройничного нерва, ВПГ-2 – в узлах седалищного нерва. Распространение неврогенное, лимфо- и гематогенное. ВПГ-2 имеет онкологические свойства.
Классификация: - врожденнная, - приобретеная (первичная, вторичная; локализованая, генерализованная)
Клиника: инкуб период – 2-14 дн; локализованная ф-ма – зуд, боль, везикулезная сыпь на фоне гиперемии (возможно слияние везикул с лобразование большого пузыря, после разкрытия - эрозия), постепенно содержание мутнеет, на 3-4 дн везикулы подсыхают с образованием корочки, на 5-7 дн – отпадают с образованием незначительной пигментации. У детей с экземой – герпетиформная экзема Капоши (острое течение, t-до 40*, большие везикулы на экзематозной коже, увеличение региональных л/у; часто сметрь). При поражении слизистых – афтозный рецидивирующий гингивостоматит (у детей 3-6 лет). Вирус может поражать роговицу в виде герпетического кераотооньюктивита, язвы, кератита. Поражение нервной системы – энцефалит, менингит, менингоэнцефалит, менингоэнцефалорадикулит.
Врожденный герпес: внетриутробная смерть, пороки развития (микро-, анэнцефалия, микрофтальмия), герпетический сепсис.
Герпес у новорожденных: начало – 5-10 день жизни, температура –39-40*, интоксикация, рвота, акроцианоз, возбуждение; на 2-3 день – нарушение сознания, менингиальные знаки, судороги, патол рефлексы, парезы; смерть.
Диагностика: клиника, вирологические и цитологические исследивания, РЗК, РНГГ, ИФА.
Дифдиагностика: опоясывающий герпес, стрептококовое импетиго, рожа, экзема, герпангина, паротитный и энтеровирусный энцефалит.
Лечение: ацикловир, рибоверин, алпизарин, хелепин, флакозил, арбитол.
Прифилактика: изолировать при наличии высыпаний, новорожденным при контакте с больным – человеческий имуноглобулин; герпетическая вакцина по 0,1-0,2 мл через 2-3 дня 2 раза на год. Мероприятий в очаге не проводят.
Паротит (свинка)
Паротитная инфекция – острое вирусное заболевание кторое вызывается вирусом (эпидемического паротита, из рода парамиксовирусов) распостраняется воздушно-капельным путем и хар-ся системным поражением железистых органов (околоушных, слюнных), эндокринной и НС.
Этиология: способны аглютиновать эритроциты гвинейских свинюк!!! Гы-гы…
Эпидемиология: источник – больной вконце инкубационного пер-да и до 9 дня болезни.
Патогенез: входные ворота - оболочка рта, носа, горла (размножение в эпителиальных клетках) – лимфат пути – кровь (первичная вирусемия) – слюнные, поджелудичная и эндокринные железы, НС (репликация) – кровь (вторичная вирусемия) – поражение других органов.
Классификация:
1. Типичные:
Железистоизолированная (околоушная, подчелюсные, яички)
Изолированное поражение ЦНС (серозный менингит, менингоэнцефалит)
Комбинированные
2. Атипичные: стертая, бессимптомная.
По тяжести: легкая, средняя, тяжелая.
Клиника: инкубационный период 11 –21 день (до 23-26). Слабость, миалгии, головная боль, нарушение сна и апетита, тошнота, рвота, запор, м/б понос, обложен язык, озноб, t до 40, увеличение слюных желез (болезненные, тестообразные), сухость во рту, боль в ухе, во время жевания и разговора усиливается. С-м Филатова (боль выражена спереди и сзади уха), отечность шеи, с-м Мурсона (гиперемия слизистой около стеноновой протоки). Поражения ЦНС: менинг знаки, головная боль. ССС: брадикардия, глухость тонов, систолический шум, снижение АД. Кровь: лейкопения, лимфоцитоз, СОЭ. Показатели тяжести: степень поражения желез (опухлость, отечность, болезненность), поражение ЦНС (выраженность менинг знаков), степень общей интоксикации.
При двухстороннем архите м/б бесплодие.
Серозный менингит: 3-9 лет, начало острое, повышениес t, повторная рвота, головная боль, судороги, менингиальные знаки незначительные, повышение давления спиномозговой жидкости, цитоз лимфоцитарного хар-ра, р-я Панди – слабопозитивная.
Менингоэнцефалит: то же + общая гиперстезия, нарушение сознания, психомоторное возбуждение, галюцинации.
Диагноз: клиника, эпиданамнез, РЗК, РОГА, спиномозговая пункция
Лечение: госпитализация при тяж форме. Этиотропного нет. Симптоматически: обильное питьё, жидкая еда, полоскание рта, сухое тепло на железы, при гипертермии – анальгин, и др., при панкреатите – молочная диета, холод на эпигастрии, панкреатин; менингит: магния сульфат, диакарб, контрикал, гордокс, трасилол, глюкоза, вит С, альбумин, плазма, преднизолон, человеческий лейкоцитарный интерферон, АБ при гнойном процессе. При архите: постель, холод на яйца, суспензории, антигистаминные, противовоспалительные (аспирин, преднизолон), рибонуклеаза 0,5 мг/кг *4раза/день – 10 дней.
Профилактика: изоляция на 9 дней после выздоровления, в дет заведении – карантин на 21 день. Контактные – недопуск в коллекти с 11-21 день с момента контакта. Спец проф – живая паротитная вакцина (15-18 мес) – п/к 0,5 мл. Длительность иммунитета 3-6 лет.
Коклюш.
Коклюш – остр инф заб-е кот развивается коклюшной палочкой и хар-ся поражением дых путей с наличием типичного клинического с-ма – спозматического (судорожного) кашля.
Этиология: палочка Борде-Жангу (Haemophilus pertussis).
Эпидемиология: источник – больные (особенно атипичные формы) – с 1 дня до 4-5 нед. Пути передачи: воздушно-кап при тесном длительном контакте. Чаще болеют новорожденные и до 3 лет. Высокая летальность до 2 года.
Патогенез: эпителий дых путей (размножение) – выделение токсина – интоксикация НС, ЦНС, ДС – спазм дыхательных мыщц, спастическое сокращение, нарушение дыхания (невроз респераторного тракта) – нарушение вентиляции и дыхания – гипоксия, гипоксемия, ацидоз. Постоянное возбуждение – спастические проявления (рвота, спазм диафрагмы, переферических сосудов, судорожный синдром) – поражения ЦНС – коклюшная энцефалопатия. Возможна алергическая р-ция с асматическим компонентом.
Классификация: типичные (легкие, средние, тяжелые), атипичные (стертая, субклиничная (у привитых)).
По периодам:
1. инкубационный (3-15 дн).
2. катаральный (6-14 дн) – сухой кашель, насморк, t до 38.
3. период спастического кашля (2-5 нед) – усиление кашля, приступообразный, хар-на репризы (глубокие судорожные вздохи после кашля на выдохе), стекловидная моркота, рвота, носовые кровотечения, лицо налитое кровью, слезотечение, язык лодочкой, уздечна травмируется, непроизвольная диффекация и мочеиспускание. Ro – повышенная прозрачность легких. Лейкоцитоз, лимфоцитоз. Легкая степень – 10-15 приступов +3-5 реприз; средняя степень – 20-25 приступов +до 10 реприз; тяжелая степень – 40-50 приступов +более 10 реприз +апное;
4. период разрешения (1-3 нед) – изчезает спазматический хар-р и репризы.
Длительность болезни 1,5 – 4 мес.
Особенности 1 года. Инкуб 4-6 дн. Катаральн –5-7 дн. (+насморк, чихание, кашля нет), период спастического кашля (2-3 мес) – появление кашля, реприз м/б нет, приступ заканчивается апное, судороги и синдром энцефалопатии.
Осложнения: воричная инфекция (авто-, супер-), поражения ЦНС (энцефалопатия), судороги, пневмоторакс, эмфизема, грыжи, носовые кравотечения, кровоизлияния в кожу и коньюктиву, ателектаз, эпилепсия, паралич, тик, пневмония.
Диагноз: клиника с хар-м кашлем, Лейкоцитоз, лимфоцитоз. Бактериология – посев мокроты, ИФА, РЗК, РПГА.
Диференциальный диагноз:
1. Паракоклюш – инф заб-е вызыв паракоклюшной палочкой (Bardetella perapertussis) и по клиническим проявлениям подобно коклюшу легкой степени. Эпид: источник – больной, передача – воздуш-капельн; чаще дети 2-7 лет; присудствует перекрестный иммунитет-коклюш – паракоклюш. Клиника (инкуб период – 5-15 дн), усиливающийся кашель до спазматического хар-ра, м/б репризы, рвота, t – норма, кашель 2-3 нед, осложнений нет, диагноз – посев с носогорла и титр АТ в сыворотке. Лечение симптоматическое.
2. ОРВИ – значительный катар явления, кашель 5-7 дн, с последующим уменьшением. Нет репризов.
Лечение: госпитализация – до1 года, осложнения, тяжелые. Свежий воздух, дых гимнастика, питание. Этиотропная: ампицилин, эритромицин, левомицитин, гентамицин. Патогенетич: аэротерапия, витамины А, С, гр. В, десенсибилизация. До 1 года – Ig 3мл, нейроплегики (аминозин, седуксен, пропазин), оксигенация (кислородная палатка), ингаляции.
Профилактика: изоляция на 30 дн от начала заб-я (20 от начала спастического кашля), контактные до 7 лет – изоляция на 14 дней. Спец проф – АКДП (3мес 0,5 мл, через месяц 3 раза в/м; ревакцина – 18 мес), пасивная проф – Ig 3мл 2 дня.
Дифтерия
Дифтерия – острая бактериальная антропонозная инфекция, которая хар-ся воспалительным процесом с образованием фибринозной пленки на месте инвазии возбудителя, явлениями общей интоксикации и поражением ССС и НС.
Этиология: Corynebacterium diphteriae, грам +, факультативный аэроб; варианты – gravis, mitis, intermedius.
Эпидемиология: источник – больной, носитель (заразны весь период болезни). Мех передачи – воздушно-капельный.
Патогенез: проникновение в слизистые – выделение токсинов – повреждение клеток в месте инокуляции – воспаление, замедление кровотока, образование фибринозной пленки + токсины – поражение сердца, НС, эндокринная, почки.
Классификация:
Классификация дифтерии (Розанов 1944)
1. по локализации:
Типичная:
Дифтерия ротоглотки (локализованная островчатая, лок пленчатая, распостраненная, токсическая(1,2,3 ст))
Д верхних дых путей (гортани(локализ круп), гортани и трахеи (распостраненный круп), гортань+трахея+бронхи(нисходящий круп))
Д носоглотки
Д носа (лок пленчатая, распостраненная)
Д глаза (лок крупозная, распостраненная, токсическая)
Д кожи (лок пленчатая, токсическая)
Д уха (распостраненная,локализованная)
Д половых органов (локализованная, распостраненная, токсическая)
Комбинированные
Атипическая:
Субклиническая
Д ротоглотки катаральная
Д ротоглотки гипертоксическая
Д носа катаральная, катарально-эрозивная
Д глаза катаральная
Д кожи безпленчатая, пустулезная, импетигоподобная, панариций, флегмона, панарихий.
2. По тяжести:
Легкая: локализованные формы - ротоглотки островчатая, д носа, д глаза, д уха, д кожи, д половых органов.
Среднетяжелая: локализованные формы – ротоглотки, носоглотки; распостраненные – д носа, д глаза, д уха, д кожи, д половых органов.
Тяжелая: токсические, гипертоксическая формы.
3. По течению:
Без осложнений
С осложнений (миокардит, ПНС (парез, паралич), поражения надпочечников)
4. Бактерионосительство
Реконвалисцентных
Транзиторное
Кратковременое (2 нед)
Затяжное (более 1 мес)
Хроническое (более 6 мес)
По степени интоксикации: - нетоксичекая, - субтоксическая, - токсическая, - геморрагическая, - гипертоксическая.
По распостранению налета: - локальная; - распространенная
Дифтерия ротогорла:
Катаральная ф-ма (атипичная): увеличение миндалин, незначительная гиперемия слизистых, субфебрилитет, небольшая интоксикация
Островковая ф-ма: осровки налетов беловатого цвета с неправильными краями (1-4 см), плотно связанные с поверхностью умерено увеличеных мигдалин, Т*С – до 38*, боль при глотании, увеличение л/у, интоксикация умеренная
Пленчатая ф-ма: острое начало. Т*С до 39*, головная боль, снижение апетита, рвота, озноб, боль при глотании, поверхность мигдалин гиперемирована покрыта беловато-серым налетом сгладкой поверхностью; плотно спаян с поверхностью, отек небных дужек, язычка; иногда паратонзилярной ткани; увеличены и болезнены регионарные л/у, снижение Т*С через 2-3 дня при сохранении налетов до 6-7 дн
Распространенная ф-ма: как при пленчатой ф-ме + более выраженная интоксикация налеты за границами мигдаликов (передние дужки, язычек, иногда боковые и задние стенки горла)
Токсическая ф-ма: тоже + выраженая интоксикация Т*С до 41*
Гипертоксическая ф-ма: тоже + выраженная интоксикация ЦНС, появление ИТШ, возможен ДВС-синдром
Степени токсичности:
1. Отек по ПЖК над увеличеными л/у до средины шеи
2. Отек до ключиц
3. Отек ниже ключиц
Особенности дифтерии у детей первого года жизни: редковстречается, чаще до 6 мес; локализация – нос (вместо пленок катарально-эрозивный процес), кожа, гортань (слабый кашель, стенотическое дыхание не выражено, короткие стадии), ротогорло; при токсической - незначительное увеличение л/у, невыраженный отек ПЖК, вираженная интоксикация, значительный отек слизистых, раннее распостраненное пленкообразование.
Дифтерия гортани (круп): часто на первом году жизни, различают: - локализованый круп А (гортань+трахея), - распространенный круп В (гортань+трахея+бронхи). Стадии:
Катаральная (1-3 дня, Т*С до 38*, кашель, сиплый голос, отек слизистых);
Стенотическая: - компенсированная (утруднение вдоха, афония, интоксикация, гипоксия, цианоз, 2-3 дня); - субкомпенсации (дыхательная недостаточность, стеноз одышка); - декомпенсированная (возбуждение, цианоз, ослабленное дыхание, тахикардия)
Асфиктическая (терминальная)
Диагностика: клиника, бактериологическое исследование, РНА, РПГА, бактериоскопия.
Дифдиагностика:
Лакунарная ангина – более выраженная интоксикация, более яркая гиперемия миндалин, ближе к язычку; гнойный выпот, легко снимающиеся пленки
Фоликулярная ангина – балее выраженная интоксикация, более яркая гиперемия миндалин, легко снимающиеся пленки и пр.
Грибковая ангина – точечные, остравочные или тотальные налеты, более выраженная интоксикация, более яркая гиперемия миндалин, легко снимающиеся пленки
Некротическая ангина
Ангина Симановского-Раухфуса
Афтозный стоматит
Паратонзилит
Заглоточный абсцесс
Паротит
Инфекционный мононуклеоз
Круп при ОРВИ – внезапно возникает среди полного здоровья, нет афонии, быстро ликвидируется (самостоятельно или лечением)
Лечение: спецефическое – антитоксическая противодифтерийная сыворотка (ПДС) – вводят по схеме в зависимости от клин формы. Предворительно проводят в/к пробу (чуствительность к чужеродному белку). Сумарная доза на курс 10-120 т МО (первая доза 10-80 т МО, повторная 0-40 т МО). В одно место не более 10 т. МО. При токсических форма половину вводят в/в. Для комбинированных форм доза орпеделяется локализацией и уровнет токсикоза. При легких формах АБ (эритромицин, рифампицин, пиницилины, цефалоспорины). Дезинтоксикация – нативная плазма, реополиглюкин 5-10 мл/кг. Вит В1, РР. Преднизолон 2-3 мг/кг. При ИТШ – ПДС 100-130 тыс МО, преднизолон, допамин 1-3мг/кг,гепарин, контрикал, гордокс,корекция метаболического ацидоза. При крупе – 1ст (натрия бромида, эуфилин,мочегонные), 2ст (АБ, гормон, седативные, интубация).
Профилактика: АКДП (с 3 мес - 0,5 * 3раза через месяц, 1ревакц – 18 мес 0,5 мл 2 – 6 лет), АДП-М (11,14 лет), АДП, АД-М. Контактный подлежат АДП-М, АДП + АБ.
Шигелёз (дизентерия)
20-21 Шигелез – острое инф заб-е, которая вызывается бактериями рода шигеллы, хар-ся поражением слизистых оболочек дистального отдела толстой кишки, общ онтоксикацией, болем в животе, потологическими примесями в кале (слизь, кровь, гной).
Этиология: подгруппы: А(Sh. Dysenteriae – Григорьева-Шига -), В(Sh. Flexnery), C(Sh. Boydi), D(Sh. Sonnei).
Эпидемиология: источник – больной, носители. М-м передачи фекально-оральный. Пути передачи: Григорьева-Шига – контактно-бытовой, Sh. Flexnery - водный, Sh. Sonnei – грязные руки.
Патогенез: Входные ворота – ЖКТ(per os) – в желудне часть гибнет с образованием ендотоксина – остальные в толст к-ку – размножение (внутриклеточно).
Классификация:
по типу: типичные, атипичные (стертая, диспепсическая, субклиническая, гипертоническая)
По тяжести: легкая, средняя А(с превалированием местного процесса), В(с токсическими с-мами), С(смешанные)
Показатели тяжести: симптомы интоксикации (менингоэнцефалит, ССС, нарушение обмена), местные с-мы (х-р, частота, стула, боль в животе, выпадение слизистой прям к-ки, зияние ануса).
Течение: острый (до1 мес), затяжной (до3 мес), хрон (более 3 мес)(беспрерывный, рецедивирующий).
Клиника: Инкуб период – 1-7 дн.
Типичная форма – начало остро, t=38-39, тошнота, однократная рвота, беспокойство, боль в животе, испорожнения частые, кал жидкий, зеленоватый со слизью, м/б кровь. В конце 2 дн – спастический колит (боль в левой половине, стул до несколько десятков раз/день, тазвиваются ложные позывы, тенезмы, ректальный плевок. Язык сухой, пальпируется сигмовидная к-ка – плотный болезненный тяж. Кровь – лейкоцотоз с нейтроф, СОЭ.
Хар-ка у детей раннего возраста: острое начало, t до 40, токсикоз с поражением НС, ССС, нейратоксикоз, кровь в виде прожилок или примеси, испорожнения всегда имеют каловый хар-р, часто длительное течение, м/б коньюктивит, сепсис, менингит.
Осложнения: выпадение слизистой к-ки, кровотечения, перфорация, перитонит, инвагинация, присоединение вторичной инф..
Диагноз: клиника, бактериология, копрологическое исслед, РНГА.РПГА, РА(диагн титр зонне 1:100, Флекснера 1:200).
Диферанциальная диагностика:
1. Сальмонелез – испорожнения более частые, зловонные, в виде болотной, тенезмов нет, болезненность в к-ке, рвота.
2. Энетероинвазивные эшерихеозы – Т-норма, испорожнения водянистые, часстые, слизь, кровь.
3. Стафилококовый энтероколит – чаще до 6 мес, гарячка, потеря массы, испорожнения жидкие со слизью и кровью, длительное течение.
4. Инвагинации – острое начало, Т-норма, боль, стула нет.
Лечение: диета, оральная регидратация, этиотропная терапия (АБ при сер и тяж степени, до 1 года – полимексин М – 100мг/кг/сутки, гентамицин 4-6 мг/кг, рифампицин 20 мг/кг; при легвой ст – нитрофураны – фуразолидон, фурадонин) Применение бактисубтил, лакто- и бифидобактерин. Энтеросорбция, ферменты. Дезиноксикация перорально(лег, сред) парентерально (тяж). Лечение осложнений.
Профилактика: выписка после 1-2 негативных бак исслед (через 2 нед после окончания лечения). Наблюдение 3-6 мес. Контактные –7 дней+бактериология.
Сальмонелёз
Острое инфекционное заб-е людей и животных, кот вызывает сальмонеллами.
Этиология: Гр-, АГ – жгутиковый(Н), кл стенки (О), оболочки (Vi).
Эпидемиология: Источник – мясо, больной, яйца птиц.У детей до1 года – контактно-быт путь: персонал, мать, инф вещи.
Патогенез: ЖКТ – эндотоксин – д-е не сосуды, НС – размножение – вторичное дессеминирование.
Классификация:
По типу: типичные, атипичные.
Клн форма: 1. Желудочно-кишечная (гастрит, ентерит, колит, смешанные), 2. Тифоподобная, 3. Септическая, 3. Стертая, 4. Субклиническая.
По тяжести: легкая, средняя, тяж
Течение: остр(до1 мес), затяжное (до3 мес), хрон (более 3 мнс).
Клиника: инкуб период – 2-3 часа – 5-7дн.
Острое начало, т повышена, озноб, тошнота, рвота (сначала еда - потом желчь), понос (водянистый, со слизью, зловонный, зеленый), м/б нейротоксикоз; если колит м/б тенезмы. Длительность 5-7 дн.
Особенности до 1 года – чаще ентероколит, в кале кровь, токсикоз выражен, часто осложнения (септическая форма, менингит, енцефалит, остеомиелит, присоединение инф.), тяж течение, нередко с летальным исходом. При развитии до 10 дней – норм- т, нет рвоты, гепатолиенальный синдром, метеоризт, токсикоз.
Осложнения: ИТШ, ОПН, ДВС, дисбактериоз, реактивный артрит.
Диагноз: клинико-епид, лаборатория – кровь, бактериология, РПГА (1:80-1:320).
Дифдиагноз:
1. Дизентерия – коротковременная горячка, колитический синдром, характер стула.
2. Колиинфекция – явления энтерита.
3. Вирусные диареи – остро, быстро протекают, м/б караральные явления, испорожнения водянистые без пат примесей.
4. Инвагинация - острое начало, Т-норма, боль, стула нет
5. Тифо- паратифозные заб-я – волнообразная лихорадка, интоксикация, сыпь.
Лечение: госпитализация 1год, тяж, среднетяж формы. Этиотропное (тяж, генерализ) – рифампицин 20мг/кг, гентамицин 15 мн/кг, (легкое) – поливалентный сальмонелёзный бактериофаг 10-20 мл. Патогенетическое – регидратация. При ИТШ – реополиглюкин, допмин, кортикостероиды, мочегонные. При нейротоксикозе – аминазин, дипиридоксин, диазепам, дропиридол. Так же комплексный Ig энтеросорбенты, ферменты, вит, биопрепараты.
Профилактика: допуск после негативного бактериолокического исследования (через 2-3 дня после отмены АБ), диспансеризация 3 мес.
Эшерихиоз
– острые заболевагия ЖКТ, чаще детей раннего возраста, вызванные разными штамами кишечной палочки.
Этиология: Гр-, АГ – соматический (О), оболочки (К), жгутиковый (Н). Подгруппы: энтеропатогенные (ЭПЭ - О11,О55,О44,О127… - только до1 года), энтероинвазивные (ЭИЭ – О28, О124,О151,О144 … - дезентериеподобные), энтеротоксигенные (ЭТЭ – О1,О8,О9,О20… - холероподобн), ентнрогеморрагические (ЭГЭ – О157,О159 – геморрагич колит).
Эпидемиология: источник – больной, носитель. Пищевой, контакт-бытовой.
Патогенез: заражение – тонкая к-ка (реже толстая) – ентеротоксин – д-е на энтероциты, сосуды, НС – повышение проникности сосудов, усиление секреторной активности епителия к-ки – потеря воды - ацидоз – поражение почек, наруш гемодинамики.
У детей раннего возраста – ЭПЭ инкуб период – 5-8 дн. Начало остро, повышение t, интоксикация, понос (испорожнения водянистые, желтые (оранжевые), +слизь) - максимум на 5-7 день, токсикоз, эксикоз, испорожнения до 10-15 раз/дн, рвота, баспокойство, нарушение сна, снижение массы тела. В тяжел степени - +нейротоксикоз, токсикоз с дегидратацией.
У детей старшего возраста: ЭИЭ (дизентериеподобн течение) – Инкубачионный период – 2-3 дн. – остро, повышение t, интоксикация (первые 1-2 дн), боль в животе, слабость, тенезмов нет, испорожнения частые, со слизью, кровью. ЭТЭ – (остр гастроэнтерит) – инкуб –часы-3дня – остро, водянистый стул, баз запаха и примесей, боль в эпигастрии, t норма, длительность 3-5 дней.
Диагноз: клиника, лабораторно – бактериология (испорожнения, рвота, промывные воды), ИфА, РНГА.
Диф. диагноз:
1. Сальмонелёз – испорожнения зловонные, зеленые, тенезмов нет, болезненность в к-ке
2. Кишечная стафилококовая инф – часто после заб-я матери, вторичное поражение, постепенное развитие.
3. Вирусные диареи - остро, быстро протекают, м/б караральные явления, испорожнения водянистые без пат примесей.
4. Простая диспепсия – несоответствующий прикорм, после еды срыгивания, испорожнения с кислым запахом. Коррекция питания – востановление ф-ции.
АБ- тяжелым – полимексин-М, бисептол, левимицитин, гентамицин.
Биопрепараты – бифидумбактерин, колибактерин, лактобактерин, аципол, бактериофаг.
Регидратация – в течении первых 6 часов – к-во жидкости (мл/час)?m?p/6?10 (m-масса тела, p-%потери массы). После поддерживающая терапия (? 80-100мл/кг) - глюкосолан (NaCl 3,5+Na гидрокарбонат 2,5+KCl 1,5+ глюкоза20г – на 1л воды), регидрон (NaCl 3,5+ KCl 2,5+цитратNa 2,9+ глюкоза10г+1л воды) –по1-2 чайных ложек каждые 5-10 мин. +сладкий чай, отвар риса. Оральная регидратация –1-2ст. При 3 ст – в/в -колоидные р-ры(1/3 к-ва жидкости) – состав: при изотонической дегидратации 10% глюкоза: солев р-ры = 1:1 (до 1 года 2:1), при соледифецитной (1:3(1:2)), при вододифецитной (3:1(2:1)). Под контролем ОЦК, електролитов. Востановление K, Na, Cl.
Профилактика: сан-гиг режим, изоляция источника…
Острые кишечные инф, вызванные гр- условно-потогенной флорой.
1. кишечные инф протейной этиологии – поражение по типу гастроэнтерита, ентероколита. Proteus – факультативный анаэроб, АГ – соматический (О), жгутиковый (Р). Эпидемиология: источник – больной, носитель, м/б животные. Патогенез: развивается на фоне снижения иммунитета, дисбактениоза. При массивном инфецировании – эндотоксин вызывает общие с-мы интоксикации. В других случаях – процес медленно, возможно попадание в кровь с развитием вторичных очагов инфекции. Клиника: инкубационный период – 2-5 часов. У старших – пищевая токсикоинфекция, У младших (инкуб – 2-5 дн)– ентерит, ентероколит – стул- жидкий, зеленый, примеси слизи, крови. Диагноз: клиника, кровь (лейкопения, нейтропения, лимфоцитоз, СОЭ),ректороманоскопия, бактериология, РА, РНГА. Лечение – АБ – только при тяж ст.
2. кишечные инф вызванная клебсиелой – протекает по типу. Этиология: АГ – соматический (О), капсульный (К). Эпидемиология: источник – больной, носитель, м/б животные. Новорожденные часто чере продметы ухода. Потогенез: входные ворота – ЖКТ – при массивном инфецировании – токсемия – инвазия –массовая бактериемия. Клиника: инкубационный период: 3-5 дн, остро – T –до 39-40, рвота, понос (водянистый, зеленоватый, с непереваренными кусочками еды), токсикоз, эксикоз, живот умеренно вздут. Диагноз: посев, РА, РЗК. Лечение: то же.
3. кишечные инф вызванная синегнойной палочкой – часто внутрибольничная инфекция (чаще пневмония, менингит…). Этиология: укзотоксин, гемолизин, ентеротоксин, лейкоцидин, колагеназа, еластаза. Эпидемиология: источник – больной, носитель, внутрибольничная инфекция (гнойные раны, пневмония…), м/б животные. Патогенез: первичная (гастрит, ентерит, ентероколит), вторичная. Клиника: инкубационный период: 3-5 дн, развитие постепенное, ухудшение общего состояния, Т субфибрильная, испорожнения 5-20 раз/дн (жидкие, заленоватые, зловонные, слизь, м/б кровь). Течение длительное, м/б волнообразное. У старших - гестроентерит (пищевая токсикоинфекция). Дигноз: бактериология, РПГА, РА. Лечение: АБ – гентамицин, полимексин М сульфат.
4. кишечные инф вызванная кампилобабтериями – Этиология Campilobacter (вибрион). Эпидемиология: источник – животные. Патогенез – входные ворота – ЖКТ – розмножения в толстом и тонком к-ке – бактеремия, токсемия – возможна генерализация. Клиника: инкубационный период: 2-5 дн, остро – T –до 39-40, повторная но не частая рвота, анорексия, вялые, беспокойство, понос (водянистый, зловонный – 2-20раз/день – позже появляется слизь, кровь), боль в животе, после опорожнения к-ка уменьшается, живот умеренно вздут. Диагноз: копрограмма, посев, РА, РПГА, РЗК. Лечение: то же.
5. кишечные цитробактерная инф – источник - больной, носитель. м/б домашние животные. Болеют дети раннего возраста. У старших редко - пищевая токсикоинфекция. Клиника: у детей раннего возраста – ентероколит (в стуле кал, кровь, интоксикация). Дигноз: бактериология, РПГА, РА. Лечение: то же. Профилактика: не разработана.
1. ОКИ, вызванные стафилокаком
Этиология: гр+, S. Aureus, S. Epidermidis, S. Saprophyticus.
Эпидемиология: источник инф – больные, носители.
Классификация:
По локализации: Локализованные формы (дыхательных путей, ЖКТ и желчных путей, почек, ЦНС, …), генерализованные.
Повреждение ЖКТ: гастроэнтероколит (тищевая токсикоинфекция), энтероколит (первичный, вторичный).
По степени тяжести: легкая, средней ст, тяжелая.
Клиника: Первичный энтероколит – после экзогенного инфецирования, чаще у детей первого года жизни. Часто в анамнезе преренесенный омфалит, гнойный коньюктивит, стафилодермия, заб-я матери (гнойный лактационный мастит), неблагоприятное преморбитное состояние (рахит, гипотрофия). Начало заб-я чаще постепенное (м/б остро), t – субфибрильная, м/б одноразовая рвота, испорожнения до 10 раз/день (желты, или зеленоватые, со слизью, прожилки крови редко), метиоризм. Длительность до 4-5 недель. Течение волнообразное. Возможно возникает кишечный токсикоз с эксикозом 1-2 ст, t до 39, повторная рвота, испорожнения до 15 раз/день(водянистые), бледность, запавшие глаза и роднички, сухие слизистые, вздутый живот, снижение массы, гепатоспленомегалия, ослабление тонов. Кровь лейкоцитоз, нейтрофилез, сдвиг влево, СОЭ.
Вторичные: при сепсисе, пневмонии, гн. отит, м/б при дисбактериозе. Клиника + с-мы основного заб-я.
Диагноз: клиника, бактериология, уровень АТ в сыворотке крови.
1. АБ (7-10 дн)– оксацилина натриевая соль в/м, в/в 50 – 100 мг/кг * 4раза/день, карбинецилин, гентамицин, броломицин, гарамицин.
2. Имунотерапия: пассивная – противоспафилококовая плазма, гипериммуный антистафилокок Ig; активная – адсорбированный стафилокок анатоксин, стафилок антифагин, аутовакцина.
3. Биопрепараты – бифидумбактерин, лактобактерин, бификол.
4. Кoррекция КОС, регидратация.
Ротовирусная инфекция
Ротавірусна інфекфія – це гостре інфекційне захворювання, спричинене вірусом, який належить до родини реовірусів, роду ротавірусів і яке хар-ся синдромом інтоксикації, розладами з боку травного тракту, ураженням ВДШ.
Етіологія: ротавіруси гр А (4 серотипи).
Епідеміологія: джерело – хворі і носії, механізм передачі – контактно-побутовий; пік захворюваності – листопад – лютий.
Патогенез: рот – травний тракт – ентероцити тонкої кишки (розмноження) – запальний процес – діарейний синдром.
Клініка: інкуб – 1-5 діб; початок гострий на 1 добу – гастроентерит та ентерит (рілкі водянисті випорожнення, пінисті слабко зафарбовані, без патол домішок, з незначн кіл-тю слизу, з різким запахом – 5-20 раз на добу; імперативні позиви до дефекації; блювання; біль у живаті; Т*С – 38-39*). Тривалість діареї 7-10 дн. Слабкість, в’я лість, адинамія, головний біль. У частини хворих на 3-4 дн зявляються катаральні явища. Респіраторний синдром: гіперемія та зернистість зіва без тенденції до наростання Можливий ексикоз 1-2 ст. У дітей до 1 року більш тяжкий перебіг.
Діагноз: типова клініка, епіданамнез, лабор досл-ня (ІФА, РН, РТГА з ротавірусним антигеном).
Дифдіагностика: ГКІ – ротавіресний гастроентерит малосиндромний; холера – при ротавірусній інф, хар-ні випорожнення, біль у животі, метеоризм, катаральні явища; сальмонельоз – синдром інтоксикації, зелені випорожнення з домішками слизу та крові, гепатоліенальний синдром.
Лікування: діета з обмеженням вуглеводів, більше білка; сорбенти, еубіотики; рекомендують - холестерамін, смекта; при необхідності – регдратація.
Профілактика: специфічної немає; виявлення та ізоляція хворих.
ПСЕВДОТУБЕРКУЛЁЗ
Острое инф забол-е, зооноз, с интокс-ей, лихор-кой, скарлатиноподоб сыпью, пораж-ем др органов и систем.
ЭТИОЛОГИЯ – Iersinia psevdotuberculosis. Капсула, эндотоксин (растворимая фракция О-АГ). Чувствительный к высыханию, солн-ному свету. За соматич-кими S-АГ и R-АГ и жгутиковым Р-АГ 6 сероваров (чаще 1,3,4). Высокие инвазивные св-ва – легко проникает ч/з природные барьеры.
ЭПИДЕМИОЛОГИЯ Источник – дикие и домашние животные (в основном – мышевид-е грызуны - инфицируют воду и прод-ты). Путь – пищевой (салат, фрукты, молоко, вода). Не встречается у детей до 6 мес. Сезонность - весь год с максимумом февраль, март.
ПАТОГЕНЕЗ Возбудитель – кишечник через рот (фаза заражения) – инвазия в слизистую (энтеральная фаза) - воспаление в слиз-той и лимф аппарате (фаза регионарной инф-ии) – кровь – внутр органы (печень, легкие, сердце, почки – фаза генерализации); аллергический компонент (сыпь, артралгии, нодозная эритема).
КЛАССИФ-Я КЛИНИЧЕСКИХ ФОРМ
Типичные формы: скарлатиноподобная, абдоминальная, артралгическая, желтушная, комбинир-я, генерализованная
Атипичные: катарральная, стертая, субклиническая
Тяжесть: легкая, средняя, тяжелая. Показатели тяж-ти – а) менингоэнцефалический синдром, б)геморрагич-кий, в) значительное пораж-е печени, г) абдоминальный, д) суставной, е) генерализация
Течение: гладкое, с обострениями и рецидивами, с осложнениями.
КЛИНИКА Инкуб период – 3-19 дней (6-8), начало острое, повыш Т до 38 – 400С. Интоксикационный, катарральный синдром, сыпь на 2-4 день. Проявления всех синдромов (см. классификацию, в завис-ти от формы – превалирует клиника данного синдрома).
ДИАГНОСТИКА Посев крови и смывов из ротоглотки (1-я неделя), мокроты, какашек, мочи – для выделения иерсиний. Серология – РА,РСК, РПГА(диагностич титр 1:200), РТГА. Методом парных сывороток – в первые дни и на 2-3 неделе, титр растет в 4 раза.
ЛЕЧЕНИЕ Режим постельный, диета полноценная, АБ при средней и тяжелой формах – левомицетин, тетрациклин, гентамицин в/м. Дезинтоксикация – 5% гл-за с инсулином, альбумин, плазма, реополиглюкин. Гормоны: преднизолон 1-2 мг/кг/сут - при тяжелом, артритах, узловатой эритеме. Метилурацил, пентоксил, Вит С. При полиартрите – НПВП; сердечно-сосуд – коргликон, кордиамин; геморр синдром – гепарин, аминокапронка.
ПРОФИЛАКТИКА Длительность госпитализации – до 7-10 дня нормальной Т + норма кровь и норма клиника. В очаге наблюдение 3 недели, запрет – сырые овощи без термообработки. Борьба с грызунами.
ИЕРСИНИОЗ
Острое инфекц-е забол-е. Антропозооноз с интокс-ей и преимущественным поражением ЖКТ, печени и суставов.
ЭПИДЕМИОЛОГИЯ Источник – мыши,крысы. Путь передачи – пищевой, контактный, аэрогенный. Факторы – молоко, мясо, овощи, фрукты, руки, посуда, предметы ухода. Сезонность – весь год, максимум с октября по май. Болеют преимущ-но дети 3-5 лет.
ЭТИОЛОГИЯ Iersinia enterocolitica (Гр – палочка или коккобактерия), факультат-ный аэроб, спор нет. Устойчива к низким Т, 5 биоваров, за О-АГ 30 сероваров.
ПАТОГЕНЕЗ Возбудитель – рот – тонкая кишка (первичная локализ-я) – размножение, максимум – в терминальном отделе тонкой кишки - воспалене (от катаррального до язвенно-некротического) – периферические л/у (гиперплазия, некроз или микроабсцессы) – окончание, или: – кровь – абсцессы печени, селезенки, легких, костей. Аллергические проявления – экзантема, артриты, артралгии, миалгии, миозит, пораж-е сердца, узловатая эритема, синдром Рейтера.
КЛАССИФИКАЦИЯ
Формы: кишечная (преимущ-но), абдоминальная, гепатитная, септическая, суставная, узловатая эритема.
КЛИНИКА Инкуб период 5-19 дней (7-10). Начало острое, Т 38-39, интокс-я, диарея (3-15): слизь, зеленого цвета, иногда кровь. Длительность болезни 3-15 дней. Срать будет всегда, а другие проявления – в зависимости от формы. У больш-ва течение легкое и среднетяжелое. Симптом «капюшона», «перчаток», «носков» – сыпь. Генерализованная форма: начало острое, интокс-я, 2-3 день – краснухо- или скарлатиноподоб сыпь, пятнистопапулезная, вокруг суставов, гепато-, спленомегалия, билирубин повышен за счет связанного. Моча: альбумино-, цилиндр-, пиурия. СОЭ 50-70. В период затухания шелушение: крупнопластинчатое – ладони, стопы, отрубевидное – туловище, конечности. Постоянный признак болезни – боль вокруг пупка и в правой подвздошной. Гепатит – высокая Т не снижается в желтушный период, диарея, боль в животе, на 3-5 день темная моча, желтуха. Печень увеличена, болезн-я, плотная. Эритема узловатая (дети после 10) – остро, с интокс-ей, повыш-ем Т, сыпь на голенях, в виде болезненных розовых цианотичных узлов. Исчезает ч/з 9-22 дня.
ДИАГНОСТИКА Бактериологический метод – выделение из какашек, крови, мочи, гноя, слизи из зева, л/у (1-е 2-3 нед). Серология: РА с живой или дохлой культурой иерсиний (1:40 – 1:160), РПГА 1:200.
ЛЕЧЕНИЕ Левомицетина сукцинат 7 дней, еслинет эф-та тогда гентамицин 7 дней. Ещё – см. лечение псевдотубика.
ПРОФИЛАКТИКА Декретированных после выписки к работе допускать после 3-хразового отрицат бакобследования какашек. В очаге – заключительная дезинфекция (после изоляции б-ного), за контактными смотреть 18 дней. Ветеринарный контроль за домашними и с/х животными.
МОНОНУКЛЕОЗ
Острое лихорадочное заболевание с полиаденитом, преим-но шейных л/у, увеличением селезенки, печени, тонзиллитом, вироцитами в крови.
ЭТИОЛОГИЯ вирус Эпштейна-Барра (ВЭБ), размножается в В-лимфоцитах без цитолиза.
ЭПИДЕМИОЛОГИЯ убиквитарен, заболеваемость спорадическая. Сезонность – круглогодично, преим-но весна, осень. Источник – больной, вирусоноситель. Механизм – возд-капельный, контактный. Входные ворота – слиз-тая ротоглотки и верх дых путей. Иммунитет стойкий.
ПАТОГЕНЕЗ ВЭБ тропен к лимфоидно-ретикулярной системе, вирус проникает в лимфу, кровь, затем в л/у, печень, селезенку. Поражение небных, носоглоточных миндалин – отек, гиперемия, затруднение носового дых-я. Поражение миндалин + бактерии = ангина. Сенсибилизация орг-ма – аллергич реакции. Фиксация ВЭБ на поверхности В-лимфоцита – активация Т-киллеров, ЕК-клеток, К-клеток – увеличение активности Т-супрессоров – торможение пролиферации и дифференциации В-лимфоцитов (поэтому не малигнизируются). При желтушных формах одиночные жёлчные тромбы и отложение желчного пигмента в гепатоцитах центральных зон долек.
КЛАССИФИКАЦИЯ Типичные формы: бывают легкие, среднетяжелые, тяжелые. Атипичные – стертые, безсимптомные, висцеральные. Показатель тяжести – степень интоксикации, ? лимфоузлов, изменения в ротоглотке, затруднение носового дыхания, ? печени и селезенки, изменения в крови.
КЛИНИКА Инкуб период несколько дней – 1-2 мес. Начало острое, ? Т до 38-40, интокс-я, боль в м-цах, суставах. Лихорадка неправильного типа 1-3 недели. Боль во время глотания. Тонзиллит от катаррального до язвенно-некротич-кого с образованием фибриновых пленок. Полиаденит, иногда мезаденит, возможна коре-, скарлатиноподобная, уртикарная, геморрагическая сыпь (держится 1-3 дня). ? печени, селезенки с 3-5 дня. Одутловатость лица, отечность век, тахикардия, тоны приглушены, иногда систолич шум. Лихорадка от 3 дней до 3 недель. В конце 1-й недели исчезают налеты с миндалин и гиперемия зева. Л/у? ч/з 2 нед – несколько месяцев. Вироциты выявляют в крови от 6 недель до 4-6 мес.
ДИАГНОСТИКА Кровь: лейкоцитоз 9-15*10 9/л, вироциты 15-50%, СОЭ 20-30. Серология: р-я Пауля-Боннеля-Давидсона (с эритроцитами барана), р-я Ловрика-Вольнера, р-я Хоффа-Бауэра (с конскими эри) – метод экспрессдиагностики. IgG,M против вирусного капсидного АГ. АнтиВЭБядерные IgG,M.
ЛЕЧЕНИЕ Диета – не употреблять: острые, жаренные, экстрактивные блюда. Много пить. Витамины. Полоскать рот 2% NaHCO3, отваром ромашки, чистить зубы, в нос – сосудосуж капли. АБ – детям до 3 лет с риском? микробов, старшим – при массивных наслоениях на миндалины (макролиды). Гормоны – при тяжел формах с выраженным аллергич компонентом 1-2 мг/кг/сут 3-5 дней. Ослабленным детям раннего возраста – нормальный человеческий Ig – 1-2 дозы.
ПРОФИЛАКТИКА Специальную не проводят, за контактными – наблюдение 20 дней.
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ
Вызывается энтеровирусами – Коксаки, ЕСНО, характер-ся разнообразием клиники, связанной с интоксикацией, лихорадкой, поражением НС и мышечной системы.
ЭТИОЛОГИЯ Коксаки, ЕСНО – группа кишечных вирусов с однониточной линейной РНК. Коксаки - группа А (24 серовара), В (6 сероваров). ЕСНО – 34 серотипа. От человека выделяются из носоглоточных смывов, какашек, крови, ликвора. В окружающей среде – в сточных водах, у мух, некоторых домашних животных.
ЭПИДЕМИОЛОГИЯ Источник – б-ной или вирусоноситель. Путь передачи – фекально-оральный, воздушно-капельный. Сезонность – круглый год, максимум – лето, осень.
У новородков – типичная форма – энцефаломиокардит; в 1-е месяцы жизни – энтеровирусная диарея; 1-3 года – паралитические полиомиелитоподобные формы; до- и школьники – менингит.
КЛИНИЧЕСКИЕ ФОРМЫ Общая клиника: инкубация – 1-10 дней, начало острое, Т 39-40 (3-5 дней). Интоксикационный сдм, гиперемия лица, шеи, иногда с пятнисто-папулезной сыпью, гиперемия зева, задней стенки глотки, коньюнктив. Кровь - ? СОЭ, относительный нейтрофилез, лимфопения.
Серозный менингит: дети в 5-9 лет, серозное воспаление мягких оболочек, эпендимы с гидроцефально-гипертензивным сдмом. Тошнота, повторная рвота, боль в животе, бред, судороги. Все – см. общую клинику, + зернистость мягкого неба. С 1-го дня менингеальные знаки. Брюшные рефлексы?. У детей раннего возр-та родничок напряжен, пульсирует. Иногда асимметрия лица, сухожильных, кожных рефлексов. Ликвор – прозрачный, под? давлением, цитоз – 0,1-0,5 на 109/л (норма 1-6 на 106/л), сначала нейтрофильно-лейкоцитарный, с 7-8 дня лимфоцитарный, ? с 10 дня. Белок – норма, сахар, хлориды – норма. СОЭ умеренно?, лихорадка 1-10 дней, норма ликвора на 3-4 день.
Эпидемическая миалгия: вирус Коксаки В, см. общую клинику + резкая боль в м-цах грудной клетки, верхней части живота, конечностей, спастического характера приступами по 10-30 мин, ? при кашле, движении. Из-за этого дыхание становится поверхностным, частым. Иногда боль в подреберьи, подвздошной области, около пупка. Светобоязнь, ? подчелюстных, шейных л/у, в легких одинокие сухие или влажные хрипы, непостоянное? печени и селезенки. Протекает волнообразно 3-5-7-14 дней. Возможны рецидивы. Кровь – лейкопения, нейтрофилез, ? СОЭ.
Паралитическая форма: Коксаки А. ЕСНО – дети 4-8 лет. Течение легкое, Т- норма, ЦНС – вялые монопарезы конечностей, слабость м-ц ягодиц и бедра, икроножных, иногда мимических. Тонус м-ц?, сухожильные реф-сы?, ликвор – норма. 7 пара пораж-ся по периферич типу, быстро восстанавливается. Может имитировать полиомиелит.
Герпангина: Коксаки А,В, ЕСНО. Т – 39-40, головная боль, рвота, боль в животе. Зев: гиперемия, на дужках, миндалинах, язычке, задней стенк глотки – папулы, быстро превращ-ся в везикулы – лопаются - неглубокие серожелтые язвочки с красным ободком (5-10 и больше). Глотать больно. Подчелюстные л/у?, чувствительны. Кровь - ? СОЭ. Длится 1-7 дней, язвы заживают на 4-7 день. Полное выздоровление.
Энтеровирусная лихорадка: Коксаки, ЕСНО. Лих-ка 3 дня, умеренная головная боль, иногда тошнота, рвота, приступообразная боль в животе. Гиперемия зева, язык обложен, ? л/у, печень, селезенка. Кореподобная сыпь. Длится 2-3 недели.
Эпидемическая экзантема: Коксаки, ЕСНО. Дети старшего возраста. Инкубация 4-5 дней. Т 37,5-38. Головная, мышечная боль. Гиперемия зева. Через 2 дня Т?, состояние улучшается, появляется сыпь на лице, грудной клетке, конечностях – эритематозная, пятнистопапулезная. Исчезает ч/з 2-4 дня. На слизистых пятнистая энантема. Заболевание длится до 1 недели. Пигментация 5-6 дней, шелушения нет.
Летний грипп: Коксаки А, В, ЕСНО. ?Т, гол боль, насморк, сухой кашель, тошнота, рвота. Гиперемия лица, зева, коньюнктивит, ? л/у, печени. Легкое течение 1-5 дней.
Энтеровирусная диарея: дети до 4 лет, Т 38-39, рвота, боль в животе, срачка. Какашки редкие водянистые, иногда зеленоватые. С 1-х дней диарея сочетается с насморком, гиперемией слизистых, сухим кашлем, длится 2 недели.
Энцефаломиокардит новородков: Коксаки В. Заражение от матери или больных, или внутриутровно. Начало острое, 38-40, вялость, сонливость, рвота, срачка, развивается серд-сосуд-недостат-ность + энцефалит с тонич или клонич судорогами, нарушением сознания. Ликвор – клетки 0,1-0,3*109/л, ? белка. ЭКГ - ? вольтажа, отрицат Т, заострение Р, расширение QRS, смещение ST. За 1-2 дня – смерть.
ДИАГНОСТИКА Вирусология - в 1-е дни смывы из носоглотки, какашки, ликвор. Серология – РСК методом парных сывороток в 1-е дни и на 2-3 неделе (? больше чем в 4 раза).
ЛЕЧЕНИЕ?-глобулин 1-6 мл в 1-е дни, РНКаза 3-20 мг 6 раз в сутки. Симптоматическое: жаро?, дегидратационные, дезинтоксикационные, боле?. При энцефаломиокардите – гормоны. Тепловые процедуры – при миалгии, паралитической форме. АБ – при 2-чной инфекции.
ПРОФИЛАКТИКА Госпитализ-я до 10 дней. Изоляция контактных на 14 дней.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ. ГНОЙНЫЕ МЕНИНГИТЫ. МЕНИНГОКОКЦЕМИЯ И ДР.
Острое антропонозное заболев-е, вызыв-ся менингококком(дальше – «м-кокк»), характер-ся клиническим полиморфизмом (от назофарингита и простого носительства до генерализованных форм).
ЭТИОЛОГИЯ Возбудитель Neisseria meningitidis. Диплококк Гр-. По АГ-структуре 13 серотипов (А,В,С,D). У больных вегетирует на слизистой носоглотки, ликворе, выделяется из крови. Может образовывать L-формы. Наибольшая вирулентность у серогруппы А (из-за высокой инвазивности).
ЭПИДЕМИОЛОГИЯ Источник – больной и носитель. Наиболее опасны больные с менингококковым назофарингитом, выделяют м-кокк 3-4 недели. Здоровое носительство от2 до 6 недель (их значительно больше). Механизм передачи – возд-капельный, способствует кашель, чихание, насморк. Возб-ль нестоек в окруж среде. Максимум заболеваемости февраль – апрель. Индекс контагиозности 10-15%. Постинфекционный стойкий типоспецифический иммунитет.
ПАТОГЕНЕЗ М-кокк – слизистая носоглотки, зева – назофарингит, местно? проницаемость барьера – лимфа, кровь (бактериемия). На этом этапе может ограничится, еси на месте инвазии нет патологических явлений – здоровое носит-во. Интенсивная бактериемия, ? реактивность орг-ма – лимфогенно проникает в кровь, диссеминация чаще в головной и спинной мозг через сосудистые сплетения мозговых желудочков – энцефалит, вентрикулит, менингит. Если м-кокк заносится в др. органы и ткани (кожа, суставы, сердце, почки, легкие) – менингококцемия (м-кокковый сепсис). Эндотоксин – сосудистый яд (спазм капилляров, ? их проницаемости). Патогенез ИТШ: возникает из-зи массивной бак-емии и токсинемии. Эндотоксин – нарушение гемодинамики, микроциркуляции – ДВС-сдм. Вследствие этого - геморрагич сдм (инфаркты надпочечников, кровоизлияния в слизистые). Воспаление менингеальных оболочек, которые не растягиваются + ? внутричерепного давления = смещение ГМ и вклинивание миндалин мозжечка в большое затылочное отверстие – смерть от паралича дыхания. Церебральный коллапс приводит к развитию субдурального выпота.
КЛАССИФИКАЦИЯ Локализованные формы: менингококконосительство и острый назофарингит. Генерализованные формы: а) типичные – менингококцемия, менингит, менингоэнцефалит, комбинированные; б) атипичные – серозный менингит, сверхострый м-кокковый сепсис, фулминантная и молниеносная м-коккцемия. Редкие формы: м-кокковый эндокардит, артрит, синовиит, иридоциклит, пневмония.
КЛИНИКА Инкуб период 2-20 дней.
Назофарингит: начало острое, Т – норма, субфебр, или фебрильная (1-3 дня). Головная боль, першение, боль в горле, заложенность носа, вялость, адинамия, бледность. В зеве – гиперемия слизистой, зернистость задней стенки глотки (гиперплазия лимфоидных фолликулов). Кровь – в 50% случаев – нейтрофильный лейкоцитоз. Бакобследование слизи из носоглотки, эпидситуация.
Менингококцемия: начало острое, Т 38-39, интокс-я, боль в м-цах спины, конечностей, жажда, бледность. Через 4-6 часов геморрагич сыпь на ягодицах, бедрах, голенях, туловище с последующей некротизацией, её отторжением и образованием рубцов. Геморрагич-кий сдм: кровоизлияния в склеру, коньюнктиву, слиз-тую зева, маточные, носовые, желудочные. ? головная боль, мозговой крик, повторная рвота, может нарушаться сознание, судороги. Поражение мелких суставов. Плеврит, артрит, тромбофлебит, ендомиоперикардит, ОПН, гломерулонефрит, пиелит. При сверхострой форме – сдм Уотерхауза-Фредериксена. Сердечно – сосудистая недостаточность (синюшность, нитевидный пульс, ? АД, коллапс). Развивается ИТШ, степени: 1 – компенсированная: Т 38-40,5, тахикардия, ? ЧД, АД – норма. Судорожная готовность, гиперкоагул-я. 2 – субкомпенсированная: кожа бледно – серая, холодная,влажная, акроцианоз, Т 37,2. ? ЧСС,? ЧД, ? АД. Тоны глухие, олигурия, помрачение сознания, ацидоз, ДВС 2-й стадии (гипокоагул-я). 3 – декомпенсированная: без сознания, тотальн цианоз, множественные геморрагич-некротич элементами, венозным стазом по типу трупных пятен. Пульс нитевидный, одышка, ? ЧСС, АД – 0. Гипертония мышц, гиперрефлексия, патологические рефлексы. Зрачки сужены, фотореакция?, менинг-ные с-мы, судороги. Анурия, ацидоз, ДВС 3-4 ст. Возможен отек легких, ГМ. 4 – агональное состояние: сознания нет, арефлексия, атония, зрачки расшир., на свет не реагируют, ? отек ГМ, легких.
М-кокковый менингит: внезапно? Т до 39-40, головная боль в области лба, затылка усиливается раздражителями – звуком, светом, рвота без тошноты, психомоторное возбуждение сменяется торможением, сонливостью. Боль по ходу позвоночника, общая гиперэстезия. Поза «легавой собаки». + с-м Кернига, Брудзинского, Гюйена, Лесажа, Бабинского, Гордона. Ликвор – в 1-й день прозрачный или чуть опалесцирующий, дальше – мутный, гнойный. Клеток – 1000-чи в мкл. Белок?, сахар, хлориды?.
М-кокковый менингоэнцефалит: преобладает энцефалитическая симптоматика: двигательное возбуждение, наруш-е сознания, судороги, поражение 3,6,7,8 пары. Возможны геми- и монопарезы, бульбарные параличи, атаксия. Течение очень тяжелое.
М-кокковый менингит и м-коккцемия: наиболее частый вариант генерализованных форм м-кокковой инф-ии. Одна из форм доминирует. Тяжесть обусловлена выраженной бак-емией и изменениями в ЦНС и др. органах и системах.
Клиника отека и набухания ГМ: наруш-е сознания, рвота, психомоторное возбужд-е, клонико-тонич судороги, гиперемия лица, цианоз, гипертермия, угасание корнеальных рефлексов, сужение зрачков, ? р-ии на свет, ? ЧСС сменяется? ЧСС. АД?, потом?.
У детей раннего возраста м-кокковая инф-я сопровождается сдмом церебральной гипотензии, с токсикозом и эксикозом с диареей. Развивается остро, за несколько часов. Состояние? на глазах. Лицо заостряется, повторная рвота, судороги, мышечная гипотония, ? рефлексов. При ущемлении продолговатого мозга пульс редкий, аритмичный, дыхание Чейн-Стокса. Смерть от отека легких, остановки дыхания. Эпендиматит возникает в ранние или поздние сроки менингита: сонливость. Двигательное возбуждение, прострация, сопор, или кома. Гипертонус м-ц, тремор конечностей, судороги, гиперэстезия. У грудных детей – выбухание большого родничка, расхождение швов, ноги вытянутые, перекрещенные. Пальцы согнуты в кулак. Характерно исхудание, граничащее с кахексией (при нормальном питании). Ликвор ксантохромный, ? белка, клеточный состав в норме. Ликвор из желудочков – гнойный, с наличием полинуклеаров и м-кокков.
ДИАГНОСТИКА Выделение возб-ля из крови, носоглотки, ликвора. Экспрессметод – бактериоскопия толстой капли, р-я коагглютинации, энзимных АТ, метод встречного иммуноэлектрофореза. Серология – РНГА с менингококковым эритроцитарным диагностикумом серогрупп А,В,С. Кровь исследуют в динамике с интервалом 5-7 дней + общий анализ ликвора.
М-кокковая инф-я детей 1 года: чаще м-кокцемия и её молниеносные формы. При менингите менингеальные с-мы выражены слабо или отсутствуют, преобладает общая симпт-ка: гиперэстезия, клонико-тонич судороги, тремор рук, подбородка, повторная рвота, с-мы Лесажа, поза «легавой собаки». Сначала беспокойство, затем слабость, плач, пронзительный крик. У грудных детей энцефалит, эпендиматит, блок ликворовыводящих путей – гидроцефалия. Течение медленное, затяжное. Санация ликвора с опозданием, часто остаются остаточные явления, осложнения. Присоединение 2-чной микрофлоры.
ЛЕЧЕНИЕ Носители: полоскание горла 0,05-0,1% перманганатом, 0,02% фурациллином, УФО, на 4-5 дней эритромицин, левомицетин, Вит, антигистаминные. Генерализованные: левомицетин 25 мг/кг, противогриппозный?-глобулин 1-2 дозы. При менингеальном сдме – лазикс 1-2 мг/кг. Возбуждение, судороги – седуксен. При угрозе ИТШ – преднизолон 2-3 мг/кг, при ИТШ – преднизолон 5-10 мг/кг. Дезинтоксикация – реополи, альбумин, 10% глюкоза. Менингококковый менингит: бензилпенициллин – в/м 200 000-400 000/кг (детям до 6 мес – 300 000-500 000) каждые 4 часа, в 1-е 3 месяца – каждые 3 часа. При эндотоксическом шоке – левомицетина сукцинат 80-100 мг/кг/сут каждые 6 часов. Лечение ИТШ – в зависимости от степени гидрокортизон 20-40-80 мг/кг/сут, преднизолон – 5-20 мг/кг/сут, затем последовательно реополи 10 мл/кг, 10% альбумин 5-10 мл/кг, 4% сода – 2 мл/кг, 10% CaCl или глюклнат 1 мл на год жизни. Кокарбоксилаза – 50-100 мг, 5% Вит С 5-10 мл, при судорогах – седуксен. Для стабилизации АД – допамин 2-10 мкг/кг/мин, при остром отеке мозга – маннит 1-2 г/кг, фуросемид 1-2 мг/кг, 10% альбумин, концентрированная плазма – 5-10 мл/кг, гормоны, антисудорожные, кислород. Лечение ДВС – в/в гепарин 100-50-15 ЕД/кг соответственно фазе (в 4 фазе – противопоказан), контрикал, трасилол – 1-2 тыс ЕД/кг, свежая донорская кровь, тромбомасса; дицинон 12,5% 0,5-2 мл каждые 4-6 часов; при кровотечениях протромбин, аминокапронка.
ПРОФИЛАКТИКА При групповых забол-ях в закрытых коллективах – карантин на 10 дней (каждый день термометрия, осмотр ЛОРа). Всем контактным бакисследование слизи носоглотки – детям 2 раза с интервалом в 3 дня, взрослым – 1 раз. Всех больных изолируют и лечат. Носителей недопускают в детские учреждения. В очаге инф-ии – текущая дезинф-я. В стационаре персонал в масках. Специфич профил-ка: поливалентная вакцина серогрупп А,В,С. Наблюдение за реконвалесцентами: после менингококцемии 6 месяцев, менингита – 1 год.
Полиомиелит
Полиомиелит – острое инфекц заболевание, кот хар-ся общетоксическими проявлениями и поражением ЦНС по типу вялых периферических параличей.
Этиология – Poliovirus hominis (энтеровирус).
Эпидемиология – Источник инфекции – больные или вирусоносители. Вирус выделяется со слизью из носоглотки (до 2 нед) и с калом (до 1,5 мес). Основны пути передачи – фекально-оральный и воздушно-капельный. Болеют в основном дети до 7 лет; дети первых месяцев болеют редко – трансплацентраный иммунитет. После перенесенного заболевания – стойкий иммунитет.
Патогенез – заражение – per os – активное размножение в кишечнике и регионарных лимфоузлах (энтеральная фаза) – переход в кровь (гематогенная фаза вирусемии) – гематогенное распространение по периневральным, лимфатическим и околососудистым пространствам в нервну систему: передние рога спинного мозга (поражение мотонейронов не равномерное, возможна ассиметричность параличей), зона ядер черепно-мозговых нервов, гипоталамический участок, мозжечок. Прорыв ГЭБ – 1% зараженных, у остальных – вирусоносительство. Развитие патпроцеса тесно связано с состоянием реактивности организма. Периоды заболевания: препаралитический (2-5 дн), паралитический, восстановительный, резидуальный. Чаще поражается поясничный отдел СМ, грудной и шейный.
Клиника – инкуб период – 5-26 дней (сред 10-12 дн). Формы: без поражения НС (субклин, абортивная), с поражением НС (непаралитический полиомиелит – менингеальная форма, паралитический полиомиелит – спинальная, бульбарная, понтинная и энцефалитическая формы). Начало острое, Т – 38 –39, интоксикация, катаральные явления; м\б боль в животе, жел-кишечн и вегетат расстройства; появляется боль в ногах, руках, позвоночнике, особенно при желании сесть. Вынужденное положение – симптом треножника (опора руками сзади при сидении). (+) с-м Брудзинского, Лассега; снижение рефлексов, мышечные спазмы, тонические или клонические судороги, двигательные нарушения. ?снижение Т, появление параличей (наступает паралитический период) – поражаются нижние конечности (80%), реже верхние, мышцы тулова, живота, шеи; в дальнейшем –атрофия мышц, расшатанность суставав, остеопороз?восст период (2 нед)
Понтинная форма – поражение тройничного, лицевого и отводящего нервов; бульбарная – поражение ствола и ядер черепных нервав; инапарантная (без клин проявлений, ? титра антител); абортивная – без параличей; менингеальная – клиника серозного менингита.
Диагностика – наличие вялых параличей после лихорадки, вирусологическое исследование (смывы из нососглотки, кровь, кал, спинномозговая жидкость), серология – метод парных сывороток (наростание титра в 4 раза). Люмбальная пункция: клеточно-белковая диссоциация в первые 5 дней, и выраженная белково-клеточная на 10-14 день.
Диф диагностика – полирадикулоневрит, миелит, врожденная миотония, неврит лицевого нерва другой этиологии, серозный менингит при Коксаки и ЕСНО.
Лечение: Режим постельный, ?-глобулин (0,5 мл/кг 2-3 дня), диуретики, люмбальная пункция, анальгетики, бромиды; с 3-4 нед – прозерин 0,0005-0,001 2 раза в день, дибазол 0,001-0,005 в сутки; галантамин до 20-30 дней.+ физиотерапия, массаж, гимнастика, ортопедическое лечение.
Профилактика – изоляция до 21 дня от начала болезни, контактные – карантин 20 дней; вакцинация – полиомиелитная живая ослаблинная вакцина Себина с 3х мес 3х кратно с интервалом в месяц пер ос одновременно с вакцинацией АКДП. Ревакцинация – на 2, 3, 6 и 14 годах жизни однократно.
Грипп
Острое инф заб-е с поражением слизистых оболочек верхних дыхательных путей, интоксикацией и лихорадкой.
Этиология – ортомиксовирус А, В, С штаммы. Антигены: гемагглютини, нейроаминидаза.
Эпид – склонность к эпидемиям и пандемиям, типоспецифический иммунитет к циркулирующим штаммам вируса. Во время эпидемий – изменчивость вируса, новый вариант – повышенная воспримчивость населения; источник инфекции – больной, заразен с первых часов болезни, мах – 2-3 день; мех-м передачи – воздушно-капельный. У детей до 6 мес – иммунитет от матери.
Патогенез – эпителиотропность – репродукция в эпителии верхних дых путей, образование аутоантигенов – аутоиммунные цитотоксические реакции. Из места первичной локализации – попадание в кровь, вирусемия, общее цитотоксическое действие, в основном направленная на ЦНС, поражение прекапиляров и капиляров; развитие гемодинамических нарушений. В ЦНС – энцефалопатии, в легких – геморрагический отек. Общетоксическое действие – угнетение клеточного и гуморального звена иммунитета, активизация бак инфекции. Возможны аллергические и аутоаллергические реакции.
Клиника: инкуб период – часы, 1-2 дня; озноб, повыш Т до 38-40, боль в мышцах. Типичные формы – катаральная, субтоксическая, токсическая, токсико-катаральная; атипичные – стертая, гипертоксическая, молниеносная; варианты – синдром крупа, астматический синдром, первичное поражение легких, сегментарное поражение легких, церебральный синдром, абдоминальный, геморрагический синдром. Тяжесть тячение -–легкое, среднетяжелое, тяжелое. Типичная клиника – общая интоксикация + катаральные явления верхних дыхат путей; жар, общая слабость, головна боль, боль в глазных яблоках, мышцах, светобоязнь, потливость, нарушение сна. До 38? - легкое течение, 39 и больше – тяжелое. Ринит, ларингит, трахеит. Через 2-3 дня – снижение Т, улучшение общего состояния.
Осложнения – гнойный ларинготрахеобронхит, очаговая или сегментарная пневмония, менингит, менингоэнцефалит, энцефалит, невралгии, неврит, полирадикулоневрит, нарушение деятельности серца (миокардит).
Особенности течения у детей разных возрастных – у новоражденных - постепенное начало, стертая клиника, бледность, отказ от груди, снижение массы тела, рвота, часто – бак осложнения; 1-3 год – особенно тяжелое тячение, интоксикация, поражение ЦНС, менингоэнцефалитический синдром, катаральные явления – слабо, часто поражения легких, синдром крупа, астматический синдром.
Диагностика – клиника, эпиданамнез; выделение вируса – смыв из носоглотки; серологически (РТГА – в динамике наростание титра в 4 раза).
Диф диагностика – брюшной тиф, сыпной тиф, орнитоз, корь, энтеровирусные инфекции, кишечные инфекции, инфильтративная форма туберкулеза.
Лечение – пост режим, этиотропно: ремантадин (грипп А) – 50 мг 3 р/сут; протигриппозный иммуноглобулин – до 2х лет – 1мл, 3-6 лет – 2мл, после 6 – 3мл; лейкоцитарный интерферон – интраназально по 5 капель через 2-3 часа 5 дней. Теплое питье, вит, аскорутин. При присоединении бак инфекции – антибиоттики.
Неотложна помощь при гипертермии и судорож синдр – парацетамол 0,01/кг, физическо охлаждение тела; при отсутствии эфекта – литические смеси.
Парагипп
Остро заб-е дых путей, хар-ся умеренн интоксик, симптомами поражения слизистой оболочки ВДП.
Этиол – Парамиксавирус. Антигены – гемаглютинин, нейраминидаза. Стабильность антигенной структуры.
Эпид – наибольша заб-сть у детей до 2х лет, зависит от времени года, уровня заб-сти на грип и др ОРВИ. Источник инф – больной. Выделение вируса – в течение острого периода болезни (7-10 дней). Путь передачи – воздушно-капельный.
Патогенез – попадание на слизисты ВДП, проникновение в эпителий – разрушение эпителия, накопление слизистого эксудата, отечность; вирусемия, обще токсическое действие. Сенсибилизация вирусными антигенами, присоединение бак инфекции. В ЦНС – энцефалопатии, в легких – геморрагический отек. Общетоксическое действие – угнетение клеточного и гуморального звена иммунитета, активизация бак инфекции. Возможны аллергические и аутоаллергические реакции. Сосудистые и микроциркуляторные нарушения – незначительны, больше страдает гортань.
Клиника – инкуб период – 2-7 дней – повышение Т, незначительная интоксикация и катаральные явления; слабость, нарушения аппетита, сна, головная боль; наростание катаральных явлений – упорный громкий сухой кашель, боль в горле, насморк, сидром круппа. Тяжесть – легкая, среднетяжел, тяжел. Т – мах до 3 дней, кашель, насморк – до 7-10 дней.
Клиника стенозирующ ларинготрахеита – среди полного здоровья, чаще ночью ребенок просыпается от громкого кашля + охриплость голоса, шумное дыхание.
Диагностика – эпид+клиника + серология – РСК, РПГА, РН (наростание титра в 4 раза)
Лечение: симптоматическое в домашних условиях, госпитализация при синдроме крупа и тяжелых бак осложнений.
Аденовирусная инфекция
Остр респ заб-е, вызываемое аденовирусами, хар-ся умер интокс, пораж слиз оболочек ВДП, конъюнктивы, склер и лимфоидной ткани
Этиол – ДНК-содержащие вирусы, антигены: А – группоспецифический, В – носитель токсических св-в, С – типоспецифический.
Эпид – Источник болезни – больные + носители, выделение вируса – в первые 2 нед болезни; мех-м передачи – воздушно-капельный, возможен алиментарный. Дети первых меяцев жизни имеют пасивный трансплацентарный иммунитет. После перенесенного заб-я – активный иммунитет.
Патогенез – входны ворота – ВДП, конъюнктива, кишечник. Размножение в эпителии – вирусемия – поражение слизистой носа, задней стенки горла, миндалин, регионарных лимфоузлов. Воспаление сопровождается выраженным экссудативным компонентом, возможно проникновени в легких, развитие пневмонии, бронхита.
Клиника – инкуб период – 2-12 дней, начало острое, симптомы проявляются последовательно: сначала – повыш Т, катаральные явления, вялость, нарушение аппетита, головная боль? значительные серозные выделения из носа? слизисто-гнойные. Слизиста носа гиперимирована, утруднено носовое дыхание. Хар-но поражение слизистой задней стенки горла (гранулезный фарингит). Часто сопровождается влажным кашлем; хар-но поражение слизистой глаз – конъюнктивит может быть катаральным, фолликулярным, пленчатым. Возможны кишечны расстройства у детей раннего возраста.
Клин формы: по сновному синдрому: катар ВДП, ринофарингоконъюнкитвальная лихорадка, конъюнктивит и кератоконъюнктивит, пленчатый конъюнктивит, пневмония; по дополнительному синдрому: синдром крупа, астматический синдром, синдром диареи, лимфаденопатия, экзантемный синдром; форма течения: легка, среднетяжела, тяжела.
Диагностика: клин+эпид, серология: РСК, РПГА (наростание титра в 4 раза в парных сыворотках). Экспресс-диагностика – метод флюоресцирующих антител.
Лечение - в дом условиях, госпитализация – дети раннего возраста с тяжелыми формами и осложнениями. Лечение симптоматическое – десенсибилизирующие, поливитамины, 0,05% р-р дезоксирибонуклеазы по 3-4 капли каждые 3 часа 2-3 дня.
Респираторно-синцитиальная+риновирус
РС-инф – острое вир заб-е, сопровождающиеся умеренно выраженными симптомами интоксикации, преобладанием поражения ВДП, частым развитием бронхиолитов.
Этиол – РНК-содержащий парамиксовирус. 2 серовара, имеющие общий комплимент-связывающий антиген.
Эпид – источник инф – больные, редко – вирусоносители. Выделение вируса в течение 10-14 дней возд-капельным путем. Наиб восприимчивость у детей от 4-5 мес до 3х лет, иммунитет нестойкий, специфический.
Патогенез – поражение эпителия ВДП (у детей младшего возраста и НДП – пат процесс быстро распространяется на мелкие бронхи и бронхиолы) ?гиперплазия эпителия, гиперсекреция, закупорка бронхов густой тягучей слизью? нарушение дренажной функции бронхов, развитие микроателектазов, нарушение обмена кислорода, кислородное голодание, одышка, тахикардия, присоединение бак инф.
Клиника – инкуб период 4 дня. Симптомы поражения ВДП и НДП. Тяжесть зависит от возраста больного, состояния реактивности организма на момент поражения и от первичной или вторичной встречи с вирусом.
Клин формы разн возр груп: старший возр – течение легкое, по типу острого катара ВДП, часто без повышения Т или субфебрилитет, осн симптом – сухой упорный кашель; длит течения –2-3 нед; дети первого года – острое начало, повыш Т, сухой кашель, заложенность носа, бледность, гиперемия слизистых передних дужек, задней стенки горла? присоединение бронхиолита: приступообразный длительный кашель, в конце приступа - густая, вязкая мокрота. В тяж случаях – явления дых недостаточности.
Диагностика – клиника+эпидемиология
Лечения – дом условия, симптоматическое, при обструктивном синдроме – эуфиллин с димедролом, др антигистаминные препараты, отхаркивающие.
Риновирусная – острое вир заб-е дых путей с преобладающим поражением слизистой носовой полости и носоглотки.
Этиол – РНК-содержащий пикорнавирус
Эпид - источник инф – больные, вирусоносители. Выделение вируса в течение 5 дней возд-капельным путем. Наименее восприимчивость у детей до 6 мес из-за пассивного трансплацентарного иммунитета, иммунитет нестойкий, специфический.
Патогенез – входны ворота – слизиста носов полости? размножение?отек слизистой +гиперсекреция, присоединение бак инфекции
Клиника – инкуб пер – 1-5 дней, начало острое: недомогание, субфебрилетет, заложеность носа, покашливание, ломота в теле? обильные водянисто-слизистые выделения из носа? на 2-3 день – слизисто-гнойные выделения (присоед бак инф). Длит болезни 5-7 дней.
Клин формы разн возр груп:у новорожд – по типу катара ВДП, у детей младш возр – чаще явления трахеобронита, у старших – более легкое течение по типу катара носоглотки.
Диагностика – клиника+эпид, лабораторно – выделение вируса на культуре тканей; экспресс-диагностика – метод иммунофлюоресценции.
Лечение – симптоматическое, сосудосуживающие в нос, теплое обильное питье, горячие ножные ванны. В первый день – лейкоцитарный интерферон интраназально.
Вирусные гепатиты
Вирусные гепатиты группа антропонозных вирусных заболеваний с различным механизмом передачи и особенностями патогенеза, объединенных гепатотропностью возбудителей и обусловленным этим сходством клинических проявлений (желтуха, интоксикация, гепатоспленомегалия).
Этиология: В настоящее время уже доказано существование семи относящихся к различным группам вирусов, которые являются возбудителями одноимённых вирусных гепатитов (ВГ): вирус гепатита А (HAV) возбудитель вирусного гепатита А (ВГА), вирус гепатита В (HBV) возбудитель ВГВ, вирус гепатита С (HCV) возбудитель ВГС, вирус гепатита D (дельта вирус HDV) возбудитель ВГD, вирус гепатита Е (HEV) возбудитель ВГЕ, вирус гепатита F (HFV) возбудитель BГF, вирус гепатита G (HGV) возбудитель BГG.
Особенности
Гепатит А
Гепатит В
Гепатит С
Гепатит D
Гепатит E
Преимущественныймеханизм передачи
фекально-оральный
парентеральный, половой, вертикальный
парентеральный
парентеральный
фекально-оральный
Фактор передачи
вода, пища
все биологические жидкости человека
преимущественно кровь
преимущественно кровь
Особенности в разных возврастных группах
Болеют в основном дети и люди молодого возраста, дети 1 года не болеют из-за плацентарного иммунитета
Болеют чаще дети 1года, после 3х лет заб-сть значительно снижается (уменьшение парентеральных манипуляций)
Болеют чаще дети 1года, после 3х лет заб-сть значительно снижается (уменьшение парентеральных манипуляций)
Наибольш – у детей раннего возраста и больных на хрон. геп В
Дети не есть доминирующей возрастной группой.
Распространение
повсеместное
повсеместное
повсеместное
всюду, но в основном Азия
Раньше – Азия, Африка; сейчас – в Европе не толькозавозные случаи
Максимум заразительности
всё время, пока есть вирусная RNA
всё время, пока есть HBsAg и, особенно, HBеAg
последние дни инкубационного и первые дни преджелтушного периода
Сезонность
лето-осень
круглый год
круглый год
круглый год
лето-осень
Носительство
Хронизация
Патогенез: Основные патогенетические особенноcти ВГ обусловлены нарушением функции гепатоцитов главной мишени вирусов. Механизм повреждения гепатоцитов различен при ВГ различной этиологии. При ВГА происходит непосредственное воздействие вируса, проникшего в клетку, размножение вируса приводит к её гибели. В случаях ВГВ главная роль принадлежит иммунным реакциям иммунный цитолиз с участием Т-лимфоцитов-киллеров, в дальнейшем антителозависимый иммунный цитолиз, аутоиммунные реакции. При ВГС многие механизмы сходны с таковыми при ВГВ, но HCV способен, в отличие от HBV, и сам вызывать цитопатогенное действие, подобно HAV. Кроме того, велика роль аутоиммунных реакций, а вот антителозависимый иммунный цитолиз выражен слабее. Вирус гепатита D оказывает прямое цитопатогенное действие, иммунное воспаление слабо выражено, что и объясняет отсутствие эффекта от применения иммуносупрессивных препаратов.При ВГЕ, как и при ВГА, преобладает непосредственное цитопатогенное действие вируса на клетку, но холестазы и железистая трансформация клеток встречаются чаще.
ВГА – острое инф заб-е, хар-ся незнач проявлениями интокс, нарушениями функции печени и доброкачественным прогнозом.
Классиф клин форм: типичная (легкая, среднетяжел и тяжелая формы), атипичные (безжелтушная, стертая, субклиническая).
Клиника: инкуб пер – 10-45 дней – клин проявл отсутствуют; продромальный (преджелтушный период – 3-5 дней) – острое начало, Т – 38-39, слабость, головна боль, тошнота, рвота, недомогание, незнач катаральные явления, возможны диспептические расстройства? исчезновение симптомов интокс через 1-2 дня, остаются анорексия, тошнота, увеличение печени, ее чувствительность, болезненность? появление желтушности кожи, склер, слизистых, ахолия кала, потемнение мочи. Желтушный период – появление желтухи – улучшение общего самочуствия, исчезновение интоксикации; длительность 10-12 дней, увеличение печени, селезенки, нарушение функции ССС (брадикардия, снижение АД, ослабление тонов сердца, значительные БХ нарушения. ? спад клинических проявлений – улучшение аппетита, увеличение диуреза, посветление кожи, уменьшение печени (до 40 дней и более). Период реконваленсценции - жалоб нет, самочувствие хорошее, восстанавливается функциональное состояние печени; возможны астено-вегетативные нарушения (2-3 мес).
Диагностика: эпиданамнез+клиника, лаборат: увеличение АЛТ, АСТ, рост билирубина с преобладанием прямого, увеличение тимоловой пробы. Специф методы: определение ВГА в кале, наличие роста антивирусных антител и антитела против антигена вируса класса IgM.
Лечение: диета №5, витамины, желчегонные препараты по оканчании ахолии, при тяжелом – детоксикационная терапия, эссенциале.
Профилактика: выписка на 21 день от начала желтухи при отсутствии симптомов интоксикации, уменьшении печени, нормального уровня билирубина, ферментов. Дисп наблюдение – 6 мес. Контактные – наблюдение 35 дней, в детск учриждениях – карантин 35 дней.
Вирусный гепатит у детей первого года.
Этиология: Чаще всего вызываются ВГВ (ВГС, ВГD), которые передаются парентеральным путем при проведении различных манипуляций. Иногда возможна вертикальная передача инфекции (инфецирование плода или новорожденного матерью, больной или вирусоносителем).
Патогенез: В случаях ВГВ главная роль принадлежит иммунным реакциям иммунный цитолиз с участием Т-лимфоцитов-киллеров, в дальнейшем антителозависимый иммунный цитолиз, аутоиммунные реакции. При ВГС многие механизмы сходны с таковыми при ВГВ, но HCV способен, в отличие от HBV, и сам вызывать цитопатогенное действие, подобно HAV. Кроме того, велика роль аутоиммунных реакций, а вот антителозависимый иммунный цитолиз выражен слабее. Вирус гепатита D оказывает прямое цитопатогенное действие, иммунное воспаление слабо выражено, что и объясняет отсутствие эффекта от применения иммуносупрессивных препаратов.
Клиника: Инкуб. период 60-180 дн (чаще 70-90). Начальный период 5- 7 дн. Явления общей интоксикации, потеря аппетита, повышение температуры тела, снижение массы тела, вялость.
С началом желтухи симптомы интоксикации усиливаются, желтуха нарастает постепенно в течении 5-7 дней. Одновременно увеличивается и уплотняется печень, живот умеренно вздут, кал ахоличный, моча темная, возможна спленомегалия. Интенсивность желтухи может не отвечать тяжести болезни. Длительность желтушного периода 7-10 - 30-45 дней. В постжелтушный период как правило, сохраняется гепатоспленомегалия, иктеричность склер, субиктеричность кожи, активность АЛТ, АСТ уменьшается, диспротеинемия сохраняется. В перод реконвалнсценции восстанавливается функциональное состояние и морф. структура печени.
Характерная особенность ВГВ у детей 1-ого года – высокая частота тяжелых и злокачественных (фульминантных) форм, высокая летальность.
Диагностика: клин+эпид. Лаб.: увеличение АЛТ, АСТ, билирубина (за счет прямой фракции). В моче увелич. уробилин, желчные ферменты. Специф.: РПГ, РПГА, ИФА, РИМ – выявление антигенов ВГВ (HBsAg, HBeAg), антител к ним (антиHBs, антиHBe, антиHBс).
Показатели злокачественной формы: нервно-психические нарушения – печеночная энцефалопатия (резкое возбуждение с двигательным беспокойством, тремор рук, клонико-тонические судороги. В течении 1-3 дн – развивается печеночная кома, значительно возрастает желтуха. Характерно: билирубиново-ферментная диссоциация (наростание билирубина при снижении активности ферментов), значит снижается протромбин в сыворотке крови, появляются геморрагические проявления, уменьшаются размеры печени, она становится мягкой, часто – совсем не пальпируется; появляется “печеночный запах”.
Исходы: ВГВ у детей чаще завершается выздоровлением с полным воостановлением функционального состояния и морф структуры печени, может наблюдаться выздоровление с анатомическим дефектом (фиброз печени) или развитием осложнений с паражением желчных путей и гастродуоденальной зоны. ВГВ может завершится формированием ХПГ или ХАГ. При фульминантной форме прогноз тяжелый. Выздоровление наблюдают обычно при условиях использования комплексного интенсивного лечения в стадиипредвесников печеночной комы.
Дельта-инфекция
ВГД - острое или хрон поражение печени, связанное с дефектным вирусом без оболочки, кот содержит РНК и для своего существования нуждается с ВГВ
Этиол та эпид особенности: источник инф – больные ВГВ и носители HBsAg, инфицированные ВГД. Передача через кровь и препараты, чрезплацентарный путь передачи. Наиболее восприимчивы дети раннего возраста и больные хрон гепатитом В
Клиника: выделяют смешанную форму (острый ВГВ+ВГД) – коинфекция и хрон ВГВ и ВГД-суперинфекцией.
Коинфекция: инкуб период – 8-10 нед, клиника ВГВ тяжелого тячения с развитием гепатодистрофии, затяжной формы с обострениями и волнообразным тячением.
Суперинфекция: инкуб пер – 3-4 нед? ухудшение общего состояния, увеличение печени, появление или усиление желтухи, повышение уровня билирубина, ферментов. Тячение болезни – тяжелое, часто формируется хрон гепатит, цирроз.
Диагностика: появления обострения у больного на Хрон ВГВ, циркуляц HBsAg, дельта-вируса и дельта-антигена в ткани печени, выявление анти- HBс специфических антител к дельта – вируса.
Лечение: Госпитализация, интерферонотерапия?-интерфероном, глюкокортикостероидные препараты у детей первого года жизни в фульминантных формах и прекомы, комы + детоксикационная терапия, ингибиторы протеолиза (трасилол, гордокс, контрикал), кокарбоксилаза, АТФ, вит С, викасол при геморрагическом синдроме, гепарин при ДВС, соду при ацидозе, промывание желудка, высокие сифонные клизмы; заменное переливание крови, гемосорбция, плазмафорез, гемодиализ, гипербарическая оксигенация, симптоматическое лечение.
Профилактика: Обязательное обследование доноров на HBsAg; запрет гемотрансфузий и использование препаратов крови, не маркированных на HBsAg; переход на использование одноразового инструментария.
Специфическая проф-ка: использование специфического иммуноглобулина с высоким титром анти – HBs антител для детей, кот родились от матерей, больных ВГВ.
Цель и задание иммунопрофилактики. Роль и задания врача
Цель – снижение заболеваемости и смертности, обусловленных инф заболеваниями (полиомиелит, дифтерия, столбняк, корь, эпид паротит, краснуха, тубик, коклюш, тд), которые можно предотвратить, благодаря иммунизации.
Задания: максимальный охват профилактическими прививками детского населения с целью повышения невосприимчивости к инф заболеваниям путем проведения активной иммунизации.
Врач поликлиники осуществляет:
1. систематическое наблюдение за лицами с отягощенным анамнезом, рекомендации по проведению им вакцинации
2. принимает участие в работе прививочной комисси поликлиники, в состав которой должны входить зав поликлиники и врач-иммунолог, аллерголог и неврапотолог
3. проведение первого инструктажа касательно вопроосов иммунизации всех мед работников, кот зачисляются на работу в поликлинику, детск дошк учреждений и школ в районе обслуживания поликлиники
4. организация и проведение планового обучения относительно повышения квалификации мед работников поликлиники по вопросам специф проф-ки с последующим приемом зачета
5. оказание мед помощи ф составлении месячных планов проведений иммунопрофилактики на участках, детск дошк учрежд, школах
6. контроль работы медсестер-вакцинаторов в поликлинике
7. с целью контроля за вакцинацией детей периодически посещать детск дошк учрежд и школы по графику, утвержденному главврачом
8. контроль формирования прививочной картотеки
9. контроль полноты и качества проведения прививок лицам из групп риска
10. проведение ежемесячного и ежегодного анализа выполнения плана прививок по каждой инфекции
11. принятие участия в иследовании причин и проведение анализа всех случаев поствакцинальных осложнений
12. составление плана прививок на год по поликлинике
13. составление отчета про профилактические прививки за квартал, полугодие и год (Ф №5)
14. Контроль использования и хранения вакцинно-сывороточных препаратов
15. проведение сан-просвет работы среди населения
Календарь прививок:
1. Против туберкулеза: Вакц – 3-5 день жизни; ревак: 1я - 7лет, 2я – 14лет (детям с (-) р-цией Манту)
2. Против полиомиелита: Вак – 3 мес трехкратно с интервалом в 1 мес; ревак – 18 мес, 3 года, 6 лет и 14 лет
3. Против коклюш, дифтерия, столбняк: Вак – 3 мес трехкратно с интерв в 1 мес; ревак – 18 мес
4. Против дифтерии, столбняка: Ревак – 6, 11, 14, 17 лет
5. Против кори: Вак: 12 мес, ревак – 6 лет
6. Против паротита: Вак 12 мес
7. Против краснухи: Вак 12 мес, ревак – 15-16 лет (дев)
8. Против гепатита В: Вак: 1, 2, 7 мес.
Мероприятия по макс охвату:
Четкое сотрудничество между педиатрической и эпидемиологичской службами;
Полноценноя сан-просвет работа в семье
Характеристика вакцинальных препаратов (против дифтерии, столбняка, коклюша, полиомиелита, кори, паротитной инфекциии). Нормальное течение послевакцинального периода та возможные патологические послевакцинальные реакции, их профилактика та лечение.
Коклюш, дифтерия, столбняк: используют следующие препараты:
1. Адсорбированная коклюшево-дифтерийно-столбнячная вакцина (АКДС) – представляет гомогенную суспензию коклюшевых микробов І фазы, убитых мертиолятом натрия, очищенных и концентрированных дифтерийного и столбнячного анатоксинов, адсорбированных на геле гидроокиси алюминия. В 1 мл вакцины – 20 млрд. коклюшевых микробных тел, 30 флюктуирующих единиц дифтерийного и 10 единиц связывания столбнячного анатоксина.
2. Адсорбированный дифтерийно-столбнячный анатоксин (АДС) – смесь очищенных и концентрированных дифтерийного и столбнячного анатоксинов, адсорбированных на геле гидроокиси алюминия. Препарат содержит в 1 мл 60 флюктуирующих единиц дифтерийного и 20 единиц связывания столбнячного анатоксина.
3. Адсорбированный дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов (АДС-М) – смесь очищенных и концентрированных дифтерийного и столбнячного анатоксинов, адсорбированных на геле гидроокиси алюминия. Препарат содержит в 1 мл 10 флюктуирующих единиц дифтерийного и 10 единиц связывания столбнячного анатоксина.
4. Адсорбированный дифтерийный анатоксин с уменьшенным содержанием антигенов (АД-М) – очищенный, концентрированный дифтерийный анатоксин, адсорбированный на геле гидроокиси алюминия. Препарат содержит в 1 мл 20 флюктуирующих единиц дифтерийного анатоксина.
5. АП-анатоксин – очищенный, концентрированный столбнячный анатоксин, адсорбированный на геле гидроокиси алюминия. Препарат содержит в 1 мл 20 единиц связывания анатоксина.
Препараты представляют собой равномерно мутную беловатую жидкость, которая после отстаивания разделяется на прозрачную жидкость и рыхлый осадок, который полностью разбивается при встряхивании.
Вакцинация – в 3 мес. АКДС-вакциной. Курс вакцинации – 3 в/м инъекции по 0,5 мл с интервалом в 30 дней. Ревак. – в 18 мес. В 6 лет ревак. – АДП-анатоксином, в 11, 14 и 18 лет – ревак. АДП-М-анатоксином. Интервал между вакц. и 1ой ревак. – не < 12 мес. и не > 2 лет.
Реакции на введение: местные (гиперемия кожных покровов, отек мягких тканей или небольшой инфильтрат на месте введения), общие (повышение t? тела без ухудшения общего состояния).
Осложнения:
1. Аллергические: отек Квинке, сыпь по типу крапивницы, обострение аллергических заболеваний; редко реакции типа анафилактического шока.
2. Коллапс.
3. Энцефалопатия: нарушение мозговых функций, внутримозгового давления, нарушение сознания, судороги, патологические рефлексы, парезы конечностей, энцефалит.
4. Резидуальное состояние: возникновение судорог при t?<39?C, если они отсутствовали в анамнезе и проявились в течении года после вакцинации. Острый нефрит, миокардит, серозный менингит (очень редко).
5. Внезапная смерть.
6. Обострение (или первые проявления) хронических заболеваний и оживление латентной инфекции (провоцирующая роль вакцинации).
Полиомиелит: используют вакцину, которая представляет трехвалентный препарат атенуированых штаммов вируса полиомиелита Себина І, ІІ, ІІІ типов, полученных на первичной культуре почек африканских зеленых мартышек; предназначена для перорального использования.
Вакцина – прозрачная жидкость красновато-оранжевого цвета, без осадка и посторонних примесей, выпускается во флаконах по 2 мл (10 доз) и 5 мл (25 или 50 доз). Соотношение типов вирусов в вакцинальной дозе 71,4% (І), 7,2% (ІІ), 21,4% (ІІІ).
Вакцинацию начинают в 3 месяца, проводят трехкратно с интервалом в 1 месяц (не > 6 мес.). Ревакцинация – в 18 мес., 3, 6 и 14 лет. Между вакцинацией и ревакцинацией – не < 6 мес.
Вакцинацию проводят в один день с вакцинацией АКДС-вакциной (АДС или АДС-М-анатоксином).
Р-ция на введение в N практически отсутствует. У детей раннего возраста может быть учащение стула без нарушения общего состояния.
Осложнения: сыпь по типу крапивницы, отек Квинке, вакциноассоциированный полиомиелит.
Корь: для активной иммунизации против кори используется живая коревая вакцина штамма Л-16. Вакцина выпускается в лиофилизированном состоянии, имеет желтовато-розовый цвет, перед употреблением ее разводят растворителем, который прилагается. Каждая доза = 0,5 мл, вводится п/к.
Вакцинация в 12 мес. и 6 лет. При этом интервал между введением коревой вакцины и прививкой против полиомиелита, коклюша, дифтерии и столбняка – не < 2 мес.
Р-ция на введение: В N (-). У части детей – температурные р-ции, легкая гиперемия ротоглотки, ринит, слабое покашливание, конъюнктивит, сыпь по типу коревой.
Осложнения:
1. Аллергические: полиморфная сыпь, отек Квинке, артралгии; системные по типу анафилактического шока.
2. Энцефалопатия: нарушение мозговых функций, внутримозгового давления, нарушение сознания, судороги, энцефалит.
3. Токсические нарушения: t?>38,6?C, проявления интоксикации, катаральные симптомы, сыпь, острый миокардит.
Паротит: Живая культуральная паротитная вакцина, полученная методом культивирования атенуированного вируса паротита штамма Л-3. Выпускается в форме лиофилизированного препарата желто-розового или розового цвета. Вводится п/к в дозе 0,5 мл. Плановая иммунизация в возрасте 12 мес.
Р-ция на введение: в N (-). У части детей - t? р-ции, катаральные проявления со стороны носоглотки. В редких случаях – незначительное увеличение околоушных слюнных желез при отсутствии нарушения общего состояния, незначительная гиперемия кожи, слабый отек.
Осложнения:
1. Аллергические: сыпь по типу крапивницы, отек Квинке.
2. Энцефалопатия: нарушение сознания, судороги.
3. Токсические нарушения: t?>38,6?C, рвота, боль в животе, серозный менингит на фоне повышенной t?.
Профилактика поствакцинальных осложнений:
Строгое соблюдение правил проведения прививок, предусмотренных действующими приказами и инструкциями;
Индивидуальность подхода к каждому, кто прививается (ознакомление с анамнезом, наследственностью, динамикой физического и психического развития, перенесенными заболеваниями, особенностями реакций на предыдущие прививки, наличием сенсибилизации к тем или иным антигенам);
Не проводить иммунизацию непосредственно перед приемом ребенка в детское дошкольное учреждение;
Наблюдение за детьми в поствакцинальном периоде;
Оберегать детей в поствакцинальном периоде (до 1 мес.) от общения с инфицированными лицами, переохлаждения, перегревания, тяжелых физических и психических нагрузок.
Лечение поствакцинальных осложнений: в зависимости от проявлений.
Методы обследования детей больных туберкулёзом
Ведущую роль при обследовании детей играет туберкулинодиагностика.
Туберкулинодиагностика – биологический тест, кот базируется на св-вах туберкулина вызывать в орг-ме сенсибилизированного человека воспалительные реакции замедленного типа, кот проявляются количественно и качественно. Туберкулин предложил Кох – это био активное вещ-во, кот содержит антигены МБТ, частицы разрушеных МБТ, эндо и экзогенные антигены, продукты жизнедеятельности МБТ. Туб пробы: проба Манту (в переднюю поверхность предплечья вну кожно 0,2 мл туберкулина – 2 ТО; проводится для изучения инфицированности населения и отбора контингента на вакцинацию; вираж – статистически значимое изменение пробы, регистрируется если: появилось гиперергическая проба впервые, положительная проба перешла в гиперергическую, размер папулы увеличился на 6 мм и более, отрицательная проба перешла в положительную).
При наличии виража, гиперергической реакции – проводят рентгенологическое исследование органов грудной полости.
1. Лабораторные: бактериоскопия, с методом флотации, люминесцентная микроскопия, бактериологически (посев на среду Левенштейна-Енсена, рост через 24-30 дней), биологический
2. Другие общеклинические методы
Организация и проведение туберкулинодиагностики
Детям и подросткам проводят туберкулинодиагностику при помощи пробы Манту 1 раз в год. Техника проведения: в переднюю поверхность предплечья вну кожно 0,2 мл туберкулина – 2 ТО;
Проводится для изучения инфицированности населения и отбора контингента на вакцинацию; вираж – статистически значимое изменение пробы, регистрируется если: появилось гиперергическая проба впервые, положительная проба перешла в гиперергическую, размер папулы увеличился на 6 мм иболее,отрицательная проба перешла в положительную).
Оценка результатов пробы Манту
Отрицательная: если нет реакции, точечный укол;
Сомнительная: гиперемия любого размера, инфильтрат до 5 мм;
Положительная: папула более 5 мм (выраженный иммунитет);
Гиперергическая: у подростков более 17 мм папула
Диф диагностика туб иммунитета
Признаки
Поствакцинационный
Инфекционный
Срок появления мах (+) пробы после вакцинации
1 год после пробы Манту с 2 ТО
Более поздние сроки
Размеры инфильтрата
12 и более, гиперергическая реакция (17 и более)
Результат предидущих проб Манту
такой же или с большим диаметром
диаметр меньший
Время исчезновения папулы
1 мес с последующей пигментацией
Динамика туб пробы
ослабление до 4-5 лет, в 6-7 лет – отрицательная
увеличение папулы со временем, вираж
Характер инфильтрата
нечеткий
четкий, стойкий
Симптомы интоксикации
Контакт с больным туберкулезом
Отягощенная наследственность
Поствакцинационный рубчик
слабо выражен
Туб интоксикация у детей и подростков
ТИ – единственная форма детского туберкулеза с неустановленной локализацией, хар-ся наличием симптомокомплекса интоксикации организма без выявления в нем локальных форм туберкулеза в период виража туберкулиновой чувствительности и часто параспецифических реакций. Выделяют раннюю (до 10 мес) и хроническую (после 10 мес)
Клиника – изменения поведения ребенка (утрата жизнерадростности и подвижности – становится капризную, раздражительной, быстро утомляется, теряте способность концентрировать внимание), повыш Т до 37,1-37,5, плохой апетит, микрополиаденопатия. Параспецифические реакции: общие (лихорадочно-септический синдром) и местные (синдромы: серозитов, ревматоидный, неврологически, сердечный, абдоминальный). Встречается узловая эритема, умеренная гиперемия слизистых зева и носа, насморк, покашливание, артралгии, фликтенулезный кератоконъюнктивит, блефарит
Диф диагностика: глистная инвазия, хр тонзилит, хр отит, ревмокардит, хр воспаление желчевыводящих путей.
Лечение: Щадящий рижим. Загальноукрипляющие. Изониазид10-15 мг/кг адин раз в день 3-4 мес. до стойкого исчезновения симптомомв интоксикации.
Энтеробиоз. Энтеробиоз - хроническая инвазия, сопровождается кишечными расстройствами и перианальным зудом. Этиология: острица (Enterobius vermicularis). Пути заражения: от человека (грязные руки, постельное белье, и др. предметы, загрязненные яйцами) Клиника: зуд анального отверстия 1-2 суток, потом исчезает и появляется ч/з 2-3 нед., может быть постоянным. + возможны диспепсии. Диагностика: соскоб из перианальных складок с последующей микроскопией, трижды с интервалом 3-5 дней. Лечение: сан-гиг мероприятия (подмывание на ночь с мылом, вываривание белья, контроль за чистотой рук и ногтей). Препараты - вермокс 0,1 г 2р/сут. в течении 3-4 дней во время еды (детям 2-10 лет по 0,05 г). Контроль ч/з 3-4 нед.
Аскаридоз. Аскаридоз - хронический гельминтоз, характеризуется наличием аллергического синдрома в начальной стадии заболевания и абдоминального - на поздней. Возбудитель - Ascaris Lumbricoides. Пути попадания яиц аскарид из почвы - с загрязненными овощами, руки, с водой и т.д., сезонность с апреля по октябрь. Фазы патогенеза аскаридоза: ранняя миграционная и поздняя - кишечная. Клиника: ранняя стадия имеет стертое течение, на 2-3 сут. после заражения - слабость, субфебрилитет, потом - легочной синдром (кашель с мокротой, над легкими - укорочение перкуторного тона, сухие и влажные хрипы, рентген - мигрирующие инфильтраты). Хроническая кишечная фаза - желудочно-кишечный и неврологический (головная боль, неспокойный сон, снижение памяти) синдромы. Полный цикл дозревания аскариды - 75-90 сут., живет в кишках около года, потом удаляется самостоятельно. Лечение: кишечной стадии - декарис (50 мг детям от 10 до 20 кг, 75 мг - от 20 до 30, через 1,5 ч после легкого ужина), или пирантел одноразово 10 мг/кг, вермокс (2,5-5 мг/кг 3 дня ч/з час после еды). Эфективность лечения ч/з 2-3 нед. 3-х разовым исследованием кала.
Трихоцефалез у детей. Хронический гельминтоз с перемущественным поражением функции пищеварительного тракта. Возбудитель - власоглав (Trichocephalus trichiuris) - геогельминт. Источник инвазии - человек, который выделяет яйца с фекалиями. Заражение ч/з рот при употреблении загрязненных овощей, фруктов, воды. Патогенез: в кишечнике из яиц образуются личинки, которые фиксируются к слизистой кишки особенно в илеоцекальном углу. Образуются опухолеобразные образования, эррозии слизистой, висцеро-висцеральные рефлексы со слизистой илеоцекального угла способствуют нарушению секреторной и моторной ф-ции ЖКТ. Клиника: тошнота, снижение аппетита, слюнотечение, периодичесая боль в животе. Возможна аппендикулярная колика или гемоколит с частыми кровянистыми испражнениями, анемия, эозинофилия. Лечение: вермокс (2,5-5 мг/кг 3 дня ч/з час после еды). Контрольная овоскопия ч/з 3-4 недели, трехкратная.
Первичный туберкулёзный комплекс
ПТКЛ – одна из локальных форм первичного туберкулеза. Хар-ся специфическим воспалением в легочной ткани (легочным компонентом – пневмонитом), регионарных внутригрудных лимфатических узлов (лимфажелезистым компонентом – лимфаденитом), сосудов (лимфососудистым компонентом – лимфангоитом), как правило в период виража туберкулиновых и параспецифических реакций.
Клиника: локализация легочного компонента – чаще в 1, 2, 4, 5 и редко 6,7 сегментах легких. Рентген (4 стадии):
1. пневмонийная – интенсивная поражения в легких, сливаюсчаяся с тенью корня. Последний расширен, в нем – контуры увеличеных лимфаузлов. Мах клин симптоматики
2. рассасывания – размеры затинения наинают уменьшатся, появляются симптом биполярности (четко определяются легочной и железистый компоненты ПТКЛ и линейная тень лимфангиты, кот их соидиняит – симптом Редекера)
3. инкрустации, организации и уплотнения
4. петрификации – клин сиптомы туберкулеза отсутствуют
Диф диагностика: пневмония, эозинофильный инфильтрат, первичный рак легких
Лечения: 3 и более препаратов (изониазид + рифампицин + стрептомицин (этамбутол) и/или пиразинамид). После исчезновения признаков интоксикации стрептомицин отменяется.
Туберкулёз внутригрудных лимфатических узлов.
ТВГЛУ – одна из наиболее частых клинических форм первичного туберкулеза с поражением внугрудных лимфоузлов, кот локализуится в сридостении, корне легкого и пристеночно.
Клиника (варианты):
1. инаперцептно (безсимптомно) – диагноз определяется после выявления виража реакции мАнту и после рентген обследования.
2. при наличии признаков интоксикации и выявлении на рентгено-(томо)-грамме увеличеных лимфоузлов корня легкого и/или средостения.
3. при соединении интоксикации и бронхо-пульмонального синдрома, кот проявляется кашлем. Тоже делится в зав-сти от выраженности воспалительных и некротических изменений
Инфильтративный
Опухолеподобный
Диф диагностика: саркоидоз, лимфагранулиматоз, центральный рак легких, лимфосаркома, лимфолейкоз
Лечение: 3 препарата – в теч 3-6 мес, потом 2 препарат в теч 12 мес + неспецифическа терапия. При опухолеподобном варианте химиотерапия менее эффективна, хир лечение
Милоллиарный туберкулез
МТ – двусторонне симметричное тотальное поражение легких и других органов мелкими очагами при резко сниженной сопротивляемости организма.
Клиники (синдромы)
1. Легочная диссеминация
2. Интоксикационный синдром
3. Дых недостаточность
Основные симптомы: интоксикация, одышка, бронхопульмональные, признаки поражения других органов. Условно делят по клин течению: легочной, тифоидный, менингеальный, септический.
Диф. диагностика: заболевания сердца, карциноматоз легких, очаговая пневмония, синдром Гудпасчера, идиопатический фиброзирующий альвеолит, поражение легких при муковисцидозе, токсоплазмоз легких.
Лечение: 3 препарата – в теч 3-6 мес, потом 2 препарат в теч 12 мес + неспецифическа терапия.
Туберкулёзный менингит
ТМ – поражение оболочек мозга туб. инфекцией, чаще при миллиарном туб.
Клинико-морфологически:
Базилярный диффузный менингит
Церебральный менингоэнцефалит
Серозный менингит
Клиника: резкая головная боль, тошнота, рвота, гиперестезии, может быть парез кишечника, задержка мочи или непроизвольное мочеиспускание. Сознание постепенно помрачается. Характерна поза – колени приведены к животу, голова откинута назад. (+) менингеальные знаки. Характерна измененная сосудистая реакция – временное появление больших красных пятен на лице и туловище (пятна Труссо), красный стойкий дермографизм. Подтверждение диагноза – люмбальная пункция (повышенное давление, при исследовании - плеоцитоз, повышен белок до 1-2 г/л, клеточно-белковая диссоциация, снижение глюкозы до 0,6-1,1 ммоль/л, снижение хлоридов).
Диф. диагностика: с менингитами другой этиологии.
Лечение: изониазид, рифампицин, этамбутол, стрептомицин. Если больной без сознания, или состояние ухудшается, то + ежедневно субарахноидально 0,1 хлоркальциевой соли стрептомицина, при вялом течении – преднизолон. Для уменьшения головных болей – хлоралгидрат в клизмах (0,5 на 20 мл воды) или анальгин 0,3.
Туберкулёзный плеврит.
Поражение плевры, развивающиеся как самост форма или как осложнение или как проявление полисерозита и хар-ся клин картиной, обусловленной экссудацией в грудну полость (или ее отсутствием)
1. Фибринозный: боли в гр клетке, сух кашель, непост субфебрилитет, небольш слабость, шум трения плевры
2. Эксудативный – боли в гр клетки, одышка, наростающая при накоплении эксудата; физикально – притупление перкуторного звука над нижними отджелами легкого, ослабление дыхания; линия Элисса – Дамуаза –Соколова – верхняя граница выпота
Подтверждение диагноза – выявление МБТ в мокроте или плевральном эксудате + гистологически путем биопсии плевры.
Диф диагностика: плевриты другой этиологии
Лечение: 3 препарата – в теч 3-6 мес, потом 2 препарат в теч 12 мес + неспецифическа терапия., оперативно – плевральная пункция, по показаниям – плеврэктомия, декортикация
Осложнения туберкулеза у детей, которые требуют неотложной врачебной помощи.
Кровохарканье и легочные кровотечения: встречаются, в основном при деструктивных формах tbc, бронхоэктазах, прикорневых очагах склероза. Особенно часто у больных с циррозом легких. Возникают вследствие разрыва сосуда в стенке каверны (при кавернозном tbc), пропотевании эритроцитов через стенку сосудов, при повреждении грануляционной ткани. Основной причиной являются патологические изменения в стенке сосудов или их разрыв.
По интенсивности разделяют:
Кровохарканье – кровь откашливается отдельными плевками или с примесью мокроты, могут быть прожилки крови в мокроте и сгустки крови.
Кровотечение – больной откашливает одновременно 40-60 мл крови.
Кровоизлияние – вследствие разрыва крупного сосуда может быть большое кровотечение.
Легочные кровотечения часто заканчиваются смертью от асфиксии вследствие заполнения бронхов и трахеи сгустками крови.
Основным признаком легочного кровотечения или кровохарканья, в отличие от носового, гортанного, желудочного или пищеводного, являются патологические деструктивные изменения в легких. Кровь из легких выделяется во время кашля, пенистая, ярко-красного цвета.
Локализация места кровотечения устанавливается на основании анамнеза, аускультации, перкуссии, данных Ro обследования.
Лечение: max физ. и псих. спокойствие, полусидячее положение в постели; снижение давления в малом круге кровообращения – эуфилин в/в (10 мл 2,4% р-ра), папаверин (1-2 мл 2% р-ра), атропин (1 мл 0,1% р-ра); гемостатическая терапия – викасол, аминокапроновая к-та, контрикал (10 000-20 000 ЕД), фибриноген (1-4 г в виде 0,3%р-ра),глюконат кальция (10 мл 10% р-ра) или хлорид кальция в/в (10 мл 10% р-ра); аскорбиновая к-та (по 0,1 3-5 р/день).
Если консервативное лечение неэффективно, используют наложение искусственного пневмоторакса; при его неэффективности – хирургическое лечение.
Спонтанный пневмоторакс: чаще всего возникает вследствие разрыва буллезно-эмфизематозного легкого в случаях фиброзно-очагового, хронического гематогенно-диссеминированного tbc или кисты легкого; редко возникает вследствие прорыва каверны в плевральную полость. Клиника зависти от размера свободной плевральной полости, характера пневмоторакса (закрытый, открытый, клапанный), характеризуется развитием острой дыхательной недостаточности – боль в пораженной половине грудной клетки, одышка, покашливание; объективно – значительный цианоз, тахикардия, тимпанит, ослабленное дыхание на стороне спонтанного пневмоторакса. Подтверждение диагноза – Ro.
Лечение: Полусидячее положение, введение морфина или омнопона для уменьшения боли и угнетения кашлевого рефлекса; назначают 2 мл 10% р-ра сульфокамфокаина п/к, оксигенотерапию. При тяжелом состоянии – пункция плевральной полости с последующей аспирацией газа до установления негативного давления (дренаж по Бюлау).
Туберкулез органов дыхания у подростков.
Первичный tbc комплекс. Включает первичный очаг специфического воспаления в легочной ткани (очаг Гона) и воспаление в регионарном лимфоузле, связанные между собой лимфангоитом ("дорожка"). Формируется в детском и юношеском возрасте у 98% людей, иногда протекает совершенно бессимптомно. В центре очага воспаления в легком, а также в соответствующем лимфоузле образуется казеоз тканей и как аллергическая реакция – перифокальное неспецифическое воспаление.
Клиника: выраженные явления интоксикации (фебрильная t?, сменяющаяся субфебрилитетом), параспецифические аллергические реакции (узловатая эритема, обычно сопутствующая появлению инфильтрации в зоне первичного комплекса). Поражение легких в виде одышки, сухого кашля, локального укорочения перкуторного звука соответственно месту инфильтрации легочной ткани, ослабление дыхания. При скудности клиники имеются отчетливые Ro изменения. В крови – лейкоцитоз, лимфопения, эозинофилия, ?СОЭ до 35-40 мм/час. Туберкулиновые пробы всегда (+).
Туберкулема легких. Инкапсулированные казеозные очаги округлой или овальной формы диаметром 1-1,5 см. В половине случаев сочетается с поражением бронхов, образованием свища. Реакция корня легкого почти всегда умеренная, интоксикация редко. Течение торпидное, более чем у половины выявляется случайно при профосмотрах.
Tbc внутригрудных лимфоузлов (tbc бронхоаденит). Самая частая локальная форма первичного tbc у детей. Пат. процесс захватывает лимфоузлы не только корня легкого, но и средостения. При этом, несмотря на наличие признаков активности клинико-Ro изменений в легочной ткани не определяется. Особое место занимают малые формы tbc бронхоаденита, протекающего с одновременным поражением нескольких лимфоузлов, не выходящим за пределы капсулы. Хар-ся постепенным началом заб-я, незначительными клиническими и стертыми Ro проявлениями в виде деформации легочного рисунка в прикорневой зоне, небольшим расширением и инфильтрацией корня. Инфильтративные и казеозные формы бронхоаденита, торпидно текущие, развиваются обычно при массивном инфицировании, преимущественно у детей, имевших в раннем возрасте контакт с больным tbc в семье, особенно при поздней диагностике и неадекватном лечении. Этим формам присуще волнообразное хр. течение. Часто осложняются образованием бронхиальных свищей. Клинические проявления: кашель, нередко приступообразный, битональный (из-за сдавления бронха); приступы удушья, напоминающими БА; упорные боли в межлопаточном пространстве, расширенная венозная сеть на груди и расширенные капилляры в зоне VII шейного позвонка (Sm Франка), укорочение перкуторного звука по ходу позвоночника ниже ІІІ грудного позвонка (Sm Кораньи), и кроме того, в межлопаточном пространстве, парастернально (Sm Филатова). В этой же области - ? бронхофонии и шепотной речи (Sm Д’Эспина), бронхиальное дыхание. Ro – увеличение размеров корня с выпуклыми наружными контурами, инфильтрацией в прикорневой легочной ткани. Осложняется плевритами, ателектазами, tbc бронхов.
Диссеминированный tbc легких. Связан с активным процессом в лимфатических узлах средостения. По клин. течению разделяют острый (милиарный), подострый и хр. У детей и подростков преобладают первые два. Отличительной особенностью является tbc-поражение не только легких, но и других органов (почки, гортань, плевры, брюшины, перикарда) с образованием в каждом из них мелких бугорков в рез-те гематогенного заноса МБТ.
Очаговый tbc легких. Хар-ся развитием воспалительных очагов не > 1 см. в 1-2 сегментах легких. У детейиподростков эта форма tbc обычно связана с периодом первичного инфицирования и активными изменениями в лимфоузлах средостения. Течение малосимптомное. Выявляется при ФГ.
Инфильтративный tbc легких. Пневмонический процесс с преобладанием экссудативного компонента воспаления. Начало острое (сходно с пневмонией). Подтверждение диагноза – выделение МБТ. Ro – неоднородная тень с участками просветления, обусловленными распадом легочной ткани и очагами обсеменения вокруг тени.
Кавернозный tbc легких. Наиболее опасная форма. У детей и подростков наблюдается редко. Ro – каверна с очагами обсеменения вокруг. При неадекватном лечении – фиброз легких, эмфизема, бронхоэктазы.
Tbc бронхов. Наблюдается нечасто (15-20% случаев). Специфические изменения в бронхах протекают малосимптомно, имеют ограниченный продуктивный хар-р.
Принципы и методы лечения больных туберкулезом детей.
Терапия должна проводиться с учетом возраста ребенка, его анатомо-физиологических особенностей, формы и активности tbc процесса.
Основные методы введения препаратов – обычный, однократный прием суточной дозы препарата, интермитирующий, в/в, ингаляционный.
Химиотерапия. Основной метод лечения. Начинать немедленно при установлении диагноза, проводить длительно, непрерывно, препаратами в различных комбинациях. Применяются препараты группы А (изониазид, рифампицин), группы В (стрептомицин, пиразинамид, этамбутол, канамицин, циклосерин, виомицин) и группы С (ПАСК-натрий).
Лечение при острых ограниченных формах tbc следует начинать тремя основными препаратами (изониазид, рифампицин, стрептомицин) и через 3-4 мес. продолжать изониазидом с пиразинамидом, этамбутолом или протионамидом. В случаях ранней tbc интоксикации детей дошкольного возраста можно проводить лечение одним изониазидом. Общая продолжительность лечения закрытых форм tbc составляет 6 мес., из них 1-3 мес. в стационаре. Больным с деструктивными формами лечение тоже проводят изониазидом, рифампицином, стрептомицином. Другие препараты оставляют в резерве и назначают в случае побочных р-ций, непереносимости или лекарственной устойчивости. Сочетая противотуб. препараты, учитывают чувствительность к ним МБТ по данным бактериологического исследования.
Хирургическое лечение. Радикальное (резекции легких), колапсохирургичесое (искусственный пневмоторакс, пневмоперитонеум, торакопластика), промежуточное (кавернотомия, кавернопластика, дренаж каверны, перевязка бронха, легочной артерии).
Неспецифическое лечение. Гигиенодиетический режим (работа, отдых, питание, лечение воздухом, водой, солнцем). При этом также назначают витаминные препараты, проводят симптоматическое лечение. Широко используется сан-кур лечение.
Работа в очаге туберкулезной инфекции по профилактике туберкулеза у детей и подростков.
У детей проводятся профилактика заражения, имеющая значение в раннем возрасте, и профилактика заболевания (специфическая).
Профилактика заражения заключается в оздоровлении очагов инфекции, проведении санпросвет работы, регулярном (2 раза в год) обследовании сотрудников детских учреждений в противотуб. диспансерах, организации оздоровительных мероприятий среди всего детского населения.
Основными методами специфической профилактики tbc у детей являются вакцинация (ревакцинация) БЦЖ и химиопрофилактика, организация специализированных детских учреждений санаторного типа (санаторные ясли-сады, школы) для инфицированных детей.
Противотуберкулезная вакцинация и ревакцинация БЦЖ.
Вакцинация и ревакцинация БЦЖ проводится согласно календарю прививок у новорожденных (на 3-5 день жизни) и в возрасте 7 и14 лет. Вакцинация и ревакцинация проводится однократно. Ревакцинацию проводят здоровым детям, у которых проба Манту с 2 ТЕ ППД-Л дала (-) результат (полное отсутствие инфильтрата и гиперемии или гиперемия р-ром 1 мм).
Вакцинация и ревакцинация способствуют снижению инфицированности и заболеваемости детей, предупреждают развитие острых и генерализованных форм tbc.
Химиопрофилактика туберкулеза среди детей и подростков.
Химиопрофилактика проводится у детей следующих групп:
1. Находящихся в контакте с больными, выделяющими МБТ (2 2-хмесячных курса в год, весной и осенью, в течение 1-3 лет).
2. Имеющих вираж туберкулиновых проб без явлений интоксикации (однократно в течение 3 мес.).
3. Туберкулиноположительных реконвалесцентов после кори и коклюша (однократно в течение 2 мес.).
4. Дающих на введение туберкулина гиперергические р-ции, в развитии которых основную роль играет tbc инфекция (однократно в течение 3 мес.).
С этой целью используют изониазид в дозе 5-8 мг/кг/сут. Дети с положительной реакцией на туберкулин для проведения им химиопрофилактики направляются в противотуб. санаторные учреждения.
Санитарная профилактика – это оздоровление очагов tbc инфекции, санитарный и ветеринарный контроль, проведение санпросвет работы, раннее выявление и лечение впервые заболевших tbc. Проводится в основном в очаге tbc инфекции (жилище, где проживает больной с активной формой tbc, выделяющий МБТ. При этом имеют значение поддерживание сан-гиг культуры, дезинфекция, контроль за контактными.
При краснухе сыпь появляется на лице, шее и в течение ближайших часов после начала болезни распространяется по всему телу. Она локализуется преимущественно на разгибательных поверхностях конечностей, ягодицах, спине; на других участках тела она более скудна. Сыпь мелкопятнистая, ее элементами являются розовые пятнышки круглой или овальной формы, величиной от булавочной головки до чечевицы; они располагаются на неизмененной коже и не сливаются. На 2-й день сыпь обычно несколько бледнеет, на 3-й день становится уже более скудной и мелкой, сохраняясь лишь в местах излюбленной локализации, и затем бесследно исчезает, но иногда на несколько дней остается незначительная пигментация.
При появлении сыпи температура обычно повышается до 38-39 °С, но может быть и нормальной. Самочувствие нарушается мало. Типично увеличение заднешейных, затылочных и других лимфатических узлов, которые достигают размеров бобов за 1-2 дня до высыпания, плотноваты, могут быть несколько болезненны. Увеличение держится нередко до 10- 14 дней, часто заметно даже визуально.
Краснуха обычно проявляется между 12-м и 21-м днем после контакта с больным человеком. Диагноз может поставить только врач, потому что сыпь при краснухе легко спутать с сыпью при кори, скарлатине, с потницей и лекарственной сыпью.
Краснуха протекает как сравнительно легкое вирусное заболевание. Болеют краснухой в основном дети до 15 лет. Однако в последние годы отмечается сдвиг заболеваемости на более старший возраст (20-29 лет). Группой риска являются женщины детородного возраста.
При заболевании краснухой беременных женщин вирус проходит через плаценту и проникает в ткани плода, приводя к его гибели или тяжелым уродствам. Поэтому при заболевании женщин в первые 16 недель беременности во многих странах рекомендуется прерывание беременности.
Распознавание типичных случаев краснухи во время эпидемической вспышки не представляет трудностей. Но довольно сложно установить диагноз в спорадических случаях, особенно при атипичном течении. В этом случае можно использовать вирусологические методы диагностики. С этой целью исследуют кровь в РТГА или ИФА, которые ставятся с парными сыворотками, взятыми с интервалом 10-14 дней. Диагностическим является нарастание титра антител в 4 раза и более.
Корь
При кори период высыпания начинается после катарального периода, характеризующегося симптомами общей интоксикации (подъем температуры тела до 38-39 °С, головная боль, вялость, общее недомогание), насморком, кашлем, конъюнктивитом. Продолжительность катарального периода чаще всего 2-3 дня, но может колебаться от 1-2 до 5-6 дней. Перед появлением сыпи нередко температура снижается, иногда до нормальных цифр.
Появление сыпи сопровождается новым подъемом температуры и усилением других симптомов общей интоксикации.
Для кори характерна этапность высыпания. Первые элементы сыпи появляются за ушами, на переносице, затем в течение первых суток сыпь распространяется на лицо, шею, верхнюю часть груди. В течение 2-х дней она распространяется на туловище и верхние конечности, на 3-й день — на нижние конечности. Сыпь обычно обильная, местами сливающаяся, особенно много ее на лице, несколько меньше на туловище и еще меньше на ногах. При появлении она имеет вид розовых розеол или мелких папул, затем становится яркой, укрупняется и местами сливается, что создает полиморфизм в величине розеол, еще через сутки они теряют папулезность, меняют цвет — становятся бурыми, не исчезают при давлении и превращаются в пигментные пятна в том же порядке, в каком появилась сыпь, — сначала на лице, постепенно на туловище и наконец на ногах. Поэтому можно видеть одновременно на лице пигментацию, а на ногах еще яркую сыпь.
Сыпь при кори почти всегда типичная, разновидности встречаются редко. К ним относятся геморрагические изменения, когда сыпь приобретает фиолетово-вишневый оттенок. При растягивании кожи она не исчезает, а при переходе в пигментацию приобретает вначале зеленоватый, а затем коричневый цвет. Нередко на фоне обычной сыпи в местах, подвергающихся давлению, появляются кровоизлияния.
Первые симптомы кори появляются между 9-м и 16-м днем после контакта с больным. Корь заразна с момента появления признаков простуды.
Сыпь держится четыре дня при высокой температуре, потом начинает исчезать; падает и температура, появляется шелушение, как мелкие отруби.
Если температура не снижается или повышается вновь, следует думать об осложнениях после кори — это воспаление легких и воспаление среднего уха.
Энтеровирусная инфекция
Очень похожи на корь заболевания энтеровирусной природы. При энтеровирусной инфекции яркая пятнистая сыпь может появляться так же, как и при кори, после 2-3-дневного катарального периода. В выраженных случаях сыпь захватывает туловище, конечности, лицо, стопы. Этапности высыпания нет.
Сыпь исчезает через 3-4 дня, не оставляя следа в виде пигментации и шелушения.
Своеобразный вариант энтеровирусной экзантемы (высыпания) — заболевание, протекающее с поражением кистей, стоп, полости рта. При этой форме на фоне умеренной интоксикации и небольшого повышения температуры тела на пальцах кистей и стоп появляется сыпь в виде небольших везикул диаметром 1 — 3 мм, слегка выступающих над уровнем кожи и окруженных венчиком гиперемии. Одновременно на языке и слизистой оболочке щек обнаруживают единичные небольшие афтозные элементы. Могут появляться герпетические высыпания.
Клиническая диагностика энтеровирусных инфекций до настоящего времени несовершенна. Даже при выраженных формах диагноз устанавливают лишь предположительно.
Серьезную помощь в диагностике может оказать выявление вирусов Коксаки с помощью серовирусологического исследования, (повышение титра антител в парных сыворотках).
Скарлатина
При скарлатине сыпь появляется через 1-2 дня после катаральных симптомов и интоксикации (повышение температуры, ухудшение самочувствия, рвота, боль при глотании). Наблюдается яркая гиперемия зева, увеличение миндалин и лимфоузлов. Сыпь появляется сначала на теплых влажных участках кожи: в паху, в подмышечных впадинах, на спине. С некоторого расстояния сыпь выглядит, как однородное покраснение, но если приглядеться, то можно увидеть, что она состоит из красных пятен на воспаленной коже. Основным элементом сыпи является точечная розеола размером 1-2 мм, розового цвета, в тяжелых случаях — с синюшным оттенком. Центр розеол обычно окрашен более интенсивно. Выстояние точек над уровнем кожи лучше заметно при боковом освещении и определяется на ощупь («шагреневая кожа»). Розеолы расположены очень густо, их периферические зоны сливаются и создают общую гиперемию кожи.
Локализация скарлатинозной сыпи весьма типична. Она всегда гуще и ярче в подмышечных впадинах, локтевых, паховых и подколенных сгибах, внизу живота и на внутренних поверхностях бедер (паховый треугольник). На лице сыпи как таковой не видно, она представляется в виде покраснения щек. Носогубный треугольник остается бледным, на его фоне бросается в глаза яркая окраска губ.
В складках кожи шеи, локтевых, паховых и коленных сгибов появляются темные полоски, не исчезающие при надавливании, они обусловлены образованием мелких петехий, появляющихся вследствие повышенной ломкости сосудов.
Для скарлатины характерны сухость кожи и часто зуд. Типичным считается белый дермографизм — белые полосы на гиперемированной коже после проведения по ней тупым предметом.
При скарлатине могут встречаться и другие разновидности сыпи:
милиарная в виде мелких, величиной в 1 мм, пузырьков, наполненных желтоватой, иногда мутной жидкостью;
розеолезно-папулезная сыпь на разгибательных поверхностях суставов;
геморрагическая сыпь в виде мелких кровоизлияний, чаще на шее, в подмышечных впадинах, на внутренней поверхности бедер.
Следует учитывать, что при наличии указанных разновидностей одновременно имеется и типичная точечная сыпь.
Сыпь остается яркой 1-3 дня, затем начинает бледнеть и к 8-10-му дню болезни исчезает. Температура снижается и к 5- 10-му дню болезни нормализуется. Одновременно изменяются язык и зев. Язык вначале густо обложен, со 2-3-го дня начинает очищаться и к 4-му дню принимает характерный вид: ярко-красная окраска, резко выступающие увеличенные сосочки («малиновый язык»). «Малиновый язык» остается до 10-12-го дня болезни. Изменения зева исчезают медленнее.
После побледнения сыпи начинается шелушение. Чем ярче была сыпь, тем оно отчетливее. На лице и шее шелушение обычно отрубевидное, на туловище и конечностях — пластинчатое. Крупнопластинчатое шелушение появляется позднее и начинается от свободного края ногтя, затем распространяется на концы пальцев и дальше — на ладонь и подошву.
Скарлатина — одна из возможных форм заболеваний, вызываемых обыкновенными стрептококками. Обычно ею болеют дети от 2 до 8 лет. Источником инфекции служат не только больные скарлатиной, но могут быть и больные ангиной, а также носители стрептококков.
В настоящее время большинство больных скарлатиной лечатся дома. Госпитализацию проводят по эпидемиологическим показаниям (когда необходимо изолировать больного из закрытого коллектива), а также при тяжелых формах.
Псевдотуберкулез
Псевдотуберкулез — острая инфекционная болезнь, характеризующаяся общей интоксикацией, лихорадкой, скарлати-ноподобной сыпью, поражением тонкой кишки, печени и суставов. Источником инфекции являются мыши. После употребления в пищу зараженных продуктов (сырые овощи) и воды через 8-10 дней повышается температура тела, которая сопровождается повторными ознобами, тошнотой, рвотой. Характерны гиперемия лица, конъюнктив, ладоней и подошвенной поверхности стоп. Язык покрыт серо-белым налетом, после очищения от налета напоминает скарлатинозный «малиновый язык».
Сыпь на коже появляется на 1-6-й день болезни, чаще между 2-м и 4-м днем. Сыпь мелкоточечная, обильная, располагается преимущественно на сгибательной поверхности рук, боковых частях туловища и на животе в области паховых складок. Наряду с мелкоточечной сыпью иногда наблюдаются мелкопятнистые элементы, в основном вокруг крупных суставов (лучезапястных, локтевых, голеностопных), или геморрагии в виде отдельных точек или полос в естественных складках кожи и на боковых поверхностях грудной клетки. Сыпь исчезает чаще к 5-7-му дню болезни, реже остается до 8-10 дня. После ее исчезновения нередко появляется пластинчатое шелушение.
Одновременно с побледнением сыпи улучшается состояние больных, температура снижается довольно быстро.
Основным отличием от скарлатины является отсутствие или меньшая выраженность типичной для скарлатины ангины и лимфаденита. Сыпь при псевдотуберкулезе тоже отличается от мелкоточечной однородной скарлатинозной частым полиморфизмом: наряду с точечной имеются мелкопятнистая и папулезная. Для псевдотуберкулеза характерен симптом «перчаток» и «носков» (ограниченная гиперемия кистей и стоп), в отличие от скарлатины. Частые для псевдотуберкулеза изменения органов пищеварения тоже не свойственны скарлатине.
Клинически диагноз устанавливается редко. Обычно он подтверждается результатами лабораторных исследований (бак. посев и обнаружение антител в РПГА).
Ветряная оспа
Высыпания при ветряной оспе представлены пятнами и пузырьками (везикулами). Начало болезни острое. У более старших детей и у взрослых могут быть головная боль и общее недомогание за день до появления сыпи. Но маленький ребенок не замечает таких симптомов. Без нарушения общего состояния при повышении температуры тела (или даже при нормальной температуре) на коже различных участков появляется сыпь. На коже первые пузырьки появляются обычно на волосистой части головы, лице, но могут быть и на туловище, конечностях. Какой-либо определенной локализации нет. На ладонях и подошвах сыпь, как правило, отсутствует. Развитие ветряночных пузырьков очень динамично. Сначала возникают красные пятнышки; в ближайшие часы на их основании образуются пузырьки диаметром 3-5 мм, наполненные прозрачной жидкостью (их часто сравнивают с каплей росы). Они однокамерные и при проколе спадаются.
Пузырьки располагаются на неинфильтрированном основании, иногда окружены красным ободком. На 2-й день поверхность пузырька становится вялой, морщинистой, центр ее начинает западать.
В последующие дни образуются корочки, которые постепенно (в течение 7-8 дней) подсыхают и отпадают, не оставляя следа на коже.
Характерен полиморфизм сыпи: на ограниченном участке кожи можно одновременно видеть пятна, папулы, пузырьки и корочки. В последние дни высыпания элементы сыпи становятся более мелкими и часто не доходят до стадии пузырьков.
У детей, преимущественно в раннем возрасте, одновременно или за несколько часов до появления первых пузырьков на коже нередко возникает продромальная сыпь. Она обычно сопутствует массовому высыпанию типичных пузырьков. Иногда это просто общая гиперемия кожи, иногда очень нежная эфемерная сыпь, иногда густая, яркая, похожая на скарлатинозную. Она держится 1-2 дня и полностью исчезает.
На слизистых оболочках одновременно с сыпью на коже появляются пузырьки, которые быстро размягчаются, превращаясь в язвочку с желтовато-серым дном, окруженную красным ободком. Чаще это 1-3 элемента. Заживление происходит быстро.
Ветряная оспа может протекать при нормальной или суб-фебрильной температуре, но чаще наблюдается температура в пределах 38-38,5 °С. Температура достигает максимума во время наиболее интенсивного высыпания пузырьков: с прекращением появления новых элементов она снижается до нормы. Общее состояние больных в большинстве случаев нарушается нерезко. Продолжительность болезни — 1,5-2 недели.
Источником ветряной оспы являются больные ветряной оспой или опоясывающим лишаем. Больной опасен с начала высыпания пузырьков и до 5 дней после появления последних элементов сыпи. После этого, несмотря на наличие подсыхающих корочек, больной не заразен.
От момента заражения ветряная оспа проявляется между 11-м и 21-м днем. Больного изолируют дома до 5-го дня, считая от конца высыпания.
Туберкулез легких
Нельзя забывать и о таком заболевании, как туберкулез. Он в состоянии поражать практически любой орган или систему органов. Одной из форм туберкулеза является туберкулез кожи. Различают несколько форм этого заболевания.
Папуло-некротические туберкулиды часто сопутствуют генерализации туберкулеза. Образуются узелки величиной до горошины бледно-розового, а затем коричневого цвета с центральным вдавлением, которое после некротизации заживает с образованием беловатого рубчика. Излюбленная локализация — ягодицы, наружные поверхности верхних и нижних конечностей; затем — туловище, лицо. Высыпание исчезает в течение 6-8 недель. Следует дифференцировать туберкулиды от ветряной оспы (см. выше).
Лихеноидный туберкулез (лишай золотушный) обычно встречается у детей. На коже туловища возникают множественные, величиной с булавочную головку бледно-желтые или бледно-красные узелки с небольшим шелушением. Излюбленная локализация — кожа спины, груди, живота; элементы располагаются большими группами. Исчезают бесследно.
Заболевание часто сопутствует другим формам туберкулеза, вне этого диагноз труден, т. к. высыпания похожи на таковые при красном плоском лишае и других заболеваниях.
Опоясывающий лишай
Вирус ветряной оспы может вызывать также опоясывающий лишай. Опоясывающим лишаем чаще болеют взрослые в возрасте 40-70 лет, преимущественно перенесшие ранее (чаще в детстве) ветряную оспу. Заболеваемость повышается в холодное время года.
Болезнь начинается остро, с подъема температуры, симптомов общей интоксикации и резко выраженных жгучих болей в месте будущих высыпаний. Через 3-4 дня (иногда через 10- 12 дней) появляется характерная сыпь. Локализация болей и сыпи соответствует пораженным нервам (чаще межреберным) и имеет опоясывающий характер. Вначале возникают инфильтрация и гиперемия кожи, на которой затем сгруппированно появляются пузырьки, заполненные прозрачным, а затем и мутным содержимым. Пузырьки засыхают и превращаются в корочки. При появлении высыпаний боли становятся обычно менее интенсивными.
Больного опоясывающим лишаем во избежание распространения ветряной оспы изолируют.
В отличие от ветряной оспы, при опоясывающем лишае сыпь мономорфная (можно одновременно видеть только пятна либо только пузырьки), и отмечаются резко выраженные боли в области межреберных нервов.
Риккетсиоз
Оспоподобная сыпь встречается и при таком заболевании, как везикулярный риккетсиоз. Инфекция передается через укус клещом, возможно внесение возбудителя с остатками раздавленных клещей самим человеком в кожу или слизистую оболочку глаз и полости рта. Больные люди опасности не представляют.
Сначала на месте укуса отмечается язва величиной от 2- 3 мм до 1 см, расположенная на плотном основании. Дно язвы покрыто черно-коричневым струпом, вокруг — венчик ярко-красной гиперемии. Появляются головная боль, озноб, слабость, боли в мышцах. Лихорадка длится обычно 5-7 дней. Сыпь появляется на 2-4-й день лихорадки, имеет вначале пятнисто-папулезный характер, через 1-2 дня в центре большинства сыпных элементов возникает пузырек, затем превращающийся в пустулу с образованием корочки (характерный полиморфизм сыпи). Сыпь в виде отдельных элементов наблюдается на туловище, конечностях, распространяется на волосистую часть головы. При заражении через слизистые оболочки могут наблюдаться конъюнктивит и афтозный стоматит.
Чесотка
Везикулярные и папуло-везикулярные элементы на коже бывают при чесотке. Диагноз обычно не вызывает трудностей. Заболевание сопровождается сильным зудом, особенно по ночам. Зуд вызывает расчесы, обычно осложняющиеся вторичной инфекцией. Чесотка вызывается чесоточным клещом. Повышенная потливость, загрязнение кожи могут способствовать внедрению клеща при контакте с больным или его вещами.
В той точке, где клещ вошел под кожу, виден пузырек. Чаще сыпь имеет вид мелких красных папул (как мак) или пузырьков. Наиболее частая локализация высыпания — подошвы и ладони, ягодицы, сгибательные поверхности предплечий, живот, внутренняя поверхность бедер. При недостаточном гигиеническом уходе чесотка осложняется пиодермией и распространяется по всему кожному покрову. На теле больного чесоткой видны чесоточные ходы, которые имеют вид серых и изогнутых линий.
Сифилис
Иногда туберкулез кожи приходится дифференцировать с сифилисом. При отсутствии лечения первичного сифилиса наступает вторичный период, для которого характерны высыпания на коже и слизистых оболочках. Высыпные элементы в этом периоде характеризуются значительным полиморфизмом — розеолы, папулы, пустулы, лейкодерма.
Важно знать, что даже без лечения указанные высыпания рано или поздно полностью и обычно без следа исчезают. Однако исчезновение сыпи ни в коем случае не означает выздоровления, ибо заболевание обязательно вскоре проявится новой вспышкой высыпаний (вторичный рецидивный сифилис).
Таким образом, весь вторичный период сифилиса протекает циклически, то есть сменой старых высыпаний латентными. На протяжении всего срока вторичного периода (до 5-6 лет) у одного и того же больного может быть несколько подобных рецидивов. Если больной и в этой стадии не будет лечиться или будет лечиться неаккуратно, то сифилис перейдет в свой третичный период.
Характер сыпи несколько отличается в свежий вторичный период от рецидивного. Так, при свежем периоде розеолезная сыпь обильна, разбросана на больших участках тела и не сливается, а при рецидивах — более крупная, но чаще скудная, с тенденцией к слиянию и группировке с образованием дуг, полуколец, колец и др. При поздних рецидивах и более злокачественном течении сифилиса появляется гнойничковая (пустулезная) сыпь и лейкодерма (белесоватые пятна, образующие как бы кружевной воротник на шее — «ожерелье Венеры» — и в меньшем количестве отличающиеся на верхней трети туловища) .
Диагностика сифилиса складывается из учета анамнеза, данных клинического обследования и лабораторного исследования (РМП, РСК, РПГА, ИФА, РИФ).
Сыпь на коже может возникнуть вследствие инфекционного заболевания, аллергии, патологии крови и сосудов, системных аутоиммунных процессов. Также существуют детские болезни, при которых всегда появляется сыпь. Рассмотрим подробнее их причины и признаки.
Сыпь – это внезапно развивающиеся локализованные патологические изменения верхних слоев кожи, как правило, сопровождающиеся зудом и покраснением. Виды сыпи:
- папулы (мелкие узелки);
- пятна;
- пузырьки (везикулы);
- волдыри;
- гнойнички;
- узлы;
- геморрагии (кровоизлияния).
При детских болезнях, которые относятся к инфекционным, чаще всего появляются пятна, папулы и везикулы.
Детские заболевания с высыпаниями на коже
Кожные высыпания появляются при следующих недугах:
- Ветряной оспе (в народе – «ветрянке»).
- Кори.
- Краснухе.
- Скарлатине.
- Розеоле.
- Энтеровирусной инфекции.
Каждое из этих заболеваний имеет ряд отличительных особенностей, позволяющих врачу точно поставить диагноз.
Ветряная оспа
Инфекции с сыпью могут напоминать одна другую, но ветряная оспа настолько показательна, что спутать ее с чем-то другим практически невозможно. Вызывает ветрянку вирус, относящийся к герпесвирусам. Первые признаки данного заболевания возникают через 11 – 21 день после заражения и сохраняются 7 – 10 дней. Начинается ветрянка с общего недомогания и горячки, на фоне которых на теле и слизистых появляются красные пятнышки, за несколько часов преобразующиеся в папулы и в последующем – в мелкие пузырьки с прозрачной жидкостью. Сыпь всегда сопровождается зудом, что больше всего беспокоит больных.
Корь
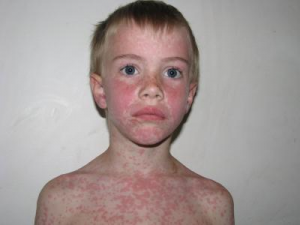
Корь – вирусное заболевание, которое начинается с повышения температуры тела, катаральных явлений и конъюнктивита. Приблизительно на вторые сутки на слизистой щек появляются пятна, на коже лица – красная пятнистая сыпь, которая не чешется. Постепенно сыпь распространяется на околоушную область, верхнюю часть туловища и так все ниже и ниже. Где-то на 3 – 4 день высыпания исчезают в такой же последовательности, как и появлялись, и на их месте остается пигментация, которая также вскоре проходит. После пигментации может быть незначительное шелушение кожи.
Краснуха
Сыпь у детей при краснухе – еще одной детской вирусной инфекции, имеет папулезный характер (образуются мелкие узелки). Сопровождается появление высыпаний повышенной температурой тела, увеличением лимфатических узлов в области головы и шеи, а также припухлостью и болезненностью суставов (не всегда). Протекает это заболевание легче, чем корь. Наибольшую опасность краснуха представляет для будущих мам. Проникновение возбудителя недуга к плоду может вызвать развитие у него тяжелых пороков, а на ранних стадиях беременности – выкидыш.
Скарлатина
В отличие от предыдущих заболеваний, возбудителем этого недуга является бактерия – гемолитический стрептококк группы А. Манифестирует скарлатина с повышения температуры тела и боли в горле (при осмотре у таких больных обнаруживается очень красный воспаленный зев и увеличенные миндалины). Позже появляется мелкоточечная сыпь, которая локализуется наибольшим образом в местах естественных складок кожи. Еще один характерный симптом скарлатины – малиновый язык (красный с увеличенными сосочками). После исчезновения сыпи и снижения температуры тела у больных появляется пластинчатое шелушение подошв и ладоней, на туловище кожа также шелушится, но не так интенсивно.
Розеола
Это заболевание имеет вирусную природу (его вызывает представитель семейства герпесвирусов). Сыпь при розеоле возникает после 3-дневной лихорадки, которая, как правило, является единственным явным симптомом недуга при полном отсутствии у больных боли в горле и каких-то выраженных катаральных явлений или же патологических проявлений со стороны внутренних органов.
Характер сыпи при розеоле, как видно из названия болезни, розеолезный. У детей на животе, спине, лице и шее появляются мелкие розовые пятна. Происходит это на фоне нормального самочувствия (температура к этому времени нормализуется), поэтому многие родители не придают новому симптому значения или же думают, что это такая реакция на принятые ранее лекарства для снижения температуры. По этой причине розеолу редко диагностируют, хотя практически все дети переболевают ею в первые годы своей жизни.
Энтеровирусная инфекция
Энтеровирусы – возбудители энтеровирусной инфекции – также могут быть причиной возникновения на коже сыпи. В частности при заражении энтеровирусом может развиться так называемый синдром «рука-нога-рот», при котором везикулярная сыпь появляется на ладошках, ступнях и во рту ребенка.
За 4 – 5 дней эти пузырьки покрываются корочками и облущиваются. У некоторых больных через более длительный промежуток времени может появиться шелушение кожи на участках, где была сыпь, в редких случаях даже отслаиваются ногти (возможно, это связано с пагубным действием вируса на глубокие слои кожи). Еще одни вариант течения энтеровирусной инфекции – это энтеровирусные экзантемы, которые возникают в летние месяцы и по своей клинической картине напоминают краснуху или розеолу.








