تتميز متلازمة QT الطويلة بعلامتين: إطالة فترة QT (تتجاوز مدة فترة QT المقدرة 0.44 ثانية) وعدم انتظام دقات القلب البطيني مع الإغماء.
بالإضافة إلى هذه العلامات، هناك موجة U طويلة، وموجة T مسطحة أو سلبية، وعدم انتظام دقات القلب الجيبي.
الشكل الخلقي من هذه المتلازمةوهو أقل شيوعا وهو مرض غير متجانس وراثيا، وغالبا ما يحدث الشكل المكتسب بسبب العلاج المضاد لاضطراب النظم.
يتم علاج الشكل الخلقي لمتلازمة QT الطويلة بحاصرات مستقبلات بيتا الأدرينالية، وإذا لم يكن هناك تأثير من علاج بالعقاقيرإذا لزم الأمر، يتم زرع جهاز تنظيم ضربات القلب/مزيل الرجفان. في الشكل المكتسب، يجب عليك أولاً التوقف عن تناول الأدوية التي يمكن أن تسبب إطالة فترة QT.
(مرادف: متلازمة كيو تي) تنقسم إلى شكل خلقي غير متجانس وراثيا وشكل مكتسب أو ناتج عن المخدرات. الشكل الخلقي نادر للغاية (حالة واحدة لكل 10000 ولادة). الأهمية السريريةمتلازمة QT هي أن أشكالها الخلقية والمكتسبة تتجلى في عدم انتظام دقات القلب البطيني.
I. متلازمة QT الطويلة الخلقية (متلازمات جيرفيل-لانج-نيلسن ورومانو-وارد)
في التسبب في المرض متلازمة كيو تي الخلقيةتلعب دور الطفرات في الجينات التي تشفر بروتينات القنوات الأيونية، مما يؤدي إلى قلة النشاطقنوات البوتاسيوم أو زيادة النشاطقنوات الصوديوم. قد تحدث متلازمة كيو تي الطويلة في شكل متلازمة جيرفيل لانج نيلسن ومتلازمة رومانو وارد.
الميزات المميزة متلازمة جيرفيل لانج نيلسننكون:
إطالة كيو تي
الصم والبكم
- نوبات الإغماء والموت المفاجئ.
في متلازمة رومانو واردلا يوجد الصمم.
أولاً الاعراض المتلازمةتظهر بالفعل متلازمة كيو تي الخلقية طفولة. تعتبر نوبات الإغماء المتكررة نموذجية، حيث تظهر على خلفية الودي، على سبيل المثال، عندما يبكي الطفل أو يعاني من التوتر أو الصراخ.
إلى أهم علامات متلازمة كيو تييتصل:
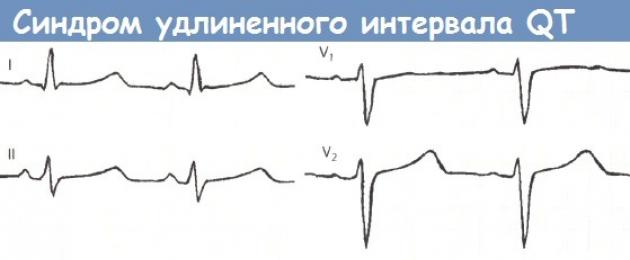
إطالة فترة QT، أي. تتجاوز مدة الفاصل الزمني QT المقدرة 0.44 ثانية (عادةً ما تكون 0.35-0.44 ثانية)
عدم انتظام دقات القلب البطيني (التواء النقاط: شكل سريع ومتعدد الأشكال)
بطء القلب الجيبي أثناء الراحة وأثناء ممارسة الرياضة
موجة T مسطحة أو سلبية
موجة U طويلة أو ثنائية الطور واندماج موجة T وموجة U
اعتماد مدة الفاصل الزمني QT على معدل ضربات القلب
في قياس الفاصل الزمني كيو تييجب الحرص على عدم تضمين الموجة U (فاصل QT المصحح؛ فاصل Bazett QTC) في الفاصل الزمني. من الأسهل قياس الفاصل الزمني QT النسبي (على سبيل المثال، وفقًا لـ Lepeshkin أو Hegglin وHoltzman)، لكن قيمته أقل دقة. عادة هو 100 ± 10%.
في متلازمة كيو تيهناك إطالة غير متساوية لمرحلة عودة الاستقطاب، مما يسهل آلية إعادة دخول موجة الإثارة، مما يساهم في ظهور عدم انتظام دقات القلب البطيني(Torsade de pointes، torsade de pointes) والرجفان البطيني.
يعامل متلازمة كيو تيحاصرات مستقبلات بيتا الأدرينالية، وفي حالة المقاومة لهذه الأدوية، يتم زرع جهاز تنظيم ضربات القلب/مزيل الرجفان.
 متلازمة كيو تي الطويلة (متلازمة رومانو وارد).
متلازمة كيو تي الطويلة (متلازمة رومانو وارد).
معدل ضربات القلب هو 90 نبضة في الدقيقة، ومدة QT هي 0.42 ثانية، والمدة النسبية للفاصل الزمني QT هي 128٪، والفاصل الزمني QTC المصحح مطول ويساوي 0.49 ثانية.
ثانيا. اكتساب متلازمة QT الطويلة
الأسباب المسببة المكتسبة متلازمة QT الطويلة، قد تكون مختلفة. فقط تلك التي لها أهمية سريرية أكبر مدرجة أدناه:
الأدوية المضادة لاضطراب النظم(على سبيل المثال، كينيدين، سوتالول، أميودارون، أجملين، فليكاينيد)
انتهاك التوازن الكهربائي(على سبيل المثال، نقص بوتاسيوم الدم)
حصار فرع PG وتوسيع مجمع QRS
قصور الغدة الدرقية
إهد
العلاج بالمضادات الحيوية (مثل الاريثروميسين)
مدمن كحول
التهاب عضل القلب
نزيف فى المخ
في الحالات النموذجية متلازمة كيو تي المكتسبةقد يترافق مع استخدام الأدوية المضادة لاضطراب النظم، وخاصة الكينيدين والسوتالول. الأهمية السريرية لهذه المتلازمة كبيرة، نظرا لأنه، كما هو الحال مع الشكل الخلقي، تترافق متلازمة QT المكتسبة مع هجمات عدم انتظام دقات القلب البطيني.
عدد مرات الحدوث هجمات عدم انتظام دقات القلب البطينيفي المرضى الذين يعانون من متلازمة QT الطويلة المكتسبة تكون 2-5٪. مثال نموذجيما يسمى إغماء الكينيدين. التغييرات في تخطيط القلب هي نفسها كما في متلازمة خلقيةكيو تي.
علاجيعني ذلك، في المقام الأول، إلغاء الدواء "السببي" وإدخال محلول الليدوكائين، من بين أمور أخرى.
ملامح تخطيط القلب في متلازمة كيو تي الطويلة:
التغيير في الفاصل الزمني QT (الفاصل الزمني QTC العادي<0,44 с)
الميل إلى عدم انتظام دقات القلب البطيني
الشكل الخلقي: بالنسبة لبعض المرضى الذين يعانون من الإغماء، تتم الإشارة إلى زرع جهاز تنظيم ضربات القلب/مزيل الرجفان
الشكل المكتسب: سحب الأدوية المضادة لاضطراب النظم (السبب الشائع للمتلازمة)
تعكس مدة فترة QT وقت عودة الاستقطاب في بطينات القلب. يعتمد الطول الطبيعي للفاصل الزمني QT على معدل ضربات القلب الحالي. لأغراض التشخيص، يتم استخدام مؤشر QTc المطلق (فاصل QT المصحح)، والذي يتم حسابه باستخدام صيغة Bazett، في أغلب الأحيان. يتضمن حساب هذا المؤشر تصحيحًا لمعدل ضربات القلب الحالي. مثال لحساب QTc:
متلازمة QT الطويلة (LQT، LQTS، MIM*192500)
- مرض مصحوب بإطالة فترة QT على مخطط كهربية القلب أثناء الراحة (QTc> 460 مللي ثانية)، والإغماء، و مخاطرة عالية الموت المفاجئبسبب تطور عدم انتظام دقات القلب البطيني متعدد الأشكال. يتم توريث الأشكال الوراثية من LQTS بطريقة جسمية سائدة وجسدية متنحية. يمكن أن يكون إطالة فترة QT إما محددًا وراثيًا (أولي) أو ثانوي، نتيجة التعرض لـ العوامل غير المواتية(تلقي سلسلة الأدوية، نقص بوتاسيوم الدم، نقص مغنيزيوم الدم، نقص كلس الدم، اتباع نظام غذائي منخفض البروتين و فقدان الشهية العصبي، التهاب عضلة القلب، اعتلال عضلة القلب، نزيف داخل الجمجمة). يعد التشخيص التفريقي بين الأشكال الأولية والثانوية مهمًا للغاية لتحديد أساليب العلاج وتقييم خطر عدم انتظام ضربات القلب الذي يهدد الحياة والتشخيص.
 |
في الآونة الأخيرة أصبح من الواضح أن المساهمة عوامل وراثيةلا ينبغي الاستهانة بحدوث إطالة كيو تي الثانوية. في نسبة كبيرة من الحالات لدى المرضى الذين يعانون من إطالة فترة QT الناجمة عن الأدوية، يتم تحديد ما يسمى "الطفرات الصامتة"، أو تعدد الأشكال الوظيفية، في نفس الجينات المسؤولة عن الأشكال الأولية لـ LQTS. التغييرات في بنية القنوات الأيونية للخلايا العضلية القلبية في مثل هذه الحالات تكون ضئيلة ويمكن أن تظل بدون أعراض لفترة طويلة. ولذلك لا يمكن للإنسان أن يعلم أن بعض الأدوية المتوفرة بكثرة في الأسواق الدوائية تشكل خطراً عليه. في معظم الأشخاص، يكون انخفاض تيار البوتاسيوم الناجم عن الأدوية خفيفًا ولا يصاحبه أي تغيرات في تخطيط القلب. ومع ذلك، فإن الجمع بين السمات الوراثية لبنية قنوات البوتاسيوم وتناول الأدوية يمكن أن يسبب عدم انتظام ضربات القلب بشكل كبير سريريًا، حتى تطور عدم انتظام دقات القلب البطيني متعدد الأشكال "Torsade des pointes" والموت المفاجئ. لذلك، بالنسبة للمرضى الذين يعانون من عدم انتظام دقات القلب البطيني متعدد الأشكال الناجم عن تناول أي دواء مرة واحدة على الأقل، يوصى باستشارة طبيب وراثة. بالإضافة إلى ذلك، يجب تجنب جميع الأدوية التي تعمل على إطالة فترة QT طوال حياتك.
تبلغ نسبة حدوث الشكل الأساسي لمتلازمة كيو تي الطويلة حوالي 1:3000. حتى الآن، من المعروف أن ما لا يقل عن 12 جينا هي المسؤولة عن تطور المرض. يمكن أن تؤدي الطفرة في أي منها إلى تطور المرض.
الجينات المسؤولة عن تطور متلازمة QT الطويلة.
| خيار LQTS | جين | إمكانيات تشخيص الحمض النووي في روسيا |
| LQT1 | KCNQ1 | محتجز |
| LQT2 | KCNH2 | محتجز |
| LQT3 | SCN5A | محتجز |
| LQT4 | أنكب | لم يتم تنفيذها |
| LQT5 | KCNE1 | محتجز |
| LQT6 | KCNE2 | محتجز |
| LQT7 | KCNJ2 | محتجز |
| LQT9 | كاف3 | لم يتم تنفيذها |
| LQT10 | SCN4B | محتجز |
| LQT11 | AKAP9 | لم يتم تنفيذها |
| LQT12 | سنتا1 | لم يتم تنفيذها |
يمكنك طلب تشخيص الحمض النووي المباشر لمتلازمة كيو تي الطويلة على مركز طبيبريما ميديكا. بناءً على نتائج تشخيص الحمض النووي، يتم إصدار استنتاج مكتوب من عالم الوراثة مع تفسير للنتائج التي تم الحصول عليها. عند تحليل كل هذه الجينات، من الممكن تحديد الطفرات وتحديد الشكل الجيني الجزيئي للمرض في 70٪ من الاختبارات. الطفرات في هذه الجينات يمكن أن تسبب أيضًا الرجفان البطيني مجهول السبب ومتلازمة موت الرضع المفاجئ (حوالي 20٪ من الحالات).
لماذا تحتاج إلى إجراء تشخيص LQTS DNA؟
قد يكون استخدام الطرق الوراثية الجزيئية لعلاج متلازمة كيو تي الطويلة أمرًا بالغ الأهمية في الحالات التالية:
- الحاجة إلى تأكيد و/أو تشخيص متباين(على سبيل المثال، لحل مشكلة الطبيعة الأولية أو الثانوية لإطالة فترة QT).
- تحديد أشكال المرض بدون أعراض ومنخفضة الأعراض، على سبيل المثال، بين أقارب المرضى الذين لديهم تشخيص ثابت. وفقًا للعديد من المؤلفين، فإن ما يصل إلى 30% من الأفراد الذين لديهم طفرات في الجينات المعنية ليس لديهم أي علامات للمرض (بما في ذلك تخطيط كهربية القلب). وفي الوقت نفسه، يظل خطر الإصابة بعدم انتظام ضربات القلب والموت القلبي المفاجئ مرتفعًا، خاصة عند التعرض لعوامل خطر محددة.
- عند اختيار استراتيجية العلاج لمرض ما. وقد تبين الآن أن المرضى الذين لديهم أشكال وراثية جزيئية مختلفة من المرض يستجيبون بشكل مختلف للعلاج. يتيح التحديد الدقيق للمتغير الوراثي الجزيئي للمرض للمريض اختيار العلاج الدوائي المناسب، مع الأخذ بعين الاعتبار الخلل في نوع معين من القنوات الأيونية. كفاءة أساليب مختلفةعلاج المتغيرات الجينية الجزيئية المختلفة لمتلازمة LQTS. >
ICD - مزيل رجفان القلب القابل للزرع، PVT - عدم انتظام دقات القلب البطيني متعدد الأشكال، جهاز تنظيم ضربات القلب - جهاز تنظيم ضربات القلب، +++ - أقصى قدر من الكفاءة للنهجLQT1، LQT5 LQT2، LQT6 LQT3 حساسية للتحفيز الودي +++ + - الظروف التي يتم فيها ملاحظة PVT في كثير من الأحيان الخوف في الراحة / في النوم عامل محدد يثير الإغماء سباحة صوت حاد، فترة ما بعد الولادة - الحد من النشاط البدني +++ + - حاصرات ب +++ + - تناول مكملات البوتاسيوم +? +++ +? الأدوية المضادة لاضطراب النظم من الفئة IB (حاصرات قنوات الصوديوم) + ++ +++ حاصرات قنوات الكالسيوم ++ ++ +? فاتحات قنوات البوتاسيوم (نيكورانديل) + + - السابق + + +++ التصنيف الدولي للأمراض ++ ++ +++ - المساعدة في تنظيم الأسرة. تشخيص خطيرالأمراض، وارتفاع خطر عدم انتظام ضربات القلب الذي يهدد الحياة في غياب العلاج المناسب، يحدد أهمية تشخيص الحمض النووي قبل الولادة لـ LQTS. إن نتائج تشخيص الحمض النووي قبل الولادة في العائلات التي لديها شكل وراثي جزيئي مثبت بالفعل لمتلازمة QT الطويلة، تجعل من الممكن التخطيط بنجاح لإدارة الحمل والولادة والتكتيكات علاج بالعقاقيرفي فترة ما بعد الولادة.
ماذا تفعل إذا تم تحديد طفرة؟
إذا تم تشخيصك أنت أو طفلك بالطفرة التي تؤكد الطبيعة الوراثية للمرض، فيجب أن تتذكر ما يلي:
- أنت بحاجة إلى مناقشة نتائج الدراسة الوراثية الجزيئية مع عالم الوراثة، وما تعنيه، وما هي أهميتها السريرية والتنبؤية التي قد تكون لها.
- أقاربك، حتى أولئك الذين ليس لديهم علامات طبيهقد تكون الأمراض حاملة لأمراض مماثلة التغيير الجينيويكونون عرضة لخطر الإصابة بعدم انتظام ضربات القلب الذي يهدد الحياة. من المستحسن أن تناقش معهم و/أو مع أحد علماء الوراثة إمكانية التشاور وتشخيص الحمض النووي لأفراد آخرين من عائلتك.
- ومن الضروري أن تناقش مع عالم الوراثة ملامح هذا المتغير الجيني للمرض، عوامل محددةالمخاطر، وطرق تجنبها بشكل أفضل.
- يجب تجنب عدد من الأدوية طوال حياتك.
- أنت بحاجة إلى استشارة مبكرة ومراقبة طويلة الأمد، وعادة ما تكون مدى الحياة، من قبل طبيب اضطراب نظم ضربات القلب. لدى مركزنا برنامج لمراقبة العائلات ذات اضطرابات وراثيةمعدل ضربات القلب
صحة الإنسان هي المكون الرئيسي للطبيعي و نوعية الحياة. لكننا لا نشعر دائمًا بصحة جيدة. قد تنشأ مشاكل بسبب أسباب مختلفة، وقد تختلف أهميتها أيضًا. فمثلاً نزلات البرد لا تثير القلق بين الناس؛ فهي يتم علاجها بسرعة ولا تسبب أضراراً كبيرة الصحة العامة. ولكن إذا ظهرت مشاكل مع اعضاء داخليةهذا بالفعل أكثر تهديدًا للحياة ويزيد من سوء صحتنا لفترة طويلة.
في الآونة الأخيرة، اشتكى الكثير من الأشخاص من مشاكل في القلب، وفي أغلب الأحيان تكون هذه أمراض شائعة يسهل علاجها وتشخيصها. ولكن هناك حالات يعاني فيها المريض من متلازمة كيو تي الطويلة. في الطب، يشير هذا المصطلح إلى حالة واضحة أو مكتسبة للشخص، مصحوبة بزيادة في مدة فترة زمنية معينة على جزء من مخطط القلب. علاوة على ذلك، فإن الإطالة التي تزيد عن 55 مللي ثانية فقط من القيم الطبيعية هي التي تعزى إلى هذه المتلازمة. علاوة على ذلك، عندما يتطور المرض، يمكن أن تكون مؤشرات الانحراف لهذه الفترة أكثر من 440 مللي ثانية.
المظاهر
في معظم الحالات، يكون هذا المرض بدون أعراض بالنسبة للمريض نفسه، ويكاد يكون من المستحيل اكتشافه بنفسه. في الأساس، عند الأشخاص الذين يعانون من هذا التشخيص، يتم تعطيل عمليات إعادة الاستقطاب وإزالة الاستقطاب، بسبب التغيرات في التماثل، ولا يمكن ملاحظة ذلك إلا في عملية البحث، بناءً على بيانات من أنواع مختلفة من المعدات. العامل الرئيسي المسبب لهذه الحالة هو عدم الاستقرار الكهربائي لعضلة القلب.
قد يصاب الأشخاص المصابون بمتلازمة QT الطويلة بعدم انتظام دقات القلب البطيني إذا كان العلاج غير فعال أو لم يتم علاجه. هذه المضاعفات أكثر خطورة على حياة المرضى وتسبب أضرارا الحالة العامة. وفي هذا الصدد، إذا كنت تشك في وجود هذا المرض، فيجب عليك العناية بصحتك على الفور، وإلا فقد تحدث عواقب سيئة. وبالإضافة إلى ذلك، فإن مضاعفات هذا المرض خطيرة للغاية. يمكن أن تؤدي ليس فقط إلى ضعف الأداء وتدهور الصحة العامة للمريض، ولكن أيضًا إلى الموت.
أنواع
تمت دراسة هذا الانحراف في الطب لفترة طويلة، وعلى مر السنين تمكن العلماء من معرفة المزيد والمزيد عنه. وينقسم هذا المرض إلى نوعين، وهما متلازمة كيو تي الطويلة المكتسبة والخلقية. ولا يمكن تحديد النوع الذي يعاني منه المريض إلا من خلال البحث. في عيب خلقيهناك مشكلة مع الحادث الكود الجيني. عند اكتسابها، يمكن أن يتأثر تطور المرض بعوامل مختلفة.
نماذج
هناك أيضًا أنواع معينة من تطور المرض:
- شكل مخفي. ويتميز المؤشرات العاديةفترة زمنية أثناء الفحص، والنوبة الأولى للإغماء تسبب الموت المفاجئ.
- يحدث الإغماء، لكن فترة QT لا تطول أثناء الاختبار.
- يتم عزل إطالة الفاصل الزمني ولا ينعكس في التاريخ.
- يحدث الإغماء مع إطالة مؤشر QT، بما يتجاوز المعيار بمقدار 440 مللي ثانية أو أكثر.
الأسباب
هناك العديد من العوامل التي يمكن أن تؤثر على تطور هذا المرض. على سبيل المثال، يبدأ في التطور بسبب الأمراض الوراثية، مشتمل متلازمة آر يو. في هذه الحالة، تكون هجمات فقدان الوعي شائعة جدًا، مما يؤدي في الواقع إلى تطور هذا المرض. وأيضا متلازمة E-R-L إذا كان المريض يعاني من الصمم الخلقي. لم يتمكن العلماء بعد من معرفة أسباب هذا المزيج من الأعراض وكيف يؤدي بالضبط إلى تطور المرض.

كما يمكن أن تسبب الطفرة الجينية التطور من هذا المرض. هذا هو السبب الأساسي للمرض الخلقي، ولكن في بعض الحالات لا يظهر على الفور، بل يظهر بالفعل سن النضج، بعد معاناته من التوتر. عادة ما تكون مشاكل في تخليق البروتين في الصوديوم و قنوات البوتاسيومتصبح عوامل تثير متلازمة كيو تي الطويلة. السبب قد يكمن في أثر جانبيتناول أدوية معينة. التهديد الأكبر هو مضادات حيوية قويةوالتي قد يتناولها المريض لعلاج أمراض أخرى.

يمكن أن يكون سبب المرض اضطرابات التمثيل الغذائي أو الأنظمة الغذائية التي تهدف إلى تقليل السعرات الحرارية في الطعام. إن إرهاق الجسم في مثل هذه المواقف يمكن أن يؤثر ليس فقط على القلب. لذلك من الأفضل تنسيق مثل هذه الحميات مع الطبيب والبقاء تحت إشرافه باستمرار. الإرهاق قد يؤدي إلى مضاعفات لدى البعض أمراض القلب والأوعية الدموية، مثل مرض نقص تروية الدم أو المتلازمة يتطور أحيانًا بسبب أمراض الجهاز العصبي المركزي ومع خلل التوتر العضلي الوعائيبالإضافة إلى اضطرابات أخرى في الجهاز العصبي اللاإرادي.
أعراض
هناك علامات محددة تشير إلى إصابة المريض بمتلازمة كيو تي الطويلة. أعراض هذا المرض هي كما يلي:
- فقدان الوعي يستمر من دقيقتين إلى ربع ساعة. في بعض الحالات، يمكن أن يستمر الهجوم لمدة تصل إلى عشرين دقيقة.
- تشبه التشنجات أثناء الظروف السينوبتيكية في المظهر نوبات الصرع، لكن العمليات التي تثيرها مختلفة تمامًا.
- ضعف مفاجئ في الجسم، يصاحبه سواد في العينين.
- ضربات قلب قوية حتى بدونها النشاط البدنيأو التوتر العاطفي.
- ألم في الصدر بمختلف أنواعه، يستمر أثناء تسارع ضربات القلب، بالإضافة إلى ما يصاحبه من إغماء أو دوخة وتنميل في الذراعين والساقين.
التشخيص
في كثير من الأحيان، تحدث متلازمة فترة QT الطويلة، وخاصة عند الأطفال، بدون أعراض. في مثل هذه الحالة قد يشعر المريض بصحة جيدة ويموت فجأة. لذلك، إذا كان الشخص معرضًا لخطر الإصابة بالمرض، فمن الضروري أن يتم فحصه بانتظام من قبل الطبيب لاستبعاد إمكانية الإصابة بالمرض. لتشخيص المرض، يستخدم الطب الحديث عدة طرق.

إذا كان هناك اشتباه في إصابة المريض بمتلازمة كيو تي الطويلة وكانت المشاكل الصحية تشير إلى ذلك بشكل واضح، فإن تخطيط كهربية القلب هو الاختبار الأكثر أهمية لتحديد المرض. عند تنفيذه أثناء الهجوم، سيظهر الجهاز علامات عدم انتظام دقات القلب البطيني، وتحول إلى الرجفان البطيني. هذه الطريقة هي الطريقة الرئيسية في تحديد شكل المرض.

هناك أيضًا اختبار آخر يمكنه البحث عن متلازمة QT الطويلة. يتم تنفيذها طوال اليوم. لذلك يطلق عليها اسم المراقبة على مدار 24 ساعة وتسمح لك بتسجيل نشاط قلب المريض خلال هذه الفترة. ويتم ربط جهاز صغير بجسمه، يقوم بتسجيل قراءات القلب، وبعد إزالته يقوم المختص بفك البيانات المسجلة بواسطة الجهاز. أنها تجعل من الممكن تحديد ما إذا كان المريض يعاني من بطء القلب الجامد الشديد، وما إذا كان شكل الموجة T يتغير، وما إذا كانت هناك اضطرابات في عمليات إعادة استقطاب عضلة القلب وانقباض البطين.
علاج
إذا تم تشخيص إصابة المريض بمتلازمة فترة QT الطويلة، فيجب أن يكون العلاج شاملاً وكافيًا، لأن هذه هي الطريقة الوحيدة لمنع تطور المضاعفات التي تشكل خطورة على الصحة ويمكن أن تكون قاتلة.
علاج بالعقاقير
يمكن علاج المرض باستخدام الأدوية المضادة لاضطراب النظم. إن دورة العلاج المختارة بشكل صحيح لن تقضي على أعراض هذا المرض فحسب، بل ستعمل أيضًا على استقرار العمل لفترة طويلة. من نظام القلب والأوعية الدموية. هذه إحدى طرق علاج متلازمة QT الطويلة الخلقية (LQTS).
جراحة
إذا كان المريض معرضًا لخطر الإصابة بمرض يهدد حياته بسبب عدم انتظام ضربات القلب في هذا المرض، يوصي الخبراء بزراعة جهاز تنظيم ضربات القلب. وتتمثل مهمتها في تطبيع وتيرة تقلص عضلة القلب. الطب الحديثطورت أجهزة خاصة تحدد الانحراف المرضيفي عمل القلب. يمكن أن يكون سبب المرض خارجيا. أثناء النشاط البدني، على سبيل المثال، لن يستجيب الجهاز. ولكن إذا كانت النبضات ذات طبيعة مرضية، فإنها تعمل على تطبيع عمل العضو.

تعد جراحة مرض مثل متلازمة QT الطويلة بسيطة وآمنة تمامًا. جهاز تنظيم ضربات القلب متصل على يسار الكبير العضلة الصدرية. وتخرج منه أقطاب كهربائية، يقوم الجراحون بربطها بالمنطقة المطلوبة، وتمريرها من خلالها الوريد تحت الترقوة. يمكن تكوين الجهاز باستخدام مبرمج. بمساعدتها، يمكنك تغيير معالم تحفيز القلب، اعتمادا على الخصائص الشخصية للمريض. سيتم تشغيل الجهاز في كل مرة يتجاوز فيها عمل عضلة القلب المعلمات المحددة.
خاتمة
لا يمكن دائما تشخيص هذا المرض، لأنه نادرا ما يظهر بوضوح. لكن في الوقت نفسه فإن التهديد على صحة المريض كبير جدًا. لذلك، إذا كان هناك خطر بسيط لحدوثه، فإن الأمر يستحق الخضوع للفحوصات المستمرة والتشاور مع المتخصصين.

إذا تم تأكيد التشخيص، فمن الضروري العلاج الشامل والكامل لهذا المرض، لأنه يمكن أن يكون قاتلا.
المقال مخصص لمتلازمة تخطيط القلب الخلقية والمكتسبة الفاصل الزمني الممتد QT، وكذلك الأميودارون، باعتبارها الأكثر شيوعا بسبب الدواءمن هذه الدولة.
متلازمة كيو تي الطويلة هي مزيج من فترة كيو تي الطويلة على مخطط كهربية القلب القياسي و تهدد الحياةعدم انتظام دقات القلب البطيني متعدد الأشكال (Torsade de Pointes - "pirouette"). تتجلى نوبات عدم انتظام دقات القلب البطيني من النوع "الدوران" سريريًا من خلال نوبات فقدان الوعي وغالبًا ما تنتهي بالرجفان البطيني، وهو السبب المباشر للموت المفاجئ.
تعتمد مدة فترة QT على معدل ضربات القلب وجنس المريض. لذلك، لا يستخدمون القيمة المطلقة، بل القيمة المصححة للفاصل الزمني QT (QTc)، والتي يتم حسابها باستخدام صيغة Bazett:
حيث: RR هي المسافة بين موجات R المجاورة على مخطط كهربية القلب بالثواني. ;
ك = 0.37 للرجال و ك = 0.40 للنساء.
يتم تشخيص إطالة فترة QT إذا تجاوزت مدة QTc 0.44 ثانية.
لقد ثبت أن كلاً من الأشكال الخلقية والمكتسبة لإطالة فترة QT تنبئ باضطرابات الإيقاع القاتلة، والتي بدورها تؤدي إلى الموت المفاجئ للمرضى.
في السنوات الاخيرةيتم إيلاء الكثير من الاهتمام لدراسة التباين (التشتت) للفاصل الزمني QT - وهو علامة على عدم تجانس عمليات إعادة الاستقطاب، نظرًا لأن زيادة التشتت للفاصل الزمني QT يعد أيضًا مؤشراً لتطور عدد من العمليات انتهاكات خطيرةالإيقاع، بما في ذلك الموت المفاجئ. تشتت الفاصل الزمني QT هو الفرق بين القيم القصوى والدنيا للفاصل الزمني QT المقاس في 12 معيارًا يؤدي تخطيط القلب: D QT = QTmax-QTmin.
وبالتالي لا يوجد إجماع على الحد الأعلى القيم العاديةتباين الفاصل الزمني QT المصحح. وفقًا لبعض المؤلفين، فإن مؤشر عدم انتظام ضربات القلب البطيني هو فترة QTcd تزيد عن 45؛ ويقترح باحثون آخرون أن فترة QTcd البالغة 70 مللي ثانية وحتى 125 مللي ثانية تعتبر الحد الأعلى للطبيعي.
هناك نوعان من الأكثر دراسة الآلية المرضيةعدم انتظام ضربات القلب في متلازمة فترة QT الطويلة. الأول هو آلية "الاضطرابات داخل القلب" لإعادة استقطاب عضلة القلب، وهي: زيادة الحساسيةعضلة القلب إلى تأثير عدم انتظام ضربات القلب للكاتيكولامينات. الآلية الفيزيولوجية المرضية الثانية هي عدم التوازن تعصيب متعاطف(انخفاض التعصيب الودي في الجانب الأيمن بسبب ضعف أو تخلف العقدة النجمية اليمنى). يتم دعم هذا المفهوم من خلال النماذج الحيوانية (إطالة كيو تي بعد استئصال النجمة في الجانب الأيمن) ونتائج استئصال النجمة في الجانب الأيسر في علاج أشكال مقاومةإطالة فترة QT.
يصل معدل حدوث إطالة فترة QT لدى الأفراد المصابين بتدلي الصمام التاجي و/أو ثلاثي الشرفات إلى 33%. وفقًا لمعظم الباحثين، يعد هبوط الصمام التاجي أحد مظاهر خلل التنسج الخلقي النسيج الضام. تشمل المظاهر الأخرى لضعف الأنسجة الضامة زيادة تمدد الجلد ونوع الجسم الوهني والتشوه على شكل قمع. صدر، الجنف، الأقدام المسطحة، متلازمة فرط الحركة المشتركة، قصر النظر، توسع الأوردةالأوردة والفتق. حدد عدد من الباحثين العلاقة بين زيادة التباين في فترة QT وعمق الهبوط و/أو وجود التغييرات الهيكلية(تنكس الورم المخاطي) لوريقات الصمام التاجي. أحد الأسباب الرئيسية لتشكيل إطالة فترة QT لدى الأشخاص الذين يعانون من هبوط الصمام التاجي هو نقص المغنيسيوم المحدد وراثيًا أو المكتسب
يمكن أن يحدث الإطالة المكتسبة لفترة QT مع تصلب الشرايين أو تصلب القلب بعد الاحتشاء، مع اعتلال عضلة القلب، على الخلفية وبعد التهاب العضل أو التهاب التامور. قد تكون الزيادة في تشتت الفاصل الزمني QT (أكثر من 47 مللي ثانية) مؤشراً لتطور إغماء عدم انتظام ضربات القلب لدى المرضى الذين يعانون من عيوب الأبهرقلوب.
قد يحدث أيضًا إطالة فترة QT بطء القلب الجيبيوالكتلة الأذينية البطينية والقصور الوعائي الدماغي المزمن وأورام المخ. الحالات الحادةيمكن أن يحدث إطالة فترة QT أيضًا مع الإصابات (الصدر، صدمة الدماغ).
كما يزيد الاعتلال العصبي اللاإرادي من فترة QT وانتشارها، لذلك تحدث هذه المتلازمات عند المرضى السكرىالنوعين الأول والثاني.
يمكن أن يحدث إطالة فترة QT مع عدم توازن الكهارل مع نقص بوتاسيوم الدم، نقص كلس الدم، نقص مغنيزيوم الدم. تنشأ مثل هذه الظروف تحت تأثير العديد من الأسباب، على سبيل المثال، متى الاستخدام على المدى الطويلمدرات البول، وخاصة مدرات البول العروية (فوروسيميد). يوصف تطور عدم انتظام دقات القلب البطيني من النوع "الدوران" على خلفية إطالة فترة QT مع نتيجة مميتة لدى النساء اللاتي اتبعن نظامًا غذائيًا منخفض البروتين لتقليل وزن الجسم.
ومن المعروف جيدا إطالة كيو تي نقص التروية الحادعضلة القلب واحتشاء عضلة القلب. الزيادة المستمرة (أكثر من 5 أيام) في فترة QT، خاصة عندما تقترن بانقباضات بطينية مبكرة، لها تشخيص غير مناسب. أظهر هؤلاء المرضى زيادة كبيرة (5-6 مرات) في خطر الموت المفاجئ.
في التسبب في إطالة كيو تي في احتشاء عضلة القلب الحاد، يلعب فرط الودي دورًا بلا شك، وهو ما يفسره العديد من المؤلفين كفاءة عاليةحاصرات ب في هؤلاء المرضى. بالإضافة إلى ذلك، يعتمد تطور هذه المتلازمة على اضطرابات المنحل بالكهرباءوخاصة نقص المغنيسيوم. تشير نتائج العديد من الدراسات إلى أن ما يصل إلى 90٪ من المرضى الذين يعانون من نوبة قلبية حادةعضلة القلب لديها نقص المغنيسيوم. كما تم الكشف عن وجود علاقة عكسية بين مستوى المغنيسيوم في الدم (المصل وكرات الدم الحمراء) وفاصل QT وتشتته في المرضى الذين يعانون من احتشاء عضلة القلب الحاد.
في المرضى الذين يعانون من هبوط الصمام التاجي مجهول السبب، يجب أن يبدأ العلاج باستخدام مستحضرات المغنيسيوم عن طريق الفم (قرص Magnerot 2 3 مرات يوميًا لمدة 6 أشهر على الأقل)، نظرًا لأن نقص المغنيسيوم في الأنسجة يعتبر أحد الآليات الفيزيولوجية المرضية الرئيسية لتكوين QT متلازمة إطالة الفاصل الزمني، و"ضعف" النسيج الضام. في هؤلاء الأفراد، بعد العلاج بأدوية المغنيسيوم، لا تعود فترة QT إلى طبيعتها فحسب، بل يعود عمق هبوط وريقات الصمام التاجي وتواترها إلى طبيعتها. extrasystoles البطينيةشدة المظاهر السريرية (متلازمة خلل التوتر الخضري, أعراض النزفيةوإلخ.). إذا العلاج الأدوية عن طريق الفملم يكن للمغنيسيوم أي تأثير بعد 6 أشهر التأثير الكامليشار إلى إضافة حاصرات b.
سبب آخر مهم لإطالة فترة QT هو استخدام الأدوية الخاصة، واحدة من هذه الأدوية غالبا ما تستخدم في الممارسة السريريةهو الأميودارون (كوردارون).
ينتمي الأميودارون إلى الأدوية المضادة لاضطراب النظم من الدرجة الثالثة (فئة مثبطات عودة الاستقطاب) وله آلية فريدة من نوعها للعمل المضاد لاضطراب النظم، لأنه بالإضافة إلى خصائص مضادات اضطراب النظم من الدرجة الثالثة (حصار قناة البوتاسيوم)، فإن له تأثيرات مضادات اضطراب النظم من الدرجة الأولى (حصار قناة الصوديوم) )، مضادات اضطراب النظم من الدرجة الرابعة (حصار قنوات الكالسيوم) وعمل حاصرات بيتا غير التنافسية.
بالإضافة إلى تأثيره المضاد لاضطراب النظم، فإنه له تأثيرات مضادة للذبحة الصدرية، وتمدد الشريان التاجي، وتأثيرات حجب ألفا وبيتا الأدرينالية.
خصائص مضادة لاضطراب النظم:
- زيادة مدة المرحلة الثالثة من إمكانات عمل الخلايا العضلية القلبية، ويرجع ذلك أساسًا إلى منع التيار الأيوني في قنوات البوتاسيوم (تأثير مضاد لاضطراب النظم من الدرجة الثالثة وفقًا لتصنيف ويليامز)؛
- الحد من التلقائية العقدة الجيبيةمما يؤدي إلى انخفاض معدل ضربات القلب.
- الحصار غير التنافسي لمستقبلات ألفا وبيتا الأدرينالية.
وصف
- تباطؤ التوصيل الجيبي الأذيني والأذيني والأذيني البطيني، ويكون أكثر وضوحًا مع عدم انتظام دقات القلب.
- لا تغييرات في الموصلية البطينية.
- زيادة في فترات الحراريات وانخفاض في استثارة عضلة القلب في الأذينين والبطينين، فضلا عن زيادة في فترة الحراريات للعقدة الأذينية البطينية.
- تباطؤ التوصيل وزيادة مدة فترة الانكسار في حزم التوصيل الأذينية البطينية الإضافية.
تأثيرات أخرى:
- غياب تأثير مؤثر في التقلص العضلي السلبي عند تناوله عن طريق الفم.
- انخفاض استهلاك عضلة القلب للأكسجين بسبب انخفاض معتدل المقاومة الطرفيةومعدل ضربات القلب.
- زيادة تدفق الدم التاجي بسبب التأثيرات المباشرة على العضلات الملساء للشرايين التاجية.
- المحافظة القلب الناتجعن طريق تقليل الضغط في الشريان الأورطي وتقليل المقاومة المحيطية؛
- التأثير على تبادل هرمونات الغدة الدرقية: تثبيط تحويل T3 إلى T4 (حصار هرمون الغدة الدرقية -5 ديوديناز) ومنع امتصاص هذه الهرمونات بواسطة خلايا القلب وخلايا الكبد، مما يؤدي إلى إضعاف التأثير المحفز لهرمونات الغدة الدرقية على عضلة القلب.
يتم ملاحظة التأثيرات العلاجية في المتوسط بعد أسبوع من بدء تناول الدواء (من عدة أيام إلى أسبوعين). بعد التوقف عن استخدامه، يتم اكتشاف الأميودارون في بلازما الدم لمدة 9 أشهر. ينبغي أن تؤخذ في الاعتبار إمكانية الحفاظ على التأثير الدوائي للأميودارون لمدة 10-30 يومًا بعد إيقافه.
كل جرعة من الأميودارون (200 ملغ) تحتوي على 75 ملغ من اليود.
مؤشرات للاستخدام
الوقاية من الانتكاس
- عدم انتظام ضربات القلب البطيني الذي يهدد الحياة، بما في ذلك عدم انتظام دقات القلب البطيني والرجفان البطيني (يجب بدء العلاج في المستشفى مع مراقبة القلب الدقيقة).
- عدم انتظام دقات القلب الانتيابي فوق البطيني:
- الهجمات الموثقة المتكررة فوق البطينية المستمرة عدم انتظام دقات القلب الانتيابيفي المرضى الذين يعانون من أمراض القلب العضوية.
- هجمات موثقة متكررة ومستمرة من عدم انتظام دقات القلب الانتيابي فوق البطيني في المرضى الذين لا يعانون من ذلك الأمراض العضويةالقلب عندما تكون الأدوية المضادة لاضطراب النظم من الفئات الأخرى غير فعالة أو عندما تكون هناك موانع لاستخدامها.
- هجمات موثقة من عدم انتظام دقات القلب الانتيابي فوق البطيني المتكرر والمتكرر في المرضى الذين يعانون من متلازمة وولف باركنسون وايت.
- الرجفان الأذيني (الرجفان الأذيني) والرفرفة الأذينية
الوقاية من الوفاة المفاجئة بسبب عدم انتظام ضربات القلب لدى المرضى المعرضين لمخاطر عالية
- المرضى بعد الآونة الأخيرة أصيب بنوبة قلبيةعضلة القلب مع أكثر من 10 انقباضات بطينية في الساعة، المظاهر السريرية لفشل القلب المزمن وانخفاض الكسر القذفي للبطين الأيسر (أقل من 40٪).
يمكن استخدام الأميودارون في علاج عدم انتظام ضربات القلب لدى المرضى الذين يعانون من مرض الشريان التاجي و/أو خلل في البطين الأيسر.
بالنسبة للمرضى الذين يعانون من قصور القلب المزمن، الأميودارون هو الدواء الوحيد المضاد لاضطراب النظم المعتمد للاستخدام. ويرجع ذلك إلى حقيقة أن الأدوية الأخرى في هذه الفئة من المرضى إما تزيد من خطر الوفاة القلبية المفاجئة أو تقلل من ديناميكا الدم.
في حضور مرض الشريان التاجيلأمراض القلب، الدواء المفضل هو السوتالول، والذي يُعرف أن ثلثه من حاصرات بيتا. ولكن نظرا لعدم فعاليته، ليس لدينا مرة أخرى سوى الأميودارون تحت تصرفنا. أما بالنسبة للمرضى الذين يعانون من ارتفاع ضغط الدم الشريانيومن ثم يتم تمييزهم بدورهم عن المرضى الذين يعانون من تضخم البطين الأيسر الشديد وغير المعبر عنه. إذا كان التضخم صغيرًا (في إرشادات عام 2001، سمك جدار البطين الأيسر أقل من 14 مم)، فإن الدواء المفضل هو البروبافينون، ولكن إذا كان غير فعال، كما هو الحال دائمًا، الأميودارون (جنبًا إلى جنب مع السوتالول). أخيرًا، في حالة تضخم البطين الأيسر الشديد، كما هو الحال مع قصور القلب المزمن، فإن الأميودارون هو الدواء الوحيد الممكن.
20 يوليو، 2018 لا توجد تعليقات
متلازمة QT الطويلة هي اضطراب خلقي يتميز بإطالة فترة QT على مخطط كهربية القلب (ECG) والميل إلى عدم انتظام دقات القلب البطيني، مما قد يؤدي إلى الإغماء أو السكتة القلبية أو الموت القلبي المفاجئ (SCD). انظر الصورة أدناه.
تمثل فترة QT على مخطط كهربية القلب، والتي تم قياسها من بداية مجمع QRS حتى نهاية الموجة T، مدة تنشيط واستعادة عضلة القلب البطينية. تعتبر فترة QT المصححة لمعدل ضربات القلب والتي تتجاوز 0.44 ثانية غير طبيعية بشكل عام، على الرغم من أن فترة QTc الطبيعية قد تكون أطول عند النساء (تصل إلى 0.46 ثانية). صيغة بازيت هي الصيغة الأكثر استخدامًا لحساب QTc، بالطريقة الآتية: كيو تي سي = كيو تي / الجذر التربيعيالفاصل الزمني R-R (بالثواني).
لقياس الفاصل الزمني QT بدقة، يجب أن تكون العلاقة بين QT والفاصل الزمني R-R قابلة للتكرار. تكون هذه المشكلة مهمة بشكل خاص عندما يكون معدل ضربات القلب أقل من 50 نبضة في الدقيقة (bpm) أو أكثر من 120 نبضة في الدقيقة، وعندما يلاحظ الرياضيون أو الأطفال تقلب R-R. في مثل هذه الحالات، طويلة سجلات تخطيط القلبوعدة قياسات. عادةً ما تتم ملاحظة أطول فترة QT في الخيوط الأذينية الصحيحة. عندما يكون التغيير الملحوظ موجودًا في الفاصل الزمني R-R(الرجفان الأذيني، الانتباذ)، من الصعب تحديد تصحيح فترة QT بدقة.

العلامات والأعراض
عادة ما يتم تشخيص متلازمة QT الطويلة بعد تعرض الشخص لنوبة إغماء أو نوبة قلبية. وفي بعض الحالات، يتم تشخيص هذه الحالة بعد الوفاة المفاجئة لأحد أفراد الأسرة. عند بعض الأشخاص، يتم التشخيص عندما يُظهر مخطط كهربية القلب (ECG) إطالة فترة QT.
التشخيص
لا تُشير نتائج الفحص البدني عادةً إلى تشخيص متلازمة QT الطويلة، ولكن قد يعاني بعض الأشخاص من بطء القلب المفرط بالنسبة لعمرهم، وقد يعاني بعض الأشخاص من فقدان السمع (الصمم الخلقي)، مما يشير إلى احتمال الإصابة بمتلازمة جيرفيل ولانج نيلسن. لوحظت تشوهات في الهيكل العظمي مثل قصر القامة والجنف في متلازمة أندرسن. العيوب الخلقيةالقلوب والمعرفية و المشاكل السلوكيةيمكن ملاحظة أمراض العضلات والعظام والخلل المناعي في متلازمة تيموثي.
بحث
تشمل الاختبارات التشخيصية للأشخاص المشتبه في إصابتهم بالمتلازمة ما يلي:
- قياس مستويات البوتاسيوم والمغنيسيوم في الدم.
- اختبار وظائف الغدة الدرقية.
- اختبارات الاستفزاز الدوائي مع الإبينفرين أو الأيزوبروتيرينول.
- تخطيط كهربية القلب للمريض وأفراد الأسرة؛
- إجراء الاختبارات الجينية للمريض وأفراد الأسرة.
قد توفر فترة QT المصححة المطولة استجابةً لاختبار الوقوف، والذي يرتبط بزيادة النغمة الودية، مزيدًا من المعلومات التشخيصية لدى المرضى الذين يعانون من المتلازمة. قد تستمر هذه الزيادة في فترة QT نتيجة الوقوف حتى بعد عودة معدل ضربات القلب إلى طبيعته.
علاج
لا يوجد علاج يمكن أن يزيل سبب متلازمة كيو تي الطويلة. تهدف التدابير العلاجية المضادة للأدرينالية (على سبيل المثال، استخدام حاصرات بيتا، واستئصال العظم المصلي الأيسر) والعلاج بالأجهزة (على سبيل المثال، استخدام أجهزة تنظيم ضربات القلب، وأجهزة تنظيم ضربات القلب المزروعة) إلى تقليل مخاطر النوبات القلبية والوفيات.
دواء
عوامل حاصرات بيتا الأدرينالية هي أدوية يمكن وصفها لعلاج المتلازمة وتشمل ما يلي:
- نادولول
- بروبرانولول
- ميتوبرولول
- أتينولول
ومع ذلك، فإن نادولول هو حاصرات بيتا المفضلة ويجب استخدامه بجرعة 1-1.5 ملغم/كغم/يوم (مرة واحدة يوميًا للمرضى الذين تزيد أعمارهم عن 12 عامًا، ومرتين يوميًا للأفراد الأصغر سنًا).
جراحة
قد تشمل الجراحة للأشخاص الذين يعانون من متلازمة كيو تي الطويلة الإجراءات التالية:
زرع أجهزة تنظيم ضربات القلب ومنظم ضربات القلب
وضع جهاز تنظيم ضربات القلب
استئصال النجمة العنقية والصدرية اليسرى
يجب على الأشخاص الذين يعانون من هذه المتلازمة تجنب المشاركة في المسابقات الرياضية، وأداء الأعمال الشاقة تمرين جسديوحاول ألا تتجنب التوتر العاطفي.
وبالإضافة إلى ذلك، يجب أيضًا تجنب الأدوية التالية:
أدوية التخدير أو أدوية الربو (مثل الإبينفرين)
مضادات الهيستامين (مثل ديفينهيدرامين، تيرفينادين، وأستيميزول)
المضادات الحيوية (مثل الاريثروميسين والتريميثوبريم والسلفاميثوكسازول والبنتاميدين)
أدوية القلب (مثل الكينيدين، والبروكيناميد، والديسوبيراميد، والسوتالول، والبروبوكول، والبيبريديل، والدوفيتيليد، والإيبوتيليد)
أدوية الجهاز الهضمي (مثل سيسابريد)
الأدوية المضادة للفطريات (مثل الكيتوكونازول والفلوكونازول والإيتراكونازول)
الأدوية ذات التأثير النفسي (مثل مضادات الاكتئاب ثلاثية الحلقات، ومشتقات الفينوثيازين، وبوتيروفينونات، وبنزيسوكسازول، وثنائي فينيل بوتيل بيبيريدين)
الأدوية الخاسرة للبوتاسيوم (مثل الإنداباميد، ومدرات البول الأخرى، والأدوية المضادة للقيء/الإسهال)
الأسباب
تمثل فترة QT مدة تنشيط واستعادة عضلة القلب البطينية. يزيد التعافي المطول من الإثارة الكهربائية من احتمالية تشتت الاستقطاب، حيث قد تكون بعض أجزاء عضلة القلب مقاومة لعملية إزالة الاستقطاب اللاحقة.
مع نقطة فسيولوجيةوبالنظر إلى أن التشتت يحدث أثناء عودة الاستقطاب بين طبقات القلب الثلاث، وتميل مرحلة عودة الاستقطاب إلى الزيادة في عضلة القلب الوسطى. هذا هو السبب في أن موجة T عادةً ما تكون واسعة وأن الفاصل الزمني Tpeak-Tend (Tp-e) يمثل التشتت عبر الجدار لإعادة الاستقطاب. في متلازمة طويلة الأمدكيو تي يزيد ويخلق وظيفة إعادة التهيئة عبر الجدارية.
نقص بوتاسيوم الدم، ونقص كلس الدم، واستخدام مدرات البول الحلقية هي عوامل خطر لإطالة فترة كيو تي.
تنقسم المتلازمة إلى متغيرين سريريين - متلازمة رومانو وارد (أصل عائلي مع وراثة جسمية سائدة، وإطالة كيو تي وعدم انتظام دقات القلب البطيني) أو متلازمة جيرفيل ولانج نيلسن (أصل عائلي مع وراثة جسمية متنحية، وصمم خلقي، وإطالة كيو تي و عدم انتظام ضربات القلب البطيني). تم وصف متلازمتين أخريين: متلازمة أندرسن ومتلازمة تيموثي، على الرغم من وجود بعض الجدل بين العلماء حول ما إذا كان ينبغي إدراجهما في متلازمة كيو تي الطويلة.
عدم انتظام ضربات القلب
يمكن أن يؤدي إطالة فترة QT إلى عدم انتظام دقات القلب البطيني متعدد الأشكال، والذي يمكن أن يؤدي في حد ذاته إلى الرجفان البطيني والموت القلبي المفاجئ. من المعتقد على نطاق واسع أن Torsade de pointes يتم تنشيطه عن طريق إعادة تنشيط قنوات الكالسيوم، أو إعادة تنشيط تيار الصوديوم المتأخر، أو انخفاض تيار الغرفة الذي يؤدي إلى إزالة الاستقطاب المبكر، في حالة مع زيادة تشتت إعادة الاستقطاب عبر الجدار، وعادة ما يرتبط بفترة QT طويلة ، بمثابة ركيزة وظيفية مساعدة للحفاظ على عدم انتظام دقات القلب.
لا يوفر تشتت عودة الاستقطاب عبر الجدار ركيزة لآلية إعادة الدخول فحسب، بل يزيد أيضًا من احتمال حدوث مبكر بعد إزالة الاستقطاب، وهو الحدث البادئ لاضطراب نظم ضربات القلب، عن طريق إطالة النافذة الزمنية لبقاء قنوات الكالسيوم مفتوحة. أي حالة إضافية، الذي يسرع إعادة تنشيط قناة الكالسيوم (على سبيل المثال، زيادة النغمة الودية)، ويزيد من خطر الاستقطاب المبكر بعد الاستقطاب.
علم الوراثة
من المعروف أن متلازمة QT الطويلة تحدث بسبب طفرات في جينات قنوات البوتاسيوم أو الصوديوم أو الكالسيوم في القلب. تم تحديد ما لا يقل عن 10 جينات. بناءً على هذه الخلفية الجينية، هناك 6 أنواع من متلازمة رومانو وارد، ونوع واحد من متلازمة أندرسن، ونوع واحد من متلازمة تيموثي، ونوعين من متلازمة جيرفيل لانج نيلسن.
تنتج المتلازمة عن طفرات في الجينات التي تشفر بروتينات القناة الأيونية القلبية، والتي تسبب حركية غير طبيعية للقناة الأيونية. يؤدي قصر فتح قناة البوتاسيوم في النوع 1 والنوع 2 والنوع 5 والنوع 6 والنوع 1 والنوع 1 إلى متلازمة جيرفيل لانج نيلسن والإغلاق المتأخر لقناة الصوديوم في متلازمة النوع 3 إلى إعادة شحن خلية عضلة القلب بالأيونات الموجبة. .
يكون لدى الأشخاص المصابين بهذه المتلازمة العديد من المحفزات الأدرينالية، بما في ذلك التمارين الرياضية والعواطف والعواطف. ضوضاء عاليةوالسباحة يمكن أن تسرع عدم انتظام ضربات القلب إجابة. ومع ذلك، يمكن أن يحدث عدم انتظام ضربات القلب دون وجود مثل هذه الظروف الموجودة مسبقًا.
إطالة كيو تي الناجم عن المخدرات
قد يؤدي الإطالة الثانوية (التي يسببها الدواء) لفترة QT أيضًا إلى زيادة خطر عدم انتظام ضربات القلب البطيني والموت القلبي المفاجئ. تشبه الآلية الأيونية تلك التي تظهر في المتلازمة الخلقية (أي الحصار الداخلي لإطلاق البوتاسيوم).
بالإضافة إلى الأدوية التي لديها القدرة على إطالة فترة QT، تلعب عدة عوامل أخرى دورًا في هذا الاضطراب. عوامل مهمةمخاطر إطالة كيو تي الناجمة عن المخدرات هي كما يلي:
اضطرابات الكهارل (نقص بوتاسيوم الدم ونقص مغنيزيوم الدم)
انخفاض حرارة الجسم
وظيفة الغدة الدرقية غير طبيعية
أمراض القلب الهيكلية
بطء القلب
قد يكون لإطالة كيو تي الناجمة عن المخدرات أيضًا خلفية وراثية تتكون من استعداد القناة الأيونية لحركية غير طبيعية ناجمة عن طفرة جينية أو تعدد الأشكال. ومع ذلك، لا توجد أدلة كافية تشير إلى أن جميع المرضى الذين يعانون من إطالة فترة QT ناجمة عن الدواء، هناك سبب وراثي للمتلازمة.
تنبؤ بالمناخ
إن تشخيص الأشخاص الذين يعانون من المتلازمة جيد، ويتم علاجهم عن طريق تناول حاصرات بيتا (واستخدام أدوية أخرى إذا لزم الأمر). التدابير العلاجية). لحسن الحظ، عادة ما تكون نوبات تورساد دي بوانت محدودة ذاتيا لدى المرضى الذين يعانون من متلازمة كيو تي؛ فقط حوالي 4-5٪ من النوبات القلبية تكون قاتلة.
الأشخاص المعرضون لخطر كبير (أي أولئك الذين أصيبوا بسكتة قلبية أو نوبات قلبية متكررة على الرغم من العلاج بحاصرات بيتا) لديهم خطر متزايد للموت القلبي المفاجئ. لعلاج هؤلاء المرضى، يتم استخدام مزيل الرجفان القلبي القابل للزرع؛ التشخيص بعد زرع ICD جيد.
الوفيات والمراضة والاستجابة لها العلاج الدوائيتختلف في أنواع مختلفةمتلازمة.
يمكن أن تؤدي متلازمة QT الطويلة إلى الإغماء والموت القلبي المفاجئ، والذي يحدث عادةً عند الشباب الأصحاء.
على الرغم من أن الموت القلبي المفاجئ يحدث عادةً عند المرضى الذين تظهر عليهم الأعراض، إلا أنه يمكن أن يحدث أيضًا مع النوبة الأولى من الإغماء لدى حوالي 30% من المرضى. وهذا يسلط الضوء على أهمية تشخيص المتلازمة في فترة ما قبل ظهور الأعراض. اعتمادًا على نوع الطفرة الموجودة، قد يحدث الموت القلبي المفاجئ أثناء النشاط البدني, ضغط عاطفي، الراحة أو النوم. ترتبط متلازمة النوع الرابع الرجفان الانتيابيالأذينين.
أظهرت الدراسات البحثية تحسنًا في الاستجابة للعلاج الدوائي مع انخفاض معدل الوفاة القلبية المفاجئة في النوعين 1 و2 من متلازمة كيو تي مقارنة بالنوع 3.
قد يؤدي العجز العصبي بعد توقف القلب المجهض إلى تعقيد المسار السريري للمرضى بعد الإنعاش الناجح.
فيديو: متلازمة كيو تي الطويلة