الصدمة هي شكل من أشكال الحالة الحرجة للجسم، والتي تتجلى في خلل وظيفي في العديد من الأعضاء، وتتطور بشكل متتالي على أساس أزمة الدورة الدموية المعممة، وكقاعدة عامة، تنتهي بالوفاة دون علاج.
عامل الصدمة هو أي تأثير على الجسم يتجاوز آليات التكيف في القوة. أثناء الصدمة، تتغير وظائف التنفس ونظام القلب والأوعية الدموية والكلى، وتتعطل عمليات دوران الأوعية الدقيقة للأعضاء والأنسجة وعمليات التمثيل الغذائي.
المسببات المرضية
الصدمة هي مرض ذو طبيعة متعددة الأسباب. اعتمادا على مسببات حدوث أنواع الصدمة قد تكون مختلفة.
1. الصدمة المؤلمة:
1) في الإصابات الميكانيكية- كسور العظام، والجروح، وضغط الأنسجة الرخوة، وما إلى ذلك؛
2) متى إصابات الحروق(الحروق الحرارية والكيميائية)؛
3) عند التعرض لدرجة حرارة منخفضة - صدمة باردة؛
4) في حالة الإصابات الكهربائية – الصدمة الكهربائية.
2. الصدمة النزفية أو نقص حجم الدم:
1) يتطور نتيجة النزيف وفقدان الدم الحاد.
2) نتيجة لذلك اضطراب حادتوازن الماء، ويحدث الجفاف.
3. الصدمة الإنتانية (السامة البكتيرية) (المعممة عمليات قيحية، والسبب هو البكتيريا سالبة الجرام أو إيجابية الجرام).
4. صدمة الحساسية.
5. الصدمة القلبية (احتشاء عضلة القلب، قصور القلب الحاد). تمت مناقشته في القسم ظروف طارئةفي أمراض القلب.
في جميع أنواع الصدمات، تكون الآلية الرئيسية للتطور هي توسع الأوعية الدموية، ونتيجة لذلك، تزداد سعة قاع الأوعية الدموية، ونقص حجم الدم - يتناقص حجم الدم المنتشر (CBV)، نظرًا لوجود عوامل مختلفة: فقدان الدم، إعادة توزيع السوائل بين الدم والأنسجة، أو التناقض بين حجم الدم الطبيعي مما يزيد من قدرة السرير الوعائي. التناقض الناتج بين حجم الدم وقدرة السرير الوعائي هو السبب وراء هذا الانخفاض القلب الناتجواضطرابات دوران الأوعية الدقيقة. هذا الأخير يؤدي إلى تغييرات خطيرة في الجسم، لأنه هنا يتم تنفيذ الوظيفة الرئيسية للدورة الدموية - تبادل المواد والأكسجين بين الخلية والدم. يحدث سماكة الدم، وزيادة اللزوجة، ويحدث تجلط الدم الدقيق داخل الشعيرات الدموية. وبعد ذلك، تتعطل وظائف الخلية حتى تموت. في الأنسجة، تبدأ العمليات اللاهوائية في السيطرة على العمليات الهوائية، مما يؤدي إلى تطور الحماض الأيضي. تراكم المنتجات الأيضية، وخاصة حمض اللاكتيك، يزيد من الحماض.
سمة من سمات المرضية الصدمة الإنتانيةهو اضطراب في الدورة الدموية تحت تأثير السموم البكتيرية، مما يساهم في فتح التحويلات الشريانية الوريدية، ويبدأ الدم بتجاوز السرير الشعري ويندفع من الشرايين إلى الأوردة. بسبب انخفاض تدفق الدم الشعري وعمل السموم البكتيرية على وجه التحديد على الخلية، يتم انتهاك تغذية الخلية، مما يؤدي إلى انخفاض في إمدادات الأكسجين للخلايا.
في حالة الصدمة التأقية تحت تأثير الهيستامين وغيره من المواد البيولوجية المواد الفعالةتفقد الشعيرات الدموية والأوردة نغمتها، بينما يتوسع قاع الأوعية الدموية المحيطية، وتزداد قدرتها، مما يؤدي إلى إعادة توزيع الدم المرضي. يبدأ الدم بالتراكم في الشعيرات الدموية والأوردة، مما يسبب خللاً في وظائف القلب. لا يتوافق الـ bcc الناتج مع سعة السرير الوعائي، وينخفض النتاج القلبي (النتاج القلبي) وفقًا لذلك. يؤدي ركود الدم الناتج في الأوعية الدموية الدقيقة إلى اضطراب في التمثيل الغذائي والأكسجين بين الخلية والدم على مستوى السرير الشعري.
تؤدي العمليات المذكورة أعلاه إلى نقص تروية أنسجة الكبد وتعطيل وظائفها، مما يزيد من تفاقم نقص الأكسجة في الجسم. مراحل حادةتطور الصدمة. يتم تعطيل إزالة السموم وتكوين البروتين وتكوين الجليكوجين وغيرها من وظائف الكبد. يساهم اضطراب تدفق الدم الإقليمي الرئيسي ودوران الأوعية الدقيقة في أنسجة الكلى في تعطيل كل من وظائف الترشيح والتركيز في الكلى مع انخفاض إدرار البول من قلة البول إلى انقطاع البول، مما يؤدي إلى تراكم النفايات النيتروجينية في جسم المريض مثل اليوريا والكرياتينين وغيرها من المواد الأيضية السامة. يتم تعطيل وظائف قشرة الغدة الكظرية، ويتم تقليل تخليق الكورتيكوستيرويدات (الجلوكوكورتيكويدات، القشرانيات المعدنية، والهرمونات الأندروجينية)، مما يؤدي إلى تفاقم العمليات التي تحدث. يُفسِّر اضطراب الدورة الدموية في الرئتين هذا الاضطراب التنفس الخارجي، يتناقص تبادل الغازات السنخية، ويحدث تحويل الدم، ويتشكل تجلط الدم الدقيق، ونتيجة لذلك، تطور فشل الجهاز التنفسي، مما يؤدي إلى تفاقم نقص الأكسجة في الأنسجة.
عيادة
الصدمة النزفية هي رد فعل الجسم على فقدان الدم الناتج (يؤدي فقدان 25-30٪ من حجم الدم إلى صدمة شديدة).
في حالة حدوث صدمة الحروق، يلعب عامل الألم وفقدان البلازما بشكل كبير الدور المهيمن. تطوير سريع لقلة البول وانقطاع البول. يتميز تطور الصدمة وشدتها بحجم ومعدل فقدان الدم. بناءً على هذا الأخير، يتم التمييز بين الصدمة النزفية المعوضة والصدمة القابلة للعكس والصدمة غير القابلة للتعويض.
مع الصدمة المعوضة، يلاحظ شحوب الجلد، والعرق اللزج البارد، ويصبح النبض صغيرًا ومتكررًا، الضغط الشريانييظل ضمن الحدود الطبيعية أو ينخفض قليلاً، ولكن ليس بشكل ملحوظ، وينخفض إنتاج البول.
في حالة الصدمة العكسية غير المعوضة، يصبح الجلد والأغشية المخاطية مزرقة اللون، ويصبح المريض خاملًا، ويكون النبض صغيرًا ومتكررًا، ويحدث انخفاض كبير في الضغط الشرياني والوريدي المركزي، وتتطور قلة البول، ويزداد مؤشر ألجوفير، ويزداد معدل ضربات القلب. يُظهر تخطيط كهربية القلب (ECG) اضطرابًا في إمداد عضلة القلب بالأكسجين. في حالة الصدمة التي لا رجعة فيها، لا يكون هناك وعي، وينخفض ضغط الدم إلى مستويات حرجة وقد لا يتم اكتشافه، ويصبح الجلد رخامي اللون، ويتطور انقطاع البول - توقف التبول. مؤشر ألجوفر مرتفع.
لتقييم شدة الصدمة النزفية، فإن تحديد حجم حجم الدم وحجم فقدان الدم له أهمية كبيرة.
يتم عرض خريطة تحليل شدة الصدمة وتقييم النتائج التي تم الحصول عليها في الجدول 4 والجدول 5.
الجدول 4
مخطط تحليل شدة الصدمة
الجدول 5
تقييم النتائج على أساس مجموع النقاط

يمثل مؤشر الصدمة، أو مؤشر ألجوفر، نسبة معدل النبض إلى الضغط الانقباضي. في حالة الصدمة من الدرجة الأولى، لا يتجاوز مؤشر ألغوفر 1. في حالة الصدمة من الدرجة الثانية - لا يزيد عن 2؛ مع مؤشر أكثر من 2، توصف الحالة بأنها غير متوافقة مع الحياة.
أنواع الصدمات
صدمة الحساسيةهو مجمع من ردود الفعل التحسسية المختلفة من النوع الفوري الذي يصل أقصىجاذبية.
تتميز الأشكال التالية: صدمة الحساسية:
1) شكل القلب والأوعية الدموية، حيث يتطور فشل الدورة الدموية الحاد، والذي يتجلى في عدم انتظام دقات القلب، وغالبًا ما يكون مصحوبًا باضطرابات في ضربات القلب، والرجفان البطيني والأذيني، وانخفاض ضغط الدم.
2) شكل الجهاز التنفسي، مصحوبًا بفشل تنفسي حاد: ضيق في التنفس، زرقة، تنفس شديد، فقاعات، خمارات رطبة في الرئتين. ويرجع ذلك إلى ضعف الدورة الدموية الشعرية، وتورم أنسجة الرئة، والحنجرة، لسان المزمار.
3) الشكل الدماغي الناجم عن نقص الأكسجة وضعف دوران الأوعية الدقيقة والوذمة الدماغية.
بناءً على شدة الدورة، هناك 4 درجات من صدمة الحساسية.
الدرجة الأولى (خفيفة) تتميز بحكة في الجلد وظهور طفح جلدي وصداع ودوخة وشعور بالاندفاع في الرأس.
الدرجة الثانية (المعتدلة) - تنضم الأعراض المذكورة سابقًا إلى وذمة كوينك، وعدم انتظام دقات القلب، وانخفاض ضغط الدم، وزيادة مؤشر ألغوفر.
تتجلى الدرجة الثالثة (شديدة) في فقدان الوعي والجهاز التنفسي الحاد و فشل القلب والأوعية الدموية(ضيق في التنفس، زرقة، تنفس صرير، نبض سريع صغير، انخفاض حاد في ضغط الدم، مؤشر مرتفعالجوفيرا).
الدرجة الرابعة (شديدة للغاية) مصحوبة بفقدان الوعي وفشل القلب والأوعية الدموية الشديد: لا يمكن اكتشاف النبض وانخفاض ضغط الدم.
علاج. يتم العلاج وفقًا للمبادئ العامة لعلاج الصدمة: استعادة ديناميكا الدم وتدفق الدم الشعري والاستخدام مضيقات الأوعية، تطبيع مخفية ودوران الأوعية الدقيقة.
تهدف تدابير محددة إلى تعطيل نشاط المستضد في جسم الإنسان (على سبيل المثال، البنسليناز أو ب-لاكتاماز في الصدمة الناجمة عن المضادات الحيوية) أو منع عمل المستضد على الجسم - مضادات الهيستامين ومثبتات الغشاء.
1. حقن الأدرينالين في الوريد حتى استقرار الدورة الدموية. يمكنك استخدام الدوبمين 10-15 ميكروجرام/كجم/دقيقة، ولأعراض التشنج القصبي ومنبهات ب الأدرينالية: الوبينت، البريكانيل عن طريق الوريد.
2. العلاج بالتسريب بحجم 2500-3000 مل مع إضافة البوليجلوسين والريوبوليجلوسين، ما لم يكن التفاعل ناتجًا عن هذه الأدوية. بيكربونات الصوديوم 4% 400 مل، محاليل الجلوكوز لاستعادة حجم الدم وديناميكية الدم.
3. مثبتات الأغشية الوريدية: البريدنيزولون حتى 600 ملغ، حمض الاسكوربيك 500 ملغ، تروكسيفاسين 5 مل، إيتامسيلات الصوديوم 750 ملغ، سيتوكروم-سي 30 ملغ (يُنصح بالجرعات اليومية).
4. موسعات الشعب الهوائية: أمينوفيلين 240-480 ملغم، نوشبا 2 مل، ألوبنت (بريكانيل) 0.5 ملغم بالتنقيط.
5. مضادات الهيستامين: ديفينهيدرامين 40 ملغ (سوبراستين 60 ملغ، تافيجيل 6 مل)، سيميتيدين 200-400 ملغ عن طريق الوريد (يوصى بالجرعات اليومية).
6. مثبطات الأنزيم البروتيني: تراسيلول 400 ألف وحدة، كونتريكال 100 ألف وحدة.
صدمة مؤلمة- إنه مرضي و حالة حرجةمن الجسم، والتي تنشأ استجابة للإصابة، حيث يتم تعطيل وظائف الأجهزة والأعضاء الحيوية وتثبيطها. أثناء الصدمة المؤلمة، يتم تمييز مراحل الخدر والانتصاب.
وفقًا لوقت حدوثها، يمكن أن تكون الصدمة أولية (1-2 ساعة) وثانوية (أكثر من ساعتين بعد الإصابة).
مرحلة الانتصاب أو مرحلة الظهور. يبقى الوعي، المريض شاحب، لا يهدأ، مبتهج، غير كاف، يمكن أن يصرخ، يركض في مكان ما، يندلع، إلخ. في هذه المرحلة، يتم إطلاق الأدرينالين، بسبب الضغط والنبض يمكن أن يظل طبيعيا لبعض الوقت. وتتراوح مدة هذه المرحلة من عدة دقائق وساعات إلى عدة أيام. ولكن في معظم الحالات تكون قصيرة بطبيعتها.
تحل مرحلة الخمول محل مرحلة الانتصاب، عندما يصبح المريض خاملًا وغير ديناميكي، وينخفض ضغط الدم ويظهر عدم انتظام دقات القلب. تظهر تقديرات خطورة الإصابة في الجدول 6.
الجدول 6
تقييم حجم خطورة الإصابة


بعد حساب النقاط، يتم ضرب الرقم الناتج بمعامل.
ملحوظات
1. في حالة وجود إصابات غير محددة في القائمة بحجم الإصابة وخطورتها، يتم منح عدد من النقاط حسب نوع الإصابة وشدتها المقابلة لأحد تلك المذكورة.
2. رهنًا بالتوافر أمراض جسدية، مما يقلل من الوظائف التكيفية للجسم، يتم ضرب مجموع النقاط الموجود بمعامل من 1.2 إلى 2.0.
3. في سن 50-60 سنة، يتم ضرب مجموع النقاط بعامل 1.2، أكبر - بـ 1.5.
علاج. الاتجاهات الرئيسية في العلاج.
1. القضاء على عمل العامل الصادم.
2. القضاء على نقص حجم الدم.
3. القضاء على نقص الأكسجة.
يتم تخفيف الألم عن طريق إعطاء المسكنات والمخدرات وإجراء الحصار. العلاج بالأكسجين، والتنبيب الرغامي إذا لزم الأمر. تعويض فقدان الدم ومخفية الخلايا (البلازما، الدم، ريوبوليجلوسين، بوليجلوسين، إريثروماس). تطبيع عملية التمثيل الغذائي كما يتطور الحماض الأيضي، يتم إدخال كلوريد الكالسيوم 10٪ - 10 مل، كلوريد الصوديوم 10% - 20 مل، 40% جلوكوز - 100 مل. مكافحة نقص الفيتامينات (فيتامين ب، فيتامين ج).
العلاج الهرموني بالجلوكوكورتيكوستيرويدات - بريدنيزولون عن طريق الوريد 90 مل مرة واحدة، وبعد ذلك 60 مل كل 10 ساعات.
تنشيط نغمة الأوعية الدموية(ميساتون، نورإبينفرين)، ولكن فقط عندما يتم تجديد حجم الدم في الدورة الدموية. مضادات الهيستامين (ديفينهيدرامين، سيبازون) تشارك أيضًا في العلاج المضاد للصدمات.
صدمة نزفيةهي حالة من فشل القلب والأوعية الدموية الحاد الذي يتطور بعد فقدان كمية كبيرة من الدم ويؤدي إلى انخفاض تروية الأعضاء الحيوية.
المسببات:الإصابات مع تلف الأوعية الدموية الكبيرة وقرحة المعدة الحادة و الاثنا عشري، تمزق تمدد الأوعية الدموية الأبهري، التهاب البنكرياس النزفي، تمزق الطحال أو الكبد، تمزق الأنبوب أو الحمل خارج الرحم، وجود فصيصات المشيمة في الرحم، الخ.
وفقا للبيانات السريرية وحجم العجز في حجم الدم، يتم تمييز درجات الشدة التالية.
1. لم يتم التعبير عنه - لا توجد بيانات سريرية، ومستوى ضغط الدم طبيعي. يصل حجم فقدان الدم إلى 10٪ (500 مل).
2. ضعيف - الحد الأدنى من عدم انتظام دقات القلب، انخفاض طفيف في ضغط الدم، بعض علامات تضيق الأوعية الدموية الطرفية (برودة اليدين والقدمين). يتراوح حجم فقدان الدم من 15 إلى 25٪ (750-1200 مل).
3. معتدل - عدم انتظام دقات القلب يصل إلى 100-120 نبضة في الدقيقة، انخفاض ضغط النبض، الضغط الانقباضي 90-100 ملم زئبق. الفن والقلق والتعرق والشحوب وقلة البول. يتراوح حجم فقدان الدم من 25 إلى 35٪ (1250-1750 مل).
4. شديد - عدم انتظام دقات القلب أكثر من 120 نبضة في الدقيقة، والضغط الانقباضي أقل من 60 ملم زئبق. الفن، في كثير من الأحيان لا يتم اكتشافه بواسطة مقياس توتر العين، والذهول، والشحوب الشديد، والأطراف الباردة، وانقطاع البول. حجم فقدان الدم أكثر من 35٪ (أكثر من 1750 مل). مختبر في التحليل العامانخفاض الدم في مستوى الهيموجلوبين وخلايا الدم الحمراء والهيماتوكريت. يظهر تخطيط القلب تغييرات غير محددةشريحة ST وموجة T، والتي تنتج عن عدم كفاية الدورة الدموية التاجية.
علاجالصدمة النزفية تنطوي على وقف النزيف باستخدام العلاج بالتسريبلاستعادة مخفية، استخدم مضيقات الأوعية أو موسعات الأوعية الدمويةتعتمد على الموقف. يتضمن العلاج بالتسريب إعطاء السوائل والكهارل عن طريق الوريد بحجم 4 لترات (المحلول الملحي والجلوكوز والألبومين والبوليجلوسين). في حالة النزيف، يشار إلى نقل الدم والبلازما من نفس المجموعة. الحجم الكليما لا يقل عن 4 جرعات (جرعة واحدة هي 250 مل). يشار إلى إدارة الأدوية الهرمونية، مثل المثبتات الغشائية (بريدنيزولون 90-120 ملغ). اعتمادًا على المسببات ، يتم إجراء علاج محدد.
الصدمة الإنتانية– هذا هو اختراق العامل المعدي من بؤرته الأصلية إلى نظام الدم وانتشاره في جميع أنحاء الجسم. يمكن أن تكون مسببات الأمراض: المكورات العنقودية، والمكورات العقدية، والمكورات الرئوية، والمكورات السحائية والمكورات المعوية، وكذلك الإشريكية القولونية والسالمونيلا والزائفة الزنجارية، وما إلى ذلك. ويصاحب الصدمة الإنتانية خلل في وظائف الرئة والكبد والرئتين. أنظمة الكلى، انتهاك لنظام تخثر الدم، مما يؤدي إلى حدوث متلازمة النزف الخثاري (متلازمة ماشابيلي)، والتي تتطور في جميع حالات الإنتان. يتأثر مسار الإنتان بنوع العامل الممرض، وهذا مهم بشكل خاص مع طرق العلاج الحديثة. تشير النتائج المختبرية إلى فقر الدم التدريجي (بسبب انحلال الدم وتثبيط تكون الدم). زيادة عدد الكريات البيضاء تصل إلى 12109/ لتر، ولكن في الحالات الشديدة، منذ حدوث انخفاض حاد في الأعضاء المكونة للدم، يمكن أيضًا ملاحظة نقص الكريات البيض.
الأعراض السريرية للصدمة البكتيرية: قشعريرة، ارتفاع في درجة الحرارة، انخفاض ضغط الدم، جفاف الجلد الدافئ - في البداية، وبعد ذلك بارد ورطب، شحوب، زرقة، اضطراب الحالة العقليةوالقيء والإسهال وقلة البول. العدلات مع التحول هي سمة مميزة صيغة الكريات البيضإلى اليسار حتى الخلايا النقوية. يرتفع معدل ESR إلى 30-60 ملم/ساعة أو أكثر. يزداد مستوى البيليروبين في الدم (حتى 35-85 ميكرومول/لتر)، وهو ما ينطبق أيضًا على محتوى النيتروجين المتبقي في الدم. تخثر الدم و مؤشر البروثرومبينانخفاض (ما يصل إلى 50-70٪)، وانخفاض محتوى الكالسيوم والكلوريد. ينخفض إجمالي البروتين في الدم، وذلك بسبب الألبومين، ويرتفع مستوى الجلوبيولين (جلوبيولين ألفا وجلوبيولين ب). يحتوي البول على البروتين وكريات الدم البيضاء وخلايا الدم الحمراء والقوالب. ينخفض مستوى الكلوريد في البول، ويرتفع مستوى اليوريا وحمض البوليك.
علاجهو مسبب للمرض في المقام الأول بطبيعته ، لذلك قبل وصف العلاج المضاد للبكتيريا ، من الضروري تحديد العامل الممرض وحساسيته للمضادات الحيوية. العوامل المضادة للجراثيمينبغي أن تستخدم في الجرعات القصوى. لعلاج الصدمة الإنتانية، من الضروري استخدام المضادات الحيوية التي تغطي مجموعة كاملة من الكائنات الحية الدقيقة سلبية الجرام. الأكثر عقلانية هو مزيج من السيفتازيديم والإمبينيم، والتي أثبتت فعاليتها ضد الزائفة الزنجارية. تُستخدم أدوية مثل الكليندامايسين أو الميترونيدازول أو تيكارسيلين أو إيميبينيم كأدوية مفضلة عند ظهور مسببات الأمراض المقاومة. إذا تم زراعة المكورات العنقودية من الدم، فمن الضروري البدء في العلاج بأدوية البنسلين. علاج انخفاض ضغط الدم يتكون في المرحلة الأولى من العلاج في كفاية حجم السائل داخل الأوعية الدموية. استخدم المحاليل البلورية (محلول كلوريد الصوديوم متساوي التوتر، رينجر لاكتات) أو الغرويات (الألبومين، ديكستران، بولي فينيل بيروليدون). وتتمثل ميزة الغرويات في أنه عند إدخالها، يتم تحقيق ضغوط الملء المطلوبة بسرعة أكبر وتظل كذلك لفترة طويلة. إذا لم يكن هناك أي تأثير، فسيتم استخدام دعم التقلص العضلي و (أو) الأدوية الفعالة في الأوعية. الدوبامين هو الدواء المفضل لأنه ناهض بيتا انتقائي للقلب. تقلل الكورتيكوستيرويدات الاستجابة الشاملة للسموم الداخلية، وتساعد على تقليل الحمى، ولها تأثير إيجابي على الدورة الدموية. بريدنيزولون بجرعة 60 ألفًا و90 ملجم يوميًا.
صدمة (الإنجليزية - ضربة، دفع)- حار، تهدد الحياةعملية مرضية تحدث تحت تأثير مادة مهيجة قوية جدًا للجسم وتتميز باضطرابات الدورة الدموية المركزية والمحيطية مع انخفاض حاد في تدفق الدم إلى الأعضاء الحيوية. يؤدي إلى اضطرابات شديدةالتمثيل الغذائي الخلوي، مما يؤدي إلى تغييرات أو فقدان وظيفة عاديةالخلايا، وفي الحالات القصوى- وفاتهم.
المسببات المرضية
من المحتمل أن تساهم العديد من الأمراض في تطور الصدمة ويمكن تمييز المجموعات الرئيسية التالية من أسباب حدوثها:
1. الانخفاض الأولي في حجم الدم في الدورة الدموية (صدمة نقص حجم الدم) - مع النزيف والجفاف وفقدان البلازما بسبب الحروق.
2. ضعف ديناميكا الدم المحيطية (إعادة التوزيع أو الصدمة الوعائية) - تعفن الدم، الحساسية المفرطة، التسمم، قصور الغدة الكظرية الحاد، الصدمة العصبية، الصدمة المؤلمة.
3. قصور القلب الأولي ( صدمة قلبية) - في حالة عدم انتظام ضربات القلب والتهاب عضلة القلب وفشل البطين الأيسر الحاد واحتشاء عضلة القلب.
4. انسداد تدفق الدم الوريدي أو النتاج القلبي (صدمة الانسداد) - في أمراض التامور، استرواح الصدر التوتري، الانسداد الرئوي، الانسداد الدهني والهواء، إلخ.
جوهر الصدمة هو انتهاك تبادل الغازات بين الدم والأنسجة، تليها نقص الأكسجة واضطرابات دوران الأوعية الدقيقة. الروابط المسببة للأمراض الرئيسية للصدمة ناتجة عن نقص حجم الدم، وفشل القلب والأوعية الدموية، وتعطيل الدورة الدموية للأنسجة نتيجة للتغيرات في مقاومة الشعيرات الدموية وما بعد الشعيرات الدموية، وتحويل الدم، وركود الشعيرات الدموية مع التجميع العناصر الخلويةالدم (متلازمة الحمأة)، وزيادة نفاذية جدار الأوعية الدموية ورفض الدم. يؤثر ضعف تروية الأنسجة سلبًا على جميع الأعضاء والأنظمة، لكن الجهاز العصبي المركزي حساس بشكل خاص لنقص الأكسجة.
التشخيص
لا يوجد تصنيف واحد مقبول بشكل عام للصدمة في طب الأطفال. في كثير من الأحيان، يتم أخذ أصل ومرحلة التطور والصورة السريرية وشدة الصدمة في الاعتبار.
حسب الأصل، يتم التمييز بين النزفية، والجفاف (اللامائية)، والحروق، والإنتانية، والسامة، والحساسية، والصدمات النفسية، والألم الداخلي، والعصبية، والغدد الصماء في قصور الغدة الكظرية الحاد، والقلبية، والرئوية الجنبية، والصدمات بعد نقل الدم، وما إلى ذلك.
وفقًا لمراحل تطور اضطرابات الدورة الدموية الطرفية، يُشار إلى ما يلي:
- المرحلة المبكرة (التعويضية).
- مرحلة الصدمة الواضحة ج) مرحلة الصدمة المتأخرة (اللا تعويضية).
وفقًا لشدتها، يمكن تصنيف الصدمة إلى خفيفة، أو متوسطة، أو شديدة. التقنيات التي تسمح لك بتقييم حالة نظام القلب والأوعية الدموية ونوع ديناميكا الدم تأتي في المقدمة في تشخيص الصدمة لأي مسببات. مع زيادة درجة الصدمة، يزداد معدل ضربات القلب تدريجياً (الدرجة الأولى - بنسبة 20-40٪، الدرجة الثانية - بنسبة 40-60٪، الدرجة الثالثة - بنسبة 60-100٪ أو أكثر مقارنة بالمعدل الطبيعي) وينخفض ضغط الدم ( الدرجة الأولى - انخفاض ضغط النبض، الدرجة الثانية - ينخفض ضغط الدم الانقباضي إلى 60-80 ملم زئبق، وتتميز ظاهرة "النغمة المستمرة"، الدرجة الثالثة - ضغط الدم الانقباضي أقل من 60 ملم زئبق أو غير محدد.
صدمة أي مسببات لها تطور تدريجي لاضطرابات الدورة الدموية الطرفية، وفي الوقت نفسه، يمكن أن تكون شدتها ومدتها متنوعة للغاية.
تتجلى المرحلة المبكرة (التعويضية) من الصدمة سريريًا عند الطفل من خلال عدم انتظام دقات القلب مع ضغط دم طبيعي أو مرتفع قليلاً، وشحوب الجلد، والأطراف الباردة، وزرق الأطراف، وتسرع التنفس الطفيف، وإدرار البول الطبيعي. يكون الطفل واعيًا، وحالات القلق والإثارة الحركية النفسية ممكنة، وتتعزز ردود الفعل.
تتميز مرحلة الصدمة الواضحة (التعويضية) بانتهاك وعي الطفل في شكل خمول، وكتم، وضعف ردود الفعل، وانخفاض كبير في ضغط الدم (60-80 ملم زئبق)، وعدم انتظام دقات القلب الشديد يصل إلى 150٪ معيار العمر، شحوب شديد وزرقة الأطراف في الجلد، نبض خيطي، تسرع النفس السطحي الأكثر وضوحًا، انخفاض حرارة الجسم، قلة البول.
تتميز مرحلة الصدمة المتأخرة (اللا تعويضية) بالصدمة للغاية حالة خطيرة، ضعف الوعي حتى تطور الغيبوبة، شحوب الجلد مع صبغة شاحبة أو زرقة منتشرة على نطاق واسع في الجلد والأغشية المخاطية، وذمة، انخفاض حاد في ضغط الدم أو عدم اليقين (أقل من 60 ملم زئبق)، نبض خيطي أو غيابه في الأوعية المحيطية، عدم انتظام ضربات القلب، انقطاع البول. مع مزيد من التقدم في العملية، تتطور الصورة السريرية للحالة التكفيرية (المرحلة النهائية).
في بعض الأحيان تكون المرحلة المبكرة من الصدمة قصيرة الأجل للغاية (أشكال حادة من صدمة الحساسية، شكل مداهم من الصدمة المعدية السامة مع عدوى المكورات السحائية، وما إلى ذلك). وبالتالي يتم تشخيص الحالة في مرحلة الصدمة الشديدة أو اللا تعويضية. يمكن أن تظهر المرحلة المبكرة بشكل كامل ولفترة طويلة مع أصل الصدمة الوعائية، وأقل من ذلك في وجود نقص حجم الدم الأولي.
من الضروري دائمًا الانتباه إلى إمكانية تدهور الدورة الدموية: شحوب تدريجي للجلد والأغشية المخاطية، والعرق اللزج البارد، والأطراف الباردة، اختبار إيجابيملء الشعيرات الدموية (بعد الضغط على الظفر، يتم استعادة اللون عادة بعد ثانيتين، ومع اختبار إيجابي - أكثر من 3 ثوان، مما يشير إلى انتهاك الدورة الدموية المحيطية) أو عرض إيجابي لـ "بقعة شاحبة" (أكثر من 2 ق)، انخفاض ضغط الدم الشرياني التدريجي، زيادة مؤشر ألغوفر (نسبة معدل النبض إلى الضغط الانقباضي، والتي عادة لا تتجاوز 1 عند الأطفال فوق 5 سنوات و 1.5 عند الأطفال دون سن 5 سنوات)، انخفاض تدريجي في إدرار البول .
مع القصور الشديد في التروية، يمكن أن يتشكل فشل أعضاء متعددة - ضرر متزامن أو متسلسل للأنظمة الحيوية في الجسم ("أعضاء الصدمة" - الجهاز العصبي المركزي والرئتين والكلى والغدد الكظرية والقلب والأمعاء، وما إلى ذلك).
الإسعافات الأولية للصدمة
1. ضع المريض في وضع أفقي مع رفع الأطراف السفلية.
2. التأكد من سالكية الجهاز التنفسي العلوي - إزالته أجسام غريبةمن البلعوم الفموي، قم بإلقاء الرأس للخلف، وإزالة الفك السفلي، وفتح الفم، وإعداد إمداد الأكسجين المرطب والمسخن بنسبة 100٪ من خلال قناع التنفس أو قسطرة الأنف.
3. إذا أمكن، قم بتقليل أو إزالة تأثير عامل الصدمة المهم من الناحية التنموية:
- للتأق: التوقف عن إعطاء الأدوية؛ إزالة لدغة الحشرة. فوق موقع الحقن أو العض، ضع عاصبة لمدة تصل إلى 25 دقيقة، واحقن موقع الحقن أو الآفة بـ 0.3-0.5 مل من محلول الأدرينالين 0.1٪ في 3-5 مل من محلول ملحي، وقم بتغطية موقع الحقن بالثلج لمدة 10 دقائق. -15 دقيقة، إذا دخلت مسببات الحساسية عن طريق الفم، إذا كانت حالة المريض تسمح بذلك، اشطف معدتك، وأعطي ملينًا، وقم بعمل حقنة شرجية مطهرة، وإذا دخلت مسببات الحساسية إلى الأنف أو العينين، اشطفها بالماء الجاري؛
- توقف عن النزيف إذا نزيف خارجيمن خلال الدكاك، والضمادات، والمشابك المرقئية، وربط الشرايين الكبيرة، وعاصبة مع تسجيل وقت تطبيقها؛
- لمتلازمة الألم المؤلم: الشلل. تسكين الألم عن طريق الوريد أو العضل بمحلول أنالجين 50٪ بجرعة 0.1 مل / سنة من الحياة أو حتى، إذا لزم الأمر، بمحلول 1٪ من بروميدول بجرعة 0.1 مل / سنة من الحياة، تخدير استنشاق - بأكسيد النيتريك مختلط مع الأكسجين (2:1 أو 1:1)، أو في العضل أو في الوريد مع 2-4 ملغم/كغم من كاليب-سول؛
- لاسترواح الصدر التوتري - البزل الجنبي.
4. قسطرة الأوردة المركزية أو الطرفية للعلاج بالتسريب المكثف، بدءاً بإدخال البلورات بحجم 10-20 مل / كجم (محلول رينجر، 0.9٪ كلوريد الصوديوم) والغرويات (ريوبوليجلوسين، بوليجلوسين، 5٪ ألبومين، جيكوديز ، الجيلاتينول، جيلوفيوسين). يتم تحديد اختيار الأدوية ونسبتها وحجم التسريب ومعدل إعطاء المحاليل من خلال البديل المرضي للصدمة وطبيعة المرض الأساسي. بالنسبة للصدمة، يتم إجراء الحقن الوريدي حتى يتعافى المريض من هذه الحالة، أو حتى تظهر علامات احتقان بسيطة في الجيوب الصغيرة أو الصغيرة. دائرة كبيرةالدورة الدموية لمنع الإفراط في تناول المحاليل، يتم مراقبة الضغط الوريدي المركزي باستمرار (عادة تكون قيمته بالملليمتر H2O تساوي 30/35 + 5 × عدد سنوات الحياة). إذا كان منخفضا، يستمر التسريب، إذا كان مرتفعا - يتوقف. مراقبة ضغط الدم وإدرار البول إلزامية أيضًا.
5. في حالة وجود قصور الغدة الكظرية الحاد توصف الهرمونات:
الهيدروكورتيزون 10-40 ملغم/كغم/يوم؛
أو بريدنيزولون 2-10 ملغم/كغم/يوم، بنصف الجرعة اليومية في أول جرعة، والنصف الآخر بالتساوي على مدار اليوم.
6. في حالة نقص السكر في الدم، يعطى محلول جلوكوز 20-40% بجرعة 2 مل/كجم عن طريق الوريد.
7. في حالة انخفاض ضغط الدم الشرياني المقاوم وفي وجود الحماض الاستقلابي، يكون تصحيحه بمحلول 4% من بيكربونات الصوديوم بجرعة 2 مل/كجم تحت سيطرة الحالة الحمضية القاعدية.
8. علاج الأعراض (المهدئات، مضادات الاختلاج، خافضات الحرارة، مضادات الهيستامين، مضادات التخثر، مضادات الصفيحات، إلخ).
9. إذا لزم الأمر، دعم الإنعاش الشامل.
يجب إدخال المرضى الذين يعانون من مظاهر الصدمة إلى وحدة العناية المركزة، حيث، مع الأخذ في الاعتبار التسبب في المرض، ستقوم العيادة بإجراء مزيد من العلاج المحافظ أو الجراحي.
صدمة الحساسية
صدمة الحساسية- أشد المظاهر رد فعل تحسسيالنوع المباشر، الذي يحدث عند إدخال مسبب للحساسية على خلفية حساسية الجسم ويتميز باضطرابات شديدة في الدورة الدموية والتنفس ونشاط الجهاز العصبي المركزي ويهدد الحياة حقًا.
قد تكون مسببات الحساسية ذات الأهمية السببية لتطور الصدمة الشريانية عند الأطفال:
- الأدوية (المضادات الحيوية، السلفوناميدات، التخدير الموضعي، عوامل التباين الظليلة للأشعة، خافضات الحرارة، الهيبارين، الستربتوكيناز، الأسباراجيناز، موسعات البلازما - ديكستران، الجيلاتين)
- البروتينات الأجنبية (اللقاحات والأمصال، دم المتبرعالبلازما)
- مقتطفات مسببة للحساسية للتشخيص والعلاج؛
- سم الحشرات والثعابين.
- بعض منتجات الطعام(الحمضيات والمكسرات وغيرها)؛
- مركبات كيميائية؛
- حبوب لقاح النبات؛
- تبريد الجسم.
على وتيرة ووقت التطوير صدمة شريانيةيؤثر على مسار إدخال مسببات الحساسية إلى الجسم. في حالة إعطاء المادة المسببة للحساسية بالحقن، يتم ملاحظة التهاب الفقار اللاصق في كثير من الأحيان. خطير بشكل خاص عن طريق الإدارة دواء، على الرغم من أن تطوير AS ممكن تمامًا مع أي خيار قبول الأدويةفي جسم الطفل.
التشخيص
صدمة شريانيةيتطور بسرعة، خلال الـ 30 دقيقة الأولى (بحد أقصى 4 ساعات) من لحظة ملامسة مسببات الحساسية، ولا تعتمد شدة الصدمة على جرعة مسببات الحساسية. في الحالات الشديدة، يتطور الانهيار في لحظة الاتصال مع مسببات الحساسية.
هناك خمسة أشكال سريرية للصدمة الشريانية:
1. البديل الاختناقي (الربو).- الضعف، والشعور بضيق في الصدر، ونقص الهواء، والسعال المستمر، والصداع الخفقان، وألم في القلب، والخوف يظهر ويزداد. جلدشاحب بشكل حاد، ثم مزرق. رغوة في الفم، اختناق، ضيق في التنفس مع صفير عند الزفير. قد تتطور الوذمة الوعائية في الوجه وأجزاء أخرى من الجسم. في المستقبل، مع تطور فشل الجهاز التنفسي وإضافة أعراض قصور الغدة الكظرية الحاد، قد يحدث الموت.
2. متغير الدورة الدموية (القلب والأوعية الدموية).- ضعف، وطنين، وتعرق شديد، وألم ذبحي في منطقة القلب يظهر ويزداد. زيادة شحوب الجلد وزرق الأطراف. ينخفض ضغط الدم تدريجياً، ويصبح النبض خيطياً، وتضعف أصوات القلب بشكل حاد، ومن الممكن حدوث عدم انتظام ضربات القلب وفقدان الوعي والتشنجات في غضون بضع دقائق. موتقد يحدث مع زيادة في قصور القلب والأوعية الدموية.
3. البديل الدماغي- زيادة الأعراض العصبية والدماغية البؤرية بسرعة.
4. خيار البطن- آلام تشنجية منتشرة في البطن، غثيان، قيء، إسهال، نزيف معدي معوي.
5. خيار مختلط.
تم تقديم مصطلح "صدمة"، الذي يعني ضربة، صدمة، صدمة باللغتين الإنجليزية والفرنسية، عن طريق الخطأ في عام 1743 من قبل مترجم غير معروف إلى اللغة الإنجليزية لكتاب من تأليف لو دران، المستشار العسكري للويس الخامس عشر، لوصف حالة المرضى بعد إصابتهم بطلق ناري. . حتى الآن، يستخدم هذا المصطلح على نطاق واسع لوصف الحالة العاطفيةعندما يتعرض الشخص لعوامل عقلية غير متوقعة وقوية للغاية دون أن تنطوي على ضرر محدد للأعضاء أو اضطرابات فسيولوجية. وفيما يتعلق بالطب السريري، الصدمة تعنيحالة حرجة تتميز بانخفاض حاد في تروية الأعضاء ونقص الأكسجة واضطرابات التمثيل الغذائي. هذه المتلازمة تتجلى انخفاض ضغط الدم الشريانيوالحماض والتدهور التدريجي السريع لوظائف أجهزة الجسم الحيوية. وبدون العلاج المناسب، تؤدي الصدمة بسرعة إلى الوفاة.
بَصِير اضطرابات قصيرة المدىيمكن أن تكون ديناميكا الدم حلقة عابرة عندما يكون هناك اضطراب في نغمة الأوعية الدموية، ناجم بشكل انعكاسي عن الألم المفاجئ أو الخوف أو رؤية الدم أو الاختناق أو ارتفاع درجة الحرارة، وكذلك عدم انتظام ضربات القلب أو انخفاض ضغط الدم الانتصابي بسبب فقر الدم أو انخفاض ضغط الدم. هذه الحلقة تسمى ينهاروفي معظم الحالات يختفي من تلقاء نفسه دون علاج. بسبب الانخفاض العابر في تدفق الدم إلى الدماغ، قد يتطور إغماء- فقدان الوعي على المدى القصير، والذي غالبًا ما يسبقه أعراض عصبية نباتية: ضعف العضلات، والتعرق، والدوخة، والغثيان، وتغميق العينين وطنين الأذن. تتميز بالشحوب، وانخفاض ضغط الدم، وبطء القلب أو عدم انتظام دقات القلب. نفس الشيء يمكن أن يتطور لدى الأشخاص الأصحاء الذين يعانون من درجة حرارة عالية بيئةحيث أن الإجهاد الحراري يؤدي إلى تمدد كبير في الأوعية الجلدية وانخفاض في ضغط الدم الانبساطي. تشكل اضطرابات الدورة الدموية الأطول دائمًا خطراً على الجسم.
الأسبابصدمة
تحدث الصدمة عندما يتعرض الجسم لمهيجات قوية للغاية ويمكن أن تتطور عندما امراض عديدةوالأضرار و الحالات المرضية. اعتمادًا على السبب ، يتم تمييز أنواع الصدمات النزفية والصدمات والحروق والقلبية والإنتانية والحساسية ونقل الدم والصدمات العصبية وغيرها من أنواع الصدمات. قد يكون هناك أيضا أشكال مختلطةالصدمة الناجمة عن مجموعة من الأسباب. مع الأخذ بعين الاعتبار التسبب في التغيرات التي تحدث في الجسم والتي تتطلب بعض محددة التدابير العلاجيةهناك أربعة أنواع رئيسية من الصدمات
صدمة نقص حجم الدميحدث عندما انخفاض معتبرينتج BCC عن نزيف حاد أو جفاف ويتجلى في انخفاض حاد في عودة الدم الوريدي إلى القلب وتضيق الأوعية الدموية الطرفية الشديد.
صدمة قلبيةيحدث عندما يكون هناك انخفاض حاد في النتاج القلبي بسبب ضعف انقباض عضلة القلب أو الحاد التغيرات المورفولوجيةصمامات القلب والحاجز بين البطينين. يتطور مع مخفي طبيعي ويتجلى في فيضان السرير الوريدي والدورة الدموية الرئوية.
صدمة إعادة التوزيعتجلى من خلال توسع الأوعية، وانخفض المجموع المقاومة الطرفيةعودة الدم الوريدي إلى القلب وزيادة نفاذية جدار الشعيرات الدموية.
صدمة الانسداد خارج القلبيحدث بسبب انسداد مفاجئ في تدفق الدم. ينخفض النتاج القلبي بشكل حاد على الرغم من حجم الدم الطبيعي وانقباض عضلة القلب وتوتر الأوعية الدموية.
التسبب في الصدمة
تعتمد الصدمة على اضطرابات التروية العامة، مما يؤدي إلى نقص الأكسجة في الأعضاء والأنسجة واضطرابات التمثيل الغذائي الخلوي ( أرز. 15.2.). اضطرابات الدورة الدموية الجهازية هي نتيجة لانخفاض النتاج القلبي (CO) والتغيرات في مقاومة الأوعية الدموية.
الاضطرابات الفسيولوجية الأولية التي تقلل من التروية الفعالة للأنسجة هي نقص حجم الدم، وفشل القلب، وضعف توتر الأوعية الدموية، وانسداد الأوعية الكبيرة. في التطور الحادفي هذه الظروف، تتطور "العاصفة الوسيطة" في الجسم مع تنشيط الأنظمة الخلطية العصبية، وإطلاق كميات كبيرة من الهرمونات والسيتوكينات المسببة للالتهابات في الدورة الدموية الجهازية، مما يؤثر على قوة الأوعية الدموية ونفاذية جدار الأوعية الدموية وثاني أكسيد الكربون. في هذه الحالة، يتم انتهاك نضح الأعضاء والأنسجة بشكل حاد. الاضطرابات الحادةديناميكا الدم الشديدة، بغض النظر عن الأسباب التي تسببت فيها، تؤدي إلى نفس النوع من الصورة المرضية. تتطور اضطرابات خطيرة في ديناميكا الدم المركزية والدورة الدموية الشعرية واضطراب خطير في تروية الأنسجة مع نقص الأكسجة في الأنسجة وتلف الخلايا واختلال وظائف الأعضاء.
اضطرابات الدورة الدموية
منخفض ني - الميزة المبكرةالعديد من أنواع الصدمات، باستثناء صدمة إعادة التوزيع، والتي قد يزداد فيها النتاج القلبي في المراحل الأولية. يعتمد ثاني أكسيد الكربون على قوة وتكرار تقلصات عضلة القلب، وعودة الدم الوريدي (التحميل المسبق)، ومقاومة الأوعية الدموية الطرفية (التحميل اللاحق). الأسباب الرئيسية لانخفاض ثاني أكسيد الكربون أثناء الصدمة هي نقص حجم الدم والتدهور وظيفة الضخالقلب وزيادة لهجة الشرايين. الخصائص الفسيولوجيةيتم عرض أنواع مختلفة من الصدمات في طاولة 15.2.
استجابة لانخفاض ضغط الدم، يزداد تفعيل الأنظمة التكيفية. أولاً، يحدث التنشيط المنعكس للجهاز العصبي الودي، ومن ثم يزداد تخليق الكاتيكولامينات في الغدد الكظرية. يزيد محتوى النورإبينفرين في البلازما 5-10 مرات، ويزيد مستوى الأدرينالين 50-100 مرة. وهذا يعزز الوظيفة الانقباضية لعضلة القلب، ويزيد من نشاط القلب ويسبب تضييقًا انتقائيًا للأسرة الوريدية والشرايين المحيطية والحشوية. يؤدي التنشيط اللاحق لآلية الرينين أنجيوتنسين إلى تضيق الأوعية بشكل أكثر وضوحًا وإطلاق الألدوستيرون، الذي يحتفظ بالملح والماء. يؤدي إفراز الهرمون المضاد لإدرار البول إلى تقليل حجم البول وزيادة تركيزه.
في حالة الصدمة، يتطور التشنج الوعائي المحيطي بشكل غير متساو ويكون واضحًا بشكل خاص في الجلد والأعضاء تجويف البطنوالكلى حيث أكثر انخفاض واضحتدفق الدم لوحظ شحوب وبرودة الجلد أثناء الفحص وشحوب الأمعاء مع ضعف النبض في الأوعية المساريقية التي يمكن رؤيتها أثناء الجراحة - علامات واضحةتشنج الأوعية الدموية الطرفية.
يحدث انقباض الأوعية الدموية للقلب والدماغ بدرجة أقل بكثير مقارنة بالمناطق الأخرى، ويتم تزويد هذه الأعضاء بالدم لفترة أطول من غيرها بسبب القيود الحادة على إمداد الدم إلى الأعضاء والأنسجة الأخرى. معدلات التمثيل الغذائي للقلب والدماغ مرتفعة، واحتياطياتهما من ركائز الطاقة منخفضة للغاية، لذلك لا تتحمل هذه الأعضاء نقص التروية لفترة طويلة. يهدف تعويض الغدد الصم العصبية للمريض المصاب بالصدمة في المقام الأول إلى توفير الاحتياجات الفورية للأعضاء الحيوية - الدماغ والقلب. يتم الحفاظ على تدفق الدم الكافي في هذه الأعضاء من خلال آليات التنظيم الذاتي الإضافية طالما أن ضغط الدم يتجاوز 70 ملم زئبق. فن.
مركزية الدورة الدموية- رد فعل تعويضي مناسب بيولوجيا. في فترة أوليةإنها تنقذ حياة المريض. من المهم أن نتذكر أن تفاعلات الصدمة الأولية هي تفاعلات تكيفية للجسم تهدف إلى البقاء على قيد الحياة في الظروف الحرجة، ولكن بعد حد معين، تبدأ في أن تكون ذات طبيعة مرضية، مما يؤدي إلى أضرار لا رجعة فيها للأنسجة والأعضاء. مركزية الدورة الدموية، التي تستمر لعدة ساعات، إلى جانب حماية الدماغ والقلب، محفوفة بخطر مميت، على الرغم من أنها أبعد. ويكمن هذا الخطر في تدهور دوران الأوعية الدقيقة ونقص الأكسجة واضطرابات التمثيل الغذائي في الأعضاء والأنسجة.
يشمل تصحيح اضطرابات الدورة الدموية المركزية أثناء الصدمة العلاج بالتسريب المكثف الذي يهدف إلى زيادة حجم الدم واستخدام الأدوية التي تؤثر على قوة الأوعية الدموية وانقباض عضلة القلب. فقط في حالة الصدمة القلبية يُمنع استخدام العلاج بالتسريب الضخم.
المخالفات مدوران الأوعية الدقيقة ونضح الأنسجة
تعتبر الأوعية الدموية الدقيقة (الشرينات والشعيرات الدموية والأوردة) هي الرابط الأكثر أهمية في الدورة الدموية في الفيزيولوجيا المرضية للصدمة. عند هذا المستوى يتم التوصيل إلى الأعضاء والأنسجة. العناصر الغذائيةتتم أيضًا إزالة الأكسجين والمنتجات الأيضية.
يؤدي التشنج المتطور للشرايين والعضلة العاصرة قبل الشعيرات الدموية أثناء الصدمة إلى انخفاض كبير في عدد الشعيرات الدموية العاملة وتباطؤ في سرعة تدفق الدم في الشعيرات الدموية المروية ونقص التروية ونقص الأكسجة في الأنسجة. مزيد من التدهور في نضح الأنسجة قد يكون بسبب الثانوية أمراض الشعيرات الدموية. يؤدي تراكم أيونات الهيدروجين واللاكتات وغيرها من منتجات التمثيل الغذائي اللاهوائي إلى انخفاض في نبرة الشرايين والمصرات قبل الشعيرات الدموية وانخفاض أكبر في ضغط الدم النظامي. في هذه الحالة، تبقى الأوردة ضيقة. في ظل هذه الظروف، تصبح الشعيرات الدموية مملوءة بالدم، ويخرج الألبومين والجزء السائل من الدم بشكل مكثف من قاع الأوعية الدموية من خلال المسام الموجودة في جدران الشعيرات الدموية ("متلازمة تسرب الشعيرات الدموية"). يؤدي سماكة الدم في قاع الدورة الدموية الدقيقة إلى زيادة لزوجة الدم، بينما يزداد التصاق كريات الدم البيضاء المنشطة بالخلايا البطانية، وتلتصق خلايا الدم الحمراء والعناصر الأخرى المكونة للدم معًا وتشكل مجاميع كبيرة، وسدادات غريبة، مما يؤدي إلى تفاقم دوران الأوعية الدقيقة حتى تطور متلازمة الحمأة.
يتم إيقاف الأوعية الدموية المسدودة بتراكم خلايا الدم من مجرى الدم. يتطور ما يسمى بـ "الترسب المرضي"، مما يؤدي إلى تقليل حجم الخلايا المخفية وقدرتها على الأكسجين وتقليل عودة الدم الوريدي إلى القلب، ونتيجة لذلك، يؤدي إلى انخفاض ثاني أكسيد الكربون وزيادة تدهور تروية الأنسجة. بالإضافة إلى ذلك، فإن الحماض يقلل من حساسية الأوعية الدموية للكاتيكولامينات، مما يمنعها تأثير مضيق للأوعيةويؤدي إلى ونى الأوردة. وبالتالي، يتم إغلاق الحلقة المفرغة. يعتبر التغير في نسبة نبرة العضلة العاصرة والأوردة قبل الشعرية عاملاً حاسماً في تطور مرحلة الصدمة التي لا رجعة فيها.
النتيجة الحتمية لتباطؤ تدفق الدم الشعري هي تطور متلازمة فرط تخثر الدم. وهذا يؤدي إلى تكوين خثرة منتشرة داخل الأوعية الدموية، مما لا يزيد من اضطرابات الدورة الدموية الشعرية فحسب، بل يتسبب أيضًا في تطور النخر البؤري وفشل العديد من الأعضاء.
يؤدي الضرر الإقفاري للأنسجة الحيوية باستمرار إلى تلف ثانوي يحافظ على حالة الصدمة ويؤدي إلى تفاقمها. يمكن أن تؤدي الحلقة المفرغة الناتجة إلى نتيجة قاتلة.
المظاهر السريرية لضعف تروية الأنسجة هي البرد أو الرطب أو الزراقي الشاحب أو جلد رخامي، إطالة زمن إعادة امتلاء الشعيرات الدموية لأكثر من ثانيتين، تدرج في درجة الحرارة أكثر من 3 درجات مئوية، قلة البول (التبول أقل من 25 مل / ساعة). لتحديد وقت إعادة ملء الشعيرات الدموية، اضغط على طرف صفيحة الظفر أو وسادة إصبع القدم أو اليد لمدة ثانيتين وقياس الوقت الذي تستعيد خلاله المنطقة الشاحبة لونها الوردي. في الأشخاص الأصحاء يحدث هذا على الفور. في حالة تدهور دوران الأوعية الدقيقة، يستمر الشحوب منذ وقت طويل. انتهاكات مماثلةالدورة الدموية الدقيقة غير محددة وهي مكون ثابت لأي نوع من الصدمات، ودرجة شدتها تحدد شدة الصدمة والتشخيص. مبادئ علاج اضطرابات دوران الأوعية الدقيقة ليست محددة أيضًا ولا تختلف عمليا بالنسبة لجميع أنواع الصدمات: القضاء على تضيق الأوعية، وتخفيف الدم، والعلاج المضاد للتخثر، والعلاج المجزأ.
اضطرابات التمثيل الغذائي
في ظل ظروف انخفاض نضح السرير الشعري، لا يتم ضمان توصيل العناصر الغذائية الكافية إلى الأنسجة، مما يؤدي إلى اضطرابات التمثيل الغذائي والخلل الوظيفي أغشية الخلاياوتلف الخلايا. يتم تعطيل استقلاب الكربوهيدرات والبروتين والدهون، ويتم إعاقة استخدام مصادر الطاقة الطبيعية - الجلوكوز والأحماض الدهنية - بشكل حاد. في هذه الحالة، يحدث تقويض واضح للبروتين العضلي.
أهم الاضطرابات الأيضية في حالة الصدمة هي تدمير الجليكوجين، وانخفاض نزع فسفرة الجلوكوز في السيتوبلازم، وانخفاض إنتاج الطاقة في الميتوكوندريا، وتعطيل مضخة الصوديوم والبوتاسيوم في غشاء الخلية مع تطور فرط بوتاسيوم الدم، والذي يمكن أن يحدث. سبب رجفان أذينيوالسكتة القلبية.
تؤثر الزيادة في مستويات الأدرينالين والكورتيزول والجلوكاجون في البلازما والتي تتطور أثناء الصدمة وقمع إفراز الأنسولين على عملية التمثيل الغذائي في الخلية عن طريق التغيرات في استخدام الركائز وتخليق البروتين. وتشمل هذه التأثيرات زيادة معدل الأيض، وزيادة تحلل الجليكوجين وتولد السكر. دائمًا ما يكون الانخفاض في استخدام الجلوكوز في الأنسجة مصحوبًا بارتفاع السكر في الدم. في المقابل، يمكن أن يؤدي ارتفاع السكر في الدم إلى انخفاض في نقل الأكسجين، وتعطيل توازن الماء والكهارل وغليكوزيل جزيئات البروتين مع انخفاض في جزيئاتها. النشاط الوظيفي. تساهم التأثيرات الضارة الإضافية الكبيرة لفرط سكر الدم الناتج عن الإجهاد أثناء الصدمة في تعميق الخلل الوظيفي في الأعضاء وتتطلب تصحيحًا في الوقت المناسب مع الحفاظ على مستوى السكر في الدم.
على خلفية زيادة نقص الأكسجة، تنتهك عمليات الأكسدة في الأنسجة، ويستمر التمثيل الغذائي على طول المسار اللاهوائي. وفي الوقت نفسه، تتشكل المنتجات الأيضية الحمضية بكميات كبيرة، ويتطور الحماض الأيضي. معيار الخلل الأيضي هو مستوى درجة الحموضة في الدم أقل من 7.3، ونقص القاعدة يتجاوز 5.0 ملي مكافئ / لتر وزيادة في تركيز حمض اللاكتيك في الدم فوق 2 ملي مكافئ / لتر.
دور مهم في التسبب في الصدمة ينتمي إلى انتهاك استقلاب الكالسيوم، الذي يخترق بشكل مكثف في السيتوبلازم في الخلايا. تزيد مستويات الكالسيوم المرتفعة داخل الخلايا من الاستجابة الالتهابية، مما يؤدي إلى تخليق مكثف للوسطاء الأقوياء للاستجابة الالتهابية الجهازية (SIR). يلعب وسطاء الالتهاب دورًا مهمًا في المظاهر السريرية وتطور الصدمة، وكذلك في تطور المضاعفات اللاحقة. التعليم المتقدموالتوزيع المنهجي لهؤلاء الوسطاء يمكن أن يؤدي إلى تلف الخلايا بشكل لا رجعة فيه وارتفاع معدل الوفيات. باستخدام حاصرات قناة الكالسيوميزيد من معدل البقاء على قيد الحياة للمرضى الذين يعانون من أنواع مختلفةصدمة.
ويرافق عمل السيتوكينات المؤيدة للالتهابات إطلاق الإنزيمات الليزوزومية وجذور البيروكسيد الحرة، والتي تسبب المزيد من الضرر - "متلازمة الخلايا المريضة". يؤدي ارتفاع السكر في الدم وزيادة تركيز المنتجات القابلة للذوبان في تحلل السكر وتحلل الدهون والبروتينات إلى تطور فرط الأسمولية في السائل الخلالي، مما يؤدي إلى انتقال السائل داخل الخلايا إلى الفضاء الخلالي، وجفاف الخلايا وزيادة تدهور أدائها. وبالتالي، قد يمثل الخلل في غشاء الخلية مسارًا فيزيولوجيًا مرضيًا شائعًا أسباب مختلفةصدمة. على الرغم من أن الآليات الدقيقة لخلل غشاء الخلية غير واضحة، أفضل طريقةالقضاء على الاضطرابات الأيضية ومنع عدم رجعة الصدمة - شفاء عاجلأورينت.
تساهم الوسائط الالتهابية التي يتم إنتاجها أثناء تلف الخلايا في زيادة تعطيل التروية، مما يؤدي إلى مزيد من الضرر للخلايا داخل الأوعية الدموية الدقيقة. وهكذا تكتمل الحلقة المفرغة - يؤدي ضعف التروية إلى تلف الخلايا مع تطور متلازمة الاستجابة الالتهابية الجهازية، مما يؤدي بدوره إلى تفاقم تروية الأنسجة واستقلاب الخلية. عندما تستمر هذه الاستجابات الجهازية المفرطة لفترة طويلة، وتصبح مستقلة ولا يمكن عكسها، تتطور متلازمة فشل الأعضاء المتعددة.
في تطور هذه التغييرات، يلعب الدور الرئيسي عامل نخر الورم (TNF)، والإنترليكينات (IL-1، IL-6، IL-8)، وعامل تنشيط الصفائح الدموية (PAF)، واللوكوترينات (B4، C4، D4، E4). )، الثرومبوكسان A2، البروستاجلاندين (E2، E12)، البروستاسيكلين، إنترفيرون جاما. العمل المتزامن ومتعدد الاتجاهات العوامل المسببةويؤدي الوسطاء المنشطون في حالة الصدمة إلى تلف بطانة الأوعية الدموية وتعطيل توتر الأوعية الدموية ونفاذية الأوعية الدموية واختلال وظائف الأعضاء.
قد ينجم استمرار الصدمة أو تطورها عن عيوب التروية المستمرة، أو تلف الخلايا، أو مزيج من الاثنين معًا. نظرًا لأن الأكسجين هو الركيزة الحيوية الأكثر ثباتًا، فإن توصيله غير الكافي عن طريق الجهاز الدوري يشكل أساس التسبب في الصدمة، وغالبًا ما تؤدي استعادة تروية الأنسجة والأكسجين في الوقت المناسب إلى إيقاف تطور الصدمة تمامًا.
وبالتالي، فإن التسبب في الصدمة يعتمد على الاضطرابات العميقة والتقدمية في ديناميكا الدم، ونقل الأكسجين، والتنظيم الخلطي والتمثيل الغذائي. الترابط بين هذه الاضطرابات يمكن أن يؤدي إلى التكوين حلقة مفرغةمع الاستنزاف الكامل لقدرات الجسم على التكيف. إن منع تطور هذه الحلقة المفرغة واستعادة آليات التنظيم الذاتي للجسم هي المهمة الرئيسية للعناية المركزة للمرضى المصابين بالصدمة.
مراحل الصدمة
الصدمة هي عملية ديناميكية تبدأ بفعل عامل العدوان، مما يؤدي إلى اضطرابات الدورة الدموية الجهازية، ومع تقدم الاضطرابات، تنتهي بضرر لا رجعة فيه للأعضاء وموت المريض. كفاءة الآليات التعويضية، درجة الاعراض المتلازمةوقابلية عكس التغييرات التي تحدث تجعل من الممكن التمييز بين عدد من المراحل المتعاقبة في تطور الصدمة.
مرحلة ما قبل الصدمة
يسبق الصدمة عادة انخفاض معتدل في ضغط الدم الانقباضي، لا يتجاوز 20 ملم زئبق. فن. من الطبيعي (أو 40 ملم زئبق إذا كان المريض يعاني من ارتفاع ضغط الدم الشرياني)، مما يحفز مستقبلات الضغط في الجيب السباتي وقوس الأبهر وينشط الآليات التعويضية للجهاز الدوري. لا يتأثر تروية الأنسجة بشكل كبير ويظل التمثيل الغذائي الخلوي هوائيًا. إذا توقف تأثير عامل العدوان، فيمكن للآليات التعويضية استعادة التوازن دون أي تدابير علاجية.
مرحلة مبكرة (قابلة للعكس) من الصدمة
تتميز هذه المرحلة من الصدمة بانخفاض ضغط الدم الانقباضي إلى أقل من 90 ملم زئبق. فن. عدم انتظام دقات القلب الشديد، وضيق في التنفس، وقلة البول والجلد البارد الرطب. في هذه المرحلة، تكون الآليات التعويضية غير قادرة بشكل مستقل على الحفاظ على كمية كافية من ثاني أكسيد الكربون وتلبية احتياجات الأكسجين للأعضاء والأنسجة. يصبح التمثيل الغذائي لاهوائيًا، ويتطور حماض الأنسجة، وتظهر علامات خلل في الأعضاء. أحد المعايير المهمة لهذه المرحلة من الصدمة هو عكس التغيرات الناتجة في ديناميكا الدم والتمثيل الغذائي ووظائف الأعضاء والانحدار السريع إلى حد ما للاضطرابات المتقدمة تحت تأثير العلاج المناسب.
المرحلة المتوسطة (التقدمية) من الصدمة
هذه حالة حرجة تهدد الحياة حيث يكون مستوى ضغط الدم الانقباضي أقل من 80 ملم زئبق. فن. وخلل وظيفي واضح ولكن يمكن عكسه في الأعضاء بشكل فوري علاج مكثف. وهذا يتطلب التهوية الرئوية الاصطناعية (ALV) واستخدام الأدوية الأدرينالية لتصحيح اضطرابات الدورة الدموية والقضاء على نقص الأكسجة في الأعضاء. يؤدي انخفاض ضغط الدم العميق لفترة طويلة إلى نقص الأكسجة الخلوية المعمم وضعف خطير العمليات البيوكيميائيةوالتي سرعان ما تصبح لا رجعة فيها. يتعلق الأمر بفعالية العلاج خلال ما يسمى ب "الساعة الذهبية"حياة المريض تعتمد.
مرحلة الصدمة الحرارية (التي لا رجعة فيها).
تتميز هذه المرحلة باضطرابات شديدة في ديناميكا الدم المركزية والمحيطية، وموت الخلايا وفشل العديد من الأعضاء. العلاج المكثف غير فعال، حتى لو تم القضاء على الأسباب المسببة وارتفاع ضغط الدم بشكل مؤقت. عادة ما يؤدي الخلل التدريجي في أعضاء الجسم المتعددة إلى: ضرر بليغ لا يمكن استرداده الى ما قبل الضررالأعضاء والموت.
الاختبارات التشخيصية ومراقبة الصدمة
الصدمة لا تترك الوقت لجمع المعلومات بشكل منظم وتوضيح التشخيص قبل بدء العلاج. غالبًا ما يكون ضغط الدم الانقباضي أثناء الصدمة أقل من 80 ملم زئبقي. فن. ولكن يتم تشخيص الصدمة أحيانًا عند ارتفاع ضغط الدم الانقباضي، إن وجد علامات طبيه تدهور حادنضح الأعضاء: جلد بارد مغطى بعرق لزج، تغيرات في الحالة العقلية من الارتباك إلى الغيبوبة، قلة أو انقطاع البول وعدم ملء الشعيرات الدموية الجلدية بشكل كافٍ. عادة ما يشير التنفس السريع أثناء الصدمة إلى نقص الأكسجة والحماض الأيضي وارتفاع الحرارة، ويشير نقص التهوية إلى الاكتئاب مركز الجهاز التنفسيأو زيادة الضغط داخل الجمجمة.
وتشمل أيضًا الاختبارات التشخيصية للصدمة التحليل السريريالدم، تحديد الشوارد، الكرياتينين، عوامل تخثر الدم، فصيلة الدم وعامل Rh، غازات الدم الشرياني، تخطيط كهربية القلب، تخطيط صدى القلب، تصوير الصدر الشعاعي. فقط البيانات التي يتم جمعها بعناية وتفسيرها بشكل صحيح هي التي تساعد على اتخاذ القرارات الصحيحة.
المراقبة - نظام المراقبة الحيوي وظائف مهمةجسم قادر على الإبلاغ بسرعة عن حدوث مواقف تهديد. يتيح لك ذلك بدء العلاج في الوقت المحدد ومنع تطور المضاعفات. لمراقبة فعالية العلاج بالصدمة، يشار إلى مراقبة المعلمات الدورة الدموية ونشاط القلب والرئة والكلى. يجب أن يكون عدد المعلمات الخاضعة للرقابة معقولاً. يجب أن يتضمن رصد الصدمة بالضرورة تسجيل المؤشرات التالية:
- ضغط الدم، باستخدام القياس داخل الشرايين إذا لزم الأمر؛
- معدل ضربات القلب (HR)؛
- شدة وعمق التنفس.
- الضغط الوريدي المركزي (CVP) ؛
- ضغط إسفين الشريان الرئوي (PAWP) في حالة صدمة شديدة و سبب غير معلومصدمة؛
- إدرار البول.
- غازات الدم وشوارد البلازما.
لتقريب شدة الصدمة، يمكنك حساب مؤشر Algover-Burri، أو، كما يطلق عليه أيضا، مؤشر الصدمة - نسبة معدل النبض في الدقيقة إلى قيمة ضغط الدم الانقباضي. وكلما ارتفع هذا المؤشر، كلما زاد الخطر على حياة المريض. إن عدم القدرة على مراقبة أي من المؤشرات المدرجة يجعل الأمر صعبًا الاختيار الصحيحالعلاج ويزيد من خطر الإصابة بمضاعفات علاجي المنشأ.
الضغط الوريدي المركزي
انخفاض الضغط الوريدي المركزي هو معيار غير مباشر لنقص حجم الدم المطلق أو غير المباشر، وارتفاعه فوق 12 سم من الماء. فن. يشير إلى فشل القلب. يساعد قياس الضغط الوريدي المركزي وتقييم استجابته لحمل السوائل المنخفض على اختيار نظام العلاج بالسوائل وتحديد مدى ملاءمة الدعم المؤثر في التقلص العضلي. في البداية، يُعطى المريض جرعة اختبارية من السائل على مدى 10 دقائق: 200 مل عند ضغط دم أولي أقل من 8 سم مائي. فن. ; 100 مل - مع ضغط وريدي مركزي في حدود 8-10 سم ماء. فن. ; 50 مل - مع ضغط وريدي مركزي أعلى من 10 سم ماء. فن. يتم تقييم التفاعل بناءً على القاعدة "5 و 2 سم ماء. فن. ": إذا زاد الضغط الوريدي المركزي بأكثر من 5 سم، يتم إيقاف التسريب ويتم حل مسألة استصواب دعم التقلص العضلي، لأن هذه الزيادة تشير إلى انهيار آلية تنظيم انقباض فرانك ستارلينغ وتشير إلى فشل القلب. إذا كانت الزيادة في الضغط الوريدي المركزي أقل من 2 سم ماء. فن. - يشير هذا إلى نقص حجم الدم وهو مؤشر لمزيد من الإنعاش المكثف للسوائل دون الحاجة إلى علاج مؤثر في التقلص العضلي. زيادة في الضغط الوريدي المركزي في حدود 2 و 5 سم ماء. فن. يتطلب المزيد من العلاج بالتسريب تحت سيطرة المعلمات الدورة الدموية.
ويجب التأكيد على أن CVP هو مؤشر غير موثوق لوظيفة البطين الأيسر، لأنه يعتمد في المقام الأول على حالة البطين الأيمن، والتي قد تختلف عن حالة البطين الأيسر. يتم توفير معلومات أكثر موضوعية وأوسع حول حالة القلب والرئتين من خلال مراقبة ديناميكا الدم في الدورة الدموية الرئوية. وبدون استخدامه، يتم تقييم ملف الدورة الدموية للمريض المصاب بالصدمة بشكل غير صحيح في أكثر من ثلث الحالات. المؤشر الرئيسي لقسطرة الشريان الرئوي في حالة الصدمة هو زيادة الضغط الوريدي المركزي أثناء العلاج بالتسريب. يتم تقييم الاستجابة لإدخال كمية صغيرة من السوائل عند مراقبة ديناميكا الدم في الدورة الدموية الرئوية وفقًا لقاعدة "7 و 3 ملم زئبق". فن. "
مراقبة الدورة الدموية في الدورة الدموية الرئوية
يتم إجراء المراقبة الغازية للدورة الدموية في الدورة الدموية الرئوية باستخدام قسطرة مثبتة في الشريان الرئوي. لهذا الغرض، يتم عادةً استخدام قسطرة ذات بالون عائم في النهاية (Swan-Gans)، مما يسمح لك بقياس عدد من المعلمات:
- الضغط في الأذين الأيمن والبطين الأيمن والشريان الرئوي والشريان الرئوي، وهو ما يعكس ضغط ملء البطين الأيسر.
- SW بواسطة طريقة التخفيف الحراري؛
- الضغط الجزئي للأكسجين وتشبع الهيموجلوبين بالأكسجين مختلط الدم الوريدي.
يؤدي تحديد هذه المعلمات إلى توسيع إمكانيات مراقبة وتقييم فعالية العلاج الديناميكي الدموي بشكل كبير. المؤشرات الناتجة تسمح بما يلي:
- التفريق بين أمراض القلب و وذمة غير قلبيةالرئتين، الكشف عن الانسداد الشرايين الرئويةوتمزق الصمامات الصمام المتري;
- تقييم حجم الدم وحالة الجهاز القلبي الوعائي في الحالات التي يكون فيها العلاج التجريبي غير فعال أو يرتبط بزيادة المخاطر؛
- ضبط حجم ومعدل ضخ السوائل، وجرعات الأدوية المؤثرة في التقلص العضلي وموسعات الأوعية، وقيمة الضغط الزفيري الإيجابي أثناء التهوية الميكانيكية.
يعد انخفاض تشبع الأكسجين في الدم الوريدي المختلط دائمًا مؤشرًا مبكرًا على عدم كفاية النتاج القلبي.
إدرار البول
انخفاض إدرار البول هو أول علامة موضوعية لانخفاض حجم الدم. يجب أن يكون لدى المرضى الذين يعانون من الصدمة قسطرة بولية دائمة لمراقبة حجم ومعدل التبول. عند إجراء العلاج بالتسريب، يجب أن يكون إدرار البول على الأقل 50 مل / ساعة. في السكريمكن أن تحدث الصدمة بدون قلة البول، لأن الإيثانول يثبط إفراز الهرمون المضاد لإدرار البول.
الصدمة هي حالة من الاكتئاب الشديد في الدورة الدموية، ونتيجة لذلك يصبح تدفق الدم غير كاف للأكسجين الطبيعي والتغذية والتمثيل الغذائي للأنسجة.
5 أنواع من الصدمة:
1) صدمة نقص حجم الدم
الأسباب: فقدان الدم والبلازما. اضطرابات الماء والكهارل
إذا لم تتجاوز الخسارة 500 مل، فلا توجد علامات سريرية، فقط عدم انتظام دقات القلب المعتدل.
الخسائر من 501 إلى 1200 مل – عدم انتظام دقات القلب المعتدل، انخفاض ضغط الدم المعتدل، علامة تضيق الأوعية (شحوب)
فقدان من 1201 إلى 1800 مل - نبض يصل إلى 120 نبضة / دقيقة، زيادة انخفاض ضغط الدم، شحوب، المريض واعي ولكن لا يهدأ
الخسائر من 1801 إلى 3000 مل - عدم انتظام دقات القلب فوق 170 نبضة / دقيقة، الضغط الانقباضي 60-70 ملم زئبقي، النبض فقط في الأوعية الكبيرة، المريض فاقد للوعي، شاحب، بارد، رطب، لوحظ انقطاع البول.\
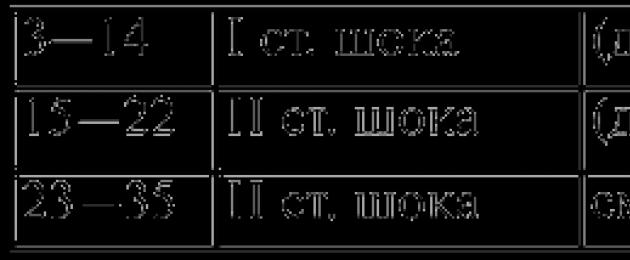
لتقييم شدة حالة الصدمة، تم تقديم مؤشر ألغوفر (مؤشر الصدمة):
HI = معدل ضربات القلب\sys.BP.
عادة، SI = 0.5 – 0.6 وحدة.
شدة خفيفة - 0.8 وحدة
متوسط الدرجة – 0.9 – 1.2 وحدة
درجة شديدة - 1.3 وحدة أو أكثر
2) الصدمة القلبية
الأسباب: احتشاء واسع النطاق، تمدد الأوعية الدموية البطينية، تمزق الحاجز بين البطينين
تربيتة. الآليات:
أ) نقص الانقباض - متلازمة انخفاض النتاج القلبي
ب) تدهور استقلاب عضلة القلب مع نخر واسع النطاق، وانخفاض حاد في حجم السكتة الدماغية، وانسداد تصلب الشرايين كبير الأوعية التاجية.
تشبه سريريا صدمة نقص حجم الدم.
3) الصدمة الإنتانية
الأسباب: الالتهابات المعممة - زيادة في عديدات السكاريد الدهنية الأجنبية والبكتيريا، والتي تستهدف دوران الأوعية الدقيقة. كما أن ظهور السموم البكتيرية يؤدي إلى الإفراط في إنتاج المواد النشطة بيولوجيًا، وتكوينها المرحلة المفرطة الديناميكية (1)الصدمة الإنتانية: توسع الأوعية المحيطية، ضغط دم طبيعي، نبض سريع، لكن امتلاء جيد.
يكون لون المريض ورديًا، ويكون الجلد دافئًا، وتزداد نفاذية الأوعية الدموية بمرور الوقت، فيدخل الجزء السائل من الدم إلى الأنسجة، وتنخفض نسبة الـ bcc. تبدأ المرحلة الثانية - المرحلة الديناميكية، تشبه سريريًا صدمة نقص حجم الدم.
4) الصدمة العصبية (العمود الفقري).
الأسباب: إصابة العمود الفقري، التخدير النخاعي، توسع حاد في المعدة.
التسبب في المرض: يعتمد على فقدان التعصيب الودي للقلب والأوعية الدموية. العيادة: المريض واعي دائمًا، بطء القلب، الجلد دافئ، انخفاض ضغط الدم المعتدل.
5) الصدمة المؤلمة
الأسباب: الصدمات المتعددة، الجروح، متلازمة المقصورة، الحروق، قضمة الصقيع.
الآليات: الألم، تسمم الدم، فقدان الدم، مزيد من تبريد الجسم
في متلازمة الهرس وإصابات الأنسجة الرخوة الضخمة – تسمم الدم – الفشل الكلوي الحاد
في حالة الحروق وعضة الصقيع – الألم وتسمم الدم وفقدان البلازما – زيادة لزوجة الدم والفشل الكلوي الحاد
في حالة الإصابات والجروح - إعادة توزيع الدم - انخفاض حجم الضربة والعود الوريدي
مراحل الصدمة:
1) مرحلة الإثارة . تنشيط جميع وظائف الجسم على المدى القصير: الهياج، عدم انتظام دقات القلب، ارتفاع ضغط الدم، ضيق التنفس
2) مرحلة الخدر. على مستوى الجهاز العصبي المركزي يحدث تثبيط منتشر. لا: ردود الفعل، الوعي، النبض فقط في الأوعية الكبيرة، ضغط الدم أقل من 60، المريض شاحب، بارد، رطب، انقطاع البول.
أي صدمة تكون مصحوبة بما يلي:
1) فرط نشاط رابط الغدد الصماء
يتم تنشيط مستقبلات البارو والحجم لجميع الأوعية، ويتم تنشيط نظام الغدة النخامية والكظرية، ويعمل SAS، vasopressin، aldosterone، RAAS على المستوى التقويضي
يهدف إلى: الحفاظ على المقاومة المحيطية، واحتباس السوائل لتجديد حجم الدم، وإعادة توزيع تدفق الدم لصالح الأعضاء الحيوية، وارتفاع السكر في الدم لإنشاء تجمع للطاقة.
2) التغيرات في الدورة الدموية
الأساسي من جانب SSS:
ردود الفعل التي تهدف إلى التعويض عن نقص حجم الدم
عدم انتظام دقات القلب، بهدف الحفاظ على اللجنة الأولمبية الدولية
تشنج الأوعية المحيطية وخروج الدم من المستودع
مركزية الدورة الدموية
Hydremia - دخول السائل الخلالي إلى مجرى الدم
تتغير نغمة الشرايين تحت تأثير الهرمونات
تؤدي الزيادة في قوة الشرايين إلى زيادة المقاومة المحيطية عن طريق زيادة حمل الضغط على FN - وتبدأ قوة الانكماش بالانخفاض تدريجيًا
يعتمد النتاج القلبي على قوة الانقباض وسرعته، أما إذا زاد معدل النبض عن 170 نبضة فإن ذلك يؤدي إلى انخفاض حاد VR → عمليا لا يدخل الدم إلى الأوعية التاجية → اضطراب التمثيل الغذائي في عضلة القلب → الاكتئاب السام لعضلة القلب (عامل عدم رجعة حالة الصدمة)
3) اضطرابات الدورة الدموية الدقيقة
يرتبط بزيادة قوة الأوعية الدموية ومركزية الدورة الدموية. إلى المحيط، تبدأ سرعة تدفق الدم في الانخفاض ← فتح المفاغرة الشريانية الوريدية، من خلال هذه المفاغرة يتم تفريغ الدم الشرياني، متجاوزًا الشعيرات الدموية، في الجزء الوريدي ← تدمير شبكة الشعيرات الدموية ← تعطيل استقلاب الأنسجة ← زيادة تكوين بيولوجيا المواد الفعالة ← يبدأ توسع الأوعية الدموية وتدفق الدم، لكن تدفق الدم سيكون سلبيًا ويعتمد على ضغط الدم.
تراكم BAS → شلل الأوعية الدموية، والشعيرات الدموية مفتوحة باستمرار، ولا تستجيب للمنبهات، وتزداد نفاذية الأوعية الدموية الدقيقة، وتنخفض سرعة تدفق الدم → متلازمة DIC → تكوين الخثرة، وينخفض العائد الوريدي بشكل حاد، ويحدث الوذمة الخلالية، يتناقص BCC
4) الاضطرابات الأيضية
بسبب عمل الهرمونات - ارتفاع السكر في الدم. تحت تأثير GCS وSTH، يتم حظر الهيكسوكيناز ← يذهب الجلوكوز فقط لتغذية الأعضاء الحيوية
تحت تأثير هرمون النمو، ACTH، والأدرينالين، يتم تنشيط تحلل الدهون مع تكوين الأحماض الدهنية الحرة
يتراكم الإندورفين والإنكيفالين ← انخفاض ضغط الدم والاكتئاب السام لعضلة القلب. يؤدي انخفاض تدفق الدم في البنكرياس إلى إطلاق الإنزيمات (التربسين والكيموتريبسين)، التي تعمل على تخثر البروتينات الداخلية وإتلاف أغشية الخلايا الصغيرة.
5) نقص الأكسجة في الخلايا. انخفاض تدفق الدم في الغدة الدرقية ← انخفاض إفراز هرمون الغدة الدرقية ← توقف الخلايا عن استخدام الأكسجين ← نقص الأكسجة في الخلية ← زيادة نفاذية أغشية الخلايا ← توقف الخلايا عن استخدام الأكسجين ← انخفاض ATP ← تنشيط تحلل السكر ← زيادة الأسمولية للخلايا ← الوذمة الخلوية وموت الخلايا
6) تسمم الدم الداخلي. تراكم المواد النشطة بيولوجيا (الليزوسومات E) ← تشنج الأوعية التاجية ← نقص التروية ← تغيرات في وظائف القلب
فشل العديد من أجهزة الجسم
1) أصلي الحالة الوظيفية
2) مقاومة نقص الأكسجة
الكبد. يعزز تسمم الدم الداخلي (الكبد نفسه لا يتأثر)
رئتين. تطوير متلازمة الضائقة التنفسية
تتميز:
أ) تفعيل الخصائص اللاصقة لبطانة الأوعية الدموية الرئوية
ب) زيادة نفاذية الأوعية الرئوية للماء و ب
ب) تطور متلازمة مدينة دبي للإنترنت
د) التصاق العدلات المنشطة بالبطانة الوعائية مما يؤدي إلى تطور الالتهاب
سريريًا: نقص الأكسجة في الدم المقاوم للعلاج، وظهور سواد يشبه التقشر في حقول الرئة، وانخفاض امتثال الرئة، وضعف مرونة أنسجة الرئة، وسماكة الأغشية السنخية → مزمن توقف التنفس
المعدة - تشكيل القرحة
الأمعاء - تعاني بدرجة أقل (باستثناء الصدمة الإنتانية)
يحدد V.K Kulagin المراحل التالية:
1. المرحلة العصبية - يؤكد الاسم على الدور القيادي للعامل العصبي في المرحلة الأولية من الصدمة.
2. الأوعية الدموية (العوامل المسببة للأمراض الرئيسية هي انخفاض حجم الدم المنتشر، ومركزية الدورة الدموية، واضطرابات دوران الأوعية الدقيقة مع التطور اللاحق لنقص الأكسجة في العديد من الأنسجة).
3. التمثيل الغذائي (تصاحب اضطرابات الدورة الدموية اضطرابات التمثيل الغذائي التي تؤدي إلى تفاقم مسار العملية - الحماض الأيضي، وإطلاق الإنزيمات المختلفة من الخلايا، بما في ذلك الإنزيمات الليزوزومية، إلى الأنسجة والدم).
تعتبر المراحل التالية من الصدمة أكثر شيوعًا:
1) مرحلة تعويض الصدمة والإثارة – الانتصاب.
2) مرحلة الصدمة اللا تعويضية والتثبيط - الخدر.
3) مرحلة الصدمة الحرارية، preagonal.
خلال مرحلة الانتصاب، هناك زيادة في ضغط الدم، وزيادة معدل ضربات القلب، وتسارع تدفق الدم. تم أيضًا اكتشاف التشنج الوعائي للعديد من الأعضاء الطرفية على خلفية تنشيط تدفق الدم في المناطق الحيوية أجهزة مهمة- مركزية الدورة الدموية. تكون المرحلة أكثر وضوحًا في الصدمة المؤلمة وصدمة الحروق، وفي حالة الصدمة التأقية وصدمة نقل الدم فهي قصيرة الأجل.
في مرحلة الخمول، ينخفض ضغط الدم وتحدد درجة هذا الانخفاض، إلى جانب مؤشرات أخرى، شدة الصدمة. يؤدي انخفاض إدرار البول كل ساعة إلى أقل من 40 مل لاحقًا إلى تطور التمثيل الغذائي، ومن ثم، عند الانتقال إلى المرحلة التالية، الاضطرابات المورفولوجية الحرارية والتي لا رجعة فيها. وهي تعتمد على نقص الأكسجة الراكد - نقص الأكسجة، والذي غالبا ما يصبح لا رجعة فيه.
2.1.1. المسببات والتسبب في صدمة نقص حجم الدم (HS)
تتطور هذه الصدمة مع فقدان السوائل بشكل كبير. السبب الأكثر شيوعًا لـ HS هو فقدان الدم الحاد نتيجة الإصابة أو النزيف الداخلي (من القرحة الهضمية، دوالي المريء، تمدد الأوعية الدموية الأبهري). يمكن أن يكون فقدان الدم واضحًا (على سبيل المثال، مع براز دموي) أو كامنًا (على سبيل المثال، مع الحمل خارج الرحم).
في الوقت نفسه، يمكن أن يتطور التهاب الغدد العرقية المقيّح مع فقدان كبير ليس فقط للدم، ولكن أيضًا للسوائل الأخرى. وفي هذه الحالات لا تظهر أعراضه على الفور، بل بعد ساعات قليلة ويصاحبها سماكة في الدم. قد يتم فقدان السوائل:
للحروق الحرارية والكيميائية الهائلة.
عندما يتراكم في تجويف البطن (التهاب الصفاق).
مع الإسهال الغزير والقيء الذي لا يمكن السيطرة عليه.
مع البول في حالة مرض السكري والسكري الكاذب، وقصور الغدة الكظرية، والجرعة الزائدة من مدرات البول القوية.
بالإضافة إلى نقص حجم الدم المطلق، هناك نقص حجم الدم النسبي، حيث قد يكون هناك ما يكفي أو حتى الكثير من الدم في الأوعية، ولكن جزء أصغر منه يشارك في الدورة الدموية، ويتم ترسيب الجزء الأكبر (المحتجز) في الأوعية الدموية. الأسرة الشعرية والوريدية. هذا الوضع نموذجي للصدمة الإنتانية والحساسية وإلى حد ما الصدمة القلبية، مما يعطي كل هذه الأنواع من الصدمات تشابهًا معينًا مع نقص حجم الدم، بما في ذلك الصدمة النزفية.
يتكيف الشخص البالغ بسهولة مع فقدان 10٪ من إجمالي حجم الدم المنتشر (TBV) باستخدام آليات الحفاظ على ضغط الدم، والتي تشمل في المقام الأول تضيق الأوعية تحت تأثير الكاتيكولامينات. ومع ذلك، إذا فقد الشخص بسرعة ما بين 20 إلى 25% من الدم في الدورة الدموية، فإن الآليات التعويضية عادة لا تعمل بشكل كامل وتتطور أعراض الصدمة.
في الصدمة النزفية، لوحظت التغييرات الأكثر وضوحا في ديناميكا الدم.
مباشرة بعد فقدان الدم، يتم تنشيط الآليات التعويضية التي تهدف إلى الحفاظ على ضغط الدم:
1) يصاحب انخفاض النتاج القلبي (CO) زيادة في نغمة الشرايين بسبب زيادة حساسية الأوعية المحيطية للكاتيكولامينات ومضيقات الأوعية الأخرى.
2) تغلق الشعيرات الدموية ويبدأ الدم بالتدفق عبر التحويلات الشريانية الوريدية.
3) يؤدي نقص تروية الكلى إلى إفراز الرينين، ومن خلاله يفرز نظام الرينين-أنجيوتنسين-الألدوستيرون مع احتباس الصوديوم والماء وزيادة في BCC.
يؤدي تضيق الأوعية المحيطية (أو تشنج الشرايين)، من ناحية، إلى الحفاظ على ضغط الدم، ومن ناحية أخرى، يعيق تروية الأنسجة. في هذا الصدد، يتطور نقص الأكسجة في الأنسجة، وتتراكم المواد التي تقلل من قوة الأوعية الدموية. هذه هي اللاكتات والأدينوزين والعديد من المنتجات الوسيطة الأخرى. تمتلئ الأوعية الدقيقة، وخاصة تلك الأيضية، بالدم. يمكن اعتبار هذا بمثابة رد فعل تعويضي للجسم استجابة لنقص الأكسجة (لحل مشكلة تجويع الأكسجين) في الوضع المتطرف الحالي. ونتيجة لذلك، يتطور الركود الوريدي ويترك الكثير من السوائل الدورة الدموية النشطة، ويضعف تدفق الدم. في هذه المرحلة، تفقد جميع الأوعية الدموية الدقيقة في العضلات حساسيتها لمضيقات الأوعية.
يتم الحفاظ على تروية القلب والدماغ لفترة أطول، لكنها تفشل أيضًا بعد ذلك. انقباض الأوعية الدموية. تعويضي في جوهره، يمكن أن يسبب نخرًا إقفاريًا للأمعاء أو الأصابع. ظهور عامل تثبيط عضلة القلب في الدم، مما يضعف تقلصات القلب.
بالإضافة إلى نقص الأكسجة، تلعب السموم الداخلية الناتجة عن البكتيريا المعوية سلبية الجرام دورًا مهمًا في انخفاض قوة الأوعية الدموية الطرفية في أي شكل من أشكال الصدمة. إذا ارتبطت اضطرابات دوران الأوعية الدقيقة فقط بالحماض الأيضي، فسيكون من السهل نسبيًا التخلص منها بعد إزالة الجسم من نقص الأكسجة. ومع ذلك، لا يحدث هذا، لأنه بالإضافة إلى نقص الأكسجة، فإن سلسلة من الوسطاء "الصادمين" النشطين للغاية من كريات الدم البيضاء وبطانة الأوعية الدموية الدقيقة، التي تشكلت تحت تأثير السموم الداخلية، تشارك في التوسع الشللي للأوعية الدقيقة (انظر الصدمة الإنتانية).
والحقيقة هي أن أي صدمة تكون مصحوبة بنقص تروية الأمعاء الغليظة. وفي المقابل، يؤدي نقص التروية إلى جعل جدار الأمعاء نافذًا للسموم الداخلية، التي تدخل الكبد عبر نظام الوريد البابي. في ظل الظروف العادية، يتم ترسيب جميع السموم الداخلية تقريبًا وتحييدها في RES الكبدي. في الوقت نفسه، أثناء الصدمة، يفقد الكبد قدرته على التقاط وتحييد الذيفان الداخلي. هذا الأخير، متجاوزًا الكبد، يتسرب إلى الدورة الدموية الجهازية، ويرتبط بالتسبب في الصدمة.