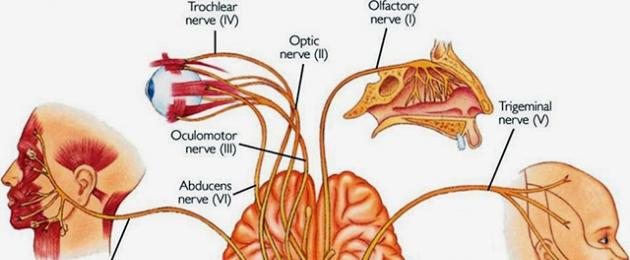
I nervi cranici ci semplificano la vita ogni giorno, poiché provvedono al funzionamento del nostro corpo e alla connessione del cervello con i sensi.
Cos'è?
Quanti sono e quali funzioni svolge ciascuno di essi? Come vengono classificati?
informazioni generali
Il nervo cranico è un insieme di nervi che iniziano o terminano nel tronco cerebrale. Ci sono 12 coppie di nervi in totale. La loro numerazione si basa sull'ordine di rilascio:
- Io - responsabile dell'olfatto
- II - responsabile della visione
- III - permette agli occhi di muoversi
- IV - dirige il bulbo oculare verso il basso e verso l'esterno;
- V - è responsabile della misura della sensibilità dei tessuti facciali.
- VI - rapisce il bulbo oculare
- VII - collega i muscoli facciali e le ghiandole lacrimali con il sistema nervoso centrale (sistema nervoso centrale);
- VIII - trasmette gli impulsi uditivi, nonché gli impulsi emessi dalla parte vestibolare dell'orecchio interno;
- IX - mette in movimento il muscolo stilo-faringeo, che solleva la faringe, si collega con il sistema nervoso centrale ghiandola parotide, rende sensibili le tonsille, la faringe, il palato molle, ecc.;
- X - innerva il torace e le cavità addominali, organi cervicali e organi della testa;
- XI - fornisce cellule nervose tessuti muscolari girare la testa e alzare la spalla;
- XII - responsabile dei movimenti dei muscoli della lingua.
Lasciando l'area del cervello, i nervi cranici vanno al cranio, che sotto di essi presenta aperture caratteristiche. Attraverso di loro escono e poi c'è una ramificazione.
Ciascuno dei nervi del cranio è diverso sia nella composizione che nella funzionalità.
In cosa differisce, ad esempio, dal nervo del midollo spinale: i nervi del midollo spinale sono prevalentemente misti e divergono solo nella regione periferica, dove sono divisi in 2 tipi. Gli FMN sono dell'uno o dell'altro tipo e nella maggior parte dei casi non sono misti. Le coppie I, II, VIII sono sensoriali e III, IV, VI, XI, XII sono motorie. Il resto è misto.
Classificazione
Esistono 2 classificazioni fondamentali delle coppie di nervi: per posizione e funzionalità:
Luogo di uscita:
- emergente sopra il tronco encefalico: I, II;
- il punto di uscita è mesencefalo: III, IV;
- il punto di uscita è il Ponte Varoliev: VIII, VII, VI, V;
- il punto di uscita è il midollo allungato, o meglio il suo bulbo: IX,X,XII e XI.
Per scopo funzionale:
- funzioni percettive: I, II, VI, VIII;
- attività motoria degli occhi e delle palpebre: III, IV, VI;
- attività motoria dei muscoli cervicali e della lingua: XI e XII
- funzioni parasimpatiche: III, VII, IX, X
Diamo uno sguardo più da vicino alle funzionalità:
Funzionalità ChMN
gruppo sensibile
I - nervo olfattivo.
È costituito da recettori, che sono processi sottili, che si ispessiscono verso la fine. Alle estremità dei processi sono presenti peli speciali che catturano gli odori.
II - il nervo della visione.
Attraversa tutto l'occhio, terminando nel canale visivo. All'uscita da esso, i nervi si incrociano, dopo di che continuano il loro movimento dipartimento centrale cervello. Il nervo della vista trasmette i segnali ricevuti dal mondo esterno ai compartimenti cerebrali desiderati.
VIII - nervo vestibolococleare.
Appartiene al tipo sensoriale. È composto da 2 componenti, diversi nella loro funzionalità. Il primo conduce gli impulsi provenienti dal vestibolo dell'orecchio interno e il secondo trasmette gli impulsi uditivi provenienti dalla coclea. Inoltre, la componente vestibolare è coinvolta nella regolazione della posizione del corpo, delle braccia, delle gambe e della testa e, in generale, nella coordinazione dei movimenti.

gruppo motorio
III - nervo oculomotore.
Questi sono processi di nuclei. Va dal mesencefalo all'orbita. La sua funzione è quella di coinvolgere i muscoli delle ciglia, che svolgono l'accomodazione, e il muscolo che restringe la pupilla.
IV - nervo trocleare.
Si riferisce al tipo di motore, si trova nell'orbita, arrivando attraverso lo spazio dall'alto (sul lato del nervo precedente). Termina con il bulbo oculare, o meglio con il suo muscolo superiore, al quale fornisce cellule nervose.
VI - nervo abducente.
Come quello a blocco, è motorizzato. È formato da germogli. Si trova nell'occhio, dove penetra dall'alto e fornisce cellule nervose al muscolo esterno dell'occhio.
XI - nervo accessorio.
Rappresentativo del tipo di motore. dual core. I nuclei si trovano nel midollo spinale e nel midollo allungato.
XII - nervo ipoglosso.
Tipo: motore. Nucleo nel midollo allungato. Fornisce cellule nervose ai muscoli e ai muscoli della lingua e ad alcune parti del collo.
gruppo misto
V - trigemino.
leader di spessore. Ha preso il nome perché ha diversi rami: oftalmico, inferiore e mascellare.
VII - nervo facciale.
Ha una componente anteriore e una intermedia. Il nervo facciale forma 3 rami e fornisce il normale movimento dei muscoli del viso.
IX - nervo glossofaringeo.
Appartiene al tipo misto. È costituito da tre tipi di fibre.
X - nervo vago.
Un altro rappresentante tipo misto. La sua lunghezza supera la lunghezza degli altri. È costituito da tre tipi di fibre. Un ramo è il nervo depressore, che termina nell'arco aortico, che regola la pressione sanguigna. I restanti rami, che hanno una maggiore suscettibilità, forniscono cellule nervose per la membrana cerebrale e la pelle delle orecchie.
Può essere diviso (condizionatamente) in 4 parti: la sezione della testa, la sezione del collo, la sezione del torace e regione addominale. I rami che si estendono dalla testa vengono inviati al cervello e sono chiamati meningei. E quelli che vanno alle orecchie - orecchio. I rami faringei provengono dal collo e i rami cardiaci partono dal petto e rami pettorali rispettivamente. I rami diretti al plesso dell'esofago sono chiamati esofagei.
A cosa può portare la sconfitta?
I sintomi delle lesioni dipendono da quale nervo è stato danneggiato:
Nervo olfattivo
I sintomi sono più o meno pronunciati, a seconda della forza della lesione nervosa. Fondamentalmente, la lesione si manifesta nel fatto che una persona o ha un odore più acuto, o non li distingue, o non si sente affatto. SU posto specialeè possibile includere i casi in cui i sintomi compaiono solo su un lato, poiché la loro manifestazione bilaterale di solito significa che una persona ha rinite cronica
nervo ottico
Se viene colpito, la vista si deteriora fino alla cecità dal lato dove è avvenuto. Se viene colpita una parte dei neuroni della retina o si forma uno scotoma, esiste il rischio di perdita della vista locale in una determinata area dell'occhio. Se la cecità si sviluppa bilateralmente, ciò significa che le fibre ottiche sono state colpite nel mirino. Se c'è un danno al centro fibre visive, che si intersecano completamente, metà del campo visivo potrebbe cadere.
Tuttavia, ci sono anche casi in cui il campo visivo cade solo in un occhio. Ciò è solitamente dovuto a un danno al tratto ottico stesso.
nervo oculomotore
Quando viene colpito il tronco nervoso, gli occhi smettono di muoversi. Se è interessata solo una parte del nucleo, allora muscolo estrinseco gli occhi diventano immobilizzati o molto deboli. Se, tuttavia, è arrivata la paralisi completa, il paziente non ha modo di aprire gli occhi (occhi). Se il muscolo responsabile del sollevamento della palpebra è molto debole, ma ancora funzionante, il paziente sarà in grado di aprire l'occhio, ma solo parzialmente. Il muscolo che solleva la palpebra è solitamente l’ultimo a essere danneggiato. Ma se il danno lo ha raggiunto, ciò può causare strabismo divergente o oftalmoplegia esterna.
Blocca il nervo
La sconfitta di questa coppia è piuttosto rara. Si esprime nel fatto che il bulbo oculare perde la capacità di muoversi liberamente verso l'esterno e verso il basso. Ciò accade a causa di una violazione dell'innervazione. Il bulbo oculare sembra congelarsi in una posizione rivolta verso l'interno e verso l'alto. Una caratteristica di tale danno sarà la biforcazione o la diplopia, quando il paziente cerca di guardare in basso, a destra o a sinistra.
Nervo trigemino
Il sintomo principale è un disturbo segmentale della percezione. A volte la sensibilità al dolore o alla temperatura può essere completamente persa. Allo stesso tempo, la sensazione di un cambiamento di pressione o di altri cambiamenti più profondi vengono percepiti in modo adeguato.
Se il nervo facciale è infiammato, fa male la metà del viso colpita. Il dolore è localizzato nella regione dell'orecchio. A volte il dolore può spostarsi alle labbra, alla fronte o alla mascella inferiore. Se è interessato il nervo ottico, i riflessi corneale e superciliare scompaiono.
In caso di danno al nervo mandibolare, la lingua perde quasi completamente (su 2/3 della sua superficie) la capacità di distinguere i sapori e, se la sua fibra motoria è danneggiata, può paralizzare i muscoli masticatori.
Nervo abducente
Il sintomo principale è lo strabismo convergente. Molto spesso, i pazienti si lamentano di vedere il doppio nei loro occhi e quegli oggetti che si trovano orizzontalmente sono doppi.
Tuttavia, la sconfitta di questa particolare coppia separatamente dalle altre è rara. Molto spesso, vengono colpite 3 paia di nervi (III, IV e VI) contemporaneamente, a causa della vicinanza delle loro fibre. Ma se la lesione è già avvenuta all'uscita del cranio, allora molto probabilmente la lesione raggiungerà il nervo abducente nominale, data la sua maggiore lunghezza rispetto agli altri.
nervo facciale
 Se le fibre motorie sono danneggiate, può paralizzare il viso. La paralisi facciale si verifica nella metà interessata, che si manifesta nell'asimmetria facciale. A questo si aggiunge la sindrome di Bell: quando si tenta di chiudere la metà interessata, il bulbo oculare si alza.
Se le fibre motorie sono danneggiate, può paralizzare il viso. La paralisi facciale si verifica nella metà interessata, che si manifesta nell'asimmetria facciale. A questo si aggiunge la sindrome di Bell: quando si tenta di chiudere la metà interessata, il bulbo oculare si alza.
Poiché metà del viso è paralizzata, l'occhio non batte le palpebre e inizia a lacrimare: questo si chiama lacrimazione paralitica. I muscoli mimici possono anche essere immobilizzati se il nucleo motore del nervo è danneggiato. Se la lesione ha interessato anche le fibre radicolari, allora questa è irta della manifestazione della sindrome di Miyar-Gubler, che si manifesta bloccando il movimento delle braccia e delle gambe nella metà non interessata.
Nervo vestibolococleare
Con danni alle fibre nervose, l'udito non viene affatto perso.
Tuttavia, varie perdite uditive, irritazioni e udito, fino alla sordità, possono facilmente manifestarsi quando il nervo stesso è danneggiato. L'acuità uditiva è ridotta se la lesione è di natura recettoriale o se il nucleo anteriore o posteriore della componente cocleare del nervo è danneggiato.
Nervo glossofaringeo
Se viene colpito estremità posteriore la lingua cessa di distinguere i gusti, la parte superiore della gola perde la sua suscettibilità, una persona confonde i gusti. La perdita del gusto è molto probabile con danni alle aree corticali di proiezione. Se il nervo è direttamente irritato, il paziente avverte un dolore bruciante di intensità irregolare nelle tonsille e nella lingua, ad intervalli di 1-2 minuti. Il dolore può irradiarsi anche all’orecchio e alla gola. Alla palpazione, più spesso tra un attacco e l'altro, la sensazione di dolore è più intensa dietro la mascella inferiore.
Nervo vago
Se è colpito, i muscoli esofagei e quelli della deglutizione sono paralizzati. Diventa impossibile deglutire e il cibo liquido entra nella cavità nasale. Il paziente parla attraverso il naso, ansimando, poiché anche le corde vocali sono paralizzate. Se il nervo è interessato su entrambi i lati, può verificarsi un effetto soffocante. Inizia la Bari- e la tachicardia, la respirazione è disturbata e può verificarsi un malfunzionamento del cuore.
nervo accessorio
Se la lesione è unilaterale, diventa difficile per il paziente alzare le spalle, la testa non gira nella direzione opposta all'area interessata. Ma in direzione della zona interessata si appoggia volentieri. Se la lesione è bilaterale, la testa non può girare in nessuna direzione e viene respinta all'indietro.
nervo ipoglosso
Se è interessato, la lingua sarà completamente o parzialmente paralizzata. La paralisi della periferia della lingua è più probabile se sono colpiti il nucleo o le fibre nervose. Se la lesione è monolaterale la funzionalità della lingua è leggermente ridotta, se invece è bilaterale la lingua si paralizza e contemporaneamente può paralizzare gli arti.
Differenze tra nervi cranici e nervi spinali:
1. I nervi cranici partono dal cervello.
2. Nervi cranici 12 paia.
3. La parte sensibile dei nervi cranici ha un ganglio sensibile.
4. Secondo la loro funzione, i nervi cranici si dividono in: sensoriali, motori e misti.
I, II, VIII - sensibile;
IV, VI, XI, XII - motore;
III, V, VII, IX, X - misti.
I paio di nervi cranici– n.n. olfactorii partono da recettori situati nella regio olfactoria della mucosa della cavità nasale con filamenti nervosi (fila olfactoria). I fila olfattivi passano attraverso le aperture della lamina cribrosa e terminano nei bulbi olfattivi, continuano nelle vie olfattive, che vengono inviate ai centri olfattivi sottocorticali e corticali.
2° paio di nervi cranici- N. ottico. I recettori si trovano sulla retina (bastoncelli e coni, cellule bipolari e gangliari), le fibre di queste cellule formano il nervo ottico (n. opticus), le cui fibre mediali si intersecano (chiasma ottico) nel solco chiasmatico sul corpo del sfenoide. Dopo l'intersezione si forma il tratto ottico (tractus opticus), che va ai centri visivi sottocorticali (colliculi superiori del tetto del mesencefalo, corpus geniculatum laterale, pulvinar thalami). Dai collicoli superiori, il tractus tecto-spinalis va ai nuclei motori delle corna anteriori del midollo spinale, fornendo risposte motorie, protettive e riflesse incondizionate a forti stimoli visivi. Dal corpo geniculatum laterale, pulvinar talami, gli impulsi vanno ai centri visivi corticali, che sono i lobi occipitali degli emisferi attorno al solco dello sperone (sulcus calcarinus).
III coppia nervi cranici- nervo oculomotore (n. oculomotorius).
Ha 2 nuclei: motore e parasimpatico.
I nuclei si trovano nel tegmento del mesencefalo. Il nervo esce dal cervello lungo il bordo mediale dei peduncoli cerebrali. La funzione del nervo è mista, poiché contiene fibre motorie e parasimpatiche. Attraverso la fessura orbitale superiore entra nell'orbita e si divide in 2 rami:
Quello superiore è ramo superiore e quello inferiore è ramo inferiore. Ramo superiore innervato: m. retto superiore, m. elevatore delle palpebre superiori. Ramo inferiore innervato: m. retto inferiore, m. retto mediale, m. obliquo inferiore.
Le fibre parasimpatiche come parte del ramo inferiore raggiungono il ganglio ciliare parasimpatico, che si trova nell'orbita (ganglio ciliare), le fibre postgangliari che innervano m. pupille dello sfintere, m. ciliaris.
Coppia IV - nervo trocleare(n. trochlearis). Ha un nucleo motore - n. motorius, che è incastonato nel tegmento del mesencefalo a livello dei tubercoli inferiori dei quadrigemini. Esce dal cervello attorno alla parte laterale delle gambe del cervello. Attraverso la fessura orbitale superiore passa nell'orbita e innerva m. obliqui superiori del bulbo oculare.
VI coppia - nervo abducente (n. abducente). Ha un nucleo motore, incorporato nello spessore dei tubercoli facciali sulla superficie dorsale del ponte. Attraverso la fessura orbitale superiore passa nell'orbita e innerva m. retto laterale del bulbo oculare.
Coppia V - nervo trigemino (n. trigemino). Ha tre nuclei sensoriali e uno motorio. I nuclei sono posti nel ponte e uno è sensibile nel tegmento del mesencefalo. Il nervo ha funzioni miste, poiché contiene fibre sensoriali e motorie. Le fibre del nucleo motore formano la radice motoria - radice motoria. La parte sensibile del nervo ha un ganglio - ganglio trigeminale. In questo ganglio ci sono i corpi delle cellule sensibili. I processi centrali di queste cellule si collegano con i nuclei sensoriali del nervo e formano una radice sensibile - radix sensoria. E i processi periferici vanno come parte dei rami del nervo trigemino.
Dopo il ganglio trigemino il nervo trigemino emette tre rami:
1. Primo ramo - nervo oftalmico (n. ophthalmicus).
2. Secondo ramo - nervo mascellare (n. maxillaris).
3. Terzo ramo - nervo mandibolare (n. mandibularis).
I primi due rami hanno funzione sensibile, mentre il terzo ramo è misto, poiché contiene fibre sensoriali e motorie.
Ciascuno dei tre rami dà rami sensibili a quelli duri meningi.
Nervo ottico (n. oftalmico) attraverso la fessura orbitale superiore entra nell'orbita e emette rami:
N. frontalis esce dall'orbita attraverso l'incisura supraorbitalis e continua in n. sopraorbitalis e innerva la pelle palpebra superiore e la fronte dall'incisione degli occhi.
N. lacrimalis - innervazione sensibile della ghiandola lacrimale, della pelle e della congiuntiva dell'angolo laterale dell'occhio.
N. nasociliaris dà rami:
N. ciliaris longi - innervazione sensibile delle membrane del bulbo oculare.
N. ethmoidalis anterior et posterior attraverso i canali con lo stesso nome passano nella cavità nasale e innervano la mucosa della cavità nasale.
N. infratrochlearis innerva la pelle e la congiuntiva dell'angolo mediale dell'occhio.
Nervo mascellare (n. maxillaris) passa attraverso foro rotondo nella fossa pterigopalatina, poi attraverso la fessura orbitaria inferiore nell'orbita e passa nel canalis infraorbitalis, Forame infraorbitale alla superficie anteriore mascella superiore. Nell'orbita dell'occhio n. maxillaris cambia nome, si chiama nervo infraorbitario (n. infraorbitalis), che innerva la pelle della palpebra inferiore, del naso esterno e del labbro superiore.
N. mascellare nella fossa pterigopalatina dà rami:
N. zygomaticus entra nell'orbita attraverso la fessura orbitaria inferiore (fissura orbitalis inferiore), esce attraverso il forame infraorbitalis, zygomaticofacialis et zygomaticotemporalis e innerva la pelle della guancia e della regione temporale.
n.n. gli alveolari superiori nello spessore della mascella superiore formano un plesso (plexus dentalis superiore), da cui partono i rami dentalis superiori fino ai denti della mascella superiore e i rami gingivalis superiori alle gengive della mascella superiore.
· rami sensibili attraverso il foro sfenopalatino fino alla mucosa della cavità nasale.
rami sensibili attraverso il canalis palatinus major alla mucosa del duro e palato fine.
r.r. ganglionares - rami sensibili del ganglio parasimpatico pterigopalatino, che si trova nella fossa omonima.
Nervo mandibolare (n. mandibularis) esce dal cranio forame ovale sulla base esterna del cranio e dà rami:
1. Motore - r.r. i muscoli innervano tutti i muscoli masticatori, m. mylohyoideus del collo e del ventre anteriore m. digastricus, così come m. tensore del velo palatini et m. tensore del timpano.
2. Sensibile:
N. buccalis - innerva la mucosa buccale.
N. lingualis: innerva la mucosa dei 2/3 anteriori della lingua fino al solco terminale.
N. alveolaris inferiore passa nel canale della mascella inferiore, forma un plesso (plesso dentalis inferiore), da cui i rami dentalis inferiore escono ai denti della mascella inferiore e rami gingivalis inferiori alle gengive della mascella inferiore, così come il ramo finale - n. mentalis, che esce attraverso il forame mentale e innerva la pelle del labbro inferiore e del mento dall'incisione delle labbra.
· N. auriculotemporalis accompagna a. temporalis superficialis e innerva la pelle della regione temporale, del padiglione auricolare e del canale uditivo esterno.
VII coppia - nervo facciale (n. facialis). Ha tre nuclei:
1. Motore - n. motorio.
2. Sensibile - n. solitario.
3. Parasimpatico - n. salivatorio superiore.
I nuclei sono incorporati nel ponte. Il nervo esce dal cervello tra il ponte e il midollo allungato. La funzione del nervo è mista, poiché ha fibre motorie, sensoriali e parasimpatiche. Le fibre sensoriali e parasimpatiche formano n. intermedius, che accompagna il n. facciale. N. facialis e n. intermedius entrano nel canale del nervo facciale, escono dal canale attraverso il forame stilomastoideo.
N. facialis dirama nel canale - n. stapedius, che innerva m. stepedius.
N. intermedius emette due rami nel canale:
N. petrosus major (funzione parasimpatica) esce dal canale del nervo facciale attraverso lo iato canalis nervi petrosi majoris, passa nel solco omonimo, quindi attraverso il foro lacerato del cranio entra nella base esterna del cranio, poi attraverso il canalis pterigoideus passa nella fossa pterigopalatina e termina nei gangli parasimpatici pterigopalatini (ganglio pterigopalatino). Dal ganglio emergono fibre parasimpatiche postgangliari, alcune delle quali fanno parte del n. zygomaticus (ramo n. maxillaris) nell'orbita attraverso la fessura orbitaria inferiore e innerva la ghiandola lacrimale. La seconda parte delle fibre - n.n. nasales posteriores attraverso il forame sfenopalatinum entrano nella cavità nasale e innervano le ghiandole della mucosa nasale. Terza parte n.n. palatini attraverso il canalis palatinus major entrano nella cavità orale e innervano le ghiandole mucose del palato duro, molle, delle guance.
Chorda tympani: la corda del tamburo contiene fibre sensoriali e parasimpatiche. La corda timpanica lascia il cranio attraverso la fessura petrotimpanica, le fibre sensoriali innervano le papille gustative dei 2/3 anteriori della lingua. Le fibre parasimpatiche vanno al ganglio parasimpatico sottomandibolare (ganglio sottomandibolare), che si trova sul diaframma della bocca, terminano in esso, le fibre postgangliari vanno come parte di n. lingualis (un ramo del n. mandibularis dal n. trigeminus) alle ghiandole salivari sublinguali e sottomandibolari.
Dopo aver lasciato il canale N. facialis dà solo rami muscolari:
N. auricularis posteriore - innerva m. auricolare posteriore e ventre occipitalis m. epicranio.
· Il ramo digastricus innerva la parte posteriore dell'addome m. digastrico e m. stylohioides.
Rami per mimare i muscoli: rami temporali; R. zigomatici; R. buccali; R. marginalis mandibulae (mandibolare marginale); R. colli innerva m. platisma del collo.
Parte sensibile n. intermedius ha un ganglio del ginocchio (ganglio geniculi) nel canale. N. intermedius forma fibre parasimpatiche che emergono dal nucleo parasimpatico e dai processi periferici delle cellule gangliari del genicolo. I processi centrali di questo ganglio sono collegati al nucleo sensoriale.
Con la paralisi del terzo paio di nervi cranici, la mobilità dei bulbi oculari è limitata e/o le reazioni pupillari possono essere compromesse. Tra i sintomi ci sono diplopia, ptosi, paresi dell'adduzione dell'occhio e sguardo su e giù, è possibile la midriasi. Con cambiamenti nella pupilla o un aumento dell'oppressione della coscienza del paziente, è indicata una TC urgente.
Cause
La paralisi dell'III paio di nervi cranici con coinvolgimento della pupilla si verifica spesso con aneurismi ed ernia transtentoriale, meno spesso con meningite che coinvolge il tronco encefalico (ad esempio tubercolosi). causa comune la paralisi con conservazione delle funzioni pupillari è l'ischemia della III coppia di nervi cranici o del mesencefalo.
Sintomi e segni
Tra manifestazioni cliniche- diplopia e ptosi. L'occhio affetto può deviare verso l'esterno e verso il basso quando guarda direttamente; l'adduzione è indebolita: l'occhio non attraversa linea mediana. Lo sguardo rivolto verso l'alto è spezzato. La pupilla può essere normale o dilatata; la risposta diretta o consensuale alla luce può diminuire o scomparire (difetto efferente). La dilatazione della pupilla (midriasi) può essere un segno precoce.
Diagnostica
- Esame clinico.
- TC o RM.
La diagnosi differenziale comprende lesioni strutturali intraorbitarie che limitano i movimenti oculari, coinvolgono la via del nervo oculomotore (segno di Claude, segno di Benedict), tumore o infezione leptomeningea, malattia del seno cavernoso (p. es., aneurisma gigante, fistola o trombosi), lesioni intraorbitarie (p. es., mucormicosi orbitale), che limitano la mobilità del bulbo oculare, miopatie oculari (ad esempio con ipotiroidismo, disturbi mitocondriali o polimiosite). La diagnosi differenziale può essere fatta basandosi solo sui sintomi clinici. La presenza di esoftalmo o anoftalmo, una storia di grave trauma all'orbita o un'evidente infiammazione nell'area orbitaria suggeriscono una lesione strutturale intraorbitaria. L'orbitopatia nella malattia di Graves (oftalmopatia) deve essere presa in considerazione nei pazienti con debolezza bilaterale dei muscoli oculari, paresi in abduzione o sguardo rivolto verso l'alto, esoftalmo, retrazione palpebrale, ritardo palpebrale quando si guarda in basso e una pupilla normale.
È indicata la TC o la RM. Se, insieme alla dilatazione della pupilla, si verifica improvvisamente un forte mal di testa (possibile rottura dell'aneurisma) o un peggioramento della condizione (possibile ernia del cervello), è indicata una TC urgente. Se si sospetta una rottura di aneurisma, se la TC non è disponibile o non è presente sangue, puntura lombare, angiografia MP o TC, o angiografia cerebrale. Con danno al seno cavernoso o con mucormicosi per trattamento tempestivo una risonanza magnetica dovrebbe essere eseguita immediatamente.
Trattamento
Il trattamento dipende dalla causa della malattia.
Danno alla IV coppia di nervi cranici
Con la paralisi della IV coppia di nervi cranici, soffre il muscolo obliquo superiore dell'occhio, che si manifesta con la paresi dello sguardo sul piano verticale, specialmente quando addotto.
Tra le cause della paresi dei nervi cranici della IV coppia (nervo trocleare) vi sono lesioni idiopatiche e lesioni craniocerebrali che portano a disturbi uni o bilaterali e attacchi cardiaci dovuti alla patologia delle piccole arterie, meno spesso - aneurismi, tumori (per esempio, meningioma tettoriale, pinealoma) e sclerosi multipla.
La paralisi del muscolo obliquo superiore dell'occhio impedisce la normale adduzione. L'immagine è biforcata verticalmente e leggermente diagonalmente; di conseguenza, il paziente ha difficoltà a guardare verso il basso e verso l'interno, come quando sale le scale.
L'esame può rivelare una leggera limitazione del movimento oculare.
Gli esercizi per i muscoli oculari aiutano a ripristinare la visione binoculare.
Danno al VI paio di nervi cranici
Con la paralisi della VI coppia di nervi cranici, soffre il muscolo retto laterale dell'occhio, che interrompe il rapimento dell'occhio. Quando si guarda dritto davanti a sé, l'occhio può essere leggermente addotto. La paralisi è solitamente idiopatica o è dovuta a un attacco cardiaco, encefalopatia di Wernicke, trauma, infezione o aumento dell’ICP. Per determinare la causa della lesione sono necessari una risonanza magnetica e spesso una puntura lombare e indagini per la vasculite.
Cause
La paralisi del nervo abducente si sviluppa spesso nell'occlusione dei piccoli vasi, in particolare nel diabete mellito come componente della mononeuropatia multipla. Può essere il risultato della compressione dei nervi da lesioni del seno cavernoso (p. es., tumori nasofaringei), dell'orbita o della base del cranio. La paralisi può anche svilupparsi a causa di un aumento della pressione intracranica e/o di una lesione cerebrale traumatica. Altre cause includono meningite, carcinomatosi meningea, tumori meningei, encefalopatia di Wernicke, aneurismi, vasculite, sclerosi multipla, ictus pontino e, in casi rari, mal di testa associato a una diminuzione della pressione intracranica. Nei bambini, un’infezione del tratto respiratorio può portare a paralisi ricorrenti. A volte la causa della paralisi della VI coppia rimane sconosciuta.
Sintomi e segni
I sintomi includono diplopia binoculare sul piano orizzontale. Quando si guarda direttamente, l'occhio è leggermente addotto, a causa della mancanza di compensazione per l'azione del muscolo retto mediale. L'occhio è solo leggermente retratto e, anche con la massima abduzione, è visibile la porzione laterale della sclera. Con la paralisi completa, l'occhio non viene retratto oltre la linea mediana.
La paresi si sviluppa a causa della compressione del nervo dovuta a ematoma, tumore o aneurisma del seno cavernoso, che è accompagnato da forte mal di testa, chemosi (edema della congiuntiva), anestesia nell'area di innervazione del primo ramo del V coppia, compressione del nervo ottico con perdita della vista e paralisi III, IV e IV paia di nervi cranici. La lesione si sviluppa solitamente su 2 lati, ma non è simmetrica.
Diagnostica
La diagnosi di paralisi del VI nervo cranico è solitamente ovvia e la causa viene solitamente determinata durante l'esame. Se durante l'oftalmoscopia è visibile la pulsazione delle vene sulla retina, è improbabile un aumento dell'ICP. La TC viene solitamente eseguita come metodo più accessibile, sebbene la RM sia più informativa in termini di valutazione delle condizioni dell'orbita, del seno cavernoso, della fossa cranica posteriore e dei nervi cranici. Se le neuroimmagini non rivelano anomalie, ma si sospetta meningite o aumento della pressione intracranica, è necessario eseguire una puntura lombare.
Se si sospetta una vasculite, è necessario determinare la VES, i livelli di anticorpi antinucleari e fattore reumatoide. Nei bambini, se non vi è alcun aumento della pressione intracranica, si sospetta un'infezione respiratoria.
Trattamento
Spesso la paralisi della VI coppia di nervi cranici diminuisce durante il trattamento della malattia di base.
11.4.1. Caratteristiche generali dei nervi cranici.
11.4.2. [-IV paio di nervi cranici.
11.4.3. I rami principali delle coppie V-VIII di nervi cranici.
11.4.4. Aree di innervazione delle coppie IX-XII di nervi cranici.
OBIETTIVO: Conoscere il nome, la topografia dei nuclei e le funzioni delle dodici paia di nervi cranici.
Rappresentano le aree di innervazione dei nervi cranici.
Essere in grado di mostrare sullo scheletro della testa i punti di uscita dei nervi cranici dalla cavità cranica.
11.4.1. I nervi cranici (nervi craniales, seu encephalici) sono i nervi che si estendono dal tronco encefalico. In esso o iniziano dai nuclei corrispondenti o finiscono. Ci sono 12 paia di nervi cranici. Ogni paio ha un numero di serie, indicato da un numero romano, e un nome. Il numero di serie riflette la sequenza dell'uscita dei nervi:
Accoppiamento: nervi olfattivi (nervi olfattivi);
E una coppia: il nervo ottico (nervus opticus);
III coppia - nervo oculomotore (nervo oculomotore);
IV coppia - nervo trocleare (nervus trochlearis);
Nervo trigemino (nervo trigemino);
Nervo abducente (nervo abducente);
Nervo facciale (nervo facciale);
Nervo vestibolococleare (nervo vestibolococleare);
Nervo glossofaringeo (nervo glossofaringeo);
Nervo vago (nervo vago);
Nervo accessorio (nervo accessorio);
Nervo ipoglosso (nervo ipoglosso).
All'uscita dal cervello, i nervi cranici si dirigono verso le corrispondenti aperture alla base del cranio, attraverso le quali lasciano la cavità cranica e si ramificano nella testa e nel collo, e il nervo vago (paio X) anche nel torace e nelle cavità addominali. .
Tutti i nervi cranici differiscono nella composizione delle fibre nervose e nella funzione. A differenza della dorsale nervi cerebrali, che sono formati dalle radici anteriore e posteriore, sono misti e solo alla periferia sono divisi in nervi sensoriali e motori, i nervi cranici sono una di queste due radici, che non si uniscono mai nella regione della testa. I nervi olfattivi e ottici si sviluppano dalle escrescenze della vescica cerebrale anteriore e sono processi di cellule che si trovano nella mucosa della cavità nasale (organo dell'olfatto) o nella retina dell'occhio. I restanti nervi sensoriali si formano espellendo giovani cellule nervose dal cervello in via di sviluppo, i cui processi formano nervi sensoriali (ad esempio, il nervo vestibolococleare) o fibre sensoriali (afferenti) di nervi misti (nervi trigemino, facciale, glossofaringeo, vago) . I nervi cranici motori (trocleari, abducenti, accessori, ipoglossi) sono formati da fibre nervose motorie (efferenti), che sono processi di nuclei motori che si trovano nel tronco cerebrale. Pertanto, alcuni dei nervi cranici sono sensibili: I, II, VIII paia, altri: III, IV, VI, XI e XII paia sono motori e il terzo: V, VII, IX, X paia sono misti. Come parte delle coppie di nervi III, VII, IX e X, insieme ad altre fibre nervose, passano le fibre parasimpatiche.
11.4.2. I paio - nervi olfattivi, sensibili, formati da lunghi processi (assoni) di cellule olfattive, che si trovano nella mucosa della regione olfattiva della cavità nasale. Le fibre del nervo olfattivo non formano un unico tronco nervoso, ma sono raccolte sotto forma di 15-20 sottili nervi olfattivi (filamenti), che attraversando i fori della lamina cribrosa dello stesso osso, entrano bulbo olfattivo e contatto con le cellule mitraliche (il secondo neurone). Gli assoni delle cellule mitraliche nello spessore del tratto olfattivo sono diretti al triangolo olfattivo e quindi come parte del triangolo laterale
le strisce corrono nel giro paraippocampale e nell'uncino, che ospita il centro corticale dell'olfatto.
II paio - nervo ottico, sensibile, formato da assoni di cellule gangliari della retina dell'occhio. È un conduttore di impulsi visivi che nascono nelle cellule sensibili alla luce dell'occhio: bastoncelli e coni e vengono trasmessi prima alle cellule bipolari (neurociti) e da esse ai neurociti gangliari. I processi delle cellule gangliari formano il nervo ottico, che dall'orbita attraverso il canale ottico dell'osso sfenoide penetra nella cavità cranica. Lì forma immediatamente una decussazione parziale: chiasma con nervo ottico lato opposto e prosegue nel tratto ottico. I tratti ottici si avvicinano ai centri visivi sottocorticali: i nuclei dei corpi genicolati laterali, i cuscini talamici e i collicoli superiori del tetto mesencefalo. I nuclei delle collinette superiori sono collegati con i nuclei del nervo oculomotore (il nucleo parasimpatico accessorio di N.M. Yakubovich - attraverso di esso vengono effettuati il riflesso pupillare della costrizione della pupilla in piena luce e l'accomodamento dell'occhio) e con i nuclei di le corna anteriori attraverso il tratto tettospinale (per l'attuazione di un riflesso di orientamento in caso di improvvisa irritazione leggera). Dai nuclei dei corpi genicolati laterali e dai cuscini del talamo, gli assoni del 4o neurone seguono il lobo occipitale della corteccia (fino al solco dello sperone), dove viene effettuata la massima analisi e sintesi delle percezioni visive.
III coppia - il nervo oculomotore è costituito da fibre nervose parasimpatiche motorie somatiche ed efferenti. Queste fibre sono gli assoni del nucleo motore e il nucleo parasimpatico accessorio di N.M. Yakubovich, situato nella parte inferiore dell'acquedotto cerebrale - a livello dei tumuli superiori del tetto del mesencefalo. Il nervo esce dalla cavità cranica attraverso la fessura orbitaria superiore nell'orbita e si divide in due rami: superiore e inferiore. Le fibre somatiche motorie di questi rami innervano 5 muscoli striati del bulbo oculare: il retto superiore, inferiore e mediale, l'obliquo inferiore e il muscolo che solleva la palpebra superiore, e le fibre parasimpatiche - il muscolo che restringe la pupilla, e il ciliare, o ciliare, muscolo (entrambi lisci). Le fibre parasimpatiche sulla strada verso i muscoli si scambiano nel nodo ciliare, che si trova nella parte posteriore dell'orbita.
IV paio - nervo trocleare, motore, sottile, parte dal nucleo situato nella parte inferiore dell'acquedotto cerebrale a livello delle protuberanze inferiori del tetto del mesencefalo. Il nervo passa nell'orbita attraverso la fessura orbitaria superiore sopra e lateralmente al nervo oculomotore, raggiunge il muscolo obliquo superiore del bulbo oculare e lo innerva.
11.4.3. Coppia V - nervo trigemino, misto, il più grosso di tutti i nervi cranici. È costituito da fibre nervose sensoriali e motorie. Le fibre nervose sensoriali sono i dendriti dei neuroni del nodo trigemino (Gasserov), che si trova nella parte superiore della piramide osso temporale. Queste fibre nervose (dendriti) formano 3 rami del nervo: il primo è il nervo oftalmico, il secondo è il nervo mascellare e il terzo è il nervo mandibolare. I processi centrali (assoni) dei neuroni del ganglio trigemino costituiscono la radice sensoriale del nervo trigemino, che va al cervello fino ai nuclei sensoriali del ponte e del midollo allungato (un nucleo). Da questi nuclei seguono gli assoni dei secondi neuroni al talamo e da esso gli assoni dei terzi neuroni alle sezioni inferiori del giro postcentrale della corteccia cerebrale.
Le fibre motorie del nervo trigemino sono gli assoni dei neuroni del suo nucleo motore situato nel ponte. Queste fibre escono dal cervello per formare una radice motoria che, bypassando il ganglio trigeminale, si unisce al nervo mandibolare. Pertanto, i nervi oftalmico e mascellare sono puramente sensibili e quello mandibolare è misto. Lungo il percorso, le fibre parasimpatiche del nervo facciale o glossofaringeo si uniscono a ciascuno dei rami, che terminano nelle ghiandole lacrimali e salivari. Queste fibre sono processi postgangliari (assoni) delle cellule della parte parasimpatica del sistema nervoso autonomo, che si sono depositate in queste aree durante l'embriogenesi dal cervello romboidale (pterigopalatino, nodi auricolari).
1) Il nervo oftalmico entra nell'orbita attraverso la fessura orbitaria superiore e si divide nei nervi lacrimale, frontale e nasociliare. Dà rami sensibili e parasimpatici (dalla VII coppia) alla ghiandola lacrimale, bulbo oculare, pelle della palpebra superiore, fronte, congiuntiva della palpebra superiore, mucosa nasale, seni frontali, sfenoidali ed etmoidali.
2) Il nervo mascellare esce dalla cavità cranica attraverso un foro rotondo fossa pterigopalatina da dove partono i nervi infraorbitari e zigomatici. Il nervo infraorbitario entra nella cavità orbitaria attraverso la fessura orbitaria inferiore, da lì esce attraverso il canale infraorbitario fino alla superficie anteriore della mascella superiore. Lungo il percorso, nel canale infraorbitario, emette rami per l'innervazione dei denti e delle gengive della mascella superiore; sul viso innerva la pelle della palpebra inferiore, del naso e del labbro superiore. Anche il nervo zigomatico entra nell'orbita attraverso la fessura orbitaria inferiore, emettendo fibre secretorie parasimpatiche (dal VII paio) alla ghiandola lacrimale lungo il percorso fino al nervo oftalmico. Quindi entra nel foro zigomatico-orbitario dell'osso zigomatico e si divide in due rami. Uno entra nella fossa temporale (attraverso l'apertura zigomatico-temporale dell'osso zigomatico) e innerva la pelle della regione temporale e l'angolo laterale dell'occhio, l'altro appare sulla superficie anteriore dell'osso zigomatico (attraverso l'apertura zigomatico-facciale apertura dell'osso zigomatico), innervando la pelle delle regioni zigomatica e buccale. Come parte dei rami terminali del nervo mascellare dal nodo pterigopalatino, le fibre parasimpatiche del nervo facciale si avvicinano alla mucosa e alle ghiandole della cavità nasale, al palato duro e molle e alla faringe.
3) Il nervo mandibolare esce dalla cavità cranica attraverso il forame ovale nella fossa infratemporale. Con rami motori innerva tutti i muscoli masticatori, muscoli che si sforzano cortina palatina, membrana timpanica, muscolo maxilloioideo e ventre anteriore del muscolo digastrico. Le fibre sensoriali fanno parte dei cinque rami principali che innervano principalmente la pelle della parte inferiore del viso e della regione temporale.
a) Il ramo meningeo ritorna alla cavità cranica attraverso il foro spinoso (che accompagna l'arteria meningea media) per innervare la dura madre nella regione della fossa cranica media.
b) Il nervo buccale innerva la pelle e la mucosa della guancia.
c) Il nervo orecchio-temporale innerva la pelle del padiglione auricolare, il canale uditivo esterno, timpano e pelle della regione temporale. Contiene fibre parasimpatiche secretrici del nervo glossofaringeo alla ghiandola salivare parotide, che passano nel nodo auricolare nel forame ovale dal piccolo nervo petroso.
d) Il nervo linguale percepisce la sensibilità generale della mucosa dei due terzi anteriori della lingua e della mucosa del cavo orale. Le fibre parasimpatiche della corda timpanica del nervo facciale sono attaccate al nervo linguale per l'innervazione secretoria delle ghiandole salivari sottomandibolari e sublinguali.
e) Il nervo alveolare inferiore è il più grande di tutti i rami del nervo mandibolare. Entra nel canale mandibolare attraverso il foro omonimo, innerva i denti e le gengive della mascella inferiore, quindi esce attraverso il foro mentoniero e innerva la pelle del mento e del labbro inferiore.
VI coppia - il nervo efferente, motore, è formato dagli assoni delle cellule motorie del nucleo di questo nervo, che si trova nella copertura del ponte. Entra nell'orbita attraverso la fessura orbitaria superiore e innerva il muscolo retto laterale (esterno) del bulbo oculare.
VII coppia - il nervo facciale, o facciale intermedio, misto, unisce due nervi: il facciale vero e proprio, formato dalle fibre motorie delle cellule del nucleo del nervo facciale, e il nervo intermedio, rappresentato dal gusto sensibile e dal sistema autonomo ( parasimpatiche) e i nuclei corrispondenti. Tutti i nuclei del nervo facciale si trovano all'interno del ponte del cervello. I nervi facciali e intermedi lasciano il cervello nelle vicinanze, entrano nel meato uditivo interno e si uniscono in un unico tronco: il nervo facciale, che passa nel canale del nervo facciale. Nel canale facciale della piramide dell'osso temporale, dal nervo facciale partono 3 rami:
1) un grande nervo pietroso che trasporta le fibre parasimpatiche al ganglio pterigopalatino, e da lì le fibre secretorie postgangliari come parte dei nervi zigomatici e altri dal secondo ramo del nervo trigemino si avvicinano alla ghiandola lacrimale, ghiandole della mucosa nasale cavità, bocca e faringe;
2) la corda del tamburo passa attraverso la cavità timpanica e, uscendo da essa, si unisce al nervo linguale dal terzo ramo del nervo trigemino; contiene fibre gustative per le papille gustative del corpo e punta della lingua (due terzi anteriori) e fibre parasimpatiche secretorie per le ghiandole salivari sottomandibolari e sublinguali;
3) il nervo stapediale innerva il muscolo stapediale cavità timpanica.
Dopo aver dato i suoi rami nel canale facciale, il nervo facciale lo lascia attraverso il foro stilomastoideo. Dopo l'uscita, il nervo facciale emette rami motori al ventre posteriore del muscolo sopracranico, al muscolo auricolare posteriore, al ventre posteriore del muscolo digastrico e al muscolo stiloioideo. Quindi il nervo facciale entra nella parotide ghiandola salivare e nel suo spessore si disintegra a ventaglio, formando il cosiddetto grosso zampa di gallina- plesso parotideo. Questo plesso è costituito esclusivamente da fibre motorie che innervano tutti i muscoli mimici della testa e parte dei muscoli del collo (muscolo sottocutaneo del collo, ecc.).
VIII paio - nervo vestibolococleare, sensibile, formato da fibre nervose sensibili provenienti dall'organo dell'udito e dell'equilibrio. È composto da due parti: vestibolare e cocleare, diverse nelle loro funzioni. La parte vestibolare è un conduttore di impulsi provenienti dall'apparato statico incorporato nel vestibolo e nei condotti semicircolari del labirinto dell'orecchio interno, e la parte cocleare conduce impulsi uditivi dall'organo a spirale situato nella coclea, che percepisce gli stimoli sonori. Entrambe le parti hanno gangli costituiti da cellule bipolari situate nella piramide dell'osso temporale. I processi periferici (dendriti) delle cellule del ganglio vestibolare terminano sulle cellule recettrici dell'apparato vestibolare nel vestibolo e nelle ampolle dei dotti semicircolari, e le cellule del ganglio cocleare terminano sulle cellule recettrici dell'organo spirale nel coclea dell'orecchio interno. I processi centrali (assoni) di questi nodi sono collegati nel canale uditivo interno al nervo vestibolococleare, che esce dalla piramide attraverso l'apertura uditiva interna e termina nei nuclei del ponte (nella regione del campo vestibolare della fossa romboidale ). Gli assoni delle cellule dei nuclei vestibolari (il secondo neurone) vengono inviati ai nuclei del cervelletto e midollo spinale, formando il tratto vestibolo-spinale. Parte delle fibre della parte vestibolare del nervo vestibolococleare va direttamente al cervelletto, bypassando i nuclei vestibolari. La parte vestibolare del nervo vestibolococleare è coinvolta nella regolazione della posizione della testa, del tronco e degli arti nello spazio, nonché nel sistema di coordinazione dei movimenti. Gli assoni delle cellule dei nuclei cocleari anteriore e posteriore del ponte (il secondo neurone) vengono inviati ai centri sottocorticali dell'udito: il corpo genicolato mediale e il collicolo inferiore del tetto del mesencefalo. Parte delle fibre dei nuclei cocleari del ponte termina nel corpo genicolato mediale, dove si trova il terzo neurone, che trasmette gli impulsi lungo il suo assone al centro corticale dell'udito, situato nel giro temporale superiore (giro di R. Geschl) . Un'altra parte delle fibre dei nuclei cocleari del ponte passa in transito attraverso il corpo genicolato mediale, e poi attraverso l'ansa del collicolo inferiore entra nel suo nucleo, dove termina. Qui inizia uno dei percorsi extrapiramidali (tratto di copertura spinale), che trasmette gli impulsi dalle collinette inferiori della piastra del tetto del mesencefalo alle cellule dei nuclei motori delle corna anteriori del midollo spinale.
11.4.4. IX paio - nervo glossofaringeo, misto, contiene fibre nervose sensoriali, motorie e autonome, ma in esso predominano le fibre sensoriali. I nuclei del nervo glossofaringeo si trovano nel midollo allungato: motore - un doppio nucleo, comune al nervo vago; vegetativo (parasimpatico) - nucleo salivare inferiore; il nucleo di una via solitaria, dove terminano le fibre nervose sensoriali. Le fibre di questi nuclei formano il nervo glossofaringeo, che esce dalla cavità cranica attraverso il foro giugulare insieme al vago e ai nervi accessori. A foro giugulare il nervo glossofaringeo forma due nodi sensibili: quello superiore e quello inferiore più grande. Gli assoni dei neuroni di questi nodi terminano nel nucleo del tratto solitario del midollo allungato, e i processi periferici (dendriti) vanno ai recettori della mucosa del terzo posteriore della lingua, alla mucosa del faringe, orecchio medio, nonché ai seni carotidei e al glomerulo. Rami principali del nervo glossofaringeo:
1) il nervo timpanico fornisce un'innervazione sensibile della mucosa della cavità timpanica e tubo uditivo; attraverso il ramo terminale di questo nervo - un piccolo nervo pietroso dal nucleo salivare inferiore, le fibre secretorie parasimpatiche vengono portate alla parotide ghiandola salivare. Dopo un'irruzione nodo auricolare le fibre secretorie si avvicinano alla ghiandola come parte del nervo orecchio-temporale dal terzo ramo del nervo trigemino;
2) rami delle tonsille - alla mucosa delle arcate palatine e delle tonsille;
3) ramo del seno - al seno carotideo e al glomerulo carotideo;
4) un ramo del muscolo stilo-faringeo per la sua innervazione motoria;
5) rami faringei insieme ai rami nervo vago e i rami del tronco simpatico formano il plesso faringeo;
6) il ramo di collegamento si unisce al ramo auricolare del nervo vago.
I rami terminali del nervo glossofaringeo - rami linguali forniscono l'innervazione sensoriale e gustativa della mucosa del terzo posteriore della lingua.
Paio X - il nervo vago, misto, è il più lungo dei nervi cranici. Contiene fibre sensoriali, motorie e parasimpatiche. Tuttavia, le fibre parasimpatiche costituiscono la maggior parte del nervo. Secondo la composizione delle fibre e l'area di innervazione, il nervo vago è il principale nervo parasimpatico. I nuclei del nervo vago (sensoriale, motorio e parasimpatico) si trovano nel midollo allungato. Il nervo esce dalla cavità cranica attraverso il foro giugulare, dove la parte sensibile del nervo ha due nodi: superiore e inferiore. I processi periferici (dendriti) dei neuroni di questi nodi fanno parte delle fibre sensoriali ramificandosi in vario modo organi interni dove ci sono terminazioni nervose sensibili - viscerorecettori. I processi centrali (assoni) dei neuroni dei nodi sono raggruppati in un fascio, che termina nel nucleo sensoriale della via solitaria del midollo allungato. Uno dei rami sensibili - il nervo depressore termina con i recettori nell'arco aortico e gioca ruolo importante nella regolazione della pressione sanguigna. Altri rami sensibili più sottili del nervo vago innervano parte del guscio duro del cervello e la pelle del canale uditivo esterno e del padiglione auricolare.
Le fibre somatiche motorie innervano i muscoli della faringe, del palato molle (ad eccezione del muscolo che tende la cortina palatina) e i muscoli della laringe. Le fibre parasimpatiche (efferenti) che emanano dal nucleo autonomo del midollo allungato innervano gli organi del collo, del torace e delle cavità addominali, ad eccezione del colon sigmoideo e degli organi pelvici. Gli impulsi scorrono lungo le fibre del nervo vago, che rallentano il ritmo del battito cardiaco, dilatano i vasi sanguigni, restringono i bronchi, aumentano la peristalsi e rilassano gli sfinteri del tratto digestivo, aumentano la secrezione delle ghiandole digestive, ecc.
Topograficamente il nervo vago è diviso in 4 sezioni: testa, cervicale, toracica e addominale.
I rami partono dalla testa verso il guscio duro del cervello (ramo meningeo) e verso la pelle della parete posteriore del canale uditivo esterno e parte del padiglione auricolare (ramo dell'orecchio).
Dalla regione cervicale partono i rami faringei (alla faringe e ai muscoli del palato molle), i rami cardiaci cervicali superiori (al plesso cardiaco), i nervi laringei superiori e ricorrenti (ai muscoli e alla mucosa della laringe, alla trachea, all'esofago, al plesso cardiaco).
Da toracico i rami cardiaci toracici partono dai plessi cardiaci, i rami bronchiali dal plesso polmonare e i rami esofagei dal plesso esofageo.
La regione addominale è rappresentata dai tronchi vago anteriore e posteriore, che sono rami del plesso esofageo. Il tronco del vago anteriore si estende dalla superficie anteriore dello stomaco e dà rami allo stomaco e al fegato. Il bagagliaio errante posteriore si trova su parete di fondo stomaco e ramifica allo stomaco e al plesso celiaco, poi al fegato, al pancreas, alla milza, ai reni, all'intestino tenue e a parte dell'intestino crasso (al colon discendente).
XI paio - nervo accessorio, motore, ha due nuclei: uno si trova nel midollo allungato e l'altro nel midollo spinale. Il nervo inizia con diversi cranici e radici spinali. Questi ultimi si sollevano, entrano nella cavità cranica attraverso il forame magno, si fondono con le radici craniche e formano il tronco del nervo accessorio. Questo tronco, entrando nel foro giugulare, è diviso in due rami. Uno di loro - ramo interno si unisce al tronco del nervo vago, e l'altro, il ramo esterno, dopo essere uscito dal foro giugulare, discende e innerva il torace, tranne i muscoli clavicolo-mastoideo e trapezio.
XII paio - nervo ipoglosso, motore. Il suo nucleo è situato nel midollo allungato. Il nervo emerge come numerose radici nel solco tra la piramide e l'olivo. Lascia la cavità cranica attraverso il canale ipoglosso osso occipitale, poi diretto arcuosamente verso la lingua, innervandone tutti i muscoli e parzialmente alcuni muscoli del collo. Uno dei rami del nervo ipoglosso (discendente) forma, insieme ai rami del plesso cervicale, la cosiddetta ansa cervicale (ansa del nervo ipoglosso). I rami di questo anello innervano i muscoli del collo, che si trovano sotto l'osso ioide.
5. Coppia V di nervi cranici - nervo trigemino
È misto. Il percorso sensoriale di un nervo è costituito da neuroni. Il primo neurone si trova nel nodo semilunare del nervo trigemino, situato tra gli strati della dura madre sulla superficie anteriore della piramide dell'osso temporale. Gli assoni di questi neuroni formano una comune radice del nervo trigemino, che entra nel ponte del cervello e termina nelle cellule del nucleo. tratto spinale pertinente a superficiale sensibilità. In questo nucleo si distinguono la parte orale e quella caudale: la parte orale è responsabile dell'innervazione della regione del viso più vicina alla linea mediana, la parte caudale per le regioni più distanti da questa linea.
Il nodo semilunare contiene neuroni responsabili della sensibilità profonda e tattile. I loro assoni passano attraverso il tronco encefalico e terminano sui neuroni del nucleo del tratto mesencefalo, situato nel tegmento del ponte cerebrale.
La sensibilità profonda e tattile del viso è fornita dalle fibre sul lato opposto, che passano oltre la linea mediana. In entrambi i nuclei sensoriali sono presenti i secondi neuroni della via sensoriale del nervo trigemino, i cui assoni fanno parte dell'ansa mediale e passano sul lato opposto, terminando nel talamo, dove si trova il terzo neurone del nervo trigemino. Gli assoni del terzo neurone terminano nelle parti inferiori dei giri post- e precentrali.
Le fibre sensoriali del nervo trigemino formano tre rami: i nervi oftalmico, mascellare e mandibolare. Il nervo mascellare ha due rami: il nervo zigomatico e i nervi pterigopalatini.
Il nervo zigomatico innerva il nervo zigomatico e regioni temporali. Il numero dei nervi pterigopalatini è variabile e varia da 1 a 7. Le fibre sensoriali del nervo mascellare innervano la mucosa della cavità nasale, le tonsille, l'arco faringeo, il palato molle e duro, il seno sfenoidale e le cellule etmoidali posteriori.
La continuazione di questo nervo è il nervo infraorbitario, che attraverso il foro infraorbitario si dirige al viso, dove si divide nel proprio rami terminali. Il nervo infraorbitario è coinvolto nell'innervazione sensibile della pelle della palpebra inferiore, dell'ala esterna del naso, della mucosa e della pelle del labbro superiore fino all'angolo della bocca, della mucosa del vestibolo del naso. Il nervo mandibolare è misto. Innerva i muscoli masticatori con fibre motorie.
Le fibre sensoriali innervano il mento, il labbro inferiore, il pavimento della bocca, i due terzi anteriori della lingua, i denti della mandibola, la pelle della guancia inferiore, la parte anteriore del padiglione auricolare, la membrana timpanica, il canale uditivo esterno e la dura madre.
Sintomi del danno. Se il nucleo del midollo spinale è danneggiato o danneggiato, si sviluppa un disturbo della sensibilità di tipo segmentale. In alcuni casi è possibile perdere la sensibilità al dolore e alla temperatura pur mantenendo sensibilità profonde, come il senso di vibrazione, pressione, ecc. Questo fenomenoè chiamato disturbo sensoriale dissociato. In caso di irritazione neuroni motori il nervo trigemino sviluppa il trisma, cioè la tensione muscoli masticatori carattere tonico.
Con l'infiammazione del nervo facciale, il dolore appare nella metà interessata del viso, che è più spesso localizzata nella zona dell'orecchio e dietro il processo mastoideo. Meno comunemente, è localizzato nella regione delle labbra superiori e inferiori, della fronte e della mascella inferiore. In caso di danno a qualsiasi ramo del nervo trigemino, la sensibilità di una o più specie nella zona di innervazione di questo ramo viene disturbata. Quando sconfitto nervo oftalmico i riflessi superciliari e corneali scompaiono.
Una diminuzione o completa scomparsa della sensibilità gustativa dei 2/3 anteriori della lingua da un lato indica una lesione del nervo mandibolare dallo stesso lato. Inoltre, con un danno al nervo mandibolare, il riflesso mandibolare scompare. La paresi o paralisi unilaterale dei muscoli masticatori si verifica quando sono colpiti il nucleo motore del nervo trigemino o le fibre motorie del nervo mandibolare sullo stesso lato.
In caso di lesioni bilaterali dello stesso formazioni nervose si verifica un abbassamento della mascella inferiore. Disturbo vari tipi la sensibilità nelle aree di innervazione di tutti i rami della quinta coppia di nervi cranici è caratteristica della sconfitta del nodo semilunare o della radice del nervo trigemino. Una caratteristica distintiva della sconfitta del nodo semilunare è la comparsa di eruzioni erpetiche sulla pelle.
I nuclei motori del nervo trigemino ricevono innervazione dai neuroni centrali della corteccia cerebrale da due lati. Ciò spiega l'assenza di disturbi masticatori in caso di danno ai neuroni corticali centrali da un lato. La violazione dell'atto di masticazione è possibile solo con danno bilaterale a questi neuroni.
Dal libro Neurologia e Neurochirurgia autore Evgeny Ivanovich Gusev21.7. Nevralgia dei nervi cranici e spinali La nevralgia è una lesione del segmento periferico del nervo (ramo o radice), manifestata da sintomi di irritazione. Se le neuropatie sono caratterizzate da sintomi di perdita della funzione nervosa, la nevralgia è caratterizzata da sintomi di irritazione.
Dal libro Malattie nervose autore M. V. Drozdov52. Sconfitta del 5o paio di nervi cranici Il 5o paio di nervi cranici è misto. Il percorso sensoriale di un nervo è costituito da neuroni. Il primo neurone si trova nel nodo semilunare del nervo trigemino, situato tra gli strati della dura madre sulla parte anteriore
Dal libro Malattie nervose: appunti delle lezioni autore A. A. Drozdov53. Danno al VI paio di nervi cranici Il danno al VI paio di nervi cranici è clinicamente caratterizzato dalla comparsa di strabismo convergente. Una caratteristica lamentela dei pazienti è il raddoppio dell'immagine, situata sul piano orizzontale. Si unisce spesso
Dal libro dell'autore55. Sconfitta delle coppie IX–X di nervi cranici Coppia IX–X di nervi cranici misti. La via sensoriale del nervo è trineurale. I corpi del primo neurone si trovano nei nodi del nervo glossofaringeo. I loro dendriti terminano nei recettori nel terzo posteriore della lingua, un morbido
Dal libro dell'autore56. Distruzione della coppia XI-XII di nervi cranici, costituita da due parti: vago e spinale. Il percorso motorio conduttivo è composto da due neuroni: il primo neurone è situato nella parte inferiore del giro precentrale. I suoi assoni entrano nel tronco encefalico, ponte, oblongata
Dal libro dell'autore1. Coppia di nervi cranici - nervo olfattivo nervo olfattivoè formato da tre neuroni. Il primo neurone ha due tipi di processi: dendriti e assoni. Le terminazioni dei dendriti formano recettori olfattivi situati nella mucosa della cavità
Dal libro dell'autore2. II paio di nervi cranici - nervo ottico I primi tre neuroni del conduttivo percorso visivo situato nella retina dell'occhio. Il primo neurone è rappresentato da bastoncelli e coni. I secondi neuroni sono le cellule bipolari, mentre i terzi neuroni sono le cellule gangliari
Dal libro dell'autore3. III paio di nervi cranici - nervo oculomotore Il neurone centrale si trova nelle cellule della corteccia del giro precentrale del cervello. Gli assoni dei primi neuroni formano una via cortico-nucleare che porta ai nuclei
Dal libro dell'autore4. IV paio di nervi cranici - nervo trocleare La via è bineurale. Il neurone centrale si trova nella corteccia della parte inferiore del giro precentrale. Gli assoni dei neuroni centrali terminano su entrambi i lati nelle cellule del nucleo del nervo trocleare. Il nucleo si trova in
Dal libro dell'autore6. VI paio di nervi cranici - nervo abducente La via di conduzione è bi-neuronale. Il neurone centrale si trova nella parte inferiore della corteccia del giro precentrale. I loro assoni terminano sulle cellule del nucleo del nervo abducente su entrambi i lati, che sono periferiche
Dal libro dell'autore7. VII paio di nervi cranici - nervo facciale È misto. La via motoria del nervo è a due neuroni. Il neurone centrale è situato nella corteccia cerebrale, nel terzo inferiore del giro precentrale. Gli assoni dei neuroni centrali vengono inviati al nucleo del facciale
Dal libro dell'autore8. VIII paio di nervi cranici - nervo vestibolococleare Il nervo è costituito da due radici: la cocleare, che è quella inferiore, e la vestibolare, che è la radice superiore. La parte cocleare del nervo è sensibile, uditiva. Inizia dalle cellule del nodo spirale, in
Dal libro dell'autore9. IX paio di nervi cranici - nervo glossofaringeo Questo nervo è misto. La via sensoriale del nervo è composta da tre neuroni. I corpi del primo neurone si trovano nei nodi del nervo glossofaringeo. I loro dendriti terminano nei recettori nel terzo posteriore della lingua, un morbido
Dal libro dell'autore10. X paio di nervi cranici - nervo vago È misto. Il percorso sensibile è composto da tre neuroni. I primi neuroni formano i nodi del nervo vago. I loro dendriti terminano con recettori sulla dura madre della fossa cranica posteriore,
Dal libro dell'autore11. XI paio di nervi cranici - nervo accessorio È costituito da due parti: vago e spinale. Il percorso motorio conduttivo è composto da due neuroni: il primo neurone è situato nella parte inferiore del giro precentrale. I suoi assoni entrano nel tronco cerebrale, nel ponte,
Dal libro dell'autore12. XII paio di nervi cranici - nervo ipoglosso Il nervo è per la maggior parte motorio, ma ha anche piccola parte fibre sensoriali del ramo del nervo linguale. La via motoria è composta da due neuroni. Il neurone centrale si trova nella corteccia inferiore
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0