(حرفياً " جلد سميك") أو كما يسمى هذا المرض أيضًا، تصلب الجلد- هذه هزيمة النسيج الضامالجلد، الذي يتكاثف فيه، أي التصلب، والتصلب. وجدت في مختلف الفئات العمريةولكن في أغلب الأحيان يصيب النساء اللواتي تتراوح أعمارهن بين 30-50 سنة.
تصنيف تصلب الجلد
ينقسم تصلب الجلد إلى نوعين رئيسيين:1. النظامية.
2. محلية (محدودة).
تصلب الجلد الجهازيهو مرض جلدي كولاجيني. ويؤثر المرض على الجلد والأعضاء الداخلية، ويصاحبه تغيرات في الأوعية الدموية والمناعة. ويعتبر أكثر خطورة من الموضعي، إذ يؤثر على الأعضاء والأجهزة، أما الأخير فيؤثر فقط على الجلد والطبقات المحيطة به. ويحدث عند النساء 3-7 مرات أكثر من الرجال.
تصلب الجلد الجهازي دون آفات جلدية
الشكل المعمم أشد بكثير من الشكل المحدود. تؤثر الآفات الجلدية على الوجه سواء في حالة تصلب الجلد المحدود أو المعمم. هذا النوع من المرض نادر ويؤثر التليف فقط على الأعضاء الداخلية، ويترك الجلد سليمًا.
التصلب الجهازي عالي الخطورة
جرعة مفرطة تصلب الجلد الجهازيمع أعراض أمراض النسيج الضام الأخرى، على سبيل المثال. التهاب المفصل الروماتويدي، التهاب العضلات أو التهاب الجلد والعضلات، الذئبة الحمامية الجهازية. هذا شكل مبكرالمرض، دون ظهور علامات تصلب الجلد والتغيرات اعضاء داخلية. المرضى الذين يعانون من متلازمة رينود ونتائج غير طبيعية للاختبارات الإضافية. يُصاب معظم الأشخاص لاحقًا بالتصلب الجهازي، وهو عادةً ما يكون محدودًا.
وينقسم تصلب الجلد الجهازي بدوره إلى:
1. منتشرتصلب الجلد (أو التصلب الجهازي التدريجي). يؤثر على جلد الجذع والأطراف والأعضاء الداخلية: الرئتين والقلب والأمعاء.
2. محدود. يعاني المقاطع البعيدةالأطراف: المرفقون، والركبتان، والوجه. في وقت لاحق، تتطور أمراض الجهاز الهضمي وارتفاع ضغط الدم الرئوي.
3. تصلب الجلد بدون سماكة الجلد (بدون تصلب الجلد). لا يوجد سماكة في الجلد، ولكن يتأثر الجهاز الهضمي، ويتم تشخيصه في بداية المرض التليف الرئويإلخ.
4. طفوليتصلب الجلد. يحدث عند الأطفال.
5. يعبرالشكل (عندما يكون المرض مصحوبًا بأمراض جهازية أخرى).
كم مرة يحدث التصلب الجهازي؟
يعد التصلب الجهازي أكثر شيوعًا عند النساء بنسبة 3-4 مرات منه عند الرجال. وعادة ما يحدث بين سنوات العمر، ولكنه يمكن أن يبدأ أيضًا عند الأطفال أو كبار السن.
كيف يظهر الجرب؟
ترتبط أعراض التصلب الجهازي بالتليف التدريجي وفقدان الوزن الصغير الأوعية الدموية. نتيجة للتليف التدريجي وغير القابل للشفاء للأعضاء الداخلية يتقدم تدريجيا إلى فشلها.الآفات الجلدية هي سمة مميزة لجميع أشكال التصلب الجهازي وتمر عبر ثلاث مراحل متتالية. الجرب - يصبح الجلد سميكًا وقاسيًا، ويفقد مرونته ويصعب ضغطه. إذا كان تغير اللون محاطًا بمنطقة أكثر إشراقًا، فإن العرض يسمى "الملح والفلفل". ومن ثم قد يختفي الجلد والأظافر، مما قد يؤدي إلى انكماش الأصابع.
- تورم - غالبا ما يؤثر على الأصابع.
- هناك اختفاء العرق و الغدد الدهنيةو بصيلات الشعر.
- قد يحدث أيضًا تغير اللون أو تغير اللون.
محدودأو تصلب الجلد الموضعييؤثر على الجلد و الأنسجة تحت الجلدوأحيانا أكثر الأنسجة العميقة(العضلات والعظام وما إلى ذلك)، ولكنها لا تؤثر على الأعضاء الداخلية، ولذلك فهي معروفة بأنها أسهل ولا تهدد حياة المريض. ويعتبر الأكثر شيوعا بين الأطفال والمراهقين، وخاصة الفتيات.
يؤدي توتر الجلد وتصلبه إلى حدوث تقلصات وحركة محدودة للمفاصل، خاصة المفاصل الصغيرة في اليدين. تبدأ التغييرات عند أطراف الأصابع وتنتشر للأعلى. يثخن الجلد ويتصلب. قد يكون الجلد المتغير مصحوبًا بتغير اللون. ويمكن أيضًا وضع ملح الكالسيوم على الجلد، مما يؤدي إلى ظهور كتل بيضاء.
ومع تقدم المرض، يصبح الجلد متضخمًا وعرضة للإصابة، مما يؤدي إلى تكوين تقرحات يصعب شفاءها. في موقع القرحة، تظهر ندوب على أطراف الأصابع على شكل فجوات صغيرة. هذا هو المشيمية الانتيابية للأصابع، وعادة ما يحدث بسبب البرد أو الإجهاد، والذي يمكن أن يحدث أيضًا بشكل تلقائي. يظهر نقص التروية الرقمية في البداية على شكل تشوهات مفاجئة مصاحبة ضعف في الإحساسوتبريد مصحوب بكدمات في الأصابع مصحوبة بألم وتنميل.
 مقسمة إلى أشكال مثل:
مقسمة إلى أشكال مثل:
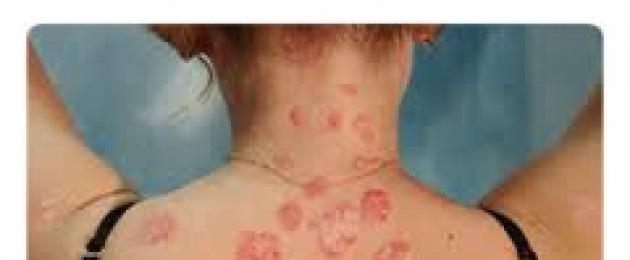
1. الترسبات. تظهر بؤر الحمامي (احمرار على الجلد بسبب تمدد الشعيرات الدموية) والتصلب (التصلب) على الجذع والأطراف. يحدث في مناطق محدودة من الجلد في المناطق التي تتعرض فيها سلامة الجلد للخطر. في في حالات نادرةيذهب بعيدا من تلقاء نفسه. ويعتبر الشكل الأكثر شيوعا لتصلب الجلد.
2. خطيغالبا ما يتم تشخيصه عند الأطفال. يحدث في منطقة نمو الشعر والجبهة. إذا تطور المرض في الأطراف السفلية، هناك خطر القروح الغذائية. قد يكون هناك العديد من المرضى في الأسرة.
3. على شكل حلقة.
4. سطحييتطور تصلب الجلد على شكل لويحات بنية مزرقة.
بعد عودته من نظام القلب والأوعية الدمويةيشعر المريض بحرارة وحرق في الجلد وتورم طفيف. ملامح الوجه لمرضى التصلب الجهازي مميزة للغاية. تسبب النوبة فقدان تعبيرات الوجه، وفقدان التجاعيد العميقة، والرموش، وصعوبة فتح الفم. تصبح الشفاه الحمراء أرق، وتتشكل أخاديد شعاعية حول الفم، ويصبح الأنف مدببًا. يصبح الجلد الموجود على الأنف مشدودًا ثم يختفي، مما يؤدي إلى أنف أصغر. هناك أوعية دموية صغيرة متضخمة تسمى. توسع الشعيرات، أو البقع الحمراء الأرجوانية، والتي تسمى عادة "الأوردة العنكبوتية الحويصلية".
أعراض تصلب الجلد
الأشكال المتعددة لتصلب الجلد لها مظاهر فردية. في بعض الحالات، ضع التشخيص الصحيحبسهولة تامة، وفي حالات أخرى، يتطلب الأمر مراقبة طويلة الأمد ودقيقة للمريض. النظر في أعراض أشكال تصلب الجلد.تصلب الجلد الجهازي . يمر عبر 3 مراحل من التطوير:
يبدأ الوجه يشبه القناع. 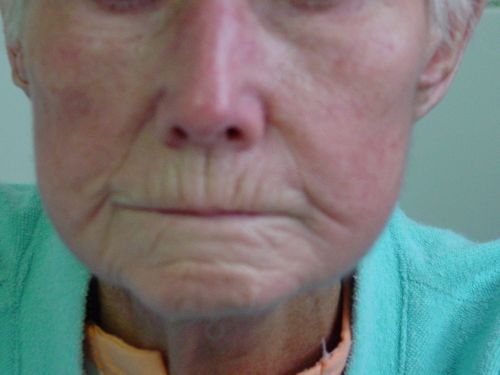
هذا هو المكان المناسب للرمز المعمم. قد يكون الجلد مشدودًا ومتغير اللون وسميكًا. يمكن أن يحدث الألم المفصلي في جميع أشكال المرض، الناجم عن التهاب المفاصل أو الآفات الجلدية. يمكن أن يؤدي نقص تروية الأصابع إلى اختفائها وتدمير العظام، مما يؤدي إلى انكماش الأصابع. من الأعراض المميزة التي نادرًا ما يتم مواجهتها ما يسمى ب. احتكاك الوتر أثناء الحركة كما يراها المريض. يؤدي تليف الأوتار والمفاصل إلى حدوث تقلصات.
1. تؤثر العملية على ما يصل إلى ثلاث مناطق فقط من الجسم (على سبيل المثال، الجلد، المفاصل، الجهاز العضلي).
2. يبدأ المرض بالانتشار ويصيب العديد من أجهزة الجسم.
3. يؤثر تصلب الجلد على واحد أو أكثر من الأعضاء ذات الأهمية الخاصة لحياة الجسم (القلب، الكلى، الرئتين، وغيرها).
يميز الطب عدة خيارات لمسار المرض:
التغييرات المتعلقة بالأعضاء الداخلية
يتم الشعور بالتليف العضلي بسبب ضعف العضلات مع الألم المصاحب. قد يلاحظ المريض أيضًا انخفاضًا في حجم العضلات. تعد التغيرات الهضمية من أكثر التغيرات شيوعًا في الأعضاء الداخلية لمرض تصلب الجلد. خلل في ظهور الثآليل على اللسان مما يؤدي إلى سوء التذوق. وهناك أيضًا التهاب اللثة، مما يؤدي إلى فقدان الأسنان.
معظم التغيير المتكررفي البداية، لا يسبب أعراضًا. ومع تقدم المرض وحدوث التليف، تحدث مشاكل في البلع. قد تتوسع الأوعية الدموية الموجودة في جدار المعدة، مما يسبب نزيفًا بسيطًا، مما قد يؤدي إلى فقر الدم.
1. بَصِير. وهو يتطور بسرعة ويؤثر على الأعضاء والجلد خلال عامين. مع الغياب العلاج اللازميؤدي إلى الموت. إذا تلقى المريض العلاج الصحيح، وحالته تتحسن.
2. تحت الحاد. الصورة السريرية الرئيسية هي تلف الجلد، وكذلك المفاصل والعضلات. غالبًا ما يتم ملاحظة النمط المتقاطع.
3. مزمن. تتميز بالتقدم البطيء، لذلك لفترة طويلةالأعراض هي متلازمة رينود فقط. النظام الحشوي(الأعضاء الداخلية) تشارك في عملية مرضيةببطء.
يحدث التليف المعوي عادةً بعد سنوات عديدة من المرض، مما قد يسبب الإمساك ومتلازمة سوء الامتصاص. غالبًا ما ترتبط التغيرات في الكلى بالتصلب الجهازي المعمم. هناك تغييرات تقع في الشرايين الصغيرة في الكلى. وهذا يمكن أن يؤدي إلى تطور متلازمة حادة تسمى تصلب الجلد. يتميز ببداية سريعة لارتفاع ضغط الدم وقد يؤدي أيضًا إلى انخفاض سريع في كمية البول التي يتم تسليمها.
يمكن أن يكون للتصلب الجهازي آثار ضارة مختلفة مرتبطة به الجهاز التنفسي. وتشمل هذه مرض الرئة الخلالي وارتفاع ضغط الدم الرئوي. وفي حالة مرض الرئة الخلالي يعاني المريض من ضيق في التنفس، وسعال جاف مزمن، وصعوبة في التنفس تمرين جسديبسبب التليف الرئوي. من ناحية أخرى، ارتفاع ضغط الدم الرئوي هو أحد أعراض ضيق التنفس الذي يمكن أن يتفاقم بسرعة. ارتفاع ضغط الدم الرئوي يؤدي إلى فشل القلب.
الأعراض الأولى للمرض عامة ومن الصعب جدًا الشك بوجود تصلب الجلد فيها. يشكو المرضى من زيادة حمى منخفضة(حتى 38 درجة)، ضعف الشهية، الأمر الذي يستلزم فقدان الوزن. وفقط بعد فترة زمنية معينة تبدأ العلامات الأكثر شهرة في الظهور: تلف الجلد والمفاصل والعضلات والأعضاء الداخلية.
ماذا تفعل إذا ظهرت أعراض التصلب الجهازي؟
يحدث تليف في جدار القلب والأوعية الصغيرة في القلب. قد يشعر المريض بخفقان القلب. قد يكون هناك أيضا واحد ضعيف. يتطور فشل القلب التدريجي. إذا لاحظ الشخص الذي لا يعاني من الجرب الجهازي علامات رينود أو آفات جلدية على شكل "أوردة عنكبوتية حويصلية" أو جلد الوجه أو الوجه والأصابع، فيجب عليه الاتصال بطبيب الرعاية الأولية. ترتبط آلام العظام أو المفاصل بعدد من الأمراض ولا تقتصر على مرض التصلب الجهازي، ولكن يجب عرضها على الطبيب الذي سيقرر إجراء المزيد من التشخيص.
جلد. تتميز المرحلة المبكرة بظهور التورم (بشكل رئيسي على اليدين والوجه)، والذي يتكاثف بمرور الوقت ويصبح شمعيًا. يتم تنعيم التجاعيد الموجودة على الوجه، ويتم التعبير عن تعابير الوجه بشكل ضعيف للغاية بحيث يبدأ الوجه في تشبه القناع، ويضيق الفم. الأضرار التي تلحق بالأصابع تجعلها منتفخة ومشدودة، وتصعب حركاتها.
كيف يحدد الطبيب تشخيص التصلب الجهازي؟
إذا لاحظت مشاكل في البلع السريع، اتصل بطبيب الرعاية الأولية الخاص بك على الفور. عند تشخيص مرض التصلب الجهازي، فإن الآفات الجلدية هي الأكثر تميزًا. سيقوم الطبيب بإجراء مقابلة تفصيلية يسأل فيها عن بداية الأعراض الجلدية، ووجود أعراض رينود، واضطرابات البلع، وآلام المفاصل والعضلات. بالإضافة إلى أنه سيسأل عن الأمراض العائلية، وخاصة أمراض المناعة الذاتية. سيقوم الطبيب بعد ذلك بفحص المريض، مع إيلاء اهتمام خاص لتغيرات الجلد والأعراض الأخرى.
يتغير لون الجلد (تتناوب مناطق التصبغ المتزايد مع مناطق غيابه)، ويصبح أرق، وسرعان ما تظهر مناطق الضمور على الأغشية المخاطية.
تشنج الأوعية الدموية يسمى متلازمة رينود، يتجلى في شكل ابيضاض جلد الأصابع، فإنها تبدأ في البرد والأذى. تنقسم مظاهر متلازمة رينود إلى عدة مراحل تحل محل بعضها البعض:
قد يطلب طبيبك اختبارات خاصة أو يحيل المريض إلى طبيب الروماتيزم لإجراء مزيد من التشخيص. يخضع المرضى المشتبه في إصابتهم بالجنف المعمم لفحص بالمنظار الشعري، والذي يتضمن قيام الطبيب بفحص الظفر باستخدام مجهر خاص. الفحص غير مؤلم ويستغرق بضع دقائق. يبحث الطبيب عن الشعيرات الدموية الصغيرة، ويبحث عن ملامح التصلب الجهازي. من المهم أن لا يقوم المريض بأداء المهمة قبل الدراسة لمدة أسبوعين على الأقل إجراءات التجميلما يسمى الظفر. قص وتنظيف طلاء الأظافر.
1. مع الحمل الزائد العاطفي أو انخفاض حرارة الجسم، تضيق الأوعية الدموية، وتتحول إلى لون شاحب، ويلاحظ وخز أو حرقان، ويشعر بالخدر.
2. إذا استمر التشنج يبدأ الألم، تغطية الجلديأخذ لونًا مزرقًا.
3. بعد التسخين أو فجأة بعد 15-20 دقيقة يزول التشنج وتصبح الأصابع دافئة.
الجهاز العضلي الهيكلي. هناك آلام في المفاصل، وتيبس في الصباح، وحركة محدودة، وألم في العضلات. عندما تتأثر العظام، يعاني المرضى من قصر وتشوه الأصابع. مع التكلس (ترسب الملح) في منطقة الأصابع والمفاصل، تبدأ الآفات البيضاء بالظهور من خلال الجلد.
لا يمكن طلاء صفيحة الظفر المعدة للاختبار باستخدام طلاء الأظافر أو العناصر الغذائية. إذا كنت تشكو ألم عضليو ضعف العضلات، قد يطلب طبيبك إجراء فحص تخطيط كهربية العضل وتقييم الأنسجة المرضية لكتلة عضلاتك.
ما هي علاجات التصلب الجهازي؟
في بعض الأحيان يكون لدى الطبيب أيضًا آخرون اختبارات إضافية، بما في ذلك التنظير الداخلي أو قياس التنفس أو التصوير مثل التصوير المقطعي المحوسب للصدر. وهي تهدف إلى تقييم الحالة العامةصحة المريض والبحث عن أعراض ومضاعفات أخرى للجنف العام. لا حاليا علاج فعالأسباب التصلب الجهازي أو الأدوية التي تمنع تطور المرض. الهدف من العلاج هو تقليل تأثير تلف الأعضاء. يتم تعديل العلاج بشكل فردي لكل مريض ويعتمد على مدى الآفة.
رئتين. قد تكون إصابة الرئة هي المظهر الوحيد لتصلب الجلد. الصورة السريرية الرئيسية هي ضيق التنفس والسعال الجاف. قد تتطور الأمراض التالية:
1. التليف الرئوي الخلالي.
2. ارتفاع ضغط الدم الرئوي (زيادة الضغط في الرئتين).
3. ذات الجنب.
قلب.
1. تغيرات ندبية (تليف) في عضلة القلب.
2. التهاب التامور.
3. التهاب الشغاف.
يتضمن علاج أعراض رينود استخدام موسعات الأوعية الدموية والتخلص من العوامل التي تسبب تشنج الأوعية الدموية، مثل التدخين ونزلات البرد والإجهاد وموسعات الأوعية الدموية. يستخدم الباراسيتامول لعلاج التهاب المفاصل، ولكن يتم علاج الآفات الجلدية باستخدام مثبطات المناعة. لتحسين القدرة على الحركة، يوصى بالعلاج الطبيعي طوال فترة المرض.
إذا كانت لديك تغييرات في الجهاز الهضمي، فانتقل إلى نظام غذائي أرق مع كمية كبيرةالسوائل. يجب على المريض تناول الطعام فقط وضعية الجلوس. يجب عليك الامتناع عن تناول الطعام لمدة ساعتين على الأقل قبل الذهاب إلى السرير. بالإضافة إلى ذلك، الأدوية التي تمنع إفراز عصير المعدة.
الكلى.
1. دورة مزمنةالمرض، بدون أعراض أو يتم التعبير عنه بشكل خفيف. وقد يصاحبه ارتفاع في ضغط الدم وظهور البروتين في البول.
2. دورة حادة(تصلب الجلد الكلوي) يتم التعبير عنه بارتفاع حاد ضغط الدموالتقدم السريع للفشل الكلوي.
الجهاز الهضمي.
1. في أغلب الأحيان، في حالة تصلب الجلد، يكون المريء هو الذي يتأثر. ويلاحظ التجشؤ وارتداد محتويات المعدة إلى المريء مصحوبًا بتكوين تقرحات وما إلى ذلك.
2. الأمعاء. ينتهك التمعج ويعاني المرضى من الإمساك والإسهال وثقل في المعدة.
هل يمكن الشفاء التام من مرض التصلب الجهازي؟
في حالات تصلب الجلد، من الضروري دخول المستشفى بشكل عاجل. على وجه الخصوص، يتم استخدامها في المستشفيات. الأدوية الخافضة للضغط. إذا تدهورت وظائف الكلى بشكل كبير، مطلوب غسيل الكلى. التصلب الجهازي العام غير ممكن. إنه مزمن مرض يصيب جهاز المناعه، والتي أسبابها غير معروفة. آفات المرض لا رجعة فيها. تم تصميم علاج التصلب الجهازي لتخفيف أعراض المرض وإطالة عمر المريض ومنع المضاعفات.
ماذا تفعل بعد علاج التصلب الجهازي؟
يبقى المريض تحت إشراف الطبيب و طبيب الأسرةأثناء المرض. في حالة حدوث تغييرات أخرى في الأعضاء، يمكن للمريض الاتصال بأخصائيين طبيين آخرين. يجب على المريض دائمًا تناول الدواء الموصوف من قبل الطبيب. يجب مراقبة الاكتشاف المبكر لمرض التصلب الجهازي لدى المرضى الذين يعانون من تصلب الجلد المعمم بشكل منهجي.
الجهاز العصبي . ضعف الحساسية في الأطراف العلوية والسفلية والألم.
نظام الغدد الصماء. لقد ثبت أن معظم الناس يعانون من تصلب الجلد غدة درقية، هناك انخفاض في وظائفها.
تصلب الجلد المنتشر. تتميز هزيمة مبكرةالجلد (الجذع والوجه) لمدة سنة، بالإضافة إلى وجود متلازمة رينود و تأثير سريعإلى الأعضاء الداخلية. يتميز الشكل المحدود بمسار طويل ومعزول لمتلازمة رينود.
الأشكال المتقاطعةهو مزيج من أعراض تصلب الجلد وأمراض الروماتيزم الأخرى.
الأحشاء(أو تصلب الجلد بدون تصلب الجلد) يختلف في أنه يؤثر على الأعضاء الداخلية، لكنه لا يظهر خارجيا.
تصلب الجلد المحدود
الترسبات. يظهر تصلب الجلد المحدود، والذي يسمى أيضًا تصلب الجلد اللويحي، محليًا على شكل لويحات صغيرة أو كبيرة (بحجم راحة اليد). فهي محدودة بشكل حاد ولها بنية كثيفة وسطح أملس ولامع. تتميز اللوحات بلون رمادي مصفر مميز، وتحيط بها حافة أرجوانية. يظهر عادة في المناطق التي تتضرر فيها سلامة الجلد. عند الأطفال يمكن أن يظهر قبل سن 10 سنوات. مواقع التوطين هي بشكل رئيسي الوجه والجذع والأطراف.
وينقسم هذا النموذج إلى 3 مراحل.
1. اللويحات مستديرة الشكل ولونها أحمر مزرق. ينتفخ الجلد ويبدأ في تشبه العجين في الاتساق.
2. بعد بضعة أسابيع، لاحظ الأطباء تطور ما يسمى بتضخم الكولاجين: يصبح الجلد "خشبيًا" (أي يتصلب)، يشبه الشمع في الاتساق. لا يوجد شعر على المنطقة المصابة من الجلد، ولا يمكن جمعه في ثنية.
3. ضمور. يبدأ الجلد في أن يشبه الرق، ويختفي كورولا النمو المحيطي.
خطي. يصيب تصلب الجلد الخطي الوجه (جلد الجبين، جزء مشعرالرأس، وبعد ذلك "يزحف" إلى الجزء الخلفي من الأنف). شكل الآفة يشبه جرح السيف ويتكون من جلد سميك شفاف. توجد أحيانًا على الصدر والساقين وعلى طول جذوع الأعصاب(إذا كان المرض لديه مرضية عصبية). غالبًا ما يتم دمج تصلب الجلد الخطي مع ضمور نصف الوجه ويتم تشخيصه عند الأطفال. المرض له ثلاث مراحل. يمكن أن تستمر من سنتين إلى خمس سنوات.
على شكل حلقة. يتميز بظهور لويحات بيضاء ذات شكل كبير إلى حد ما على الجلد. مع الأخذ في الاعتبار عدم وجود تصلب داخلي فيها، فإنها يمكن أن تختفي مع مرور الوقت دون العلاج المناسب (ولكن هذا نادرا ما يحدث).
عثر عليه في طفولةومع ذلك، من بين أشكال تصلب الجلد الأخرى، فهو يعتبر الأكثر ندرة. ويعاني من المرض الساعدين والأصابع واليدين والقدمين. يمكن دمجه مع داء الفيل.
تصلب الجلد السطحي. تظهر لويحات ذات لون بني مزرق، وهي خالية عمليًا من حلقة أرجوانية محيطية، وتظهر الأوعية الصغيرة في المركز الغارق قليلاً. ينتشرون ببطء في جميع أنحاء الجسم. في كثير من الأحيان مواقع التوطين هي الأطراف السفليةوالعودة.
التسبب في تصلب الجلد
حتى الآن، لا يعرف العلماء أسباب تطور مرض تصلب الجلد، حيث يمكن تشخيصه لدى البالغين والأطفال على حد سواء، بغض النظر عن العرق والجنس. الحالة الاجتماعية(على الرغم من أن العلماء وجدوا أن الأفارقة وهنود أمريكا الشمالية يمرضون في كثير من الأحيان). يسبب هذا المرض زيادة المحتوىالكولاجين في الجسم ولكن لماذا يحدث مثل هذا التفاعل؟تلعب العوامل المؤهبة التالية دورًا معينًا في تطور تصلب الجلد:
1. الاستعداد الوراثي. على سبيل المثال، في حالة تصلب الجلد الجهازي، يؤدي النقص الخلقي في جهاز المناعة إلى حدوث اضطرابات في عمله ويؤدي إلى اضطرابات المناعة الذاتية.
2. الالتهابات (الحمرة، الخناق، الحمى القرمزية، وما إلى ذلك)، والفيروسات القهقرية (الفيروس المضخم للخلايا).
3. الإصابات.
4. الإجهاد.
5. انخفاض حرارة الجسم.
6. وجود أمراض الغدد الصماء.
في بعض الأحيان، يصبح تناول بعض الأدوية (الأدوية المستخدمة في العلاج الكيميائي)، أو اللقاحات، أو عمليات نقل الدم عامل خطر. إذا كان هناك تصلب الجلد البؤري يؤثر مناطق منفصلةالجلد، ويمكن أن يتطور في النهاية إلى مرض جهازي، مع آفات حشوية.
تأثير بيئة خارجيةيساهم أيضا. يُعتقد أيضًا أن التعرض للمواد التالية يزيد من خطر الإصابة بتصلب الجلد:
1. غبار السيليكون.
2. بعض المذيبات الكيميائية.
3. الأشعة فوق البنفسجية.
4. الاهتزاز.
تصلب الجلد - لماذا هو خطير؟
تتراوح مضاعفات تصلب الجلد من مشاكل بسيطة إلى مشاكل خطيرة. تهدد الحياةالمريض، العواقب. أول من يعاني بالطبع هو الجلد: فهو يتغير تمامًا في صفاته، وتتغير ملامح الوجه، وتظهر التجاعيد. يمكن أن يؤدي إلى نخر أطراف الأصابع. كما يؤثر المرض على الجهاز العضلي، فيسبب ضمور العضلات، ومن ثم ضمور العظام، مما يسبب تغيرات في الأطراف. يصاحب تصلب الجلد اضطرابات في الجهاز الهضمي والقلب والرئتين. ويلاحظ اضطرابات في الجهاز التناسلي لدى الرجال والنساء على حد سواء.يعتمد تشخيص تصلب الجلد على شكل المرض. وبالتالي، في شكل محدود، فهو أكثر ملاءمة مما كانت عليه في حالة تصلب الجلد الجهازي مع تلف الأعضاء الداخلية. في المتوسط، يبلغ معدل البقاء على قيد الحياة لمدة 5 سنوات لهذا المرض 68٪.
في أي الحالات يمكن أن نتحدث عن تشخيص غير موات؟ إذا كانت عوامل مثل:
1. جنس الذكور.
2. السن أكبر من 45 سنة.
3. الشكل المشترك.
4. تلف الرئتين والكلى في أول 3 سنوات بعد التشخيص.
5. فقر الدم حسب نتائج التحاليل، وكذلك زيادة معدل سرعة الترسيب والبروتين في تحليل البول.
تشخيص تصلب الجلد
إذا كان لديك أعراض تحذيرية، يجب عليك استشارة طبيب الروماتيزم. يبدأ التشخيص في المقام الأول بالفحص (الاستماع إلى القلب والرئتين باستخدام المنظار الصوتي)، وجمع سوابق المريض، وتحليل شكاوى المريض.يمكن أيضًا وصف ما يلي:
1. عام كذلك الاختبارات السريريةدم.
2. الدراسات المناعيةلغرض الكشف عن الأجسام المضادة الذاتية.
3. الخزعة (سواء مناطق الجلد المتضررة أو الأعضاء).
4. تنظير الشعيرات الدموية لسرير الظفر يجعل من الممكن اكتشاف التغيرات في الأوعية الدموية.
تظهر دراسات الأعضاء المصابة بالمرض: التصوير الشعاعي للرئتين والمفاصل، والموجات فوق الصوتية للقلب، وما إلى ذلك.
علاج تصلب الجلد
يهدف العلاج إلى وقف تطور المرض وتحسين نوعية حياة المريض. للعلاج ، يتم استخدام العوامل المضادة للالتهابات والأوعية الدموية والمثبطة للمناعة (تثبيط نشاط الجهاز المناعي) والعوامل المضادة للليف والتصالحية.يعد علاج الأوعية الدموية ضروريًا للقضاء على مظاهر متلازمة رينود وتوسيع الأوعية الدموية وتحسين تدفق الدم. اكتسبت الحاصرات سمعة باعتبارها الأدوية الأكثر فعالية في توسيع الأوعية الدموية. قنوات الكالسيوم- فيراباميل، أملوديبين، نيفيديبين، إلخ. في حالة تلف الكلى، يشار إلى استخدامها مع مثبطات الإنزيم المحول للأنجيوتنسين، والتي تقلل من ضغط الدمويساعد على تحسين وظائف الكلى.
تزداد فعالية الأدوية الموسعة للأوعية عند دمجها مع الأدوية التي تعمل على تحسين تدفق الدم - العوامل المضادة للتخثر، وكذلك مضادات التخثر.
يصبح العلاج المضاد للليف ضروريًا لتصلب الجلد المنتشر. الدواء الرئيسي في هذه المجموعة هو د-بنسيلامين (كوبرينيل، أرتامين)، الذي يمنع انتشار التليف.
حقائق مثيرة للاهتمام
* النسيج الضام يسمى النسيج البيئة الداخليةالجسم، الذي يؤدي أهم الوظائف لأداء الجسم المناسب (الدعم، والتغذوية، والتمثيل الغذائي و وظائف الحماية). دعم وربط كافة خلايا الجسم.
* تصلب الجلد لا علاقة له بالسرطان بأي حال من الأحوال.
* تصلب الجلد ليس مرضا المسببات المعديةوبالتالي لا ينتقل عن طريق الاتصال الجنسي، الأدوات المنزليةملامسة الدم أو الليمفاوية.
هناك حاجة إلى العلاج المضاد للالتهابات لعلاج المظاهر العضلية المفصلية للمرض والحمى المستمرة. يشار إلى الإيبوبروفين وديكلوفيناك والكيتوبروفين.
إذا كانت هناك علامات واضحة للنشاط الالتهابي، تتم الإشارة إلى الهرمونات. أنها لا تؤثر على انتشار التليف. يجب اختيار جرعات الهرمونات بعناية، لأن الجرعات العالية تزيد من خطر تلف الكلى الموجود بالفعل.
في حالة تلف المريء، سيصف الطبيب بالتأكيد وجبات جزئيةوالأدوية التي تعالج اضطرابات البلع - الحركية. عندما يصاحبه مرض مثل التهاب المريء الارتجاعي، توصف الأدوية مضخة البروتون. يتم علاج تلف الرئة بجرعات منخفضة من السيكلوفوسفاميد والبريدنيزولون.
علاج تصلب الجلد الجهازي يرافقه استخدام تمارين علاجية، تدليك، العلاج المحلي(التطبيقات مع ثنائي ميثيل سلفوكسيد، والتي يمكن دمجها مع الأدوية الوعائية والمضادة للالتهابات). إذا تبين أن التطبيقات غير فعالة أو غير فعالة، فمن الممكن تنفيذ الإجراءات الحرارية (على سبيل المثال، البارافين)، والإجراءات الكهربائية - الموجات فوق الصوتية، والليزر، وما إلى ذلك. في أي حال، الوخز بالإبر فعال.
يشار إليه في المرضى الذين يعانون من SSc المزمن العناية بالمتجعات، والذي يعتمد على شكل ومرحلة تصلب الجلد الجهازي. من الممكن استخدام العلاج بالمياه المعدنية، والعلاج بالطين، والعلاج الطبيعي، وما إلى ذلك. عندما يتأثر الجلد بشكل رئيسي، فإن حمامات كبريتيد الهيدروجين وثاني أكسيد الكربون تساعد بشكل جيد، وعندما يتأثر الجهاز العضلي الهيكلي في الغالب - حمامات الرادون. في حالة التقلصات الليفية، يتم استخدام العلاج بالبيلويدو (العلاج بالطين).
يشمل علاج تصلب الجلد الموضعي (البؤري)، بالإضافة إلى الإجراءات الحرارية والعلاجات الأخرى الموصوفة أعلاه، أيضًا التدليك والتمارين العلاجية.
لزيادة فعالية العلاج، ينبغي أن تؤخذ بعض الفروق الدقيقة في الاعتبار:
1. لا تأخذ حمام شمس. حاول تجنب تعريض بشرتك لأشعة الشمس المباشرة.
2. القضاء على أي اهتزازات.
3. لا تصاب بالبرد الشديد.
4. ارتداء الملابس الدافئة.
5. التوقف عن التدخين والمشروبات التي تحتوي على الكافيين.
تصلب الجلد والحمل
تصلب الجلد والحمل أمران غير متوافقين عمليا، لأن المرض يضعف جسم المرأة بشكل كبير وإذا رفضت الإجهاض فهناك خطر نتيجة قاتلة. ومع ذلك، فإن المرضى، كقاعدة عامة، لا يواجهون صعوبات في الحمل. في 83% من الحالات، تلد النساء أطفالاً قابلين للحياة، وفي 17% تنتهي حالات الحمل بالإجهاض. لاحظت بما فيه الكفاية مستوى عالالمضاعفات - انفصال المشيمة، والشذوذات نشاط العملإلخ. الأطفال المبتسرون يظهرون تشوهات.العلاجات الشعبية في علاج تصلب الجلد
تاخذ في اجزاء متساويةالأعشاب التالية: البرسيم الحلو، التوت، نبتة سانت جون، العقدة، التوت البري، النعناع، جذور الهندباء، التوت البري، اليارو وختم ناعما. قم بتحضير 50 جرام من الأعشاب المختلطة مع لتر من الماء واتركها طوال الليل في مكان دافئ. ثم تمر عبر منخل. يوصى بتناول التسريب لمدة شهرين على الأقل، ثم أخذ استراحة (أسبوعين) وتكرار الدورة.لتلقي العلاج تصلب الجلد البؤرييتم تطبيق المراهم موضعيا. بحاجة للخلط مرهم الإكثيولمع عصير الصبار وينطبق على البقع. يكون التأثير أكثر وضوحًا إذا أخذ المريض حمام بخار قبل الضغط.
اخبزي البصل في الفرن حجم متوسط، ثم طحنها. نسكب ملعقة كبيرة من البصل مع الكفير (ملعقتين كبيرتين) ونضيف ملعقة صغيرة من العسل. تخلط جيدا. تطبيق الكمادات ليلا 4 مرات في الأسبوع.
الوقاية من الأمراض
الوقاية من تصلب الجلد تتكون من القضاء على عوامل الخطر.تصلب الجلد هو مرض النسيج الضام، وترتبط المظاهر الرئيسية له بضعف إمدادات الدم وضغط الأعضاء والأنسجة. من بين المرضى، تسود النساء (النسبة التقريبية للنساء إلى الرجال هي 6: 1).
الأسباب
أسباب المرض غير معروفة. يُعتقد أن تصلب الجلد يتطور تحت تأثير بعض العوامل الخارجية لدى الأشخاص الذين يعانون من اضطرابات وراثية معينة. ل عوامل خارجيةالتي يمكن أن تثير تطور تصلب الجلد تشمل
- الفيروسات القهقرية (الفيروسات المضخمة للخلايا في المقام الأول) ،
- غبار الكوارتز والفحم،
- مادة متفاعلة،
- كلوريد الفينيل،
- بعض الأدوية(بليوميسين وعدد من الأدوية الأخرى المستخدمة للعلاج الكيميائي).
مظاهر تصلب الجلد
باعتباره مرضًا جهازيًا، يتميز تصلب الجلد بالضرر المتزامن للجلد والأوعية الدموية، الجهاز العضلي الهيكليوالأعضاء الداخلية، بما في ذلك القلب والرئتين والكلى والجهاز الهضمي.
صفة مميزة علامة مبكرةتصلب الجلد هو متلازمة رينود - نوبات عابرة من تشنج الأوعية الدموية في جلد الأطراف تحت تأثير البرد أو عندما ضغط عاطفي. سريريًا، تتجلى متلازمة رينود في مناطق محددة بوضوح من تغير لون الأصابع. في بداية نوبة تشنج الأوعية الدموية، يصبح لون الأصابع شاحبًا، والذي يتغير في غضون دقائق قليلة إلى اللون البنفسجي المزرق. بعد زوال التشنج واستعادة تدفق الدم، يصبح الجلد أحمر اللون ويصبح الجلد ورديًا بشكل مكثف.
في بعض المرضى، تكون هجمات تشنج الأوعية الدموية مصحوبة بشعور بتجميد اليدين أو التنميل أو ضعف الحساسية. خلال مرحلة احمرار الجلد، قد يشعر المرضى بألم في الأصابع.
يمكن أن يؤثر تشنج الأوعية الدموية أيضًا على أوعية جلد الوجه ومناطق أخرى. في هذه الحالات هناك التغييرات المميزةتلوين طرف الأنف والشفتين و آذان، فوق مفاصل الركبة.
العلامة الأكثر تحديدًا لتصلب الجلد هي تلف الجلد في شكل سماكة وضغط، والتي يتم ملاحظتها في الغالبية العظمى من المرضى. تختلف شدة وانتشار سماكة الجلد بين المرضى، ولكن سماكة الجلد في تصلب الجلد تبدأ دائمًا في الأصابع ويمكن أن تنتشر بعد ذلك إلى الأطراف والجذع.
في وقت واحد مع أصابع اليدين، غالبا ما يتم ملاحظة الأضرار التي لحقت بجلد الوجه، ونتيجة لذلك يتم تنعيم الطيات الأنفية والأمامية، تصبح الحدود الحمراء للشفاه أرق، والتي تظهر حولها التجاعيد الشعاعية.
مع المراقبة طويلة المدى، تتم ملاحظة مراحل تلف الجلد: التورم والسماكة والترقق. تميل سماكة الجلد إلى التقدم خلال السنوات الثلاث إلى الخمس الأولى من المرض. في المزيد مواعيد متأخرةالمرض، يصبح الجلد أقل كثافة ويبقى الضغط على الأصابع فقط.
غالبًا ما تكون علامة تصلب الجلد هي تلون شديد للجلد، محدود أو منتشر، مع وجود مناطق تعاني من نقص التصبغ أو فقدان التصبغ ("الملح والفلفل").
من الأعراض المميزة تقرحات على الأصابع، والتي يمكن أن تكون مؤلمة بشكل حاد. كما يتم ملاحظة آفات الجلد التقرحية في المناطق الأخرى المعرضة للضغط الميكانيكي: فوق مفاصل الكوع والركبة، في الكاحلين والكعبين.
نتيجة لضعف الدورة الدموية، تظهر ندوب على الأصابع وتحدد مناطق ترقق الجلد ("لدغة الفئران"). قد تظهر أيضًا ندوب على الأصابع بعد شفاء القرحة. بسبب موت بصيلات الشعر والعرق والغدد الدهنية، يصبح الجلد في أماكن الضغط جافًا وخشنًا، ويفقد الشعر.
تعتبر آلام المفاصل والتيبس الصباحي من المظاهر الشائعة لتصلب الجلد، خاصة في المراحل الأولىالأمراض.
نتيجة ضعف الدورة الدموية هي تدمير كتائب الأظافر، والذي يتجلى في تقصير وتشوه الأصابع.
يمكن أن يؤدي تلف العضلات إلى ضعف العضلات.
هزيمة الجهاز الهضمييتطور لدى 90% من مرضى تصلب الجلد. يتجلى تلف المريء في صعوبة البلع والحرقة المستمرة التي تشتد بعد الأكل. تلف المعدة و الاثنا عشرييتجلى في آلام البطن وانتفاخ البطن. هزيمة الأمعاء الدقيقةفي كثير من الأحيان يكون بدون أعراض، ولكن مع تغييرات واضحة، متلازمة ضعف الامتصاص المعويمع الإسهال وانتفاخ البطن وفقدان الوزن. نتيجة الأضرار التي لحقت الأمعاء الغليظة هي الإمساك.
يتطور تلف الرئة لدى أكثر من 70% من مرضى تصلب الجلد ويتجلى في زيادة ضيق التنفس والسعال المستمر.
تشمل المظاهر الشائعة الأخرى لتصلب الجلد متلازمة سجوجرن (20٪) و الغدة الدرقية(التهاب الغدة الدرقية هاشيموتو أو التهاب الغدة الدرقية دي كيرفان)، مما يؤدي إلى انخفاض في وظيفة الغدة الدرقية.
التشخيص
في ما يقرب من نصف الحالات، لوحظ زيادة في ESR لأكثر من 20 ملم / ساعة. مع نفس التردد، يتم الكشف عن علامات النشاط الالتهابي في تصلب الجلد: زيادة مستويات الفيبرينوجين والمصل المصلي. نادرًا ما تتم ملاحظة زيادة في مستويات بروتين سي التفاعلي.
يتم اكتشاف فقر الدم في 10-20% من المرضى، وقد يكون سببه نقص الحديد وفيتامين ب12، أو تلف الكلى، أو نخاع العظم. أهمية عظيمةلديه الكشف عن الأجسام المضادة الذاتية الخاصة بتصلب الجلد.
من بين الكثير طرق مفيدةبحث دور مهميلعب تنظير الشعيرات الدموية في سرير الظفر. تعتبر طرق دراسة دوران الأوعية الدقيقة، مثل قياس تدفق دوبلر بالليزر وتصوير التحجم وغيرها، ذات أهمية ثانوية في تشخيص تصلب الجلد بسبب التباين الكبير في النتائج.
علاج تصلب الجلد
يوصف العلاج دائمًا بشكل فردي، اعتمادًا على شكل المرض ومساره وطبيعة ومدى الآفات. وبالنظر إلى المسار التدريجي للمرض في معظم الحالات، من المهم لفت انتباه المريض إلى الحاجة إلى العلاج المستمر الإشراف الطبيوالفحوصات الدورية ل الكشف المبكرعلامات تطور المرض و تصحيح ممكنمُعَالَجَة.
يتم العلاج لغرض:
- الوقاية والعلاج من مضاعفات الأوعية الدموية.
- قمع تطور تليف الجلد والأعضاء الداخلية.
- الآثار على آليات الالتهاب المناعي لتصلب الجلد.
- الوقاية والعلاج من الأضرار التي لحقت بالأعضاء الداخلية.
يحتاج المرضى إلى تقليل الوقت الذي يقضونه في الشمس، وتجنب التعرض لفترات طويلة للبرد، التأثير المحليالاهتزازات. لتقليل تكرار وشدة نوبات تشنج الأوعية الدموية، يوصى بارتداءها ملابس دافئة، بما في ذلك الملابس الداخلية الدافئة والقبعات والجوارب الصوفية والقفازات (بدلاً من القفازات). وللغرض نفسه، ينصح المريض بالتوقف عن التدخين والتوقف عن شرب القهوة والمشروبات التي تحتوي على الكافيين.
الاتجاهات الرئيسية العلاج من الإدمانتصلب الجلد هي علاجات الأوعية الدموية ومضادات التليف والمثبطة للمناعة.
علاج الأوعية الدمويةيتم إجراؤها لتقليل تكرار وشدة نوبات متلازمة رينود وتحسين تدفق الدم وتشمل استخدام موسعات الأوعية الدموية، وكذلك الأدوية التي تؤثر على لزوجة الدم والتصاق الصفائح الدموية.
الأكثر فعالية موسعات الأوعية الدمويةهي حاصرات قنوات الكالسيوم (فيراباميل، جالوباميل، نيفيديبين، أملوديبين، نيكارديبين، إسراديبين، لاسيديبين، نيموديبين، نيترينديبين، ريوديبين، فيلوديبين، ديلتيازيم، سيناريزين، فلوناريزين).
الدواء المفضل هو نيفيديبين (مرادفات: كالسيجارد ريتارد، كوردافين، كورديبين، نيفيديكس، نيفيكارد)، الجرعة اليومية الفعالة منه هي 30-60 ملغ في ثلاث أو أربع جرعات. يقلل نيفيديبين بشكل كبير من تكرار وشدة، وفي بعض الحالات، من مدة نوبات تشنج الأوعية الدموية.
ما يقرب من ثلث المرضى الذين عولجوا بالنيفيديبين يصابون بآثار جانبية مميزة للأغلبية، من بينها الأكثر شيوعًا زيادة معدل ضربات القلب والصداع والدوخة واحمرار الوجه وتورم الساقين.
في الآونة الأخيرة، تم استخدام أشكال النيفيديبين بشكل متزايد طويل المفعول(مؤخر كالسيجارد، مؤخر كورديبين)، والتي تخلق تركيزًا ثابتًا نسبيًا للدواء في الدم وبالتالي تقلل التقلبات في ضغط الدم والآثار الجانبية المرتبطة بها.
إذا كان النيفيديبين غير قادر على التحمل، يمكن وصف أدوية أخرى. أملوديبين (أملوفاس، كالشيك، نورفاسك، نورموديبين) له تأثير طويل الأمد ويوصف مرة واحدة بجرعة 5-10 ملغ. الاكثر انتشارا آثار جانبيةأملوديبين هو تورم في الكاحلين، والذي يحدث في حوالي 50٪ من المرضى.
يوصف الإسراديبين (لومير). جرعة يومية 5 ملغ في جرعتين. إذا كان التأثير غير كاف وجيد التحمل، يمكن زيادة الجرعة اليومية إلى 10 ملغ. المضاعفات الأكثر شيوعًا لعلاج الإسراديبين هي صداعواحمرار الوجه.
فيلوديبين (أورونال، بلينديل، فيلوديل) بجرعة يومية قدرها 10-20 ملغ يقلل من تكرار وشدة تشنج الأوعية الدموية.
الديلتيازيم (التيازيم RR، الديازيم، ديلتازيم SR) بجرعة علاجية قدرها 180 ملغ / يوم أقل فعالية من النيفيديبين، ولكن يمكن تحمله بشكل أفضل. عند القبول جرعة أعلىقد يحدث تورم في الكاحلين والصداع.
في حالة وجود موانع أو عدم تحمل لحاصرات قنوات الكالسيوم، يتم استخدام أدوية موسعات الأوعية من مجموعات أخرى. على سبيل المثال، حاصرات مستقبلات ألفا الأدرينالية (ثنائي هيدروأرغوتامين، دوكسازوسين، نيسيرجولين، برازوسين، تيرازوسين). نتائج جيدةتمت ملاحظته أثناء العلاج بمستخلص موحد من الجنكة بيلوبا (تاناكان - أقراص 40 مجم 3 مرات في اليوم). بخاصة الحالات الشديدة(على سبيل المثال، ارتفاع ضغط الدم الرئوي، الأزمة الكلوية، الغرغرينا) استخدم البروستاجلاندين E1 الاصطناعي (ألبروستاديل) بجرعة 20-40 ميكروغرام عن طريق الوريد لمدة 15-20 يومًا أو نظائر البروستاسيكلين (إيلوبروست).
فعالية العلاج المظاهر الوعائيةيزداد تصلب الجلد مع إدراج الأدوية التي تعمل على تحسين تدفق الدم - العوامل المضادة للصفيحات ( حمض أسيتيل الساليسيليك، الجنكة بيلوبا، ديبيريدامول، البنتوكسيفيلين، تيكلوبيدين) وإذا لزم الأمر، مضادات التخثر (أسينوكومارول، الوارفارين، هيبارين الصوديوم، دالتيبارين الصوديوم، نادروبارين الكالسيوم، إنوكسابارين الصوديوم، إيثيل بيسكوماسيتات).
إن الجمع بين موسعات الأوعية الدموية والعوامل المضادة للصفيحات يجعل من الممكن وصف الحد الأدنى من الجرعة الفعالة لكل من هذه الأدوية وبالتالي تقليل التردد آثار جانبية. ولهذا الغرض، يستخدم البنتوكسيفيلين على نطاق واسع بجرعة يومية قدرها 600-1200 ملغ. في حالات متعددة ومقاومة العلاج التقليدي الآفات التقرحيةهو مبين دورات قصيرة(10-15 يومًا) ويفضل أن يكون العلاج بالهيبارين منخفض الوزن الجزيئي.
العلاج المضاد للليفالمنصوص عليها عندما شكل منتشرتصلب الجلد. D-بنسيلامين، الدواء الرئيسي الذي يمنع تطور التليف، يعطل تخليق الكولاجين عن طريق تحطيم الروابط المتقاطعة بين الجزيئات المصنعة حديثًا.
يعمل البنسيلامين (أرتامين، كوبرينيل) على روابط مختلفة الجهاز المناعي. جرعة فعالةالدواء 250-500 ملغ / يوم. يؤخذ البنسيلامين حصريًا على معدة فارغة. إذا تطورت آثار جانبية (ألم في المعدة، فرط الحساسية، انخفاض مستويات كريات الدم البيضاء و/أو الصفائح الدموية في الدم)، تفاعلات المناعة الذاتيةالخ) من الضروري تقليل الجرعة أو إيقاف الدواء. أساس التوقف عن تناول البنسلامين هو إفراز البروتين في البول بما يزيد عن 2 جم/اليوم. بسبب تردد عاليالآثار الجانبية (تصل إلى 25٪)، والتي غالبا ما تعتمد على الجرعة، أثناء العلاج من الضروري مراقبة المرضى بعناية، وإجراء اختبارات الدم والبول كل أسبوعين في الأشهر الستة الأولى من العلاج، ثم مرة واحدة في الشهر.
العلاج المضاد للالتهابات(ديكلوفيناك، ايبوبروفين، كيتوبروفين، ميلوكسيكام، نيميسوليد، بيروكسيكام، سيلوكسيب) في المعيار الجرعات العلاجيةيستخدم لعلاج المظاهر العضلية المفصلية لتصلب الجلد والحمى المستمرة.
توصف الهرمونات (بيتاميثازون، هيدروكورتيزون، ديكساميثازون، ميثيل بريدنيزولون، بريدنيزولون، تريامسينولون - لا يزيد عن 15-20 ملغ / يوم) علامات واضحةالنشاط الالتهابي وفي المرحلة المبكرة (الذمية) من تصلب الجلد، ولكنها لا تؤثر على تطور التليف. تناول جرعات أعلى يزيد من خطر الإصابة بتلف الكلى.
إذا تأثر المريء، يوصى بتقسيم الوجبات بشكل متكرر. للقضاء على ضعف البلع، توصف المنشطات في دورات قصيرة: دومبيريدون، ميكلوزين، أوندانسيترون، ميتوكلوبراميد. لعلاج التهاب المريء الارتجاعي – مثبطات مضخة البروتون (أوميبرازول 20 ملغ / يوم، لانسوبرازول 30 ملغ / يوم، رابيبروزول، وما إلى ذلك). في حالة تطور فتق الحجاب الحاجز، تتم الإشارة إلى العلاج الجراحي.
للأضرار التي لحقت الأمعاء الدقيقة، استخدم مضادات الميكروبات: الاريثروميسين (سينيريت، الاريثروميسين، إيريفلويد)، سيبروفلوكساسين (كوينتور، سيفلوكس، سيبروفين، سيبروميد، سيبروفلوكساسين)، أموكسيسيلين (رانوكسيل، فليموكسين سولوتاب، هيكونسيل)، ميترونيدازول (ميترونيدازول، تريكوبولوم).
يجب استبدال المضادات الحيوية كل 4 أسابيع لمنع تطور المقاومة الميكروبية. في مرحلة مبكرةتوصف الحركات الحركية.
إذا تأثرت الرئتان، يتم وصف جرعات منخفضة من البريدنيزولون والسيكلوفوسفاميد. تأثير جيدلوحظ في معظم الحالات مع العلاج النبضي الوريدي باستخدام سيكلوفوسفاميد بجرعة 1 جم / م 2 / شهر بالاشتراك مع بريدنيزولون بجرعة 10-20 مجم يوميًا. يستمر العلاج بالنبض باستخدام السيكلوفوسفاميد الجرعة المحددةلمدة 6 أشهر على الأقل (إذا لم تكن هناك آثار جانبية). مع ديناميات إيجابية لاختبارات وظائف الرئة و التغيرات الشعاعيةتزداد الفترة الفاصلة بين علاج النبض بالسيكلوفوسفاميد إلى شهرين، وإذا تم الحفاظ على الديناميكيات الإيجابية - 3 أشهر. يجب أن يستمر العلاج النبضي بالسيكلوفوسفاميد لمدة عامين على الأقل.
تنبؤ بالمناخ
يظل تشخيص تصلب الجلد هو الأكثر سلبية بين المرضى أمراض جهازيةالنسيج الضام ويعتمد إلى حد كبير على شكل ومسار المرض. وفقا لنتائج 11 دراسة، فإن معدل البقاء على قيد الحياة لمدة 5 سنوات للمرضى الذين يعانون من تصلب الجلد يتراوح من 34 إلى 73٪ ويبلغ متوسطه 68٪.
عوامل إنذارات ضعيفة أو تشخيص طبي ضعيفنكون:
- قائمة موحدة؛
- سن ظهور المرض أكثر من 45 سنة؛
- جنس الذكور.
- التليف الرئوي وارتفاع ضغط الدم الرئوي وعدم انتظام ضربات القلب وتلف الكلى في السنوات الثلاث الأولى من المرض.
- فقر الدم، ارتفاع ESR، إفراز البروتين في البول في بداية المرض.
يخضع جميع المرضى الذين يعانون من تصلب الجلد مراقبة المستوصف. يتم إجراء فحص طبي كل 3 إلى 6 أشهر، اعتمادًا على مسار المرض ووجود وشدة الأضرار التي لحقت بالأعضاء الداخلية. في نفس الوقت عام و الاختبارات البيوكيميائيةالدم والبول. يوصى بالاختبار الوظيفي التنفس الخارجيو إيكو سي جي.
يجب مراقبة المرضى الذين يتناولون الوارفارين مؤشر البروثرومبينوالنسبة الطبيعية الدولية، وعند العلاج بالسيكلوفوسفاميد - تحقق اختبارات عامةالدم والبول مرة واحدة كل 1-3 أشهر.