Prima o poi tutte le persone invecchiano e il corpo invecchia con loro. Colpisce principalmente il cuore, il cervello e il midollo spinale. Se il cuore smette di affrontare adeguatamente il suo compito - pompare il sangue - nel tempo ciò influenzerà lo stato del cervello, le cui cellule non riceveranno abbastanza nutrienti per sostenere la vita.
Secondo varie fonti, dal 50 al 70% degli anziani (oltre i 60 anni) soffre di una malattia simile.
Sintomi di distrofia della sostanza del cervello
Qualsiasi malattia è meglio prevenire che curare in seguito, e per questo è necessario saperlo manifestazioni esterne(segni e sintomi.
- Primo stadio. Nella prima coppia, la persona si sente un po' stanca, letargica, ha le vertigini e non dorme bene. Ciò è dovuto alla cattiva circolazione del sangue nel cervello. Il grado di importanza cresce insieme allo sviluppo delle malattie vascolari: deposizione di colesterolo, ipotensione, ecc.
- Seconda fase. Nella seconda fase, nel cervello appare il cosiddetto "centro della malattia", il danno alla sostanza cerebrale si approfondisce a causa della cattiva circolazione sanguigna. Le cellule non ricevono nutrimento sufficiente e muoiono gradualmente. L'inizio di questa fase è indicato da disturbi della memoria, perdita di coordinazione, rumore o "spari" nelle orecchie e forti mal di testa.
- Terza fase. A causa della natura circolare del flusso ultima fase, il focus della malattia si sposta ancora più in profondità, i vasi colpiti portano troppo poco sangue al cervello. Il paziente mostra segni di demenza, mancanza di coordinazione dei movimenti (non sempre), è possibile una disfunzione degli organi di senso: perdita della vista, dell'udito, tremore delle mani, ecc.
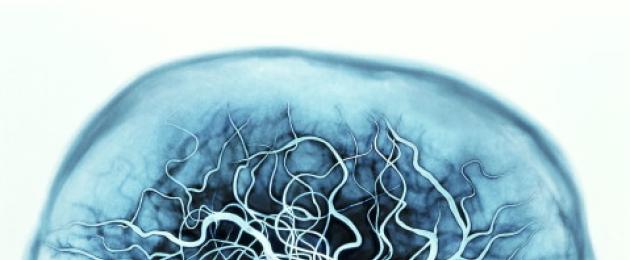
È possibile stabilire l'esatto cambiamento nella sostanza del cervello utilizzando la risonanza magnetica.
In assenza di trattamento, nel tempo, si manifestano malattie come:
- . La forma più comune di degenerazione del sistema nervoso.
- La malattia di Pick. Rara malattia progressiva sistema nervoso manifestato da 50-60 anni.
- Malattia di Huntington. Malattia genetica del sistema nervoso. sviluppo da 30-50 anni.
- Sindrome cardiocerebrale (compromissione delle funzioni di base del cervello dovuta a patologia cardiaca).
Ragioni del cambiamento
Come già accennato, la causa principale della manifestazione della malattia è danno vascolare che inevitabilmente si presentano con l’età. Ma per alcuni queste lesioni sono minime: piccoli depositi di colesterolo, per esempio, mentre per altri si trasformano in patologie. Quindi, a un cambiamento nella sostanza del cervello carattere distrofico portare a malattie:
- Ischemia. Questa malattia è principalmente caratterizzata da una violazione della circolazione sanguigna del cervello.
- Osteocondrosi cervicale.
- Tumore (o).
- Grave lesione alla testa. IN questo caso l'età non conta.
Gruppo di rischio
Qualsiasi malattia ha un gruppo a rischio, le persone che ne fanno parte dovrebbero stare estremamente attente. Se una persona ha malattie simili, allora rientra nel gruppo a rischio primario, se solo predisposizioni, quindi in quello secondario:
- Soffre di malattie del sistema cardiovascolare: ipotensione, ipertensione, ipertensione, distonia.
- Pazienti con diatesi, diabete mellito o ulcere allo stomaco.
- Coloro che sono in sovrappeso o hanno un'abitudine alimentare malsana.
- Essere in uno stato di depressione cronica (stress) o condurre uno stile di vita sedentario.
- Persone di età superiore ai 55-60 anni, indipendentemente dal sesso.
- Chi soffre di reumatismi.
Per le persone del principale gruppo a rischio, prima di tutto è necessario curare la malattia di base, seguita dal recupero del cervello. Particolare attenzione dovrebbe essere prestata ai pazienti con ipertensione e tutte le sue manifestazioni.
Come superare?
Nonostante la complessità della malattia e i problemi legati alla sua diagnosi, ogni persona può evitare un simile destino aiutando il proprio corpo a combattere i segni della vecchiaia o le conseguenze di un grave infortunio. Per fare ciò, segui semplici regole.
in primo luogo, condurre uno stile di vita attivo. Cammina o fai jogging per almeno due ore al giorno. camminare aria fresca: nella foresta, nel parco, in giro fuori città, ecc. Gioca a giochi all'aperto che corrispondono alle capacità fisiche: basket, palla da pioniere, pallavolo, tennis o ping pong, ecc. Maggiore è il movimento, più attivamente funziona il cuore e i vasi sanguigni diventano più forti.
In secondo luogo, nutrizione appropriata. Eliminare o ridurre al minimo il consumo di alcol, cibi eccessivamente dolci e salati e fritture. Questo non significa che devi trattenerti la dieta più rigorosa! Se vuoi la carne, non è necessario friggerla o sgocciolare la salsiccia, è meglio bollirla. Stessa cosa con le patate. Invece di torte e pasticcini, di tanto in tanto potete concedervi delle torte di mele e fragole fatte in casa. Tutti i piatti e i prodotti dannosi possono essere sostituiti con i loro equivalenti.
Terzo, evitare situazioni stressanti e superlavoro. Lo stato mentale di una persona influisce direttamente sulla sua salute. Non lavorare troppo, riposa, se sei stanco, dormi almeno 8 ore al giorno. Non sovraccaricarti di attività fisica.
Il quarto, Sottoponiti a controlli medici 1-2 volte l'anno per controllare lo stato del corpo. Soprattutto se sei già in cura!
È meglio non cercare di aiutare il proprio corpo con “metodi casalinghi”: bere medicinali da soli, fare iniezioni, ecc. Seguire le istruzioni del medico, seguire le procedure che prescriverà. A volte, per determinare l'accuratezza della diagnosi, è necessario sottoporsi a numerose procedure, l'esecuzione dei test è una situazione normale.
Un medico responsabile non prescriverà mai farmaci se non è sicuro dell’accuratezza della diagnosi.
RM per lesioni cerebrali focali
Lesioni focali Le lesioni focali del cervello possono essere causate da traumi, malattie infettive, atrofia vascolare e molti altri fattori. Spesso i cambiamenti degenerativi sono accompagnati da problemi associati alla violazione delle normali funzioni vitali e al coordinamento dei movimenti umani.
- Contenuto:
- Segni di lesioni focali
Segni di lesioni focali
Tutte le violazioni dell'attività del cervello si riflettono nelle funzioni quotidiane naturali della vita umana. La posizione della lesione influisce sul lavoro organi interni e sistema muscolare.
Un cambiamento nella genesi vascolare può portare a disturbi mentali, causare un aumento della pressione sanguigna, ictus e altre conseguenze spiacevoli. D'altra parte, i focolai sottocorticali potrebbero non avere manifestazioni cliniche ed essere asintomatici.
Uno dei segni chiari della presenza di una lesione focale è:
- Ipertensione: la mancanza di apporto di ossigeno al cervello causata dalla degenerazione vascolare porta al fatto che il cervello accelera e aumenta la circolazione sanguigna.
- crisi epilettiche.
- Disturbi mentali: si verificano nella patologia degli spazi subaracnoidei, accompagnati da emorragia. Allo stesso tempo si può osservare una congestione del fondo. Una caratteristica della patologia è la rapida formazione di oscuramento, rottura dei vasi sanguigni e rottura della retina, che consente di determinare il probabile sito di una lesione focale.
- Ictus: cambiamenti focali chiaramente definiti nel cervello di natura vascolare alla risonanza magnetica consentono di stabilire uno stato pre-ictus e prescrivere una terapia appropriata.
- Sindrome del dolore - mal di testa cronico, emicrania può indicare la necessità di un esame generale del paziente. Ignorare i sintomi può portare alla disabilità o alla morte.
- Contrazioni muscolari involontarie.
Segni di singoli cambiamenti focali nella sostanza del cervello di natura discircolatoria alla risonanza magnetica significano che il paziente presenta alcune deviazioni nel lavoro del sistema vascolare. Molto spesso è associato all'ipertensione. Il medico curante fornirà la diagnosi e la spiegazione dei risultati dello studio.
Effettuare la diagnostica dei cambiamenti
Il quadro dei cambiamenti focali nella sostanza del cervello di natura distrofica si osserva, secondo varie fonti, dal 50 all'80% di tutte le persone con l'avanzare dell'età. L'ischemia, a seguito della quale si interrompe il normale afflusso di sangue, provoca cambiamenti provocatori nei tessuti molli. La tomografia a risonanza aiuta a identificare le cause dei disturbi e condurre un'analisi differenziale della malattia.
Piccoli cambiamenti focali, che inizialmente non destano preoccupazione, possono provocare un ictus. Inoltre, possono indicare focolai di aumentata ecogenicità di origine vascolare causa oncologica violazioni.
L'identificazione tempestiva del problema aiuta ad assegnare il massimo terapia efficace. Il focus della genesi discircolatoria, chiaramente visibile alla risonanza magnetica, può indicare le seguenti patologie:
- negli emisferi grande cervello- indica le seguenti possibili cause: blocco del flusso sanguigno dell'arteria vertebrale destra a causa di un'anomalia congenita o di una placca aterosclerotica. La condizione può essere accompagnata da un'ernia della colonna cervicale.
- Nella sostanza bianca del lobo frontale, le cause dei cambiamenti possono essere l'ipertensione ordinaria, soprattutto dopo una crisi. Alcune anomalie e singoli piccoli focolai nella sostanza sono congeniti e rappresentano una minaccia per la vita normale. Le paure sono causate dalla tendenza ad aumentare l'area della lesione, nonché dai cambiamenti associati con funzioni motorie compromesse.
- Molteplici cambiamenti focali nella sostanza del cervello indicano la presenza di gravi deviazioni nella genesi. Può essere causato sia da uno stato prima di un ictus, sia da demenza senile, epilessia e molte altre malattie, il cui sviluppo è accompagnato da atrofia vascolare.
Se la conclusione della risonanza magnetica indica la diagnosi: "segni di danno cerebrale multifocale di natura vascolare" - questo è motivo di alcune preoccupazioni. Il medico curante dovrà stabilire la causa dei cambiamenti e determinare i metodi della terapia conservativa e riparativa.
D'altra parte, i cambiamenti microfocali si verificano in quasi tutti i pazienti dopo 50 anni. I fuochi sono visibili nella modalità angiografia, se la causa è una violazione della genesi.
Se viene rilevato un focus di natura distrofica, il terapeuta prescriverà sicuramente la raccolta dell'anamnesi generale del paziente. In assenza di ulteriori motivi di preoccupazione, si raccomanda di monitorare regolarmente le tendenze nello sviluppo della patologia. Possono essere prescritte sostanze per stimolare la circolazione.
I cambiamenti nella sostanza del cervello di natura distrofica-discircolatoria indicano problemi più seri. La pressione e la mancanza di circolazione possono essere causate da traumi o altre cause.
Segni di danno cerebrale a piccola focale con eziologia vascolare di moderata espansione possono causare la diagnosi di encefalopatia, congenita e acquisita. Alcuni farmaci possono solo aggravare il problema. Pertanto, il terapista controllerà la relazione tra farmaco e ischemia.
Eventuali alterazioni patologiche e degenerative dovranno essere ben studiate e verificate. È stata determinata la causa della lesione focale e, in base ai risultati della risonanza magnetica, è stata prescritta la prevenzione o il trattamento della malattia rilevata.
Ogni persona prima o poi inizia a invecchiare. Insieme ad esso, tutto il corpo invecchia. L’invecchiamento colpisce principalmente il cervello. C'è un guasto nel sistema del cuore e dei vasi sanguigni. La causa di tali fallimenti è l'insufficiente circolazione del sangue nel cervello e nel midollo spinale.
La violazione della circolazione cerebrale è divisa in:
- focale,
- diffondere.
Se una persona è malata di ischemia, nel cervello si verificano cambiamenti locali nella materia grigia del cervello, a causa della mancanza di afflusso di sangue al cervello. Questa condizione può essere osservata dopo l'osteocondrosi del collo della colonna vertebrale o un ictus, quando le arterie dei vasi attraverso i quali il sangue entra nel cervello vengono interrotte. I cambiamenti nella sostanza del cervello della testa possono portare a qualsiasi lesione o tumore.
Cambiamenti focali
La violazione dell'integrità del tessuto cerebrale in qualsiasi luogo è chiamata cambiamento focale nella sostanza cerebrale della testa di natura distrofica. Di norma, queste sono quelle parti del cervello che praticamente non ricevono nutrienti. In questo stato, i processi tissutali si riducono e la parte interessata del cervello inizia a funzionare male.
I cambiamenti focali nella sostanza del cervello includono:
- piccole cisti,
- Piccoli focolai di necrosi
- cicatrici gliomesodermiche,
- Cambiamenti assolutamente insignificanti nella sostanza del cervello.
Singoli cambiamenti focali nella sostanza del cervello della testa di natura distrofica danno i seguenti sintomi che una persona semplicemente non può fare a meno di notare:
- Frequente e doloroso
- parestesia,
- Vertigini,
- ipercinesia,
- Paralisi,
- violazione del coordinamento dei movimenti,
- Intelligenza ridotta
- perdita di memoria,
- Disturbi della sfera emotiva,
- disturbi della sensibilità,
- atassia,
- Agrafia.
All'esame, il medico dovrà identificare la causa della comparsa di gravi cambiamenti nella sostanza del cervello e delle malattie che li accompagnano:
- distonia vasomotoria,
- Aterosclerosi,
- Varie malattie somatiche
- ipertensione arteriosa,
- Aneurisma nel midollo spinale e
- Sindrome cardiocerebrale.
Quando compare la malattia?
Cambiamenti focali locali nella sostanza del cervello di natura distrofica si verificano dopo settant'anni e sono caratterizzati da manifestazioni di demenza senile. Con questa malattia si verifica un disturbo del pensiero o demenza. Le malattie dominanti includono:
- Il morbo di Alzheimer,
- La malattia di Pick
- Malattia di Huntington.
A proposito, singoli cambiamenti focali nella sostanza del cervello di natura distrofica possono verificarsi non solo nella vecchiaia, ma anche nelle persone giovani e di mezza età. Qualsiasi infezione o lesione meccanica può compromettere l'integrità o la pervietà dei vasi sanguigni che alimentano la testa e midollo spinale.
Come trattare?
Nel trattamento, la cosa principale è avere il tempo di riconoscere la malattia, quando i sintomi dei cambiamenti focali nella sostanza del cervello non sono ancora così pronunciati e il processo di cambiamento può ancora essere invertito. Per migliorare l'afflusso di sangue al cervello verranno prescritte molte misure terapeutiche diverse: normalizzazione del riposo e del lavoro, scelta della dieta giusta, uso di sedativi e analgesici. Verranno prescritti farmaci che migliorano l'afflusso di sangue al cervello. Al paziente può essere offerto un trattamento sanatorio.
Chi è suscettibile alla malattia?
Gli individui subiscono un unico cambiamento focale nella sostanza del cervello della testa di natura distrofica:
- Soffrendo di diabete,
- Pazienti con aterosclerosi
- Chi soffre di reumatismi. Queste persone devono prima curare la malattia principale, seguire dieta speciale, segui e, naturalmente, visita regolarmente il tuo medico.
I cambiamenti focali locali nella sostanza del cervello possono essere curati se affrontati in modo qualificato e tempestivo. Sfortunatamente, solo i cambiamenti senili nella sostanza del cervello sono difficili da trattare.
Ad oggi, gli specialisti hanno identificato un gran numero di malattie associate alle lesioni vasi cerebrali.
È carino gravi violazioni che può portare a:
- disordini mentali;
- perdita parziale di memoria;
- ictus o attacchi di cuore.
Ecco perché il paziente dovrebbe ricevere trattamento immediato.
Qual è la genesi vascolare del cervello.
Genesi vascolare- questa non è una malattia, ma solo un'indicazione della natura della malattia. Si riferisce a disturbi circolatori, che molto spesso diventano causa di infarti, ictus e varie altre malattie. La genesi vascolare si verifica oggi abbastanza spesso.
Cause della malattia.
Prima di curare qualsiasi malattia, devi sapere cause il suo verificarsi. Il processo di guarigione dipende da questo.
I seguenti fattori possono provocare l'insorgenza di disturbi circolatori: 
- fatica;
- vari ferita alla testa;
- surplus peso;
- abuso bevande alcoliche e sostanze stupefacenti;
- aneurismi;
- sedentario Stile di vita;
- ridotto pressione arteriosa;
- zucchero diabete;
- vari malattie del cuore e del sistema circolatorio;
- osteocondrosi;
- aritmia.
Le malattie compaiono in vari forme.
Può essere:
- disturbi della circolazione sanguigna nel cervello. Possono essere cerebrali o focali. Ma con il giusto metodo di trattamento, il processo è reversibile ed è del tutto possibile ripristinare le funzioni;
- blocco delle arterie. In questo caso, la nutrizione del cervello viene ridotta o completamente interrotta, il che porta alla morte cellulare. Il trattamento viene effettuato solo con un metodo chirurgico;
- rottura del vaso. In poche parole, un ictus, che può essere ischemico o emorragico.
Sintomi della genesi vascolare.
Segni generali che accompagnano la genesi vascolare:
- aritmia. Si tratta di violazioni evidenti (fino a novanta battiti al minuto) del polso anche durante un periodo di completo riposo;
- ipertensione arteriosa episodica o ricorrente inspiegabile(più di centoquaranta mm Hg);
- debolezza irragionevole negli arti;
- mal di testa o vertigini. Va notato che la loro natura dipende direttamente dal tipo di disturbi circolatori;
- disturbo dell'attenzione. I pazienti non riescono a concentrarsi ed evidenziare la cosa principale da una grande quantità di informazioni;
- fatica.
La diagnosi può essere fatta con precisione in base al dolore provato dal paziente. Pertanto, è necessario prestare attenzione al suo carattere.
Un crescente ronzio alla testa, dolore lancinante e sensazione di polso compaiono con cambiamenti nelle arterie craniocerebrali. Molto spesso, i sintomi compaiono in sottofondo alta pressione. Nell'ultimo stadio della malattia, il dolore inizia ad acquisire un carattere sordo, spesso appare la nausea.
Con una grande pienezza delle vene del cervello, una persona si sente pesantezza nella parte posteriore della testa, che indica il focus della violazione in quest'area. Mal di testa V mattina gli esperti spiegano che in posizione verticale il deflusso del sangue avviene in modo più efficiente. Succede spesso, e viceversa: in questa posizione la circolazione rallenta, il che porta a dolore e insonnia.
Uno dei principali segni della genesi vascolare sono alcuni disordini mentali. La manifestazione più importante della presenza della malattia è un periodo di sonno superficiale e di breve durata. Il paziente si sente sempre stanco e debole dopo il risveglio. In questo caso solo l’attività fisica può aiutare.
Varie manifestazioni di genesi vascolare di questa natura includono:
- sensibilità a luce luminosa o suono;
- aumento dell'irritabilità;
- attenzione e memoria compromesse;
- lacrime.
Vale la pena notare che il paziente in questo caso comprende perfettamente le sue condizioni. In caso di disturbo mentale è necessario prestare attenzione al fatto che è difficile per il paziente ricordare l'evento, la sua data e la cronologia.
Nel caso in cui la malattia progredisca, si intensifica anche lo stato astenico, il che significa che compaiono:
- ansia,
- incertezza,
- costante malcontento e irritabilità senza alcuna buona ragione.
Il trattamento viene effettuato dal punto di vista medico.
Focolaio di sostanza bianca di origine vascolare
Rispetto alla materia grigia, la sostanza bianca ha un numero molto maggiore di lipidi e una minore quantità di acqua.
Nelle malattie del sistema nervoso, la lesione della sostanza bianca può manifestarsi: 
- come la sclerosi multipla. Quando si diagnostica la malattia, viene utilizzata la risonanza magnetica e viene rilevato un focus di maggiore densità, che si trova nel cervelletto, nel corpo calloso e può essere multiplo;
- encefalomielite. Il centro dell'evento è situato nelle regioni sottocorticali del cervello e, in presenza di più regioni, sono capaci di fondersi;
- Panencefalite sclerosante. Il focus di questa malattia è localizzato nei gangli della base;
- neurosarcoidosi. Spesso colpisce la membrana del cervello, così come la messa a fuoco si verifica nella ghiandola pituitaria, nel chiasma, nell'ipotalamo.
Piccole lesioni del cervello
malattie, provocando apparenze sono piccoli focolai di origine vascolare cronico.
Le ragioni potrebbero essere:
- ipertensione;
- cisti;
- morte dei tessuti;
- cicatrici intracerebrali che possono rimanere dopo lesioni alla testa;
- aterosclerosi;
- aneurisma;
- altri vari disturbi della circolazione sanguigna del cervello o del midollo spinale.
Questa malattia colpisce più spesso gli uomini di età superiore ai cinquantacinque anni con una predisposizione ereditaria. Si sviluppa sullo sfondo dell'ipertensione.
Diagnosi della genesi vascolare.
Risonanza magneticaè uno dei metodi più utilizzati per rilevare i disturbi cerebrovascolari. Grazie a Immagine 3D uno specialista può analizzare tutti i processi in corso e vedere violazioni o neoplasie.
Metodo risonanza magnetica utilizzato principalmente per la diagnosi. Applicare lo stesso esami neurologici ed ecografia tessuti cerebrali.
La complessità della diagnosi della genesi vascolare sta nel fatto che queste malattie Non ho acuto
 perdite e sono accompagnati da sintomi vaghi.
perdite e sono accompagnati da sintomi vaghi.
Per scoprirlo diagnosi accurata il medico dovrebbe raccogliere i test il più attentamente possibile ed è necessaria anche l'osservazione a lungo termine.
Ulteriori modi per studiare le malattie di origine vascolare sono:
- spettroscopia;
- diagnostica attività elettrica cellule cerebrali;
- scansione fronte-retro;
- tomografia a positroni;
- tomografia con radionuclidi.
Trattamento della genesi vascolare.
Tutte le procedure per il trattamento di malattie e disturbi della circolazione sanguigna del cervello vengono eseguite con l'obiettivo di eliminare ipertensione e sintomi aterosclerotici.
Per il corretto funzionamento del cervello, normale pressione sanguigna, i processi fisico-chimici procederanno correttamente. Inoltre, è necessario normalizzare lo stato del metabolismo dei grassi.
Utilizzato per ripristinare la funzione cerebrale trattamento farmacologico.
Metodi utilizzati nel trattamento della genesi vascolare rimozione della placca per ripristinare la normale circolazione. La parte del vaso danneggiata può essere sostituita con un intervento chirurgico.
Nel recupero, un ruolo importante è giocato dal periodo di riabilitazione del paziente. Per questo vengono utilizzate procedure fisioterapeutiche e vari esercizi fisici volti a migliorare la circolazione sanguigna.
Può essere difficile identificare le malattie di origine vascolare, poiché la malattia non presenta sintomi pronunciati e una forma acuta. Per effettuare una diagnosi corretta, magnetico risonanza magnetica, spettroscopia, duplescan e osservazione a lungo termine del paziente.
Sullo sfondo dell'insufficienza circolatoria, si sviluppano cambiamenti focali nella sostanza del cervello di natura discircolatoria. Il cervello viene rifornito di sangue da 4 pool vascolari: due carotidi e due vertebrobasilari. Normalmente, questi pool sono interconnessi nella cavità cranica, formando anastomosi. Questi composti consentono al corpo umano di compensare a lungo la mancanza di flusso sanguigno e la carenza di ossigeno. Nelle aree in cui si verifica una carenza di sangue, il sangue scorre da altre piscine per traboccamento. Se questi vasi anastomotici non sono sviluppati, allora parlano di un circolo aperto di Willis. Con una tale struttura dei vasi sanguigni, l'insufficienza circolatoria porta alla comparsa di cambiamenti focali nel cervello, sintomi clinici.
La diagnosi più comune negli anziani, fatta solo sulla base dei reclami, è l'encefalopatia discircolatoria. Tuttavia, va ricordato che si tratta di un disturbo circolatorio cronico e costantemente progressivo che si sviluppa a causa della sofferenza dei capillari cerebrali, che è associato allo sviluppo un largo numero microcolpi. Il danno cerebrale focale può essere diagnosticato solo se vengono soddisfatti determinati criteri:
- ci sono segni di danno cerebrale, che possono essere confermati oggettivamente;
- sintomi clinici in costante progressione;
- la presenza di una relazione diretta tra il quadro clinico e strumentale durante ulteriori metodi di esame;
- la presenza di una malattia cerebrovascolare in un paziente, che è un fattore di rischio per lo sviluppo di danno cerebrale focale;
- l'assenza di altre malattie alle quali potrebbe essere associata l'origine del quadro clinico.
I cambiamenti focali nella sostanza del cervello di natura discircolatoria si manifestano con disturbi della memoria, dell'attenzione, del movimento, della sfera emotivo-volitiva.
L'influenza principale sullo stato funzionale e sull'adattamento sociale del paziente è esercitata dai disturbi cognitivi. Quando c'è una lesione focale della sostanza del cervello nella regione dei lobi frontali e temporali emisfero dominante, poi c'è una diminuzione della memoria dell'attenzione, un rallentamento dei processi di pensiero, una violazione della pianificazione e dell'esecuzione coerente del lavoro di routine quotidiano. I disturbi cognitivi sono spiegati dalla distrofia del cervello di origine vascolare. Con lo sviluppo di cambiamenti focali neurodegenerativi nel cervello, una persona cessa di riconoscere oggetti familiari, soffre di linguaggio, si uniscono disturbi emotivi e di personalità. Appare per primo sindrome astenica E stati depressivi rispondere scarsamente al trattamento antidepressivo.
I disturbi distrofici e degenerativi progressivi portano alla comparsa dell'egocentrismo, non c'è controllo sulle emozioni, si sviluppa una reazione inadeguata alla situazione.
I disturbi del movimento si manifestano con barcollamenti nel camminare, disturbi della coordinazione, paresi centrale vari gradi gravità, tremore della testa, delle mani, ottusità emotiva e amimia. Lesioni focali cerebrali costantemente progressive, che portano a fase finale malattie quando il paziente non può mangiare a causa del costante soffocamento. Appaiono emozioni violente, ad esempio risate o pianti fuori posto, la voce diventa nasale.
Fattori predisponenti

Le malattie che portano a piccoli cambiamenti focali nella sostanza del cervello includono ipertensione arteriosa, lesioni vascolari stenosanti e occlusive, disturbi del metabolismo dei lipidi e dei carboidrati.
Il meccanismo principale per lo sviluppo dell'encefalopatia discircolatoria si manifesta con il fatto che si formano focolai di ischemia e infarto. Questa è una condizione in cui i cambiamenti distrofici iniziano a svilupparsi sullo sfondo della carenza di ossigeno, della riduzione del flusso sanguigno e del rallentamento del metabolismo. Nel cervello compaiono aree di demielinizzazione, edema, degenerazione della gliosi, espansione degli spazi perivascolari. I fattori di cui sopra sono i principali. Spiegano le lesioni esistenti e la genesi del cervello.
Ulteriori metodi di esame

Il metodo principale per diagnosticare questa patologia è la risonanza magnetica del cervello, in cui vengono determinati focolai iperintensi, piccoli attacchi cardiaci, degenerazione postischemica ed espansione del sistema ventricolare. Il numero di attacchi cardiaci può variare da casi singoli a multipli, il diametro arriva fino a 2,5 cm Piccoli cambiamenti focali indicano che si tratta di una lesione così grave che può portare alla disabilità del paziente. È in questo luogo che soffre la circolazione sanguigna.
Vengono utilizzati l'ecografia Doppler e la scansione duplex, che possono mostrare disturbi del flusso sanguigno sotto forma di asimmetria, stenosi, occlusione dei vasi principali, aumento del flusso sanguigno venoso, placche aterosclerotiche.
La tomografia computerizzata ti consentirà di vedere solo le tracce degli attacchi cardiaci passati sotto forma di spazi pieni di liquore, cioè cisti. Viene determinato anche l'assottigliamento: atrofia della corteccia cerebrale, espansione dei ventricoli, idrocefalo comunicante.
Approcci moderni alla terapia
Il trattamento deve essere diretto alla malattia di base che ha portato ai disturbi cerebrali. Inoltre, è necessario utilizzare mezzi che impediscano la progressione della malattia.
IN senza fallire vengono prescritti agenti vascolari come pentossifillina, vinpocetina, cinnarizina, diidroergocriptina. Hanno un effetto positivo sulla circolazione cerebrale, normalizzano la microcircolazione, aumentano la plasticità degli eritrociti, riducono la viscosità del sangue e ne ripristinano la fluidità. Questi farmaci alleviano lo spasmo vascolare, ripristinano la resistenza dei tessuti all'ipossia.
Come trattamento antiossidante, nootropico, antiipossico, vengono utilizzati citoflavina, actovegina, acido tiottico, piracetam, ginkgo biloba.
Il trattamento con agenti vestibolotropici riduce gli effetti delle vertigini, elimina l'instabilità durante la deambulazione e migliora la qualità della vita dei pazienti. Il trattamento con betaistina, vertigochel, dimenidrinato, meclozin, diazepam si giustifica.
Con l'ipertensione è necessario il monitoraggio regolare dei valori pressori e della frequenza cardiaca e la loro normalizzazione secondo le indicazioni. Per fluidificare il sangue vengono utilizzati aspirina, dipiridamolo, clopidogrel, warfarin, dabigatran. Le statine sono usate per trattare i livelli elevati di colesterolo.
Attualmente Attenzione speciale somministrato ai bloccanti dei canali del calcio che, insieme alla funzione di normalizzare la pressione sanguigna, hanno un effetto neuroprotettivo. Cerebrolysin, cerebrolysate, gliatilin, mexidol ripristinano bene le funzioni cognitive.
I neurotrasmettitori, ad esempio la citicolina, hanno un effetto nootropico e psicostimolante, normalizzano la memoria, l'attenzione, migliorano il benessere e ripristinano la capacità del paziente di self-service. Il meccanismo d'azione si basa sul fatto che il farmaco riduce l'edema cerebrale, stabilizza le membrane cellulari,
La L-lisina escinato ha proprietà antinfiammatorie, decongestionanti e neuroprotettive. Stimola la secrezione di glucocorticoidi, ripristina la permeabilità vascolare, tonifica le vene e normalizza il deflusso venoso.
Terapia selettiva dei disturbi cognitivi

Per ripristinare la memoria, l'attenzione, le prestazioni, viene utilizzato il donepezil, un farmaco che normalizza lo scambio di neurotrasmettitori, ripristina la velocità e la qualità della trasmissione degli impulsi nervosi come previsto. Ripristina l'attività quotidiana dei pazienti, corregge l'apatia, irragionevole azioni compulsive elimina le allucinazioni.
La galantamina normalizza la trasmissione neuromuscolare, stimola la produzione enzimi digestivi, la secrezione delle ghiandole sudoripare, abbassa la pressione intraoculare. Il farmaco viene utilizzato per la demenza, l'encefalopatia discircolatoria, il glaucoma.
La rivastigmina è un rimedio efficace. Ma la sua ricezione è limitata dalla presenza ulcera peptica stomaco, duodeno, disturbi della conduzione, aritmia, asma bronchiale, ostruzione delle vie urinarie, epilessia.
Quando espresso disturbi psico-emotivi vengono utilizzati gli antidepressivi. Gli inibitori selettivi della ricaptazione della serotonina si sono dimostrati efficaci in questa patologia. Questi farmaci includono venlafaxina, milnacipran, duloxetina, sertralina. I farmaci di questo gruppo nelle farmacie vengono venduti solo su prescrizione medica. Il medico curante prescrive questi farmaci, tenendo conto della gravità dei disturbi intellettivi e mnestici, della depressione e dei deliri.
Prevenzione

Prevenzione dell'encefalopatia discircolatoria- si tratta, innanzitutto, del trattamento delle cause che portano all'ipertensione arteriosa, allo stress, al diabete, all'obesità. Oltre a mantenere uno stile di vita sano, normalizzare il sonno e riposare il regime lavorativo, è necessario evitare terapia manuale sulla colonna vertebrale. Un'inclinazione infruttuosa della testa e del collo può portare a un'interruzione irreversibile del flusso sanguigno nel bacino vertebrobasilare e causare complicazioni invalidanti o fatali.
Se ci sono segni di aumento dell'affaticamento, perdita di memoria, attenzione alla capacità lavorativa, è necessario consultare un medico ed eseguire esami che elimineranno la violazione del flusso sanguigno attraverso i vasi che riforniscono il cervello. Individuare patologie cardiache, polmonari, patologia endocrina e iniziare tempestivamente il trattamento: questa è la strada per il successo nella lotta contro l'encefalopatia discircolatoria.
Danno cerebrale derivante da un incidente cerebrovascolare cronico, lentamente progressivo varie eziologie. L'encefalopatia discircolatoria si manifesta con una combinazione di disfunzioni cognitive con disturbi della sfera motoria ed emotiva. A seconda della gravità di queste manifestazioni, l'encefalopatia discircolatoria è divisa in 3 fasi. L'elenco degli esami eseguiti per l'encefalopatia discircolatoria comprende oftalmoscopia, EEG, REG, Echo-EG, ecografia e scansione duplex dei vasi cerebrali, risonanza magnetica del cervello. L'encefalopatia discircolatoria viene trattata con una combinazione selezionata individualmente di farmaci antipertensivi, vascolari, antipiastrinici, neuroprotettivi e altri.

informazioni generali
Patogenesi
I fattori eziologici della DEP portano in un modo o nell'altro a un deterioramento della circolazione cerebrale, e quindi all'ipossia e all'interruzione del trofismo delle cellule cerebrali. Di conseguenza, la morte delle cellule cerebrali avviene con la formazione di aree di rarefazione del tessuto cerebrale (leucoareosi) o di piccoli focolai multipli dei cosiddetti "infarti silenti".
I più vulnerabili nei disturbi cronici della circolazione cerebrale sono la sostanza bianca delle parti profonde del cervello e delle strutture sottocorticali. Ciò è dovuto alla loro posizione al confine dei bacini vertebrobasilare e carotideo. L'ischemia cronica delle parti profonde del cervello porta all'interruzione delle connessioni tra i gangli sottocorticali e la corteccia cerebrale, chiamata "fenomeno di disconnessione". Secondo i concetti moderni, il principale è il "fenomeno della separazione". meccanismo patogenetico sviluppo dell'encefalopatia discircolatoria e causa i suoi principali sintomi clinici: disturbi cognitivi, disturbi della sfera emotiva e della funzione motoria. È caratteristico che l'encefalopatia discircolatoria all'inizio del suo decorso si manifesti con disturbi funzionali che, con un trattamento corretto, possono essere reversibili, e quindi si forma gradualmente un difetto neurologico persistente, che spesso porta alla disabilità del paziente.
È stato notato che in circa la metà dei casi l'encefalopatia discircolatoria si verifica in combinazione con processi neurodegenerativi nel cervello. Ciò è dovuto a fattori comuni che portano allo sviluppo sia di malattie vascolari del cervello che di cambiamenti degenerativi nel tessuto cerebrale.
Classificazione
Secondo l'eziologia, l'encefalopatia discircolatoria è divisa in ipertensiva, aterosclerotica, venosa e mista. Secondo la natura del decorso, si distingue l'encefalopatia discircolatoria lentamente progressiva (classica), remittente e rapidamente progressiva (galoppo).
A seconda della gravità delle manifestazioni cliniche, l'encefalopatia discircolatoria è classificata in stadi. L'encefalopatia discircolatoria di stadio I è caratterizzata dalla soggettività della maggior parte delle manifestazioni, da un lieve deterioramento cognitivo e dall'assenza di cambiamenti nello stato neurologico. L'encefalopatia discircolatoria di stadio II è caratterizzata da evidenti disturbi cognitivi e motori, aggravamento dei disturbi emotivi. Encefalopatia Fase III Fondamentalmente è demenza vascolare. vari gradi gravità, accompagnata da vari disturbi motori e mentali.
Manifestazioni iniziali
Caratteristico è l'esordio poco appariscente e graduale dell'encefalopatia discircolatoria. IN stato iniziale La DEP può portare alla ribalta disturbi della sfera emotiva. Circa il 65% dei pazienti con encefalopatia discircolatoria soffre di depressione. Caratteristica distintiva La depressione vascolare è quella di cui i pazienti non sono inclini a lamentarsi umore depresso e depressione. Più spesso, come i pazienti con nevrosi ipocondriaca, i pazienti con DEP sono fissati su varie sensazioni spiacevoli di natura somatica. L'encefalopatia discircolatoria in questi casi si manifesta con disturbi di mal di schiena, artralgia, mal di testa, ronzii o rumori alla testa, dolore in vari organi e altre manifestazioni che non si adattano perfettamente alla clinica della patologia somatica del paziente. A differenza della nevrosi depressiva, la depressione nell'encefalopatia discircolatoria si verifica sullo sfondo di una situazione psicotraumatica minore o senza alcuna ragione ed è difficile da trattare con antidepressivi e psicoterapia.
L'encefalopatia discircolatoria dello stadio iniziale può esprimersi in un aumento della labilità emotiva: irritabilità, sbalzi d'umore improvvisi, casi di pianto incontrollabile per un motivo insignificante, convulsioni atteggiamento aggressivo a chi ti circonda. Con manifestazioni simili, insieme alle lamentele del paziente di affaticamento, disturbi del sonno, mal di testa, distrazione, l'encefalopatia discircolatoria iniziale è simile alla nevrastenia. Tuttavia, per l'encefalopatia discircolatoria è tipica una combinazione di questi sintomi con segni di funzioni cognitive compromesse.
Nel 90% dei casi, il deterioramento cognitivo si manifesta nelle primissime fasi dello sviluppo dell'encefalopatia discircolatoria. Questi includono: violazione della capacità di concentrazione, compromissione della memoria, difficoltà nell'organizzare o pianificare qualsiasi attività, diminuzione del ritmo del pensiero, affaticamento dopo lo stress mentale. Tipico del DEP è una violazione della riproduzione delle informazioni ricevute mantenendo la memoria degli eventi della vita.
I disturbi del movimento che accompagnano lo stadio iniziale dell'encefalopatia discircolatoria comprendono principalmente vertigini e una certa instabilità nel camminare. Possono verificarsi nausea e vomito, ma a differenza della vera atassia vestibolare, come le vertigini, compaiono solo quando si cammina.
Sintomi dello stadio DEP II-III
L'encefalopatia discircolatoria di stadio II-III è caratterizzata da un aumento dei disturbi cognitivi e motori. C'è un significativo deterioramento della memoria, mancanza di attenzione, declino intellettuale, gravi difficoltà, se necessario, per svolgere un lavoro mentale precedentemente fattibile. Allo stesso tempo, gli stessi pazienti con DEP non sono in grado di valutare adeguatamente la propria condizione, sopravvalutare le proprie prestazioni e capacità intellettuali. Nel tempo, i pazienti con encefalopatia discircolatoria perdono la capacità di generalizzare e sviluppare un programma d'azione, iniziano a orientarsi male nel tempo e nello spazio. Nel terzo stadio dell'encefalopatia discircolatoria si notano disturbi pronunciati del pensiero e della prassi, disturbi della personalità e del comportamento. si sviluppa la demenza. I pazienti perdono la capacità di lavorare e, con disabilità più profonde, perdono anche le capacità di auto-cura.
Tra i disturbi della sfera emotiva, l'encefalopatia discircolatoria è maggiore fasi tardive il più delle volte accompagnato da apatia. C'è una perdita di interesse per gli hobby precedenti, una mancanza di motivazione per qualsiasi attività. Con l'encefalopatia discircolatoria di stadio III, i pazienti possono essere impegnati in alcune attività improduttive e più spesso non fare nulla. Sono indifferenti a se stessi e agli eventi che accadono intorno a loro.
I disturbi del movimento, subdoli nello stadio I dell'encefalopatia discircolatoria, diventano successivamente evidenti agli altri. Tipica della DEP è la camminata lenta con piccoli passi, accompagnata da strascichi dovuti al fatto che il paziente non riesce a sollevare il piede dal pavimento. Tale andatura strascicata nell'encefalopatia discircolatoria è chiamata "andatura dello sciatore". Tipicamente, quando cammina, è difficile per un paziente affetto da DEP iniziare ad andare avanti ed è anche difficile fermarsi. Queste manifestazioni, come l'andatura stessa di un paziente con DEP, hanno una significativa somiglianza con la clinica della malattia di Parkinson, tuttavia, a differenza di essa, non sono accompagnate da disturbi del movimento in mano. A questo proposito, simile al parkinsonismo manifestazioni cliniche L'encefalopatia discircolatoria viene definita dai medici "parkinsonismo della parte inferiore del corpo" o "parkinsonismo vascolare".
Nello stadio III DEP, sintomi di automatismo orale, gravi disturbi del linguaggio, tremore, paresi, sindrome pseudobulbare, incontinenza urinaria . Possono verificarsi attacchi epilettici. Spesso l'encefalopatia discircolatoria di stadio II-III è accompagnata da cadute durante la deambulazione, soprattutto quando ci si ferma o si gira. Tali cadute possono provocare fratture degli arti, soprattutto quando la DEP è combinata con l’osteoporosi.
Diagnostica
La diagnosi precoce dei sintomi dell'encefalopatia discircolatoria è di innegabile importanza, poiché consente un inizio tempestivo terapia vascolare accidenti cerebrovascolari esistenti. A tal fine, una visita periodica da parte di un neurologo è raccomandata per tutti i pazienti a rischio di sviluppare DEP: pazienti ipertesi, diabetici e persone con alterazioni aterosclerotiche. Inoltre, l'ultimo gruppo comprende tutti i pazienti anziani. Poiché i disturbi cognitivi che accompagnano l'encefalopatia discircolatoria nelle fasi iniziali possono passare inosservati al paziente e alla sua famiglia, per identificarli sono necessari test diagnostici speciali. Ad esempio, al paziente viene offerto di ripetere le parole pronunciate dal medico, di disegnare un quadrante con le frecce che indicano tempo a disposizione e poi ricorda le parole che ha ripetuto dopo il dottore.
Nell'ambito della diagnosi di encefalopatia discircolatoria, un oculista viene consultato con l'oftalmoscopia e la determinazione dei campi visivi, EEG, Echo-EG e REG. Importanti per identificare i disturbi vascolari nella DEP sono l'ecografia dei vasi della testa e del collo, la scansione duplex e l'angio-RM dei vasi cerebrali. L'esecuzione di una risonanza magnetica del cervello aiuta a differenziare l'encefalopatia discircolatoria con patologie cerebrali di altra origine: morbo di Alzheimer, encefalomielite disseminata, malattia di Creutzfeldt-Jakob. Maggior parte segno affidabile l'encefalopatia discircolatoria è l'individuazione di focolai di infarti "silenti", mentre segni di atrofia cerebrale e aree di leucoaraiosi si possono osservare anche nelle malattie neurodegenerative.
Ricerca diagnostica fattori eziologici, che ha causato lo sviluppo dell'encefalopatia discircolatoria, comprende una consultazione con un cardiologo, misurazione della pressione sanguigna, coagulogramma, determinazione del colesterolo e delle lipoproteine nel sangue, analisi della glicemia. Se necessario, ai pazienti con DEP viene prescritta una consultazione con un endocrinologo, un monitoraggio quotidiano della pressione sanguigna, una consultazione con un nefrologo, per la diagnosi di aritmia - un ECG e un monitoraggio quotidiano di un ECG.
Trattamento DEP
Il più efficace contro l'encefalopatia discircolatoria è un trattamento eziopatogenetico complesso. Dovrebbe mirare a compensare l’esistente malattia causativa, miglioramento della microcircolazione e circolazione cerebrale, nonché per proteggere le cellule nervose dall'ipossia e dall'ischemia.
La terapia etiotropica dell'encefalopatia discircolatoria può includere la selezione individuale di agenti antipertensivi e ipoglicemizzanti, una dieta antisclerotica, ecc. Se l'encefalopatia discircolatoria si verifica sullo sfondo alte prestazioni livelli di colesterolo che non diminuiscono con la dieta, quindi i farmaci ipocolesterolemizzanti (lovastatina, gemfibrozil, probucol) sono inclusi nel trattamento della DEP.
base trattamento patogenetico l'encefalopatia discircolatoria sono farmaci che migliorano l'emodinamica cerebrale e non portano all'effetto del "furto". Questi includono bloccanti dei canali del calcio (nifedipina, flunarizina, nimodipina), inibitori della fosfodiesterasi (pentossifillina, ginkgo biloba), antagonisti a2-adrenergici (piribedil, nicergolina). Poiché l'encefalopatia discircolatoria è spesso accompagnata da un aumento dell'aggregazione piastrinica, si raccomanda ai pazienti con DEP di assumere agenti antipiastrinici quasi per tutta la vita: acido acetilsalicilico o ticlopidina e, se vi sono controindicazioni (ulcera gastrica, sanguinamento gastrointestinale, ecc.) - dipiridamolo.
Una parte importante del trattamento dell'encefalopatia discircolatoria sono i farmaci con effetto neuroprotettivo che aumentano la capacità dei neuroni di funzionare in condizioni di ipossia cronica. Di questi farmaci, ai pazienti con encefalopatia discircolatoria vengono prescritti derivati pirrolidonici (piracetam, ecc.), Derivati GABA (acido N-nicotinoil-gamma-aminobutirrico, acido gamma-amminobutirrico, acido amminofenilbutirrico), medicinali di origine animale (emodializzato dal sangue di vitelli da latte, idrolizzato cerebrale di maiale, corteccia), farmaci stabilizzanti di membrana (colina alfoscerato), cofattori e vitamine.
Nei casi in cui l'encefalopatia discircolatoria è causata da un restringimento del lume dell'arteria carotide interna, che raggiunge il 70%, ed è caratterizzata da rapida progressione, episodi di PNMC o un piccolo ictus, è indicato il trattamento chirurgico della DEP. Con la stenosi, l'operazione consiste nell'endarterectomia carotidea, con occlusione completa - nella formazione di un'anastomosi extra-intracranica. Se l'encefalopatia discircolatoria è causata da un'anomalia arteria vertebrale, quindi viene ricostruito.
Previsione e prevenzione
Nella maggior parte dei casi, tempestivo adeguato e trattamento regolare può rallentare la progressione dell'encefalopatia di stadio I e persino di stadio II. In alcuni casi si osserva una rapida progressione, in cui ogni fase successiva si sviluppa a 2 anni da quella precedente. Un segno prognostico sfavorevole è una combinazione di encefalopatia discircolatoria con alterazioni degenerative del cervello, nonché crisi ipertensive che si verificano sullo sfondo di DEP, incidenti cerebrovascolari acuti (TIA, ictus ischemici o emorragici), iperglicemia scarsamente controllata.
La migliore prevenzione dello sviluppo dell'encefalopatia discircolatoria è la correzione dei disturbi del metabolismo lipidico esistente, la lotta contro l'aterosclerosi, un'efficace terapia antipertensiva e un'adeguata selezione del trattamento ipoglicemizzante per i diabetici.
Gli argomenti direttamente correlati alle malattie del cervello sono i più seri problemi medici. In particolare, ciò riguarda i disturbi circolatori nel sistema vascolare del cervello e del midollo spinale.
circolazione sanguigna è un meccanismo fisiologico che mira a mantenere un livello costante di circolazione sanguigna durante vari cambiamenti flusso sanguigno sistemico e che compensa i cambiamenti nella chimica dell'ambiente o del sangue che circonda i vasi.
La violazione dell'afflusso di sangue a qualsiasi area del cervello di solito porta a danni cerebrali, mentre la sua gravità è determinata dal livello di diminuzione flusso sanguigno cerebrale. L'area del cervello in cui il livello del flusso sanguigno diventa inferiore a 10 ml / 100 g al minuto viene danneggiata in modo irreversibile e i cambiamenti distruttivi nei tessuti cerebrali si sviluppano istantaneamente, entro 5-10 minuti.
Ci sono molte ragioni diverse che portano a una violazione del cervello. La gravità e la localizzazione dei cambiamenti nei tessuti cerebrali, l'area di afflusso di sangue al vaso danneggiato, i meccanismi che danno origine a disturbi circolatori, le caratteristiche individuali del paziente: tutti questi cambiamenti nei tessuti cerebrali sono chiamati segni morfologici della malattia. Sono determinati dalla risonanza magnetica. Considerando attentamente queste caratteristiche morfologiche, tra queste si possono individuare accidenti cerebrovascolari di carattere diffuso e focale.
Cambiamenti focali Le sostanze cerebrali sono malattie che rivelano lesioni non dell'intero cervello, ma solo di una o più singole parti. Tali malattie comprendono infarto cerebrale, ictus emorragico, emorragie intratecali. La natura stessa della malattia può essere di diverso tipo: si distinguono postischemica, distrofica e discircolatoria. È di quest'ultimo che si parlerà.
Cambiamenti focali nella sostanza del cervello di natura discircolatoria - questo è il nome di malattie strettamente associate a disturbi cronici e lentamente progressivi della circolazione cerebrale e spinale. Tali malattie sono piuttosto difficili. Di solito sono accompagnati da vertigini, mal di testa, rumore alla testa e alle orecchie, disturbi del sonno, diminuzione delle prestazioni.
I cambiamenti focali di natura discircolatoria nelle fasi iniziali sono piuttosto difficili da rilevare. Ciò è dovuto al fatto che la condizione non presenta sintomi pronunciati: di regola, ci sono solo microsintomi sparsi. Tali cambiamenti focali nella sostanza del cervello di solito accompagnano le seguenti malattie: aterosclerosi, ipertensione arteriosa, nevrosi e distonia vasomotoria.
In altre parole, in termini più semplici, le lesioni focali della sostanza cerebrale di natura discircolatoria sono lesioni di singole parti del cervello dovute ad un alterato afflusso di sangue e ad una alterata circolazione sanguigna.
Senza esagerare, il cervello può essere definito il sistema di controllo dell'intero corpo umano, perché varie azioni Il cervello è responsabile della respirazione, del funzionamento degli organi interni e degli organi sensoriali, della parola, della memoria, del pensiero e della percezione. Il cervello umano è in grado di immagazzinare ed elaborare grandi quantità di informazioni; Allo stesso tempo, in esso si svolgono centinaia di migliaia di processi che assicurano l'attività vitale dell'organismo. Tuttavia, il funzionamento del cervello è indissolubilmente legato al suo afflusso di sangue, poiché anche una leggera diminuzione dell’afflusso di sangue a una determinata parte della sostanza cerebrale può portare a conseguenze irreversibili- morte di massa dei neuroni e, di conseguenza, gravi malattie del sistema nervoso e demenza.
Le cause includono sia fisiologiche che patologiche. La conoscenza delle calcificazioni fisiologiche nel parenchima cerebrale è essenziale per evitare interpretazioni errate. Diverse condizioni patologiche associate al cervello sono associate alla calcificazione e il riconoscimento del loro aspetto e distribuzione aiuta a restringere la diagnosi differenziale. Mai clinicamente significativo.
Calcificazioni durali: molto comuni negli anziani gruppi di età e sono solitamente ubicati in una battuta o tentorio, solitamente di piccole dimensioni. La presenza di calcificazioni durali multiple ed estese o calcificazioni dulari nei bambini dovrebbe far sorgere il sospetto di una patologia di base.
Maggior parte manifestazioni frequenti i disturbi dell'afflusso di sangue al cervello sono cambiamenti focali nella sostanza del cervello di natura discircolatoria, che sono caratterizzati da una violazione della circolazione sanguigna in alcune aree del midollo e non nell'intero organo. Di norma, questi cambiamenti sono un processo cronico che si sviluppa per un tempo sufficientemente lungo e nelle fasi iniziali di questa malattia la maggior parte delle persone non riesce a distinguerla da altre malattie del sistema nervoso. I medici distinguono tre fasi nello sviluppo di cambiamenti focali di natura discircolatoria:
Media del volume parziale alla base del cranio: aspetto apparente dovuto alla parziale inclusione di osso nella sezione dovuta all'irregolarità del pavimento osseo del cranio. Suggerimenti comunemente descritti nella sclerosi tubercolare e nella sindrome di Sturge-Weber, ma possono essere riscontrati anche nella neurofibromatosi e nella sindrome del palato basocellulare. Nella sclerosi tuberosa, noduli subepidemici acidificati lungo il ventricolo laterale e il solco caudo-talamico. Associato ad amartomi corticali, che possono mostrare calcificazioni.
Gli astrocitomi subepidemici a cellule giganti sono un'altra importante manifestazione della sclerosi tuberosa, che può presentarsi come un nodulo calcificato. Nella neurofibromatosi di tipo 2, si osservano più comunemente calcificazioni neoplastiche come meningiomi e calcificazioni non tomorali come calcificazioni sproporzionate del plesso coroideo nei ventricoli laterali e calcificazioni cerebellari nodulari.
- Nella prima fase, in alcune aree del cervello, a causa di malattie vascolari, si verifica una leggera violazione della circolazione sanguigna, a seguito della quale una persona si sente stanca, letargica, apatia; il paziente ha disturbi del sonno, vertigini periodiche e mal di testa.
- Il secondo stadio è caratterizzato da un approfondimento delle lesioni vascolari nell'area del cervello, che è il fulcro della malattia. Sintomi come diminuzione della memoria e delle capacità intellettuali, compromissione della sfera emotiva, forti mal di testa, acufeni e disturbi della coordinazione indicano il passaggio della malattia a questo stadio.
- Il terzo stadio dei cambiamenti focali nella sostanza del cervello di natura discircolatoria, quando una parte significativa delle cellule muore nel focolaio della malattia a causa di una ridotta circolazione sanguigna, è caratterizzato da cambiamenti irreversibili nel funzionamento del cervello. Di norma, nei pazienti in questa fase della malattia, il tono muscolare è significativamente ridotto, non c'è praticamente alcuna coordinazione dei movimenti, compaiono segni di demenza (demenza) e anche gli organi sensoriali possono fallire.
Categorie di persone inclini alla comparsa di cambiamenti focali nella sostanza del cervello
Per evitare lo sviluppo di questa malattia, è necessario monitorare attentamente il proprio benessere e quando compaiono i primi sintomi, che indicano la possibilità di un cambiamento focale di natura discircolatoria nella sostanza cerebrale, contattare immediatamente un neurologo o neuropatologo. Poiché questa malattia è piuttosto difficile da diagnosticare (un medico può fare una diagnosi accurata solo dopo una risonanza magnetica), i medici raccomandano che le persone predisposte a questa malattia si sottopongano a un esame preventivo da un neurologo almeno una volta all'anno. A rischio sono le seguenti categorie delle persone:
Questi sono anche siti di calcificazioni fisiologiche, ma nei pazienti con sindrome del nevo di origine basocellulare, la calcificazione appare nei gruppi di età più giovani. Calcificazioni vascolari. La calcite nella parete arteriosa dei grandi vasi intracranici è comune e dovrebbe essere segnalata a causa della sua associazione con l'aterosclerosi, un fattore di rischio indipendente per l'ictus. Il sifone carotideo è il vaso più comunemente colpito, mentre la calcificazione è nella parte anteriore e media arterie cerebrali e il sistema vertebrobasilare sono meno comuni.
- soffre di ipertensione, distonia vegetovascolare e altre malattie del sistema cardiovascolare;
- pazienti con diabete;
- affetto da aterosclerosi;
- avere cattive abitudini e sovrappeso;
- condurre uno stile di vita sedentario;
- in uno stato di stress cronico;
- anziani di età superiore ai 50 anni.
Oltre ai cambiamenti nella natura discircolatoria, una malattia con sintomi simili sono singoli cambiamenti focali nella sostanza del cervello di natura distrofica dovuti alla mancanza di nutrienti. Questa malattia colpisce le persone che hanno subito un trauma cranico, che soffrono di ischemia, osteocondrosi cervicale nella fase acuta e pazienti a cui è stato diagnosticato un tumore al cervello benigno o maligno. A causa del fatto che i vasi che riforniscono una certa parte del cervello non possono svolgere pienamente le loro funzioni, i tessuti in quest'area non ricevono tutti i nutrienti necessari. Il risultato di una tale "fame" di tessuti nervosi è mal di testa, vertigini, diminuzione delle capacità intellettuali e delle prestazioni, e così via fasi finali sono possibili demenza, paresi, paralisi.
Infezioni congenite Le calcificazioni intracraniche sono comuni nei pazienti con infezioni congenite, ma il loro aspetto non è specifico in quanto riflettono calcificazioni distrofiche simili a qualsiasi trauma cranico cronico.
È interessante notare che la calcificazione nei pazienti infetti da toxoplasmosi può essere risolta dopo il trattamento. L'infezione da herpes congenita è associata a calcificazione corticale talamica, periventricolare e puntata o ad un'estesa calcificazione idrale. Nella cisticercosi si osserva calcificazione nella larva morta e manifestazione tipicaè una piccola cisti calcificata contenente un nodulo calcificato eccentrico che rappresenta uno scolice morto. I siti più comuni di calcificazione sono gli spazi subaracoidali nei rigonfiamenti, nei ventricoli, nelle cisterne basali e nel parenchima cerebrale, soprattutto nella sostanza grigio-bianca.
Nonostante la gravità di queste malattie e la difficoltà di diagnosticarle, ogni persona può ridurre significativamente il rischio di un cambiamento focale nella sostanza del cervello. Per fare questo, è sufficiente abbandonare le cattive abitudini, condurre una vita sana e immagine attiva vita, evitare il superlavoro e lo stress, usare cose utili e cibo salutare e 1-2 volte l'anno per sottoporsi a una visita medica preventiva.
Trattamento e prognosi
La tubercolosi provoca lesioni granulomatose parenchimali calcificate nel 10-20% dei pazienti; le calcificazioni meningee sono molto meno comuni. Lesioni infiammatorie La sarcoidosi comprende leptomeningi, granulomi del peduncolo ipofisario e chiasma ottico. Granulomi sarcoidi calcificati possono essere osservati anche nella ghiandola pituitaria, nei parossismi, nell'ipotalamo e nella sostanza bianca periventricolare. Lupus eritematoso sistemico associato a calcificazioni cerebrali nei gangli della base, nel talamo, nel cervelletto e nel semiovale centrale.
Tumori I tumori intracranici comunemente calcificati comprendono oligodendrogliomi, astrocitomi di basso grado, craniofaringiomi, meningiomi, tumori pineali ed ependimomi. In alcuni casi la presenza e la tipologia della calcificazione possono essere essenzialmente patognomonici, come nel caso dell'oligodendroglioma e del craniofaringioma. La presenza o l'assenza di calcificazioni non è associata a un tumore benigno o maligno. I tumori dermoidi ed epidermoidi mostrano calcificazione punteggiata periferica, i teratomi mostrano calcificazione interna.
Il corpo umano è costantemente nella lotta per un'esistenza completa, combattendo virus e batteri, esaurendo le sue risorse. I disturbi del sistema circolatorio hanno un effetto particolarmente negativo sulla qualità della vita del paziente. Se le strutture cerebrali sono coinvolte nel processo, disturbi funzionali inevitabile.
Cambiamenti focali di natura distrofica
Gli adenomi ipofisari spesso non calcificano. Lipoma perillallosale e interemisferico con calcificazione. Ci sono due possibili ragioni per le diverse conclusioni del loro studio: i pazienti studiati da Hashimoto e colleghi avevano la distrofia miotonica congenita, mentre tutti i nostri pazienti avevano una malattia in età adulta, ereditata principalmente dal padre, la distrofia miotonica. Hashimoto e colleghi hanno utilizzato solo i rapporti dei metaboliti, non le concentrazioni dei singoli metaboliti; è anche difficile confrontare il loro studio con il nostro, poiché hanno utilizzato un metodo diverso dal nostro, misurazioni del tempo di eco lungo e il nostro studio sull'eco breve.
La mancanza di afflusso di sangue alle cellule cerebrali provoca la loro carenza di ossigeno o ischemia, portando a disturbi distrofici strutturali, cioè legati alla nutrizione. Successivamente, tali disturbi strutturali si trasformano in aree cerebrali degenerate che non sono più in grado di far fronte alle loro funzioni.
- Diffusi, che ricoprono uniformemente l'intero tessuto cerebrale, senza evidenziare alcune aree. Queste violazioni si verificano a causa di disturbi generali nel sistema circolatorio, commozioni cerebrali, infezioni come meningite ed encefalite. I sintomi di cambiamenti diffusi sono molto spesso prestazioni ridotte, dolore sordo alla testa, difficoltà nel passaggio da un tipo di attività all'altro, apatia, stanchezza cronica e disturbi del sonno;
- Focale: questi sono quei cambiamenti che coprono un'area specifica: il focus. In quest'area si è verificata una violazione della circolazione sanguigna, che ha portato alle sue deformazioni strutturali. I focolai di disorganizzazione possono essere sia singoli che multipli, sparsi in modo non uniforme su tutta la superficie del cervello.
Tra i disturbi focali, i più comuni sono:
Esistono diverse possibili spiegazioni per queste correlazioni. Tutte queste malattie mostrano un aumento dell'attività gliale a causa dell'ipertrofia gliale associata a processi di riparazione o gliosi nelle regioni di perdita neuronale. La proliferazione gliale associata alla degenerazione neuronale è mostrata in tutta la corteccia cerebrale della distrofia miotonica. In alcune aree del cervello, come l’ipotalamo e il tronco cerebrale, una gliosi marcata è stata associata a neuroni ben conservati. Altri hanno osservato corpi inclusi intracitoplasmatici nel talamo, così come nella corteccia, nel putamen e nel caudato; erano considerati specifici per la patogenesi della Distrofia Miotonica perché ritrovati in gran numero Di più che nei controlli.
- Cisti - una cavità di medie dimensioni piena di contenuto liquido, che non può causare conseguenze spiacevoli per il paziente, ma può causare la compressione della rete vascolare del cervello o di altre sue parti, dando inizio a una catena di cambiamenti irreversibili;
- Piccole aree di necrosi - morte in alcune aree del tessuto cerebrale, a causa del mancato afflusso delle sostanze necessarie - aree di ischemia - zone morte che non sono più in grado di svolgere le loro funzioni;
- Cicatrice gliomesodermica o intracerebrale: si verifica dopo lesioni traumatiche o commozioni cerebrali e porta a lievi cambiamenti nella struttura della sostanza cerebrale.
Le lesioni focali del cervello lasciano una certa impronta sulla vita quotidiana di una persona. Il modo in cui cambierà il lavoro degli organi e dei loro sistemi dipende dalla localizzazione del focus del danno. La causa vascolare dei disturbi focali porta spesso a successivi disturbi mentali, possibilmente con pressione sanguigna eccessivamente alta, ictus e altre conseguenze altrettanto gravi.
Studi recenti hanno anche riportato cambiamenti neurofibrillari simili a quelli della malattia di Alzheimer nelle regioni corticali limbiche e insulari dei pazienti con distrofia miotonica. È stata segnalata anche la presenza di una proteina T anormalmente fosforilata, più prominente nei lobi temporali e diversa da quelle riscontrate nella malattia di Alzheimer.
Glicoproteine distrofina associate alla distrofia muscolare congenita: un'analisi immunoistochimica di 59 casi brasiliani. Complesso glicoproteico associato alla distrofina nella distrofia muscolare congenita: analisi immunoistochimica in 59 casi.
Molto spesso, la presenza di una lesione focale è indicata da sintomi quali:
- Alta pressione sanguigna o ipertensione causata da mancanza di ossigeno a causa della distrofia dei vasi cerebrali;
- , a seguito del quale il paziente può farsi del male;
- Disturbi della psiche e della memoria associati alla sua diminuzione, perdita di alcuni fatti, distorsione della percezione delle informazioni, deviazioni nel comportamento e cambiamenti della personalità;
- Ictus e stato pre-ictus: possono essere fissati sulla risonanza magnetica sotto forma di focolai di tessuto cerebrale alterato;
- Sindrome del dolore, che è accompagnata da un intenso mal di testa cronico, che può essere localizzato sia nella parte posteriore della testa, nelle sopracciglia, sia su tutta la superficie della testa;
- Contrazioni muscolari involontarie che il paziente non è in grado di controllare;
- Rumori nella testa o nelle orecchie che portano a stress e irritabilità
- Frequenti attacchi di vertigini;
- Sensazione di "pulsazione alla testa";
- Disturbi visivi sotto forma di maggiore sensibilità alla luce e diminuzione dell'acuità visiva;
- Nausea e vomito che accompagnano il mal di testa e non apportano sollievo;
- Debolezza e letargia costanti;
- difetti del linguaggio;
- Insonnia.
Dipartimento di Neurologia, Facoltà di Medicina, Università di San Paolo, San Paolo, Brasile. Le distrofie muscolari congenite sono malattie muscolari eterogenee con un pattern precoce e distrofico della biopsia muscolare. Parole chiave: congenito distrofia muscolare, merosina, complesso associato alla distrofina-glicoproteina, complesso sarcoglicano, complesso distroglicano.
La distrofia muscolare congenita è una malattia muscolare eterogenea con inizio precoce e carattere istopatologico della distrofia. La distrofia muscolare congenita è un gruppo eterogeneo di malattie caratterizzate da ipotonia e debolezza a esordio precoce e da un pattern distrofico muscolare aspecifico 1, 2. Sono stati descritti vari fenotipi specifici, molti dei quali definiti su base molecolare 3.
Obiettivamente, durante l'esame, il medico può identificare segni come:
- Paresi e paralisi dei muscoli;
- Disposizione asimmetrica delle pieghe nasolabiali;
- Respirare come "navigare";
- Riflessi patologici sulle braccia e sulle gambe.
Esistono però anche forme asintomatiche di fuoriuscita. disturbi focali cervello. Tra le cause che portano alla comparsa di disturbi focali, le principali sono:
Forme muscolo-occhio-cervello, ad es. Uno di noi è stato esaminato da tutti i pazienti. I campioni muscolari sono stati ottenuti dal bicipite brachiale, congelati istantaneamente in azoto liquido e trattati con metodi istologici di routine. L'intensità o il numero delle suddette alterazioni istopatologiche sono state valutate come segue: - vent; morbido; moderare; marketing; grave e diffuso.
La valutazione dell'immunoreattività da parte dei due autori ha seguito la metodologia di Hayashi 16: negativa; minimo, positivo o irregolare. Sono state valutate le seguenti caratteristiche cliniche: età all'esordio, capacità motoria massima, livello di creatina chinasi sierica, stato mentale e cambiamenti nell'imaging cerebrale.
- Disturbi vascolari associati a vecchiaia O depositi di colesterolo nella parete dei vasi sanguigni;
- osteocondrosi cervicale;
- Ischemia;
- Tumori benigni o maligni;
- Trauma cranico.
Ogni malattia ha il proprio gruppo di rischio e le persone che rientrano in questa categoria dovrebbero prestare molta attenzione alla propria salute. In presenza di fattori causali di cambiamenti focali nel cervello, una persona viene indirizzata al gruppo di rischio primario, in presenza di predisposizioni dovute a un fattore ereditario o sociale, vengono indirizzate al gruppo secondario:
L'analisi statistica è stata eseguita utilizzando il test del chir-quadrato di Pearson17 per verificare la possibile associazione o indipendenza tra ciascun componente delle categorie di variabili cliniche, istopatologiche e immunoistochimiche. Tutti i risultati sono stati considerati come media ± deviazione standard e sono stati espressi come livello di significatività pari a 05.
Un bambino ha manifestato debolezza cervicale. Due bambini avevano la cataratta e uno aveva il diabete di tipo 1. Uno di loro ha riacquistato la deambulazione indipendente per un po' mentre riceveva deflazacort. Otto pazienti sono morti a causa di gap respiratori.
- Malattie del sistema cardiovascolare associate a disturbi pressori quali ipotensione, ipertensione, distonia;
- Diabete;
- Pazienti obesi con abitudini alimentari in sovrappeso o non salutari;
- Depressione cronica (stress);
- Persone ipodinamiche che si muovono poco e conducono uno stile di vita sedentario;
- Categoria di età 55-60 anni, indipendentemente dal sesso. Secondo le statistiche, il 50 - 80% dei pazienti con disturbi distrofici focali ha acquisito la patologia a causa dell'invecchiamento.
Le persone appartenenti al gruppo a rischio primario, per evitare cambiamenti focali del cervello o per prevenire la progressione dei problemi esistenti, hanno bisogno della loro malattia di base, cioè di eliminare la causa principale.
Cause e sintomi di cambiamenti focali di natura discircolatoria
L'espressione di distrofina e di disferlina era normale in tutti i pazienti. Merozin. 9 pazienti su 23 presentavano un deficit parziale di merosina. Gli anticorpi più utili sono quelli che rispondono ai frammenti di merosina da 80 e 300 kD 23. In due dei nostri 9 pazienti parzialmente carenti, abbiamo determinato che il deficit era solo parziale dopo aver utilizzato l'anticorpo anti-300 kD, come con l'anticorpo anti-80. Anticorpo kDa, la merosina sembrava completamente assente.
Distrofina. Espressione della distrofina nei pazienti. i campioni erano normali in tutti i casi, indipendentemente dallo stato della merosina e dal grado dei cambiamenti distrofici istopatologici. Pertanto, sarebbero necessari studi futuri sulla relazione tra espressione dei sarcoglicani e quadro distrofico.
Il metodo diagnostico più accurato e sensibile per le lesioni focali è la risonanza magnetica, che consente di determinare la presenza di patologia anche in una fase iniziale e di conseguenza iniziare trattamento tempestivo La risonanza magnetica aiuta anche a identificare le cause delle patologie che si sono manifestate. La risonanza magnetica consente di vedere anche cambiamenti degenerativi focali piccoli, che all'inizio non causano preoccupazione, ma alla fine spesso portano a un ictus, così come focolai con maggiore ecogenicità di origine vascolare, che spesso indicano la natura oncologica dei disturbi.
In generale, esiste un deficit secondario nell'espressione di merosina e α-seroglicano 31. Il deficit secondario di merosina si riscontra nella maggior parte dei casi. Uno di questi pazienti presenta un pronunciato coinvolgimento cervicale, mentre gli altri presentano alterazioni focali della sostanza bianca cerebrale e diabete mellito di tipo 1. Entrambi avevano un'espressione normale di merosina.
In due casi l'espressione di collagene era assente e uno di essi è stato successivamente diagnosticato come miopatia a Bethlem e ritirato dalla presente serie 18. In conclusione, sebbene il nostro studio non abbia caratterizzato alcuna correlazione clinico-immunoistochimica degna di nota, riteniamo che il massimo possibile immunoistochimico analisi per stabilire una diagnosi differenziale con altre forme di miopatia nei bambini, in attesa di ulteriori informazioni disponibili metodi molecolari Inoltre, è disponibile l'analisi dell'espressione immunoistochimica delle proteine della matrice muscolare ed extracellulare con una serie di anticorpi già disponibili procedura semplice, che può contribuire a una migliore comprensione della patogenesi del muscolo distrofico, nonché a selezionare uno studio molecolare specifico.

Il cervello di origine vascolare alla risonanza magnetica può, a seconda della posizione e delle dimensioni, essere indicatore di disturbi come:
- Emisferi cerebrali - possibile blocco dell'arteria vertebrale destra a causa di anomalie embrionali o acquisite placche aterosclerotiche o ernia del rachide cervicale;
- La sostanza bianca del lobo frontale del cervello è congenita, in alcuni casi anomalie dello sviluppo non pericolose per la vita e in altri un rischio di vita proporzionalmente crescente al cambiamento delle dimensioni della lesione. Tali violazioni possono essere accompagnate da cambiamenti nella sfera motoria;
- Numerosi focolai di cambiamenti cerebrali: stato pre-ictus, demenza senile;
Anche se piccoli cambiamenti possono portare a gravi condizioni patologiche, e addirittura minacciano la vita del paziente, si trovano in quasi tutti i pazienti di età superiore ai 50 anni. E non necessariamente porta a problemi. I focolai di origine distrofica e discircolatoria rilevati sulla risonanza magnetica sono soggetti a monitoraggio dinamico obbligatorio dello sviluppo del disturbo.
Trattamento e prognosi
Non esiste un'unica ragione per la comparsa di focolai di cambiamenti nel cervello, ma solo fattori ipotetici che portano all'insorgenza della patologia. Pertanto, il trattamento consiste nei postulati di base del mantenimento della salute e della terapia specifica:
- La routine quotidiana del paziente e la dieta n. 10. La giornata del paziente dovrebbe essere costruita su un principio stabile, con tempi di riposo razionali e un'alimentazione tempestiva e corretta, che includa alimenti con acidi organici (mele al forno o fresche, ciliegie, crauti), frutti di mare e noci. I pazienti a rischio o già diagnosticati con alterazioni focali dovrebbero limitare l'uso di formaggi a pasta dura, ricotta e latticini, a causa del pericolo di un eccesso di calcio, di cui questi prodotti sono ricchi. Ciò può causare uno scambio difficile di ossigeno nel sangue, che porta a ischemia e singoli cambiamenti focali nella sostanza cerebrale.
- Terapia farmacologica con farmaci che influenzano la circolazione sanguigna del cervello, la stimolano, dilatano i vasi sanguigni e riducono la viscosità del flusso sanguigno, al fine di evitare la trombosi con il successivo sviluppo di ischemia;
- Farmaci analgesici volti ad alleviare il dolore;
- Sedazione sedativa del paziente e vitamine del gruppo B;
- Ipo o in base alla patologia esistente della pressione sanguigna;
- Ridurre i fattori di stress, ridurre l’ansia.

È impossibile fornire una previsione inequivocabile sullo sviluppo della malattia. Le condizioni del paziente dipenderanno da molti fattori, in particolare dall'età e dalle condizioni del paziente, dalla presenza comorbidità organi e loro sistemi, dimensione e natura dei disturbi focali, grado del loro sviluppo, dinamica dei cambiamenti.
Il fattore chiave è il costante monitoraggio diagnostico dello stato del cervello, comprese le misure preventive per la prevenzione e la diagnosi precoce delle patologie e il controllo di un disturbo focale esistente al fine di evitare la progressione della patologia.
Il cervello umano è un organo unico. Lui guida tutto sistemi funzionali nel corpo umano. Il corretto funzionamento del cervello dipende da un buon apporto di sangue. Il flusso sanguigno insufficiente porta alla necrosi dei neuroni e provoca cambiamenti focali nella sostanza del cervello di natura discircolatoria o encefalopatia discircolatoria.
La natura della patologia
L'intero cervello è permeato da un vasto sistema di afflusso di sangue. È costituito da quattro arterie principali, dalle quali divergono piccoli vasi, penetrando in tutte le strutture cerebrali. La violazione del flusso sanguigno (discircolazione) in alcune parti del cervello porta alla sua carenza di ossigeno, alla rapida degradazione focale dei neuroni e delle cellule cerebrali.
Esistono due tipi di patologia:

Gruppo di rischio
In precedenza, l'encefalopatia discircolatoria era una malattia caratteristica degli anziani. Ora la malattia è molto più giovane, dai 50 ai 30 anni. Può svilupparsi in persone che conducono uno stile di vita inattivo, hanno dipendenze dannose (fumo, alcol, sostanze stupefacenti, abbuffate).

Individui con diabete di tipo 1 o di tipo 2, ipercolesterolemia o predisposizione genetica, sono anche a rischio di sviluppo focale cambiamenti distruttivi tessuti strutturali del cervello.
Negli uomini, più spesso che nelle donne, la malattia può manifestarsi sullo sfondo di stress costante o sovraccarico psico-emotivo.
Fasi e sintomi dello sviluppo della malattia
La malattia è progressiva. È caratterizzato da un decorso parossistico, con brusco e rapido peggioramento. I cambiamenti focali discircolatori hanno diverse fasi di sviluppo.

Iniziale
Processi insignificanti di cambiamenti tissutali iniziano in piccole aree del cervello. La loro insorgenza è facilitata da una lieve disfunzione del sistema circolatorio vascolare.
Sintomi:
- aumento della fatica;
- mal di testa ricorrenti;
- leggera distrazione;
- aumento della sensibilità emotiva (irritabilità e pianto);
- rumore alla testa, frequenti vertigini;
- perdita parziale della memoria non professionale;
- concentrazione sullo svolgimento di qualsiasi tipo di attività;
- lieve atassia.

medio
L'afflusso di sangue al cervello è significativamente ridotto. Il blocco dei vasi sanguigni provoca la necrosi delle cellule nelle strutture superficiali del cervello (materia grigia).
I sintomi della fase iniziale sono aggravati, vengono aggiunti i seguenti segni:
- Disturbi del sonno. Il paziente dorme spesso durante il giorno e il sonno dura più a lungo che di notte.
- L'interesse per la nuova conoscenza scompare, l'intelletto è offuscato.
- Il comportamento diventa aggressivo, il carattere egocentrico.
- Mancanza di coordinazione dei movimenti (andatura barcollante, movimenti incerti delle mani).
- C'è una progressiva perdita di memoria e di abilità professionali.

pesante
A causa dello sviluppo dell'encefalopatia discircolatoria cronica nella lesione muore la maggior parte cellule non solo grigie, ma anche materia bianca. Ciò provoca disturbi nel cervello.
In questa fase, i cambiamenti neurologici raggiungono il loro apice. Il quadro clinico è deludente. Tutti i sintomi precedenti diventano irreversibili, il che comporta conseguenze come:
- completa perdita della capacità di lavorare e di self-service;
- perdita di memoria e abilità, sviluppo di demenza (demenza);
- perdita di controllo sulle funzioni motorie e linguistiche.
La diagnosi precoce della malattia è difficile perché nella sua fase iniziale non ci sono sintomi pronunciati. La diagnosi ritardata rende difficile il trattamento.
Se il flusso sanguigno al minuto rallenta fino a 10 ml/100 g e inferiori, avvia il processo di distruzione istantanea del tessuto cerebrale, che è irreversibile.

Cause
La durata dello sviluppo di ogni stadio della malattia dipende sia dalle cause che l'hanno provocata sia dall'età del paziente. I focolai di danno possono essere singoli, distrofici o multipli. Sono note le seguenti cause di encefalopatia discircolatoria:

Se esiste una storia di tali malattie, accompagnata da segni atipici, è necessario un monitoraggio regolare da parte di un neurologo. Questo rivelerà possibile patologia prima che diventi irreversibile.
Diagnostica
Poiché i cambiamenti focali discircolatori sono simili alla sindrome da stanchezza cronica per lungo tempo, la malattia necessita di una diagnosi accurata. La diagnosi viene stabilita dopo un esame approfondito e un follow-up di sei mesi da parte di un neurologo. La base per un parere medico sulla natura della patologia è la presenza costante dei sintomi principali.

Quando contattato, il medico prescrive esame completo che consiste nei seguenti metodi:
- Ricerca di laboratorio. Controllare la composizione del sangue, determinandone la presenza fattori negativi. Ciò richiede esami del sangue generali e biochimici, un coagulogramma. Determinare anche il livello di colesterolo e zucchero.
- Monitoraggio continuo della pressione arteriosa.
- ECG ed ecocardiografia.
- Ecogramma ed elettroencefalografia del cervello.
- Esame del fondo.
Vantaggi della diagnostica MRI
Come risultato di cambiamenti patologici discircolatori nei tessuti strutturali del cervello, compaiono segni morfologici caratteristici. Vengono diagnosticati utilizzando metodi di risonanza magnetica: risonanza magnetica nucleare, risonanza magnetica e angiografia.
Un esame MRI consente di identificare i focolai di encefalopatia discircolatoria, localizzare la loro posizione esatta e determinare la causa del cambiamento patologico nel cervello.

La presenza di cambiamenti focali nel cervello è la base per la periodicità esame preventivo almeno una volta ogni tre mesi.
Terapia
Il trattamento delle lesioni focali discircolatorie dipende dallo stadio della malattia e dalle cause che ne hanno provocato la comparsa. Per ottenere un effetto positivo, deve essere tempestivo e avvenire sotto la supervisione del medico curante.
Terapia per patologia ipertensione arteriosa consente di fermare la diffusione della malattia e ridurre la probabilità di ictus del 45-50%. Trattamento medicoÈ progettato per stabilizzare la pressione e garantire un flusso sanguigno uniforme nei vasi cerebrali. Vengono utilizzati i seguenti farmaci:
- ACE inibitori;
- beta-bloccanti;
- agenti antipiastrinici;
- anticoagulanti;
- complessi vitaminici.

Se la causa della malattia è l'aterosclerosi, le statine (farmaci per abbassare il colesterolo) e la dieta vengono aggiunti al trattamento standard dell'ipertensione. Viene somministrato per normalizzare i livelli di colesterolo e prevenire la formazione di coaguli di sangue aterosclerotico.
- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0