In termini di prevalenza, il melanoma è molto indietro tumori epiteliali cutaneo (carcinoma a cellule squamose, carcinoma basocellulare, ecc.), secondo varie fonti, rappresenta l'1,5-3% dei casi, ma è molto più pericoloso. Nel corso di 50 anni del secolo scorso, l'incidenza è aumentata del 600%. Questa cifra è sufficiente per temere seriamente la malattia e cercare le cause e i metodi del suo trattamento.
Cos'è?
Il melanoma è un tumore maligno che si sviluppa dai melanociti, cellule pigmentate che producono melanine. Insieme al cancro della pelle a cellule squamose e basocellulari, appartiene ai tumori maligni della pelle. È localizzato principalmente nella pelle, meno spesso nella retina, nelle mucose (cavità orale, vagina, retto).
Uno dei tumori umani maligni più pericolosi, spesso recidivante e metastatizzando attraverso le vie linfogene ed ematogene verso quasi tutti gli organi. Una caratteristica è una risposta debole del corpo o la sua assenza, motivo per cui il melanoma spesso progredisce rapidamente.
Cause
Affrontiamo le ragioni principali dello sviluppo del melanoma:
- Esposizione prolungata e frequente radiazioni ultraviolette sulla pelle. Particolarmente pericoloso è il sole allo zenit. Ciò include anche l'impatto fonti artificiali ultravioletti (solari, lampade battericide e altri).
- Lesioni traumatiche di macchie senili, nevi, soprattutto in quei luoghi dove sono in costante contatto con indumenti e altri fattori ambientali.
- Lesioni traumatiche dei nei.
Da nei o nevi, il melanoma si sviluppa nel 60% dei casi. È abbastanza. I luoghi principali in cui si sviluppano i melanomi sono parti del corpo come: testa; collo; mani; gambe; Indietro; seno; palme; suole; scroto.
Le persone che hanno più di uno dei seguenti fattori di rischio sono maggiormente a rischio di melanoma:
- Una storia di scottature solari.
- La presenza nel genere di malattie della pelle, cancro della pelle, melanoma.
- Colore dei capelli rossi geneticamente determinati, presenza di lentiggini e anche pelle chiara.
- Pelle chiara, quasi bianca, a causa delle caratteristiche genetiche, un basso contenuto di pigmento di melanina nella pelle.
- La presenza sul corpo di macchie senili, nevi. Ma se i peli crescono su un nevo, quest'area della pelle non può degenerare in una forma maligna.
- Disponibilità un largo numero nei sul corpo. Si ritiene che se ci sono più di 50 talpe, questo può già essere pericoloso.
- Età avanzata, ma recentemente il melanoma è sempre più comune tra i giovani.
- La presenza di malattie della pelle che possono innescare lo sviluppo del melanoma. Queste sono malattie come la melanosi di Dubrey, lo xeroderma pigmentoso e alcune altre.
Se una persona appartiene a uno qualsiasi dei gruppi dall'elenco sopra, allora dovrebbe già stare molto attento al sole e attento alla propria salute, poiché ha una probabilità piuttosto alta di sviluppare un melanoma.

Statistiche
Secondo l’OMS, nel 2000 sono stati diagnosticati più di 200.000 casi di melanoma e si sono verificati 65.000 decessi correlati al melanoma in tutto il mondo.
Nel periodo dal 1998 al 2008, l'aumento dell'incidenza del melanoma nella Federazione Russa è stato del 38,17% e il tasso di incidenza standardizzato è aumentato da 4,04 a 5,46 per 100.000 abitanti. Nel 2008, il numero di nuovi casi di melanoma cutaneo nella Federazione Russa è stato di 7744. Il tasso di mortalità per melanoma nella Federazione Russa nel 2008 era di 3159 persone e il tasso di mortalità standardizzato era di 2,23 persone ogni 100.000 abitanti. L'età media dei pazienti con melanoma diagnosticato per la prima volta nella vita nel 2008 nella Federazione Russa era di 58,7 anni. L'incidenza più alta notato all'età di 75-84 anni.
Nel 2005, gli Stati Uniti hanno segnalato 59.580 nuovi casi di melanoma e 7.700 decessi dovuti a questo tumore. Il programma SEER (Surveillance, Epidemiology, and End Results) rileva che l’incidenza del melanoma è aumentata del 600% dal 1950 al 2000.
Tipi clinici
Esistono infatti un numero considerevole di melanomi, tra cui il melanoma del sangue, il melanoma delle unghie, il melanoma del polmone, il melanoma della coroide, il melanoma senza pigmento e altri che si sviluppano nel tempo in diverse parti del corpo umano a causa del decorso della malattia e delle metastasi, ma in medicina si distinguono i seguenti principali tipi di melanomi:
- Melanoma superficiale o superficiale. Questo è il tipo di tumore più comune (70%). Il decorso della malattia è caratterizzato da un periodo relativamente lungo crescita benigna nello strato esterno della pelle. Con questo tipo di melanoma appare una macchia bordi frastagliati, il cui colore può cambiare: diventare marrone, come un marrone chiaro, rosso, nero, blu o addirittura bianco.
- Il melanoma nodulare (nodulare) è al secondo posto nel numero di pazienti diagnosticati (15-30% dei casi). Più comune nelle persone di età superiore ai 50 anni. Può formarsi ovunque sul corpo. Ma, di regola, tali tumori compaiono nelle donne - sugli arti inferiori, negli uomini - sul corpo. Spesso il melanoma nodulare si forma sullo sfondo di un nevo. È caratterizzato da crescita verticale e sviluppo aggressivo. Si sviluppa in 6-18 mesi. Questo tipo di tumore ha una forma rotonda o ovale. I pazienti spesso si rivolgono al medico quando il melanoma ha già assunto la forma di un nero o nero e blu, che ha confini chiari e bordi rialzati. In alcuni casi, il melanoma nodulare raggiunge grandi dimensioni o assume la forma di un polipo che presenta ulcerazioni ed è caratterizzato da iperattività.
- Melanoma lentigginoso. Questa forma della malattia è conosciuta anche come lentigo maligna o lentiggine di Hutchinson. Molto spesso formato da senile macchie dell'età, voglia, meno spesso da una talpa comune. Questo tipo di tumore tende a formarsi in quelle parti del corpo più esposte alla radiazione solare ultravioletta, come viso, orecchie, collo e mani. Questo melanoma si sviluppa molto lentamente nella maggior parte dei malati, a volte possono essere necessari fino a 30 anni per raggiungere l'ultima fase del suo sviluppo. La metastasi è rara e vi sono prove di riassorbimento di questa formazione, quindi il melanoma lentigginoso è considerato il cancro della pelle più favorevole in termini di prognosi.
- Lentigo maligna sembra un melanoma superficiale. Lo sviluppo è lungo, negli strati superiori della pelle. In questo caso la zona interessata della pelle è piatta o leggermente rialzata, di colore non uniforme. Il colore di tale macchia è modellato con componenti marroni e marrone scuro. Tale melanoma si verifica spesso nelle persone anziane a causa della costante esposizione alla luce solare. Le lesioni compaiono sul viso, sulle orecchie, sulle braccia e sulla parte superiore del busto.

sintomi del melanoma
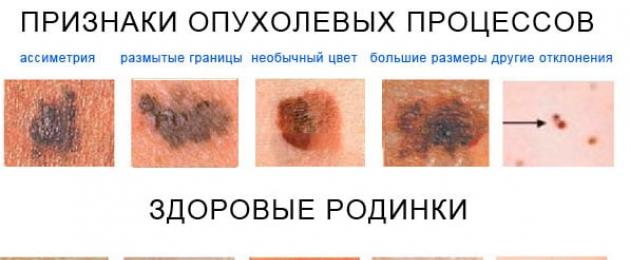
Nella fase iniziale dello sviluppo di un tumore maligno sulla pelle sana, e ancor di più sullo sfondo di un nevo, ci sono poche differenze visive evidenti tra loro. Le voglie benigne sono caratterizzate da:
- Forma simmetrica.
- Contorni lisci e lisci.
- Pigmentazione uniforme, che conferisce alla formazione un colore dal giallo al marrone e talvolta anche al nero.
- Una superficie piana che è a filo con la superficie della pelle circostante o leggermente rialzata in modo uniforme sopra di essa.
- Nessun aumento di dimensioni o poca crescita per lungo tempo.
I principali sintomi del melanoma sono i seguenti:
- La perdita dei capelli dalla superficie del nevo è dovuta alla degenerazione dei melanociti in cellule tumorali e alla distruzione dei follicoli piliferi.
- Prurito, bruciore e formicolio nella zona della pigmentazione sono dovuti all'aumento della divisione cellulare al suo interno.
- La comparsa di ulcere e/o screpolature, sanguinamento o umidità è dovuta al fatto che il tumore distrugge le normali cellule della pelle. Pertanto, lo strato superiore scoppia, esponendo gli strati inferiori della pelle. Di conseguenza, alla minima lesione, il tumore "esplode" e il suo contenuto viene fuoriuscito. In cui cellule cancerogene salire sulla pelle sana, essendovi introdotto.
- Un aumento delle dimensioni indica un aumento della divisione cellulare all'interno della formazione pigmentata.
- La rugosità dei bordi e la compattazione del neo sono un segno di una maggiore divisione cellule tumorali, così come la loro germinazione nella pelle sana.
- La comparsa di talpe "figlie" o "satelliti" vicino alla formazione pigmentata principale è un segno di metastasi locali delle cellule tumorali.
- La comparsa attorno alla formazione pigmentata di rossore sotto forma di corolla è un'infiammazione, che indica che il sistema immunitario ha riconosciuto le cellule tumorali. Pertanto, ha inviato al focus del tumore sostanze speciali (interleuchine, interferoni e altri), progettate per combattere le cellule tumorali.
- La scomparsa del disegno cutaneo è causata dal fatto che il tumore distrugge le cellule normali della pelle che formano il disegno cutaneo.
- Segni di danni agli occhi: compaiono macchie scure sull'iride dell'occhio, disturbi visivi e segni di infiammazione (arrossamento), si verificano dolori nell'occhio interessato.
- Cambio di colore:
1) Il rafforzamento o la comparsa di aree più scure sulla formazione del pigmento è dovuto al fatto che il melanocita, degenerando in cellula tumorale, perde i suoi processi. Pertanto il pigmento, non potendo uscire dalla cellula, si accumula.
2) L'illuminazione è dovuta al fatto che la cellula del pigmento perde la capacità di produrre melanina.
Ogni "voglia" attraversa le seguenti fasi di sviluppo:
- Nevo di confine, che è una formazione maculata, i cui nidi di cellule si trovano nello strato epidermico.
- Nevo misto: i nidi cellulari migrano nel derma su tutta l'area della macchia; clinicamente tale elemento è una formazione papulare.
- Nevo intradermico: le cellule di formazione scompaiono completamente dallo strato epidermico e rimangono solo nel derma; A poco a poco, la formazione perde la pigmentazione e subisce uno sviluppo inverso (involuzione).
fasi
Il decorso del melanoma è determinato da uno stadio specifico, che corrisponde alle condizioni del paziente in un determinato momento, ce ne sono cinque in totale: stadio zero, stadi I, II, III e IV. Lo stadio zero consente di identificare le cellule tumorali esclusivamente all'interno dello strato cellulare esterno; in questa fase non avviene la loro germinazione nei tessuti profondi.
- melanoma nelle sue fasi iniziali. Il trattamento consiste nell'escissione locale del tumore all'interno del tessuto normale e sano. Totale pelle sana, che deve essere rimosso, dipende dalla profondità di penetrazione della malattia. La rimozione dei linfonodi vicino al melanoma non aumenta il tasso di sopravvivenza delle persone con melanoma di stadio I che si ammalano;
- 2 fase. Oltre all'escissione della formazione, viene eseguita una biopsia dei linfonodi regionali. Se durante l'analisi del campione viene confermato un processo maligno, l'intero gruppo di linfonodi in quest'area viene rimosso. Inoltre, a scopo preventivo, possono essere prescritti gli interferoni alfa.
- 3 fase. Oltre al tumore, vengono asportati tutti i linfonodi che si trovano nelle vicinanze. Se sono presenti più melanomi è necessario rimuoverli tutti. La radioterapia viene eseguita nell'area interessata, vengono prescritte anche l'immunoterapia e la chemioterapia. Come abbiamo già notato, le ricadute della malattia non sono escluse anche con un trattamento correttamente definito ed eseguito. Il processo patologico può ritornare sia nell'area precedentemente interessata, sia formarsi in quella parte del corpo che non era correlata al corso precedente del processo.
- 4 fase. In questa fase, i pazienti affetti da melanoma non possono essere completamente guariti. Con l'aiuto di operazioni chirurgiche, tumori di grandi dimensioni che causano estremamente sintomi spiacevoli. È estremamente raro che le metastasi vengano rimosse dagli organi, ma ciò dipende direttamente dalla loro posizione e dai sintomi. Spesso dentro questo caso chemioterapia, immunoterapia. La prognosi in questo stadio della malattia è estremamente deludente e, in media, arriva fino a sei mesi di vita delle persone che si sono ammalate di melanoma e hanno raggiunto questo stadio. In rari casi, le persone con diagnosi di melanoma allo stadio 4 vivono per molti anni in più.
La principale complicazione del melanoma è la diffusione del processo patologico con l'aiuto delle metastasi.
Tra complicanze postoperatorieè possibile distinguere la comparsa di segni di infezione, alterazioni dell'incisione postoperatoria (edema, sanguinamento, secrezione) e dolore. Nel sito del melanoma rimosso o sulla pelle sana, nuova talpa o potrebbero verificarsi scolorimenti.

Metastasi
Il melanoma maligno è soggetto a metastasi abbastanza pronunciate, non solo per via linfogena, ma anche per via ematogena. I più colpiti, come abbiamo già notato, sono il cervello, il fegato, i polmoni, il cuore. Inoltre, si verifica spesso la diffusione (diffusione) dei linfonodi tumorali lungo la pelle del tronco o dell'arto.
Non è esclusa l'opzione in cui il paziente cerca l'aiuto di uno specialista esclusivamente sulla base dell'effettivo aumento dei linfonodi di qualsiasi area. Nel frattempo, un esame approfondito in un caso del genere può determinare che un certo tempo fa, ad esempio, lui, per ottenere un effetto cosmetico appropriato, ha rimosso la verruca. Una tale "verruca" si è rivelata in realtà essere un melanoma, il che è stato successivamente confermato dai risultati. esame istologico riguardo ai linfonodi.
Che aspetto ha il melanoma, foto
La foto sotto mostra come la malattia si manifesta in una persona nelle fasi iniziali e in altre fasi.

Il melanoma può apparire come una chiazza piatta, pigmentata o non pigmentata, con un leggero rilievo, rotondo, poligonale, ovale o forma irregolare con diametro superiore a 6 mm. Lei a lungo può mantenere una superficie liscia e lucida, sulla quale in futuro si verificheranno piccole ulcerazioni, irregolarità e sanguinamenti con traumi minori.
La pigmentazione è spesso disomogenea, ma più intensa nella parte centrale, talvolta con un caratteristico bordo nero attorno alla base. Il colore dell'intera neoplasia può essere marrone, nero con una sfumatura bluastra, viola, eterogeneo sotto forma di singoli punti distribuiti in modo non uniforme.
Diagnostica
Un medico può sospettare il melanoma in base ai reclami del paziente e all'esame visivo della pelle alterata. Per confermare la diagnosi viene effettuata:
- Dermatoscopia: esame di un'area cutanea mediante un dispositivo speciale. Questo esame aiuta a esaminare i bordi della macchia, la sua germinazione nell'epidermide, le inclusioni interne.
- Biopsia: prelievo di un campione del tumore per l'esame istologico.
- L'ecografia e la tomografia computerizzata sono prescritte per rilevare metastasi e determinare lo stadio del cancro.
Se necessario, e per escludere altre malattie della pelle, il medico può prescrivere una serie di procedure diagnostiche ed esami del sangue. L'efficacia della loro eliminazione dipende in gran parte dall'accuratezza della diagnosi dei melanomi.
Come trattare il melanoma?
Nella fase iniziale del melanoma, l'asportazione chirurgica del tumore è obbligatoria. Può essere economico, con la rimozione di non più di 2 cm di pelle dal bordo del melanoma, o ampio, con resezione della pelle fino a 5 cm attorno al bordo della neoplasia. A questo proposito non esiste uno standard unico nel trattamento chirurgico del melanoma di stadio I e II. Un'ampia escissione del melanoma garantisce di più rimozione completa il focus del tumore, ma allo stesso tempo può essere la causa della recidiva del cancro nel sito della cicatrice formata o del lembo cutaneo trapiantato. Il tipo di trattamento chirurgico per il melanoma dipende dal tipo e dalla localizzazione del tumore, nonché dalla decisione del paziente.
Parte trattamento combinato il melanoma è la radioterapia preoperatoria. È prescritto in presenza di ulcerazioni su tumori, sanguinamento e processo infiammatorio nella regione della neoplasia. La radioterapia locale sopprime l'attività biologica delle cellule maligne e crea condizioni favorevoli per il trattamento chirurgico del melanoma.
La radioterapia è raramente utilizzata come trattamento indipendente per il melanoma. E nel periodo preoperatorio del trattamento del melanoma, il suo utilizzo è diventato una pratica comune, poiché l'escissione del tumore può essere effettuata letteralmente il giorno successivo alla fine del ciclo di radioterapia. L'intervallo per il recupero del corpo tra due tipi di trattamento dei sintomi del melanoma cutaneo di solito non viene mantenuto.

Previsioni per la vita
La prognosi del melanoma dipende dal momento del rilevamento e dal grado di progressione del tumore. Se rilevati precocemente, la maggior parte dei melanomi risponde bene al trattamento.
Il melanoma profondo o diffuso ai linfonodi aumenta il rischio ri-sviluppo dopo il trattamento. Se la profondità della lesione supera i 4 mm o è presente un focus nel linfonodo, esiste un'alta probabilità di metastasi ad altri organi e tessuti. Con la comparsa di focolai secondari (stadi 3 e 4), il trattamento del melanoma diventa inefficace.
- I tassi di sopravvivenza per il melanoma variano ampiamente a seconda dello stadio della malattia e del trattamento somministrato. Nella fase iniziale, la cura è molto probabile. Inoltre, in quasi tutti i casi di melanoma allo stadio 2 può verificarsi una guarigione. I pazienti trattati nella prima fase hanno un tasso di sopravvivenza a cinque anni del 95% e un tasso di sopravvivenza a dieci anni dell’88%. Per la seconda fase, queste cifre sono rispettivamente del 79% e del 64%.
- Negli stadi 3 e 4, il cancro si è diffuso ad organi distanti, portando ad una significativa riduzione della sopravvivenza. Il tasso di sopravvivenza a cinque anni dei pazienti con melanoma allo stadio 3 varia (secondo varie fonti) dal 29% al 69%. La sopravvivenza a dieci anni è garantita solo al 15% dei pazienti. Se la malattia è passata allo stadio 4, la possibilità di sopravvivenza a cinque anni è ridotta al 7-19%. Non esistono statistiche di sopravvivenza a dieci anni per i pazienti allo stadio 4.
Il rischio di recidiva del melanoma è aumentato nei pazienti con tumori spessi, nonché in presenza di ulcerazioni del melanoma e lesioni cutanee metastatiche vicine. Il melanoma ricorrente può verificarsi sia nelle immediate vicinanze dell' posto precedente localizzazione e ad una notevole distanza da essa.
Un tumore maligno derivante dalla degenerazione atipica e dalla riproduzione delle cellule del pigmento (melanociti). Colpisce più spesso la pelle, ma può verificarsi anche sulle mucose. È caratterizzato dalla rapida diffusione delle cellule tumorali in tutto il corpo. Il melanoma viene diagnosticato in base allo studio di un'impronta lasciata sulla sua superficie. La conferma istologica della diagnosi viene effettuata dopo la rimozione della formazione. Il trattamento viene effettuato a seconda dello stadio del melanoma e può consistere nell'escissione chirurgica della formazione, nella rimozione dei linfonodi, nell'immunoterapia, nella radioterapia e nella chemioterapia.
Quando si esamina la formazione, vengono valutati i suoi bordi, la densità, lo spostamento rispetto ai tessuti circostanti. Viene eseguita la dermoscopia della formazione e della pelle circostante. Per rilevare metastasi di melanoma vengono esaminate anche altre aree della pelle, nonché i linfonodi regionali. È possibile effettuare ricerca sui radioisotopi. Il paziente assume il radiofarmaco a stomaco vuoto. Quindi, utilizzando la radiometria, viene valutato l'accumulo dell'isotopo nell'area dell'educazione e in un'area sana della pelle.
Nella diagnosi del melanoma, la biopsia cutanea non viene categoricamente utilizzata, poiché può causare crescita del tumore e metastasi. Il principale metodo diagnostico è il rilevamento di melanociti atipici durante l'esame citologico di uno striscio prelevato dalla superficie della formazione. Tuttavia, la diagnosi definitiva di melanoma può essere fatta solo dopo un esame istologico del tumore asportato.
Trattamento del melanoma
La scelta del trattamento per il melanoma dipende dalla fase del suo sviluppo, dalla prevalenza del processo e dalla presenza di metastasi. Se il trattamento viene iniziato nella fase di crescita orizzontale del melanoma, è sufficiente la sua asportazione chirurgica all'interno dei tessuti sani. Quando viene rilevata un'invasione tumorale profonda, il trattamento chirurgico viene combinato con l'immunochemioterapia con interferone alfa per prevenire le recidive. La metastasi del melanoma ai linfonodi regionali è un'indicazione alla loro rimozione.
L'identificazione di diversi melanomi richiede la loro rimozione completa e un'ulteriore chemioterapia, l'irradiazione delle aree cutanee interessate o una combinazione di questi metodi con l'immunoterapia. I pazienti con metastasi a distanza di melanoma vengono sottoposti a trattamento palliativo: escissione di grandi focolai tumorali che causano grave disagio al paziente. In alcuni casi è possibile eseguire operazioni per rimuovere le metastasi dagli organi interni. Vengono eseguite anche radioterapia e chemioterapia.
Previsione e prevenzione del melanoma
Sfortunatamente, anche con l'attuale livello di sviluppo della medicina, un caso di melanoma su tre termina con una morte rapida. Circa la metà dei pazienti non riesce a prolungare la vita oltre i 5 anni.
La prevenzione del melanoma consiste nell'evitare l'esposizione a fattori provocatori e allerta oncologica in relazione ai nevi pigmentati esistenti. Persone con pelle chiara, soprattutto nei possessori di fototipo I e II, è necessario evitare l'eccessiva insolazione e le scottature. Importanza ha una limitazione dell'esposizione ai raggi ultravioletti su quelle aree della pelle in cui si trovano i nevi pigmentati. Se si notano bruschi cambiamenti nelle dimensioni, nel colore o nella consistenza del nevo, dovresti consultare un dermatologo o un oncologo. La diagnosi tempestiva e l'escissione chirurgica delle formazioni cutanee pericolose per il melanoma e dei nevi spesso feriti impediscono la loro trasformazione in melanoma.
Il melanoma della pelle lo è malattia maligna, che si sviluppa dalle cellule pigmentate dei melanociti. Il cancro di questo tipo si manifesta indipendentemente dall'età, dal paese di origine della persona e dal numero deceduti La malattia è statisticamente elevata, nonostante le terapie intensive. Il melanoma cutaneo viene diagnosticato nel 3% di tutti i tumori epiteliali.
La comparsa del melanoma è dovuta ad un difetto nella molecola del DNA che contiene la cellula del pigmento. Nella pratica medica, le seguenti cause sono tra le più pericolose tumori oncologici una persona caratterizzata da continue recidive e metastasi linfogene ed ematogene in tutti gli organi:
- Abuso raggi ultravioletti, l'esposizione al sole allo zenit è particolarmente pericolosa. Un tumore maligno può anche manifestarsi a seguito di un'esposizione prolungata a fonti artificiali di radiazioni ultraviolette, che includono un solarium e lampade battericide. Secondo le statistiche, il melanoma è più comune tra i residenti di paesi con maggiore attività solare, come Florida, Australia e Hawaii.
- Il cancro della pelle si manifesta spesso sotto forma di recidiva.
- La crescita eccessiva dei nei è un evento comune nella pratica medica. Nel 60% dei casi, il cancro della pelle si sviluppa da nevi e nei atipici. Le principali sedi di localizzazione sono la testa, le gambe, le braccia, la schiena, il collo, i palmi delle mani, lo scroto, la pianta dei piedi e la zona del torace. Come più talpe in tutto il corpo, maggiore è il rischio che degenerano in un tumore maligno.
- Malattie della pelle precancerose. Queste malattie includono lo xeroderma. tipo di pigmento e la melanosi di Dubreu.

Oltre alle cause dirette che provocano la comparsa del cancro della pelle, esistono i cosiddetti fattori di rischio:
- immunità indebolita, incapace di distruggere autonomamente le cellule con DNA alterato;
- sovrappeso;
- predominanza in dieta giornaliera grassi e proteine;
- età - di uomo più vecchio, maggiore è il rischio di ammalarsi;
- eredità genetica;
- pelle chiara, presenza di lentiggini e pigmento rosso dei capelli;
- storia di scottature solari.
Una persona appartenente a uno dei gruppi a rischio deve monitorare attentamente la propria salute al fine di prevenire lo sviluppo della malattia in una fase iniziale.
sintomi del melanoma
Spesso il melanoma si verifica sulla pelle intatta, ma sono comuni manifestazioni di un tumore da nei e sullo sfondo di una malattia della pelle precancerosa. I principali sintomi di una lesione tumorale della pelle comprendono la modifica del colore e della forma dei nei già esistenti, nonché la comparsa malessere in quest 'area. Spesso il melanoma viene percepito come un nuovo neo dall'aspetto sgradevole, ma solo un medico può riconoscerlo durante l'esame.

Segni primari
Come si presenta la fase iniziale lo si può capire solo dai cambiamenti e dalle sensazioni che compaiono nella zona del neo:
- sensazione di bruciore;
- sanguinamento;
- prurito della pelle;
- cambiamento nel tipo di talpa, nel suo ispessimento ed elevazione;
- cambiamento di consistenza, la talpa diventa morbida;
- grave gonfiore e arrossamento dei tessuti vicini;
- la comparsa di secrezioni;
- il focus principale del tumore è circondato da nuova pigmentazione.
sintomi tardivi
Il melanoma a rapido sviluppo è caratterizzato dalle seguenti caratteristiche:
- sanguinamento costante di una talpa;
- dolore tangibile nella lesione;
- una notevole violazione dell'integrità della pelle;
- la comparsa di sangue da aree pigmentate situate altrove.

Sintomi di metastasi
Quando le cellule tumorali entrano nel flusso sanguigno e si diffondono ad altri organi, si osservano segni di melanoma metastatico:
- indurimento palpabile sotto la pelle;
- la pelle acquisisce una tinta grigiastra;
- c'è una tosse irragionevole di natura cronica;
- forti mal di testa, accompagnati da convulsioni in tutto il corpo;
- perdita di peso o completo esaurimento;
- i linfonodi acquisiscono un aumento pronunciato.
È necessario l'intervento medico immediato quando compare un grave sanguinamento da macchie senili, con un forte cambiamento nel colore della pelle, asimmetria dei nei e aumento del loro diametro superiore a 6 mm.
La pratica medica riconosce Vari tipi melanomi che si sviluppano in varie parti del corpo.

I tipi più comuni di cancro sono:
- Noduryanaya, meglio conosciuto come nodulare. È al secondo posto in popolarità tra i melanomi diagnosticati, secondo le statistiche si tratta del 15-30% dei casi. L'età media della formazione è di 50 anni e oltre, la localizzazione nodulare non ha luoghi chiari, può verificarsi in tutto il corpo: dal cuoio capelluto alle formazioni sul piede o sul palmo. È interessante notare che questo tipo di tumore negli uomini si verifica su qualsiasi parte della pelle e nelle donne principalmente sugli arti inferiori. L'aspetto del melanoma nodulare è caratterizzato da uno sviluppo aggressivo e da una crescita verticale del nevo. Durata media lo sviluppo del tumore va da sei mesi a un anno e mezzo. La diagnosi di formazione di tipo nodulare in fase iniziale è estremamente rara, di solito i pazienti cercano aiuto quando il tumore assume la forma di una placca di colore scuro con bordi alti e dimensioni chiare. SU fasi avanzate il melanoma può assumere la forma di un polipo che si sviluppa in modo aggressivo.
- Superficiale, chiamato nella pratica medica superficiale. Questa variante del tumore della pelle si riscontra nel 70% delle lesioni cancerose. La fonte dello sviluppo sono nei e nei nevi precedenti. La crescita inizia con un tumore benigno situato nello strato sottocutaneo. Lo sviluppo del tipo superficiale avviene in un lungo periodo di tempo. Caratteristiche caratteristiche: l'aspetto di una macchia con bordi irregolari, caratterizzata da un cambiamento nel pigmento colorato. Un neo può assumere varie tonalità, dal marrone chiaro al nero o al bianco. Il melanoma superficiale è solitamente curabile e ha una prognosi favorevole rispetto ad altri tumori della pelle.
- Melanoma lentigo, chiamato anche lentigo maligno e lentiggini melatoniche. Appare principalmente in età avanzata sullo sfondo della pigmentazione senile della pelle, in rari casi può apparire da un semplice neo. Il tasso di incidenza medio è pari al 10% del numero totale di tumori della pelle. La lentigo maligna viene diagnosticata in quelle parti del corpo più esposte alle radiazioni ultraviolette: orecchie, viso, collo. Lo sviluppo è lento, il periodo tra la sua manifestazione iniziale e la fase finale può durare fino a 30 anni. La lentigo maligna ha una prognosi abbastanza favorevole: le metastasi sono rare. Ci sono casi in cui la malattia si è risolta da sola senza conseguenze per il paziente.
- La lentigine è periferica, la percentuale della malattia è di circa il 10%, principalmente nei rappresentanti della razza negroide. Le principali sedi di localizzazione del melanoma periferico sono i palmi delle mani e il letto ungueale. Spesso lesioni cutanee sul piede viene diagnosticata una macchia scura con bordi irregolari. La crescita delle lentigo avviene molto lentamente, il tumore cresce negli strati superiori della pelle, senza diffondersi verso l'interno. La prognosi dipende dalla profondità dell'introduzione della neoplasia.
- Melanoma pigmentato. Si distingue per la presenza del pigmento melatonina, che conferisce al tumore un colore specifico. Il vantaggio principale è una chiara manifestazione estetica, da allora effetto cosmetico immediatamente evidente, il che spinge i pazienti a richiederlo cure mediche. Una caratteristica del melanoma pigmentario è la presenza di fiori insoliti per un semplice neo. La gamma di sfumature può variare dal rosa al nero man mano che la malattia si diffonde. In questo caso, un tumore può gradualmente diventare eterogeneo da monotono. Nel tempo, il melanoma pigmentario perde il suo colore e diventa incolore.
- Amelanotico, è incolore ed è il più pericoloso. Il rischio principale di un tale tumore non risiede solo nella sua invisibilità nella fase iniziale, ma anche nel suo rapido tasso di crescita. Con questa diagnosi, la prognosi è la peggiore, rispetto ad altre specie. Possono verificarsi casi di transizione da una neoplasia non pigmentata a una neoplasia pigmentata.

Qualsiasi melanoma è inizialmente maligno, nella pratica medica non esiste una forma benigna di tale tumore. I segni dell'educazione oncologica sono crescita rapida, una tendenza a germinare negli strati profondi della pelle e metastatizzare.
Vista esterna del melanoma
Quando si descrive l'aspetto di un tumore della pelle, si dovrebbe tener conto del suo tipo, stadio di sviluppo e posizione. Il melanoma è una neoplasia caratterizzata dalla maggiore variabilità tra gli altri fenomeni maligni. Con lo sviluppo di un tumore da una talpa, è localizzato al centro o lungo i bordi. Esistere le seguenti opzioni melanoma:
- proliferazione di tipo papillomatoso;
- macchia di pigmento di forma piatta;
- sporgenza di natura minore;
- la forma del fungo, il tumore si trova su un'ampia base o su un gambo.
I tumori sono prevalentemente solitari, ovali o forma rotonda. Spesso si tratta di melanomi multipli, quando attorno al focus principale se ne trovano diversi aggiuntivi. A poco a poco, possono fondersi in uno comune.
Nella fase iniziale di sviluppo, il melanoma ha una superficie liscia, ma con il progredire della malattia si ricopre di piccole manifestazioni e irregolarità. Il pericolo principale di questa fase della malattia è un trauma elevato, il sanguinamento dal tumore può iniziare al minimo impatto.

Con la disintegrazione del nodo tumorale, la neoplasia può assumere la forma di un cavolfiore con molteplici formazioni superficiali. Per consistenza, il melanoma può variare da abbastanza denso e duro a morbido, o combinare aree dure e morbide.
La tonalità è sempre individuale e dipende dalla quantità di pigmento presente in essa, a meno che non si tratti di un tumore senza pigmento. Le tonalità più comuni sono il marrone, il grigio, il viola, il viola e il nero.
La pigmentazione del melanoma è il più delle volte eterogenea con una maggiore concentrazione di colore nella parte centrale. segnale di allarme viene considerato un cambiamento nel colore della neoplasia, che indica la progressione di una malattia maligna.
Luoghi di localizzazione
Il melanoma può apparire ovunque sulla pelle. Secondo le statistiche, i luoghi preferiti per la sua formazione nelle donne sono la parte inferiore della gamba, negli uomini il viso e la schiena.
Viso
I melanomi maligni più pericolosi compaiono sul viso. Sono macchie di pigmento di varie forme, ma in alcuni casi il pigmento può essere assente. stadio primario lesione maligna la pelle del viso è caratterizzata da un colore chiaro forma ovale possibile simmetria. Con la progressione della malattia, il melanoma diventa sfumato e variegato. A poco a poco, anche la forma stessa cambia: può diventare convessa, assumere la forma di un fungo o di un nodo.

Indietro
Il melanoma della schiena non differisce nel suo decorso dai tumori localizzati in altre parti del corpo. La forma della neoplasia ha un contorno arrotondato e la gamma di colori varia dal blu scuro al rossastro. Il pericolo principale del melanoma che si forma lungo la colonna vertebrale è la sua diagnosi tardiva.
Un difetto estetico sul viso o sulla gamba verrà notato più rapidamente che sulla schiena, per cui sarà necessario ricorrere troppo tardi all'attenzione del medico.
Melanoma degli organi della vista
Un tumore dell'occhio è abbastanza comune e comporta una significativa perdita della vista. Lo sviluppo avviene più spesso dalla coroide oculare e ha un decorso aggressivo. Assegnare i seguenti tipi melanomi degli organi visivi:
- coroide;
- congiuntiva;
- iris;
- secolo.
Tumori meno comuni della palpebra e della congiuntiva. Non è possibile identificare questo tipo di tumore nella fase iniziale perché insufficiente quadro sintomatico. Il sintomo primario principale è una leggera opacizzazione della zona retinica. Solo un oftalmologo può diagnosticare con precisione questa fase.

La seconda fase è caratterizzata da dolore doloroso nella zona della mucosa, arrossamento della palpebra e gonfiore. Nella terza fase, il melanoma oculare si estende oltre la mela, l'occhio inizia a spostarsi a causa di un tumore in crescita, nel quarto si notano sintomi di sanguinamento e opacità del cristallino.
Chiodo
La neoplasia in questo caso è localizzata direttamente sulla pelle attorno alla lamina ungueale o sull'unghia stessa. La manifestazione è possibile a qualsiasi età e il tumore può crescere sulle unghie delle mani e dei piedi.
Il sintomo principale della malattia è un cambiamento nel colore della lamina ungueale, ma in questa fase non è sempre possibile diagnosticare la malattia. La macchia scura formata sotto l'unghia inizia a crescere e ad aumentare di dimensioni. L'unghia inizia a sollevarsi gradualmente e vicino alla lamina ungueale si forma un nodulo con erosione.
Fasi della malattia
È possibile valutare il decorso del melanoma e prevedere le possibilità di un esito favorevole in base allo stadio in cui si trova la malattia. Nella pratica medica, è consuetudine distinguere 5 fasi principali del decorso della malattia:
- Stadio zero, per determinare la presenza di cellule tumorali, possibile solo sullo strato cellulare esterno. Questa fase non ha una crescita profonda del tumore all'interno.
- La prima fase, chiamata anche fase iniziale. Lo spessore del tumore durante questo periodo va da 1 a 2 mm, non si osservano metastasi. La localizzazione avviene a livello del derma, ma non si verifica diffusione a livello dei linfonodi. Secondo classificazione clinica melanoma, questa formazione tumorale non è ancora pericolosa, poiché si tratta di uno stadio locale.
- Nella seconda fase, lo spessore del melanoma è compreso tra 2 e 4 mm, ma le metastasi nei linfonodi e in altri organi non vengono ancora diagnosticate. La diffusione del tumore avviene sullo strato più spesso della pelle: il derma.
- Il terzo stadio ha una dimensione superiore a 4 mm, non ci sono metastasi. La sconfitta di 2-3 linfonodi viene diagnosticata senza diffondersi ad altri organi. La crescita del tumore avviene già nello strato di grasso sottocutaneo. Secondo la classificazione clinica si aggiunge una lesione generalizzata degli organi interni.
- Il quarto stadio è caratterizzato da metastasi degli organi interni e dei linfonodi. Il melanoma cresce in profondità nello strato sottocutaneo e ha uno spessore superiore a 4 mm. Cura completa in questa fase è quasi impossibile.

melanoma infantile
Un tumore maligno della pelle può manifestarsi anche durante l'infanzia, principalmente nel periodo dai 4 ai 6 anni e dagli 11 ai 15 anni. Si trova più spesso sul collo, sulla testa e sugli arti. Nel 70% dei casi, la comparsa di melanoma in un bambino si osserva sulla pelle invariata sullo sfondo di nei e nevi già presenti. Più del 10% dei casi di neoplasie maligne sono di natura genetica ereditaria. Sintomi principali:
- aumentare e cambiare la forma di un nevo precedentemente calmo;
- cambiamento nel colore della talpa;
- bruciore, comparsa di crepe e formicolio nell'area delle formazioni cutanee;
- espressione con sanguinamento;
- notevole aumento dei nei e delle macchie senili;
- perdita di vegetazione dentro e attorno al nevo.
Il melanoma infantile è caratterizzato da uno sviluppo imprevedibile, può procedere sia rapidamente che gradualmente, quando i periodi di remissione sono sostituiti da esacerbazione. Il trattamento di un tumore della pelle infantile viene effettuato senza l'uso dei soliti mezzi di terapia chimica, poiché la caratteristica principale di tale melanoma è la resistenza alle radiazioni e alla terapia chimica. Distingue versione per bambini malattia e metastasi rapide.

Lo studio del melanoma è un insieme di misure standard per tutte le malattie. In precedenza, il medico effettua un esame visivo del tumore e chiede al paziente la natura e la durata dei cambiamenti. Un punto importanteè la presenza di ereditarietà: ci sono lesioni cancerose della pelle in altri membri della famiglia.
Esame generale con palpazione, durante il quale il medico determina il dolore e la densità del melanoma, nonché la sua fusione con altri tessuti. Durante un esame generale, viene prestata attenzione anche ai linfonodi. Anche con un quadro diagnostico chiaro, il medico prescrive una serie di studi che confermeranno la diagnosi. Ciò è necessario per escludere o confermare metastasi in altri organi. Principale misure diagnostiche con melanoma:
- scintigrafia ossea e radiografia del torace per rilevare metastasi;
- fare un esame del sangue per ricerca biochimica dove saranno importanti le indicazioni di LDH e fosfatasi alcalina, valori elevati di questi indicatori indicano il processo di metastasi e la resistenza del tumore al trattamento in corso;
- ultrasuoni cavità addominale, con l'aiuto del quale viene determinato lo stato dei linfonodi e degli organi, lo studio è indicato se lo spessore del melanoma supera 1 mm;
- dermatoscopia, quando si utilizza un dispositivo speciale con funzione di ingrandimento, viene effettuato uno studio approfondito del melanoma.
Metodi di terapia
Il trattamento del melanoma dipende direttamente dallo stadio di sviluppo della malattia:
- Stadio zero: asportazione chirurgica del tumore con cattura del tessuto attorno al fuoco per 1 cm.
- Primo stadio. Viene preliminarmente eseguita una biopsia, dopodiché il tumore viene rimosso con una cattura di tessuto di 2 cm e, se sono presenti segni di metastasi nei linfonodi, vengono anche rimossi.
- Nella terza fase vengono mostrati la chemioterapia, l'aumento dell'immunità e la rimozione del tumore. La cattura del tessuto sano durante la resezione del melanoma raggiunge i 3 cm La continuazione obbligatoria è la rimozione dei linfonodi e la successiva chemioterapia.
- La quarta fase non ha un regime terapeutico standard, di solito la terapia include un effetto complesso sostanze chimiche e la medicina delle radiazioni.
Chemioterapia
Il trattamento del melanoma prevede l'uso di più farmaci contemporaneamente, i più comuni tra cui:
- Roncoleukin,
- cisplatino,
- Reaferon,
- Vincristina.

Se esiste una forma disseminata si utilizza il farmaco Mustoforan, indicato per le metastasi cerebrali. Con la terapia standard, Roncoleukin viene utilizzato per via endovenosa alla dose di 1,5 mg in combinazione con altri farmaci. La durata media dell'esposizione chemioterapica è di 6 cicli con intervalli di 4 settimane.
Radioterapia
Questo metodo di influenza è aggiuntivo e viene utilizzato in combinazione con altri. misure terapeutiche. L'uso indipendente della radioterapia è possibile solo se il paziente rifiuta Intervento chirurgico.
Le cellule tumorali sono marcatamente resistenti alla ionizzazione, quindi questo metodo Viene utilizzato come terapia riparativa dopo l'intervento chirurgico o in combinazione con la chemioterapia.

Operazione
Il metodo di trattamento chirurgico prevede un'ampia escissione del tumore con la cattura dei tessuti vicini. l'obiettivo principale intervento chirurgico per prevenire metastasi. Il difetto che appare a seguito dell'intervento chirurgico viene eliminato con l'aiuto della plastica.
L'area da rimuovere dipende da dimensioni iniziali tumori. Con il melanoma di tipo nodulare o neoplasia superficiale, la rientranza dal bordo del fuoco non è superiore a 1-2 cm, l'escissione viene eseguita sotto forma di un'ellisse e il blocco di tessuti asportati acquisisce una forma ellissoidale.
La chirurgia è controindicata nel melanoma lentigo. Questo tipo lesione cancerosa la pelle è sottoposta a distruzione laser o esposizione mediante tecnologie criogeniche a basse temperature.
Prevenzione
Misure per prevenire lo sviluppo di lesioni cancerose della pelle:
- Limitazione dell'esposizione alle radiazioni ultraviolette. Ciò include non solo il divieto di esposizione prolungata al sole allo zenit, ma anche la visita ai solarium. I raggi UV sono pericolosi anche in una giornata nuvolosa. La protezione solare ti aiuterà a proteggerti.
- Limitare il più possibile il contatto con la pelle sostanze chimiche. Ciò è particolarmente vero per i lavoratori delle industrie pericolose.
- È necessario prendersi cura dei nevi e dei nei, non permettere che si feriscano e non cercare di eliminarli da soli. difetto estetico, indipendentemente dalla sua ubicazione.
- Conformità nutrizione razionale e mantenimento immagine giusta vita. È stato scientificamente provato che le persone che preferiscono il cibo spazzatura grasso e lo hanno cattive abitudini soffrono di cancro della pelle più spesso di altri.
- Accetta qualsiasi farmaci solo sotto la supervisione di un medico in un dosaggio rigorosamente prescritto.
Colpisce il melanoma della pelle pelle persone indipendentemente dall’età e dal sesso. Appello tempestivo Consultare un medico se si sospetta la comparsa di un tumore canceroso offre un'eccellente possibilità di sbarazzarsi della malattia.
Il melanoma (melanoblastoma, melanocitoma, neocarcinoma) è un tipo di cancro della pelle. Questo patologia oncologica la pelle si esprime nella formazione di un tumore di colore scuro su di essa. Ciò è dovuto al fatto che le cellule tumorali producono il pigmento melanina, che influenza il colore della pelle.
Ragioni per lo sviluppo del melanoma.
Il melanoma rispetto ad altri tipi di cancro della pelle è una patologia rara (non più del 15% di tutti i casi). Il melanoma si manifesta solitamente sugli arti e sul tronco di persone con pelle chiara incline alle scottature, capelli biondi e occhi chiari(blu, verde, grigio).
Vari fattori possono provocare lo sviluppo del melanoma, in particolare, in modo forte scottature solari(compreso solarium) ulcere trofiche e cicatrici nella piega degli arti. Il gruppo a rischio di sviluppare la malattia sono gli anziani, le persone con xeroderma pigmentoso congenito, morbo di Paget o Bowen, coloro che hanno una storia familiare della malattia, nonché le persone con tendenza alla formazione di nei. Spesso, il melanoma si forma sullo sfondo di malignità dei nevi pigmentati (nero, grigio scuro, marrone scuro), che a loro volta provocano lesioni, radiazioni ultraviolette, fattori endocrini ed ereditari.
Il melanoma è considerato un cancro pericoloso e molto aggressivo. Diagnosticare la malattia in una fase iniziale è piuttosto problematico. La guarigione completa si ottiene in una fase iniziale dello sviluppo del tumore.
Sintomi e segni del melanoma.
Il melanoma non si sviluppa sempre nella sede di un neo o di una voglia. Su una superficie assolutamente pulita può verificarsi una formazione patologica di colore scuro. Più spesso, ovviamente, c'è una degenerazione dei nevi in una neoplasia maligna. Una caratteristica distintiva o un sintomo principale in questo caso è l'assenza di peli sul nevo. All'inizio, la formazione non sale in alcun modo sopra la superficie, ma man mano che si sviluppa, la macchia del pigmento cambia colore e, nell'area in cui si trova, la pelle acquisisce una tinta rosa-rossa, grigia o bianca.
Nelle fasi successive dello sviluppo tumore del cancro comincia a sanguinare, accompagnato da prurito, si esprime. Inoltre, il processo patologico inizia a diffondersi, accanto alla formazione iniziano ad apparire molte aree pigmentate. Il melanoma raggiunge dimensioni comprese tra 6 mm di diametro e 3 cm, il tasso di crescita e metastasi del tumore è diverso. Con un tipo superficiale di melanoma, si osserva una crescita lenta della formazione per diversi anni.
Con un tipo nodulare, la malattia è caratterizzata da una rapida crescita, la formazione è libera, la pelle è soggetta a manifestazioni nella posizione del tumore.
Tipi e tipi di melanoma.
Il melanoma viene classificato in base alle tipologie e alle fasi di sviluppo. Esistono fasi orizzontali e verticali dello sviluppo della malattia. All'inizio dello sviluppo la formazione cresce in direzione orizzontale, mentre non si estende oltre lo strato epiteliale. Successivamente si verifica una fase verticale in cui il tumore si diffonde negli strati inferiori della pelle. In questa fase, il melanoma cresce rapidamente e metastatizza.
Esistono tre tipi di melanoma:
- Tipo a diffusione superficiale: diagnosticato in oltre il 60% dei casi stato iniziale il melanoma ha l'aspetto di una macchia pigmentata fino a 5 mm di diametro, marrone o nera, che non supera la superficie della pelle. La fase orizzontale in questo caso può arrivare fino a sette anni. Durante la transizione di questo tipo V fase verticale inizia l'educazione crescita accelerata, che si innalza sopra la superficie della pelle sotto forma di forma sferica o tuberosa a forma di fungo, nodulare.
- Tipo nodulare - diagnosticato nel 20% dei casi, ha la forma di un fungo, polipo o nodo di colore nero o blu-rosso.
- Melanoma lentigginoso - appare come risultato della malignità della melanosi di Dubreuil. La fase orizzontale può durare fino a 10-20 anni.
Diagnosi del melanoma.
Diagnostica attiva fasi iniziali Lo sviluppo della malattia è ostacolato dall'assenza di sintomi gravi. Con la rinascita del nevo, si osserva un cambiamento nel suo colore, dimensione, il disegno della pelle scompare. In questo caso è necessario rivolgersi ad uno specialista dermato-oncologo.
La diagnostica inizia con ispezione visuale e interrogatorio del paziente (viene specificata la data di insorgenza e il comportamento di una neoplasia sospetta). Quindi vengono eseguiti test di laboratorio: biopsia cutanea, esame microscopico del raschiamento della pelle interessata, biopsia chirurgica dei linfonodi, radiografia del torace, tomografia computerizzata e risonanza magnetica dell'intero corpo. Ultime visualizzazioni la diagnostica viene effettuata con una diagnosi accurata di melanoma (basata sui dati bioptici). Effettuare anche esame citologico impronta dalla superficie di un "possibile" melanoma.
stadi del melanoma.
La prognosi del trattamento dipende dallo stadio della malattia. Tumore agli stadi I e II dello sviluppo: un esito positivo del trattamento avviene fino al 99% dei casi; Fase III- esito positivo fino al 50% dei casi, stadio IV - la prognosi non è molto ottimistica. Fortunatamente, la malattia viene diagnosticata principalmente nella seconda fase di sviluppo con uno spessore del tumore inferiore a 0,75 mm. In questo caso, il trattamento chirurgico ha successo in oltre il 98% dei casi.
Trattamento del melanoma.
Nella fase iniziale dello sviluppo del melanoma, il trattamento consiste nell'asportazione chirurgica di un tumore maligno. In questo caso, non è possibile rimuovere più di 2 cm di pelle dal bordo della formazione o fino a 5 cm di pelle attorno al tumore. Trattamento del melanoma del primo e del secondo stadio in ciascun caso individualmente.
Un'escissione più ampia del tumore consente di garantire la rimozione dell'intero focus del melanoma, ma allo stesso tempo può causare una recidiva del cancro nell'area della cicatrice formata o nell'area trapiantata della pelle.
La natura del trattamento chirurgico dipende dal tipo, dallo stadio di sviluppo, dalla posizione della formazione e dalla presenza di metastasi. Se il tumore ha una diffusione profonda, vengono eseguiti un trattamento chirurgico combinato e un'immunoterapia con interferone alfa. Quando vengono diagnosticati diversi melanomi, vengono rimossi e viene effettuato un ciclo di chemioterapia, l'irradiazione di queste aree o i metodi vengono combinati con l'immunoterapia.
La radioterapia preoperatoria fa parte del trattamento combinato, è consigliata in caso di ulcerazione del tumore, sanguinamento e infiammazione nell'area oncologica. Come trattamento autonomo per il melanoma, la radioterapia viene utilizzata raramente.
I pazienti con metastasi a distanza vengono trattati in modo palliativo. In alcuni casi viene fornita la rimozione delle metastasi localizzate negli organi interni. Condurre radioterapia e chemioterapia. A causa dell'incapacità di determinare in modo affidabile lo stato dei linfonodi nel melanoma degli arti inferiori, i linfonodi inguinali vengono completamente rimossi, arti superiori- linfonodi ascellari. La chemioterapia nel trattamento del melanoma con metastasi, secondo le statistiche, dà risultati insoddisfacenti, quindi oggi non viene utilizzata nel trattamento di questo tipo di cancro della pelle.
A scopo preventivo, si consiglia alle persone a rischio (soprattutto con il primo e il secondo fototipo cutaneo) di limitare l'esposizione al sole ed evitare scottature.
Melanoma: che cos'è? Prima di tutto, questo è il massimo varietà pericolosa cancro della pelle. Si sviluppa nelle cellule (melanociti) responsabili della produzione della melanina, il pigmento che conferisce alla pelle una certa tonalità. In alcuni casi, il melanoma può comparire negli occhi e persino negli organi interni come l’intestino, l’esofago o il tratto urinario.
Le cause esatte del tumore rimangono sconosciute, ma è stato dimostrato che l'esposizione alle radiazioni ultraviolette durante l'esposizione prolungata al sole o in un solarium contribuisce allo sviluppo del cancro della pelle. Di conseguenza, il rischio viene ridotto limitando il tempo trascorso alla luce solare diretta o ad altre fonti di radiazioni ultraviolette.
Il cancro viene spesso diagnosticato in aree pulite e apparentemente sane. Il melanoma cutaneo non si sviluppa sempre da un neo.
Secondo le statistiche, il melanoma cutaneo viene spesso diagnosticato nelle persone di età superiore ai 40 anni, principalmente nelle donne. Conoscenza segni primari cancro contribuisce alla diagnosi precoce della malattia e al trattamento tempestivo. È possibile eliminare completamente il melanoma, purché diagnosi precoce e prevenire la diffusione di malattie.
Sintomi
Questo tipo di cancro colpisce qualsiasi area della pelle. Solitamente vengono colpite le parti del corpo più esposte ai raggi solari: schiena, gambe, braccia e viso.
Va ricordato che il melanoma può verificarsi anche nei luoghi più inaspettati, ad esempio sulla pianta dei piedi, sui palmi delle mani e sul letto ungueale. Questi tumori occulti sono più comunemente diagnosticati nelle persone con oscuro o
I primi segni della malattia includono:
- Cambiamenti nei nei esistenti;
- Aspetto pigmentato o aspetto insolito
Nei normali
I nei sani sono generalmente di colore uniforme: rossastro, marrone o nero. Hanno confini chiari che li separano dal resto della pelle. La forma è ovale o rotonda e la dimensione, di regola, non supera i sei millimetri di diametro (come una gomma rotonda sulla punta di una matita).
La maggior parte delle persone ha da 10 a 45 nevi sul proprio corpo, molti dei quali compaiono solo entro i 50 anni. È vero, i nei normali possono cambiare aspetto nel tempo e alcuni addirittura scompaiono con l'età.
Macchie pigmentate atipiche
Nei insoliti possono nascondere il melanoma (foto), il cui stadio iniziale raramente causa sospetti nei pazienti.

classico diagnosi primaria Questa malattia è abbreviata come "ABCDE" e significa:
- A: forma asimmetrica. Dovrebbe essere pagato Attenzione speciale su nei di forma strana. Di norma, se li dividi mentalmente a metà, le metà risultanti saranno molto diverse l'una dall'altra.
- B: bordi frastagliati. Il tumore è caratterizzato da un contorno curvo, frastagliato o ondulato.
- C: Cambiamenti di colore. Sono pericolose le neoplasie che combinano più colori o che si distinguono per una distribuzione non uniforme delle sfumature.
- D: diametro. Da un neo con un diametro superiore a sei millimetri può verificarsi un melanoma (foto). La fase iniziale, di regola, è caratterizzata da un aumento delle dimensioni.
- E: evoluzione (trasformazione). Dovrebbero essere osservati i cambiamenti nel tempo, soprattutto se cambia di dimensione, colore o forma. La trasformazione può anche significare la comparsa di nuovi sintomi. Quindi, le talpe patologiche iniziano a prudere o sanguinare.
I nevi tumorali (maligni) sono molto diversi. Per alcuni, tutti i segni di cui sopra sono caratteristici, mentre altri mostrano solo uno o due segni di patologia.
Cancro nascosto
Il melanoma si sviluppa spesso in aree del corpo esposte a una minima luce solare. Questa è l'area tra le dita dei piedi, i palmi delle mani, le piante dei piedi, il cuoio capelluto, i genitali. Tali tumori sono talvolta chiamati latenti perché si verificano nelle posizioni meno tipiche. Quando il cancro viene diagnosticato in pazienti neri, quasi sempre si scopre che si tratta di melanoma occulto.
Foto: lo stadio iniziale del melanoma delle dita dei piedi.

Tumori simili possono essere trovati:
- Melanoma acrale lentigginoso: che cos'è? Questa è una forma rara di tumore che si sviluppa sotto l'unghia del dito della mano o del piede. Si trova anche sulla pianta dei piedi e sui palmi delle mani, più spesso nei neri e in altre persone con la carnagione scura;
- Nella bocca, nel tratto digestivo, nel tratto urinario o nella vagina. Questo tipo di melanoma colpisce le mucose. In questi casi, è particolarmente difficile diagnosi accurata, poiché i sintomi del cancro della pelle in tali aree non sono diversi da quelli di altre malattie molto più comuni.
- Negli occhi. Questo melanoma maligno più spesso colpito coroide bulbo oculare- uno strato situato sotto la sclera (membrana bianca). Il tumore provoca problemi alla vista e viene spesso rilevato durante l'esame da un oftalmologo.
Dovresti consultare il medico il prima possibile se noti cambiamenti insoliti della pelle o escrescenze atipiche.
Cause
Il melanoma si verifica a causa di una violazione della struttura dei melanociti. A persona sana tali cellule si sviluppano in un ordine rigoroso: quelle nuove spingono quelle vecchie sulla superficie della pelle, dove muoiono e gradualmente esfoliano. Tuttavia, a volte la struttura del DNA viene disturbata in alcune cellule: cessano di obbedire alla routine stabilita e col tempo formano un ammasso di escrescenze cancerose.
Non è ancora noto cosa danneggi esattamente il DNA nelle cellule della pelle e perché il melanoma si sviluppi a causa di ciò. Cos'è questo - predisposizione genetica o un intero complesso di fattori, compresi quelli ambientali e genetici? Comunque sia, i medici affermano che la causa principale del cancro è l'esposizione alla luce solare e alle apparecchiature abbronzanti.
Tuttavia, la luce ultravioletta non causa tutti i tumori. Prova di ciò è la comparsa di patologie in zone del corpo nascoste dal sole (vedi foto melanoma). Ciò significa che potrebbero esserci altre cause della malattia.
Fattori di rischio
I fattori di rischio includono:

Selezione
Consulta il tuo medico se hai bisogno di uno screening periodico per il cancro della pelle. Questa ricerca è di due tipi:
- Esame della pelle da parte di uno specialista qualificato. Durante l'esame, il medico analizzerà le condizioni della pelle dalla testa ai piedi.
- Esame a casa. Autoispezione- Che cos'è? Possono esserci diversi melanomi e l'esame permette di ricordare nei, lentiggini e altre macchie normali della pelle in modo da poter notare immediatamente eventuali cambiamenti in seguito. È meglio eseguire l'autoesame davanti a uno specchio a figura intera, utilizzando uno specchietto per controllare le aree difficili da raggiungere. Assicurati di ispezionare tutti i lati delle braccia e delle gambe, nonché di controllare l'inguine, il cuoio capelluto, le unghie, le piante dei piedi e le aree tra le dita dei piedi.
Diagnostica
A volte è sufficiente diagnosticare il cancro della pelle uno alla volta. aspetto talpe, ma una biopsia è ancora l'unico modo per determinare l'oncologia. Se tale analisi mostrasse neoplasia patologica significa che si sviluppa il melanoma. Qual è la procedura? La sua essenza è abbastanza semplice: il medico rimuove completamente o parzialmente un neo sospetto, quindi viene effettuato un esame approfondito del campione prelevato.
Quando si diagnostica il melanoma, vengono prescritti i seguenti tipi di studi:
- Trepanobiopsia. Durante questa procedura, il medico utilizza uno strumento con una lama rotonda, che viene premuto contro la pelle attorno al neo sospetto e rimuove un pezzo arrotondato del tumore.
- Biopsia escissionale. In questa procedura, viene rimosso l’intero neo, insieme ad una piccola area di pelle apparentemente sana che lo circonda.
- biopsia incisionale. Se viene assegnato questo tipo di studio, analisi di laboratorio prelevare solo la parte più eterogenea del nevo o della neoplasia.
Di solito gli specialisti preferiscono le prime due opzioni diagnostiche, poiché consentono di rimuovere completamente una struttura potenzialmente patologica. Una biopsia incisionale viene prescritta nei casi in cui la rimozione completa è impossibile per qualche motivo o è irta di complicazioni, ad esempio se un neo sospetto è molto grande. Con un diametro significativo, è probabile che la neoplasia sia un melanoma cutaneo (foto: stadio iniziale).

Trattamento in una fase iniziale
Se il cancro viene diagnosticato precocemente, il trattamento consiste solitamente nell’intervento chirurgico. Il melanoma di piccolo diametro può essere rimosso durante la procedura di biopsia e non sono necessarie ulteriori manipolazioni. Altrimenti, non viene rimosso solo il tumore, ma anche parte della pelle sana insieme ai tessuti sottostanti. Nella fase iniziale della malattia, di norma non vengono prescritti altri trattamenti.
Trattamento nelle fasi successive
Se il melanoma maligno ha coperto parti del corpo o organi diversi dalla pelle, vengono utilizzati i seguenti metodi di trattamento:
- Rimozione chirurgica delle aree interessate. Se il cancro si è diffuso ai linfonodi vicini, molto probabilmente dovranno essere rimossi.
- Chemioterapia. Per questa procedura vengono utilizzati farmaci specifici che distruggono le cellule tumorali. I medicinali vengono somministrati per via endovenosa, assunti per via orale sotto forma di compresse o una combinazione di entrambi per fornire risultati migliori alta efficienza le loro azioni.
- Radioterapia. Questo metodo di trattamento prevede l'uso di energia diretta ad alta potenza, come i raggi X. La radioterapia viene solitamente somministrata dopo la rimozione del melanoma e dei linfonodi. A volte viene utilizzato per alleviare i sintomi.
- Bioterapia. Strutture terapia biologica aumentare l'immunità e aiutare il corpo a combattere i processi patologici. I prodotti biologici vengono creati da fluidi corporei naturali o da loro analoghi prodotti in laboratorio. Effetti collaterali da questo trattamento sono simili ai sintomi simil-influenzali e comprendono brividi, affaticamento, febbre, mal di testa e dolore muscolare.
- Questo trattamento utilizza medicinali mirando a proprietà specifiche e vulnerabilità specifiche Solo il melanoma può essere trattato con tali farmaci (la fase iniziale di solito non richiede l'uso di una terapia mirata), e non cellule sane. Gli effetti collaterali variano ampiamente, ma i più comuni sono febbre, brividi, disidratazione ed eruzioni cutanee.
In forma grave, vengono prescritti i seguenti farmaci:
- "Vemurafenib";
- "Dabrafenib";
- Trametinib.
Tuttavia, questi farmaci sono efficaci solo quando il cancro è causato da un fattore specifico mutazione genetica. Per valutare la fattibilità dell'utilizzo degli strumenti di cui sopra, produrre un'analisi specifica delle cellule prelevate dal tumore.
Prevenzione
È possibile ridurre il rischio di melanoma e altri tipi di cancro della pelle adottando le seguenti misure:

La cosa principale da ricordare è che la combinazione di prevenzione rafforzata e diagnosi tempestiva- questo è l'unico vero passo verso una pelle sana.
- In contatto con 0
- Google Plus 0
- OK 0
- Facebook 0