Per giustificare la selezione dei gruppi di pazienti per i quali è indicata la profilassi antitrombotica, un medico pratico deve avere un'idea delle cause del tromboembolismo nelle principali categorie di pazienti.
Trattamento chirurgico.
È ormai dimostrato che la stessa inattività fisica, alla quale i pazienti sono costretti dalle condizioni di degenza in ospedale, può essere una condizione sufficiente per lo sviluppo di flebotrombosi delle gambe già prima dell'intervento chirurgico. In questi casi, i trombi, di regola, hanno una struttura speciale: si trovano lungo l'asse centrale della vena, sono soggetti a frammentazione e hanno una connessione minima con l'intima della vena, che generalmente determina la loro elevata capacità di embolizzare .
Anche di notevole importanza è stress emotivo”(come è ormai consuetudine chiamare lo stato di ansia, paura, depressione), caratteristico dei pazienti immediatamente prima dell'operazione. Il rilascio intensivo di catecolamine provoca contemporaneamente l'attivazione del collegamento procoagulante dell'emostasi, aumentando la disponibilità del sistema di coagulazione alla trombosi.
Nello studio dell'emostasi di pazienti in questo stato si evidenzia un'accelerazione del tempo di ricalcificazione plasmatica, un aumento della fibrinogenemia e un netto aumento dell'adesività piastrinica. Segnali chiari gli aumenti della trombofilia 1-2 giorni prima dell'intervento vengono determinati anche mediante tromboelastografia.
Quasi tutti i ricercatori concordano sul fatto che, a parità di altre condizioni, un aumento della durata dell'intervento aumenta la probabilità di sviluppare EP. È stato accertato che quando la durata dell'intervento è superiore a 60 minuti, il rischio di sviluppare tromboembolia diventa reale.
L'analisi dei dati dello studio anatomico ha mostrato che molto spesso l'embolia si sviluppa dopo operazioni sulla vescica, prostata, organi genitali femminili, nonché dopo embolectomia dalle arterie degli arti inferiori e amputazioni. Spesso l’EP è associata alla chirurgia rettale. Apparentemente, le manipolazioni nell'area delle vene principali del bacino e degli arti inferiori portano a un flusso sanguigno compromesso in esse e a traumi all'endotelio.
È impossibile non menzionare l'influenza di trauma chirurgico tessuti. Di per sé, provoca inevitabilmente il rilascio di fattori di coagulazione tissutale e attivatori delle funzioni piastriniche, che, sullo sfondo dell'inibizione della fibrinolisi, caratteristica di molti condizioni patologiche può portare a trombosi.
Probabilmente, un meccanismo importante per implementare l'impatto di molti fattori di "aggressione chirurgica" è il rilascio di una quantità significativa di catecolamine con inadeguata protezione dal dolore, che hanno la capacità di intensificare la trasformazione del fattore XII nel suo forma attiva, così come la transizione della precallicreina in callicreina, attivando il fattore XII. Pertanto, viene attivato il meccanismo interno di coagulazione del sangue, provocando una maggiore prontezza del sistema emostatico alla trombosi.
Anche l'inevitabile perdita di sangue e le variazioni di volume ed emoconcentrazione ad essa associate e con la ridistribuzione del sangue circolante aumentano significativamente la trombofilia.
Pertanto, il fatto stesso di rilevare una perdita di sangue patologica, anche dopo la sua adeguata correzione, dovrebbe allertare il medico. È necessaria un'attenta prevenzione delle complicanze trombotiche, tenendo conto dello sviluppo della malattia di base e delle complicanze postoperatorie.
Fattori importanti che aggravano l'effetto negativo dell'intervento sull'emodinamica venosa sono anche l'applicazione troppo stretta del bracciale per elettrodi e attacchi alla parte inferiore della gamba o alla coscia, nonché la posizione non fisiologica (rotazione eccessiva) dell'arto in uno stato di rilassamento muscolare.
L'insieme di queste circostanze determinano il fatto che in assenza di misure di profilassi antitrombotica mirata durante un periodo più o meno lungo intervento chirurgico addominale associata all'asportazione di una parte o di un intero organo, la flebotrombosi si sviluppa nel 50% dei casi il 1° giorno successivo.
Anestesia
Un'anestesia generale troppo superficiale e un'insufficiente protezione autonomica portano a ipercatecolaminemia e ipercoagulabilità. Un'anestesia troppo profonda provoca la depressione del sistema anticoagulante, che contribuisce anche all'ipercoagulabilità.
Non meno importante è l'effetto dell'anestesia, soprattutto in condizioni ventilazione artificiale polmoni sull'emodinamica delle vene degli arti e della piccola pelvi.
Gli studi hanno dimostrato che nelle vene degli arti inferiori di questi pazienti il flusso sanguigno è ridotto rispetto ai pazienti che si trovano in posizione orizzontale al di fuori del sonno narcotico.
Ciò è dovuto alla difficoltà del ritorno venoso sullo sfondo dell'arresto indotto dai miorilassanti della "pompa muscolare" degli arti inferiori. Quando IVL disattiva l'effetto di aspirazione Petto. A questo proposito, l'efficienza della funzione ricorrente del ventricolo destro è ridotta.
L'efficacia del ritorno venoso è ridotta anche dalla temporanea perdita di funzione. addominali associato al rilassamento muscolare o, in modo ancora più evidente, alla laparotomia. L'influenza di questo complesso di effetti avversi porta alla minaccia di trombosi.
Terapia trasfusionale
Nella massa eritrocitaria, soprattutto se conservata a lungo termine, sono presenti microcoaguli che embolizzano i capillari polmonari. Molto spesso ciò non porta a danni ai polmoni, poiché la microembolizzazione non è così massiccia. Tuttavia, in determinate circostanze - trasfusioni massicce di sangue, acidosi grave, disturbi circolatori - la microembolizzazione è massiccia e si manifesta clinicamente come bronchiolospasmo e sviluppo della sindrome da distress respiratorio.
La letteratura descrive anche la microembolizzazione dei polmoni a seguito di trasfusione di plasma, come risultato di un conflitto immunologico - la sindrome da danno polmonare acuto da trasfusione (TALI).
È interessante notare che la microtrombolizzazione viene raramente diagnosticata post-mortem, poiché gli emboli vengono lisati dal sistema fibrinolitico entro 2-3 giorni.
Attualmente si può affermare che con l'età nei pazienti operati aumenta anche l'incidenza di trombosi ed embolie postoperatorie. È importante notare un forte aumento della frequenza delle complicanze trombotiche con l'inizio della 5a decade di vita. È durante questo periodo che il tromboembolismo dopo l'intervento chirurgico diventa una delle principali cause di esiti avversi dell'intervento chirurgico. I pazienti anziani rappresentano dal 50 all'80% dei casi di tromboembolia esito letale.
Analizzare le cause degli esiti avversi in appendicite acuta nei pazienti anziani e vecchiaia, V. I. Yukhtin e I. N. Khutoriansky (1984) hanno scoperto che nel 31% dei casi la morte si è verificata a causa di un'embolia polmonare massiccia.
L'analisi dei risultati delle osservazioni di medici, patologi, fisiologi dà motivo di giungere alla conclusione sull'importanza cambiamenti legati all’età emostasi come fattore di rischio per lo sviluppo di complicanze tromboemboliche. Apparentemente, il ruolo principale nella genesi di questi cambiamenti è giocato da alcuni cambiamenti nella funzione del sistema di coagulazione e anticoagulante del sangue.
È stato possibile stabilirlo persone sane oltre i 35 anni si assiste ad un graduale calo dell'attività fibrinolitica totale del sangue.
La diminuzione dell'attività fibrinolitica totale negli anziani è principalmente associata ad un aumento del livello degli inibitori dell'attivazione del plasminogeno e della stimolazione delle antiplasmine. Un certo ruolo in questo è giocato dalla diminuzione dell'attività delle antitrombine e dall'aumento dell'attività dell'antieparina.
È stato dimostrato, ad esempio, che la somministrazione di adrenalina e norepinefrina negli anziani provoca cambiamenti dell'emostasi molto più pronunciati che nei giovani.
Cambiamenti di questo tipo sono particolarmente pronunciati negli anziani sullo sfondo della precedente inattività fisica. Ciò può essere associato al fatto che in un soggetto anziano, sullo sfondo dell'inattività fisica, è aggiuntivo carichi funzionali causa non adeguatamente espressa (rispetto alle condizioni di ottimale attività motoria) attivazione del sistema simpatico-surrene, che a sua volta aumenta il potenziale coagulante del sangue.
Quest'ultima circostanza spiega il fatto lungo soggiorno i pazienti ricoverati in ospedale prima di un intervento chirurgico (inevitabilmente diminuzione forzata dell'attività motoria) aumentano il rischio di sviluppare un'embolia polmonare.
Naturalmente, l’elevata incidenza di complicanze tromboemboliche nei pazienti anziani non può essere spiegata solo da alterazioni dell’emostasi.
La predisposizione alla trombosi intravascolare è creata anche da alcuni cambiamenti nella parete vascolare stessa. Quindi, nell'endotelio delle arterie, la produzione di attivatori del plasminogeno diminuisce gradualmente, la produzione di prostacicline diminuisce. IN vasi venosi si sviluppano fenomeni di flebosclerosi che si esprimono nella rottura delle fibre elastiche e nella loro sostituzione con fibre collagene, degenerazione dell'endotelio e della sostanza fondamentale.
Anche i cambiamenti nella macroemodinamica svolgono un ruolo importante. Con l’età la gittata cardiaca diminuisce, l’elasticità vascolare e il ritorno venoso diminuiscono. In età avanzata si riscontra un'espansione del letto venoso, una diminuzione del tono e dell'elasticità della parete venosa, diminuisce l'effetto di suzione del torace; tutto ciò contribuisce allo sviluppo di stasi venosa e trombosi.
Questi dati ci permettono di concludere che gli interventi chirurgici nei pazienti in età avanzata e senile (e il loro numero cresce ogni anno) sono associati ad un rischio reale di trombosi.
formazioni maligne.
Con particolare intensità l'anno scorso si è verificato il problema di un aumento della mortalità per embolia polmonare nei pazienti operati per tumori maligni. Se analizziamo specificamente le ragioni del costante aumento della frequenza tromboembolismo postoperatorio, allora possiamo concludere che questo fenomeno è in gran parte associato ad un aumento del numero di casi di tumori maligni e del numero di interventi per rimuoverli.
Le malattie oncologiche hanno un effetto negativo pronunciato sul sistema emostatico, creando una tendenza alla trombosi. Questa influenza è esacerbata dal fatto che maggior parte i pazienti sono anziani e senili e gli interventi sono di grandi dimensioni e di lunga durata. Nella genesi della trombosi nei tumori maligni, come collegamenti principali si distinguono l'attivazione del processo di coagulazione del sangue, i cambiamenti nella fibrinolisi e la funzione piastrinica. Spiegando l'elevata trombofilia dell'emostasi nei pazienti oncologici, non si può non menzionare la caratteristica processo patologico coagulazione intravascolare disseminata, che è alla base della micro e macrotrombosi e, forse, in una certa misura, spiega la presenza di difetti nella microcircolazione e nella riparazione dei tessuti nei pazienti affetti da cancro. Parlando della patogenesi della trombosi nei pazienti affetti da cancro, va sottolineato che hanno una significativa diminuzione delle proprietà antiaggreganti e antitrombogeniche dell'endotelio. Ciò è dovuto ad una diminuzione della produzione di prostaciclina e di attivatore del plasminogeno.
È anche interessante notare che in quei pazienti in cui l'intervento chirurgico radicale era impossibile, la frequenza di flebotrombosi dopo l'intervento era del 90%, in quelli che erano riusciti a rimuovere radicalmente il tumore non superava il 35%.
Obesità.
L’impatto significativo dell’obesità sullo sviluppo del tromboembolismo postoperatorio è ben noto ai medici. L'influenza di questo fattore di rischio è confermata da uno studio condotto nel 1970 da un gruppo guidato da V. V. Kakkar. Sulla base della diagnostica dei radionuclidi, sono riusciti a stabilirlo nei pazienti con peso normale corpo, la flebotrombosi postoperatoria è stata diagnosticata nel 27,2%, con sovrappeso corpi — nel 47,9% dei casi.
Quasi tutti i ricercatori coinvolti nello studio di questo problema sono dell'opinione che vi sia una marcata attivazione del legame procoagulante dell'emostasi sullo sfondo della massima tensione della fibrinolisi, che ha un carattere compensatorio. Nella patogenesi della trombofilia nell'obesità, il ruolo principale è giocato da una violazione del metabolismo lipidico, che è accompagnata dall'accumulo nel plasma di lipidi che hanno le proprietà di attivatori di procoagulanti (fattori di coagulazione) e inibitori di componenti anticoagulanti (in particolare , fibrinolisi).
Attualmente, i ricercatori sono unanimi nel ritenere che l'iperlipidemia (sia alimentare che endogena) aumenti l'aggregazione piastrinica. Un aumento della concentrazione plasmatica degli acidi grassi porta all'attivazione del fattore XII, ad una maggiore adesione piastrinica e ad un aumento della biosintesi del fibrinogeno.
Valore definito avere e cambiamenti patologici parete vascolare, macroemodinamica e ipodynamia, che sono caratteristiche dei pazienti con obesità, ma sono i cambiamenti nel sistema emostatico a svolgere il ruolo principale.
CON punto clinico dal punto di vista, è importante che le caratteristiche dei cambiamenti coagulologici non dipendano dalla forma di obesità.
Trombosi ed embolia nella storia.
La presenza di indizi anamnestici di flebotrombosi, tromboflebiti e, ancor più, tromboembolia arteria polmonare(polmonite da infarto), di regola, è un formidabile avvertimento sulla possibilità di sviluppare tromboembolia postoperatoria.
A causa della pronunciata eterogeneità osservazioni cliniche e un numero relativamente piccolo di essi, è difficile giudicare i meccanismi d'azione specifici di questo fattore di rischio, ma si può presumere che siano diversi.
Vene varicose vene
Questa malattia, causando l'insufficienza della funzione del sistema venoso e contribuendo a un cambiamento nell'emodinamica delle vene delle gambe, gioca un ruolo significativo nello sviluppo della flebotrombosi e del tromboembolia dopo l'intervento chirurgico.
VV Kakkar et al. (1970) ottennero dati interessanti, sulla base della flebografia con radionuclidi, riguardo al rapporto tra vene varicose delle gambe e flebotrombosi postoperatoria. Dopo aver esaminato 219 pazienti operati in modo pianificato, gli autori hanno concluso che nei pazienti con vene varicose l'incidenza di flebotrombosi dopo l'intervento era del 56,4% e con vene invariate del 26%. Entrambi i gruppi non includevano pazienti con altri fattori di rischio (tumori maligni, storia di tromboembolismo, obesità).
Con più analisi dettagliata si è constatato che la relazione delle vene varicose con lo sviluppo della flebotrombosi postoperatoria si esprimeva in modo diverso nei pazienti di diversa gruppi di età. Pertanto, nei pazienti di età superiore ai 60 anni, l'incidenza della flebotrombosi profonda delle gambe era approssimativamente uguale nel gruppo dei pazienti con vene varicose gravi (56,3%) e nei pazienti senza vene varicose (41%). Al contrario, nei giovani età adulta(fino a 40 anni) con vene varicose trombosi postoperatoria si è verificata nel 56,6% dei pazienti rispetto al 19,2% nel gruppo di controllo (senza vene varicose). Questi dati ci permettono di concludere che le vene varicose sono significative come fattore di rischio per lo sviluppo di complicanze tromboemboliche postoperatorie, soprattutto nei pazienti giovani e di mezza età.
Scoperto e diminuzione marcata attività della fibrinolisi del sangue nelle vene varicose, che può essere la ragione dell'aumentata capacità del sangue di formare coaguli di sangue.
Questi dati dimostrano in modo abbastanza convincente il fatto che le vene varicose degli arti inferiori sono un fattore di rischio nello sviluppo del tromboembolismo postoperatorio.
Lo sviluppo della tromboflebite si osserva nelle vene profonde e superficiali degli arti inferiori. Pertanto, la prevenzione della tromboflebite degli arti inferiori mira a prevenire il rischio di sviluppare malattie vascolari.
Per eliminare la congestione e migliorare la circolazione sanguigna, si consiglia al medico di andare in bicicletta, camminare di più e anche camminare di più a piedi nudi. Il tacco della scarpa non deve essere alto più di 3-4 cm, si consiglia di ricorrere all'ausilio di plantari ortopedici morbidi.
Durante il riposo si consiglia di sollevare le gambe a 10-15 cm dal pavimento, per favorire la circolazione sanguigna. È necessario cercare di monitorare il peso e non sollevare pesi, che in tal modo possono creare pressione sulle vene. Il sangue scorre dall'alto verso il basso, creando ulteriore pressione sulle vene. Per qualche tempo è necessario indossare maglieria medica, ma il medico dovrebbe determinarne la taglia. Le bende terapeutiche e profilattiche applicate correttamente creano una pressione uniforme sui muscoli, aumentando così il flusso sanguigno e aiutando a prevenire lo sviluppo di un coagulo di sangue.
In vacanza, è necessario monitorare il surriscaldamento, il calore solare influisce sistema venoso persona. La disidratazione di una persona influisce negativamente anche sul sistema venoso, quindi è necessario bere la norma (almeno 2 litri) di liquidi al giorno.
Prevenzione della tromboflebite nei pazienti postoperatori
La tromboflebite nei pazienti postoperatori appare a causa del prolungato riposo a letto. Prevenzione della stasi venosa nel periodo postoperatorio, eventualmente con l'uso di farmaci e mezzi fisici (meccanici). Come profilassi della tromboflebite nei pazienti postoperatori, è necessario indossare calzini e calze elastiche. Forniscono pressione al livello delle caviglie con una diminuzione graduale della pressione. Con l'aiuto di uno speciale compressore e bracciale è possibile ottenere una contrazione passiva dei muscoli della gamba.
Tra misure generali che può anche giocare ruolo preventivo: garantire una buona idratazione, l'uso della tecnica chirurgica più parsimoniosa, il trattamento dell'insufficienza respiratoria e circolatoria.
L’efficacia della prevenzione è diversa, quindi, in contesto clinico dovrebbe concentrarsi sull’efficienza e sulla sicurezza. I metodi di prevenzione dovrebbero essere scelti tenendo conto del grado di rischio di complicanze postoperatorie.
I pazienti a basso rischio dovrebbero ridurre la durata del riposo a letto, dopo l'intervento chirurgico questo è uno dei modi efficaci prevenire la congestione venosa.
Prevenzione delle esacerbazioni della tromboflebite
Molti pazienti, durante la manifestazione delle esacerbazioni della malattia, associano questo processo alla cessazione della malattia misure preventive. Durante il trattamento, l'obiettivo principale è prevenire la separazione del trombo, il successivo avanzamento e la chiusura del lume dell'arteria polmonare. Pertanto, la prevenzione delle esacerbazioni della tromboflebite inizia con un trattamento tempestivo. In sua assenza, acuto processi purulenti, vene varicose e ulcere trofiche.
Poiché la forma acuta di tromboflebite è caratterizzata da uno sviluppo rapido e improvviso. I pazienti con vene varicose ricorrono all'intervento chirurgico. Gli anticoagulanti sono prescritti anche per le persone con in modo sedentario vita, per ridurre il livello di protrombina. L'uso del farmaco espumizan previene la neoplasia e l'esacerbazione della tromboflebite. Il corso di prevenzione viene effettuato 1-2 mesi.
Pazienti con forma acuta deve aderire a una dieta e immagine attiva vita. È necessario un trattamento attento e delicato dei tessuti durante la profilassi, nonché una rigorosa aderenza alle misure e alle medicazioni antisettiche. È necessario alzarsi allo stesso modo, ricorrere all'aiuto di esercizi terapeutici e al massaggio. Tutte queste azioni insieme prevengono la formazione di un coagulo di sangue. Il rispetto dell'igiene delle estremità (mani e piedi devono essere asciutti e puliti, escludere scarpe di gomma dall'armadio) è una delle misure essenziali per la prevenzione della tromboflebite acuta.
Prevenzione della tromboflebite con rimedi popolari
La medicina tradizionale è riuscita ad affermarsi fin dai tempi antichi. Ha nel suo arsenale molte cose utili e ricette efficaci. È possibile iniziare la prevenzione della tromboflebite con rimedi popolari all'insaputa del medico, ma è auspicabile che lo specialista ne sia a conoscenza.
Foglie di cavolo trasformate tuorlo d'uovo dovrebbe essere applicato sulla zona interessata. Mescolare i fiori di castagno e di lillà in rapporto uno a uno in un barattolo e versare con l'alcol. Lascialo fermentare luogo oscuro e il 21° giorno la tintura sarà pronta. Di notte, strofina le gambe e le braccia con il prodotto risultante.
Lavorare il batuffolo di cotone con una garza durante la notte bere soda e inumidire in acqua tiepida, mettere sul punto dolente e avvolgere con pellicola trasparente. Coprire con una sciarpa di lana. Per due settimane, fare degli impacchi per mezz'ora, prima di andare a letto, per eliminare l'urina e mantenere caldo il punto dolente.
Gli esercizi terapeutici possono essere eseguiti da tutti, anche da coloro a cui è vietata la corsa e la camminata intensiva. Devi stare in punta di piedi e abbassarti bruscamente in modo che i talloni tocchino il pavimento. Tali colpi dovrebbero essere eseguiti una volta ogni 2-3 secondi non più di 60 volte per approccio. Vengono eseguite 3-5 serie di tali esercizi al giorno.
Una tale raccolta di erbe viene utilizzata nel trattamento e nella prevenzione della tromboflebite: una serie di erbe tripartite, erba, erba di San Giovanni. Tutte le erbe vengono essiccate e frantumate, quindi versate con acqua bollente e infuse per 1-2 ore, quindi filtrate e bevute mezza tazza due volte al giorno dopo i pasti.
Prevenzione della tromboflebite venosa profonda
La tromboflebite delle vene profonde compare spesso in una parte del corpo dove la circolazione è scarsa o disturbata. Il riposo a letto prolungato o un intervento chirurgico contribuiscono alla comparsa di trombosi. In questi casi si può ricorrere alla prevenzione della tromboflebite venosa profonda: l'uso di farmaci anticoagulanti prima o dopo l'intervento chirurgico, l'uso bende elastiche, dispositivi di compressione (calzini, calze autoreggenti) che regolano sanguinamento venoso, eseguendo una serie di esercizi per migliorare il tono muscolare e la circolazione sanguigna.
Uno dei motivi per la comparsa di un trombo nelle vene profonde è un brusco cambiamento nel livello di mobilità. Per evitare lo sviluppo di trombosi negli atleti e nelle persone con lavoro sedentario Si consiglia di bere abbastanza liquidi, riposare e fare un riscaldamento.
Con una tendenza alla comparsa di trombosi, dovresti evitare: un forte aumento della temperatura; ricezione bagno caldo, saune, bagni; esposizione prolungata al sole. È necessario escludere dall'armadio jeans attillati, cinture e corsetti stretti, vestiti con elastici stretti. Durante il sonno o il riposo, la posizione delle gambe dovrebbe essere elevata, poiché ciò migliora il flusso sanguigno e riduce il rischio di sviluppare coaguli di sangue.
La prevenzione del tromboembolismo è particolarmente importante importanza A seguenti gruppi pazienti postoperatori:
- Gruppo 1: età superiore a 60 anni;
- 2° gruppo - manifestazioni cliniche aterosclerosi;
- 3o gruppo - obesità II-III grado;
- 4° gruppo - malattie oncologiche;
- 5° gruppo - malattia varicosa;
- 6° gruppo - dopo interventi di emergenza nelle donne che assumono contraccettivi ormonali.
Prima di tutto, non è necessario utilizzare metodi così noti e accessibili prevenzione specifica come benda elastica delle gambe e fisioterapia. Quando si esegue l'elastocompressione è necessario applicare le bende al mattino prima dell'intervento dal livello delle articolazioni metatarso-falangee alla fossa poplitea. Fasciare la coscia non solo è inutile, ma anche dannoso. La procedura deve essere eseguita dal chirurgo operante.
Il giorno prima dell'intervento, il medico curante e l'anestesista devono istruire il paziente sugli esercizi, che consistono nella flessione dorsoplantare dei piedi in articolazioni della caviglia e movimento nell'anca e articolazioni del ginocchio tirando i talloni verso i glutei con ciascuna gamba a turno (30 movimenti di ciascun tipo). Il paziente deve eseguire questi esercizi dopo l'operazione ogni 2 ore durante il periodo di veglia.
Ai pazienti appartenenti a gruppi a rischio vengono anche mostrati metodi di prevenzione specifica, che includono l'uso di basse dosi di eparina, infusioni di reopoliglucina e la loro combinazione. Eparina iniettata nel sottocutaneo il tessuto adiposo alla dose di 5mila U, crea entro 12-14 ore un livello di eparinemia sufficiente a bloccare il fattore X attivato in combinazione con antitrombina III, senza influenzare significativamente la trombina. L'eparina a piccole dosi previene efficacemente la trombosi intravascolare senza aumentare il sanguinamento dei tessuti del campo chirurgico.
L'azione di piccole dosi del farmaco dopo la formazione di trombina (con la comparsa della trombosi) non è efficace. Questa circostanza, insieme allo sviluppo di flebotrombosi in una certa parte del paziente durante e nelle ore successive all'intervento, impone la necessità di somministrare la prima dose di eparina 2 ore prima dell'intervento. Le iniezioni successive vengono eseguite ad intervalli di 12 ore per diversi giorni. Con complicazioni del periodo postoperatorio, costringendo il paziente all'immobilità o effettuando un intervento completo nutrizione parenterale aumentare la durata del corso. È importante seguire le regole iniezione sottocutanea eparina. È necessario utilizzare siringhe con un volume di 1-2 ml e aghi per iniezione sottocutanea. Il farmaco viene iniettato superfici laterali addome, esclusa la regione ombelicale.
Se l'eparina è controindicata, devono essere assunti preparati di destrano, in particolare reopoligluchina. Il suo effetto antitrombotico è associato alla capacità di compensare l'ipovolemia, causare emodiluizione, ridurre la viscosità del sangue, aumentare la lisabilità di un trombo da parte della plasmina endogena, livellare l'aumento dell'attività dei fattori V e VII, la cascata della coagulazione.
L'essenza del metodo di utilizzo antitrombotico della reopoliglucina (o dei suoi analoghi) è l'infusione endovenosa ripetuta di 400 ml del farmaco durante l'operazione e entro 5-7 giorni successivi. Le complicazioni emorragiche non sono caratteristiche di questo metodo di prevenzione. Conosciuto solo molto raro reazioni allergiche. Quando si utilizzano destrani in pazienti con funzionalità escretoria renale compromessa, esiste il rischio di sviluppare un effetto nefrotossico. L'uso razionale del complesso considerato consente di ridurre la frequenza del tromboembolismo.
Nechaev E.A.
Manuale per terapia intensiva nelle istituzioni mediche militari delle SA e della Marina
Complicazioni tromboemboliche: tipi, cause e gradi di rischio, individuazione, trattamento e prevenzione
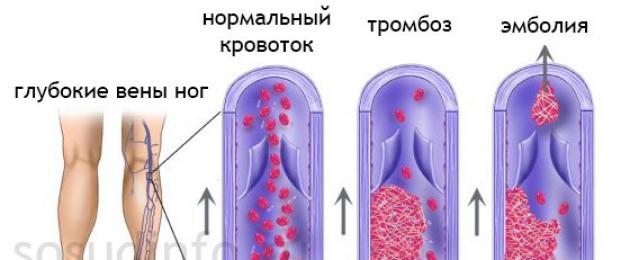
Le complicanze tromboemboliche sono un problema piuttosto serio in chirurgia, perché non causano solo corso severo periodo postoperatorio, ma può anche portare alla morte improvvisa del paziente. Statisticamente, ogni anno muoiono circa 100mila pazienti in Russia dall'improvviso. La mortalità nello sviluppo di un'embolia polmonare massiva è di circa il 5%. La tromboembolia è rappresentata da coaguli di sangue che si formano nel lume dei vasi sanguigni e si diffondono con il flusso sanguigno in tutto il corpo. Più spesso, i coaguli di sangue si formano nel lume delle vene degli arti inferiori e quindi entrano nel metà destra cuore e ulteriormente nelle arterie dei polmoni.

Indipendentemente dalle dimensioni del trombo, un'arteria di un diametro o un altro viene bloccata, per cui l'area tessuto polmonare, rifornito di sangue dai rami che si estendono dall'arteria ostruita, non riceve un'alimentazione adeguata e il tessuto muore. Più grande è il trombo, più ampio è il lume dell'arteria ostruita, maggiore è il numero di rami che non ricevono sangue, più cellule muoiono in un'area più ampia del polmone. Si chiama morte, o necrosi, delle cellule. E' patognomonico tratto morfologico per embolia polmonare (PE).

embolia polmonare seguita da infarto polmonare
Se un infarto polmonare dovuto all'ostruzione dell'arteria polmonare da parte di un trombo ha portato a danni un largo numero tessuto polmonare, cardiopolmonare acuto e insufficienza respiratoria, Che cosa senza trattamento porta alla morte. Ecco perché la prevenzione del tromboembolismo nel periodo postoperatorio è una delle problemi reali chirurgia.
Ma l'embolia polmonare è pericolosa per i pazienti non solo dal profilo chirurgico, ma anche urologico, traumatologico, ginecologico e ostetrico. Cioè per tutti i pazienti che sono in programma o che hanno già subito Intervento chirurgico.
Oltre all'embolia polmonare, le complicanze tromboemboliche comprendono la trombosi della vena cava inferiore e la trombosi acuta degli arti inferiori. Queste trombosi non sono solo uno sfondo diretto per lo sviluppo dell'EP, ma anche di per sé mettere a rischio la salute del paziente.

trombosi venosa profonda della parte inferiore della gamba (sinistra) e della vena cava inferiore (destra)
Cause di tromboembolia
I fattori causali delle complicanze tromboemboliche venose (VTEC) possono essere suddivisi condizionatamente in disturbi del normale flusso sanguigno nelle vene degli arti inferiori, nonché in fattori predisponenti.
Il primo gruppo di ragioni comprende tutti i fattori che contribuiscono all'attivazione del cosiddetto Le triadi di Virchow, la cui essenza è la seguente. La formazione di un trombo nel lume della nave è possibile se il flusso sanguigno rallenta nella vena, si verifica una violazione dell'integrità della parete vascolare e c'è anche una tendenza a farlo. Tutte queste condizioni si verificano all'inizio periodo postoperatorio in pazienti con malattie che richiedono un intervento chirurgico urgente o programmato.

Pertanto, lo sviluppo di VTEC è possibile nelle seguenti condizioni (tra parentesi è indicata la percentuale di pazienti con complicanze tromboemboliche venose rispetto al numero totale degli operati):
- Operazioni sugli organi cavità addominale, compresa la laparoscopia terapeutica o diagnostica (19)%,
- Interventi ginecologici, compreso il curettage medico e diagnostico della cavità uterina e la chirurgia taglio cesareo (11.2%),
- Interventi urologici, inclusa la resezione dell'adenoma prostatico (7,1%),
- Interventi neurochirurgici (24%),
- Operazioni circa tumore maligno localizzazione diversa (30%),
- Ginocchio protesico o articolazioni dell'anca, così come traumi e fratture combinati che richiedono un intervento chirurgico o un'immobilizzazione prolungata (immobilizzazione) del paziente (84%).
I fattori predisponenti includono:
- Sesso - nelle donne, i coaguli di sangue nelle vene si formano più spesso a causa delle caratteristiche ormonali,
- Età: più la persona è anziana, maggiore è la probabilità di trombosi nelle vene,
- Stile di vita - Il lavoro "sedentario" e sedentario contribuisce al ristagno del sangue nelle vene,
- Disponibilità a arti inferiori- quanto più nodi e maggiore è il fallimento delle valvole delle vene, tanto più lento è il flusso sanguigno attraverso i vasi e maggiore è la tendenza all'aggregazione piastrinica,
- Ricezione contraccettivi ormonali(COC - contraccettivi orali combinati), che cambiano in modo significativo proprietà reologiche sangue,
- Disturbi ereditari del sistema di coagulazione del sangue - trombofilia o tendenza all'aumento della trombosi.
Come valutare il rischio di VTEC?
Qualsiasi medico della specialità chirurgica che pianifica un intervento chirurgico per il suo paziente dovrebbe essere in grado di valutare i rischi di complicanze tromboemboliche e, in particolare, il rischio di sviluppare EP.
La valutazione del rischio di TEV è determinata in base alla natura dell’intervento chirurgico:
- a basso rischio le complicanze tromboemboliche nel periodo postoperatorio nei pazienti chirurgici sono caratterizzate da interventi minori non complicati. Il rischio di EP durante la loro condotta è inferiore allo 0,2% del numero di tutti i pazienti operati, incluso dallo 0,002% casi letali a causa di una tromboembolia massiva. Questi includono interventi laparoscopici, transuretrali manipolazioni urologiche sulla prostata.
- Rischio medioè tipica una incidenza di trombosi inferiore al 5% dei pazienti operati grandi operazioni. Questi includono la rimozione della cistifellea, l'appendicectomia con complicazioni (appendicite flemmonosa, gangrenosa), il taglio cesareo o l'amputazione dell'utero, la rimozione di parte dello stomaco o dell'intestino, la rimozione dell'adenoma prostatico con accesso transvescicale.
- A interventi che vengono accompagnati elevata incidenza di VTEC(più dell'80% delle trombosi nelle vene profonde delle gambe, più del 40% delle trombosi nella vena cava inferiore e più del 10% delle embolie polmonari, anche mortali), comprendono interventi prolungati - asportazione neoplasie maligne, interventi traumatologici e ortopedici con protesi articolari, nonché interventi neurochirurgici.
A questo proposito, il primo gruppo di operazioni implica basso grado rischio di VTEC, il secondo gruppo - un grado di rischio moderato e il terzo gruppo - un alto grado di rischio di VTEC.
Quali sono i sintomi delle complicanze tromboemboliche?

paziente con EP
Di solito, l'EP di piccoli rami è accompagnata da attacchi di tosse secca o emottisi con dolore al petto di varia localizzazione. Spesso il paziente ha attacchi di improvvisa mancanza di respiro e sensazione di mancanza d'aria. Può essere presente perdita di coscienza.
Il PE massiccio è caratterizzato da pronunciato sindrome del dolore al petto, mancanza di respiro, emottisi e cianosi (blu) della pelle del viso, del collo, dei lobi delle orecchie e del torace rigorosamente sulla linea orizzontale tra i capezzoli. Può succedere all'istante morte clinica, senza che il trattamento si trasformi in morte biologica. In alcuni casi, il paziente può semplicemente alzarsi e morire.
Diagnostica VTEC
La diagnosi di trombosi venosa profonda della parte inferiore della gamba o della vena cava inferiore può essere confermata mediante ecografia dei vasi.

Segni radiografici di EP (Fig.: NSC "Istituto di Cardiologia N.D. Strazhesko")
L'EP è confermata dalla radiografia del torace, ma non ci sono caratteristiche segni radiologici non è una giustificazione per escludere la diagnosi. In altre parole, la diagnosi di tromboembolia, anche con una radiografia del torace normale, può essere stabilita sulla base dei reperti clinici.
Uno studio obbligatorio per sospetta VTEC è un esame del sangue, nonché uno studio del sistema di coagulazione del sangue (indicatori, fibrina, tempo di coagulazione del sangue, a,).
Dopo valutazione integrata avrà inizio il trattamento dei dati ricevuti.
Trattamento delle complicanze tromboemboliche
Ogni medico dovrebbe ricordarlo la mortalità nell’EP massiva senza trattamento è superiore al 90%, pertanto, la terapia deve essere iniziata il più presto possibile.

Il principio principale del trattamento è la dissoluzione del trombo e la correzione delle violazioni della coagulazione del sangue. A questo proposito, i seguenti farmaci vengono somministrati per via endovenosa al paziente nell'unità di terapia intensiva:
- Eparine a basso peso molecolare: eparina alla dose di 31-33.000 UI / giorno per 5-7 giorni o enoxaparina alla dose di 180 mg / giorno per 5-7 giorni,
- Preparativi per l'esecuzione: streptochinasi alla dose di 250.000 UI nei primi 30 minuti, quindi 100.000 UI il primo giorno o alteplase alla dose di 100 mg il primo giorno.
Tra i preparati in compresse, viene utilizzato alla dose di 10 mg per 5-7 giorni.

filtro cava che intrappola i coaguli di sangue
Se indicato, il paziente potrebbe esserlo chirurgia trombosi - installazione nel lume della vena cava inferiore o embolectomia della vena cava inferiore.
Le indicazioni all’intervento chirurgico sono le seguenti:
- EP ricorrente con adeguata terapia anticoagulante,
- Trombosi estesa o progressiva della vena cava inferiore,
- Intervento chirurgico pianificato o eseguito in un paziente con una storia di EP.
Prevenzione delle complicanze tromboemboliche
Le misure preventive contro la trombosi e il tromboembolia possono essere suddivise in fisiche e farmacologiche.
Il primo gruppo comprende l'attivazione precoce del paziente dopo l'intervento chirurgico (il 2-3o giorno), indossando calze compressive prima e dopo l'intervento chirurgico, nonché pneumocompressione intermittente. Indossare previene il ristagno di sangue nelle vene degli arti inferiori, riducendo significativamente il rischio di trombosi. Pertanto, indossare calze elastiche al ginocchio riduce il rischio di EP all'8,6% nei pazienti con un grado elevato rischio, indossando calze all'inguine - fino al 3,2%. Indossare indumenti compressivi in pazienti con bassa e gradi medi Il rischio di VTEC riduce il rischio di trombosi e tromboembolia, in generale, allo 0%.

Le calze compressive possono essere acquistate per tutti i pazienti che devono sottoporsi ad un intervento chirurgico in farmacia o in un salone ortopedico. Se l'operazione è stata eseguita indicazioni di emergenza, i parenti del paziente dovrebbero dargli calze o calze il prima possibile dopo l'operazione.
La pneumocompressione intermittente è l'applicazione di un bracciale che gonfia aria alternativamente sulla caviglia e sulla coscia pressione diversa- 20 mm Hg nella zona inferiore della gamba e 35 mm Hg nella zona della coscia. Questo aiuta a migliorare il flusso sanguigno attraverso le vene degli arti inferiori.
La farmacoprofilassi viene effettuata mediante la somministrazione precoce di eparina per via sottocutanea (già due ore prima dell'intervento, 5000 UI), e quindi la somministrazione alla dose di 5000 UI x 3-4 volte al giorno per 7-10 giorni. Inoltre, i pazienti che non hanno controindicazioni all'assunzione di warfarin lo ricevono alla dose di 2,5 mg / die per 1-1,5 mesi.
La tromboflebite occupa uno dei primi posti nella struttura della morbilità dopo l'intervento chirurgico. Spesso è asintomatico e la sua manifestazione è solo un'embolia polmonare improvvisa. Pertanto, è necessario prevenire la tromboflebite nei pazienti postoperatori con l'aiuto di metodi non farmacologici e medicinali.
Leggi in questo articolo
La tromboflebite è una combinazione di infiammazione della parete venosa e formazione di un coagulo di sangue. Il suo sviluppo è provocato da una combinazione di due fattori: aumento della coagulazione del sangue e.
Con una combinazione di questi fattori, in condizioni di flusso sanguigno lento, sulla parete vascolare danneggiata si accumulano piastrine che vengono avvolte in una fitta rete di fibrina e formano un trombo. Un tale coagulo può staccarsi dalla sua base ed entrare nel cuore e, attraverso le sue camere, nel sistema dell'arteria polmonare. È così che si sviluppa l'embolia polmonare, una condizione pericolosa per la vita.
Perché la probabilità di sviluppare la malattia è maggiore dopo l'intervento chirurgico
La maggior parte dei pazienti dopo l'intervento chirurgico presenta molti dei fattori di sviluppo elencati. Il più importante di questi è l'immobilizzazione del paziente.
La più alta probabilità di tromboflebite si ha nei pazienti dopo un'artroplastica articolare, poiché in questo caso c'è anche un trauma diretto ai vasi. Negli interventi non ortopedici il rischio di trombosi è determinato dalla combinazione dei fattori della coagulazione e dal tipo di intervento chirurgico.
Sono stati sviluppati criteri in base ai quali la probabilità di tromboflebite è divisa in tre gradi:
- basso (fino al 10%) - con la durata dell'operazione fino a 30 minuti e l'assenza fattori avversi, oltre all'età, nonché con una durata dell'intervento superiore a 30 minuti in pazienti di età inferiore a 40 anni senza altre condizioni di rischio;
- medio (10 - 40%) - operazioni a lungo termine su organi interni, età del paziente superiore a 40 anni o altri fattori negativi, interventi di durata inferiore a 30 minuti in pazienti con pregressa tromboflebite;
- alto (40 - 80%) - fratture o operazioni ortopediche sugli arti inferiori, operazioni per malattie oncologiche, paralisi degli arti inferiori, amputazione degli arti.
Uno dei fattori della trombosi è il danno alle vene. Quindi, il decorso del periodo postoperatorio può complicare la tromboflebite dopo un catetere.
Misure per prevenire la tromboflebite
A seconda del gruppo di rischio della malattia, non farmacologico e metodi medicinali la sua prevenzione.
Prevenzione della trombosi delle vene degli arti inferiori
I seguenti metodi sono indicati non solo per l'ortopedia, ma anche per qualsiasi altro intervento associato al rischio di trombosi:
- attivazione precoce del paziente, seduto a letto il primo giorno dopo l'intervento;
- bendaggio elastico o uso calze compressive prima e dopo l'operazione;
- compressione pneumatica con l'ausilio di polsini applicati agli arti inferiori, nei quali viene periodicamente iniettata aria;
- a molto alto rischio- impianto - "trappole per coaguli di sangue", installate chirurgicamente nel lume della vena cava inferiore.
Prevenzione dopo l'intervento chirurgico
Oltre alle misure non farmacologiche sopra elencate, i medici utilizzano farmaci:
- l'eparina non frazionata viene utilizzata per il rischio moderato di trombosi;
- le eparine a basso peso molecolare ("Fraxiparin", "Clexane" o "Fragmin") sono i farmaci di scelta per la prevenzione della tromboflebite;
- fondaparinux (Arixtra) è indicato per l'alto rischio tromboembolico in chirurgia ortopedica;
Questi farmaci vengono prescritti per una settimana, alcuni richiedono il monitoraggio di laboratorio dei parametri di coagulazione del sangue (eparina, warfarin).
Tromboflebite dopo il catetere: il trattamento e la prevenzione consistono nel lubrificare la pelle sopra il sito di cateterizzazione con preparati contenenti eparina, nel lavare il catetere con una soluzione eparinizzata e nell'esaminare regolarmente il sito di cateterizzazione.
Prevenzione dell'esacerbazione della malattia
Per evitare l'esacerbazione della tromboflebite, è necessario effettuarne la prevenzione. Ciò è particolarmente vero per le persone che stanno per sottoporsi ad un intervento chirurgico. Sono consigliati:
- A riposo a letto tieni i piedi su un rullo alto 15–20 cm;
- bere più liquidi;
- non esporre le gambe a surriscaldamento;
- utilizzare calze compressive;
- come prescritto dal medico, assumere farmaci venotonici e farmaci che migliorano il flusso sanguigno.
Metodi alternativi per trattare la tromboflebite dopo l'intervento chirurgico
Nessuno di metodi popolari non sarà efficace quanto i farmaci. Tuttavia, puoi utilizzare i seguenti metodi:
- comprimere sulla parte inferiore della gamba dalle foglie di cavolo;
- sfregamento con tintura di fiori di lillà e castagno in alcool;
- impacchi di soda;
- esercizio con contrazioni muscoli del polpaccio(alzarsi “in punta di piedi”, flessione ed estensione dei piedi);
- ingestione di un infuso di successione, erba di San Giovanni, coriandolo, camomilla, 100 ml due volte al giorno.
La prevenzione della formazione di trombi dopo gli interventi chirurgici si basa sull'attivazione precoce del paziente, sull'uso di calze compressive, medicinali, esercizi di fisioterapia. Inoltre, puoi candidarti ricette popolari che migliorano il flusso sanguigno nelle vene degli arti inferiori.
Leggi anche
L'intervento chirurgico sugli arti inferiori, in particolare la rimozione delle vene, spesso provoca l'insorgenza di una patologia come la tromboflebite dopo l'intervento chirurgico. Come evitarlo? Quale riabilitazione verrà effettuata dal paziente?


- In contatto con 0
- Google+ 0
- OK 0
- Facebook 0